История болезни гепатит у кота
Обновлено: 24.04.2024
Острый гепатит – серьезное заболевание, при котором абсолютно здоровый ранее пациент может оказаться на грани жизни и смерти в течение 5–7 дней с момента появления первых клинических признаков.
В ветеринарной медицине принято связывать острое повреждение печени с побочным воздействием лекарственных препаратов (табл. 1), передозировкой или непереносимостью лекарственных средств, токсинами окружающей среды, пищевыми добавками. Кроме того, острый гепатит может быть вызван инфекционными агентами, ишемическим повреждением, новообразованием или метаболическим поражением печени.
Острое поражение печени часто осложняется энцефалопатией, нарушением функции почек, гипогликемией, коагулопатией и сепсисом, что ухудшает состояние пациента и может стать причиной его гибели. Быстрое распознавание острого гепатита, раннее начало интенсивной поддерживающей терапии, тщательный мониторинг, выявление и устранение вторичных осложнений – необходимые условия для эффективного лечения пациента.
В современной ветеринарной медицине принято различать острое заболевание печени (acute liver disease, ALD) и острую печеночную недостаточность (acute liver failure, ALF). ALD определяется как дисфункция печени, возникающая впервые при отсутствии известных, ранее существовавших заболеваний печени, тогда как ALF в дополнение к указанным параметрам подразумевает наличие энцефалопатии и коагулопатии. ALF – это сравнительно редкий синдром, связанный с тяжелым состоянием и большей вероятностью гибели пациента. В ветеринарной медицине уровень смертельных исходов при ALF составляет от 25 до 100 %. У людей выживаемость не превышает 65 %, несмотря на имеющуюся возможность трансплантации печени.
Токсические вещества
В годовом отчете Американской ассоциации центров токсикологического контроля (AAPCC) за 2010 год отмечается, что Национальная система данных о ядах (NPDS) зарегистрировала 94 823 случая отравлений животных. Согласно этому докладу, основная масса отравлений (более 90 %) наблюдалась у собак, 8,4 % – у кошек и менее 0,3 % – у других видов домашних животных. Отчет 2010 года также констатирует, что подавляющее большинство воздействий произошло вследствие проглатывания (75–90 %), следующий по распространенности путь – воздействие на кожу, а ингаляционные отравления встречались крайне редко.
- ксилит;
- парадихлорбензол (средство от моли);
- металлы (мышьяк, медь, железо, фосфор, цинк, селен);
- ирис (раздражающие смолы ирдышин, иридин и иригенин);
- пальмы (саговник и макрозамия);
- афлатоксины;
- сине-зеленые водоросли;
- мухоморы;
- сосновое масло;
- дубильная кислота;
- многие инсектициды и средства бытовой химии.
- вирусы (инфекционный перитонит у кошек, аденовирусный гепатит у собак, герпесвирус);
- бактерии (лептоспироз, сальмонеллез, болезнь Тиззера, другие возбудители нейтрофильного гепатита);
- простейшие (неоспороз, токсоплазмоз);
- грибковые поражения (гистоплазмоз);
- паразиты (дирофилярии, нематоды);
- метаболические нарушения (идиопатический липидоз печени, болезнь накопления меди);
- ишемические нарушения (иммуноопосредованная гемолитическая анемия, шок).
Особенности острого токсического гепатита
Огромный функциональный и структурный резерв печени позволяет органу приспосабливаться к постепенному повреждающему воздействию. Уцелевшие гепатоциты берут на себя функции утраченных клеток, и клинические признаки не возникают до тех пор, пока не останется меньше 30 % рабочей ткани печени. Но процесс адаптации требует времени, поэтому быстрая гибель клеток при остром гепатите сопровождается резко развивающимися симптомами поражения печени и тяжелым состоянием пациента.
Общий механизм токсического поражения печени
Гепатотоксичные вещества отличаются друг от друга по механизму воздействия, клиническому проявлению отравления и тактике лечения. Поэтому важно найти точную причину токсического поражения печени, но, к сожалению, это не всегда возможно.
Детоксикация и экскреция из организма чужеродных веществ – одна из основных функций печени. Все вещества, попадающие в желудочно-кишечный тракт через портальную вену, поступают в печень, где токсины метаболизируются и выводятся с желчью, а в большой круг кровообращения идет очищенная кровь. Ядовитые вещества могут оказывать цитотоксический эффект при первом прохождении через печень или способствовать образованию токсических метаболитов. Некоторые токсины повреждают эпителиальные клетки желчных протоков, провоцируя холестаз.
В результате повреждения гепатоцитов токсинами высвобождаются цитокины и другие медиаторы воспаления, возникают повышение температуры, отек, боль в эпигастрии, анорексия. Кроме того, нарушаются функции печени (метаболическая, иммунологическая, пищеварительная и т. д.), развивается холестаз, может возникнуть синдром диссеминированного внутрисосудистого свертывания (ДВС). При развитии портальной гипертензии на фоне отека гепатоцитов могут проявляться асцит, кровотечение в ЖКТ из-за нарушения кровообращения в стенках желудка и кишечника.
Клинические признаки острого токсического гепатита
Обычно заболевание имеет острое начало: резкая потеря аппетита, многократная рвота (иногда с кровью), мелена, полидипсия/полиурия, выраженная слабость и угнетение. Состояние пациента быстро ухудшается, могут развиваться признаки печеночной энцефалопатии: нарушение сознания, судороги, атаксия. Кожа и слизистые оболочки могут приобретать желтушный оттенок, нередко наблюдаются признаки коагулопатии (петехии, носовое кровотечение, тотальное кровотечение при ДВС) или асцит. Температура тела может повышаться, а жажда – усиливаться, в некоторых случаях наблюдают нарастающую дегидратацию из-за потерь жидкости с рвотой и диареей.
Схожим образом проявляется обострение хронического гепатита. По клиническим признакам невозможно достоверно определить, с острым или хроническим процессом приходится иметь дело. Подсказкой может служить анамнез (наблюдались ли раньше эпизоды ухудшения состояния) и упитанность пациента (истощение указывает на хронический процесс). Болезненность при пальпации краниального отдела брюшной полости более характерна для острого гепатита, чем для хронического.
Следует отметить неспецифичность клинической картины для заболевания печени, даже желтуха, асцит и энцефалопатия могут быть вызваны другими причинами.
Диагностика
Рутинные анализы крови позволяют предположить поражение печени при повышении активности гепатоцеллюлярных ферментов (АЛТ, АСТ) и/или поражение желчевыводящих путей на основании повышения ЩФ и ГГТ (табл. 2).
- Альбумин снижается при нарушении функции печени более чем на 30 %. Снижение характерно для хронических поражений. Общий белок может оставаться в норме или быть повышенным.
- Мочевина снижается при хроническом поражении печени, особенно при наличии портосистемных шунтов (ПСШ).
- Глюкоза снижается при печеночной энцефалопатии, остром некрозе печени или врожденных портосистемных шунтах. Также выраженная гипогликемия сопровождает отравление ксилитом.
- Факторы свертывания снижаются чаще при острой тяжелой печеночной недостаточности. Особенно часто это происходит у кошек с сопутствующими воспалительными заболеваниями кишечника (ВЗК) и/или панкреатитом, у всех животных – при ДВС или отравлении антикоагулянтными родентицидами.
- Билирубин повышается при холестазе, но необходимо дифференцировать надпеченочные (гемолиз), печеночные и постпеченочные (обструкция желчевыводящих путей) причины.
Анализ мочи способен дать дополнительную информацию для различия острой и хронической формы гепатита. У животных с хроническими заболеваниями печени часто наблюдается моча с низкой плотностью и могут присутствовать кристаллы уратов (особенно при портосистемных шунтах).
Следует определять в крови концентрацию гепатотоксичного лекарственного препарата, если из анамнеза известно его возможное потребление животным, и проводить специфическую диагностику других отравлений, если они подозреваются (например, измерение уровня инсулина в крови в момент гипогликемии при подозрении на отравление ксилитом).
УЗИ позволяет оценить внутреннюю структуру печени, состояние желчного протока и ветвей воротной вены. Под контролем УЗИ можно взять образец асцитной жидкости или желчи, провести биопсию печени.
- на начальных стадиях изменения могут отсутствовать или быть незначительно выраженными;
- умеренное увеличение печени;
- снижение эхогенности или легкое повышение на более поздней стадии воспалительного процесса;
- может быть усилена зернистость печени, также может наблюдаться незначительная лимфаденопатия в области ворот печени и спленомегалия;
- у кошек часто выявляются острые холангиогепатиты с патологическими изменениями в желчном пузыре, такими как утолщение его стенки, образование в нем густого осадка (сладжа) или холелитов;
- в редких случаях наблюдается очаговый острый гепатит, сходный с неоплазией и узловой гиперплазией печени.
- Биопсию печени следует проводить всегда, когда это возможно, поскольку без биопсии нельзя поставить окончательный диагноз. Тонкоигольная пункционная биопсия, выполняемая под контролем УЗИ, позволяет провести цитологическое исследование, что не так полезно в диагностике заболеваний печени, как полноценное гистологическое исследование. Биопсия иглой Tru-cut под контролем УЗИ проводится для взятия образцов небольшого размера, пригодных для гистологического исследования, но, как правило, они имеют меньшую диагностическую ценность, чем при отборе в ходе лапароскопии или лапаротомии. Преимущество данной процедуры заключается в том, что она менее инвазивна и не требует продолжительной седации.
- Необходимо устранить поступление токсина, в том числе отменить прием гепатотоксичных лекарственных препаратов. При приеме внутрь потенциально гепатотоксичного вещества в течение 1–2 часов необходимо промыть желудок с последующим введением в него суспензии активированного угля.
- Следует провести специфическое лечение нарушений, если причина острого токсического гепатита известна. Например, ввести N-ацетилцистеин (АЦЦ), который является предшественником глутатиона, при любом отравлении токсином, требующим глюкуронизации (парацетамолом, потенцированными сульфаниламидами, ксилитом, комнатными пальмами), ударная доза – 140 мг/кг внутривенно, затем по 70 мг/кг каждые 6 часов, всего 7 доз. Для снижения риска анафилактической реакции АЦЦ следует вводить медленно в течение 1 часа. Существуют данные, что внутривенная инфузия N-ацетилцистеина улучшает микроциркуляторный кровоток как у свиней, так и у кошек при экспериментально вызванной острой печеночной недостаточности. Другой пример специфического лечения: D-пеницилламин (купренил) – 10 мг/кг 1 раз в 12 часов внутрь в течение 10 дней при отравлении металлами для их хелатирования.
- S-аденозилметионин (гептрал) может быть полезен в восстановительный период острого токсического гепатита, поскольку является заместителем глутатиона, потраченного на процесс детоксикации. Рекомендованная дозировка – по 20 мг/кг в сутки.
- Силибинин (препарат расторопши, карсил), согласно опубликованным данным, обладает антиоксидантной активностью при заболеваниях печени. Рекомендованная дозировка и курс составляют 20–50 мг/кг/сутки каждые 24 часа 3–4 недели.
- Лечение любых язв ЖКТ. Используются Н2-блокаторы или ингибиторы протонной помпы, а также сукральфат после возобновления возможности кормления.
- Лечение печеночной энцефалопатии. В отличие от энцефалопатии, сопровождающей хроническую болезнь печени или врожденные портоваскулярные аномалии, энцефалопатия острого поражения печени имеет внезапное начало, быстро прогрессирует, как правило, сопровождается вначале проявлениями возбуждения (беспокойство, вокализация) и часто приводит к развитию отека головного мозга и внутричерепной гипертензии. Внезапное ухудшение психического состояния, усиление мышечного тонуса, расширение зрачков с ослаблением реакции на свет и изменение дыхательного паттерна могут быть признаками развивающегося отека мозга. Острая системная гипертензия с одновременной брадикардией (рефлекс Кушинга) могут означать возникновение грыжи головного мозга. Для лечения печеночной энцефалопатии необходимо снижение уровня аммиака в крови. Эта цель достигается путем уменьшения продукции и абсорбции аммиака в желудочно-кишечном тракте посредством диеты с ограниченным количеством высококачественного белка, применения лактулозы и антибиотиков, которые выборочно убивают бактерии, производящие уреазу. Лактулоза – неабсорбируемый дисахарид, метаболизирующийся в толстом кишечнике в жирные кислоты, которые преобразуют диффузионный NH3 (аммиак) в NH4+, не всасывающийся из просвета желудочно-кишечного тракта. Иногда при тяжелых судорогах требуется инфузия пропофола. Необходимо избегать применения барбитуратов, поскольку данные препараты усиливают энцефалопатию.
- Инфузионная терапия. Внутривенная инфузионная терапия при остром гепатите требует особой осторожности, поскольку необходимо адекватное восполнение жидкости с учетом степени дегидратации и темпа диуреза, чтобы не ввести избыточный объем и не усугубить асцит. Из-за часто развивающейся при поражении печени гипернатриемии препаратом выбора является раствор декстрозы или декстрозы пополам с 0,9%-ным раствором натрия хлорида.
- Коррекция гипокалиемии и гипофосфатемии. Последняя развивается вследствие респираторного или метаболического алкалоза при повышенной экскреции на фоне развившейся стеатореи, а также за счет внутреннего перераспределения при синдроме возобновленного кормления или регенерации клеток. Для коррекции применяется калия фосфат в дозе 0,01–0,03 ммоль/кг в виде инфузии с постоянной скоростью, рассчитанной на 6 часов. Необходимо проводить тщательный мониторинг уровня фосфора в крови, чтобы избежать гиперфосфатемии. При гипокалиемии с нормальным уровнем фосфора применяют калия хлорид.
- Коррекция гипогликемии. При остром гепатите уровень глюкозы может резко снижаться, поэтому рекомендовано оценивать его не реже одного раза в течение нескольких часов.
- Лечение коагулопатии. Печень – место производства всех факторов свертывания и связанных с ними ингибирующих соединений, за исключением фактора Виллебранда. Уменьшение печеночного синтеза может провоцировать клинически значимую коагулопатию, а у пациентов с острой печеночной недостаточностью нередко одновременно с дефицитом витамина К1 отмечается выраженная тромбоцитопения. Кроме того, массивное разрушение ткани печени с выделением токсических факторов в кровообращение может спровоцировать ДВС. Для лечения коагулопатии используется витамин К1, свежая или свежезамороженная плазма. Введение донорской плазмы необходимо для экстренного восполнения факторов свертывания и дефицита альбумина и применяется при кровотечениях или перед инвазивными процедурами. Витамин К1 рекомендован к применению во всех случаях острого повреждения печени (0,5–1 мг/кг подкожно каждые 12 часов трехкратно, далее 1 раз в 7 суток до восстановления функций печени).
- Антибиотики нужны при лихорадке или других признаках инфекционных осложнений, при язвенном поражении ЖКТ или выраженной печеночной энцефалопатии. Наиболее безопасным препаратом признан ампициллин (10 мг/кг перорально каждые 8 часов), неомицин можно применять только в случаях отсутствия язвенного поражения ЖКТ, а при печеночной недостаточности следует избегать использования метронидазола.
- Острый респираторный дистресс-синдром может быть вторичным по отношению к острому повреждению печени и развиваться из-за отека, аспирационной пневмонии, внутрилегочного кровотечения (вторичного по отношению к ДВС) или легочной тромбоэмболии. Дыхательную функцию следует контролировать посредством аускультации и рентгенографии у пациентов с изменением глубины и темпа дыхания. При сатурации меньше 94 % может потребоваться кислородотерапия. Механическая вентиляция необходима, если насыщение кислородом составляет менее 90 %, парциальное давление кислорода менее 60 мм рт. ст. или парциальное давление углекислого газа больше 50 мм рт. ст., несмотря на кислородотерапию.
- В течение суток рекомендована голодная диета, затем – диетическое гипоаллергенное питание с единственным видом белка или кормом с гидролизованным белком. У животных с острым поражением печени обычно наблюдается выраженный отрицательный баланс азота, в результате которого истощаются запасы белка в организме, нарастает энцефалопатия, замедляется процесс регенерации клеток печени.
Прогноз
Следует помнить об удивительной способности печени регенерировать, что позволяет органу полностью восстановиться, а пациенту – выздороветь при соблюдении ряда условий: полноценное питание, наличие не слишком тяжелого повреждения, не носящего постоянный характер.
Существует несколько маркеров, ухудшающих прогноз пациентов с острым повреждением печени, а также полезных для прогнозирования исхода у животных: удлинение протромбинового времени более 50 секунд, выраженная ацидемия, несмотря на инфузионную терапию (рН < 7,3), и уровень билирубина выше 17,5 мг/дл, стойкая гипернатриемия, а также наличие отека мозга.
Диагностика и лечение пациентов с острым повреждением печени является сложной задачей. Постановка точного диагноза и специфические противоядия редко оказываются доступными. Быстрое определение тяжести состояния, госпитализация в отделение реанимации увеличивают шансы пациента на выздоровление. Лечение в основном состоит в проведении интенсивной поддерживающей терапии и тщательного мониторинга состояния пациента.

Гепатит у кошек – это воспалительное заболевание печени.
Причины гепатита
Причины гепатита у кошек:
- Инфекции. Инфекционный гепатит у кошек развивается как осложнение вирусных, грибковых и бактериальных инфекций (лептоспироз, панлейкопения, токсоплазмоз и хронические вирусные инфекции). Вирусного гепатита как самостоятельного заболевания у кошек не существует, в отличие от инфекционного аденовирусного гепатита собак.
- Аутоиммунные заболевания.
- Токсины. Токсический гепатит у кошек может возникать как следствие острого отравления ядами, химикатами, некачественным кормом (например, при несоблюдении условий хранения и обсемененности корма грибкофой флорой), лекарственными препаратами и т.п. Все токсические вещества, попадающие в организм животного, с кровотоком проходят через печень, клетки которой очищают кровь от вредных составляющих.
- Заболевания, сопровождающиеся аномальным накоплением меди в печени.
- Вследствие действия некоторых лекарственных препаратов.
Клинические симптомы гепатита
Симптомы при гепатите у кошек неспецифичны, могут проявляться не все симптомы, так как их наличие зависит от стадии развития воспалительного процесса в печени:
- вялость;
- потеря аппетита;
- потеря веса;
- рвота;
- увеличение мочеиспускания и жажды (полидипсия/полиурия);
- желтушное окрашивание десен и других слизистых оболочек;
- скопление свободной жидкости в брюшной полости (асцит);
- неврологические симптомы из-за увеличения концентрации аммиака в крови (печеночная энцефалопатия).
Чаще всего у кошек встречается две разновидности гепатитов: холангиогепатит (острый и хронический) и лимфоцитарный портальный гепатит.
Лимфоцитарный портальный гепатит
Причины лимфоцитарного портального гепатита неясны, возможно, они связаны с нарушением работы иммунной системы. Чаще заболевание встречается у кошек, больных гипертиреозом.
Симптомы лимфоцитарного портального гепатита: потеря аппетита, снижение веса, частая рвота, диарея, вялость, лихорадка. Увеличение печени в объеме (гепатомегалия) происходит в половине случаев ЛПГ.
Холангиогепатит
Широкая распространенность холангиогепатита у кошек связана с особенностями их анатомии: проток поджелудочной железы и протоки желчного пузыря соединяются до впадения в двенадцатиперстную кишку. Поэтому воспаление тонкого кишечника или панкреатит (воспаление поджелудочной железы) приводит также к воспалению желчных протоков (холангиту).
Холангиогепатит может проявляться в острой и хронической форме.
Хроническая форма холангиогепатита встречается чаще острой, к ней склонны более взрослые кошки. Симптомы при таком течении появляются и исчезают периодами, при этом периоды обострения часто связаны со стрессом.
В зависимости от типа клеток, которые обнаруживаются при микроскопии образцов печени, хроническая форма холангиогепатита может иметь разные названия. Если преобладают лимфоциты, то это называется лимфоцитарным холангиогепатитом; если нейтрофилы – то нейтрофильным; если другие клетки защиты (макрофаги, плазмоциты) – то гранулематозным.
Все формы холангиогепатита в конечном итоге могут привести к атрофии печени (циррозу).
Причинами острого холангиогепатита чаще являются бактериальные инфекции, переходящие в печень из тонкого кишечника (двенадцатиперстной кишки), поджелудочной железы. Кроме того, острый холангиогепатит может быть вызван коронавирусной инфекцией, интоксикацией или кормлением некачественными или несбалансированными кормами.
В числе причин хронического холангиогепатита на первом месте стоит генетическая предрасположенность, также это может быть вследствие аутоиммунного заболевания, гельминтозов, цистоизоспорозов, нарушения кормления.
Осложнения гепатитов
- Печеночный липидоз. Кошки плохо переносят периоды отсутствия приема пищи (анорексии). В это время их печень часто начинает откладывать жир, что и приводит к липидозу, функциональная ткань печени при этом необратимо замещается на жировую. В группе риска находятся кошки с отсутствием аппетита по причине холангиогепатита.
- Печеночная энцефалопатия. Из-за увеличения уровня аммиака и других нежелательных компонентов крови происходит поражение головного мозга.
- Портальная гипертензия и образование свободной жидкости в брюшной полости (асцит).
- Иногда хронический холангиогепатит прогрессирует до рака. У людей доказана связь между хронической стимуляцией лимфоцитов и возникновением злокачественной лимфомы. Поэтому, вероятно и хронический лимфоцитарный холангиогепатит у кошек может провоцировать лимфому и злокачественные аномалии лимфоцитов.
Диагностика гепатитов
- Общее клиническое исследование животного.
- Общий клинический и биохимический анализ крови. На наличие гепатита или хронических воспалений кишечника, поджелудочной железы указывают высокий показатель ГГТ, увеличение АЛТ и щелочной фосфатазы при нормальном содержании гормонов щитовидной железы. Также повышают уровень билирубина, глобулинов, уменьшается кобаламин, фолиевая кислота.
- Серологические исследования. Используются при подозрении на вирусные инфекции (лейкоз кошек, иммунодефицит кошек, вирусный перитонит кошек), а также на токсоплазмоз. . брюшной полости (имеет важное значение при диагностике холангиогепатита или обструкции (закупорки) желчного протока).
- Биопсия печени. Через брюшную стенку в печень животного вводят иглу и производят забор материала для дальнейшего исследования. Лучший способ диагностировать гепатит – это исследование маленьких фрагментов печени животного. Их получают с помощью диагностической лапаротомии (хирургическим путем) или с помощью биопсии. Обе процедуры представляют собой определенный риск и должны осуществляться с максимальной осторожностью, т.к. в тяжелых случаях заболевания пораженные органы во время прокола могут давать кровотечение, а анестезия представляет собой риск для больного животного.
- Бакпосев культуры печени и желчи. Если удается получить образцы печени и желчи для патологического исследования, возможно проверить их на наличие бактерий.
Лечение
- стабилизация состояния организма в критических случаях (внутривенная терапия растворами электролитов). При необходимости назначают искусственное или парентеральное питание, противорвотные средства;
- антибиотики;
- холеретики и гидрохолеретики (вещества, которые помогают прохождению желчи из печени в кишечник). Назначают их для предотвращения застоя желчи, т.к. это одно из основных явлений холангиогепатита;
- противовоспалительные препараты;
- иммуносупрессоры (назначают при лимфоцитарном портальном гепатите);
- витамины К, Е, В12. При холангиогепатитах снижается способность всасывания этих витаминов через кишечник. В ряде случаях также показано применение таурина, фолиевой кислоты и L-карнитина.
Диета
Кошку следует перевести на питание, содержащее пониженное количество натрия, углеводов и повышенное количество белка. Нежелательно кормить животное кормами, содержащими сахарозу или фруктозу.
Во избежание печеночной энцефалопатии, при повышенном уровне аммиака в крови конкретного животного следует ограничивать количество белка в его рационе, т.к. белок является основным источником аммиака в организме.
Очень важно кормить кошку малыми порциями многократно в течение дня.
Прогноз при гепатите у кошек
Печень – это орган, который хорошо восстанавливается при внезапном кризисе, при условии, что часть его клеток (гепатоцитов) осталась неповрежденной. Поэтому кошку с острой формой гепатита несложно вылечить. Однако при хроническом гепатите дело обстоит иначе. Диета и правильное лечение способствуют улучшению состояния животного, хотя до конца хроническая форма заболевания не вылечивается. Животное может жить нормальной жизнью при соблюдении условий содержания и лечебного кормления, хотя при любом стрессовом воздействии заболевание может обостряться.
Менее благоприятен прогноз у кошек с гепатитов запущенных стадий, когда воспалению подвержены многие системы и заболевание приблизилось к ранним стадиям лейкемии (лимфомы).
(с) Ветеринарный центр лечения и реабилитации животных "Зоостатус".
Варшавское шоссе, 125 стр.1. тел. 8 (499) 372-27-37
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Эозинофилия: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Эозинофилия – это состояние, при котором отмечается повышение уровня эозинофилов в крови. Эозинофилы представляют собой один из видов белых клеток крови – лейкоцитов, образуются в костном мозге, откуда попадают в кровоток. Повышение их количества отмечается при паразитарных и аллергических заболеваниях, туберкулезе, инфекционных процессах и некоторых других состояниях и заболеваниях, требующих полноценного обследования и специфической терапии.
Разновидности эозинофилии
По количеству клеток в единице крови различают следующие эозинофилии:
- легкая, когда содержание эозинофилов составляет от 500 до 1500 в микролитре крови;
- умеренная, когда содержание эозинофилов составляет от 1500 до 5000 в микролитре крови;
- выраженная, когда содержание эозинофилов составляет более 5000 в микролитре крови.
- первичную, или клональную эозинофилию, которая наблюдается при патологиях крови;
- вторичную, или реактивную эозинофилию, которая развивается как ответная реакция на аллергены, паразитарные инвазии и т.д.
- идиопатическую, или транзиторную эозинофилию, причины которой выяснить не удается.
В наибольшей степени эозинофилы задействованы в иммунном ответе с выраженным аллергическим компонентом.
Аллергическая реакция является одной из форм ответа организма на проникновение извне чужеродных агентов (аллергенов).
Аллергеном может стать практически любое вещество, однако чаще в роли аллергена выступают белки. При первом попадании аллергена в организм клетки лимфоциты начинают вырабатывать особый вид антител IgE, играющих ключевую роль в развитии аллергической реакции при повторном контакте организма с данным аллергеном. Антитела активируют эозинофилы, приводя к их повышенному содержанию в крови.
Заболевания, при которых повышаются эозинофилы крови
Эозинофилия является характерным проявлением аллергических заболеваний и состояний, таких как:
- аллергический ринит и конъюнктивит;
- атопический дерматит;
- бронхиальная астма;
- пищевая аллергия и др.
С одной стороны, эозинофилы обладают противопаразитарной активностью, за счет способности выделять эозинофильный катионный белок и активные формы кислорода, которые губительны для гельминтов. С другой стороны, продукты метаболизма гельминтов вызывают реакцию гиперчувствительности, для которой свойственны симптомы аллергии.
Следующая группа заболеваний, протекающих с повышением количества эозинофилов, - ревматологические патологии, или системные воспалительные заболевания соединительной ткани. Данные заболевания в абсолютном большинстве случаев являются аутоиммунными.
В основе аутоиммунных процессов лежит нарушение распознавания клетками иммунной системы собственных тканей, в результате чего они воспринимаются как чужеродные. Против них начинают вырабатываться антитела, и запускается воспалительный процесс.
Одним из аутоиммунных заболеваний, для которого характерна эозинофилия, является разновидность васкулита (воспаления сосудов) – эозинофильный гранулематоз с полиангиитом, или синдром Черджа–Стросса (воспаление мелких и средних кровеносных сосудов).
Эозинофилия может свидетельствовать о наличии в организме злокачественного процесса. Это связано с тем, что клетки злокачественных опухолей вырабатывают, среди прочего, вещества, стимулирующие образование эозинофилов. Так, эозинофилия является частым симптомом хронического миелолейкоза.
К каким врачам обращаться при эозинофилии
Эозинофилия не является самостоятельным заболеванием, но может быть признаком аллергических, аутоиммунных, инфекционных патологий.
Поэтому сначала можно обратиться к терапевту (врачу общей практики) или педиатру , если пациентом является ребенок. Зачастую данных, собранных в процессе опроса и клинического осмотра пациента, может оказаться достаточно для направления на прием к узкопрофильному специалисту. Так, при впервые выявленном аллергическом заболевании требуется консультация аллерголога-иммунолога, при гельминтозе - врача-инфекциониста, а при подозрении на аутоиммунный процесс – ревматолога.
Диагностика и обследование при эозинофилии
После тщательного сбора анамнеза и выявления ключевых фактов развития заболевания назначают лабораторные обследования.
Клинический анализ крови с определением лейкоцитарной формулы необходим для определения количества эозинофилов. В данном исследовании важно провести микроскопию мазка, которая позволяет не только достоверно подсчитать количество эозинофилов, но и выявить наличие в крови специфических клеток, характерных, например, для лейкоза и некоторых аутоиммунных заболеваний.
Синонимы: Общий анализ крови (ОАК); Гемограмма; КАК; Развернутый анализ крови. Full blood count; FBC; Complete Blood Count (CBC); Hemogram; CBC with White Blood Cell Differential Count; Peripheral Blood Smear; Blood Film Examination; Complete blood count (CBC) with differential white blood cell coun.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Вирусные гепатиты: причины появления, симптомы, диагностика и способы лечения.
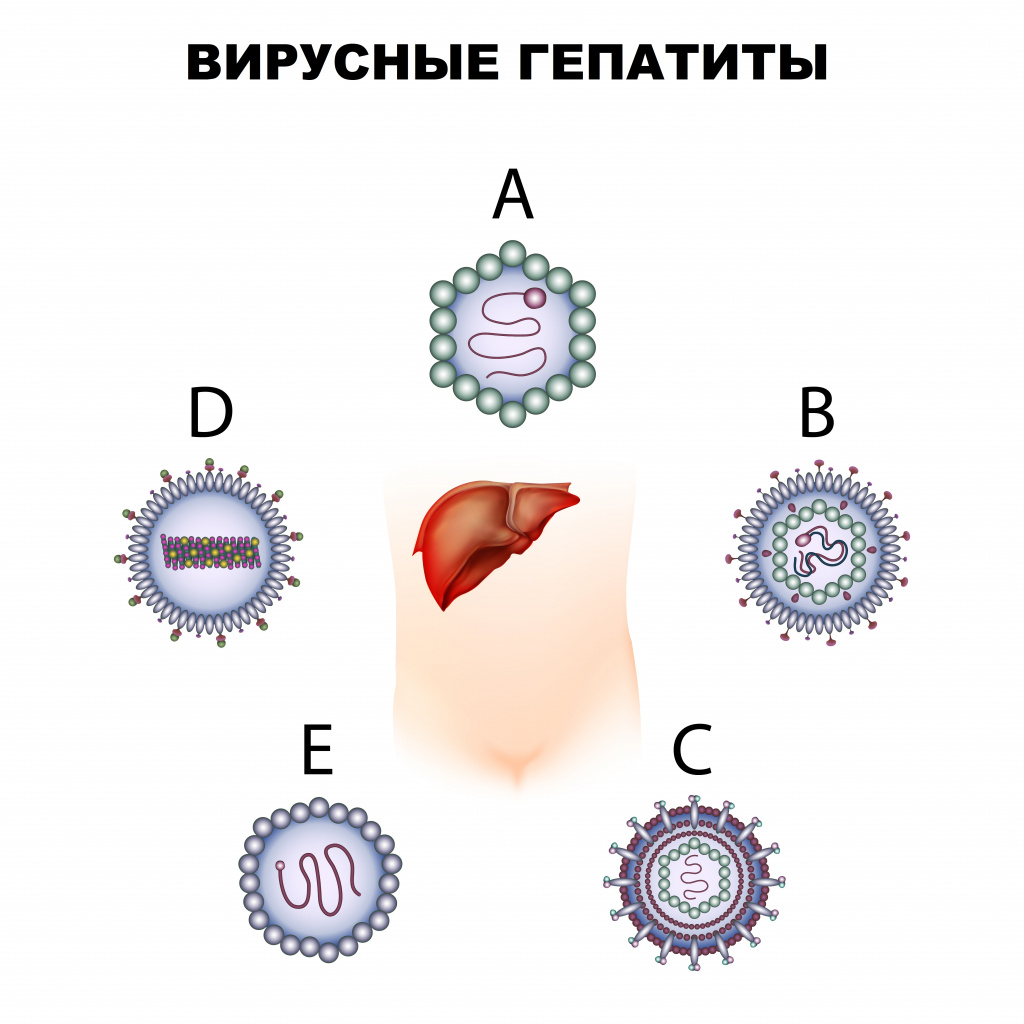
Определение
Вирусный гепатит – инфекционное заболевание, вызываемое различными вирусами, поражающими печень. Существует пять вирусов гепатита: A (болезнь Боткина), B, C, D и E.
Причины появления вирусного гепатита
На сегодняшний день выявлено три основных пути передачи энтеральных гепатитов А и Е:
- водный путь - при использовании некачественной питьевой воды, купании в загрязненных водоемах и бассейнах;
- пищевой путь - при употреблении продуктов, загрязненных вирусом во время производства на пищевых предприятиях, предприятиях общественного питания и торговли;
- контактно-бытовой путь - при несоблюдении правил личной гигиены.
- при контакте с кровью или биологическими жидкостями больного (или носителя);
- при медицинских манипуляциях – переливании зараженной крови и ее препаратов (плазмы и др.), при проведении сеансов гемодиализа, инъекциях, акупунктуре, при многократном использовании инъекционных игл и канюль;
- половой - при незащищенном сексуальном контакте с инфицированным человеком или носителем вируса;
- во время родов или с молоком матери;
- при контакте с предметами, загрязненными кровью больного (бритва, зубная щетка, маникюрные принадлежности, медицинский инструментарий);
- через немедицинские манипуляции – употребление инъекционных наркотиков, выполнение пирсинга, татуировки.
Некоторые пациенты, инфицированные вирусами гепатита В, С и D, сами не болеют, но, являясь носителями, представляют опасность в плане заражения окружающих.
Классификация заболеваний
По длительности процесса вирусные гепатиты бывают:
- острыми – до 3 месяцев (гепатит А);
- затяжными – до 6 месяцев (гепатит В, С);
- хроническими – свыше 6 месяцев (гепатит В, С, D).
- бессимптомные формы (характерны для гепатитов В и С);
- субклиническая форма - может быть при любом гепатите;
- манифестные формы - могут быть желтушными и безжелтушными.
- с печеночной комой,
- без печеночной комы.
- с дельта-агентом (коинфекция) и печеночной комой,
- с дельта-агентом (коинфекция) без печеночной комы,
- без дельта-агента с печеночной комой,
- без дельта-агента и без печеночной комы.
- дельта-(супер)-инфекция вирусоносителя гепатита B,
- гепатит C,
- гепатит E,
- другие уточненные острые вирусные гепатиты.
- гепатит B с дельта-агентом,
- гепатит B без дельта-агента,
- гепатит C,
- другой хронический вирусный гепатит,
- хронический вирусный гепатит неуточненный.
- с печеночной комой,
- без печеночной комы.
Инкубационный период: вирус размножается и распространяется, не вызывая симптомов.
Продромальная (преджелтушная) фаза: появляются неспецифические симптомы, которые включают глубокую анорексию, недомогание, тошноту и рвоту, внезапно возникшее отвращение к сигаретам у курильщиков, лихорадку или боль в правом верхнем квадранте живота, иногда возникает крапивница и артралгия (боль в суставах).
Желтушная фаза: через 3-10 дней темнеет моча, затем возникает желтуха. Системные симптомы часто регрессируют, и пациенты чувствуют себя лучше, несмотря на усиливающуюся желтуху. Печень обычно увеличивается и становится болезненной при пальпации. Пик желтухи обычно наступает в пределах 1–2 недель. Могут развиться проявления холестаза.
Фаза восстановления: в течение этих 2-4 недель желтуха исчезает, а аппетит обычно возвращается после первой недели симптомов. Острый вирусный гепатит разрешается спонтанно спустя 4–8 недель от момента появления симптомов.
Острый гепатит — фаза, когда организм активно борется с инфекцией, стараясь полностью удалить ее из организма: он возникает вскоре после инфицирования и длится, как правило, не больше 6-8 месяцев. Гепатит A протекает остро и никогда не переходит в хроническую форму.

Диагностика вирусного гепатита
В диагностике гепатитов решающее значение имеет клиника: осмотр, пальпация, перкуссия (простукивание отдельных участков тела и анализ возникающих при этом звуков), жалобы пациента. Для всех вирусных гепатитов однотипны особенности изменения многих биохимических показателей, их динамика, диагностическая и прогностическая оценка. Острый гепатит в первую очередь дифференцируют с другими заболеваниями, имеющими сходную клиническую симптоматику.
Пациентам с подозрением на гепатит первично проводят неспецифические лабораторные тесты:
-
исследование уровня аланинаминотрансферазы, аспартатаминотрансферазы, билирубина и щелочной фосфатазы;
Аланинаминотрансфераза − внутриклеточный фермент, участвующий в метаболизме аминокислот. Тест используют в диагностике поражений печени, сердечной и скелетных мышц. Синонимы: Глутамат-пируват-трансаминаза; Глутамат-пируват-трансаминаза в сыворотке; СГПТ. Alanine aminotransferase; S.
Синонимы: Глутамино-щавелевоуксусная трансаминаза; Глутамат-оксалоацетат-трансаминаза сыворотки крови (СГОТ); L-аспартат 2-оксоглутарат аминотрансфераза; ГЩТ. Aspartateaminotransferase; Serum Glutamicoxaloacetic Transaminase; SGOT; GOT. Краткая характеристика определяемого вещества АсАТ .
Синонимы: Общий билирубин крови; Общий билирубин сыворотки. Totalbilirubin; TBIL. Краткая характеристика определяемого вещества Билирубин общий Билирубин – пигмент коричневато-желтого цвета, основное количество которого образуется в результате метаболизма гемовой части гемоглобина при дест.
Синонимы: Анализ крови на щелочную фосфатазу; Фосфатаза щёлочная. ALK PHOS; ALKP; ALPase; Alk Phos. Краткое описание определяемого вещества Щелочная фосфатаза Щелочная фосфатаза катализирует щелочной гидролиз сложных эфиров фосфорной кислоты и органических соединений. Понятие «щелоч.
Синонимы: Человеческий сывороточный альбумин; ЧСА; Альбумин плазмы; Human Serum Albumin; ALB. Краткая характеристика исследуемого вещества Альбумин Альбумин – это протеин, состоящий из 585 аминокислот и имеющий молекулярную массу 66,6-70 кДа. Альбумин составляет 40-60% от о.
Синонимы: Анализ крови на протромбин; Протромбин; Протромбиновое время; Протромбиновый индекс; Международное нормализованное отношение; МНО; Фактор свертывания крови II. Prothrombin; PT; Protime; INR; International normalized ratio; Coagulation Factor II; FII. Краткое описание исследования Прот.
-
наличие антител к вирусу гепатита A классов IgG и IgM;
Маркёр прошлой инфекции вирусом гепатита А или вакцинации против вируса гепатита А. Антитела класса IgG против вируса гепатита А появляются в ходе инфекции вскоре после антител класса IgM и сохраняются после перенесённого гепатита А пожизненно, обеспечивая стойкий иммунитет. Наличие в крови человека.
Иммуноглобулины класса М, характерны для острого периода гепатита А. Функции. Антитела класса IgМ практически всегда обнаруживаются уже в начале проявления клинических симптомов, достигают пика концентрации в течение месяца, персистируют в крови 3 - 6 месяцев и снижаются до неопределяемого.
Маркёр активной репликации вируса гепатита B (HBV) и высокой инфекционности крови. HBеAg (антиген инфекционности) представляет собой сердцевинный белок, кодируется тем же геном, что и НBсore Ag. Обнаруживается в крови в период вирусемии, параллельно с HBsAg, начиная с конца инкуб.
Количественное определение HBsAg - основного маркёра вирусного гепатита В. HBsAg - наиболее ранний маркёр гепатита В, появляющийся ещё в инкубационном периоде заболевания, до повышения уровня ферментов крови. Вирус гепатита В состоит из оболочки и нуклеокапсида. Оболочка содержит пове.
Свидетельство перенесённого острого гепатита В, показатель ремиссии. Определяет присутствие антител к HBеAg. Синтез антител к HBeAg в организме начинается после элиминации антигена инфекционности, они свидетельствуют о прекращении репликации (размножения) вируса в организме. К концу 9-й недели .
Определяет присутствие антител к HB-core Ag, независимо от класса M или G. Функции. Антитела к HB-core антигену появляются при остром гепатите В в крови вскоре после появления HBsAg, персистируют после исчезновения HBs-антигена перед появлением анти-HBs-антител и сохраняются длительное время после.
Определение РНК вируса гепатита С (оценка вирусной нагрузки) в плазме крови методом ПЦР с детекцией в режиме реального времени. Исследование выполняется на оборудовании компании Hoffmann-La Roche (Швейцария) по стандартизованной технологии с автоматизированной пробоподготовкой. Аналитические .
Синонимы: Вирус гепатита С (ВГС), количественное определение РНК. Hepatitis C Virus RNA, Quantitative, Real-Time PCR; Blood, HCV Viral Load; Hepatitis C Virus RNA Quant. Краткое описание исследования «Количественное определение РНК вируса гепатита С методом ПЦР [вирусная нагрузка] в сыворо.
Определение вирусной нагрузки и генотипа (1, 2, 3) вируса гепатита С (ВГС). Гепатит С – вирусное заболевание печени, которое часто переходит в хроническую форму (55-85% инфицированных). У части таких пациентов (15-30%) хронический гепатит в течение 20 лет может приводить к циррозу пече.
Синонимы: Суммарные антитела к вирусу гепатита С; анти-HCV. Anti-HCV IgG/IgM; Antibodies to Hepatitis C Virus, IgM + IgG; HCVAb, Total. Характеристика показателя Anti-HCV-total (антитела к антигенам вируса гепатита C суммарные) Внимание! При положительных и сомнительных реакциях срок выдачи ре.
Тест направлен на определение генотипа (1a, 1b, 2, 3а, 4, 5а, 6) вируса гепатита С (ВГС). Применим для генотипирования ВСГ у пациентов с вирусной нагрузкой выше 5000 МЕ/мл. Исследование не предназначено для скрининга ВГС. Гепатит С – вирусное заболевание печени, которое часто.
Сканирование внутренних органов брюшной полости для оценки его функционального состояния и наличия патологии.
К каким врачам обращаться
Любой вирусный гепатит – это инфекционное заболевание и лечат его, прежде всего, врачи-инфекционисты. Кроме того, есть и другие специалисты по заболеваниям печени (гастроэнтерологи и гепатологи), которые также принимают самое активное участие в лечении пациентов, страдающих вирусными гепатитами.
Лечение вирусного гепатита
При острых гепатитах легкой степени тяжести лечение можно проводить амбулаторно, среднетяжелые и тяжелые формы лечатся в стационаре. При хронической патологии (вне значимого обострения) лечение проводится на дому. В случаях выраженного обострения или декомпенсации показана госпитализация в инфекционный стационар.
Назначается базисное лечение, которое включает в себя щадящий режим и специализированную диету - исключают жареные, копченые, маринованные продукты, тугоплавкие жиры (свинину, баранину), алкогольные и газированные напитки. Рекомендуется обильное питье (до 2–3 литров в сутки).
Применяют дезинтоксикационные мероприятия (внутривенное введение гемодеза, раствора глюкозы с витамином С или с эссенциале, назначают прием лактулозы). При необходимости рекомендованы сорбенты, гепатопротекторы, антиоксиданты, диуретики, пробиотики, антигистаминные, противовоспалительные и гормональные средства, витамины.
Альфа-интерферон оказывает иммуномоделирующий и противовирусный эффекты, угнетает синтез белков вируса, усиливает активность естественных клеток-киллеров при гепатитах В и С.
В случае хронического течения болезни может потребоваться назначение препаратов прямого противовирусного действия, приводящих к полному исчезновению вируса гепатита С или стойкому подавлению репликации вирусов при гепатитах B и D.
Вирус гепатита В способен встраиваться в генетический материал человека, в связи с чем излечиться от этой болезни полностью не удается. Лечение гепатита В с дельта-агентом – это одна из самых трудных задач в гепатологии сегодня.
Осложнения
Осложнениями вирусных гепатитов могут стать функциональные и воспалительные заболевания желчных путей, а также печеночная кома, которая наступает из-за массивного омертвения (некроза) клеток печени и приводит к летальному исходу практически в 90% случаях. Гепатиты В и С опасны развитием хронического процесса и являются самой распространенной причиной цирроза и рака печени.

Самое тяжелое течение заболевания вызывает сочетание двух и более вирусов. В этом случае прогноз крайне неблагоприятный. Часто признаки хронического вирусного гепатита слабо выражены, что позволяет человеку до поры до времени не обращать внимания на болезнь. Нередко явные клинические проявления заболевания обнаруживаются уже на стадии цирроза печени.
Помимо развития цирроза и рака печени была доказана связь хронического гепатита С с В-клеточной лимфомой - поражением эндокринных желез, органов зрения, кожи, мышц, суставов, нервной системы, желчных путей.
Профилактика вирусного гепатита
На сегодняшний день самым эффективным методом профилактики вирусного гепатита является вакцинация:
- Вакцина от гепатита А вводится двукратно и формирует защиту от заболевания на срок до 20 лет. В России в Национальный календарь профилактических прививок вакцинация против вирусного гепатит А включена по эпидемическим показаниям.
- Вакцинация против гепатита В (N532) позволяет защититься не только от вируса гепатита В, но и от дельта-агента. В России вакцинация проводится в рамках Национального Календаря Профилактических прививок. Если у новорожденного не выявлены противопоказания, первая прививка делается в роддоме, в первый день жизни. Через один месяц делается вторая, а третья через 6 месяцев после начала вакцинации.
- Специфической вакцины против гепатита С не существует. Несколько вакцин находятся в стадии разработки.
Меры профилактики гепатитов просты и доступны:
- Строгое выполнение правил личной гигиены: мытье рук перед едой, после посещения туалета, при возвращении с работы, прогулки, отказ от использования чужого маникюрного инструмента, зубной щетки, бритвы.
- Избегать контактов с биологическими жидкостями посторонних людей. При обработке ран пользоваться одноразовыми перчатками.
- Овощи, ягоды, фрукты, зелень мыть под сильным напором водопроводной воды, ополаскивать кипяченой водой.
- Употреблять для питья только кипяченую или бутилированную воду. Не купаться в загрязненных водоемах.
- При выявлении парентеральных гепатитов необходимо обследовать и полового партнера, выполнять все назначения лечащего врача.
- Избегать контакта с использованными шприцами, иглами и другим инструментарием медицинского и немедицинского назначения.
- Клинические рекомендации. Хронический вирусный гепатит С (ХВГС) у взрослых; 2019 ;
- Клинические рекомендации. Хронический вирусный гепатит B (ХВГВ) у взрослых; 2019 ;
- ВОЗ ;
- ВОЗ ;
- ВОЗ ;
- ВОЗ ;
- ВОЗ ;
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Читайте также:

