История болезни при аутоиммунном гепатите
Обновлено: 24.04.2024
Аутоиммунный гепатит (АИГ) – хроническое заболевание печени неизвестной этиологии, характеризующееся перипортальным или более обширным воспалением, и протекающее со значительной гипергаммаглобулинемией и появлением в сыворотке широкого спектра аутоантител. Современные представления о патогенезе АИГ предусматривают взаимодействие факторов окружающей среды, нарушения механизмов иммунной толерантности и генетической предрасположенности. Это взаимодействие индуцирует Т-клеточные иммунные реакции против антигенов гепатоцитов, что ведет к развитию прогрессирующих некровоспалительных и фибротических изменений в печени.
Классификация
На основании профиля серологических маркеров различают 2 типа АИГ. Выделение 3-го типа АИГ большинством специалистов не поддерживается, так как его серологический маркер (анти-SLA) встречается как при АИГ 1-го типа, так и при АИГ 2-го типа.
При АИГ 1-го типа встречаются АNА и SMA или оба вида аутоантител; 80% всех случаев АИГ относятся к 1-му типу. 70% пациентов – женщины, пик заболеваемости приходится на возраст от 16 до 30 лет. 50% пациентов старше 30 лет, 23% старше 60 лет. Часто (15-34% случаев) встречаются ассоциации с другими аутоиммунными заболеваниями, такими как аутоиммунный тиреодит, ревматоидный артрит, целиакия, язвенный колит и другие. На момент установления диагноза цирротическая стадия болезни констатируется у 24%.
АИГ 2-го типа характеризуется положительными анти-LKM-1 и/или анти-LC1 и/или анти-LC3 аутоантителами. Подавляющее большинство (80-96%) больных АИГ 2-го типа – дети. Данный тип характеризуется высокой частотой сопутствующих иммуноопосредованных заболеваний, нередко острым дебютом и быстрым прогрессированием до стадии цирроза.
Диагностика
Скрининговое обследование на АИГ не проводится ввиду относительной редкости заболевания и отсутствия надежных скрининговых маркеров. Вместе с тем АИГ следует включать в круг дифференциального диагноза в случаях любого гепатита неуточненной этиологии, а также известной этиологии при атипичном течении, принимая во внимание возможность развития перекрестных синдромов. Следует учитывать, что женщины болеют чаще мужчин (3-4 : 1).
Диагностические критерии АИГ и система оценки были разработаны Международной группой по изучению АИГ (IAIGH) в 1993 и пересмотрены в 1999 (таблица 1).
Таблица 1. Диагностические критерии АИГ (IAIGH, 1999)
Перипортальный гепатит с умеренной и выраженной активностью с лобулярным гепатитом или без него, либо с наличием центропортальных мостовидных некрозов, но без поражения желчных протоков, четко определяемых гранулем или других заметных изменений, предполагающих другую этиологию
Повышение активностисывороточных аминотрансфераз сыворотки, особенно (но не исключительно) при незначительном повышении ЩФ. Нормальное содержание в сыворотке
Серопозитивность по ANA, SMA или анти-LKM-1 в титре более 1:80. Низкие титры (особенно по анти-LKM-1) могут быть у детей. Серонегативность по AMA
Потребление алкоголя менее 50 г/сут, нет сведений о недавнем применении гепатотоксических лекарств. Могут быть включены пациенты, которые употребляли большее количество алкоголя и потенциально
гепатотоксические препараты, если доказано повреждение печени после отказа от алкоголя и отмены лекарств
Пересмотренная международная система оценки была создана специально для проведения клинических исследований, чтобы их можно было сравнивать между собой (таблица 2); также она может быть применима в диагностически неясных случаях, когда описательных критериев, приведенных в таблице 1, недостаточно (Уровень В).
Таблица 2. Международная система оценки для диагностики АИГ (IAIGH, 1999)
Таблица 3. Упрощенные диагностические критерии АИГ
Определенный АИГ ≥7 баллов
Вероятный АИГ ≥6 баллов
Для установления диагноза АИГ необходимо наличие определенных клинических и лабораторных признаков, а также исключение других причин, которые могут вызывать развитие хронического гепатита или цирроза печени. Необходимо уточнить количество потребляемого алкоголя и применение гепатотоксичных препаратов. При оценке лабораторных показателей следует обратить внимание на изменения в показателях АЛТ, АСТ, ЩФ, уровня альбумина, γ-глобулинов, IgG и билирубина. АИГ может протекать бессимптомно в 34-45% случае. Как правило, эти пациенты – мужчины, уровень АЛТ у них значительно ниже в момент дебюта заболевания, чем у пациентов с клиническими проявлениями. Гистологические изменения, включая частоту перехода в цирроз, одинаковы как у бессимптомных больных, так и у пациентов с клиническими проявлениями. Учитывая тот факт, что у 70% бессимптомных пациентов в дебюте по мере прогрессирования болезни развиваются клинические проявления, эта группа должна находиться под тщательным наблюдением.
Рекомендуется проведение биопсии печения в дебюте болезни всем больным как для постановки диагноза, так и для принятия решения о проведения терапии. В случае острого дебюта отсутствие гистологических данных не должно быть препятствием для начала терапии. Основным гистологическим признаком АИГ является межуточный (перипортальный, interface) гепатит, к типичным признакам также относят лимфоплазмацитарную инфильтрацию. Необходимо отметить, что специфических гистологических признаков АИГ не существует, и отсутствие плазмацитарной инфильтрации не исключает диагноз. В инфильтрате могут присутствовать эозинофилы; наблюдаются ступенчатые, мостовидные, мультилобулярные некрозы. Портальные повреждения обычно не затрагивают желчные протоки, гранулемы встречаются редко. Иногда встречаются центролобулярные (в 3-й зоне ацинуса) повреждения. При всех формах заболевания присутствует выраженный в той или иной степени фиброз.
Антинуклеарные аутоантитела (АNА), антигладкомышечные аутоантитела (SMA), антитела к микросомам печени и почек 1 типа (анти-LKM-1) и антитела к печеночно-цитозолному антигену (анти-LC1) являются основными серологическими маркерами диагностики АИГ. У 96% взрослых пациентов с АИГ определяются ANA, SMA или оба маркера, у 4% имеются анти-LKM-1 или анти-LC1. Обычно при наличии анти-LKM-1 аутоантител ANA и SMA отрицательные.
Аутоантитела неспецифичны для АИГ, и их образование зависит от особенностей течения болезни. Низкий титр аутоантител не исключает диагноз АИГ, также как только их высокий титр при отсутствии других признаков не подтверждает этот диагноз. У серонегативных пациентов выработка аутоантител может манифестировать позднее, по мере прогрессирования заболевания. У взрослых титр аутоантител слабо коррелирует с активностью, характером течения болезни и ответом на проводимую терапию.
Лечение
Три РКИ продемонстрировали, что у пациентов с активностью АСТ выше нормы в 10 раз или у пациентов с повышением АСТ более чем в 5 раз в сочетании с повышением уровня γ-глобулинов в 2 раза в отсутствие адекватного лечения смертность достигает 60% в течение 6 мес. Наличие в дебюте гистологических признаков в виде мостовидных некрозов или мультилобулярных некрозов приводит к прогрессированию в цирроз у 82% нелеченых пациентов и ассоцированы с 45%-ной смертностью в течение 5 лет. Данные лабораторные и гистологические признаки активности болезни в дебюте служат абсолютным показанием для лечения глюкокортикостероидами (ГКС). Системные проявления АИГ, такие как выраженная слабость и артралгия, также являются абсолютным показанием к лечению, вне зависимости от других показателей (Уровень А).
Иммуносупрессивная терапия эффективна только у больных с клиническими, лабораторными или гистологическими признаками активного воспаления в печени. У пациентов с неактивным циррозом эффект от терапии сомнителен (Уровень С). При этом у них имеется повышенный риск развития побочных эффектов: гипоальбуминемия и портосистемное шунтирование крови могут повлиять на связывание преднизолона с белками крови и распределение свободного преднизолона. У пациентов с декомпенсированным сахарным диабетом, остеопенией, психическими расстройствами или выраженным остеопорозом надо тщательно обосновать необходимость назначения ГКС. Азатиоприн не следует назначать больным с выраженной цитопенией (лейкоциты ниже 2,5×109/л, тромбоциты ниже 50×109/л) или с известной непереносимостью препарата (таблица 4).
Таблица 4. Показания к проведению иммуносупрессивной терапии
Бессимптомное течение с нормальными или субнормальными показателями сывороточной АСТ и уровня γ-глобулинов
Компрессионные переломы, психоз, декомпенсированный диабет, неконтролируемая артериальная гипертензия, непереносимость азатиоприна
Остеопения, эмоциональная лабильность, гипертензия, диабет или цитопения (лейкоциты ≤ 2,5×109/л, тромбоциты ≤ 50×109/л)
Препаратами выбора служат преднизолон или метилпреднизолон; применение последнего может быть сопряжено с меньшими побочными эффектами ввиду практически отсутствующей минералокортикоидной активности. С целью повышения эффективности иммуносупрессии и уменьшения дозы и, соответственно, побочного действия кортикостероидов к терапии нередко добавляется азатиоприн, представляющий собой производное 6-меркаптопурина и обладающий антипролиферативной активностью (таблица 5). В случае недостаточной эффективности стандартных схем иммуносупрессии возможно повышение дозы азатиоприна до 150 мг в сутки, что не сопровождается существенным увеличением частоты побочных эффектов.
Таблица 5. Схемы лечения аутоиммунного гепатита
Обе схемы лечения продемонстрировали одинаковую эффективность: 5- и 10-летняя выживаемость больных на фоне адекватной иммуносупрессии составляет 94% и 90% соответственно (Уровень В). Однако полное исчезновение биохимических, серологических и гистологических признаков заболевания, позволяющее ставить вопрос об отмене препаратов, наблюдается лишь у 31%. Морфологическая ремиссия АИГ запаздывает на 3-6 мес по отношению к биохимической, поэтому перед отменой иммуносупрессоров обязательно выполнение биопсии печени для констатации исчезновения гистологических признаков активности АИГ.
Результаты стандартной иммуносупрессии могут быть представлены 4 вариантами: ремиссией, рецидивом, резистентностью и стабилизацией.
Ремиссия представляет собой полную нормализацию всех параметров, отражающих активность гепатита, включая гистологические. В связи с невозможностью с патогенетической позиции достижения полного выздоровления от АИГ, данный исход является оптимальным вне зависимости от режима терапии и ассоциирован с наилучшим отдаленным прогнозом. Через 24 мес лечения ремиссия констатируется у 65-75% больных.
Рецидив констатируется по повышению активности аминотрансфераз, с клинической симптоматикой либо без нее, во время лечения, в период снижения доз иммуносупрессоров или на фоне полной отмены препаратов. По обобщенным литературным, а также нашим собственным данным, рецидив наблюдается у 50% пациентов в течение 6 мес после прекращения терапии и у 80% через 3 года. Он ассоциирован с формированием цирроза у 38% больных и развитием печеночной недостаточности у 14%. Рецидив нередко требует возвращения к инициирующим дозам преднизолона и азатиоприна, либо, по крайней мере, их повышения по сравнению с исходными.
Резистентность характеризуется прогрессированием клинических, биохимических и гистологических проявлений болезни на фоне адекватной иммуносупрессивной терапии. Данный вариант наблюдается у 10% больных и требует тщательной ревизии первоначального диагноза, предусматривающей исключение других причин острого или хронического гепатита. Если диагноз АИГ подтверждается, такой пациент рассматривается в качестве кандидата на альтернативные методы терапии, либо, в случае неуклонного прогрессирования, на трансплантацию печени.
Альтернативная терапия
Будесонид. Синтетический ГКС, характеризующийся активным печеночным метаболизмом, высокой аффинностью к глюкокортикоидным рецепторам и низкой частотой системных побочных эффектов. При пероральном приеме препарат на 90% задерживается печенью, где в высоких концентрациях воздействует на патогенные лимфоциты. Исследования продемонстрировали неоднозначные результаты относительно частоты достижения ремиссии АИГ. Формирование портосистемных шунтов увеличивает системную концентрацию препарата. По-видимому, основное преимущество будесонида перед преднизолоном заключается в возможности длительной поддерживающей терапии у больных на доцирротической стадии с рано проявляющимся побочным действием системных стероидов (Уровень С).
Микофенолат мофетила. Конкурентный ингибитор инозин-монофосфат-дегидрогеназы, необходимой для синтеза пуриновых нуклеотидов. Действие микофенолата ограничено активированными Т- и В-лимфоцитами, что обусловливает ограничение нежелательной системной иммуносупрессии. Ретроспективный анализ 37 пациентов, не ответивших или не переносивших лечение азатиоприном, установил, что ответ на микофенолат наблюдался лишь у половины, а в случае отсутствия эффекта от азатиоприна терапия микофенолатом не привела к желаемому результату в 75% случаев. Дозировка – 2 г/сут (Уровень С).
Циклоспорин А. Липофильный циклический 11-аминокислотный пептид, продуцируемый Tolipocladium inflatum. Механизм его действия определяется влиянием на Са2+-зависимую передачу внутриклеточного сигнала и следующим за этим подавлением Т-клеточного звена иммунного ответа посредством репрессии гена, кодирующего интерлейкин-2. В ряде исследований продемонстрирована индукция стойкой ремиссии АИГ на фоне лечения циклоспорином как у детей, так и взрослых. Дозировка – 2,5-5 мг/кг/сут. Широкое применение циклоспорина в качестве препарата первой линии ограничено серьезными нежелательными явлениями, такими как артериальная гипертензия, нефропатия, гиперлипидемия, инфекционные осложнения и др (Уровень С).
Такролимус. Макролидное лактоновое соединение, имеющее аналогичный циклоспорину механизм действия, но более выраженный и опосредованный связыванием с другим иммунофиллином. Пилотные исследования продемонстрировали возможность достижения биохимической ремиссии на фоне длительного применения такролимуса, в том числе у стероидорезистентных больных АИГ. Дозировка – 0,05-0,1 мг/кг/сут Из нежелательных явлений чаще всего отмечается умеренное повышение креатитнина и азота мочевины (Уровень С).
Циклофосфамид. Назначается вместе с преднизолоном в дозе 1–1,5 мг/кг/сут, как правило, у пациентов с непереносимостью азатиоприна. У некоторых больных возможен альтернирующий прием (50 мг через день). Длительное лечение нежелательно ввиду риска гематологических побочных эффектов (Уровень С).
Другие альтернативные стратегии лечения АИГ включают назначение метотрексата, 6-тиогуанина, инфликсимаба (анти-TNFα) и ритуксимаба (анти-CD20), однако клинических данных на сегодняшний день недостаточно для оценки профиля эффективности и безопасности.
Возможность отмены иммуносупрессоров рассматривается у пациентов не ранее чем через 6 мес после достижения полной клинической, биохимической и иммунологической ремиссии. Перед отменой целесообразно выполнение биопсии печени для констатации отсутствия некровоспалительных изменений. Учитывая высокую частоту рецидива заболевания, обязательно динамическое наблюдение за пациентом с исследованием биохимических показателей (АЛТ, АСТ) 1 раз в 3 мес, иммунологических (γ-глобулинов, IgG) – 1 раз в 6 мес.
Приблизительно у 10% больных АИГ трансплантация печени является единственным способом ликвидации непосредственной угрозы жизни. Обычно основанием для включения в лист ожидания служит появление признаков декомпенсации цирроза или кровотечение из варикозномрасширенных вен пищевода. Однако явная резистентность к проводимой терапии и неуклонное прогрессирование заболевания позволяют рассматривать в качестве кандидатов на пересадку печени больных на доцирротической стадии. В этих случаях показания определяются как множественными рецидивами на фоне применения стандартных и альтернативных схем медикаментозной иммуносупрессии, так и выраженными побочными эффектами стероидной и цитостатической терапии: остеопорозом, артериальной гипертензией, изъязвлениями пищеварительного тракта, диабетом, лейкопенией. В качестве признаков угрожающей печеночной недостаточности рассматриваются нарастающая гипербилирубинемия и мультилобулярные некрозы в биоптате.
Прогноз трансплантации благоприятный: 5-летняя выживаемость превышает 90%. Вместе с тем следует учитывать возможность рецидива, частота которого составляет в среднем 10-35%. Риск рецидива выше у HLA DR3-позитивных больных, при наличии анти-LKM-1, дискордантности донора и реципиента по HLA, ранней отмене кортикостероидов, применении такролимуса в посттрансплантационном периоде. Он также возрастает по мере увеличения срока после трансплантации. С другой стороны, фульминантная печеночная недостаточность в дебюте болезни снижает вероятность ее повторной манифестации. Рецидив АИГ сопряжен с существенным риском гибели трансплантата. В то же время посттрансплантационная иммуносупрессия, в первую очередь ГКС, не только предотвращают отторжение, но и позволяют купировать рецидив.
Прогноз
Данные по естественному течению заболевания без лечения получены преимущественно из исследований, опубликованных до широкого применения иммуносупрессоров при лечении АИГ и до открытия вируса гепатита С. Из этих исследований следовало, что до 40% пациентов с тяжелым течением заболевания без лечения умирали в течение 6 мес от момента установления диагноза. У выживших с высокой частотой развивался цирроз с прогрессированием печеночной недостаточности и портальной гипертензии.
Нелеченый АИГ имеет плохой прогноз: 5-летняя выживаемость составляет 50%, 10-летняя – 10%. В среднем у 30% взрослых пациентов на момент установления диагноза имеются гистологические признаки цирроза. Цирроз формируется через 5 лет только у 17% больных с перипортальным гепатитом по данным первой биопсии, но при наличии мостовидных или мультилобулярных некрозов такой исход вероятен у 82%. Цирротическая трансформация в случае адекватного лечения, по-видимому, не снижает 10-летнюю выживаемость, что определяет обоснованность агрессивной терапевтической тактики у этих пациентов (Уровень С). Применение современных схем иммуносупрессии позволяет эффективно контролировать течение заболевания. Так, по данным 1990-х гг., 20-летняя выживаемость больных АИГ на фоне терапии превышает 80%.
Информация
Источники и литература
Информация
Аутоиммунный гепатит – это прогрессирующее хроническое воспаление печени, протекающее с признаками перипортального или более обширного поражения и наличием аутоантител к печеночным клеткам. Клинические проявления включают астеновегетативные расстройства, желтуху, боли в правом подреберье, кожные сыпи, гепатомегалию и спленомегалию, аменорею у женщин, гинекомастию – у мужчин. Диагностика основывается на серологическом выявлении антинуклеарных антител (ANA), тканевых антител к гладкой мускулатуре (SMA), антител к микросомам печени и почек и др., гипергаммаглобулинемии, увеличения титра IgG, а также данных биопсии печени. Основу лечения составляет иммуносупрессивная терапия глюкокортикостероидами.
МКБ-10
Общие сведения
В структуре хронических гепатитов в современной гастроэнтерологии на долю аутоиммунного поражения печени приходится 10-20% случаев у взрослых и 2% - у детей. Женщины заболевают аутоиммунным гепатитом в 8 раз чаще, чем мужчины. Первый возрастной пик заболеваемости приходится на возраст до 30 лет, второй – на период постменопаузы. Течение аутоиммунного гепатита носит быстропрогрессирующий характер, при котором довольно рано развивается цирроз печени, портальная гипертензия и печеночная недостаточность, ведущая к гибели пациентов.

Причины
Вопросы этиологии аутоиммунного гепатита изучены недостаточно. Считается, что в основе развития аутоиммунного гепатита лежит сцепленность с определенными антигенами главного комплекса гистосовместимости (HLA человека) - аллелями DR3 или DR4, выявляющаяся у 80-85% пациентов. Предположительными триггерными факторами, запускающими аутоиммунные реакции у генетически предрасположенных индивидуумов, могут выступать вирусы Эпштейна–Барр, гепатитов (А, В, С), кори, герпеса (HSV-1 и HHV-6), а также некоторые лекарственные препараты (например, интерферон). Более чем у трети пациентов с аутоиммунным гепатитом выявляются и другие аутоиммунные синдромы – тиреоидит, болезнь Грейвса, синовит, язвенный колит, болезнь Шегрена и др.
Патогенез
Основу патогенеза аутоиммунного гепатита составляет дефицит иммунорегуляции: снижение субпопуляции Т-супрессорных лимфоцитов, что приводит к неуправляемому синтезу В-клетками IgG и разрушению мембран клеток печени – гепатоцитов, появлению характерных сывороточных антител (ANA, SMA, анти-LKM-l).
Классификация
В зависимости от образующихся антител различают аутоиммунный гепатит I (анти-ANA, анти-SMA позитивный), II (анти-LKM-l позитивный) и III (анти-SLA позитивный) типов. Каждый из выделяемых типов заболевания характеризуется своеобразным серологическим профилем, особенностями течения, откликом на иммуносупрессивную терапию и прогнозом.
- I тип. Протекает с образованием и циркуляцией в крови антинуклеарных антител (ANA) – у 70-80% пациентов; антигладкомышечных антител (SMA) у 50-70% больных; антител к цитоплазме нейтрофилов (pANCA). Аутоиммунный гепатит I типа чаще развивается в возрасте от 10 до 20 лет и после 50 лет. Характеризуется хорошим откликом на иммуносупрессивную терапию, возможностью достижения стойкой ремиссии в 20% случаев даже после отмены кортикостероидов. При отсутствии лечения в течение 3 лет формируется цирроз печени.
- II тип. В крови у 100% пациентов присутствуют антитела к микросомам печени и почек 1-го типа (анти-LKM-l). Данная форма заболевания развивается в 10-15% случаях аутоиммунного гепатита, преимущественно в детском возрасте и характеризуется высокой биохимической активностью. Аутоиммунный гепатит II типа более резистентен к иммуносупрессии; при отмене препаратов часто наступает рецидив; цирроз печени развивается в 2 раза чаще, чем при аутоиммунном гепатите I типа.
- III тип. Образуются антитела к растворимому печеночному и печеночио-панкреатическому антигену (анти-SLA и анти-LP). Довольно часто при этом типе выявляются ASMA, ревматоидный фактор, антимитохондриальные антитела (АМА), антитела к антигенам печеночной мембраны (антиLMA).
К вариантам атипичного аутоиммунного гепатита относят перекрестные синдромы, включающие также признаки первичного билиарного цирроза, первичного склерозирующего холангита, хронического вирусного гепатита.
Симптомы аутоиммунного гепатита
В большинстве случаев патология манифестирует внезапно и в клинических проявлениях не отличается от острого гепатита. Вначале протекает с выраженной слабостью, отсутствием аппетита, интенсивной желтухой, появлением темной мочи. Затем в течение нескольких месяцев разворачивается клиника аутоиммунного гепатита. Реже начало заболевания постепенное; в этом случае преобладают астеновегетативные расстройства, недомогание, тяжесть и боли в правом подреберье, незначительная желтуха. У части пациентов аутоиммунный гепатит начинается с лихорадки и внепеченочных проявлений.
Период развернутых симптомов аутоиммунного гепатита включает выраженную слабость, чувство тяжести и боли в правом подреберье, тошноту, кожный зуд, лимфаденопатию. Для аутоиммунного гепатита характерны непостоянная, усиливающаяся в периоды обострений желтуха, увеличение печени (гепатомегалия) и селезенки (спленомегалия). У трети женщин при аутоиммунном гепатите развивается аменорея, гирсутизм; у мальчиков может наблюдаться гинекомастия. Типичны кожные реакции: капиллярит, пальмарная и волчаночноподобная эритема, пурпура, акне, телеангиэктазии на коже лица, шеи и рук. В периоды обострений аутоиммунного гепатита могу наблюдаться явления преходящего асцита.
К системным проявлениям аутоиммунного гепатита относится рецидивирующий мигрирующий полиартрит, затрагивающий крупные суставы, но не приводящий к их деформации. Достаточно часто аутоиммунный гепатит протекает в сочетании с язвенным колитом, миокардитом, плевритом, перикардитом, гломерулонефритом, тиреоидитом, витилиго, инсулинозависимым сахарным диабетом, иридоциклитом, синдромом Шегрена, синдромом Кушинга, фиброзирующим альвеолитом, гемолитической анемией.
Диагностика
Аутоиммунный гепатит диагностируется в ходе консультации гепатолога или гастроэнтеролога. Критериями патологии служат серологические, биохимические и гистологические маркеры. Согласно международным критериям, об аутоиммунном гепатите можно говорить в случае, если:
- в анамнезе отсутствуют гемотрансфузии, прием гепатотоксичных препаратов, злоупотребление алкоголем;
- в крови не обнаруживаются маркеры активной вирусной инфекции (гепатитов А, В, С и др.);
- уровень γ-глобулинов и IgG превышает нормальные показатели в 1,5 и более раза;
- значительно повышена активность АсТ, АлТ;
- титры антител (SMA, ANA и LKM-1) для взрослых выше 1:80; для детей выше 1: 20.
Биопсия печени с морфологическим исследованием образца тканей позволяет выявить картину хронического гепатита с признаками выраженной активности. Гистологическими признаками аутоиммунного гепатита служат мостовидные или ступенчатые некрозы паренхимы, лимфоидная инфильтрация с обилием плазматических клеток. Инструментальные исследования (УЗИ печени, МРТ печени и др.) при аутоиммунном гепатите не имеют самостоятельного диагностического значения.
Лечение аутоиммунного гепатита
Патогенетическая терапия заболевания заключается в проведении иммуносупрессивной терапии глюкокортикостероидами. Такой подход позволяет снизить активность патологических процессов в печени: повысить активность Т-супрессоров, уменьшить интенсивность аутоиммунных реакций, разрушающих гепатоциты.
Обычно иммуносупрессивная терапия при аутоиммунном гепатите проводится преднизолоном или метилпреднизолоном в начальной суточной дозе 60 мг (1-ю неделю), 40 мг (2-ю неделю), 30 мг (3-4-ю недели) со снижением до 20 мг в качестве поддерживающей дозы. Уменьшение суточной дозировки проводят медленно, учитывая активность клинического течения и уровень сывороточных маркеров. Поддерживающую дозу пациент должен принимать до полной нормализации клинико-лабораторных и гистологических показателей. Лечение аутоиммунного гепатита может продолжаться от 6 месяцев до 2-х лет, а иногда и на протяжении всей жизни.
При неэффективности монотерапии возможно введение в схему лечения аутоиммунного гепатита азатиоприна, хлорохина, циклоспорина. В случае неэффективности иммуносупрессивного лечения аутоиммунного гепатита в течение 4-х лет, множественных рецидивах, побочных эффектах терапии ставится вопрос и трансплантации печени.
Прогноз и профилактика
При отсутствии лечения аутоиммунного гепатита заболевание неуклонно прогрессирует; спонтанные ремиссии не наступают. Исходом аутоиммунного гепатита служит цирроз печени и печеночная недостаточность; 5-летняя выживаемость не превышает 50%. С помощью своевременной и четко проводимой терапии удается достичь ремиссии у большинства пациентов; при этом выживаемость в течение 20 лет составляет более 80%. Трансплантация печени дает результаты, сопоставимые с лекарственно достигнутой ремиссией, 5-летний прогноз благоприятен у 90% пациентов.
При аутоиммунном гепатите возможна лишь вторичная профилактика, включающая регулярное наблюдение гастроэнтеролога (гепатолога), контроль активности печеночных ферментов, содержания γ-глобулинов, аутоантител для своевременного усиления или возобновления терапии. Пациентам с аутоиммунным гепатитом рекомендуется щадящий режим с ограничением эмоциональных и физических нагрузок, соблюдение диеты, отвод от профилактической вакцинации, ограничение приема лекарственных препаратов.
Гепатит – это диффузное воспаление печеночной ткани вследствие токсического, инфекционного или аутоиммунного процесса. Общая симптоматика – тяжесть и боли в правом подреберье с иррадиацией под правую лопатку, тошнота, сухость и чувство горечи во рту, отсутствие аппетита, отрыжка. В тяжелых случаях – желтуха, потеря веса, сыпь на коже. Исходом гепатита может быть хроническая форма, печеночная кома, цирроз и рак печени. Диагностика гепатитов включает исследование биохимических проб крови, УЗИ печени, гепатохолецистосцинтиографию, пункционную биопсию. Лечение основывается на соблюдении диеты, приеме гепатопротекторов, проведении дезинтоксикации, специфической этиотропной и патогенетической терапии.
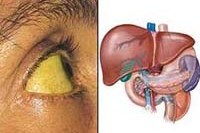


Общие сведения
Гепатит – воспалительное заболевание печени. По характеру течения различают острые и хронические гепатиты. Острые гепатиты протекают с выраженной симптоматикой и имеют два варианта исхода: полное излечение, или переход в хроническую форму. Подавляющее большинство гепатитов (90%) имеют алкогольную, вирусную или лекарственную этиологию. Частота возникновения гепатита у разных групп лиц различается в зависимости от формы и причины заболевания.
Хроническим признают гепатит, который длится более полугода. Хронический процесс по морфологической картине представляет собой дистрофические изменения в ткани печени воспалительного происхождения, не затрагивающие дольковой структуры органа. Первично хронические гепатиты первоначально протекают либо без выраженной симптоматики, либо с минимальными проявлениями. Заболевание нередко обнаруживается при медосмотрах и обследованиях по поводу других патологий. Чаще развиваются у мужчин, но к некоторым специфическим гепатитам большую склонность имеют женщины. Особое внимание уделяют состоянию печени у больных, перенесших острый гепатит, и являющихся носителями австралийского антигена, а также у лиц, злоупотребляющих алкоголем, либо проходящих лечение гепатотоксическими препаратами.

Патогенез
Острый гепатит развивается либо вследствие непосредственного поражения печени гепатотоксическими факторами или вирусной инфекцией, либо вследствие развития аутоиммунной реакции – выработки антител к собственным тканям организма. В обоих случаях развивается острое воспаление в ткани печени, повреждение и разрушение гепатоцитов, воспалительный отек и снижение функциональной деятельности органа. Недостаточность желчеродной функции печени является первопричиной билирубинемии и, как следствие, желтухи. Поскольку в тканях печени нет болевых рецепторных зон, болевой синдром редко выражен и связан с увеличением печени, растяжкой ее хорошо иннервированной капсулы и воспалительными процессами в желчном пузыре.
Хроническое воспаление, как правило, развивается вследствие нелеченного или недостаточно залеченного острого гепатита. Зачастую безжелтушные и бессимптомные формы гепатита не выявляются вовремя, и воспалительный процесс приобретает хронический характер, возникают очаги дистрофии и перерождения печеночной ткани. Усугубляется снижение функциональной деятельности печени. Нередко хронический гепатит постепенно переходит в цирроз печени.
Классификация
- по причине развития - вирусные, алкогольные, лекарственные, аутоиммунный гепатит, специфические гепатиты (туберкулезный, описторхозный, эхинококковый и др.), гепатиты вторичные (как осложнения других патологий), криптогенный гепатит (неясной этиологии);
- по течению (острый, хронический);
- по клиническим признакам (желтушная, безжелтушная, субклиническая формы).
Вирусные гепатиты бывают острыми (вирусы гепатита А и В) и хроническими (гепатит В, D, С). Также гепатит может быть вызван не специфическими для печени вирусными и вирусоподобными инфекциями – мононуклеоз, цитомегаловирус, герпес, желтая лихорадка. Аутоиммунные гепатиты различаются по типам в зависимости от мишеней антител (тип 1, тип 2, тип 3).
Симптомы гепатита

Течение и симптоматика гепатита зависит от степени поражения печеночной ткани. От этого же зависит и тяжесть заболевания. Легкие формы острого гепатита могут протекать бессимптомно и, зачастую, перетекать в хроническую форму, если заболевание не будет выявлено случайным образом при профилактическом обследовании.
При более тяжелом течении симптоматика может быть выражена, быстро нарастать сочетаться с общей интоксикацией организма, лихорадкой, токсическим поражением органов и систем.
Как для острого гепатита, так и для обострения хронической формы болезни обычна желтушность кожных покровов и склер характерного шафранного оттенка, но заболевание может протекать и без выраженной желтухи. Однако обнаружить незначительную степень пожелтения склер, а так же выявить желтушность слизистой верхнего неба можно и при легкой форме гепатита. Моча темнеет, при выраженных нарушениях синтеза желчных кислот кал теряет цвет, становится беловато-глинистым.
Больные могут отмечать такие симптомы, как кожный зуд, возникновение на коже красных точек – петехий, брадикардию, невротические симптомы. При пальпации печень умеренно увеличена, незначительно болезненна. Так же может отмечаться увеличение селезенки. Хронический гепатит характеризуется постепенным развитием следующих клинических синдромов:
- астеновегетативный (слабость, повышенная утомляемость, расстройства сна, психическая лабильность, головные боли) – обусловлен интоксикацией организма в связи с нарастающей печеночной недостаточностью;
- диспепсический (тошнота, иногда - рвота, понижение аппетита, метеоризм, поносы, чередующиеся с запорами, отрыжка горечью, неприятный привкус во рту) связан с нарушениями пищеварения в связи с недостаточностью выработки печенью необходимых для пищеварения ферментов и желчных кислот);
- болевой синдром (боль постоянного, ноющего характера локализуется в правом подреберье, усиливается при физических нагрузках и после резких нарушений диеты) – может отсутствовать или выражаться в умеренном ощущении тяжести в эпигастрии;
- субфебрилитет (умеренное повышение температуры до 37,3 – 37,5 градусов может держаться по нескольку недель);
- стойкое покраснение ладоней (пальмарная эритема), телеангиэктазии (сосудистые звездочки на коже) на шее, лице, плечах;
- геморрагический (петехии, склонность к образованию синяков и кровоподтеков, носовые, геморроидальные, маточные кровотечения) связан с понижением свертываемости крови вследствие недостаточного синтеза факторов свертываемости в клетках печени;
- желтуха (пожелтение кожных покровов и слизистых – как следствие повышения уровня билирубина в крови, что в свою очередь связано с нарушением утилизации его в печени);
- гепатомегалия – увеличение печени, может быть сочетана со спленомегалией.
Диагностика

Диагностика гепатитов осуществляется на основании наличия симптоматики, данных физикального осмотра гастроэнтеролога или терапевта, функциональных и лабораторных исследований.
Лабораторные исследования включают: биохимические пробы печени, определение билирубинемии, снижения активности сывороточных ферментов, повышение уровня гамма-альбуминов, при понижении содержания альбумина; также отмечают снижение показателей содержания протромбина, факторов свертываемости VII и V, фибриногена. Наблюдается изменение показателей тимоловой и сулемовой проб.
При проведении УЗИ органов брюшной полости отмечают увеличение печени и изменение ее звуковой проницаемости и, кроме этого, отмечают увеличение селезенки и, возможно, расширение полой вены. Для диагностики гепатита также будут информативны реогепатография (исследование печеночного кровотока), гепатохолецистосцинтиография (радиоизотопное исследование желчевыводящих путей), пункционная биопсия печени.
Лечение гепатита
Лечение острого гепатита
Лечение обязательно проводится в стационаре. Кроме того:
- прописывается диета №5А, полупостельный режим (при тяжелом течении – постельный);
- при всех формах гепатита противопоказан алкоголь и гепатотоксичные лекарственные средства;
- производится интенсивная дезинтоксикационная инфузионная терапия, чтобы компенсировать эту функцию печени;
- назначают гепатопротективные препараты (эссенциальные фосфолипиды, силимарин, экстракт расторопши пятнистой);
- назначают ежедневную высокую клизму;
- производят коррекцию обмена – препараты калия, кальция и марганца, витаминные комплексы.
Вирусные гепатиты лечат в специализированных отделениях инфекционных больниц, токсические – в отделениях, специализирующихся на отравлениях. При инфекционных гепатитах производят санацию очага распространения инфекции. Противовирусные и иммуномодулирующие средства пока недостаточно широко применяются в терапии острых форм гепатитов.
Хорошие результаты по улучшению общего состояния при выраженной гипоксии дает кислородотерапия, оксигенобаротерапия. Если присутствуют признаки геморрагического диатеза, назначают витамин К (викасол) внутривенно.
Лечение хронического гепатита
Больным хроническим гепатитом также назначается лечебная диетотерапия (диета №5А в стадии обострения и диета №5 вне обострения), необходим полный отказ от употребления алкоголя, снижение физических нагрузок. В период обострения необходимо стационарное лечение в отделении гастроэнтерологии.
Фармакологическая терапия включает в себя базисную терапию препаратами-гепатопротекторами, назначение препаратов, нормализующих пищеварительные и обменные процессы, биологические препараты для коррекции бактериальной флоры кишечника.
Гепатопротективная терапия осуществляется препаратами, способствующими регенерации и защите печеночной ткани (силимарин, эссенциальные фосфолипиды, тетраоксифлавонол, калия оротат), назначается курсами по 2-3 месяца с полугодичным перерывами. В терапевтические курсы включают поливитаминные комплексы, ферментные препараты (панкреатин), пробиотики.
В качестве дезинтоксикационных мер применяют инфузию 5%-го раствора глюкозы с добавлением витамина С. Для дезинтоксикации кишечной среды назначают энтеросорбенты (активированный уголь, лигнин гидролизный, микроцеллулоза).
Противовирусную терапию назначают при диагностировании вирусных гепатитов В, С, D. При лечении аутоиммунного гепатита применяют кортикостероиды и иммунодепрессанты. Лечение проводят при постоянном мониторинге биохимических проб крови (активность трансфераз, билирубин крови, функциональные пробы).
Профилактика и прогноз
Первичная профилактика вирусных гепатитов – соблюдение гигиенических предписаний, осуществление санитарно-эпидемических мер, санитарный надзор над предприятиями, могущими стать очагом распространения инфекции, вакцинация. Профилактикой других форм гепатитов является избегание действия гепатотравмирующих факторов – алкоголя, лекарственных средств, токсических веществ.
Вторичная профилактика хронического гепатита заключается в соблюдении диеты, режима, врачебных рекомендаций, регулярном прохождении обследования, контроле клинических показателей крови. Больным рекомендовано регулярное санаторно-курортное лечение, водолечение.
Прогноз при своевременном диагностировании и лечении острого гепатита, как правило, благоприятен и ведет к выздоровлению. Острые алкогольные и токсические гепатиты заканчиваются летально в 3-10 % случаев, часто тяжелое течение связано с ослаблением организма другими заболеваниями. При развитии хронического гепатита прогноз зависит от полноценности и своевременности терапевтических мер, соблюдения диеты и щадящего режима.
Неблагоприятное течение гепатита может осложниться циррозом печени и печеночной недостаточностью, при которой весьма вероятен летальный исход. Другими распространенными осложнениями хронических гепатитов являются обменные нарушения, анемия и нарушения свертываемости, сахарный диабет, злокачественные новообразования (рак печени).
Особенности диагностирования хронического вирусного гепатита. Жалобы больной на общую слабость, быструю утомляемость и раздражительность. Результаты общего осмотра. План лабораторного обследования. Обоснование диагноза на основании выделенных синдромов.
| Рубрика | Медицина |
| Вид | история болезни |
| Язык | русский |
| Дата добавления | 17.05.2015 |
| Размер файла | 24,8 K |
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
Клинический диагноз
Диагноз основного заболевания: Хронический вирусный гепатит, I генотип, умеренной степени активности, период репликации, с фиброзом (Fino Метавир F3), ПЦР - РНК вирус гепатита С 5,6 х 10 в 6 ME/ml.
Сопутствующие заболевания: нет.
Паспортная часть
ФИО: Б. Наталья Юрьевна
Дата поступления в стационар: 23.12.2013 год.
Жалобы на момент курации
Анамнез заболевания
Впервые гепатит С был выявлен в июне 2013 года в хирургическом отделении ВКБ №2 куда поступила с предварительным диагнозом холедохолитиаз и механическая желтуха. Поводом для данной госпитализации послужило: пожелтение кожных покровов и склер глаз, других жалоб не было. Затем, после выявления антител к вирусу гепатита С (20.06.2013г.), была проконсультирована с врачом-инфекционистом и переведена в инфекционное отделение ККБ № 2. Противовирусную терапию не получала, но после проведенного двухнедельного лечения (гепатопротекторы, антибиотики и витамины) симптомы желтухи купировались. Далее наблюдалась у инфекциониста амбулаторно. В ноябре 2013 года больная стала отмечать слабость, раздражительность и быструю утомляемость и резкая прогрессия данных симптомов послужила причиной обращения к врачу, после чего была направлена на госпитализацию 23.12.13 в инфекционное отделение ККБ №2.
Анамнез жизни
В 2001 году были множественные переломы (ключица, голень, ребра, рука), была прооперирована, в связи с большой потерей крови производилось переливание донорской крови. Одновременно, с выше перечисленным, была проведена холецистэктомия.
Хронических заболеваний не имеет.
Аллергологический анамнез не отягощен.
Эпидемиологический анамнез
Желищно-бытовой анамнез удовлетворительный. Проживает с мужем в 3-х комнатной квартире, с коммунальными удобствами, у мужа гепатита нет. В 2001 году в результате полученных переломов (ключицы, голени, ребер, руки) при ДТП была прооперированная, одномоментно проведена холецистэктомия. Из-за значительной потери крови была проведена гемотрансфузия. Применение психотропных препаратов отрицает. Татуировок и пирсинга нет. Посещение стоматолога за последние 6 месяцев не было. Была одна беременность и одни естественные роды в 1975 году. Половой партнер постоянный, здоров. Случайных половых связей не имела.
Объективное исследование
Состояние пациентки средней степени тяжести. Сознание ясное, в окружающей обстановке и личности ориентирована.
Положение больной: активное, передвигается самостоятельно, без посторонней помощи. Походка без изменений.
Рост - 167см вес-60кг, ИМТ=21,5. Телосложение нормостеническое. Температура тела в подмышечной впадине - 36.7°С
Кожа и слизистые .
Кожные покровы бледно-розового цвета, умеренной влажности, чистые, эластичность и тургор сохранены. Волосы и ногти патологически не изменены. Склеры иктеричные. Слизистая щек, мягкого и твердого неба, задней стенки глотки и небных дужек розового цвета, влажная, чистая, уздечка языка иктерична. Миндалины не выходят за приделы небных дужек. Язык обычных размеров, влажный, обложен белым налетом.
Подкожно-жировая клетчатка развита умеренно. Отеков нет.
Лимфатическая система:
- подчелюстные лимфоузлы при пальпации округлые, мягкие, эластичные, подвижные, гладкие, безболезненные, величиной с чечевицу, не спаяны между собой и с окружающими тканями;
- подмышечные лимфоузлы при пальпации округлые, мягкие, эластичные, подвижные, гладкие, безболезненные, величиной меньше горошины, не спаяны между собой и с окружающими тканями;
- паховые лимфоузлы при пальпации округлые, мягкие, эластичные, подвижные, гладкие, безболезненные, величиной с горошину, не спаяны между собой и с окружающими тканями.
Кожа над пальпируемыми лимфоузлами без изменений. Подбородочные, шейные, подключичные, затылочные, околоушные, локтевые, бедренные, подколенные лимфоузлы не пальпируются.
Опорно-двигательная система.
Деформаций и девиаций суставов и костей не выявлено. Припухших и покрасневших суставов нет. Пассивные и активные движения в суставах в полном объеме.
Дыхательная система.
Грудная клетка обычной формы. При пальпации безболезненна, резистентна. Перкуторный тон ясный лёгочный. Перкуторные границы лёгких в пределах нормы, экскурсия лёгких в норме. Дыхание везикулярное, выслушивается над всей поверхностью лёгких. Патологических шумов не выявлено. ЧД - 20.
Сердечно-сосудистая система
Область сердца визуально не изменена. Верхушечный толчок в 5 межреберье по среднеключичной линии (неразлитой, умеренной силы, не резистентный). Симптом кошачьего мурлыканья отрицательный, сердечный толчок не пальпируется. Границы относительной тупости: верхняя - в 3 межреберье по парастернальной линии; левая - совпадает верхушечным толчком; правая - 1-1,5 см кнаружи от правого края грудины. Аускультация сердца: тоны ритмичные громкие, акцент второго тона и шумы не выслушиваются. PS - 64 уд. в минуту, симметричный, ритмичный, хорошего напряжения и наполнения. Артериальное давление на обеих руках - 120/80 мм. рт. ст.
Пищеварительная система.
При поверхностной пальпации брюшная стенка
мягкая, безболезненная, ненапряженная. Симптомов раздражения брюшины не выявлено.
При глубокой пальпации в левой подвздошной области определяется безболезненная, ровная, плотноэластической консистенции сигмовидная кишка. Слепая и поперечно-ободочная кишка не пальпируются. При ориентировочной перкуссии свободный газ и жидкость в брюшной полости не определяются.
Аускультация: перистальтика кишечника обычная.
Печень. При пальпации край печени выступает из-под реберной дуги на 2,0 см., безболезненный, эластичный, гладкий. Размеры печени по Курлову: 14 см, 9 см, 7 см.
Желчный пузырь - не пальпируется. Селезенка не пальпируется. Размеры селезенки: длинник - 6 см., поперечник - 4 см.
Поджелудочная железа безболезненна при пальпации.
Мочевыделительная система.
Мочеотделение безболезненное, свободное. Почки не пальпируются, симптом поколачивания отрицательный, патологических выделений из уретры не отмечается. Диурез адекватен количеству потребляемой жидкости.
Нервная система.
Сознание ясное. Сон глубокий. Головные боли не беспокоят. Менингиальные симптомы отрицательные. Функции черепно-мозговых нервов не нарушены. Отмечается небольшая раздражительность.
Эндокринная система.
Щитовидная железа - пальпируются две равных доли, не увеличена, движется вместе с гортанью, поверхность - ровная.
Предварительный диагноз
План обследования
2. Исследование кала на яйца гельминтов
3. Общий анализ мочи +желчные пигменты.
4. Биохимический анализ крови (AST,ALT, билирубин, ГГТ, щелочная фосфатаза, амилаза, общий белок, альбумины, глобулины, холестерин, креатинин, мочевина, тимоловая проба).
5. Исследование свёртывающей и антисвёртывающей системы крови.
6. УЗИ печени, селезенки и поджелудочной + свободная жидкость.
7. Маркерограмма гепатитов.
8. ПЦР
9. Эластометрия печени
Результаты обследования
Hb - 92 г/л
Лейкоциты - 5,2х10*9/л
палочкоядерные - 2%
сегментоядерные - 59%
Лимфоцитов - 46%
Моноцитов - 2%
Тромбоциты 150 х10*9/л
CОЭ - 25 мм/ч
2. Исследование кала на яйца гельминтов
3. Общий анализ мочи +желчные пигменты.
Прозрачность-прозрачная
Реакция-кислая
Относительная плотность - 1020
Белок-0
Сахар-0
Лейкоциты - 3-4 в поле зрения
Эпителийплоский - 1-2 в поле зрения
Желчные пигменты - не определяются
4. Биохимический анализ крови (AST,ALT, билирубин, ГГТ, щелочная фосфатаза, амилаза, общий белок, альбумины, глобулины, холестерин, креатинин, мочевина, тимоловая проба).
Непрямой билирубин 17 мкмоль/л
АLТ 88 ЕД/л
AST 70 ЕД/л
ГГТ 48 ед/л
Тимоловая проба 4 Ед
Общ. белок 73,9 г/л
Альбумины 49,3%
Глобулины: a1 - 6,8%, a2-12,0%, b-14,2%, g-29,0%
Амилаза 43 ед/л
Мочевина 4,3 ммоль/л
Креатинин 62 ммоль/л
Щ. Фосфатаза 228 ед/л
Холестерин 4,0 ммоль/л
5. Исследование свёртывающей и антисвёртывающей системы крови.
Протромбин по Квинку - 70%
МНО - 0,8
АЧТВ - 29 сек.
Общий фибриноген 3.0
6. УЗИ печени, селезенки и поджелудочной + свободная жидкость.
Толщина правой доли 14,0 см. Толщина левой доли 7,8 см.
Эхогенность - неравномерно повышена, эхоструктура - однородная.
V. porte - 2,0см. V. Cava inferior - 1,1 см. V. Hepaties - 0,5 см.
Желчный пузырь - нет.
Поджелудочная железа - контуры четкие, ровные. Эхогенность - повышена, эхоструктура - однородная. Головка - 2,4 см., тело 1,8 см хвост 2,3 см.
Селезенка. 13,6см. х 6,6см. контуры ровные, четкие. Эхогенность и эхостуктуры в норме.
Свободная жидкость не определяется.
Заключение: диффузная неоднородность печени и поджелудочной железы, спленомегалия.
7. Маркерограмма вирусных гепатитов.
anti - НCV (+) положительный
HBsAg (-) отрицательный
НВcorАВ общ. (-) отрицательный
НВеАg (-) отрицательный
анти-ВГЕ общ. (-) отрицательный.
8. ПЦР - обнаружен РНК вирус гепатита С (генотип 1) - 5,6 х 10 в 6 ME/ml.
9. Эластометрия печени: стадия фиброза по Fino Метавир F3.
Обоснование диагноза
Синдром желтухи - на основании объективного осмотра: иктеричность уздечки языка и склер. Уровень билирубина в крови - 44,1 мкмоль/л., непрямого билирубина 17 мкмоль/л.
хронический вирусный гепатит синдром
Синдром цитолиза - на основании результатов лабораторного обследования (биохимический анализ крови: АLТ 88 ЕД/л AST 70 ЕД/л Амилаза 43ед/л ГГТ 48 ед/л)
Синдром печеночно-клеточной недостаточности - на на основании результатов лабораторного обследования - диспртеинемия (Альбумины 49,3% Глобулины: a - 6,8%,, g-26,0%) и снижение протромбина в крови (Протромбиновый индекс 80%, Протромбиновое время - 10 сек, Протромбин по Квинку - 70%, МНО - 0,8)
Имуновоспалительный синдром - на основании результатов лабораторного обследования гипергаммаглобулинемия (Глобулины: g-26,0%) и воспалительных изменений в клиническом анализе крови (СОЭ - 28мм/час, лимфоцитоз - 46%)
А так же на основании дополнительных методов исслодования:
УЗИ - спленомегалия, диффузная неоднородность печени.
Эластометрия печени - стадия фиброза F-3
Маркёрограмма гепатитов - anti - НCV (+) положительный
ПЦР - обнаружен РНК вирус гепатита С (генотип 1) - 5,6 х 10 в 6 ME/ml
Выставлен клинический диагноз
Диагноз основного заболевания: Хронический вирусный гепатит, I генотип, умеренной степени активности, период репликации, с фиброзом (Fino Метавир F3), ПЦР - РНК вирус гепатита С 5,6 х 10 в 6 ME/ml.
Сопутствующие заболевания: нет.
Дифференциальный диагноз
При диагностике хронического вирусного гепатита учитывают особенности края, консистенцию печени, характер поверхности, а также отсутствие признаков выраженной портальной гипертензии свойственной циррозу печени.
Ввиду того, что развитие цирроза печени часто происходит постепенно, на фоне хронического активного гепатита, разграничить два этих заболевания иногда не представляется возможным. В периоды обострения возникает необходимость дифференцировать с острый вирусный гепатит с циррозом печени, в пользу которого свидетельствуют плотная консистенция и неровная поверхность печени, выраженная диспротеинемия, сравнительно небольшой подъем активности аминотрансфераз.
При ХГС, в отличие от ХГВ, отсутствует прямая взаимосвязь между активностью вирусной репликации (вирусной "нагрузкой") и выраженностью морфологических изменений, между уровнем вирусемии и выраженностью цитолиза (однако при появлении РНК HCV в крови частота обнаружения цитолитического синдрома достоверно повышается). Кроме того, в меньшей степени, чем при ГВ, цитолиз связан с гистологическими изменениями. Из изложенного видно, что такие количественные показатели, как уровень АлАТ и титр РНК HCV, являются мало информативными в оценке активности патологического процесса при ГС, а значит достаточно их качественной оценки. В этой связи становится определенной важная роль биопсии печени в диагностике заболевания. Необходимо заметить, что наличие общих анти-HCV в подавляющем большинстве случаев служит маркером ХГС. Следовательно, их обнаружение является показанием для проведения биопсии печени даже при отсутствии клинико-лабораторных признаков гепатита.
Необходимо отметить еще один важный аспект, касающийся диагностики ХГС. Так, использование биопсии печени при углубленном обследовании практически всех больных, у которых ГС протекает манифестно с синдромом нарушения пигментного обмена, показывает, что хронический гепатит в таких случаях диагностируется в 2 раза чаще, чем острый. При этом острый ГС не отличается от хронического по основным клинико-лабораторным показателям, за исключением отсутствия фиброза печени и анти-Н84 в крови. Этот факт указывает на то обстоятельство, что пункционная биопсия печени показана всем больным ГС (не только с латентным, но и с манифестным течением), в том числе и тем пациентам, у которых клинико-лабораторный диагноз острого ГС не вызывает сомнений.
Дневник курации
Состояние средней степени тяжести, сознание ясное. Жалобы на общую слабость, быструю утомляемость, раздражительность.
АД 120/80 мм рт ст. ЧСС 64 уд мин. Температура 36,6 градусов по Цельсию.
Кожные покровы бледные, чистые, умеренной влажности. Слизистая уздечки языка и склеры истеричны. Дыхание везикулярное, хрипов нет. Тоны сердца ясные, ритмичные. Живот при пальпации мягкий, болезненный. При пальпации край печени выступает из-под реберной дуги на 2,0 см., безболезненный, эластичный, гладкий. Размеры печени по Курлову: 14см, 9 см, 7 см.
Мочеиспускание свободное, безболезненное. Стул оформленный, без патологических примесей.
31.12.13
АД 120/80 мм рт ст. ЧСС 64 уд мин. Температура 36,6 градусов по Цельсию.
Кожные покровы бледные, чистые, умеренной влажности. Слизистая уздечки языка истерична. Дыхание везикулярное, хрипов нет. Тоны сердца ясные, ритмичные. Живот при пальпации мягкий, болезненный. При пальпации край печени выступает из-под реберной дуги на 2,0 см., безболезненный, эластичный, гладкий. Размеры печени по Курлову: 14см, 9 см, 7 см.
Мочеиспускание свободное, безболезненное. Стул оформленный, без патологических примесей.
Читайте также:

