К кому обратиться если почернела папиллома
Обновлено: 19.04.2024
ВПЧ, он же вирус папилломы человека, – это не отдельный вирус, а целая их группа. Передаются они от человека к человеку (чаще половым путем) и становятся причиной возникновения папиллом – доброкачественных образований. Отдельные из этих вирусов относятся к онкогенным, то есть повышающим риск развития злокачественных образований, например, рак шейки матки. Но ВПЧ опасен не только для женщин, но и для мужчин, а также для детей.
Развитие и локализация
Для начала важно отметить, что существует более 600 штаммов этого вируса. То есть не бывает одного диагноза, одного варианта последствий и одного варианта проявлений. Есть множество разных ситуаций, связанных с заражением.
Папилломы и другие симптомы ВПЧ в виде образований, которые развиваются в результате заражения, могут появляться в разных местах:
- на коже в любом месте;
- в аногенитальной области;
- в ротовой полости, бронхах и верхних дыхательных путях;
- в прямой кишке и т. д.
Образования могут разрастаться и образовывать целые группы, а могут постепенно усыхать и пропадать – все зависит от конкретной ситуации.
Штаммы ВПЧ
Есть штаммы вируса, которые отличаются высоким онкогенным потенциалом. Они обозначаются номерами 16, 18, 39, 45, 56, 68, 73 и 82. Также встречаются варианты со средней (26, 31, 33, 35, 51, 52, 53, 58 и 66) и низкой (6,11, 40, 42, 43, 44, 54, 61, 70, 72, 81) онкогенностью. Рак шейки матки чаще всего связан с заражением штаммами 16 и 18, поэтому при выявлении такого вируса требуется максимальный контроль за состоянием пациентки.
Как передается вирус
Чтобы правильно проводить профилактику вируса папилломы человека, необходимо знать пути заражения. Есть несколько способов передачи:
Чаще всего встречается первый путь, потому что во внешней среде вирус выживает не очень хорошо.
Также важно понимать, что причиной вируса папилломы человека становится ослабленный иммунитет – именно при таком условии заражение наиболее вероятно. Ситуация усугубляется, если у пациента уже есть ЗППП, он имеет вредные привычки, постоянно находится в стрессовом состоянии. Иммунодефициты, разные травмы кожи и слизистых тоже способствуют получению вируса.
Чаще всего заражаются женщины. А штаммы с высоким риском возникновения рака для них становятся более опасными.
Признаки
Если ВПЧ не проявляется образованиями (бородавками, папилломами и кондиломами), то без специальных анализов пациент обычно не знает, что он заражен. Симптомами вируса папилломы человека в данном случае становятся именно новообразования – они могут сопровождаться зудом и дискомфортом.
В случае появления образований в области гениталий они также могут проявляться болезненными и неприятными ощущениями во время либо после полового акта.
Еще раз о заболеваниях
Не стоит думать, что вирус папилломы человека у женщин способен вызвать только рак шейки матки. Встречаются и другие виды онкологии, причем они имеют отношение и к мужчинам. Так, с течением времени болезнь может стать причиной рака прямой кишки, полости рта, гортани. Если возвращаться к половым отличиям, то у женщин возможен рак влагалища, вульвы, а у мужчин – полового члена.
Влияние на беременность
ВПЧ снижает фертильность женщины, уменьшая шансы забеременеть приблизительно вдвое. Еще сильнее увеличиваются риски, когда заражены оба партнера. Если беременность уже наступила, повышаются риски маловодия, многоводия, плацентарной недостаточности и невынашивания. По этой причине крайне важно обследоваться до беременности, а также пройти специальный курс лечения, который снизит перечисленные риски. Если у женщины уже есть кондиломы, то они удаляются заранее.
Диагностика

Диагностика вируса папилломы человека включает осмотр врача, иммуноферментный анализ крови, ПЦР-диагностику, а также специальные тесты на определение онкогенности штамма. Женщинам проводят ПАП-тест, то есть цитологическое исследование, для которого делают забор мазка из влагалища. Обязательно проводится кольпоскопия — тщательный осмотр шейки матки с помощью специального прибора.
Лечение
Лечение ВПЧ не предполагает наличие какой-то специфической программы, которая позволила бы полностью уничтожить возбудитель. Но пациентам назначается терапия, которая способствует укреплению иммунитета и самоизлечению. Назначения сводятся к нескольким моментам:
- прием специальных препаратов. Это витамины, противовирусные медикаменты и иммуномодуляторы;
- удаление новообразований. Для этого используют криодеструкцию, лазер, электрокоагуляцию. Возможно удаление классическим хирургическим способом;
- всяческое укрепление иммунитета. Здоровый образ жизни, отказ от вредных привычек, отказ от беспорядочных половых связей – все это способствует поддержанию иммунитета.
От некоторых видов ВПЧ сейчас есть вакцины, которые оптимально использовать в 11-12 лет (но можно до 26 лет). Пациенткам старше 12 лет прививку назначают в том случае, если врач видит для этого показания. Уничтожить вирус вакцина не в состоянии, но может уберечь от других опасных штаммов.
Вопросы-ответы
Как избавиться от вируса папилломы человека навсегда?
Избавиться от него на 100% нельзя, используя определенные медицинские программы. Но зато вирус может исчезнуть из организма самостоятельно, что не отменяет риска повторного заражения.
Чем опасен вирус папилломы человека?
Вирус папилломы человека опасен тем, что отдельные его штаммы способствуют развитию онкологических заболеваний – в частности, рака шейки матки.
Если выявили вирус, рак будет обязательно?
Нет, стопроцентной зависимости в данном случае нет. Речь идет о повышении рисков, но это не говорит о том, что рак разовьется точно – людям, у которых обнаружили вирус, необходимо регулярно проходить обследования у врачей, и тогда вероятную болезнь
Папиллома почернела – довольно частая жалоба, которую можно услышать от пациентов, посещающих кабинет дерматолога.
Большинство людей с этими доброкачественными новообразованиями на коже знают, что они способны перерождаться в злокачественные.
Поэтому и с большой осторожностью относятся к любым изменениям.
Естественно, изменение цвета неминуемо вызывает не только настороженность, но и вполне обоснованные опасения.
Почему доброкачественные образования могут чернеть, и с какими симптомами это может сочетаться, часто интересуются пациенты.
Какие исследование пройти, чтобы убедиться в отсутствии опасности для жизни, и каковы возможные последствия?

Почему папиллома изменила цвет
Отвечая на вопрос о том, врачи называют три основных причины.
Естественно, самостоятельно определить их не так-то просто, и нужна консультация опытного дерматолога.
К причинам относят:
Многие пациенты, когда начинают лечиться от папилломавируса, вызывающего появление новообразований, обращают внимание на то, что они меняют цвет.
В этом нет ничего удивительного, ведь под действием терапии начинается отмирание патологических тканей.
Если процесс не сопровождается болями, можно не волноваться о собственном здоровье.
Изменение цвета на более темный может быть следствием травматизации образования.
Причем, как отмечают врачи, травма может быть нанесена как случайно, так и намеренно.
Категорически не рекомендуется ковырять новообразование, стремясь избавиться от него.
Также стоит помнить о том, что при воздействии на папиллому некоторых средств для наружного применения, она может чернеть.
У некоторых пациентов папилломы инфицируются.
Это способствует травматизация.
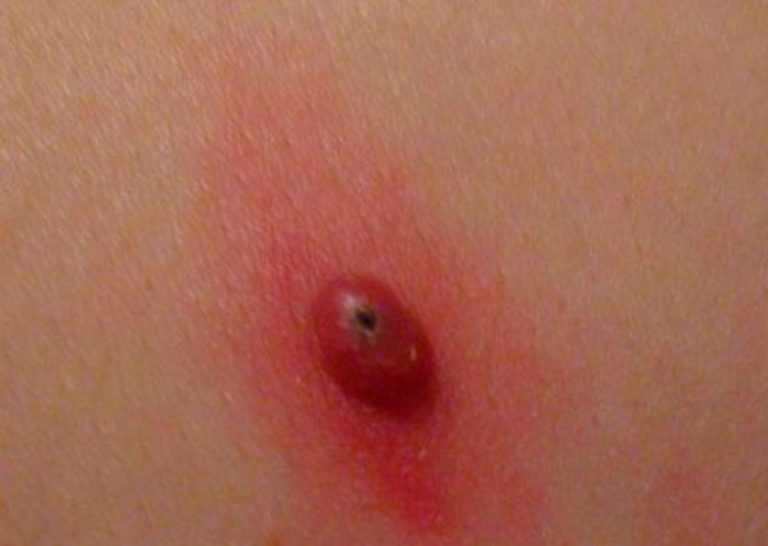
При инфекции начинается некроз тканей, который сопровождается изменением их цвета.
Также пациенты обычно предъявляют жалобы на болезненность, отечность, увеличение образования в размерах.
Папиллома почернела и болит
Если папиллома почернела и болит, пациент обычно обращается к врачу.
Ведь именно болевые ощущения, а не изменение цвета новообразования обычно вселяют в людей наибольший страх.
И в этом нет ничего удивительного.
Так как боль неразрывно связана в нашем мозгу с какими-то крайне негативными процессами.
Причин для появления болей при почернении папилломы может быть довольно много.
В первую очередь необходимо исключить самую обычную травматизацию.
Пациент мог специально или случайно сковырнуть образование, что нарушило в нем кровоток и привело к омертвению тканей.
Боль же – обычная реакция на травму.
Также исключат инфицирование, которое нередко сопровождает травматизацию.
Патогенные микроорганизмы довольно легко оседают на пораженных тканях и начинают там свое неконтролируемое размножение.
Пациент при этом чувствует боль, жжение и другие неприятные симптомы.
При появлении болей в обязательном порядке предпринимают меры для того, чтобы исключить онкологическое перерождение.
Часто если доброкачественное образование меняется на злокачественное.
Это сопровождается болевым синдромом, который причиняет пациенту довольно много неудобств.
Папиллома не только почернела, но и засохла или отвалилась
Как отмечают врачи, чаще всего беспокоиться не о чем.

Пациенту рекомендуется только провести базовую обработку проблемного места, после чего наблюдать за заживлением ранки.
Важно понимать, что самоустранение новообразования в основном не говорит о какой-либо патологии.
Напротив, можно сделать вывод о том, что патологический очаг исчерпал себя, и вероятность развития рецидива сводится к минимуму.
Однако порой встречается жалоба на то, что папиллома почернела и засохла, но ее отмирание полностью не произошло.
В этом случае пациенту рекомендуется посетить врача.
Дело в том, что усыхание может быть, как благоприятным, так и неблагоприятным признаком изменений в тканях.
Полноценно оценить эти изменения и сказать, насколько сильно они опасны для организма человека, может только опытный врач.
Естественно, в обоих случаях консультация врача крайне рекомендована.
Игнорирование посещения медика может привести к целому ряду неприятных последствий.
Они могут повлиять не только на состояние здоровья, но и на длительность жизни больного.
Лишний раз посетить доктора, рассказав ему о своих проблемах, гораздо проще и безопаснее, чем заниматься самолечением или самодиагностикой с неизвестным исходом.

О том что делать если почернела папиллома
рассказывает профессор,
доктор медицинских наук,
дерматовенеролог высшей категории
Волгин Валерий Николаевич
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.
Ленкиным Сергеем Геннадьевичем
| Наименование | Срок | Цена |
|---|---|---|
| Прием дерматоонколога | 900.00 руб. | |
| Коагуляция кондилом, папиллом до 2 мм | 400.00 руб. |
Папиллома почернела: другие возможные причины
Если почернели папилломы на шее или в других местах, помимо перечисленных причин может быть еще несколько факторов, которые этому способствуют.
К ним относят:
- длительный контакт с красящейся одеждой, которая при трении могла передать часть красителя кожному покрову и образованиям, с которыми контактировала, в том числе
- раздражение образования из-за натирания тканью, даже если она не имеет способности к окрашиванию
- если папиллома после чистотела почернела, также удивляться не стоит. Так как это довольно обычная реакция, которая нередко также сопровождает использование других средств народной медицины
- иммунитет может восстановиться самостоятельно, улучшиться гормональный баланс, что приведет к тому, что ткани патогенного образования начнут уничтожаться самим организмом, из-за чего и может произойти перемена цвета
- папиллома может переродиться в гемангиому, которая также считается доброкачественной опухолью, но состоит из сосудов
Никогда нельзя исключать вероятность злокачественного перерождения.
Даже если кажется, что нарост собирается отпасть в ближайшее время, необходимо постоянно контролировать его состояние, чтобы не пропустить момента тревожных изменений.
Что делать при отрыве папилломы
Если папиллома сама почернела, и врач не нашел никаких отклонений от нормы, стоит просто наблюдать за дальнейшим поведением нароста.
В большинстве случаев он отпадает самостоятельно, оставляя на своем месте небольшую по размерам ранку.

Она может причинять легкие неудобства.
Отваливание – нормальный для организма, избавляющегося от измененных тканей, процесс.
Стоит только обработать проблемную зону, чтобы не занести инфекцию и ускорить заживление.
Рекомендуется:
Когда не стоит откладывать посещение доктора?
Если после того, как бородавка отвалилась, на ее месте образовались незаживающая рана, сильный воспалительный процесс, инфекционный очаг.
Папиллома почернела: какого врача стоит посетить
В том случае, если папиллома почернела и увеличилась или с ней произошли другие негативные изменения, рекомендуется обратиться к врачу.
Но не все пациенты знают, какого доктора стоит посетить в первую очередь.
На самом деле вариантов несколько.
- 1. Дерматолог. Доктор специализируется на лечении болезней кожи и, в принципе, занимается в том числе и папилломами различной локализации.

- 2. Хирург. Помощь хирурга может понадобиться, если было решено удалять патологический нарост. Доктор оценит размеры опухоли, особенности ее расположения, внешний вид. После будет выбрана и проведена наиболее оптимальная операция.
- 3. Уролог. Этого специалиста в основном посещают мужчины. Они обращаются к урологу, если новообразование развилось на половом члене, и избавиться от него никак не удается.
- 4. Гинеколог. Самый известный женский доктор, занимающийся лечением мочеполовой системы. Женщинам с изменяющимися папилломами советуется обращаться к нему в том случае, если они расположены на органах мочеполовой системы.
- 5. Онколог. Помощь онколога пригодится больному, если есть основания подозревать, что доброкачественное образование начало переходить в злокачественное. Врач в таком случае не только подберет оптимальные средства для диагностики, чтобы верифицировать диагноз, но и выберет наиболее действенный способ терапии.
По усмотрению лечащего врача пациента также могут направлять и к докторам других профессий.
Например, участие в лечении может принять иммунолог, офтальмолог, проктолог.
Папиллома почернела: какие пройти исследования
Решать вопрос о том, что делать, может исключительно доктор.
Чаще всего доктор дает какие-либо рекомендации только после того, как проведет ряд анализов.
С их помощью удается установить природу болезни, ее особенности, а также подобрать средства терапии.
Из анализов врач может порекомендовать больному:
-
, с помощью которого будет достоверно доказано наличие в организме вируса, а также определен его штамм и степень онкогенности

- биопсию с последующей гистологической оценкой, с помощью которых устанавливается доброкачественная или злокачественная природа болезни
- ряд общих анализов клинического типа для того, чтобы понять, в каком состоянии находится организм пациента в целом
В некоторых случаях дополнительно проводят УЗИ и кольпоскопию.
Все исследования выполняются только по показаниям, что позволяет максимально оптимизировать поисковый процесс.
Возможные последствия изменения папилломы
Если папиллома на ножке почернела или произошли изменения с любым другим типом новообразования, что делать?
В большинстве случаев беспокоиться не стоит.
Однако посещение врача поможет убедиться в том, что в будущем удастся избежать различных осложнений.
Среди осложнений могут встретиться:
- инфекционный процесс, который проникает в организм пациента в том случае, если обработка ранки после отваливания производилась недостаточно тщательно
- воспалительный процесс, который обычно является нормальной реакцией, но если он долгий и интенсивный, то это повод обратиться к врачу
- онкологическое перерождение, которое представляет наибольшую опасность, так как такие опухоли часто отличаются высоким уровнем злокачественности и способностью к довольно быстрому распространению в организме

С последствиями рекомендуется бороться только под врачебным контролем, не прибегая к попыткам самолечения.
Использование народных рецептов при развитии осложнений может только усугубить ситуацию.
Можно ли отрывать папиллому
Часто пациенты задаются вопросом о том, можно ли отрывать нарост, который почернел.
Врачи считают, что делать этого не стоит.
Дело в том, что папиллома, подвергшаяся изменениям, должна отпасть самостоятельно.
Если человек попытается удалить ее насильно, попросту содрав, он рискует столкнуться в будущем с рецидивом новообразования.

Нарост также не рекомендуется отрывать из-за того, что это может повлиять на борьбу иммунитета против вируса, вызвавшего его появление.
Результаты подобных нарушений могут быть непредсказуемы, вплоть до обострения инфекционного процесса.
Если у пациента почернел кончик папилломы или весь нарост в целом, то это всегда повод посетить врача.
Конечно, в большинстве случаев никаких изменений неблагоприятного типа в организме выявлено не будет.
Но это не всегда так.
В некоторых случаях своевременное обращение к доктору способно спасти не только здоровье, но и жизнь человека.
Папилломавирус – довольно коварный инфекционный агент.
Его невозможно на сегодняшний день полностью вывести из организма человека.
Наблюдение за любыми изменениями в папилломах – это залог того, что человек не столкнется с опасными последствиями заражения этим вирусом.
Если у вас почернела папиллома, обращайтесь к автору этой статьи – дерматологу в Москве с многолетним опытом работы.
Папилломами называются кожные наросты в виде сосочка на ножке или выпуклой бородавки. Они имеют инфекционную природу и вызываются вирусами папилломы человека. Новообразования могут быть плотными или мягкими, окрашенными в бледно-серый, телесный или темно-коричневый цвет, и способны разрастаться, образуя огромные конгломераты, похожие на гроздь цветной капусты.
По статистике, папилломавирус есть в организме 70% людей, однако заболевает только каждый третий из носителей вируса. У двух из трех заболевших иммунная система самостоятельно справляется с инфекцией, происходит так называемая элиминация – процесс самоликвидации вируса. Та же статистика утверждает, что мужчины подвержены ВПЧ меньше, чем женщины.
Существует 5 родов, 27 видов и около 200 штаммов вируса папилломы человека. Хотя большинство из них безобидны, некоторые несут серьезную угрозу для здоровья, так как способны со временем трансформироваться в раковые опухоли. Поэтому при обнаружении на теле любых новообразований следует обратиться к врачу.
Согласно статистике ВОЗ, до 15% онкологических заболеваний связаны с ВПЧ, а причиной развития рака шейки матки у женщин и рака полового члена у мужчин в 9 случаях из 10 служит папилломавирусная инфекция. Особую опасность озлокачествления представляют папилломы, расположенные в местах частого травмирования – на шее, лице, в подмышечной впадине или промежности.
Кто ставит диагноз ВПЧ
Лечением кожных заболеваний занимается врач-дерматолог, к нему в первую очередь и следует записаться на прием, если вы обнаружили у себя на коже или слизистой разрастания эпителия в виде бородавки или полипа. Дерматолог проведет осмотр, и при подозрении на папиллому назначит обследование – для подтверждения диагноза и определения вида вируса.
Для диагностики ВПЧ обычно бывает достаточно цитологического исследования ткани полипа. Это анализ ПЦР (полимеразной цепной реакции), основанный на идентификации структуры ДНК возбудителя. Метод ПЦР считается самым точным и объективным, он дает возможность определить не только тип вируса, но и его количество в организме.
При необходимости могут быть также проведены:
- иммуноферментный анализ, с помощью которого выявляются белки-маркеры, свидетельствующие о наличии инфекции;
- Digene тест (этот метод используется для определения разновидности папилломавируса в мазке, взятом со слизистой шейки матки);
- цитологический анализ ткани на наличие злокачественных клеток.
Какие врачи занимаются лечением
Как правило, лечение ВПЧ – процесс длительный. Чтобы полностью избавиться от инфекции, требуется до полугода. В зависимости от вида вируса и места локализации новообразований, помимо дерматолога, лечение может потребовать участия нескольких специалистов.
-
. Занимается удалением папиллом, расположенных на туловище, руках, ногах или лице. . К этому специалисту следует обращаться мужчинам с наростами на половых органах. Если окажется, что ВПЧ имеет онкогенные характеристики, потребуется консультация онкоуролога. . К нему обращаются, если разрастания эпителиальной ткани обнаружены на наружных женских половых органах или шейке матки. . Занимается лечением папиллом, локализованных в области заднего прохода и промежности. , стоматолог, офтальмолог. Принимают непосредственное участие в лечении ВПЧ, если новообразования расположены во рту, на языке или на веках глаз.
- Иммунолог. К этому доктору направляют, если вирусом поражены большие участки кожи, а, значит, иммунная система явно не справляется с инфекцией.
Как лечат папилломы
Комплексная терапия ВПЧ включает удаление имеющихся новообразований хирургическими методами, уничтожение возбудителя заболевания и повышение защитных способностей организма.
Хирургические методы
К популярным методикам хирургического лечения папиллом относятся:
- Электрокоагуляция (электродеструкция). Считается одним из "деликатных" методов удаления полипов "на ножке". Ткань разрастания иссекается электроножом, при этом из-за термического воздействия тока "запаиваются" поврежденные сосуды. Ранки после электрокоагуляции заживают быстро, не образуя грубых рубцов. Этот способ часто используется в случаях, когда нужна особая осторожность – если папилломы расположены на лице, веках, в уголках глаз.
- Криодеструкция.Процедура разрушения избирательных участков ткани холодом является малоинвазивной, исключает риск заражения, не требует анестезии. Криодеструкция проводится путем нанесения на пораженную зону жидкого азота. Образование в клетках папилломы кристаллов льда вызывает их необратимые повреждения.
- Удаление лазером. Методика основана на абляции (выпаривании) тканей световым импульсом. Это эффективный и безопасный метод удаления кожных новообразований, позволяющий работать в самых деликатных зонах – на лице, губах, языке, веках. Коагуляция мелких сосудов, которая происходит в процессе "сжигания", препятствует развитию кровотечения. Процедура проводится под местной анестезией.
- Радиоволновая хирургия - бесконтактный метод разрушения новообразований высокочастотными радиоволнами. Процедура проводится с помощью аппарата Сургитрон. Она бескровна и безболезненна, не оставляет рубцов и исключает рецидивы, поскольку радиоволны обладают стерилизующим действием.
Важно!
Не пытайтесь сами срезать или отковырять нарост – такие действия могут привести к нагноению или злокачественному перерождению новообразования, к тому же вирус при повреждении папилломы активизируется.
Методы терапии
Терапия папилломавируса нацелена на угнетение активности ВПЧ и повышение иммунитета. Наиболее часто во врачебной практике используются противовирусные и иммуномодулирующие препараты Ацикловир, Изопринозин, Виферон, Кондимин, Панавир, мази Альдора и Бонафтона. Они вызывают гибель значительной части вируса, и уменьшают риск повторного роста папиллом после их удаления.
Обратите внимание! Информация на этой странице представлена для ознакомления. Для назначения лечения необходимо обратиться к врачу.
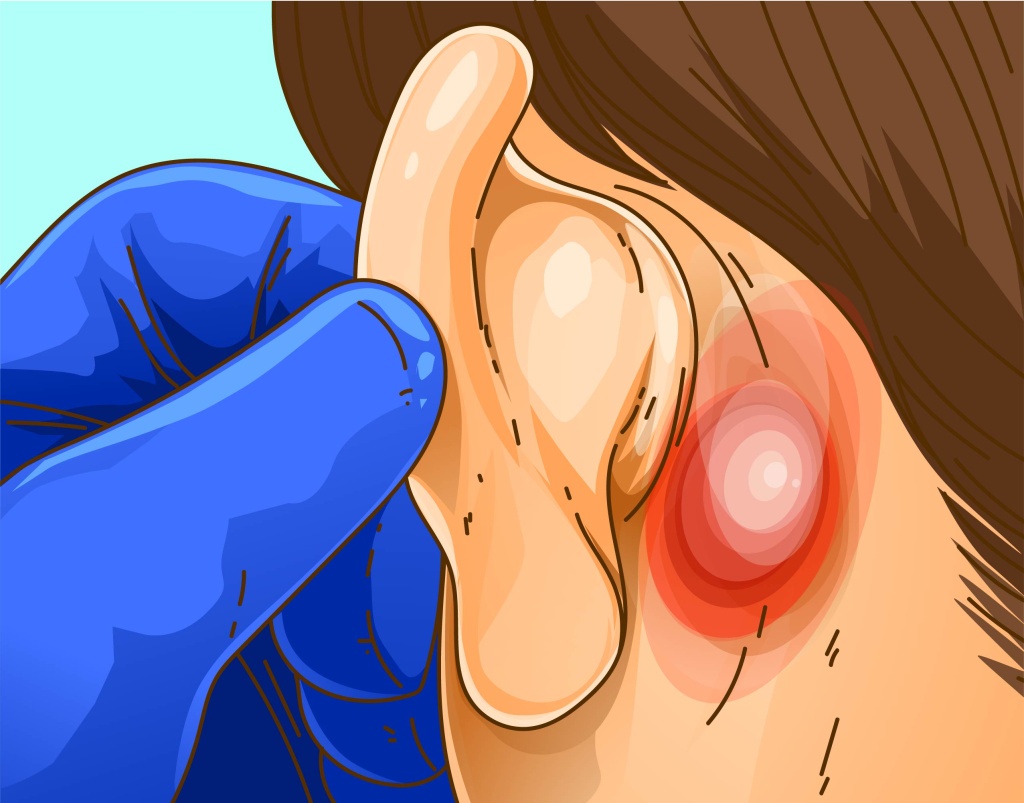
Гнойное воспаление волосяного фолликула, которое поражает окружающие ткани и сальную железу называется фурункулом (народное название — чирей). Он вызывается патогенными бактериями и имеет острое течение. Чаще этому заболеванию подвержены мужчины с жирной, пористой кожей.
Важно! Самостоятельное лечение нередко приводит к образованию рубцов, что становится эстетической проблемой. Также без обращения к врачу такое воспаление может приводить к гнойному абсцессу.
Как не допустить подобных осложнений, и что делать при возникновении чириев – рассмотрим в этой статье.
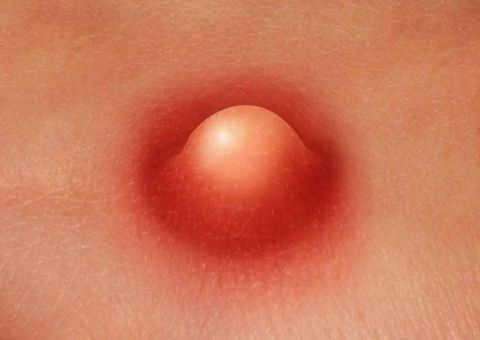
Как развивается фурункул
Заболевание вызывается условно-патогенными микроорганизмами, которые уже есть на коже человека. При благоприятных условиях (чрезмерная влажность, снижение местного иммунитета) их количество начинает стремительно расти, что и становится причиной воспаления.
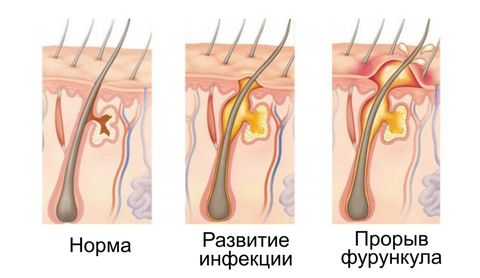
Фурункул в своем развитии последовательно проходит несколько стадий:
- Возникновение уплотнения (инфильтрата) в волосяной луковице.
Появляется припухлость и покраснение. При прикосновении может возникать дискомфорт. Через пару дней инфильтрат увеличивается в размере до 3 см, становится плотным. Окружающие ткани отекают. Эта стадия длится 4–5 дней.
Следующий этап возникает, когда внутри очага воспаления образуется некротический стержень. Он формируется из из погибших иммунных клеток (лейкоцитов). Внешне в центре уплотнения появляется белая головка. Это пустула – полость, заполненная гнойным содержимым.
Последняя стадия, которая завершается вскрытием чирея. Созревшая пустула прорывается. В норме наружу начинает выходить гной вместе с некротическим стержнем (гнойная внутренняя пробка желтоватого цвета). Обычно этот процесс длится не более 3-х дней. Признаком того, что все гнойное содержимое вышло является появление крови. На месте фурункула сначала формируется язва. Впоследствии она заживает и рубцуется. До момента появления светлого шрама проходит не менее 7–10 дней.
Для острой формы характерно появление многочисленных фурункулов, которые сменяют друг друга или возникают одновременно. Период обострения может длиться пару недель, а может 2–3 месяца. Это зависит от состояния иммунитета и вида лечения. При хроническом течении возникают единичные воспаления с определенной периодичностью. Иногда период затишья болезни может продолжаться до года.
Симптомы фурункула
Симптоматика зависит от стадии развития и места локации кожного недуга. Первые признаки, по которым можно заподозрить фурункул:
- Ощущение зуда, покалывания.
- Участок кожи уплотняется, появляется краснота.
- При развитии патологического процесса чирей приобретает форму конуса.
- Возникает отечность. Размер воспаления может увеличиться до 1–3 см.
- Болезненность.
Интенсивность проявлений зависит от того, где они находятся. На участках тела, где отсутствует волосяной покров (ладони, подошва ног) фурункулы не развиваются. Чаще всего они появляются в местах, которые подвергаются частому загрязнению или трению об одежду. Это шея, предплечье, лицо, ягодицы, поясница, бедра.
В редких случаях возможно появление фурункула в носу, в ухе. При этом из-за воспаления и отека тканей ухудшается слух или возникают проблемы с дыханием. В области паха чирей проявляется сильным отеком и болью, которая усиливается при движении.
Если на стадии инфильтрации начать грамотное лечение, то можно остановить дальнейшее развитие патологического процесса. После формирования гнойно-некротического стержня и папулы симптомы усиливаются. Дергающая боль спадает только на стадии вскрытия и полного очищения фурункула. При многочисленных образованиях возможно повышение температуры и ухудшение общего самочувствия – слабость, вялость, головная боль.
Причины фурункула
Главный виновник – золотистый или эпидермальный стафилококк. Это распространенные бактерии, и избежать контакта с ними невозможно. Они находятся в окружающей среде, в пыли, на коже. Почти 70% людей так или иначе являются носителями этих микроорганизмов. Некоторые врачи считают, что наличие определенного их количества в организме является нормальным состоянием и не требует лечения. Но это при условии, что бактерии не приводят к развитию проблем со здоровьем.
Наличие одного возбудителя недостаточно чтобы возникло инфекционное заболевание. Фурункулез развивается при наличии предрасполагающих факторов. Они могут быть внутренними (эндогенными), то есть зависят от состояния организма и самочувствия человека в целом. А также внешними (экзогенными) – влияние окружающей среды.
К группе эндогенных причин относятся:
- Нехватка витаминов, авитаминоз.
- Физическое истощение.
- Гормональные сбои.
- Эндокринные заболевания.
- Патологии желудочно-кишечного тракта.
- Алкоголизм.
- Снижение иммунитета, иммунодефицитные состояния.
- Чрезмерное потоотделение.
- Повышенная выработка кожного сала.
- Дерматологические болезни (дерматит, экзема).
К внешним провоцирующим причинам можно отнести неосторожное бритьё, расчесывание кожи, мелкие ранки, ссадины, постоянное трение об одежду, использование неподходящих косметических средств. Нередко причиной развития фурункула в подмышечной впадине является использование антиперспирантов.
К одной из причин относят и психологическое состояние. Постоянное напряжение приводит к усиленной выработке адреналина (гормона стресса). Это становится причиной гормональных нарушений и истощения надпочечников. Также частые отрицательные эмоции приводят к снижению защитных сил организма, что дает зеленый свет для роста болезнетворных бактерий.
Осложнения фурункула
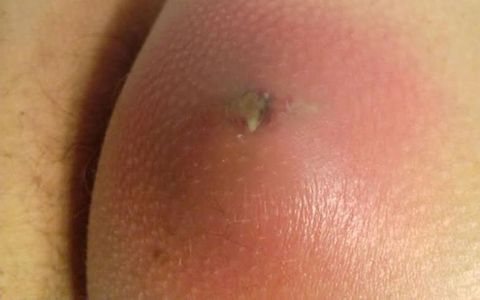
Основное последствие запущенного фурункулеза – рубцы. При чувствительной коже образуются глубокие шрамы, которые долго имеют красноватый оттенок. Дефект также нередко сочетается со стягиванием окружающей ткани. Этот косметический недостаток не проходит самостоятельно. Требуется профессиональная шлифовка кожи.
У людей, с ослабленным здоровьем патология способна привести к формированию гнойного абсцесса. Еще одним тяжелым последствием считается флегмона. При таком образование гнойный процесс поражает подкожную клетчатку. Имеет склонность к быстрому распространению на окружающие ткани.
Опасно возникновения фурункула на верхней губе или в носу. При отсутствии грамотного лечения инфекция способна подняться выше по кровеносным сосудам в мозговую оболочку и вызвать гнойный менингит. Также велика вероятность попадания инфекции в общий кровоток, что может вызвать сепсис. Эти заболевания требуют срочной госпитализации. При отсутствии врачебной помощи возможен летальный исход.
Если патологический процесс возник в области шеи, на предплечье или бедре, то при распространении воспаления поражаются лимфатические узлы и возникает лимфаденит.
Нужно ли обращаться к врачу при фурункуле?
Определить тип воспаления, а также стадию развития может только дерматолог или хирург. Для выявления причины требуется сдача лабораторных анализов, а также для уточнения возбудителя делается соскоб с кожи. При хронических высыпаниях рекомендуется проверить иммунный статус пациента. Важным пунктом диагностики является проверка на ИППП. Поэтому при возникновении гнойных патологических процессов на коже обязательно обратитесь к дерматологу.
Лечение фурункула
На начальной стадии, когда появились только первые симптомы, применяются консервативные методы. Местное лечение включает:
- Устранение неблагоприятных внешних факторов – бритье, трение, косметические средства закупоривающие поры кожи.
- Обработка по схеме воспаленного участка антисептическим раствором.
- Компрессы с антибактериальной мазью.
Также рекомендован курс витаминов. При соблюдении всех рекомендаций врача этого может быть достаточно для уменьшения воспалительного процесса.
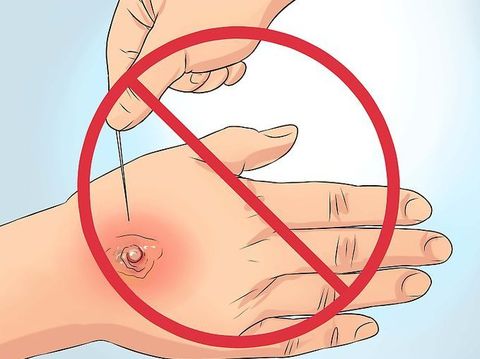
Однако, если уже имеется гнойное содержимое, требуется хирургическое вмешательство. Самостоятельно вскрывать фурункул запрещено. Это делает врач при соблюдении всех антисептических правил.
Под местной анестезией делается небольшой разрез, через который осуществляется отток гнойного содержимого. После очищения раны, накладывается повязка с лекарственным средством. При простых фурункулах госпитализация не требуется. Последующее лечение проводится в домашних условиях.
При сильном отеке и остром болевом синдроме, рекомендована госпитализация. Если фурункулез привел к развитию осложнений проводится операция под местным или общим обезболиванием.
При необходимости назначается прием антибактериальных препаратов. Хороший заживляющий результат дает физиолечение, например, УФ-облучение.
Профилактика фурункула
Для предотвращения фурункулеза придерживайтесь следующих профилактических мер:
- не носите тесную, облегающую одежду из искусственных материалов;
- не злоупотребляйте алкоголем;
- поддерживайте иммунитет на оптимальном уровне;
- испытывайте больше положительных эмоций;
- правильно питайтесь;
- не пользуйтесь косметическими средствами, в состав которых входят комедогенные компоненты;
- замените антиперспирант на натуральный дезодорант;
- защищайте кожу лица и шеи при работе в пыльном помещении;
- следите за хроническими заболеваниями.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Вирус папилломы человека: причины появления, симптомы, диагностика и способы лечения.
Определение
Вирусы папилломы человека (ВПЧ) — это группа чрезвычайно распространенных и генетически разнородных ДНК-содержащих вирусов, поражающих эпителий кожных покровов и слизистых оболочек. Вирус папилломы человека относится к семейству папилломавирусов. Было выявлено и описано более 190 типов ВПЧ. Каждый тип отличается более чем на 10% от ближайшего родственного штамма. Из их числа более 30 типов ВПЧ могут инфицировать эпителиальный слой урогенитального тракта. В зависимости от онкогенного потенциала выделяют вирусы высокого (типы 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59) и низкого (типы 6, 11, 42, 43, 44) онкогенного риска.
На долю двух высокоонкогенных типов ВПЧ (16 и 18) приходится до 70% случаев рака шейки матки, 80% рака вульвы и влагалища, 92% анального рака, 95% рака ротовой полости, 89% рака ротоглотки, 63% рака полового члена.
При этом 16-й тип имеет самый высокий канцерогенный потенциал. Генотипы ВПЧ 6 и 11 вызывают практически все виды аногенитальных бородавок и большинство случаев рецидивирующего респираторного папилломатоза, который наблюдается в основном у детей младше 5 лет или у лиц 20-30 лет.
Причины появления ВПЧ
Заболевания, вызванные вирусом папилломы человека (ВПЧ), относятся к болезням с латентным началом, хроническим персистирующим течением и проявляются доброкачественными и злокачественными новообразованиями в зоне входных ворот инфекции.
Источником возбудителя инфекции является больной человек или носитель. ВПЧ передается от человека к человеку при оральном, генитальном и анальном половых контактах, а также контактно-бытовым и вертикальным (от матери к ребенку) путями.
Вирус папилломы человека — единственный вирус, который не проникает в кровь, вследствие чего инфекционный процесс протекает без развития воспалительной реакции. В процессе инфицирования вирус папилломы человека поражает незрелые клетки, чаще базального слоя, которые затем становятся постоянным источником инфицирования эпителиальных клеток. Инфицированию способствует наличие микротравм и воспалительных процессов кожи и слизистых оболочек, приводящих к снижению местного иммунитета.
Вирус способен персистировать (хронически присутствовать) в месте проникновения как угодно долго. Инкубационный период заболевания может длиться от нескольких месяцев до нескольких лет. Среднее время между инфицированием ВПЧ и развитием аногенитальных бородавок составляет от 3 месяцев у женщин и до 11 месяцев у мужчин. Инфицирование человека может происходить как одним, так и несколькими типами ВПЧ.
Интервал между инфицированием ВПЧ и прогрессированием до инвазивного рака составляет, как правило, 10 лет или более.
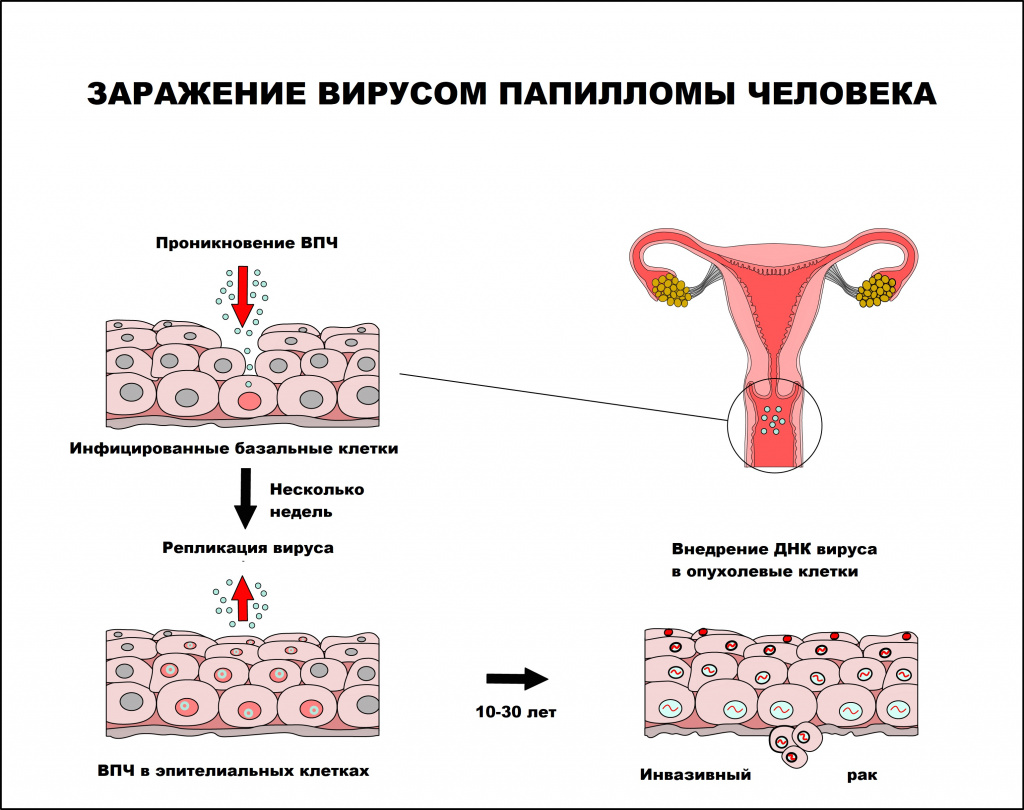
Папилломавирусная инфекция чаще регистрируется у лиц молодого возраста, имеющих большое число половых партнеров. По данным ВОЗ, 50-80% населения инфицировано ВПЧ, но лишь 5-10% инфицированных лиц имеют клинические проявления заболевания.
Классификация заболевания
Общепринятой классификации аногенитальных (венерических) бородавок не существует. Однако выделяют несколько их клинических разновидностей:
- остроконечные кондиломы;
- бородавки в виде папул;
- поражения в виде пятен;
- внутриэпителиальная неоплазия;
- бовеноидный папулез и болезнь Боуэна;
- гигантская кондилома Бушке-Левенштайна (карциномоподобная остроконечная кондилома).
Симптомы ВПЧ
- наличие одиночных или множественных образований в виде папул, папиллом, пятен на кожных покровах и слизистых оболочках половых органов;
- зуд и парестезии (расстройство чувствительности) в области поражения; болезненность во время половых контактов (диспареуния);
- при локализации высыпаний в области уретры наблюдается зуд, жжение, болезненность при мочеиспускании (дизурия); при обширных поражениях в области уретры – затрудненное мочеиспускание;
- болезненные трещины и кровоточивость кожных покровов и слизистых оболочек в местах поражения.
Бородавки в виде папул – папулезные высыпания без пальцеобразных выпячиваний, локализующиеся на кератинизированном эпителии половых органов.
Поражения в виде пятен – серовато-белые, розовато-красные или красновато-коричневые пятна на коже и/или слизистой оболочке половых органов;
Бовеноидный папулез и болезнь Боуэна – папулы и пятна с гладкой или бархатистой поверхностью; цвет элементов в местах поражения слизистой оболочки – бурый или оранжево-красный, а поражений на коже – пепельно-серый или коричневато-черный.
Гигантская кондилома Бушке-Левенштайна – мелкие бородавчатоподобные папилломы, сливающиеся между собой и образующие очаг поражения с широким основанием.
Респираторный папилломатоз – заболевание, при котором папилломы формируются в дыхательных путях, ведущих от носа и полости рта в легкие.
Диагностика ВПЧ
Латентно протекающая инфекция диагностируется только с помощью молекулярно-биологических методов исследования. Субклиническая инфекция диагностируется при молекулярно-биологическом, кольпоскопическом, цитологическом и морфологическом исследовании.
Для улучшения визуализации аногенитальных бородавок может быть проведена проба с 3-5% раствором уксусной кислоты. Тест считается отрицательным, если после обработки уксусной кислотой на поверхности шейки матки нет белых участков. И положительным при выявлении на шейке матки участков белого цвета (ацетобелых участков), отличных от остальной поверхности шейки матки.
Изменения эпителия шейки матки, вызванные ВПЧ, могут быть выявлены цитологическим методом микроскопии слущенных клеток с окраской по Папаниколау (Пап-тест).
Метод окрашивания по Папаниколау - специально разработанный метод, позволяющий с наибольшей степенью достоверности выявить ранние предраковые заболевания шейки матки. Рак шейки матки в структуре злокачественных новообразований репродуктивной системы занимает третье место. До 1992 г. заб.
Читайте также:

