К условно-патогенным микроорганизмам относят вирусы
Обновлено: 22.04.2024
Что значит условно-патогенная
- патоген попадает в другую среду, например, из кишечника во влагалище
- меняется кислотно-щелочной баланс среды, бактерии или грибы начинают усиленно размножаться
- иммунная система борется с другим заболеванием и не может сдержать рост условно-патогенной флоры.
Условно-патогенная флора есть у всех людей: и здоровых и больных. Мы не можем сделать так, чтобы на нашей коже и слизистых оболочках жили только хорошие бактерии: выбрать не получится.
Микроорганизмы заселяют человека с рождения: они передаются по родовым путям от матери, после контакта кожа-к-коже в первые месяцы жизни. Условные патогены хорошо уживаются с остальными и формируют уникальную микробиоту – индивидуальный набор бактерий каждого человека. Состояние иммунитета отчасти зависит от баланса видов бактерий, в норме хороших микроорганизмов больше. А условно-патогенные микроорганизмы размножаются медленно, они не дают иммунитету расслабиться.
К ним относятся: грибки кандиды, стафилококки, энтеробактерии, живущие в кишечнике, например, энтерококк фекальный, кожный клещ демодекс.
Где обитает
Условно-патогенные микроорганизмы живут:
- на коже
- в тонкой и толстой кишке
- на слизистой оболочке носовой и ротовой полости, а также в носоглотке
- во влагалище, на шейке матки и на слизистой оболочке матки
- на слизистой головки полового члена, в уретре.
Эти микроорганизмы есть у всех: на коже одни, в кишечнике другие, во влагалище третьи.
Лаборатории предлагают сдавать тесты (образцы кала, соскобы со слизистых оболочек или кожи) на микрофлору. Если у человека нет специфических жалоб – то делать этого не нужно. Баланс между хорошими микроорганизмами и патогенными динамичен: сегодня результат один, а завтра может быть другой.
Эти анализы не показывают полное соотношение хороших и плохих микроорганизмов, не дают возможность увидеть весь микробиом, а отображают его в ограниченном варианте (только из места, где взяли соскоб, например). Такие исследования без обоснованного назначения путают человека, они бесполезны для грамотного врача.
Можно ли избавиться
Условно-патогенные организмы можно временно убить. Антибиотики уничтожают бактерии, противогрибковые справляются с грибками, а противопротозойные – с простейшими одноклеточными микроорганизмами.
Но после убийства условных патогенов:
- Поменяется микробиом, нарушится работа кожи и слизистых оболочек за счет изменения кислотно-щелочного баланса
- Умрут и хорошие микроорганизмы, например, хорошие лактобактерии, на фоне приема антибиотиков
В результате настоящим патогенам будет проще проникнуть в ослабленный организм и вызвать заболевание.
Бесконтрольный прием препаратов обедняет микробиоту . Это приводит к нарушению иммунных функций и повышает риски аутоиммунных заболеваний: когда клетки иммунитета начинают бороться против собственного организма.
Нужно ли лечение
Нужно лечить условно-патогенную микрофлору, которая размножилась, вышла из-под контроля и вызвала воспалительный процесс.
Примеры болезней, вызванных условно-патогенной флорой:
- цистит, уретрит, простатит, вызванные кишечной палочкой или фекальным энтерококком
- вагинальный или оральный кандидоз, кандидоз сосков у кормящих женщин, кандидоз головки полового члена
- угревая болезнь, спровоцированная демодексом
- бактериальный вагинит, реже сальпингит (воспаление маточных труб), эндометрит (воспаление внутренней оболочки матки).
Частые рецидивирующие болезни, которые вызваны условно-патогенной флорой – повод для обращения к терапевту или иммунологу для обследования на иммунодефицитные состояния. Например, рецидивирующий кандидоз ротовой полости – один из признаков ВИЧ-инфекции .
Когда лечить обязательно
Условно-патогенная флора опасна для людей с иммунодефицитами. Они бывают первичными (врожденные патологии) и вторичными: на фоне тяжелой болезни.
Состояния, которые приводят ко вторичным иммунодефицитам:
- ВИЧ-инфекция
- туберкулёз
- злокачественная опухоль
- хронический вирусный гепатит
- аутоиммунные заболевания
- прием препаратов для подавления иммунных реакций (лечение аутоиммунных патологий, химиотерапия)
- тяжелое оперативное вмешательство
- тяжелое течение сахарного диабета.
Если у человека есть одно из вышеперечисленных состояний, это не значит, что нужно сдавать анализы на флору, делать посевы кала, пить антибиотики для профилактики. Нужно более пристально следить за здоровьем и не игнорировать любые неприятные симптомы. С ними можно обратиться к семейному врачу, терапевту или напрямую к узкому специалисту, который занимается основным лечением.
Типы патогенных микроорганизмов. Токсины
В норме организм человека населён различными бактериями и простейшими, которые не вызывают инфекционных заболеваний. Инфекционный процесс возникает при поражении патогенной микрофлорой тканей и слизистых оболочек организма хозяина. Патоген — агент, способный вызвать инфекционный процесс.
Представителей нормальной микрофлоры считают условно-патогенными (комменсалами). Патогенность — способность микроорганизма вызывать заболевание макроорганизма. Вирулентность — степень патогенности (способность вызвать тяжёлое течение заболевания).
Например, основной фактор, определяющий патогенность Streptococcus pneumoniae, — капсула, без которой этот микроорганизм не может вызвать инфекцию. В роли возбудителей могут выступать простейшие и некоторые многоклеточные организмы. Они также могут быть патогенными и условно-патогенными.
Типы патогенных микроорганизмов
Облигатные патогены практически всегда вызывают заболевание (например, Treponema pallidum, ВИЧ). Условно-патогенные микроорганизмы вызывают заболевание только при определённых условиях.
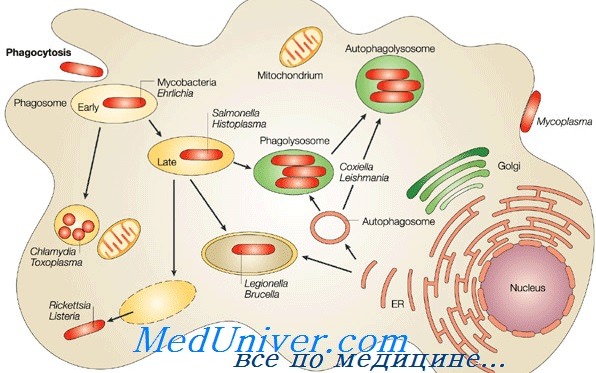
Например, Bacteroides fragilis (комменсал) — представитель нормальной микрофлоры кишечника, но при попадании в брюшную полость (особенно вместе с Е. coli) он может стать причиной абсцесса; Staphylococcus aureus является комменсалом бактериальной флоры передних отделов носовых проходов, он может быть причиной заболевания только при попадании на раневую поверхность.
Другие микроорганизмы считают оппортунистическими патогенами. Они обычно поражают людей со слабой иммунной системой. Например, Pneumocystis jiroveci может быть причиной пневмонии только у пациентов со сниженным Т-клеточным иммунитетом.
Токсины патогенных микроорганизмов
Эндотоксины — стимуляторы выработки ИЛ-1 и ФНО-а макрофагами, вызывающие развитие лихорадки и шока.
Экзотоксины — вещества белковой структуры, оказывающие местное или системное повреждающее воздействие на макроорганизм. Большинство из них состоит из нескольких субъединиц, одна из которых способствует прикреплению или проникновению в клетки-мишени, а вторая обусловливает физиологический эффект.
Классический пример — холерный токсин, В-субъединица которого связывается с эпителиальными клетками, а А-субъединица активирует аденилатциклазу и усиливает отток ионов натрия и хлора из клетки, способствуя возникновению диареи.
Некоторые экзотоксины выступают в роли суперантигенов, вызывая неспецифическую активацию Т-клеток, усиливая выработку медиаторов воспаления — цитокинов, что приводит к развитию ярко выраженных физиологических эффектов (лихорадки, шока, желудочно-кишечных расстройств, сыпи).
Некоторые экзотоксины влияют на синтез белка (например, дифтерийный токсин и синегнойный экзотоксин А), в то время как другие нарушают нервно-мышечную передачу (столбнячный и ботулиновый токсины).
В большинстве случаев антитела к токсинам нейтрализуют их эффекты и обладают протективным действием.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.

Условно-патогенные микроорганизмы (УПМ) желудочно-кишечного тракта борются за свое выживание, поэтому их поколения вырабатывают устойчивость к конкурентной нормальной флоре. Лакто– и бифидобактерии в процессе жизнедеятельности производят вещества, сходные с антибиотиками по своему действию. Кроме того, сам организм, благодаря иммунной системе сдерживает размножение болезнетворных бактерий. Прием алкоголя и табакокурение, не говоря уже о наркомании, нервные стрессы, физические перегрузки, возрастные изменения, физиологическое несовершенство лимфатической системы (у маленьких детей), различные заболевания (в первую очередь – вирусного происхождения) – все это нарушает нормальный баланс микрофлоры в желудочно-кишечном тракте, приводит к гибели полезных микроорганизмов. Природа не терпит пустоты, и на смену погибшим полезным бактериям приходят условно-патогенные. С этого момента начинается развитие дисбиоза и дисбактериоза. Если же бывшие условно-патогенными, а теперь ставшие болезнетворными, бактерии покидают свое привычное место жительства, проникая через тканевые барьеры, то развивается оппортунистическая инфекция.
Состав условно-патогенной микрофлоры
К условно-патогенным микроорганизмам желудочно-кишечного тракта относится практически все семейство Enterobacteriaceae. Сюда входят клебсиелла пневмония, энтеробактеры (аэрогенес и клоацеа), цитробактер фреунди, протеи. Предельно допустимой нормой для семейства энтеробактерий в ЖКТ является показатель в 1000 микробных единиц. Из семейства стафилококков в кишечнике обитают на постоянной основе негемолитические формы стафилококка, количество которого может достигать в норме 10 000 микроорганизмов на 1 гкала. Гемолитических форм, то есть растворяющих эритроциты, в кишечнике в норме быть не должно вообще. Из УПМ очень большое количество бактероидов (фрагилис, например), можно встретить в толстом отделе кишечника. Эти бактерии принимают участие в жировом (липидном) обмене. Но их количество не должно выходить за пределы 10 9 колониеобразующих единиц, то есть отдельных особей, в1 г кала. В кишечнике можно также встретить небольшое количество стрептококков, которые помимо антагонистических (враждебных) свойств несут также и полезную нагрузку в нашем организме – они стимулируют выработку иммуноглобулинов, а также активно подавляют патогенных бактерий типа сальмонелл, шигелл.
Среди представителей нормофлоры также есть микроорганизмы, способные вызывать дисфункции кишечника. То есть, собственно эти бактерии относят к условно-патогенным, но тем не менее, их полезные свойства преобладают над патогенными. Такими бактериями являются энтерококки фекалис и фециум.

Грибы рода Кандида, которые в больших количествах населяют окружающую нас среду, естественно прижились и в ЖКТ. Здесь допускается до 1000 КОЕ в 1 г кала (колониеобразующих единиц). К сожалению, поскольку эти грибы приспособлены не только к нашей внутренней, но и к внешней среде, они обладают большим заражающим потенциалом, и наряду со стафилококками способны нанести существенный вред детскому организму.
Из представителей условно-патогенной микрофлоры желудочно-кишечного тракта есть и такие, которые весьма редко, но все же могут вызывать заболевания. К таким можно отнести вейлонелл и фузобактерий. Их локализация, преимущественно, ограничена ротовой полостью. Но при попадании в кишечник, по данным некоторых ученых, они могут вызывать разного рода воспаления. Сведения о роли этих микробов в возникновении заболеваний ЖКТ весьма разрозненные и поэтому врачи, в лабораторных исследованиях причин дисбактериозов, особого внимания на них не обращают.
В отличие от вейлонелл и фузобактерий, хеликобактер пилори изучен довольно неплохо. Ему было отведено большое внимание в последнее время в связи с тем, что средой обитания он избрал желудок. Гастриты, язвенная болезнь желудка инфекционной природы в первую очередь связывается именно с хеликобактером. Лечение и приведение концентрации этого микроба к норме – довольно сложный процесс. Основная сложность терапии – высокая устойчивость хеликобактера к антимикробным препаратам. Еще бы – ведь он обитает в среде с повышенной кислотностью и через него проходят все лекарственные препараты. Какие должны быть защитные механизмы у бактерии, чтобы не только выживать, но и прекрасно себя чувствовать в подобных условиях!
Для того чтобы сдерживать патогенные свойства УПМ организму необходима помощь. Человек должен понимать, что его здоровье – в его же руках. Какими бы замечательными антагонистическими свойствами ни обладали наши эшерихии, бифидобактерии и лактобактерии, им нужна наша помощь, которая заключается в разумном подходе к образу жизни, и в первую очередь – к питанию.
Условно-патогенные микроорганизмы. Паразитизм условно-патогенных микроорганизмов.
Несостоятельность определения "условно-патогенные микроорганизмы" очевидна, поскольку совершенно ясно, что для возникновения заболевания заражение любым микроорганизмом, в том числе и безусловно-патогенным, должно происходить при определенных условиях. Известно, например, что безусловно-патогенный для грызунов Yersinia pestis даже в больших дозах не вызывает заболевания чумой, если животное находится в состоянии зимней спячки. Нужны определенные условия для возникновения брюшного тифа, дизентерии, холеры и других болезней, вызываемых безусловно-патогенными для человека возбудителями. Такими условиями являются инфицирующая доза возбудителя, пути его проникновения в организм, состояние восприимчивости микроорганизма и др.
С другой стороны, непатогенные обитатели кожи и слизистых оболочек человека и животных в экстремальных условиях (при радиоактивном облучении, аглобулинемии, у животных-гнотобионтов, при лечении кортикостероидами, антилимфоцитарной сывороткой, антибиотиками) вызывают тажелые заболевания, т. е. ведут себя как патогенные микроорганизмы.
Поиски факторов патогенности, которые позволили бы с достаточной достоверностью отличать патогенный микроорганизм от условно-патогенного, также не увенчались успехом. Так, условно-патогенный по общепринятым понятиям Staphylococcus aureus обладает относительно большим набором факторов патогенности (лейкоцидин, коагулаза, экзотоксин, гиалуронидаза, различные гемолизины, фибринолизин, ДПКаза и др.), тогда как у безусловнопатогенной для человека S. typhi этот набор ограничивается эндотоксином.
Тяжесть вызываемого микробом заболевания также не может лежать в основе определения его патогенности. Так, Clostridium tetani - условно-патогенный микроорганизм - выделяет один из самых биологически активных экзотоксинов и вызывает заболевание, которое в досывороточный период давало летальность в 90-100% случаев; при современных методах лечения летальность также достаточно высока. Гнойные менингиты, пневмонии, пиелонефриты, перитониты, сепсис и много других воспалительных болезней, вызываемых условно-патогенными микроорганизмами S. aureus, Streptococcus pneumoniae, Escherichia coli и др., протекают, как правило, тяжело даже при интенсивной специфической химиотерапии.
Л. А. Фаворова, II. Б. Мордвинова (1974) указывают, что особенностью условно-патогенных микроорганизмов является их способность в течение длительного времени, а иногда пожизненно, сохраняться в организме. Однако известно, что и безусловно-патогенные микробы способны длительно сохраняться в организме биологического хозяина. При этом хроническое носительство S. typhi, Vibrio cholerae — далеко не редкое исключение. Многие годы, часто пожизненно способны персистировать в организме человека возбудители туберкулеза, сифилиса, грибковых заболеваний, малярийные плазмодии, гельминты, риккетсии, вирусы кори, гриппа, гепатита В, возбудители так называемых медленных вирусных инфекций. Напротив, некоторые условно-патогенные микроорганизмы быстро выводятся, например, при пищевых токсикоинфекциях.
Согласно современной концепции, некоторых возбудителей антропонозов человек получил от своих человекообразных предков, других-от промысловых, синантропных и домашних животных в результате адаптации возбудителей к организму человека (исторические зоонозы), наконец, еще часть-в результате адаптации к организму человека свободноживущих микроорганизмов (сапронозы).
Процесс формирования патогенных для человека (животного) микробов можно представить в виде следующей упрощенной схемы.
Свободноживущие микроорганизмы, автотрофы или гетеротрофы по характеру питания, при случайном попадании в макроорганизм находят здесь благоприятную среду обитания и становятся комменсалами. Этот симбиоз какое-то время является факультативным, но при постоянной циркуляции комменсализм становится облигатным. Характер питания микроба изменяется за счет утраты некоторых и появления новых ферментных систем.
Постоянное сожительство микро- и макроорганизма приводит к формированию паразитизма, что связано с дальнейшим изменением характера питания: комменсалы становятся паразитами, хотя некоторые сохраняют сапрофитный тип питания (факультативные паразиты).
Однако следует иметь в виду, что определение паразитизма только по способу питания неполно, поверхностно. И комменсалы, и паразиты на каком-то отрезке филогенетического развития обитают на поверхности слизистых оболочек и кожи, не проникая во внутреннюю среду организма. Однако отдельные особи, прорывая защитные барьеры и проникая во внутреннюю среду организма, вызывают его ответную реакцию в виде болезни и формирования иммунитета. Пока эти явления носят случайный характер, болезнь не является необходимым условием существования данного вида микробов.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.

Условно-патогенные микроорганизмы (УПМ) желудочно-кишечного тракта борются за свое выживание, поэтому их поколения вырабатывают устойчивость к конкурентной нормальной флоре. Лакто– и бифидобактерии в процессе жизнедеятельности производят вещества, сходные с антибиотиками по своему действию. Кроме того, сам организм, благодаря иммунной системе сдерживает размножение болезнетворных бактерий. Прием алкоголя и табакокурение, не говоря уже о наркомании, нервные стрессы, физические перегрузки, возрастные изменения, физиологическое несовершенство лимфатической системы (у маленьких детей), различные заболевания (в первую очередь – вирусного происхождения) – все это нарушает нормальный баланс микрофлоры в желудочно-кишечном тракте, приводит к гибели полезных микроорганизмов. Природа не терпит пустоты, и на смену погибшим полезным бактериям приходят условно-патогенные. С этого момента начинается развитие дисбиоза и дисбактериоза. Если же бывшие условно-патогенными, а теперь ставшие болезнетворными, бактерии покидают свое привычное место жительства, проникая через тканевые барьеры, то развивается оппортунистическая инфекция.
Состав условно-патогенной микрофлоры
К условно-патогенным микроорганизмам желудочно-кишечного тракта относится практически все семейство Enterobacteriaceae. Сюда входят клебсиелла пневмония, энтеробактеры (аэрогенес и клоацеа), цитробактер фреунди, протеи. Предельно допустимой нормой для семейства энтеробактерий в ЖКТ является показатель в 1000 микробных единиц. Из семейства стафилококков в кишечнике обитают на постоянной основе негемолитические формы стафилококка, количество которого может достигать в норме 10 000 микроорганизмов на 1 гкала. Гемолитических форм, то есть растворяющих эритроциты, в кишечнике в норме быть не должно вообще. Из УПМ очень большое количество бактероидов (фрагилис, например), можно встретить в толстом отделе кишечника. Эти бактерии принимают участие в жировом (липидном) обмене. Но их количество не должно выходить за пределы 10 9 колониеобразующих единиц, то есть отдельных особей, в1 г кала. В кишечнике можно также встретить небольшое количество стрептококков, которые помимо антагонистических (враждебных) свойств несут также и полезную нагрузку в нашем организме – они стимулируют выработку иммуноглобулинов, а также активно подавляют патогенных бактерий типа сальмонелл, шигелл.
Среди представителей нормофлоры также есть микроорганизмы, способные вызывать дисфункции кишечника. То есть, собственно эти бактерии относят к условно-патогенным, но тем не менее, их полезные свойства преобладают над патогенными. Такими бактериями являются энтерококки фекалис и фециум.

Грибы рода Кандида, которые в больших количествах населяют окружающую нас среду, естественно прижились и в ЖКТ. Здесь допускается до 1000 КОЕ в 1 г кала (колониеобразующих единиц). К сожалению, поскольку эти грибы приспособлены не только к нашей внутренней, но и к внешней среде, они обладают большим заражающим потенциалом, и наряду со стафилококками способны нанести существенный вред детскому организму.
Из представителей условно-патогенной микрофлоры желудочно-кишечного тракта есть и такие, которые весьма редко, но все же могут вызывать заболевания. К таким можно отнести вейлонелл и фузобактерий. Их локализация, преимущественно, ограничена ротовой полостью. Но при попадании в кишечник, по данным некоторых ученых, они могут вызывать разного рода воспаления. Сведения о роли этих микробов в возникновении заболеваний ЖКТ весьма разрозненные и поэтому врачи, в лабораторных исследованиях причин дисбактериозов, особого внимания на них не обращают.
В отличие от вейлонелл и фузобактерий, хеликобактер пилори изучен довольно неплохо. Ему было отведено большое внимание в последнее время в связи с тем, что средой обитания он избрал желудок. Гастриты, язвенная болезнь желудка инфекционной природы в первую очередь связывается именно с хеликобактером. Лечение и приведение концентрации этого микроба к норме – довольно сложный процесс. Основная сложность терапии – высокая устойчивость хеликобактера к антимикробным препаратам. Еще бы – ведь он обитает в среде с повышенной кислотностью и через него проходят все лекарственные препараты. Какие должны быть защитные механизмы у бактерии, чтобы не только выживать, но и прекрасно себя чувствовать в подобных условиях!
Для того чтобы сдерживать патогенные свойства УПМ организму необходима помощь. Человек должен понимать, что его здоровье – в его же руках. Какими бы замечательными антагонистическими свойствами ни обладали наши эшерихии, бифидобактерии и лактобактерии, им нужна наша помощь, которая заключается в разумном подходе к образу жизни, и в первую очередь – к питанию.
Читайте также:

