Как избавиться от папиллом прямой кишки народными средствами
Обновлено: 24.04.2024

Записаться на прием
Общая информация
В первом случае кондиломы у женщин и мужчин выглядят как подобие гриба со шляпкой и широкой ножкой и чаще всего являются следствием сифилиса вторичной стадии.
Кондиломы остроконечного типа передаются при сексуальных связях, к их появлению причастен вирус папилломы человека (ВПЧ), который активизируется при определенных условиях. Основное место локализации остроконечных кондилом – половые органы и ротовая полость.
Кондиломы у женщин поселяются на наружной и внутренней части половых губ, в области влагалища, клитора и ануса. Бородавочные и сосочные наросты у мужчин выбирают головку полового члена и уздечку крайней плоти.

Причины появления
- беспорядочный незащищенный секс;
- раннее начало интимных отношений;
- половые контакты с партнерами с кондиломами или с носителями ВПЧ;
- снижение иммунных способностей организма;
- перенесенные заболевания половых путей;
- частые стрессы, авитаминоз;
- неряшливость и несоблюдение правил личной гигиены.
Локализация
Кондиломы локализуются чаще всего в районе половых органов и промежностей. Привлекают эти образования места, где повышена влажность и присутствует трение.
Кроме этого кондиломы у женщин и мужчин поселяются в области подмышечных впадин, в ротовой полости, на лице, на слизистой гортани.
Прямая кишка, перианальная зона также могут стать местом обитания кондилом.
Симптоматика
Главное проявление наростов – их неприятный и отталкивающий вид. Но женщинам о кондиломах напомнят и другие неприятные моменты.
Время, прошедшее от первого контакта-заражения до того момента, когда кондиломы станут явно видны, может быть абсолютно разным. Иногда для появления кондилом достаточно недели или месяца, в других ситуациях могут пройти годы. Инкубационный период зависит от общего состояния здоровья женщины или мужчины, их иммунитета, образа жизни и др.
Кондиломы у женщин и у представителей мужского пола вызывают зуд, жжение в генитальной и около анусной области. Это происходит в период прорастания кондилом, в дальнейшем такие симптомы могут исчезнуть.
Увеличение количества беловатых выделений, иногда с примесью крови и неприятным амбре провоцируют кондиломы у женщин, которые локализуются на влагалищной слизистой или шейке матки.
При обосновании кондилом в анусе прохождение каловых масс может их травмировать и вызывать сукровицу.
Патогенез остроконечных кондилом
Диагностика
- Клинический осмотр. Некоторые виды заболеваний женщин и мужчин могут маскироваться, принимая вид остроконечных кондилом, поэтому нужно обладать достаточной квалификацией для дифференциации разных проблем.
- Женщинам рекомендована кольпоскопия, мужчинам – уретроскопия.
- О кондиломах женщин, их природе расскажет много мазок, это цитоисследование поможет также для исключения дисплазии шейки матки.
- Гистология.
- Диагностика-ПЦР. Это обследование не только выявляет наличие вируса папилломы человека, но и определяет его тип.
- Иммунологическое исследование. Его применяют для того, чтобы обнаружить в крови антитела к ВПЧ.
Всех женщин, и мужчин, пораженных остроконечными кондиломами, обязательно проверяют на инфекционные заболевания половой сферы (сифилис, ВИЧ и др.)
Лечение
Кондиломы и ВПЧ требуют систематизированного подхода к лечению.
Медикаментозное
Для борьбы с кондиломами женщин и мужчин врачи действуют в трех направлениях:
- против вирусов;
- в целях повышения иммунитета;
- для витаминизации пациента.
Циклоферон, инозиплекс действуют против активации ВПЧ и его размножения. Инферон, аллокин-альфа купируют вирусы и помогают восстановить иммунную систему. Для улучшения общего состояния здоровья женщин и мужчин назначают иммунал, амиксин, полудан и др. Комплекс витаминов и минералов – также обязательный компонент лечения при кондиломах.
Местное
Кондиломы успешно лечат, используя мази и спреи противовирусного действия (эпиген-интим, кондилен и пр.) О кондиломах женщинам и мужчинам не придется вспоминать, если лечиться инквимодом, подофиллотоксином. Для беременных можно взять на вооружение трихлоруксусную и азотную кислоты.
Бороться женщинам с кондиломами нужно поэтапно: сначала удалить, а потом или параллельно — действовать на понижение количества вирусов.
Часто (у каждой третьей женщины) кондиломы вступают в стадию рецидива (особенно при несоблюдении профилактических мер и игнорировании рекомендаций лечащего врача).
Удаление
Методы удаления кондилом в современной медицине разнообразны:
- Коагуляция электротоком. В этом методе есть недостатки – много противопоказаний, болезненность процедуры и длительное восстановление.
- Криотерапия. Кондиломы убирают при помощи жидкого азота. Положительные стороны такой методики – отсутствие рубцов и шрамов, безболезненное воздействие, отсутствие использования анестезии.
- Хирургический метод. Наросты убирают во время операции, на место ран накладывают швы. Обезболивание врачи используют местное.
- Применение химических препаратов. Противопоказание этого метода – беременность и период лактации.
- Лазеротерапия. Кондиломы удаляют лазерным лучом, это лечения, который не затрагивает здоровые клетки и практически не оставляет рубцов.
- Радиохирургический метод. Применение специального прибора помогает убрать кондиломы без контакта с телом. Удаление наростов сопровождается одновременным запаиванием кровеносных сосудов. Эта методика – одна из самых современных и востребованных.
Осложнения и прогнозы
Прогрессирующие кондиломы могут вызвать различные осложнения:
- появление болезненных трещин с кровотечением;
- патологические роды;
- злокачественные образования.
Современные методики лечения приводят к хорошим результатам, но не исключают и рецидивы заболевания. Кондиломы возникают повторно, если пациент ослаблен, и защитные функции его организма истощены.
Профилактика инфекции ВПЧ
Кондиломы необходимо предотвратить профилактическими мерами:
- использование контрацептивов при половых отношениях;
- повышение иммунитета;
- правильное сбалансированное питание;
- прием витаминов;
- соблюдение норм гигиены;
- борьба с вредными привычками;
- повышение стрессоустойчивости.
Регулярное посещение врача — хорошее профилактическое действие. Применение противовирусных мазей, а также вакцинация против ВПЧ – профилактика, которая сделает жизнь людей полноценной.
Беременность и кондиломы

Папилломы в прямой кишке – это образования, появляющиеся на слизистой прямой кишки и анального отверстия в результате поражения вирусом папилломы человека. Инкубационный период может длиться от недели до полугода. Заболевание очень распространено, но проявляется у всех по-разному только в период ослабления иммунной системы. Именно тогда эти образования получают толчок для своего роста, приносят массу неприятных ощущений и в перспективе могут стать причиной рака.
Классификация папиллом
Патологические образования в перианальной области подразделяются на 3 категории:
- Единичные, маленького размера.
- Единичные, крупные.
- Множественные, образующие объединенные участки.
Визуально они похожи на бородавку с испещренной поверхностью на тоненькой ножке, но иногда их размеры превосходят 2 см в диаметре. Цветовой диапазон папиллом варьируется от светлых до темно-коричневых оттенков.
Причины заболевания и симптомы наличия папиллом
За возникновение образований в перианальной области отвечает вирус, подхватить который можно в процессе половой связи с зараженным партнером. Современные методы контрацепции не дают полноценной защиты, кроме того, коварный вирус может передаваться через слизистые и кожные покровы.
Симптомы появления папиллом в заднем проходе указаны ниже:
- Избыточная влага в области анального отверстия.
- Жжение, зуд.
- Боли при дефекации, иногда сопровождаемые кровью.
Важно понимать, что многие проктологические проблемы имеют схожие симптомы, и чтобы понять, какому именно заболеванию вы подверглись, надо обратиться к врачу. И чем скорее, тем точнее будет поставлен диагноз, и проще будет проходить этап лечения.
Постановка диагноза и выбор метода лечения папиллом
Помимо обязательного посещения проктолога, для окончательного утверждения диагноза необходимо сдать контрольные анализы крови и мочи, проконсультироваться у смежных специалистов и пройти процедуру ректороманоскопии. Это исследование позволяет тщательно осмотреть слизистую прямой кишки, получить достоверную информацию о состоянии кишечника, и, соответственно, назначить подходящее лечение.
Никакая методика борьбы с папилломами не дает абсолютной гарантии полного выздоровления. Такие вирусные заболевания опасны своими рецидивами, кроме того, наросты могут перерасти в злокачественные образования. Поэтому чаще всего предлагается их удалить.
Иссечение папиллом можно осуществить несколькими способами:
- Лазером.
- Хирургическим скальпелем.
- Радиоволновой терапией.
- Электрическим током.
Для достижения наилучшего результата вырезать необходимо все образования, имеющиеся на теле пациента. Способ иссечения следует согласовывать с лечащим врачом после сдачи всех анализов.
Различие между кондиломами и папилломами
Кондиломы и папилломы, возникающие на теле человека, имеют общую природу – возбудителя вирусного типа. Кроме того, признаки наличия этих патологий в прямой кишке также схожи. Но между ними есть и отличия:
Профилактика возникновения папиллом
От вируса, вызывающего появления образований на теле человека, избавиться непросто. Но есть небольшой комплекс мер, помогающий обезопасить себя от заражения или исключить возможность рецидива:
- Работа по повышению своего иммунитета: спорт, закаливание, полноценный сон, здоровое питание, отказ от вредных привычек.
- Допускается применение иммуностимулирующих препаратов, согласованное с лечащим врачом.
- Выполнять правила личной гигиены.
- Возможно проведение вакцинации против нескольких штаммов вируса. Однако, в нашей стране эта прививка еще не изучена до конца, и поэтому она не включена в календарь профилактических прививок. Сделать ее можно либо по направлению от специалиста, либо по собственному желанию.
- Внимательно относиться к своим половым партнерам, а также по возможности избегать нахождения в большом скоплении людей в саунах, банях, бассейнах – в местах с теплой и влажной средой, благоприятной для распространения вируса. Также нужно быть осторожными с чужими средствами личной гигиены.
- Регулярно наблюдаться у проктолога для контроля за состоянием прямой кишки.
Заключение
Быть здоровым – это не роскошь, а базовая потребность каждого человека. Даже если у вас появились папилломы в перианальной области — отчаиваться не стоит: своевременное лечение и выполнение рекомендаций врача помогут вам их победить.
Что такое кондиломы остроконечные? Причины возникновения, диагностику и методы лечения разберем в статье доктора Богданова Дениса Валерьевича, проктолога со стажем в 21 год.
Над статьей доктора Богданова Дениса Валерьевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
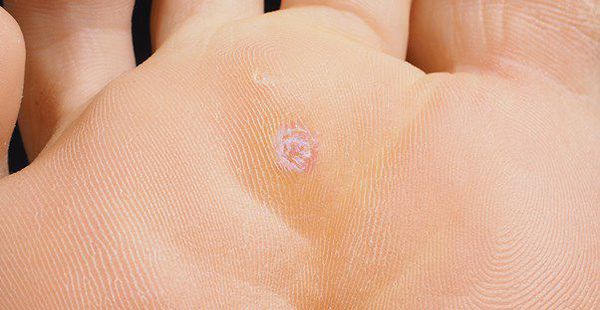
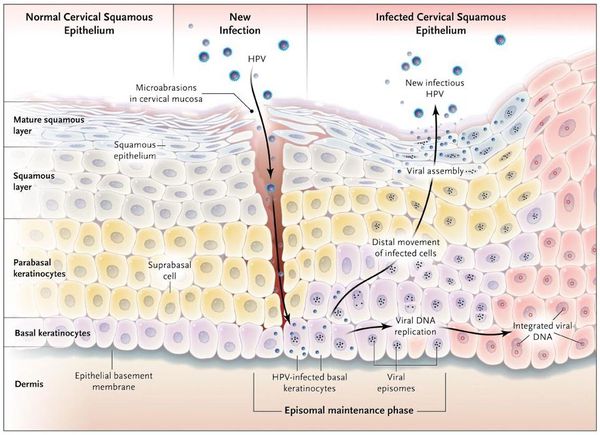
Остроконечные кондиломы — образования на коже, вызванные наличием в тканях вируса папилломы человека (ВПЧ). Активизация вирусов приводит к появлению разрастаний на поверхности кожи в области заднего прохода, наружных половых органов и анальном канале.
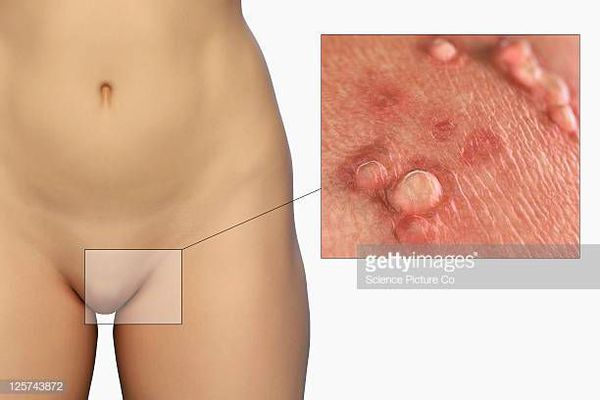
Аногенитальные бородавки представляют собой выступающие над поверхностью кожи объёмные мягкие выросты бледно-розового цвета с неоднородной поверхностью. Размеры и количество бородавок варьируются от единичных кондилом 1-2 мм в диаметре до множественных, часто сливных образований размером до 9-10 см и даже более.
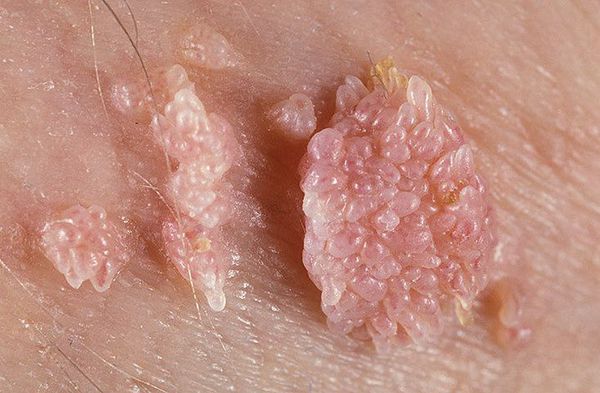
Кондиломы могут появляться и вырастать до значительных размеров буквально за несколько дней.
Причиной появления кондилом является присутствие вируса папилломы человека в крови. В организм вирус попадает при половом контакте через дефекты в слизистой или коже. Возможен перинатальный путь передачи — ребёнок заражается во время родов от больной матери при прохождении по родовым путям. Также имеет место контактно-бытовой путь передачи, но данные об этом варианте передачи немногочисленны.
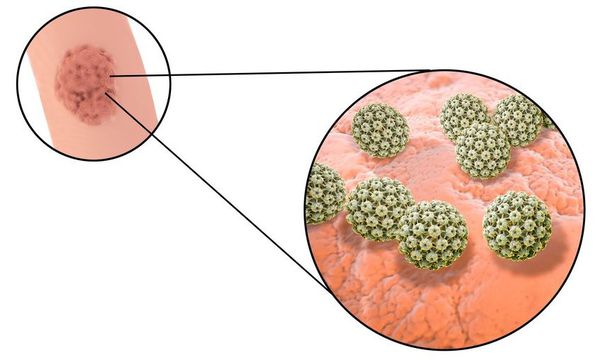
Длительное время после заражения человек может не подозревать о своём носительстве ВПЧ. Период инкубации зависит от особенностей иммунитета индивида и может длиться от двух месяцев до трёх лет. В дальнейшем, при снижении активности иммунных механизмов, в характерных локациях появляются бородавки (кондиломы). [7] [8] [16]
ВПЧ относится к одной из наиболее частых инфекций, передающихся половым путём (ИППП) — до 55-65% от общего числа заболеваний. [1] [4] [6] Опасность его состоит также в том, что носитель может не подозревать о своём заболевании и не иметь внешних признаков инфекции (выростов, бородавок).
Известно до 600 видов ВПЧ (HPV), некоторые из которых проявляются бородавками кожи на груди, лице, подмышечных впадинах. Другие выбирают своей локализацией слизистые оболочки рта, половых органов или анального канала. При аногенитальных кондиломах чаще выявляют 6 и 11 типы HPV (папилломавируса). [4]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы остроконечных кондилом
Вне обострения наличие ВПЧ в крови никак не проявляется. При активации вирусной инфекции симптомы болезни могут появиться буквально за несколько часов:
- образование остроконечных кондилом (чаще в местах наибольшей травматизации, трения при половом контакте):
– на коже вокруг ануса, в промежности, на уздечке, головке полового члена, губках наружного отверстия мочеиспускательного канала у мужчин;
– на слизистой половых губ у женщин, в уретре у мужчин;
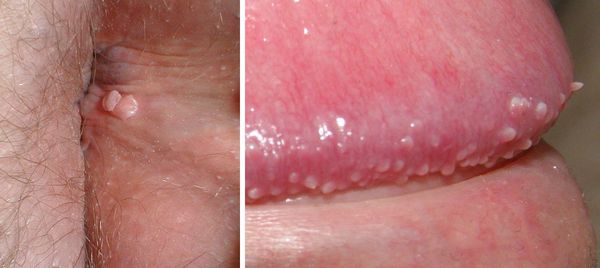
- зуд, жжение, дискомфорт в месте появления бородавок — такие неприятные ощущения часто бывают очень интенсивными и значительно влияют на самочувствие пациента;
- ощущение инородного предмета в анальном канале (при образовании кондилом внутри заднепроходного отверстия);
- выделение небольшого количества крови в виде алых полосок при дефекации (если кондиломы расположены внутри анального канала и травмируются при прохождении каловых масс);
- дизурия, болезненность при мочеиспускании, если бородавки находятся в уретре;
- болезненность во время полового акта (диспареуния).
Другим вариантом проявления ВПЧ может стать наличие в области промежности папул с бархатистой поверхностью или пятен серовато-бурого, розового или красновато-коричневого цвета. [2] Такие морфологические формы встречаются намного реже и часто вызывают затруднение при постановке первичного диагноза.
Патогенез остроконечных кондилом
Ключевым моментом в патогенезе заболевания становится проникновение HPV в организм хозяина. При однократном половом контакте вероятность заражения составляет 80%, затем при хорошем состоянии иммунной системы инфекционные агенты подвергаются элиминации (уничтожаются).
Вирусы различных типов адаптированы к определённому хозяину. Существуют сотни типов вирусов, многие из них не опасны для человека, так как тропны к тканям млекопитающих, рептилий и птиц и вызывают у них доброкачественные опухоли (образование папиллом). [3]
При изучении ВПЧ выделили три рода вирусов — альфа, бета, гамма. Из них аногенитальные поражения вызывают папилломавирусы первой группы (α). Инфекционные агенты, относящиеся к родам Бета и Гамма, чаще встречаются при папилломах ороговевающего эпителия [3] — появляются подошвенные, ладонные бородавки.
В родах при классификации вирусов выделили типы (генотипы). Они обозначаются арабскими цифрами. Из сотни генотипов вирионов выделяют частицы с высоким канцерогенным риском – это α 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59. Их выявляют в 90-95% случаев при злокачественных процессах шейки матки, влагалища и вульвы. Особенно значимы 16 и 18 типы. Такие онкогенные типы ВПЧ, содержащие в своём ДНК белки Е6 и Е7, способны подавлять активность белков-супрессоров опухолей р53 и рRb, приводя к быстрому злокачественному перерождению папиллом в карциномы.
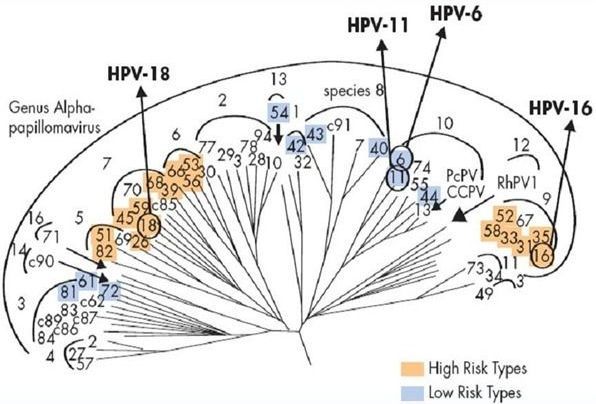
Порядка 90% случаев аногенитальных кондилом вызываются ВПЧ α 6 и 11. Это возбудители низкого канцерогенного риска. [5] К этой же группе низкого риска относят ВПЧ 40, 42, 43, 44, 54, 61, 72, 81.
Проникновение
Вирионы через микроскопические повреждения проникают в базальный слой эпителия, затем прикрепляются к белкам мембраны клетки. Далее они задействуют механизм рецепторного эндоцитоза (при участии интегрина и белка L1 из вирусного капсида) и попадают в цитоплазму. Белок L2 из капсида вируса способствует высвобождению ДНК вируса и попаданию его в ядро. [5]
Размножение
Проявления
Появляются аномальные эндофитные или экзофитные выросты эпителия — папилломы, пятна или кондиломы. Рыхлая слизистая или атипичный эпителий выростов склонен к быстрой травматизации и мацерации (размягчению). На таком фоне быстрее присоединяется вторичная инфекция, появляются болезненность, дискомфорт, обильное отделяемое, воспаление, отёк, неприятный запах, изъязвление кондилом. [2] [3]
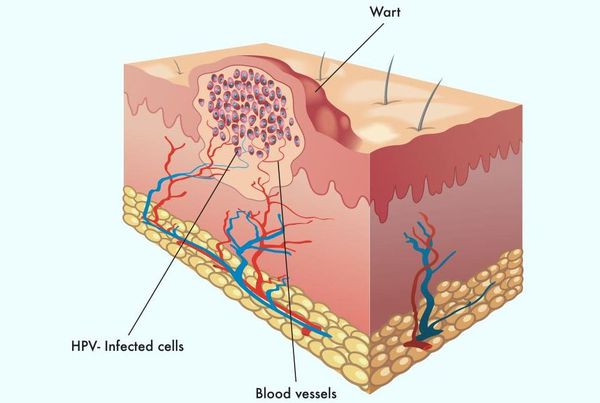
В клетках базального слоя происходит активная репликация вируса, по мере дифференцировки клеток кондилом их кровоснабжение резко обедняется, редуцируют центральные сосуды. Но, оставаясь в верхних слоях эпителия в неактивной форме, именно здесь вирус опасен в плане контактного инфицирования.
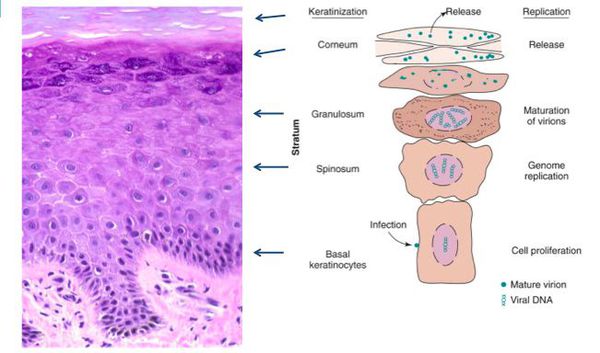
При гистоанализе биопсийных материалов эпителий утолщён, выявляются участки акантоза, папилломатоза. Обнаруживаются койлоциты (изменённые в размерах клетки со светлой цитоплазмой, множеством вакуолей, перинуклеарным светлым ободком). Их ядра гиперхроматичны. Часто встречаются клетки с двумя ядрами и более. [8]
Из вышеперечисленного можно сделать вывод: вирусы, вызывающие образование аногенитальных бородавок, в 90% случаев относятся к типам α 6 и 11 HPV. [6] [7] Они с низкой степенью вероятности могут вызвать малигнизацию (раковое перерождение). Однако часты случаи совместной персистенции (пребывания) вирусов различных типов у одного носителя. Это обязывает пациента и доктора особенно внимательно относится к профилактическим осмотрам, их качеству и регулярности для предотвращения аноректального рака.
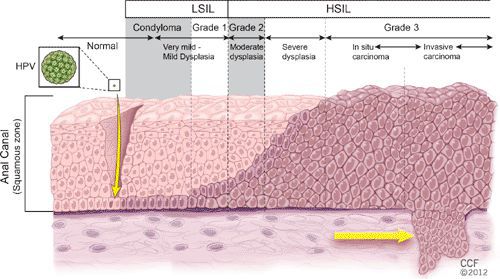
Классификация и стадии развития остроконечных кондилом
Остроконечные кондилломы являются наиболее частыми, классическими проявлениями папилломавирусной инфекции кожи и слизистых в аногенитальной области — до 65% от числа заболеваний, передающихся половым путёv. [1]
Другими диагностическими находками могут быть:
- бородавки в виде папул;
- инфильтрация слизистой в виде пятен розовато-серого или коричневого цвета;
- внутриэпителиальная неоплазия;
- бовеноидный папулёз, болезнь Боуэна — отдельный вид папул, они появляются как пятна на слизистых красновато-бурого, оранжево-бурого цвета, на коже цвет образований серовато-розовый;
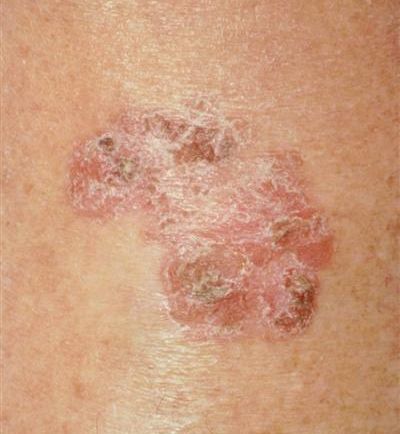
- гигантская папиллома (Бушке — Левенштейна). Её рост начинается с остроконечных кондилом, которые довольно быстро увеличиваются в размерах и количестве, сливаются и превращаются в крупную опухоль с неровной поверхностью, покрытой вегетациями и ворсинчатоподобными выступами.
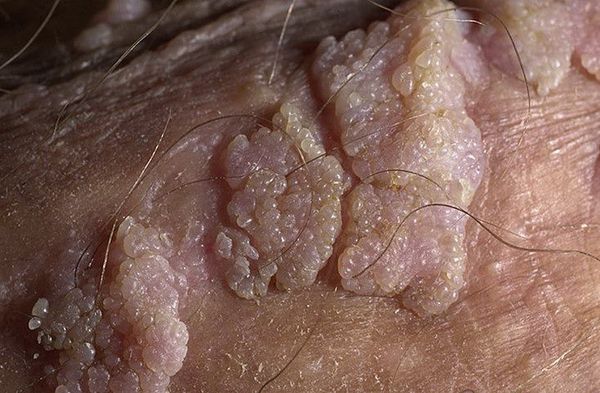
Хотя болезнь (гигантская папиллома) ассоциируется с типами вирусов 6 и 11, с низким риском канцерогенеза, именно в случаях гигантских папиллом происходит подавление белка-супрессора опухолей р53, и образование трансформируется в плоскоклеточный рак. Причиной такой частой малигнизации (озлокачествления) может быть наличие иммунодефицитных состояний, ассоциированных инфекций, хронических дистрофических состояний кожи (склероатрофический лихен, красный плоский лишай). Даже после радикального хирургического лечения [9] папиллома Бушке — Левенштейна склонна к частому рецидивированию. [10]
Осложнения остроконечных кондилом
Эстетические проблемы. Быстро разрастающаяся ткань кондилом, помимо физического дискомфорта, приносит массу неудобств пациенту. Выросты в области наружных половых органов, заднего прохода значительно снижают самооценку и мешают полноценной половой жизни и правильной гигиене.
Нагноение, воспаление. Аногенитальные бородавки имеют свойство быстро травмироваться при незначительных механических воздействиях или трении. Эти микротравмы, ранки становятся воротами для вторичного инфицирования. Появляются эрозии, перифокальное воспаление. Раны начинают мацерироваться (мокнуть), нагнаиваться. При развитии осложнения присоединяются неприятный запах и боль. Проводить тщательную гигиеническую обработку перианальной области из-за разрастаний становится невозможным, что ещё больше усугубляет воспалительный процесс.
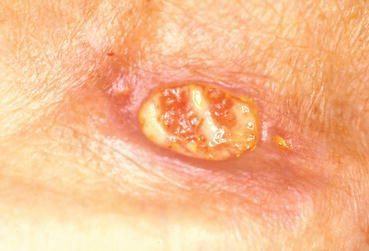
Малигнизация. Типы вирусов с высокой канцерогенной активностью, персистируя (долго находясь) в коже и слизистых, приводят к трансформации клеток и их перерождению в атипичные (раковые) клетки. Как уже упоминалось, аногенитальные бородавки обычно не так опасны в плане раковой трансформации, как вирусное поражение шейки матки (ВПЧ 16, 18 типов и т. д). Но проблема может появиться, если у пациента присутствует два и более типов вируса с различными индексами канцерогенности и имеется иммунодефицитное состояние.
Важно изменение образа жизни в целом для постоянного поддержания здоровья и предупреждения активизации дремлющих вирионов.
Диагностика остроконечных кондилом
При выявлении остроконечных кондилом в перианальной зоне целью дополнительных диагностических исследований является уточнение генотипа ВПЧ, а также исключение внешне схожих с ними образований:
- интрадермальный невус;
- контагиозный моллюск;
- сифилитический шанкр;
- себорейный кератоз.
Быстрым способом установления ВПЧ в образованиях (кондилломах) во время приёма является проба с 5% раствором уксусной кислоты. Под воздействием этого вещества папилломы, вызванные HPV, бледнеют, приобретая сероватый, бледный оттенок, в них визуализируется характерный капиллярный рисунок. Исследование носит предварительных характер.
Минимальные лабораторные исследования:
- серологическая реакция на возбудителей сифилиса;
- обнаружение антител к ВИЧ, гепатитам В,С;
- ПЦР для типирования вируса;
- цитология мазка из шейки матки у женщин;
- цитология мазков-отпечатков;
- исследование биоптатов и удалённых образований — аногенитальных бородавок.
При частых рецидивах болезни, крупных размерах опухолей, быстром их росте или сомнительном диагнозе прибегают к дополнительным методам исследования.
При частых обострениях проводится исследование имунного статуса.
При подозрении на злокачественное перерождение кондилом, папилломах на широком основании, нетипичных выделениях из влагалища или прямой кишки проводят:
- УЗИ вагинальным и ректальным датчиком;
- колоноскопию;
- УЗИ органов брюшной полости;
- рентгенографию органов грудной клетки;
- кольпоскопию;
- исследования на ИППП . [1][12][13]
Часто пациенты направляются на консультацию к гинекологу, урологу, онкологу и дерматовенерологу.
Лечение остроконечных кондилом
В случае с остроконечными кондиломами наиболее результативен комплексный подход к лечению. Следует обязательно информировать пациента о необходимости лечения половых партнёров, их возможном носительстве ВПЧ.
Даются общие рекомендации о необходимости модификации образа жизни для поддержания адекватного состояния иммунитета, предупреждения дополнительного инфицирования другими ИППП:
- упорядочение половой жизни;
- применение барьерных методов контрацепции;
- коррекция веса;
- достаточные физические нагрузки;
- правильное питание и т. д.
Консервативное лечение
Применяются препараты, стимулирующие местный и гуморальный иммунный ответ. Это необходимо, так как у всех больных с папилломатозным поражением выявлялись нарушения интерферонового статуса (системы врождённого иммунитета). [1] Противопоказаниями к терапии иммуномодуляторами являются папилломы на широком основании.
Редуцирование симптомов возможно в трёх из четырёх случаев (до 84%) при единичных кондиломах небольших размеров. [1] [17]
При упорном, рецидивирующем течении болезни, а также если больного беспокоят эстетические моменты, для профилактики раковой трансформации прибегают к хирургическим методам.
Хирургическое лечение
В зависимости от размеров, формы, расположения кондиломы и предпочтений хирурга возможно применение химических, физических, цитотоксических методов удаления.
Физические методы применяются при любых размерах и расположении аногенитальных бородавок. По выбору используется скальпель, лазерная вапоризация, криодеструкция (разрушение ткани бородавки экстремально низкими температурами под воздействием жидкого азота) или радиоволновой способ (radioSURG).
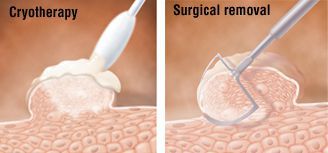
Ткани иссекаются включительно с собственной пластиной дермы. Если удаляется кондилома анального канала, дно раны образует внутренний сфинктер. В перианальной зоне дно раны должна составлять подкожная клетчатка.
Удаление образований не проводится без консультации онколога, если есть малейшие подозрения на малигнизацию (изъязвление, некроз, инфильтративный рост).
Обычно при иссечении кондиломы достаточно местной или спинальной анальгезии (снижения чувствительности к боли). Госпитализация может проводиться в случаях некоторых сопутствующих заболеваний (патология свертывания и другие), а также при невозможности амбулаторного лечения.
Прогноз. Профилактика
Прогноз при своевременном и адекватном лечении остроконечных кондилом благоприятный. Обязательно проведение гистологического исследования удалённых образований для исключения диагноза злокачественной опухоли. В сомнительных случаях необходимы дополнительные консультации гинеколога, дерматовенеролога, онколога, радиолога, лабораторные и инструментальные исследования.
При комплексном лечении обычно все симптомы исчезают. Однако не исключены рецидивы, частота которых колеблется от 10 до 50% и более. На увеличение риска рецидивов влияет общее состояние здоровья пациента, наличие у него сопутствующих заболеваний и иммунодефицитных состояний.
Профилактика включает в себя:
- своевременное, профилактическое обследование у гинеколога, уролога и проктолога;
- коррекцию образа жизни, питания;
- упорядочение половых отношений.
До начала половой жизни можно по схеме пройти вакцинацию поливалентной вакциной от ВПЧ 6, 11, 16, 18 типов (самые частые причины остроконечных кондилом — HPV 6 и 11) и рака шейки матки (HPV 16 и 18). Рекомендуемый возраст для введения вакцины — 9-17 лет (к примеру, в календаре США от 2015 года рекомендуемы возраст вакцинации — 9-11 лет). В ряде стран (США, Австрия, Германия, Франция и др.) вакцинация включена в календарь обязательных прививок. В России в настоящее время это добровольная процедура. [18]
Что такое анальный полип? Причины возникновения, диагностику и методы лечения разберем в статье доктора Богданова Дениса Валерьевича, проктолога со стажем в 21 год.
Над статьей доктора Богданова Дениса Валерьевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
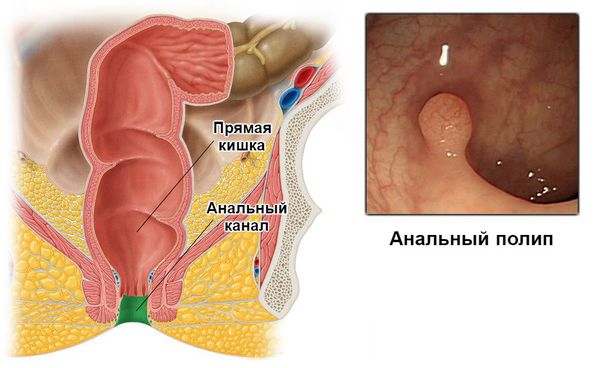
Полипами анального канала принято называть всевозможные объёмные образования в пределах анального канала, выступающие в просвет кишки. Источниками образования полипов могут служить любые клетки из тканей, расположенных в анальной зоне.
Клиническая картина
Основные клинические симптомы анального полипа: стул с примесями крови, жжение, зуд и болезненность в области ануса. Более редкие проявления: мокнутие в перианальной области и выделение слизи из прямой кишки [12] .
Этиология
Причинами образования АП являются довольно много факторов, что объясняется большим разнообразием их происхождения и гистологического строения. Однозначно можно сказать, что эти полипы сопровождают (или осложняют) течение хронических воспалительных заболеваний и в аноректальной зоне, и в кишечном тракте в целом.
Для уточнения границ анального канала Российское общество колопроктологов рекомендует формулировку: "Анальный канал — это терминальная часть пищеварительного тракта, начинающаяся от места аноректального соединения у верхней границы тазового дна и заканчивающаяся наружным отверстием — анусом, границей которого является место перехода непигментированной анодермы в пигментированную (истинную) кожу" [11] .
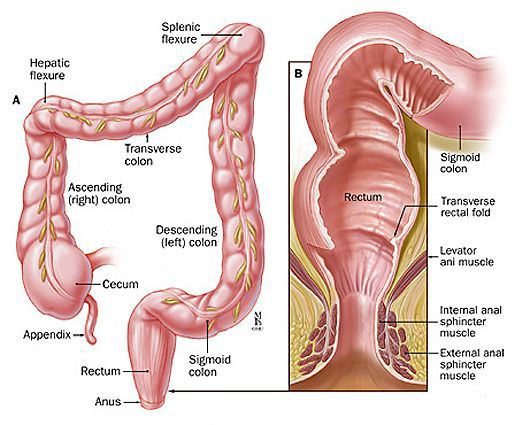
Факторы риска возникновения анального полипа:
- длительные воспалительные процессы в кишечнике и аноректальной зоне (хронические трещины, хронический геморрой, колиты, в том числе болезнь Крона, неспецифический язвенный колит);
- регулярная травматизация слизистой анального канала (хронические запоры, длительная диарея, практика нетрадиционных видов секса, злоупотребление крепким алкоголем, острыми блюдами);
- генетическая предрасположенность к образованию опухолей (семейный полипоз и т.п.).
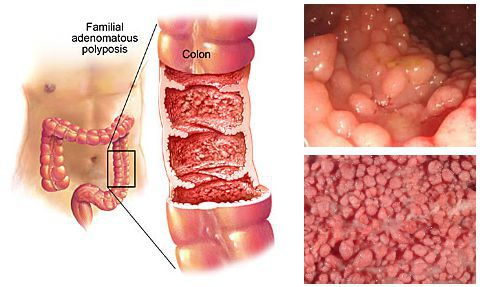
Эпидемиология
Истинная распространённость полипов анального канала не известна, потому что "анальным полипом" называют любое образование анального канала. Известно, что анальный полип встречается у 30 % пациентов с хронической анальной трещиной и у 10 % пациентов с пролапсом (выпячиванием) слизистой прямой кишки [12] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы анального полипа
Проявления болезни напрямую связаны с гистостроением опухоли, её формой и размерами. Например, полипы на ножке часто выпадают из анального канала, ущемляются мышцами сфинктера и потому проявляются довольно интенсивными болями и кровотечениями.
Другие полипы дают симптомы в виде безболезненного выделения крови и слизи (железистая аденома).
Когда нужно обратиться к врачу
Многие анальные полипы протекают бессимптомно [1] . Часто их случайно диагностируют при профилактических обследованиях или при проведении ректороманоскопии по поводу других заболеваний. Учитывая, что полипы часто сопровождают хронические заболевания прямой кишки, их проявления могут быть замаскированы симптомами основного заболевания (геморроя, трещины, колита и т.д.).
К врачу следует обратиться при появлении следующих симптомов:
- выпадение полипа из просвета анального канала при натуживании или дефекации;
- ощущение жжения, зуда, дискомфорта в области заднего прохода;
- кровянистые выделения, в том числе вне дефекации;
- выделение слизи (реже);
- нарушения процессов пищеварения (запор, понос);
- боли в области заднего прохода, в животе;
- затруднение при отхождении кала вплоть до непроходимости кишечника при крупных размерах полипа;
- проявления анемии при значительной кровопотере из опухоли;
- ощущение инородного тела в заднем проходе [4] .
Патогенез анального полипа
Было бы неправильным выводить единый механизм образования анальных полипов. Учитывая многообразие видов полипов анального канала, патогенез следует определять для каждого их вида.
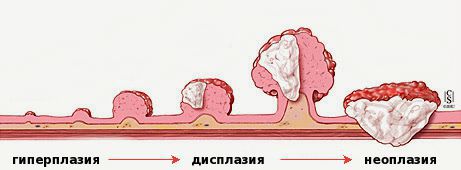
- пролиферации (увеличения количества);
- дифференцировки (созревания и появления специфических для данного типа эпителия свойств);
- апоптоза (гибели).
Универсальный патогенез при дисплазии ткани
При любых повреждениях эпителия активируются процессы пролиферации и миграции клеток. Эта регенерация способствует приведению тканей в исходное состояние. При наличии хронического воспаления присутствует постоянная мононуклеарная и нейтрофильная инфильтрация тканей. Из-за чего здесь появляется большое, даже избыточное количество провоспалительных агентов (интерлейкинов 8, фактора некроза опухоли, HLA). Полиморфизм генов цитокинов при дисрегенераторных процессах изменяет выраженность воспалительной реакции [4] . Всё вышеперечисленное приводит к дисбалансу в появлении, созревании и гибели клеток. Происходит сбой в нормальном течении обновления тканей.
Клетки эпителия из генеративной зоны слишком рано перемещаются в верхние слои эпителия, они могут быть недостаточно дифференцированы. Это ведёт к появлению клеток с изменённой гистоархитектоникой (клеточной атипией). Частота мутаций генов возрастает, что тоже может способствовать повышенному риску появления злокачественных свойств у них. При неизменённой базальной мембране в атипичных клетках отмечаются:
- повышенный полиморфизм и размер клеток;
- увеличение числа фигур митоза;
- появление атипичных митозов;
- увеличение размера ядер, их гиперхромия.
Степени атипии (дисплазии) условно подразделяются на три степени:
- I — лёгкая (малая);
- II — умеренная (средняя);
- III — тяжёлая (значительная). Иногда эту стадию трудно отличить от карциномы 0 ст. (т.н. рак на месте).
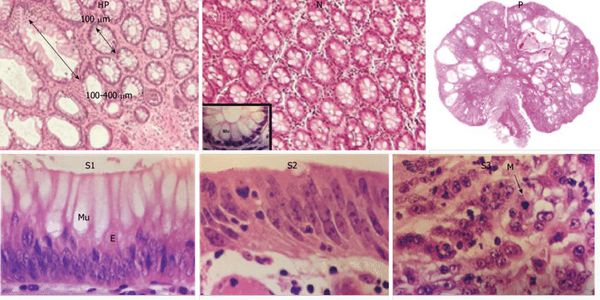
Гиперпластические полипы появляются из-за дисбаланса в стадиях дифференцировки и апоптоза клеток. При значительном удлинении этих фаз появляется избыточное количество ткани с формированием гиперпластического полипа.
Неэпителиальные полипы могут появиться в результате нарушений эмбрионального развития, когда гетеротопированная эмбриональная ткань остаётся в слизистой оболочке анального канала.
Гамартомы, которые часто упоминаются при наследственных полипозах (синдром Пейтса — Егерса, ювенильный полипозный синдром, болезнь Коудена), появляются в результате генетически обусловленных особенностей строения кишечной стенки: нарушено соотношение её структурных элементов — стромы и мышечных волокон — и имеет место их необычное расположение/сочетание. При этом нет клеточной атипии эпителия и нарушения процессов пролиферации. При гамартомах строма пролабирует мышечный слой кишечной стенки, в ней аномально разветвляются гладкомышечные волокна, что создаёт видимость инвазивного прорастания эпителия в толщу кишки [5] .
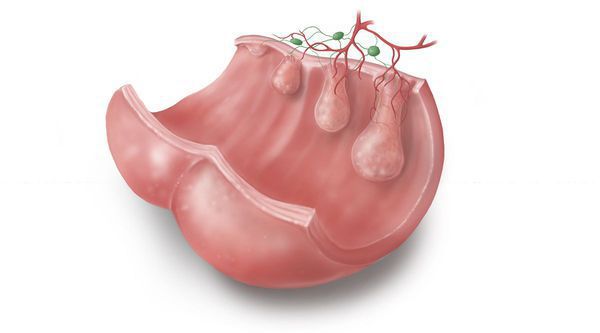
Гипертрофированные анальные сосочки, которые часто принимают за полипы, являются всего лишь аномально большими (до 4 см) выростами на полулунных клапанах морганиевых столбиков и крипт (трубчатых врастаний эпителия). Крипты расположены в самом дистальном отделе ампулы прямой кишки. Патогенез появления гипертрофии ткани в этой области точно не установлен, но в большинстве источников указывается наличие хронического воспаления слизистой [6] , что, вероятно, приводит к сбою процессов пролиферации, репарации в целом и к разрастанию в итоге избыточной ткани на полулунных клапанах.
Классификация и стадии развития анального полипа
Очень удобная классификация, вносящая ясность в диагностику болезни — это разделение полипов на:
Эпителиальные полипы подразделяются на:
- фиброзные полипы (образовавшиеся из соединительнотканных клеток);
- аденоматозные полипы (из железистых клеток эпителия слизистой);
- слизисто-кистозные полипы (смешанные).
Образования неэпителиальной природы — лейомиомы, липомы, гемангиомы.
С практической точки зрения рациональна классификация по морфогистологическому типу полипа [6] . Она позволяет прогнозировать течение заболевания и формировать тактику лечения. Согласно этой классификации, выделяют два типа полипов:
- аденома (ворсинчатый или тубулярный полип);
- гиперпластический полип.
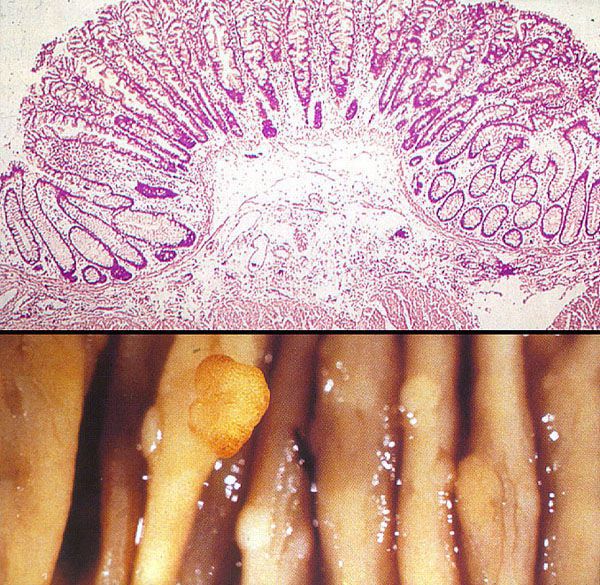
По форме и характеру прикрепления к стенке чаще выделяют:
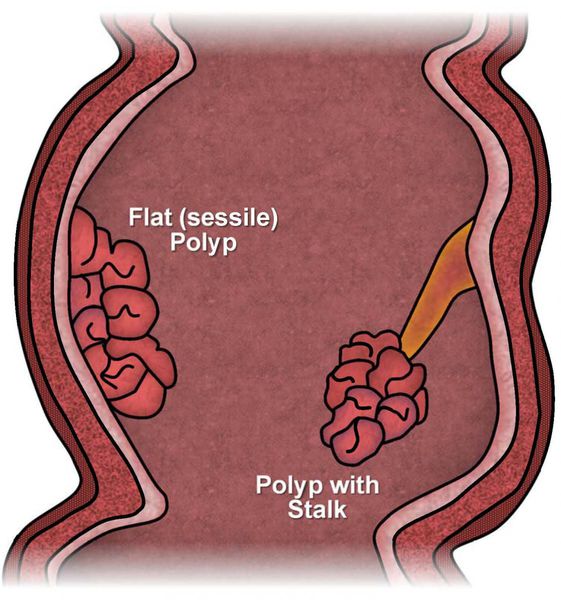
По числу полипы бывают одиночными или множественными.
При размере полипов более 3 см они считаются крупными, в них высока вероятность нахождения атипичных клеток.
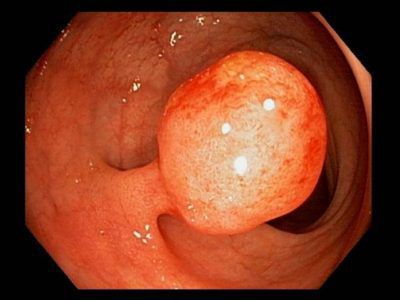
Осложнения анального полипа
- Малигнизация, перерождение в злокачественную опухоль. Высокий индекс (частоту озлокачествления) имеют аденоматозные полипы. До 15 % раков анального канала являются аденокарциномами. Поэтому удаление эпителиальных полипов после их выявления проводится в обязательном порядке [6] .
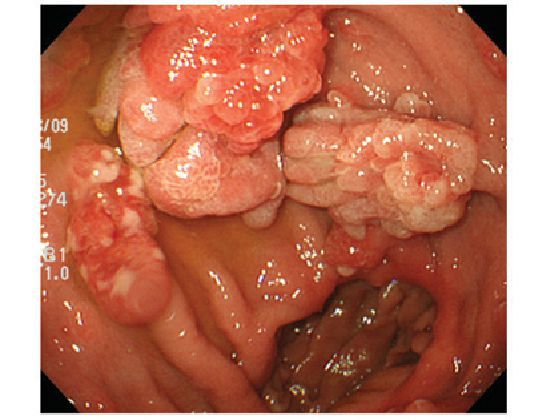
- Воспалительные изменения в стенке анального канала и подлежащих тканях (проктит,парапроктит). Причиной может стать хроническая травматизация поверхности полипа. Слизистая становится рыхлой, отёчной, подверженной чрезмерному повреждению. Присутствие огромного количества бактерий способствует быстрому инфицированию микроповреждений. Инфекционное воспаление отсюда распространяется на расположенные рядом участки слизистой и далее вглубь тканей [7] .
- Кровотечение. Часто клоакогенные полипы сопутствуют солитарным язвам прямой кишки, дополнительно являющимися источниками кровотечений [9][10] .
- Анемия. К этому приводит длительное и обильное кровотечение при полипах.
- Ущемление, перекрут и некроз тела полипа. Особенно часто подобное осложнение появляется при полипах на тонкой ножке или больших гипертрофированных анальных сосочках.
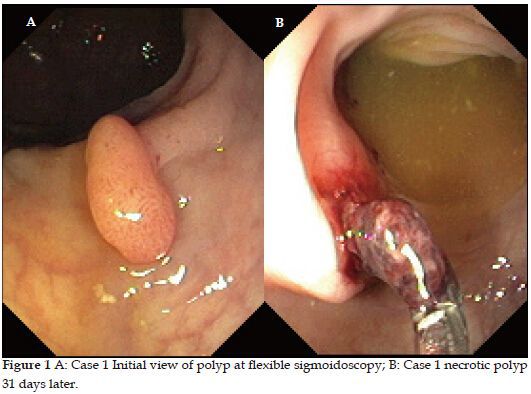
- Инвагинация. Патологическое выпячивание стенки толстого кишечника может стать причиной кишечной непроходимости, а также некроза (отмирания) участка прямой кишки. Наиболее часто осложнение появляется при гамартомах.
Не все полипы анального канала могут приводить к осложнениям. Всё зависит, опять же, от их морфогистологического строения. Некоторые виды полипов могут приводить к весьма серьёзным последствиям. Особенно это касается эпителиальных полипов и случаев семейного полипоза.
Диагностика анального полипа
Анальный канал доступен для тщательного визуального и инструментального осмотра, поэтому в большинстве случаев сложных диагностических процедур не требуется. Достаточно следовать простому алгоритму:
- сбор жалоб и анамнеза заболевания и семейного анамнеза;
- физикальное обследование — врач проведёт пальцевое обследование прямой кишки, обратит внимание на состояние кожных покровов, форму ануса, его зияния, наличия деформации и рубцовых изменений;
- проведение рутинных анализов — общего анализа крови, исследования на антитела к вирусным гепатитам, MRs;
- инструментальная диагностика: аноскопия; ректороманоскопия; УЗИ с ректальным датчиком — проводится при выявлении полипа на широком основании [6] ; колоноскопия — часто данное исследование необходимо для выявления сопутствующих заболеваний толстого кишечника (неспецифический язвенный колит, болезнь Крона) [9][10] ;
- забор биоптата (участка полипа) — проводится при необходимости в ходе ректоскопии для гистологического исследования.
Иногда для выявления сопутствующих заболеваний и уточнения диагноза может потребоваться проведение:
- эзофагодуоденоскопии;
- рентгенографии органов грудной клетки;
- УЗИ или МРТ малого таза и органов брюшной полости;
- других исследований по необходимости.
Дифференциальная диагностика проводится со следующими заболеваниями:
- выпадением прямой кишки, слизистой оболочки прямой кишки и геморроидальных узлов;
- язвенным колитом и болезнью Крона;
- опухолями и новообразованиями анального канала и прямой кишки;
- травмами и язвами прямой кишки;
- болевым синдромом в области прямой кишки или анального отверстия, вызванным спазмом мышц;
- идиопатическим анокопчиковым болевым синдромом; ;
- синдромом раздражённой толстой кишки [12] .
Лечение анального полипа
Выявленные анальные полипы лечат хирургически. Способы удаления полипа анального канала — традиционные или современные методики — выбираются лечащим хирургом в зависимости от его предпочтений, индивидуальных особенностей больного и оснащения клиники. В большинстве случаев применяется местная анестезия.
Современные методы и оборудование при адекватном их использовании позволяют значительно уменьшить зону резекции (удаления), минимизировать объём кровотечения и снизить послеоперационные риски.
- применение электроскальпеля (радиоволнового ножа);
- коагуляция диодным лазером.
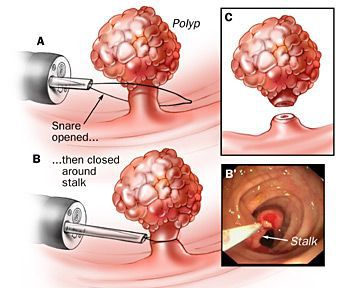
Эти методики позволяют сократить восстановительный период, сделать его малоболезненным, что очень важно для больных.
Диспансерное ведение
Если патологические образования в толстой кишке отсутствуют, то обследование пациентов после удаления полипа анального канала рекомендовано проводить не реже одного раза в три года в течение пяти лет [12] .
Почему полипы нужно удалять
Анальные полипы рекомендуется удалять, потому что сложно однозначно определить, переродятся ли они в злокачественную опухоль или нет [13] . Также анальные полипы могут стать причиной воспалительных изменений в стенке анального канала и подлежащих тканях, приводить к кровотечениям, анемии и кишечной непроходимости.
Прогноз. Профилактика
Прогноз при своевременном выявлении и лечении анального полипа благоприятный, учитывая доброкачественную природу опухоли.
Аденоматозные полипы необходимо удалять с последующим исследованием резецированного участка. Той же тактики придерживаются при гиперпластических полипах, полипах неэпителиальной природы (липомах, лейомиомах) и т.д.
Гипертрофированные анальные сосочки, ошибочно называемые полипами анального канала, по рекомендациям Общества колопроктологов следует удалять, если их размеры более 5 мм или есть симптомы, причиняющие больному неудобства. Бессимптомные маленькие анальные сосочки подлежат только динамическому наблюдению [6] .
Читайте также:

