Как избавиться от папиломо вирусной инфекции народными средствами отзывы
Обновлено: 25.04.2024
Что такое кондиломы остроконечные? Причины возникновения, диагностику и методы лечения разберем в статье доктора Богданова Дениса Валерьевича, проктолога со стажем в 21 год.
Над статьей доктора Богданова Дениса Валерьевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Остроконечные кондиломы — образования на коже, вызванные наличием в тканях вируса папилломы человека (ВПЧ). Активизация вирусов приводит к появлению разрастаний на поверхности кожи в области заднего прохода, наружных половых органов и анальном канале.
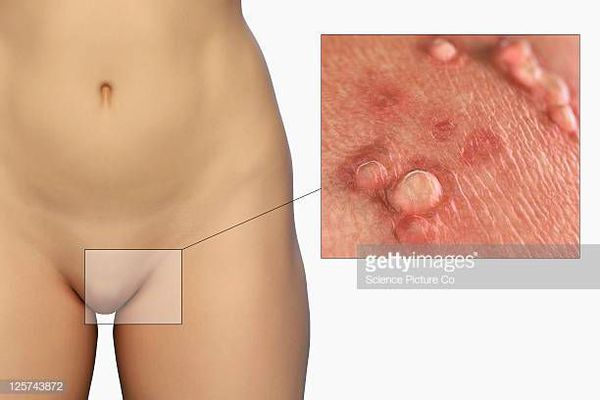
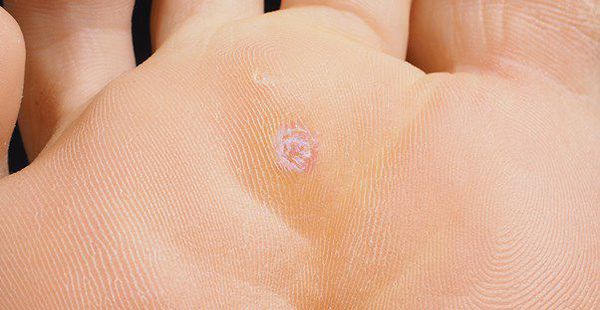
Аногенитальные бородавки представляют собой выступающие над поверхностью кожи объёмные мягкие выросты бледно-розового цвета с неоднородной поверхностью. Размеры и количество бородавок варьируются от единичных кондилом 1-2 мм в диаметре до множественных, часто сливных образований размером до 9-10 см и даже более.
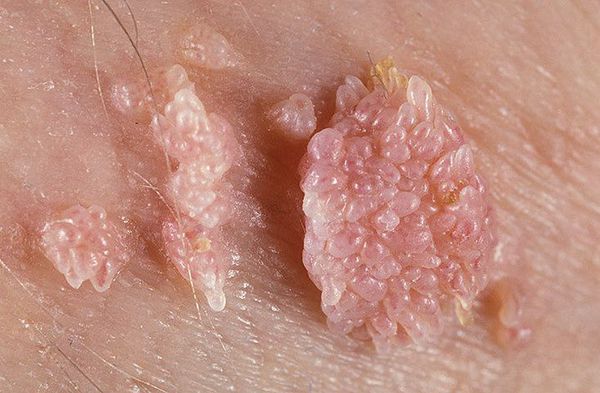
Кондиломы могут появляться и вырастать до значительных размеров буквально за несколько дней.
Причиной появления кондилом является присутствие вируса папилломы человека в крови. В организм вирус попадает при половом контакте через дефекты в слизистой или коже. Возможен перинатальный путь передачи — ребёнок заражается во время родов от больной матери при прохождении по родовым путям. Также имеет место контактно-бытовой путь передачи, но данные об этом варианте передачи немногочисленны.
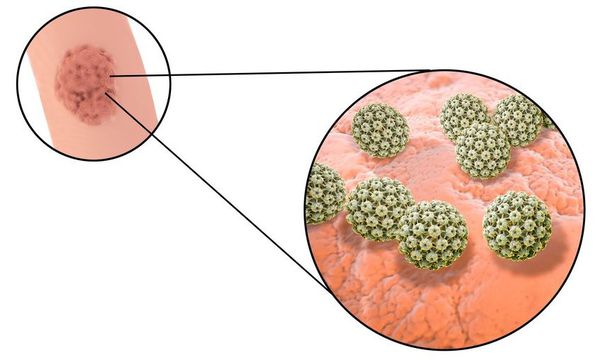
Длительное время после заражения человек может не подозревать о своём носительстве ВПЧ. Период инкубации зависит от особенностей иммунитета индивида и может длиться от двух месяцев до трёх лет. В дальнейшем, при снижении активности иммунных механизмов, в характерных локациях появляются бородавки (кондиломы). [7] [8] [16]
ВПЧ относится к одной из наиболее частых инфекций, передающихся половым путём (ИППП) — до 55-65% от общего числа заболеваний. [1] [4] [6] Опасность его состоит также в том, что носитель может не подозревать о своём заболевании и не иметь внешних признаков инфекции (выростов, бородавок).
Известно до 600 видов ВПЧ (HPV), некоторые из которых проявляются бородавками кожи на груди, лице, подмышечных впадинах. Другие выбирают своей локализацией слизистые оболочки рта, половых органов или анального канала. При аногенитальных кондиломах чаще выявляют 6 и 11 типы HPV (папилломавируса). [4]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы остроконечных кондилом
Вне обострения наличие ВПЧ в крови никак не проявляется. При активации вирусной инфекции симптомы болезни могут появиться буквально за несколько часов:
- образование остроконечных кондилом (чаще в местах наибольшей травматизации, трения при половом контакте):
– на коже вокруг ануса, в промежности, на уздечке, головке полового члена, губках наружного отверстия мочеиспускательного канала у мужчин;
– на слизистой половых губ у женщин, в уретре у мужчин;
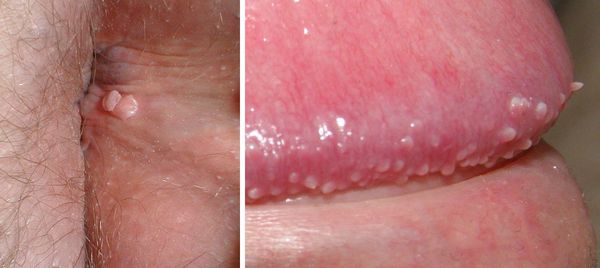
- зуд, жжение, дискомфорт в месте появления бородавок — такие неприятные ощущения часто бывают очень интенсивными и значительно влияют на самочувствие пациента;
- ощущение инородного предмета в анальном канале (при образовании кондилом внутри заднепроходного отверстия);
- выделение небольшого количества крови в виде алых полосок при дефекации (если кондиломы расположены внутри анального канала и травмируются при прохождении каловых масс);
- дизурия, болезненность при мочеиспускании, если бородавки находятся в уретре;
- болезненность во время полового акта (диспареуния).
Другим вариантом проявления ВПЧ может стать наличие в области промежности папул с бархатистой поверхностью или пятен серовато-бурого, розового или красновато-коричневого цвета. [2] Такие морфологические формы встречаются намного реже и часто вызывают затруднение при постановке первичного диагноза.
Патогенез остроконечных кондилом
Ключевым моментом в патогенезе заболевания становится проникновение HPV в организм хозяина. При однократном половом контакте вероятность заражения составляет 80%, затем при хорошем состоянии иммунной системы инфекционные агенты подвергаются элиминации (уничтожаются).
Вирусы различных типов адаптированы к определённому хозяину. Существуют сотни типов вирусов, многие из них не опасны для человека, так как тропны к тканям млекопитающих, рептилий и птиц и вызывают у них доброкачественные опухоли (образование папиллом). [3]
При изучении ВПЧ выделили три рода вирусов — альфа, бета, гамма. Из них аногенитальные поражения вызывают папилломавирусы первой группы (α). Инфекционные агенты, относящиеся к родам Бета и Гамма, чаще встречаются при папилломах ороговевающего эпителия [3] — появляются подошвенные, ладонные бородавки.
В родах при классификации вирусов выделили типы (генотипы). Они обозначаются арабскими цифрами. Из сотни генотипов вирионов выделяют частицы с высоким канцерогенным риском – это α 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59. Их выявляют в 90-95% случаев при злокачественных процессах шейки матки, влагалища и вульвы. Особенно значимы 16 и 18 типы. Такие онкогенные типы ВПЧ, содержащие в своём ДНК белки Е6 и Е7, способны подавлять активность белков-супрессоров опухолей р53 и рRb, приводя к быстрому злокачественному перерождению папиллом в карциномы.
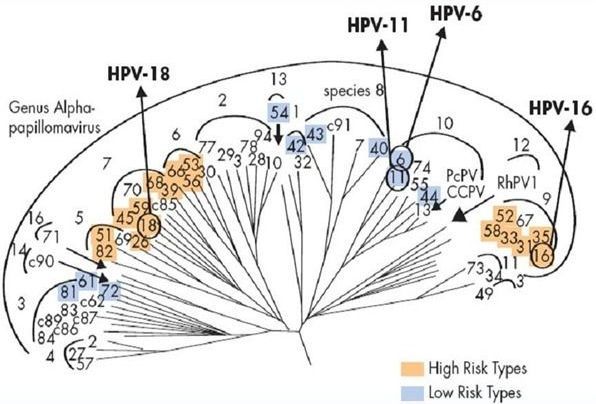
Порядка 90% случаев аногенитальных кондилом вызываются ВПЧ α 6 и 11. Это возбудители низкого канцерогенного риска. [5] К этой же группе низкого риска относят ВПЧ 40, 42, 43, 44, 54, 61, 72, 81.
Проникновение
Вирионы через микроскопические повреждения проникают в базальный слой эпителия, затем прикрепляются к белкам мембраны клетки. Далее они задействуют механизм рецепторного эндоцитоза (при участии интегрина и белка L1 из вирусного капсида) и попадают в цитоплазму. Белок L2 из капсида вируса способствует высвобождению ДНК вируса и попаданию его в ядро. [5]
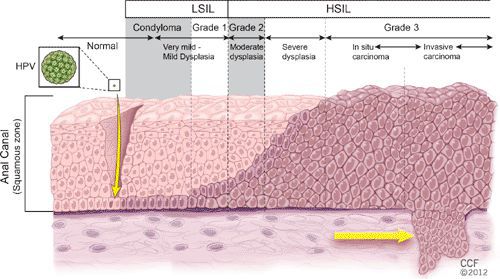
Размножение
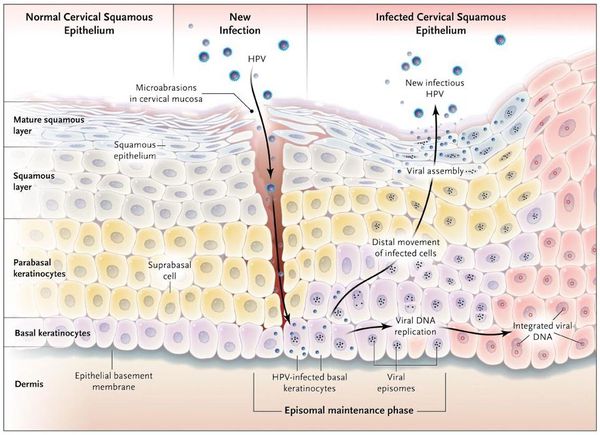
Проявления
Появляются аномальные эндофитные или экзофитные выросты эпителия — папилломы, пятна или кондиломы. Рыхлая слизистая или атипичный эпителий выростов склонен к быстрой травматизации и мацерации (размягчению). На таком фоне быстрее присоединяется вторичная инфекция, появляются болезненность, дискомфорт, обильное отделяемое, воспаление, отёк, неприятный запах, изъязвление кондилом. [2] [3]
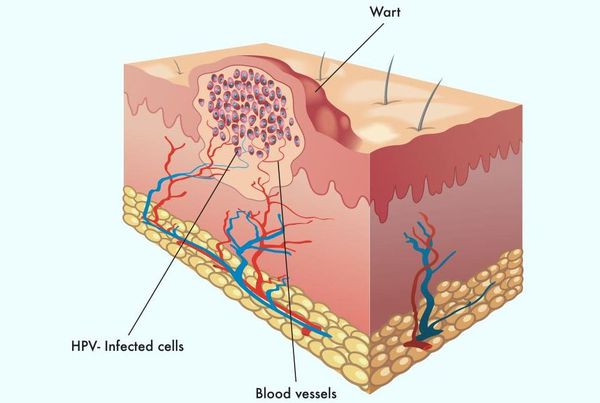
В клетках базального слоя происходит активная репликация вируса, по мере дифференцировки клеток кондилом их кровоснабжение резко обедняется, редуцируют центральные сосуды. Но, оставаясь в верхних слоях эпителия в неактивной форме, именно здесь вирус опасен в плане контактного инфицирования.
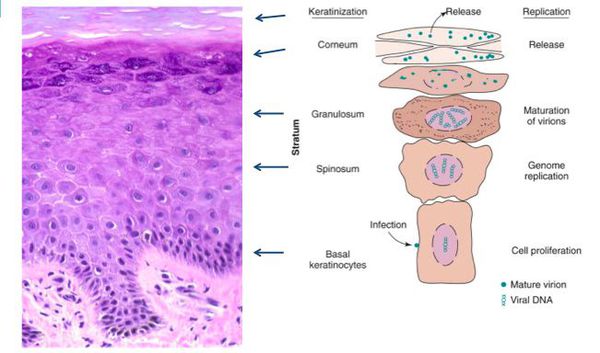
При гистоанализе биопсийных материалов эпителий утолщён, выявляются участки акантоза, папилломатоза. Обнаруживаются койлоциты (изменённые в размерах клетки со светлой цитоплазмой, множеством вакуолей, перинуклеарным светлым ободком). Их ядра гиперхроматичны. Часто встречаются клетки с двумя ядрами и более. [8]
Из вышеперечисленного можно сделать вывод: вирусы, вызывающие образование аногенитальных бородавок, в 90% случаев относятся к типам α 6 и 11 HPV. [6] [7] Они с низкой степенью вероятности могут вызвать малигнизацию (раковое перерождение). Однако часты случаи совместной персистенции (пребывания) вирусов различных типов у одного носителя. Это обязывает пациента и доктора особенно внимательно относится к профилактическим осмотрам, их качеству и регулярности для предотвращения аноректального рака.
Классификация и стадии развития остроконечных кондилом
Остроконечные кондилломы являются наиболее частыми, классическими проявлениями папилломавирусной инфекции кожи и слизистых в аногенитальной области — до 65% от числа заболеваний, передающихся половым путёv. [1]
Другими диагностическими находками могут быть:
- бородавки в виде папул;
- инфильтрация слизистой в виде пятен розовато-серого или коричневого цвета;
- внутриэпителиальная неоплазия;
- бовеноидный папулёз, болезнь Боуэна — отдельный вид папул, они появляются как пятна на слизистых красновато-бурого, оранжево-бурого цвета, на коже цвет образований серовато-розовый;
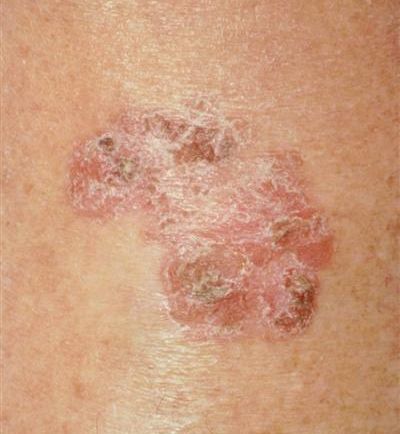
- гигантская папиллома (Бушке — Левенштейна). Её рост начинается с остроконечных кондилом, которые довольно быстро увеличиваются в размерах и количестве, сливаются и превращаются в крупную опухоль с неровной поверхностью, покрытой вегетациями и ворсинчатоподобными выступами.
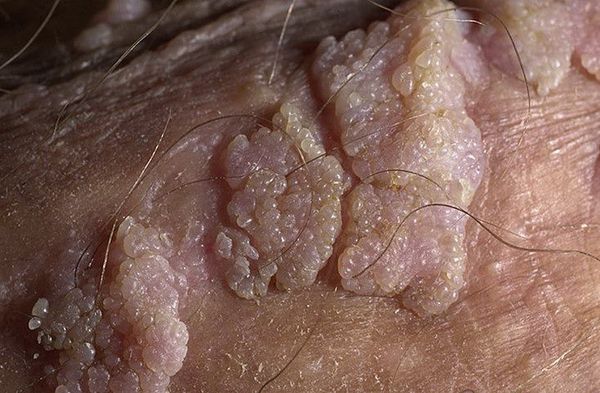
Хотя болезнь (гигантская папиллома) ассоциируется с типами вирусов 6 и 11, с низким риском канцерогенеза, именно в случаях гигантских папиллом происходит подавление белка-супрессора опухолей р53, и образование трансформируется в плоскоклеточный рак. Причиной такой частой малигнизации (озлокачествления) может быть наличие иммунодефицитных состояний, ассоциированных инфекций, хронических дистрофических состояний кожи (склероатрофический лихен, красный плоский лишай). Даже после радикального хирургического лечения [9] папиллома Бушке — Левенштейна склонна к частому рецидивированию. [10]
Осложнения остроконечных кондилом
Эстетические проблемы. Быстро разрастающаяся ткань кондилом, помимо физического дискомфорта, приносит массу неудобств пациенту. Выросты в области наружных половых органов, заднего прохода значительно снижают самооценку и мешают полноценной половой жизни и правильной гигиене.
Нагноение, воспаление. Аногенитальные бородавки имеют свойство быстро травмироваться при незначительных механических воздействиях или трении. Эти микротравмы, ранки становятся воротами для вторичного инфицирования. Появляются эрозии, перифокальное воспаление. Раны начинают мацерироваться (мокнуть), нагнаиваться. При развитии осложнения присоединяются неприятный запах и боль. Проводить тщательную гигиеническую обработку перианальной области из-за разрастаний становится невозможным, что ещё больше усугубляет воспалительный процесс.
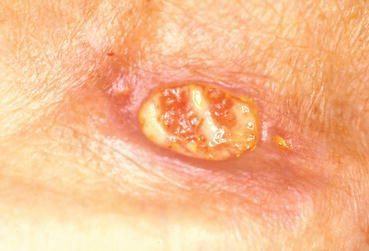
Малигнизация. Типы вирусов с высокой канцерогенной активностью, персистируя (долго находясь) в коже и слизистых, приводят к трансформации клеток и их перерождению в атипичные (раковые) клетки. Как уже упоминалось, аногенитальные бородавки обычно не так опасны в плане раковой трансформации, как вирусное поражение шейки матки (ВПЧ 16, 18 типов и т. д). Но проблема может появиться, если у пациента присутствует два и более типов вируса с различными индексами канцерогенности и имеется иммунодефицитное состояние.
Важно изменение образа жизни в целом для постоянного поддержания здоровья и предупреждения активизации дремлющих вирионов.
Диагностика остроконечных кондилом
При выявлении остроконечных кондилом в перианальной зоне целью дополнительных диагностических исследований является уточнение генотипа ВПЧ, а также исключение внешне схожих с ними образований:
- интрадермальный невус;
- контагиозный моллюск;
- сифилитический шанкр;
- себорейный кератоз.
Быстрым способом установления ВПЧ в образованиях (кондилломах) во время приёма является проба с 5% раствором уксусной кислоты. Под воздействием этого вещества папилломы, вызванные HPV, бледнеют, приобретая сероватый, бледный оттенок, в них визуализируется характерный капиллярный рисунок. Исследование носит предварительных характер.
Минимальные лабораторные исследования:
- серологическая реакция на возбудителей сифилиса;
- обнаружение антител к ВИЧ, гепатитам В,С;
- ПЦР для типирования вируса;
- цитология мазка из шейки матки у женщин;
- цитология мазков-отпечатков;
- исследование биоптатов и удалённых образований — аногенитальных бородавок.
При частых рецидивах болезни, крупных размерах опухолей, быстром их росте или сомнительном диагнозе прибегают к дополнительным методам исследования.
При частых обострениях проводится исследование имунного статуса.
При подозрении на злокачественное перерождение кондилом, папилломах на широком основании, нетипичных выделениях из влагалища или прямой кишки проводят:
- УЗИ вагинальным и ректальным датчиком;
- колоноскопию;
- УЗИ органов брюшной полости;
- рентгенографию органов грудной клетки;
- кольпоскопию;
- исследования на ИППП . [1][12][13]
Часто пациенты направляются на консультацию к гинекологу, урологу, онкологу и дерматовенерологу.
Лечение остроконечных кондилом
В случае с остроконечными кондиломами наиболее результативен комплексный подход к лечению. Следует обязательно информировать пациента о необходимости лечения половых партнёров, их возможном носительстве ВПЧ.
Даются общие рекомендации о необходимости модификации образа жизни для поддержания адекватного состояния иммунитета, предупреждения дополнительного инфицирования другими ИППП:
- упорядочение половой жизни;
- применение барьерных методов контрацепции;
- коррекция веса;
- достаточные физические нагрузки;
- правильное питание и т. д.
Консервативное лечение
Применяются препараты, стимулирующие местный и гуморальный иммунный ответ. Это необходимо, так как у всех больных с папилломатозным поражением выявлялись нарушения интерферонового статуса (системы врождённого иммунитета). [1] Противопоказаниями к терапии иммуномодуляторами являются папилломы на широком основании.
Редуцирование симптомов возможно в трёх из четырёх случаев (до 84%) при единичных кондиломах небольших размеров. [1] [17]
При упорном, рецидивирующем течении болезни, а также если больного беспокоят эстетические моменты, для профилактики раковой трансформации прибегают к хирургическим методам.
Хирургическое лечение
В зависимости от размеров, формы, расположения кондиломы и предпочтений хирурга возможно применение химических, физических, цитотоксических методов удаления.
Физические методы применяются при любых размерах и расположении аногенитальных бородавок. По выбору используется скальпель, лазерная вапоризация, криодеструкция (разрушение ткани бородавки экстремально низкими температурами под воздействием жидкого азота) или радиоволновой способ (radioSURG).
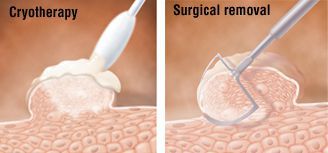
Ткани иссекаются включительно с собственной пластиной дермы. Если удаляется кондилома анального канала, дно раны образует внутренний сфинктер. В перианальной зоне дно раны должна составлять подкожная клетчатка.
Удаление образований не проводится без консультации онколога, если есть малейшие подозрения на малигнизацию (изъязвление, некроз, инфильтративный рост).
Обычно при иссечении кондиломы достаточно местной или спинальной анальгезии (снижения чувствительности к боли). Госпитализация может проводиться в случаях некоторых сопутствующих заболеваний (патология свертывания и другие), а также при невозможности амбулаторного лечения.
Прогноз. Профилактика
Прогноз при своевременном и адекватном лечении остроконечных кондилом благоприятный. Обязательно проведение гистологического исследования удалённых образований для исключения диагноза злокачественной опухоли. В сомнительных случаях необходимы дополнительные консультации гинеколога, дерматовенеролога, онколога, радиолога, лабораторные и инструментальные исследования.
При комплексном лечении обычно все симптомы исчезают. Однако не исключены рецидивы, частота которых колеблется от 10 до 50% и более. На увеличение риска рецидивов влияет общее состояние здоровья пациента, наличие у него сопутствующих заболеваний и иммунодефицитных состояний.
Профилактика включает в себя:
- своевременное, профилактическое обследование у гинеколога, уролога и проктолога;
- коррекцию образа жизни, питания;
- упорядочение половых отношений.
До начала половой жизни можно по схеме пройти вакцинацию поливалентной вакциной от ВПЧ 6, 11, 16, 18 типов (самые частые причины остроконечных кондилом — HPV 6 и 11) и рака шейки матки (HPV 16 и 18). Рекомендуемый возраст для введения вакцины — 9-17 лет (к примеру, в календаре США от 2015 года рекомендуемы возраст вакцинации — 9-11 лет). В ряде стран (США, Австрия, Германия, Франция и др.) вакцинация включена в календарь обязательных прививок. В России в настоящее время это добровольная процедура. [18]
Бородавка представляет собой характерное объемное образование кожи или слизистой оболочки, выступающее над их поверхностью, имеющее небольшие размеры.
Основной причиной бородавок, локализующихся в интимных зонах, является папилломавирус человека.
Он проникает в организм преимущественно половым путем.
Удаление интимных бородавок является одним из методов радикального лечения этой патологии.

Свойства возбудителя бородавок
Вирус папилломы человека является внутриклеточным паразитом.
Его генетический материал встраивается в геном клеток человека.
Это приводит к последующему их неконтролируемому делению с образованием объемных структур – кондилом или бородавок.
Преимущественным механизмом заражения папилломавирусом является половой путь передачи.
Поэтому в большинстве случаев бородавки образуются на коже интимной зоны или слизистых оболочек наружных половых органов (половой член у мужчин или половые губы у женщин).
В каких случаях требуется удаление интимных бородавок?
Как только появилась генитальная бородавка, вы можете не заметить особых изменений в организме.
Причиной появления генитальных бородавок является:
- 1. Стрессы
- 2. Нарушения гормонального фона
- 3. Беременность
- 4. Злоупотребление спиртными и табачными изделиями
- 5. Снижение работы иммунитета
Спустя какое-то время можно обнаружить дискомфорт и боль во время полового контакта.
Иногда ощущения могут оставаться в течение нескольких месяцев.
Как отличить генитальную бородавку?
Генитальные бородавки имеют вид нароста, который расположен на небольшой ножке.
Бородавки имеют свойство сливаться в большие наросты.
При этом принимают вид цветной капусты.
Если начинается процесс воспаления, верхняя часть образования покрыта налетом и мокнет.
При воспалительном процессе из половых органов начинает исходить неприятный запах.
Бородавку можно легко повредить, поэтому на её месте может появиться эрозия.
При травмировании, новообразование может кровоточить.
Запомните! Если вы обнаружили у себя бородавки на гениталиях, следует незамедлительно посетить врача.
Бородавки могут стать причиной появления ракового заболевания.
В некоторых случаях, генитальные бородавки увеличиваются, вызывая сильный дискомфорт.
Многие пациенты отмечают эстетическую непривлекательность подобных образований.
Удаление интимных бородавок: противопоказания
Существует ряд противопоказаний для удаления бородавок на половых органах.
Запрещено проводить удаление в следующих случаях:
- При сахарном диабете
- Если есть онкологическое заболевание
- В случае плохой свертываемости крови
- При серьезных сопутствующих болезнях
- ИППП
- При острых воспалениях
Поэтому перед тем как удалить генитальную бородавку следует проконсультироваться у специалиста.
Это обязательно, для того, чтобы не навредить своему здоровью.
Интимные бородавки – чем лечить?
Консервативная терапия кондилом заключается в применении специальных противовирусных препаратов.
Используется несколько лекарственных форм.
Мазь от интимных бородавок
Лекарственная форма противовирусного лекарственного средства для локального (местного) применения.
Мазь наносится непосредственно на бородавку и здоровые ткани вокруг нее.
Кроме мази может применяться крем.
Его использование обосновано в случае развития кондилом на слизистых оболочках.

Является самым доступным и простым способом избавиться от бородавки на интимном месте.
Местное лечение - это важная составляющая в общей схемы лечения.
На сегодня существует большое количество препаратов против бородавок в виде кремов и мазей.
Их можно использовать, не выходя из дома.
Выделяют следующие виды лекарственных мазей:
- 1. Панавир
- 2. Оксолин
- 3. Виферон
- 4. Малавит
Панавир выпускается в форме спрея или крема.
Это отечественный препарат, который достаточно хорошо борется с вирусом.
Его можно использовать даже во время беременности, так как воздействие он оказывает местно и практически не всасывается в организм.
Он препятствует размножению вируса папилломы человека.
Уменьшает воспаление и восстанавливает поврежденные слизистые оболочки и кожные покровы.
Наносить Панавир следует ватной палочкой пять раз в сутки.
Весь курс лечения составляет до двух недель.
Гель Виферон помогает избавиться от неприятных бородавок.
Способствует подавлению ВПЧ, и повысить клеточный иммунитет.
Его можно применять даже детям.
В месте нанесения иногда может вызвать жжение.
Смазывать бородавку следует небольшим слоем 4 раза в день.
Курс составляет месяц.
Для лечения генитальной бородавки можно применять оксалиновую мазь 3%.
Лечиться данным препаратом следует не меньше двух месяцев.
Приобрести это средство можно без рецепта.
Внимание! Перед тем как начать лечение, проконсультируйтесь с врачом.
Малавит - это мазь, которая в своем составе содержит компоненты природного происхождения (мяту, чабрец, чистотел, ромашку, календулу и другие).
Является антисептическим средством.
Способствует скорейшему заживлению ранок, снимает зуд и отечность.
Смазывать пораженные участки следует через день, однократно.
Важно! Возможны сильные аллергические реакции на данное средство.
У некоторых пациентов улучшение наблюдается при использовании местных препаратов.
Лечение при помощи мазей малоэффективно.
В основном, мази назначают, при комплексной терапии.
Значительно уступает этот способ хирургическому удалению генитальных бородавок.
Если после местного лечения не появилось улучшение, следует посетить врача.

О том как проходит удаление
папиллом в интимных зонах
рассказывает подполковник
медицинской службы,
врач Ленкин Сергей Геннадьевич
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.
Ленкиным Сергеем Геннадьевичем
| Наименование | Срок | Цена |
|---|---|---|
| Удаление кондиломы, папилломы до 2 мм азотом | 300.00 руб. | |
| Радиоволновое удаление кондиломы до 2 мм | 500.00 руб. | |
| Коагуляция кондилом, папиллом до 2 мм | 400.00 руб. |
Таблетки от интимных бородавок
Их прием дает возможность системного распределения действующего вещества с противовирусными свойствами во всех тканях организма.
Такая лекарственная форма применяется в случае тяжелого течения инфекционного патологического процесса.
Когда появляется большое количество кондилом, которые могут быть и в других областях тела.
В большинстве случаев, если появились бородавки в интимных местах, лечение с помощью противовирусных лекарственных препаратов является дополнением к радикальному удалению кондилом.
Так как оно позволяет замедлить процесс репликации (размножения) вирусных частиц внутри зараженных клеток.
При этом параллельно применяются иммуномодуляторы – препараты, которые улучшают функциональную активность иммунной системы.

Для лечения назначаются следующие препараты:
- Алпизарин
- Циклоферон
- Ацикловир
- Изопринозин
Алпизарин способствует уничтожению ВПЧ.
В его состав входит такое действующее вещество как магниферин.
В некоторых случаях данное лекарственное средство используется для лечения туберкулеза.
Применять следует по одной, две таблетки за один раз.
Длительность курса три недели.
Циклоферон способствует повышению защитных функций организма и параллельно борется с бородавками.
Схема лечения назначается врачом индивидуально для каждого пациента.
Все зависит от вируса, который спровоцировал появление образования.
Курс терапии и прием препарата проводится по специальной схеме.
Первые приемы проводят через день.
Затем 11, 14, 17, 20 день по 1 таблетке.
Возможны и другие схемы лечения.
Именно поэтому данный препарат следует принимать под контролем лечащего врача.
Ацикловир - иммуностимулирующий препарат.
Хорошо справляется с такими вирусными заболеваниями как:
- 1. Вирус папилломы человека
- 2. Вирус Эпштейн - Барр
- 3. Цитомегаловирусы
Разрешается применять детям от двух лет.
Принимать следует через каждые 4 часа по одной таблетке.
Весь курс лечения данным лекарственным средством занимает неделю, иногда до месяца.
Противовирусным средством является Изопринозин.
Этот препарат следует запивать большим количеством жидкости.
Назначается по две шт. 4 раза в сутки.
Курс занимает около месяца.
Важно! Не пытайтесь заниматься самолечением, это может привести к необратимым последствиям.
При наличии генитальных бородавок, следует пройти лабораторные исследования и осмотр у специалиста.
Как удалить интимные бородавки?
Для радикального удаления кондиломы кожи или слизистых оболочек области промежности, а также наружных половых органов, применяются методики радикальной деструктивной терапии.
Они включают воздействие на бородавку различными физическими факторами, которые приводят к гибели клеток и ее разрушению.
Методики деструктивной терапии включают:
-
очень низкой температуры (около 196 градусов ниже нуля) с последующим разрушением объемного образования. – выпаривание бородавки лазером высокой энергии.
- Электрокоагуляция – удаление кондиломы с помощью электрического тока определенной силы и частоты.
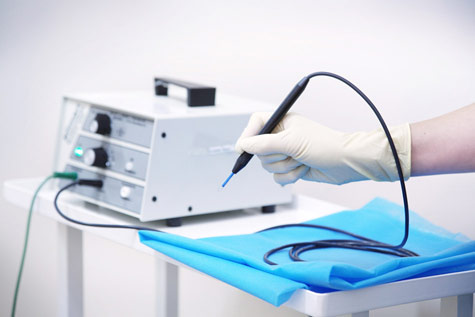
- Склеротерапия – поверхностная обработка бородавки специальными агрессивными соединениями, которые приводят к ее гибели. При этом очень важно, чтобы они не попадали на здоровую кожу или слизистые оболочки, так как это может привести к тяжелому ожогу.
Выбор методики деструктивной терапии врач определяет индивидуально.
Не рекомендуется начинать лечение таких бородавок самостоятельно.

Так как неправильная терапия в большинстве случаев приводит к еще большей активизации вируса.
Поэтому решение вопроса, как избавиться от интимных бородавок, лучше проводить совместно с врачом венерологом.
Где можно удалить интимные бородавки?
Для этого следует обратиться в частную или государственную клинику.
Чаще всего удалением и лечением бородавок на половых органах занимаются специалисты онкологии или кожно-венерологического диспансера.
Если вам необходимо срочно избавься от неприятного нароста на гениталиях обращайтесь в платный медцентр.
Врач проведёт осмотр интимной бородавки и даст направление на дополнительные исследования.
После того как, будет поставлен диагноз, специалист назначит курс лечения.
При необходимости направит на хирургическое удаление бородавок.
Какой врач проводит удаление генитальных бородавок?
Этот вопрос интересует большинство людей, у которых присутствует вирус папилломы человека.
Мужчинам для консультации и курса терапии следует посетить уролога.
Этот специалист занимается заболеваниями мочеполовой системы у сильного пола.
Женщине в свою очередь можно проконсультироваться у гинеколога.
При необходимости вам дадут направление к более узким специалистам:
- Онкологу
- Дерматовенерологу
- Иммунологу
- Хирургу
Если у бородавки есть тенденция к росту, то лечение проводит онколог.
Удалением бородавок занимается врач дерматолог или хирург.
Для того, чтобы избавиться от бородавок в короткие сроки, обращайтесь в на платный КВД.
Центр располагает собственной лабораторией и современным оборудованием.
Быстрое и полное обследование, удаление образований – все выполняется в один день.
При возникновении интимных бородавок у мужчин и женщин обращайтесь к автору этой статьи – венерологу, урологу в Москве с 15 летним опытом работы.
Они могут влиять на внешний вид кожного покрова и состояние слизистых оболочек.
Для удаления папиллом используется прижигание различными аппаратами и медицинскими препаратами.

Папиллома (кондилома) визуально напоминает сосочек, прикрепленный на узкую ножку.
На ощупь образование может быть мягким или иметь плотную структуру.
По цвету – не отличаться от естественного кожного покрова или быть темнее.
Локализация папиллом разнообразная.
Новообразования поражают как внешний эпидермис (кожа лица, гениталии, руки и ноги).
Так и слизистую (влагалище, шейка матки, толстая кишка, ЖКТ).
В ряде случаев возможно образование кондилом на слизистой горла, что приводит к затруднению дыхания и нарушению голоса.
Основной причиной образования папиллом является ВПЧ – вирус семейства папилломавирусов, включающий около 170 штаммов.
HPV проникают в кожу или слизистую оболочку.
Преимущественно через небольшие трещины или повреждения, и размножаются внутри клеток.
ВПЧ передаются прямым контактом через пораженные участки кожного покрова или слизистых оболочек.
Наиболее эффективным лечение папиллом считается их удаление с последующей терапией противовирусными и иммуностимулирующими препаратами.
Существует разнообразное количество методов удаления кондилом:
- лазерное
- хирургическое
- радиоволновое
- электрическое
- с помощью низких температур
Также прижигание папиллом можно проводить локально с помощью лекарственных средств (мазь или раствор), оказывающих цитостатическое действие.
Какая терапия подходит для пациента, решается в индивидуальном порядке.
Выбор также зависит от характера бородавок и от того, где они расположены и насколько масштабно распространились.
Криодеструкция папиллом (прижигание азотом)
Криохирургия используется для различных доброкачественных, предраковых и злокачественных поражений кожи.
Либо как первичная, либо как альтернативная форма лечения.
С клинической точки зрения, метод прост и безопасен.
Широкий спектр показаний и относительно низкая стоимость замораживания делают этот метод очень популярным в дерматологической практике.

Прижигание папиллом азотом имеет ряд преимуществ:
- бескровный метод (не сопровождается кровотечением)
- не провоцирует развитие шрамов и рубцовой ткани
- в большинстве случаев анестезия не нужна
- лечение может быть однократным или многоступенчатым (возможно неоднократное проведение процедур)
- низкий инвазивный метод, приемлемый для пациентов всех возрастов (большинство из них можно лечить в амбулаторных клиниках или центрах однодневной хирургии)
- лечение папиллом азотом безопасно, не провоцирует осложнения
- отличный косметический эффект, минимальное ощущение болезненности в ходе процедуры
При криодеструкции действующим фактором является жидкий азот.
Суть манипуляции заключается в замораживании новообразования температурой от -100°C до -180°C и последующем его отмирании.
В зависимости от количества кондилом и их размеров может понадобиться проведение нескольких процедур.
В первые несколько часов после манипуляции наблюдается выраженный отек тканей и покраснение.
В последующие несколько дней симптомы становятся менее выраженными.
Спустя 7-10 дней происходит полное отмирание патологической ткани.
Криохирургия не рекомендуется пациентам в таких случаях:
- наличие острого инфекционного или воспалительного процесса (удаление азотом проводится только после купирования заболевания)
- патологии внутренних органов, находящиеся на стадии лечения
- гиперчувствительность и непереносимость низких температур
Минусы криодеструкции:
- кожный покров достаточно долго восстанавливается, до полного заживления ткани понадобится около двух недель, иногда больше
- азот воздействует не только на патологически измененный участок эпителия, но и на окружающие ткани в том числе
Минусом является и то, что специалист не всегда может определить целесообразность проведения криотерапии.
Как следствие, не удается полностью удалить образование и возникает необходимость хирургического иссечения папилломы.
Наибольшую распространенность криодеструкция получила в гинекологии.
Прижигание папиллом во влагалище и на шейке матки считается наиболее щадящим методом терапии ВПЧ.

Не оказывает негативного влияния на здоровые участки слизистой.
Удаление новообразований азотом наиболее оптимальный вариант для нерожавших пациенток.
Радиоволновое иссечение папиллом
Радиоволновое удаление папиллом — метод бесконтактной хирургии.
Основанный на использование высокочастотных радиоволн.
Радиохирургия — это атравматический метод удаления образования с одновременной коагуляцией мягких тканей.
В момент процедуры используется оптимальный источник тепла с низкой температурой 4.0 МГц.
Эта технология позволяет одновременно удалять папилломы и коагулировать окружающие ткани.
При этом препятствуя развитию кровотечения, не провоцируя ожоги, а также ускоряя процесс регенерации.

Прижигание папилломы радиоволнами имеет ряд преимуществ:
- Отсутствие болевого синдрома во время манипуляции. Воздействие на эпидермис высокочастотной волной способствует коагуляции нервных волокон, блокируя спазмирование мускулатуры. Таким образом, исключается воздействие на чувствительные рецепторы, происходит купирование болевого синдрома. При повышенном болевом пороге или психоэмоциональном беспокойстве больному может быть введена инъекция обезболивающего препарата.
- Минимальное повреждение не патологически измененных тканей. Разрез радиоволновым скальпелем проводится без давления на кожные покровы, таким образом, воздействие на здоровые ткани практически отсутствует. По данному параметру другие методы прижигания кондилом значительно уступают радиоволновой процедуре.
- Высокие регенерационные возможности. Одновременно с удалением папилломы радиоволна оказывает бактериостатическое действие на рану, уничтожая все возможные инфекционные микроорганизмы. По этой причине наблюдается быстрое заживление эпидермиса и отсутствие воспалительного процесса.
- Отсутствие образования шрамов. При удалении папиллом радионожом происходит точное и аккуратное срезание новообразования, при этом, здоровая ткань не затрагивается. Это способствует отсутствию развития рубцовой ткани и глубоких шрамов.
Когда радиоволновое лечение противопоказано:
- наличие острых воспалительных и инфекционных патологий
- заболевания внутренних органов, находящиеся в процессе терапии
- присутствие у пациента электрокардиостимулятора (имеется риск нарушения работы медицинского прибора)
При наличии противопоказания к вышеописанным методам, рекомендуется провести прижигание папиллом лазером.
Метод полностью безболезненный и не требует дополнительного анестезирования.
Лазерный луч после прижигания папилломы не провоцирует такие последствия как развитие рубцовой ткани или образование шрамов.
Прижигание папиллом при помощи йода
Прижигание папиллом йодом является наиболее доступным и дешевым методом устранения образований.
Используется при наличии мелких наростов.
Как правило, йод не используется в чистом виде, поскольку самостоятельно не сможет оказать нужного эффекта.
При удалении небольших образований йод 5% смешивают с салициловой кислотой (2% раствор).
В соотношении 1:2 (одна часть йода, две части салициловой кислоты).
На область вокруг папилломы наносят детский крем или вазелин.
Далее, при помощи ватного тампона или ушной палочки, аккуратно наносят получившуюся смесь.
Салициловая кислота обладает смягчающим действием, а йод прижигает и одновременно проводит коагуляцию.
Подобное лечение не имеет противопоказаний, кроме удаления папиллом, которые находятся на слизистой и индивидуальной непереносимости компонентов.
Прижигание папиллом йодом актуально для новообразований на шее, лице, области гениталий, не соприкасающейся со слизистыми оболочками.

Но необходимо учитывать, что процедура не сможет полностью устранить образование с первого раза.
Как правило, данная терапия растягивается на несколько недель и даже месяцев.
Прижигание кондилом (папиллом) марганцовкой
Марганцовка — перманганат калия, представляет собой калиевую соль из марганцовой подгруппы (HMnO4).
Молекулярная формула перманганата калия представляет собой KMnO4.
При комнатной температуре соль присутствует в виде красно-фиолетового, блестящего металлического кристаллического твердого вещества.
Кристаллы умеренно растворимы в воде.
Даже в низких концентрациях приводят к интенсивной фиолетовой окраске жидкости, за что ответственен перманганатный анион.
Раствор перманганата калия используется в качестве вяжущего и дезинфицирующего средства.
Для внешнего применения на коже, включая микозы, опоясывающий лишай.
В неотложной медицине 0,1% раствор перманганата калия используют для промывания желудка при отравлении в ходе приема окисляемых токсинов.
Прижигание марганцовкой папилломы — популярный метод удаления новообразований в домашних условиях.
Для процедуры готовят насыщенный темно-фиолетовый раствор.
Им необходимо обрабатывать образование несколько раз в день, до полного исчезновения папилломы.

Под действием марганцовки кондиломы приобретают темный цвет, высушиваются и отпадают.
Раствор необходимо наносить с максимальной осторожностью, избегая попадания на здоровые ткани.
Прижигание папиллом перманганат калием возможно и в интимных местах.
Но при условии, что новообразования не соприкасаются со слизистыми.
Также популярностью пользуется прижигание папиллом чистотелом.
Для этого используют сок растения, который наносят на кондилому или бородавку.
При небольших наростах чистотел оказывает эффективность.
Но лечение подобным образом может растянуться на несколько месяцев.
В качестве альтернативы растению, для прижигания папиллом, можно использовать Суперчистотел.
Это экстракт, продающийся в любой аптеке.
Прижигание папиллом в домашних условиях следует проводить только после консультации с врачом.
Аптечные препараты для прижигания папиллом
В лечении папиллом, в частности генитальных, важно, чтобы терапию проходили оба партнера.
В противном случае существует риск непрерывного взаимного заражения.
Терапия зависит от местоположения и объема папиллом, а также от предпочтения врача и, конечно, также от просьбы пациента.
Для лечения генитальных бородавок доступны следующие эффективные варианты лечения:
- местные лекарства, как кремы, мази или растворы
- хирургическое удаление (коагуляция, радиоволна, прижигание азотом)
Подофиллотоксиновый крем или раствор для прижигания папиллом
Podophyllotoxinum — лекарство, полученное из корня подофила щитовидного.
Чаще в продаже можно встретить в виде крема для наружного использования.
Препарат наносят на папилломы два раза в день, в течение трех дней, далее следует четырехдневный перерыв.
Если процедура не дала желаемого результата, манипуляцию можно повторить спустя четыре-пять дней.
Данный цикл процедур разрешается повторять 2-3 раза, но не более четырех.
Podophyllotoxin особенно рекомендуется для генитальных бородавок, которые еще не подвергались терапевтическому воздействию.

Однако, для более крупных папиллом, размер которых от 2 см и больше, подофиллотоксин не подходит, поскольку максимальная суточная доза составляет 0,5 мг вещества.
Кроме того, Подофиллотоксин нельзя использовать для лечения генитальных кондилом, расположенных во влагалище или анусе.
Около половины пациентов, использующих препарат подфиллотоксина, отмечали легкое жжение.
В качестве побочного эффекта могут возникать покраснения кожи.
Podophyllotoxin — токсин, который блокирует деление патологических клеток.
Поэтому строго запрещен для терапии детей, беременных и кормящих женщин.
Средство для прижигания папиллом Podophyllotoxin можно приобрести в аптеке без рецепта врача.
Трихлоруксусная кислота для прижигания папиллом
Трихлоруксусная кислота — жидкость для прижигания папиллом.

Купирует развитие инфицированных клеток, предотвращает их дальнейшее размножение.
Трихлоруксусная кислота наносится врачом ватным тампоном на бородавки, папилломы / кондиломы.
Этот метод лечения подходит для небольших мягких генитальных бородавок в области слизистой оболочки (во влагалище).
Из недостатков метода стоит отметить жжение и болезненность после нанесения раствора.
Преимуществом является устранение образований без рубцевания тканей.
Кислоту можно использовать только в очень малых количествах.
Чрезмерное использование требует нейтрализации бикарбонатом натрия.
Из-за потенциально высокого риска неправильного использования, трихлоруксусная кислота должна использоваться только врачом в условии амбулатории.
На сегодня, данный метод терапии используется редко, его заменили более современные и щадящие терапевтические способы.
Аналогами трихлоруксусной кислоты является Солковагин, которым также проводится прижигание папиллом и бородавок.
Вторым, более дорогостоящим препаратом, является Солкодерм, которым возможно прижигание папиллом в интимных местах.
Имиквимод крем для прижигания папиллом
Imiquimod не имеет прямого противовирусного действия.
Крем модифицирует иммунный ответ, путем активации веществ-мессенджеров.

Таких как интерфероны и цитокины, которые играют определенную роль в клеточной коммуникации и могут влиять на функцию клеток.
Также средство можно встретить под названием Кераворт.
Местная терапия проводится три раза в неделю, препарат наносят на папиллому перед сном.
Максимальная длительность использования препарата составляет 4 месяца.
Преимущество крема Имиквимод – низкая частота рецидивирующих генитальных бородавок (менее 20% в результате устойчивого иммунного ответа).
Imiquimod не следует использовать для генитальных папиллом во влагалище, шейки матки, на слизистой головки пениса или анусе.
Что делать после прижигания папиллом?
Основные рекомендации заключаются в исключении контакта обработанного места с водой, как минимум несколько часов.
Также необходимо следить за кожным покровом.
В случае развития побочных реакций или других подозрительных изменений, обратиться как можно скорее к врачу.
Настоятельно не рекомендуется самостоятельно проводить прижигание папиллом на лице и в области половых органов.
Для прижигания папиллом обращайтесь к автору этой статьи – дерматовенерологу в Москве с многолетним опытом работы.
Принято считать, что около 93% населения земного шара являются носителями вируса папилломы человека. Однако лишь у небольшой части людей заболевание проявляется появлением папиллом. Сегодня мы поговорим о том, как можно лечить папилломы и что можно сделать если они появились вновь после удаления.
Как на самом деле они выглядят?
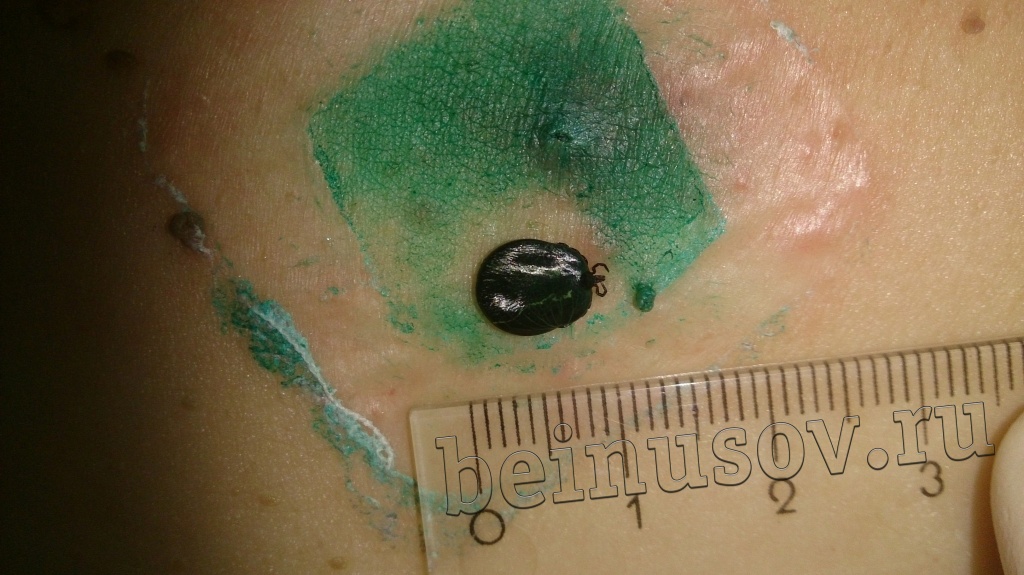
Очень часто пациенты, которые приходят ко мне на приём, просят удалить им папиллому или несколько и указывают на пигментный невус, фибропапиллому или бородавку. Один раз в качестве папилломы для удаления мне предложили клеща (не шучу):
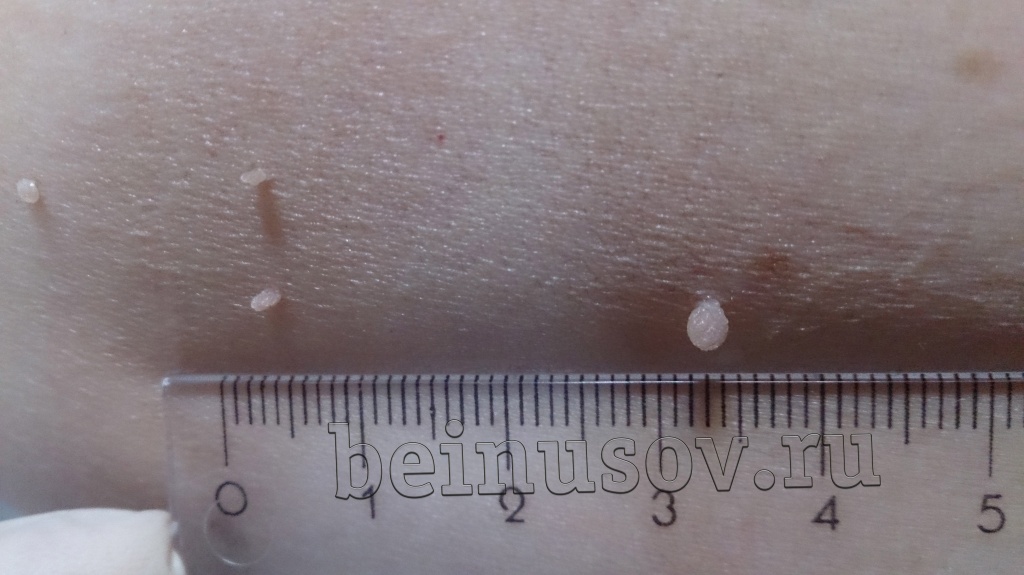
Считаю необходимым чётко обозначить, что такое папиллома и чем она отличается от остальных кожных новообразований. Чаще всего это небольшое, размерами 1-3 мм кожное образование на тонкой ножке. Основных отличий папилломы от остальных образований кожи три. Первое - ножка всегда тоньше, чем верхняя часть. Второе - консистенция папилломы всегда мягче окружающей кожи. Третье - размер папилломы, как правило, небольшой - не более 5 мм. На фотографии ниже - типичная папиллома.
Как избавиться от папиллом?
Существует всего два основных метода лечения папиллом
- Наиболее простым и эффективным методом лечения является удаление папиллом различными методами (лазер, радиоволновая хирургия, электрокоагуляция и т.п.). В большинстве случае однократного полного удаления папиллом со всего тела бывает достаточно. Более подробно о том, как папилломы удаляются методом радиоволновой хирургии в нашей клинике, я расскажу чуть ниже.
- Очень популярным методом в последнее время стало удаление папиллом в домашних условиях. Чаще всего, это происходит с помощью двух видов препаратов - растворы кислот с названием вроде "Супер чистотел" и смесь диметилового эфира и пропана (популярный препарат "Криофарма"). Ничего не могу сказать об эффективности этих двух способов, т.к. никогда не удалял папилломы таким образом.
ВАЖНО. Пожалуйста, не ставьте себе диагноз "папиллома" самостоятельно на основании изучения интернета. Перед применением указанных выше препаратов всегда стоит показаться онкологу и убедиться, что то, что Вы собираетесь удалить в домашних условиях - действительно папиллома. Если диагноз поставлен не верно и на пигментный невус будет нанесена любая из этих жидкостей - последствия могут быть крайне печальными .
Если папилломы появились вновь после удаления?
К сожалению, ни один из перечисленных выше методов не даёт 100% гарантии исчезновения папиллом. В очень редких случаях, даже при удалении у квалифицированного доктора они могут появиться снова. Если это произошло в течение короткого срока (полгода или несколько месяцев) нужно проверить состояние иммунитета - проконсультироваться с иммунологом. Как правило в таких ситуациях назначаются иммуномодуляторы, которые помогут организму бороться с вирусом папилломы человека.
Как проходит удаление папиллом?
В нашей клинике удаление папиллом производится методом радиоволновой хирургии.
Просто посмотрите это короткое видео и многие вопросы отпадут сами собой.
Папиллома фиксируется специальным пинцетом, после чего инструментом в виде петли отсекается от кожи у основания. В момент соприкосновения с кожей на конце инструмента концентрируется радиоволна высокой частоты, которая испаряет клетки папилломы и одновременно "склеивает" кровеносные сосуды. Как правило обезболивание при такой процедуре не требуется - болезненные ощущения сравнимы с эпиляцией пинцетом. В редких случаях производится обезболивание кремом ЭМЛА.
Коротко о главном:
Если Вы решили избавиться от папиллом - есть 2 способа:
Первый - удалить папилломы в клинике, желательно у онколога. Плюсы этого метода очевидны - максимальная эффективность и безопасность.
Второй способ - удаление в домашних условиях с помощью препаратов, которые можно купить в аптеках. Преимуществом этого метода является невысокая стоимость, однако для безопасного удаления я рекомендую предварительно проконсультироваться с врачом-онкологом.
Если лечение папиллом ни одним из указанных способов не эффективно - стоит проверить иммунитет. Для этого лучше проконсультироваться у иммунолога.
Решили расстаться с Вашими папилломами? Это можно сделать по адресам в Санкт-Петербурге (Асафьева 7/1)
Другие статьи:
Полезная статья? Сделайте репост в Вашей социальной сети!
Оставьте комментарий или задайте вопрос

Записывайтесь на вебинар "Канцерогены в косметике: правда, ложь и. маркетинг"
Читайте также:

