Как избавиться от вируса папилломы человека в крови
Обновлено: 24.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Вирус папилломы человека: причины появления, симптомы, диагностика и способы лечения.
Определение
Вирусы папилломы человека (ВПЧ) — это группа чрезвычайно распространенных и генетически разнородных ДНК-содержащих вирусов, поражающих эпителий кожных покровов и слизистых оболочек. Вирус папилломы человека относится к семейству папилломавирусов. Было выявлено и описано более 190 типов ВПЧ. Каждый тип отличается более чем на 10% от ближайшего родственного штамма. Из их числа более 30 типов ВПЧ могут инфицировать эпителиальный слой урогенитального тракта. В зависимости от онкогенного потенциала выделяют вирусы высокого (типы 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59) и низкого (типы 6, 11, 42, 43, 44) онкогенного риска.
На долю двух высокоонкогенных типов ВПЧ (16 и 18) приходится до 70% случаев рака шейки матки, 80% рака вульвы и влагалища, 92% анального рака, 95% рака ротовой полости, 89% рака ротоглотки, 63% рака полового члена.
При этом 16-й тип имеет самый высокий канцерогенный потенциал. Генотипы ВПЧ 6 и 11 вызывают практически все виды аногенитальных бородавок и большинство случаев рецидивирующего респираторного папилломатоза, который наблюдается в основном у детей младше 5 лет или у лиц 20-30 лет.
Причины появления ВПЧ
Заболевания, вызванные вирусом папилломы человека (ВПЧ), относятся к болезням с латентным началом, хроническим персистирующим течением и проявляются доброкачественными и злокачественными новообразованиями в зоне входных ворот инфекции.
Источником возбудителя инфекции является больной человек или носитель. ВПЧ передается от человека к человеку при оральном, генитальном и анальном половых контактах, а также контактно-бытовым и вертикальным (от матери к ребенку) путями.
Вирус папилломы человека — единственный вирус, который не проникает в кровь, вследствие чего инфекционный процесс протекает без развития воспалительной реакции. В процессе инфицирования вирус папилломы человека поражает незрелые клетки, чаще базального слоя, которые затем становятся постоянным источником инфицирования эпителиальных клеток. Инфицированию способствует наличие микротравм и воспалительных процессов кожи и слизистых оболочек, приводящих к снижению местного иммунитета.
Вирус способен персистировать (хронически присутствовать) в месте проникновения как угодно долго. Инкубационный период заболевания может длиться от нескольких месяцев до нескольких лет. Среднее время между инфицированием ВПЧ и развитием аногенитальных бородавок составляет от 3 месяцев у женщин и до 11 месяцев у мужчин. Инфицирование человека может происходить как одним, так и несколькими типами ВПЧ.
Интервал между инфицированием ВПЧ и прогрессированием до инвазивного рака составляет, как правило, 10 лет или более.
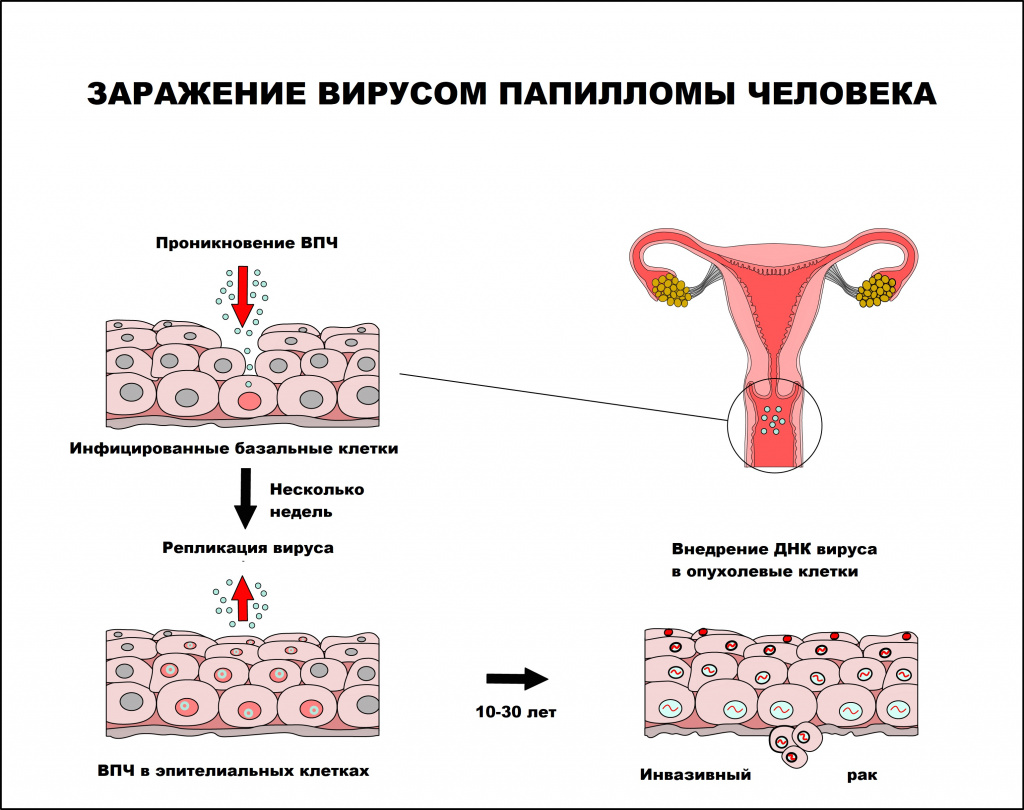
Папилломавирусная инфекция чаще регистрируется у лиц молодого возраста, имеющих большое число половых партнеров. По данным ВОЗ, 50-80% населения инфицировано ВПЧ, но лишь 5-10% инфицированных лиц имеют клинические проявления заболевания.
Классификация заболевания
Общепринятой классификации аногенитальных (венерических) бородавок не существует. Однако выделяют несколько их клинических разновидностей:
- остроконечные кондиломы;
- бородавки в виде папул;
- поражения в виде пятен;
- внутриэпителиальная неоплазия;
- бовеноидный папулез и болезнь Боуэна;
- гигантская кондилома Бушке-Левенштайна (карциномоподобная остроконечная кондилома).
Симптомы ВПЧ
- наличие одиночных или множественных образований в виде папул, папиллом, пятен на кожных покровах и слизистых оболочках половых органов;
- зуд и парестезии (расстройство чувствительности) в области поражения; болезненность во время половых контактов (диспареуния);
- при локализации высыпаний в области уретры наблюдается зуд, жжение, болезненность при мочеиспускании (дизурия); при обширных поражениях в области уретры – затрудненное мочеиспускание;
- болезненные трещины и кровоточивость кожных покровов и слизистых оболочек в местах поражения.
Бородавки в виде папул – папулезные высыпания без пальцеобразных выпячиваний, локализующиеся на кератинизированном эпителии половых органов.
Поражения в виде пятен – серовато-белые, розовато-красные или красновато-коричневые пятна на коже и/или слизистой оболочке половых органов;
Бовеноидный папулез и болезнь Боуэна – папулы и пятна с гладкой или бархатистой поверхностью; цвет элементов в местах поражения слизистой оболочки – бурый или оранжево-красный, а поражений на коже – пепельно-серый или коричневато-черный.
Гигантская кондилома Бушке-Левенштайна – мелкие бородавчатоподобные папилломы, сливающиеся между собой и образующие очаг поражения с широким основанием.
Респираторный папилломатоз – заболевание, при котором папилломы формируются в дыхательных путях, ведущих от носа и полости рта в легкие.
Диагностика ВПЧ
Латентно протекающая инфекция диагностируется только с помощью молекулярно-биологических методов исследования. Субклиническая инфекция диагностируется при молекулярно-биологическом, кольпоскопическом, цитологическом и морфологическом исследовании.
Для улучшения визуализации аногенитальных бородавок может быть проведена проба с 3-5% раствором уксусной кислоты. Тест считается отрицательным, если после обработки уксусной кислотой на поверхности шейки матки нет белых участков. И положительным при выявлении на шейке матки участков белого цвета (ацетобелых участков), отличных от остальной поверхности шейки матки.
Изменения эпителия шейки матки, вызванные ВПЧ, могут быть выявлены цитологическим методом микроскопии слущенных клеток с окраской по Папаниколау (Пап-тест).
Метод окрашивания по Папаниколау - специально разработанный метод, позволяющий с наибольшей степенью достоверности выявить ранние предраковые заболевания шейки матки. Рак шейки матки в структуре злокачественных новообразований репродуктивной системы занимает третье место. До 1992 г. заб.
Что такое кондиломы остроконечные? Причины возникновения, диагностику и методы лечения разберем в статье доктора Богданова Дениса Валерьевича, проктолога со стажем в 21 год.
Над статьей доктора Богданова Дениса Валерьевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Остроконечные кондиломы — образования на коже, вызванные наличием в тканях вируса папилломы человека (ВПЧ). Активизация вирусов приводит к появлению разрастаний на поверхности кожи в области заднего прохода, наружных половых органов и анальном канале.
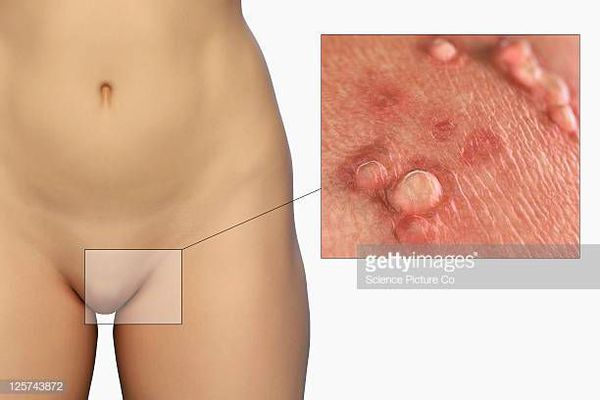
Аногенитальные бородавки представляют собой выступающие над поверхностью кожи объёмные мягкие выросты бледно-розового цвета с неоднородной поверхностью. Размеры и количество бородавок варьируются от единичных кондилом 1-2 мм в диаметре до множественных, часто сливных образований размером до 9-10 см и даже более.
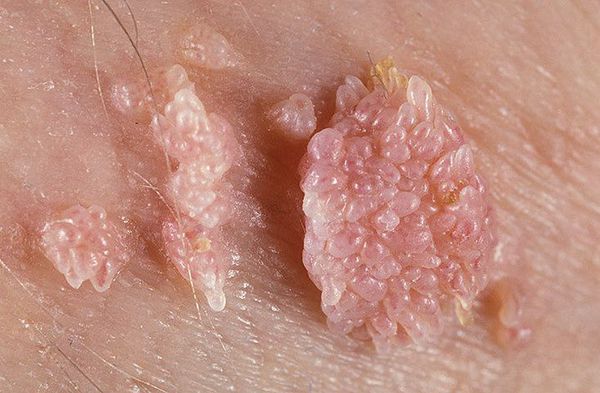
Кондиломы могут появляться и вырастать до значительных размеров буквально за несколько дней.
Причиной появления кондилом является присутствие вируса папилломы человека в крови. В организм вирус попадает при половом контакте через дефекты в слизистой или коже. Возможен перинатальный путь передачи — ребёнок заражается во время родов от больной матери при прохождении по родовым путям. Также имеет место контактно-бытовой путь передачи, но данные об этом варианте передачи немногочисленны.
Длительное время после заражения человек может не подозревать о своём носительстве ВПЧ. Период инкубации зависит от особенностей иммунитета индивида и может длиться от двух месяцев до трёх лет. В дальнейшем, при снижении активности иммунных механизмов, в характерных локациях появляются бородавки (кондиломы). [7] [8] [16]
ВПЧ относится к одной из наиболее частых инфекций, передающихся половым путём (ИППП) — до 55-65% от общего числа заболеваний. [1] [4] [6] Опасность его состоит также в том, что носитель может не подозревать о своём заболевании и не иметь внешних признаков инфекции (выростов, бородавок).
Известно до 600 видов ВПЧ (HPV), некоторые из которых проявляются бородавками кожи на груди, лице, подмышечных впадинах. Другие выбирают своей локализацией слизистые оболочки рта, половых органов или анального канала. При аногенитальных кондиломах чаще выявляют 6 и 11 типы HPV (папилломавируса). [4]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы остроконечных кондилом
Вне обострения наличие ВПЧ в крови никак не проявляется. При активации вирусной инфекции симптомы болезни могут появиться буквально за несколько часов:
- образование остроконечных кондилом (чаще в местах наибольшей травматизации, трения при половом контакте):
– на коже вокруг ануса, в промежности, на уздечке, головке полового члена, губках наружного отверстия мочеиспускательного канала у мужчин;
– на слизистой половых губ у женщин, в уретре у мужчин;
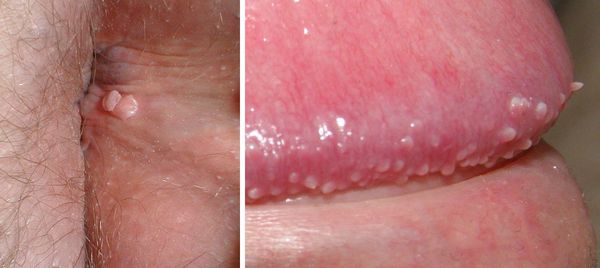
- зуд, жжение, дискомфорт в месте появления бородавок — такие неприятные ощущения часто бывают очень интенсивными и значительно влияют на самочувствие пациента;
- ощущение инородного предмета в анальном канале (при образовании кондилом внутри заднепроходного отверстия);
- выделение небольшого количества крови в виде алых полосок при дефекации (если кондиломы расположены внутри анального канала и травмируются при прохождении каловых масс);
- дизурия, болезненность при мочеиспускании, если бородавки находятся в уретре;
- болезненность во время полового акта (диспареуния).
Другим вариантом проявления ВПЧ может стать наличие в области промежности папул с бархатистой поверхностью или пятен серовато-бурого, розового или красновато-коричневого цвета. [2] Такие морфологические формы встречаются намного реже и часто вызывают затруднение при постановке первичного диагноза.
Патогенез остроконечных кондилом
Ключевым моментом в патогенезе заболевания становится проникновение HPV в организм хозяина. При однократном половом контакте вероятность заражения составляет 80%, затем при хорошем состоянии иммунной системы инфекционные агенты подвергаются элиминации (уничтожаются).
Вирусы различных типов адаптированы к определённому хозяину. Существуют сотни типов вирусов, многие из них не опасны для человека, так как тропны к тканям млекопитающих, рептилий и птиц и вызывают у них доброкачественные опухоли (образование папиллом). [3]
При изучении ВПЧ выделили три рода вирусов — альфа, бета, гамма. Из них аногенитальные поражения вызывают папилломавирусы первой группы (α). Инфекционные агенты, относящиеся к родам Бета и Гамма, чаще встречаются при папилломах ороговевающего эпителия [3] — появляются подошвенные, ладонные бородавки.
В родах при классификации вирусов выделили типы (генотипы). Они обозначаются арабскими цифрами. Из сотни генотипов вирионов выделяют частицы с высоким канцерогенным риском – это α 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59. Их выявляют в 90-95% случаев при злокачественных процессах шейки матки, влагалища и вульвы. Особенно значимы 16 и 18 типы. Такие онкогенные типы ВПЧ, содержащие в своём ДНК белки Е6 и Е7, способны подавлять активность белков-супрессоров опухолей р53 и рRb, приводя к быстрому злокачественному перерождению папиллом в карциномы.
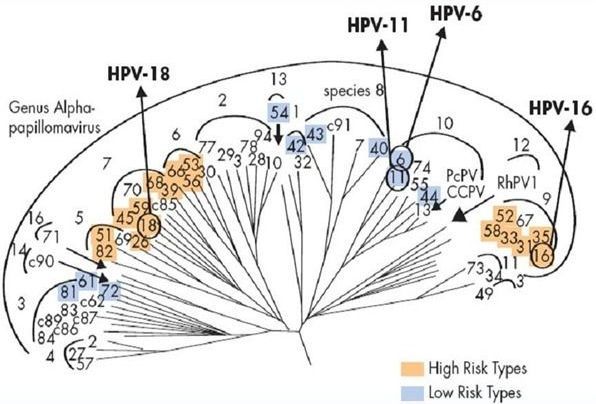
Порядка 90% случаев аногенитальных кондилом вызываются ВПЧ α 6 и 11. Это возбудители низкого канцерогенного риска. [5] К этой же группе низкого риска относят ВПЧ 40, 42, 43, 44, 54, 61, 72, 81.
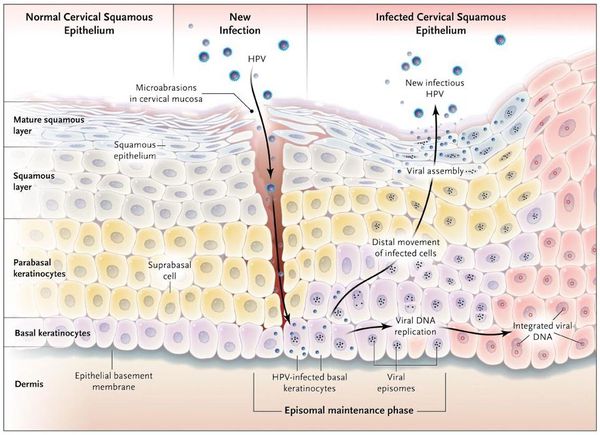
Проникновение
Вирионы через микроскопические повреждения проникают в базальный слой эпителия, затем прикрепляются к белкам мембраны клетки. Далее они задействуют механизм рецепторного эндоцитоза (при участии интегрина и белка L1 из вирусного капсида) и попадают в цитоплазму. Белок L2 из капсида вируса способствует высвобождению ДНК вируса и попаданию его в ядро. [5]
Размножение
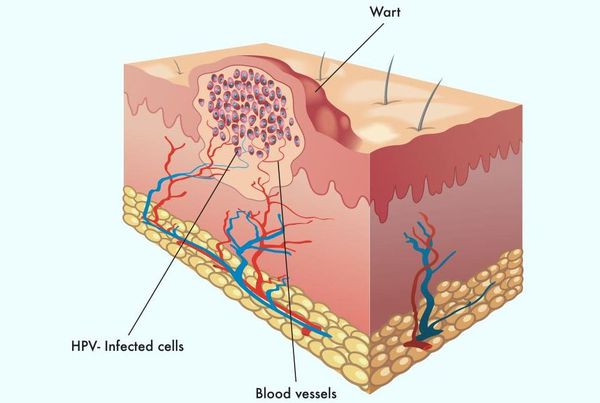
Проявления
Появляются аномальные эндофитные или экзофитные выросты эпителия — папилломы, пятна или кондиломы. Рыхлая слизистая или атипичный эпителий выростов склонен к быстрой травматизации и мацерации (размягчению). На таком фоне быстрее присоединяется вторичная инфекция, появляются болезненность, дискомфорт, обильное отделяемое, воспаление, отёк, неприятный запах, изъязвление кондилом. [2] [3]
В клетках базального слоя происходит активная репликация вируса, по мере дифференцировки клеток кондилом их кровоснабжение резко обедняется, редуцируют центральные сосуды. Но, оставаясь в верхних слоях эпителия в неактивной форме, именно здесь вирус опасен в плане контактного инфицирования.
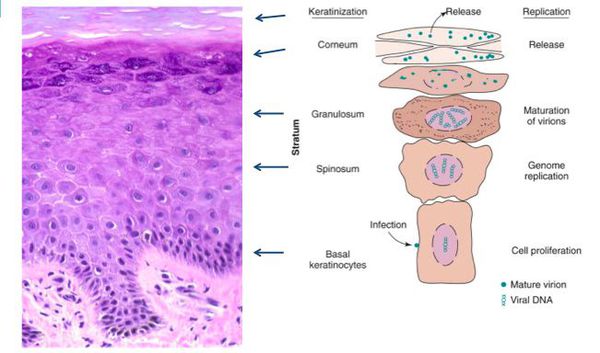
При гистоанализе биопсийных материалов эпителий утолщён, выявляются участки акантоза, папилломатоза. Обнаруживаются койлоциты (изменённые в размерах клетки со светлой цитоплазмой, множеством вакуолей, перинуклеарным светлым ободком). Их ядра гиперхроматичны. Часто встречаются клетки с двумя ядрами и более. [8]
Из вышеперечисленного можно сделать вывод: вирусы, вызывающие образование аногенитальных бородавок, в 90% случаев относятся к типам α 6 и 11 HPV. [6] [7] Они с низкой степенью вероятности могут вызвать малигнизацию (раковое перерождение). Однако часты случаи совместной персистенции (пребывания) вирусов различных типов у одного носителя. Это обязывает пациента и доктора особенно внимательно относится к профилактическим осмотрам, их качеству и регулярности для предотвращения аноректального рака.
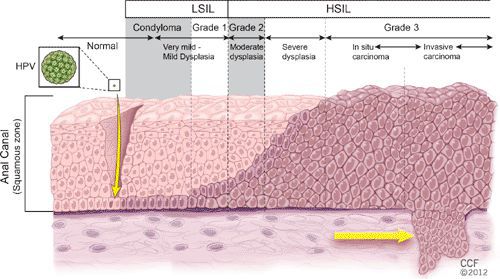
Классификация и стадии развития остроконечных кондилом
Остроконечные кондилломы являются наиболее частыми, классическими проявлениями папилломавирусной инфекции кожи и слизистых в аногенитальной области — до 65% от числа заболеваний, передающихся половым путёv. [1]
Другими диагностическими находками могут быть:
- бородавки в виде папул;
- инфильтрация слизистой в виде пятен розовато-серого или коричневого цвета;
- внутриэпителиальная неоплазия;
- бовеноидный папулёз, болезнь Боуэна — отдельный вид папул, они появляются как пятна на слизистых красновато-бурого, оранжево-бурого цвета, на коже цвет образований серовато-розовый;
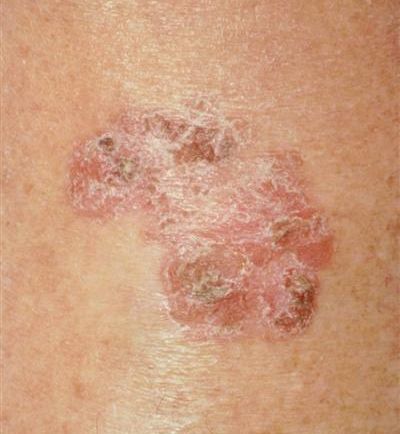
- гигантская папиллома (Бушке — Левенштейна). Её рост начинается с остроконечных кондилом, которые довольно быстро увеличиваются в размерах и количестве, сливаются и превращаются в крупную опухоль с неровной поверхностью, покрытой вегетациями и ворсинчатоподобными выступами.
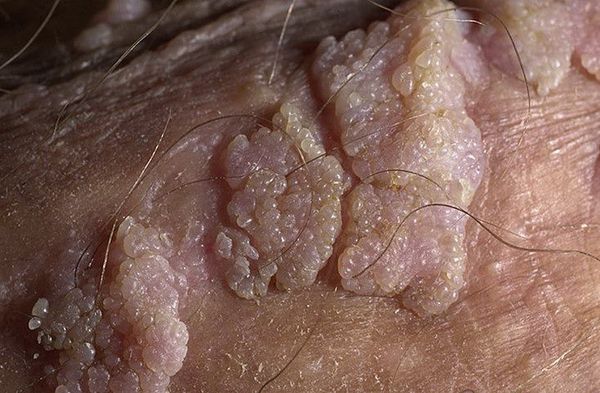
Хотя болезнь (гигантская папиллома) ассоциируется с типами вирусов 6 и 11, с низким риском канцерогенеза, именно в случаях гигантских папиллом происходит подавление белка-супрессора опухолей р53, и образование трансформируется в плоскоклеточный рак. Причиной такой частой малигнизации (озлокачествления) может быть наличие иммунодефицитных состояний, ассоциированных инфекций, хронических дистрофических состояний кожи (склероатрофический лихен, красный плоский лишай). Даже после радикального хирургического лечения [9] папиллома Бушке — Левенштейна склонна к частому рецидивированию. [10]
Осложнения остроконечных кондилом
Эстетические проблемы. Быстро разрастающаяся ткань кондилом, помимо физического дискомфорта, приносит массу неудобств пациенту. Выросты в области наружных половых органов, заднего прохода значительно снижают самооценку и мешают полноценной половой жизни и правильной гигиене.
Нагноение, воспаление. Аногенитальные бородавки имеют свойство быстро травмироваться при незначительных механических воздействиях или трении. Эти микротравмы, ранки становятся воротами для вторичного инфицирования. Появляются эрозии, перифокальное воспаление. Раны начинают мацерироваться (мокнуть), нагнаиваться. При развитии осложнения присоединяются неприятный запах и боль. Проводить тщательную гигиеническую обработку перианальной области из-за разрастаний становится невозможным, что ещё больше усугубляет воспалительный процесс.
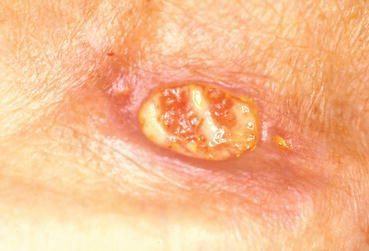
Малигнизация. Типы вирусов с высокой канцерогенной активностью, персистируя (долго находясь) в коже и слизистых, приводят к трансформации клеток и их перерождению в атипичные (раковые) клетки. Как уже упоминалось, аногенитальные бородавки обычно не так опасны в плане раковой трансформации, как вирусное поражение шейки матки (ВПЧ 16, 18 типов и т. д). Но проблема может появиться, если у пациента присутствует два и более типов вируса с различными индексами канцерогенности и имеется иммунодефицитное состояние.
Важно изменение образа жизни в целом для постоянного поддержания здоровья и предупреждения активизации дремлющих вирионов.
Диагностика остроконечных кондилом
При выявлении остроконечных кондилом в перианальной зоне целью дополнительных диагностических исследований является уточнение генотипа ВПЧ, а также исключение внешне схожих с ними образований:
- интрадермальный невус;
- контагиозный моллюск;
- сифилитический шанкр;
- себорейный кератоз.
Быстрым способом установления ВПЧ в образованиях (кондилломах) во время приёма является проба с 5% раствором уксусной кислоты. Под воздействием этого вещества папилломы, вызванные HPV, бледнеют, приобретая сероватый, бледный оттенок, в них визуализируется характерный капиллярный рисунок. Исследование носит предварительных характер.
Минимальные лабораторные исследования:
- серологическая реакция на возбудителей сифилиса;
- обнаружение антител к ВИЧ, гепатитам В,С;
- ПЦР для типирования вируса;
- цитология мазка из шейки матки у женщин;
- цитология мазков-отпечатков;
- исследование биоптатов и удалённых образований — аногенитальных бородавок.
При частых рецидивах болезни, крупных размерах опухолей, быстром их росте или сомнительном диагнозе прибегают к дополнительным методам исследования.
При частых обострениях проводится исследование имунного статуса.
При подозрении на злокачественное перерождение кондилом, папилломах на широком основании, нетипичных выделениях из влагалища или прямой кишки проводят:
- УЗИ вагинальным и ректальным датчиком;
- колоноскопию;
- УЗИ органов брюшной полости;
- рентгенографию органов грудной клетки;
- кольпоскопию;
- исследования на ИППП . [1][12][13]
Часто пациенты направляются на консультацию к гинекологу, урологу, онкологу и дерматовенерологу.
Лечение остроконечных кондилом
В случае с остроконечными кондиломами наиболее результативен комплексный подход к лечению. Следует обязательно информировать пациента о необходимости лечения половых партнёров, их возможном носительстве ВПЧ.
Даются общие рекомендации о необходимости модификации образа жизни для поддержания адекватного состояния иммунитета, предупреждения дополнительного инфицирования другими ИППП:
- упорядочение половой жизни;
- применение барьерных методов контрацепции;
- коррекция веса;
- достаточные физические нагрузки;
- правильное питание и т. д.
Консервативное лечение
Применяются препараты, стимулирующие местный и гуморальный иммунный ответ. Это необходимо, так как у всех больных с папилломатозным поражением выявлялись нарушения интерферонового статуса (системы врождённого иммунитета). [1] Противопоказаниями к терапии иммуномодуляторами являются папилломы на широком основании.
Редуцирование симптомов возможно в трёх из четырёх случаев (до 84%) при единичных кондиломах небольших размеров. [1] [17]
При упорном, рецидивирующем течении болезни, а также если больного беспокоят эстетические моменты, для профилактики раковой трансформации прибегают к хирургическим методам.
Хирургическое лечение
В зависимости от размеров, формы, расположения кондиломы и предпочтений хирурга возможно применение химических, физических, цитотоксических методов удаления.
Физические методы применяются при любых размерах и расположении аногенитальных бородавок. По выбору используется скальпель, лазерная вапоризация, криодеструкция (разрушение ткани бородавки экстремально низкими температурами под воздействием жидкого азота) или радиоволновой способ (radioSURG).
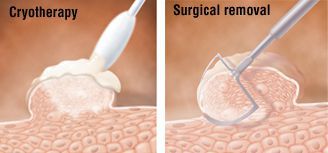
Ткани иссекаются включительно с собственной пластиной дермы. Если удаляется кондилома анального канала, дно раны образует внутренний сфинктер. В перианальной зоне дно раны должна составлять подкожная клетчатка.
Удаление образований не проводится без консультации онколога, если есть малейшие подозрения на малигнизацию (изъязвление, некроз, инфильтративный рост).
Обычно при иссечении кондиломы достаточно местной или спинальной анальгезии (снижения чувствительности к боли). Госпитализация может проводиться в случаях некоторых сопутствующих заболеваний (патология свертывания и другие), а также при невозможности амбулаторного лечения.
Прогноз. Профилактика
Прогноз при своевременном и адекватном лечении остроконечных кондилом благоприятный. Обязательно проведение гистологического исследования удалённых образований для исключения диагноза злокачественной опухоли. В сомнительных случаях необходимы дополнительные консультации гинеколога, дерматовенеролога, онколога, радиолога, лабораторные и инструментальные исследования.
При комплексном лечении обычно все симптомы исчезают. Однако не исключены рецидивы, частота которых колеблется от 10 до 50% и более. На увеличение риска рецидивов влияет общее состояние здоровья пациента, наличие у него сопутствующих заболеваний и иммунодефицитных состояний.
Профилактика включает в себя:
- своевременное, профилактическое обследование у гинеколога, уролога и проктолога;
- коррекцию образа жизни, питания;
- упорядочение половых отношений.
До начала половой жизни можно по схеме пройти вакцинацию поливалентной вакциной от ВПЧ 6, 11, 16, 18 типов (самые частые причины остроконечных кондилом — HPV 6 и 11) и рака шейки матки (HPV 16 и 18). Рекомендуемый возраст для введения вакцины — 9-17 лет (к примеру, в календаре США от 2015 года рекомендуемы возраст вакцинации — 9-11 лет). В ряде стран (США, Австрия, Германия, Франция и др.) вакцинация включена в календарь обязательных прививок. В России в настоящее время это добровольная процедура. [18]
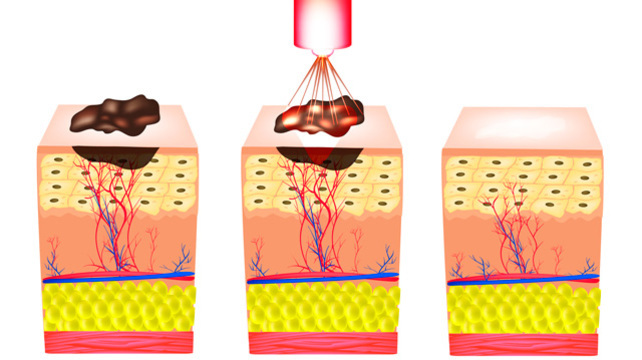
Она и встречается чаще, и лечится сложнее, да к тому же может вызвать злокачественное перерождение тканей.
— Марина Олеговна, как передается вирус папилломы?
На сегодняшний день вирус папилломы человека (ВПЧ) является одной из наиболее распространенных и важных инфекций, передаваемых половым путем (ИППП). Этим вирусом инфицирована большая часть сексуально активного населения планеты. Инфицирование (заражение) происходит через микроповреждения (механические, бактериальные и др.). Чтобы вызвать инфекционный процесс, достаточно единичных вирусных частиц.
— Как проявляется заболевание?
Папилломавирусная инфекция может проявляться по-разному: эрозии шейки матки, папилломы на коже (бородавки), кондиломы на слизистых оболочках и др. Наиболее частым клиническим проявлением ВПЧ-инфекции являются генитальные бородавки, которые обычно возникают в местах трения и травматизации при половом контакте.
Инкубационный период при генитальных бородавках обычно длится от 1 до 3-х месяцев, но нередко бывает и более продолжительным.
— Считается, что папилломы – это предраковое состояние…
Без лечения генитальные бородавки могут спонтанно исчезать, длительно персистировать или увеличиваться в размере и количестве, трансформируясь в рак.
— Какие обследования включает диагностика ВПЧ-инфекции?
Для диагностики заболевания ВПЧ-инфекцией широко используется метод полимеразной цепной реакции (ПЦР). Метод имеет большую диагностическую значимость и позволяет идентифицировать отдельные типы ВПЧ.
Также весьма важным является обследование пациента на наличие сопутствующих ИППП. Генитальные бородавки в 90% случаев сочетаются с другими генитальными инфекциями, наиболее часто с генитальным хламидиозом, микоплазмозом, гонореей, гарднереллезом, вирусом простого герпеса человека 1-го и 2-го типов, кандидозом.
— Марина Олеговна, расскажите о лечении папиллом.
Тактика лечения ВПЧ-инфекции должна быть индивидуальной. При лечении следует учитывать: иммунный статус, сопутствующую соматическую патологию, сопутствующие урогенитальные инфекции, локализацию патологического процесса, предшествующую противовирусную терапию.
— Если болен один из партнеров, нужно ли лечиться обоим?
При наличии генитальных бородавок лечение нужно проводить обоим половым партнерам, причем начинать его необходимо с сопутствующей инфекции. В период лечения показан половой покой и барьерная контрацепция в течение 6 месяцев после окончания лечения.
— Самый неприятный симптом заболевания – генитальные бородавки. Как от них избавиться?
Их нужно удалять. В настоящее время эффективность различных методов лечения генитальных бородавок, с учетом проведения повторных курсов лечения, составляет 60-80%. Генитальные бородавки можно удалять хирургическим путем: радиоволновой методикой, широко применяемой в нашей клинике, электрокоагуляцией, лазерокоагуляцией, а так же химической деструкцией (обработка различными растворами). После удаления папилломатозных разрастаний, во избежание развития рецидива, необходима местная терапия противовирусными препаратами или прием их внутрь.
Инфекция, вызываемая вирусом папилломы человека, одна из самых распространенных в мире. Ситуация усугубляется тем, что проблема редко открыто обсуждается в обществе, и люди приходят к врачу уже на поздних стадиях заболевания. Другая сложность заключается в том, что вирус, который уже проник в организм, не лечится. Единственный способ защититься от него – своевременная вакцинация.
Что такое ВПЧ?
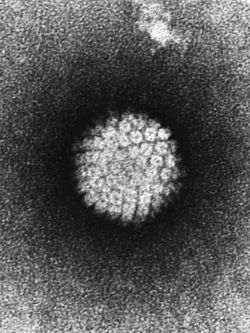
Вирус папилломы человека (ВПЧ) – это безоболочный ДНК-содержащий вирус относительно малого размера и простого строения. ВПЧ хорошо переносит высокие температуры, воздействие ультрафиолетовых лучей, эфира, хлороформа и химических веществ. Активность вируса нейтрализуется рентгеновскими лучами.
ВПЧ – это не один конкретный вирус, а большая группа патогенных генетически разнородных инфекционных агентов различных видов. В природе их существует около 600, но большинство из этих вирусов распространяются только среди животных и абсолютно безопасны для человека. Из общего числа ВПЧ только около ста поражают эпителий и слизистые оболочки людей. В подавляющем большинстве случаев вирус передается половым путем. На вероятность заражения могут влиять различные факторы, связанные со здоровьем и поведенческими привычками человека (рис. 1).
Заболевания, ассоциированные с ВПЧ, известны с античных времен. В дошедших до нас документах упоминаются бородавки на руках и подошвах и папилломы на гениталиях. Однако возможность повлиять на распространение вируса появилась только в начале XXI века вместе с созданием эффективных вакцин против ВПЧ. Работа по созданию вакцин активизировалась после того, как была установлена связь между инфицированием вирусом и развитием злокачественных опухолей, в первую очередь, рака шейки матки.
Все известные медицине вирусы папилломы человека разделены на типы в зависимости от того, способны ли они вызывать рак. Согласно классификации, предложенной Международным агентством по изучению рака (IARC), выделяется 3 группы ВПЧ высокого риска:
- группа 1 — высокого канцерогенного риска,
- группа 2A — вероятно канцерогенного риска,
- группа 2B — возможно канцерогенного риска.
Порядка 14 видов вируса папилломы человека являются онкогенными, то есть могут вызывать рак. За 75% случаев рака шейки матки ответственны вирусы 16 и 18 типов.
Инфекционный процесс при заражении ВПЧ протекает без типичной воспалительной реакции, так как это единственный изученный вирус, который не попадает в кровь зараженного человека. ВПЧ через слизистые оболочки проникает в базальный слой эпидермиса. Это нижний слой кожи, состоящий из способных к делению клеток. Процесс постоянного деления обеспечивает быстрое обновление кожи.
Инкубационный период папилломавирусной инфекции составляет в среднем 3 месяца. Далее заболевание протекает в трех формах:
- скрытой (латентной), когда у человека отсутствуют любые клинические симптомы, но он становится носителем вируса и начинает заражать своих половых партнеров;
- субклинической с минимально выраженными симптомами, зависящими от серотипа вируса;
- клинической (манифестной) с обильными высыпаниями в области гениталий.
Важно! Инфицирование вирусом и болезнь – это не одно и то же. В молодом возрасте, когда иммунная система работает в полную силу, она способна самостоятельно удалить патоген из организма. Во многих странах мира скрининг на ВПЧ делают только после 30 лет, так как до этого он не информативен.
Попадая внутрь здоровой клетки, вирус начинает производить в ней свою ДНК. Клетки морфологически изменяются, разрастаются, превращаясь в кондиломы, бородавки и другие кожные образования.
Вирус папилломы человека. Фото: Wikipedia
В зараженной клетке вирус существует в двух формах:
- доброкачественной – вне клеточной хромосомы,
- злокачественной – когда ДНК вируса внедряется в геном клетки.
Интересные факты о вирусе папилломы человека
- И в развитых, и в слаборазвитых странах ВПЧ – самая распространенная инфекция, передающаяся половым путем.
- Частицы вируса имеют настолько микроскопический размер, что от заражения при половом акте на 100% не помогает даже презерватив.
- Около 75% людей заражаются во время единственного полового акта без презерватива.
- Больше всего инфицированных в возрастной группе от 20 до 24 лет, основная группа риска – молодые люди 17-33 лет.
- Риск заражения напрямую связан с иммунологическим статусом: при ослаблении иммунитета, например, во время беременности, вероятность инфицирования резко повышается.
- Сам по себе ВПЧ не является смертельно опасным заболеванием, риск летального исхода возникает при трансформации новообразований в злокачественные опухоли.
Клинически ВПЧ проявляется по-разному:
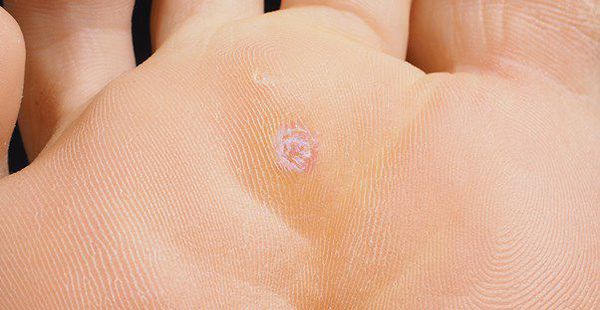
- Обыкновенные бородавки на тыльной стороне ладоней, стопах, между пальцами, на волосистой части головы.
- Длинные нитевидные бородавки на руках (бородавки Батчера).
- Группа немного возвышающихся над кожей плоских бородавок в области гениталий, по краю роста волос, на коже предплечий.
- Наследственная болезнь Левандовского-Лютца. Проявляется большим количеством мелких темных бородавок или выраженной пигментацией.
- Остроконечные кондиломы на слизистой влагалища и мужских половых органах.
ВПЧ поражает кожный эпителий и слизистые оболочки мужских и женских гениталий, верхних дыхательных путей, прямой кишки и других органов. Кондиломы, бородавки и папилломы снижают качество жизни, ухудшают внешний вид и влияют на самооценку.
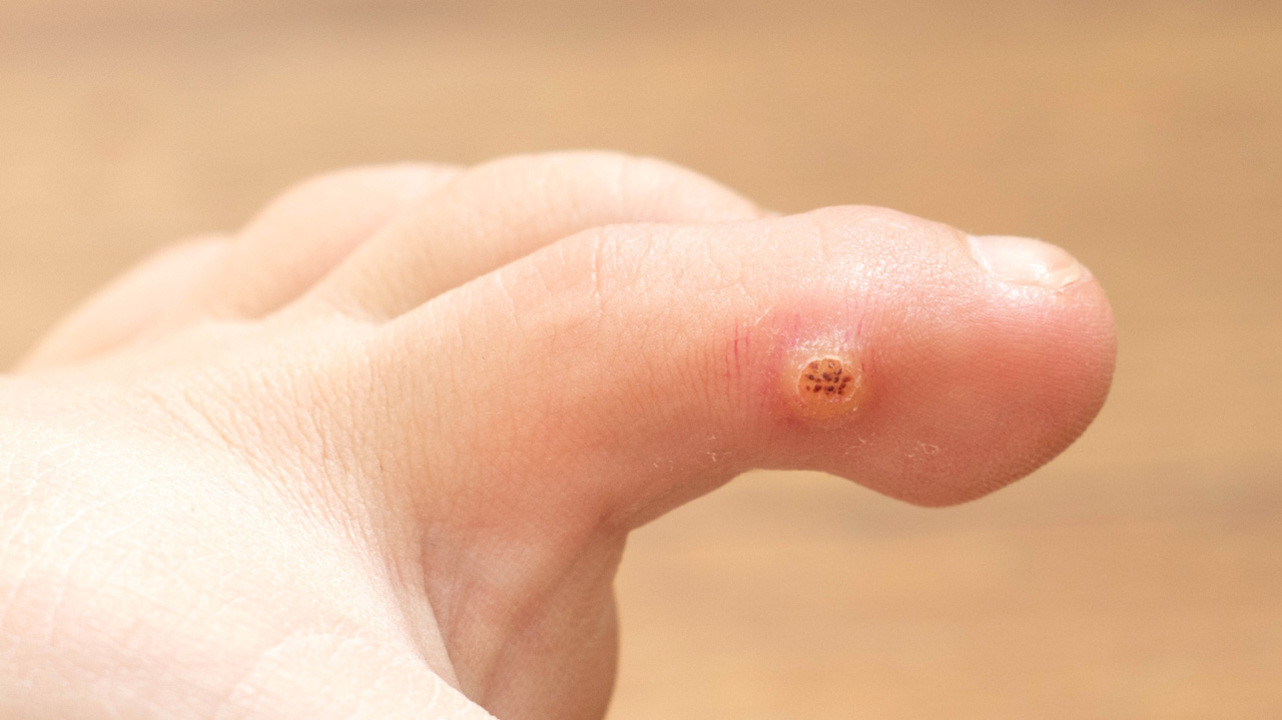
Бородавка на пальце ноги. Фото: mila1977/ Depositphotos
Куда обращаться при заболевании
Поскольку заболевание часто протекает бессимптомно, оно чаще всего обнаруживается случайно при прохождении диспансеризации. Поводом для беспокойства и обращения к врачу обычно становятся различные новообразования на коже – папилломы на шее, в подмышечной области, под грудью, на гениталиях и других частях тела.
При появлении любого вида папиллом, бородавок и других новообразований на коже следует незамедлительно обратиться к врачу-дерматологу или дерматовенерологу.
Для определения степени риска развития рака проводится цитологический анализ тканей:
- Для определения онкогенности новообразований на коже удаляется одна из кондилом и исследуются ее клетки для оценки наличия в них изменений. Об онкологии свидетельствуют перерождающиеся или уже переродившиеся в раковые клетки.
- Для оценки развития рака шейки матки проводится цитологическое исследование соскобов со слизистой шейки и цервикального канала. Анализ проводится по специально разработанной для ранней диагностики предраковых заболеваний шейки матки методике – окрашивание по Папаниколау (ПАП-тест).
- Для подтверждения наличия вируса в организме и определения его типа назначается ПЦР-анализ мазков из канала шейки матки у женщин и из уретры у мужчин. Молекулярно-биологический метод ПЦР используется в дополнение к цервикальному скринингу у женщин старше 30 лет. Анализ также назначается при сомнительных результатах цитологии.
У 10-15% инфицированных тест выявляет сразу несколько вариантов вируса.
Важно! Обращаться к врачу необходимо при первых замеченных новообразованиях на коже или слизистых. Ранняя диагностика рака дает большой шанс на полное выздоровление.
При наличии папиллом на коже и кондилом на слизистых оболочках половых органов необходимо хотя бы 1 раз в 2 года проходить обследование на онкологию.
Медикаментозная терапия
Специфического лечения ВПЧ на сегодняшний день не существует. Несмотря на постоянно проводимые во всем мире исследования, препарат для уничтожения вируса папилломы человека до сих пор не создан.
Доказано: риск инфицирования ВПЧ напрямую связан с иммунным статусом человека: при сниженном иммунитете вирус ведет себя более агрессивно и чаще вызывает преобразование клеток кондилом и папиллом в злокачественные опухоли. В связи с этим существует мнение, что в качестве лекарственной терапии заболевания можно использовать препараты из группы иммуномодуляторов.
Однако клиническая эффективность препаратов для повышения иммунитета не доказана ни одним научным исследованием, и они не применяются нигде в мире, кроме постсоветских стран. Большинство специалистов считают, что уверения производителей в высокой эффективности и абсолютной безопасности этих средств – не более, чем маркетинговый ход.
Иммунитет – это сложнейшая многокомпонентная система, и современная наука не располагает знаниями о том, какие звенья этой системы необходимо стимулировать для борьбы с вирусами.
В клинической практике в основном используются деструктивные методы лечения – удаление бородавок и папиллом при помощи электрокоагуляции, лазера, криодеструкции, радиохирургии, химических препаратов. Через какое-то время после удаления новообразования на коже могут появиться вновь, поскольку деструктивные методы не способны бороться с самим вирусом. При рецидивирующем течении показано повторное удаление.
Специфика лечения у женщин
Вопрос об эффективности лечения и профилактики ВПЧ у женщин имеет особую важность, так как вирус – одна из основных причин развития рака шейки матки (рис. 2). Это четвертое наиболее распространенное онкологическое заболевание у женщин всего мира.
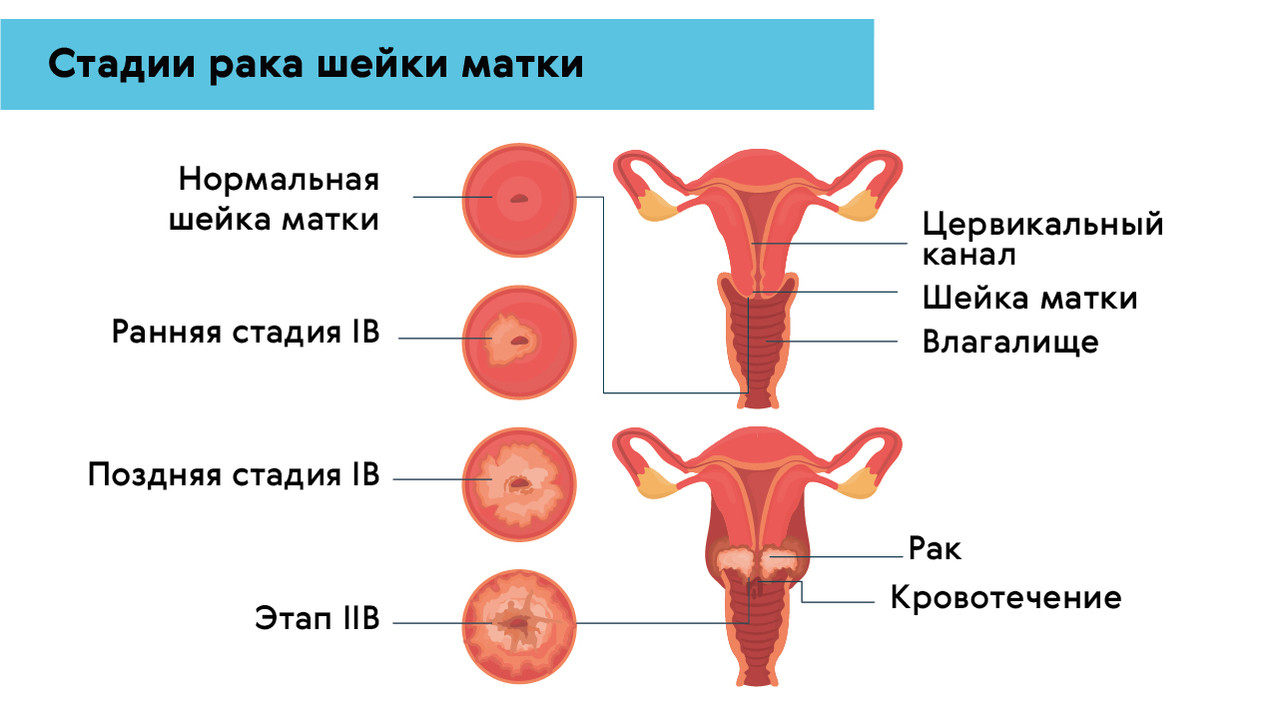
Рисунок 2. Стадии рака шейки матки. Источник: МедПортал
ВПЧ у женщин проявляется в виде бледно-розовых сосочковых разрастаний в области наружных половых органов, преддверия и стенок влагалища, шейки матки, мочеиспускательного канала. Образования на шейке матки обнаруживаются при осмотре гинекологом при помощи зеркал.
Всем женщинам старше 21 года и ведущим половую жизнь рекомендуется каждый год проходить скрининг на ВПЧ. При обнаружении ВПЧ на скрининге назначается ПАП-тест.
Если оба анализа подтвердили наличие в организме вируса, назначается более детальное обследование, включающее анализ на выявление патологических изменений тканей.
При отрицательном результате обоих тестов следующее комплексное обследование можно проходить через 3 года. В группу риска попадают женщины с отрицательным ПАП-тестом, но с положительным результатом скрининга на наличие ВПЧ: им назначается кольпоскопия (исследование шейки матки) и биопсия – взятие образца тканей для исследования. Следующий осмотр назначается не позднее, чем через год.
Важно! ВПЧ не является препятствием для беременности и родов: риск передачи вируса ребенку минимален. Если женщина не болеет ВПЧ и не вакцинировалась от инфекции, то прививку нужно отложить до окончания периода лактации.
Лечение у мужчин
У мужчин ВПЧ часто протекает бессимптомно, но при этом мужчины являются носителями вируса и заражают своих половых партнеров. Если же папилломы все же появляются, то они обычно локализуются на крайней плоти и головке полового члена, на мошонке, в области ануса и в мочеиспускательном канале.
Комплекс лечения включает деструкцию папиллом с целью физического повреждения их клеток.
Народные методы
Народная медицина предлагает множество рецептов избавления от папиллом, но необходимо понимать, что удаление любых новообразований на коже без консультации со специалистом и цитологического исследования клеток может привести к крайне негативным последствиям. Агрессивное воздействие на раковые клетки ускоряет их рост и ведет к стремительному развитию злокачественных новообразований.
Из народных рецептов удаления папиллом заслуживают внимания:
- сок чистотела помогает избавиться от папиллом при нанесении его на само образование и его корень несколько раз в сутки;
- спиртовая настойка цветов одуванчика – смазывать несколько раз в день до полного исчезновения;
- смесь кашицы из выдавленного чеснока с любым кремом или сливочным маслом наносится на папилломы в виде компресса на 2-3 часа.
Важно! Перед использованием любого средства народной медицины необходимо проконсультироваться с врачом!
Удаление папиллом хирургическими методами
Современная медицина предлагает различные эффективные методики хирургического удаления папиллом:
- лазеротерапия – эффективность достигает 90%, но существует риск рецидивов, и раны долго заживают;
- криотерапия – высокая эффективность, но процедура требует высокой точности, чтобы не затронуть здоровые ткани;
- удаление химическими препаратами сейчас использует редко из-за невысокой эффективности и риска поражения слизистых.
Удалять папилломы стоит при:
- значительном эстетическом дискомфорте,
- высоком риске травмирования,
- вероятности перерождения в злокачественные новообразования.
Удалять папилломы следует только в медицинском учреждении по рекомендации врача.
Что делать, если повреждена папиллома
Травмирование папилломы опасно риском инфицирования раны и ускорением процесса роста новых образований.
При случайном повреждении папилломы необходимо обработать место травмы асептическим средством и наложить на рану бактерицидный лейкопластырь. По возможности следует проконсультироваться со специалистом.
Лучшее лечение — профилактика
Основной метод защиты от ВПЧ – своевременная вакцинация (видео 1). Вакцинация во всех развитых странах проводится девочкам, начиная с 9-11 лет, а, например, в США и Канаде прививка делается и мальчикам для снижения числа носителей вируса.
Видео 1. Как работает вакцина против ВПЧ. Источник: WHO Regional Office for Europe
В России вакцинация от ВПЧ не является обязательной и не входит в Национальный календарь прививок, однако она рекомендована Союзом педиатров России. Понимая важность борьбы с распространением ВПЧ, многие регионы выделяют средства на бесплатную вакцинацию девочек.
Важно! Наиболее эффективной вакцинация является до начала половой жизни. Хотя вакцину можно получить в любое время, она сможет защитить только от тех типов ВПЧ, с которыми человек еще не сталкивался.
Вакцины от ВПЧ прошли множество клинических испытаний и доказали свою высокую эффективность и полную безопасность. В них содержатся только белки вирусной оболочки, служащие антигенами для клеток иммунитета. Риск развития рака шейки матки после вакцинации снижается более чем на 90%.
Заключение
ВПЧ – крайне распространенная инфекция, во многих случаях существенно снижающая качество жизни. Несмотря на отсутствие лекарств от вируса, избежать заболевания поможет своевременная вакцинация и серьезное отношение к методам защиты от инфекции при половых контактах.
Читайте также:

