Как изменится концентрация мочевины в крови при гепатите
Обновлено: 24.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Моча – биологическая жидкость, которая может отражать состояние организма, а ее показатели – свидетельствовать о заболеваниях различных органов и систем.
Во многих случаях даже визуальная оценка мочи позволяет сделать предположения о возможных патологических процессах, протекающих в организме.
Особенно это касается распространенных почечных заболеваний (пиелонефрит, гломерулонефрит), диагностировать которые врач может, в основном ориентируясь на результаты анализа мочи.
Объем мочи, выделенной в течение суток, может служить показателем работы не только мочевыделительной, но и сердечно-сосудистой системы.
В норме за сутки человек выделяет от 1,5 до 2 л мочи. Однако эта величина – усредненный показатель, и после однократного измерения объема суточной мочи нельзя с уверенностью говорить о каком-либо заболевании. Например, после потребления большого количества жидкости и белковых продуктов выработка мочи увеличится, и наоборот, если в организм поступает мало жидкости или много соли – уменьшится. Объем мочи сокращается при физических нагрузках, когда жидкость выводится с потом. Повышение температуры тела, диарея, рвота также приводят к снижению выделения мочи. Количество выделяемой мочи меняется в течение суток: возрастает в утренние и дневные часы и уменьшается в вечерние и ночные вследствие снижения давления крови и уменьшения фильтрации жидкости почками.
- полиурия – повышенное количество выделенной мочи (более 2000 мл в сутки);
- олигурия – пониженное количество выделенной мочи (менее 500 мл в сутки);
- анурия – суточное выделение мочи менее 50 мл.
Полиурия отмечается при хронических заболеваниях почек, сахарном и несахарном диабете, гиперпаратиреозе и т. д.
Олигурия наблюдается при заболеваниях почек (пиелонефрит, гломерулонефрит), а также при уменьшении просвета или обтурации мочевыводящих путей камнем или опухолью. Олигурия также возникает при массивной кровопотере, интоксикации, голодании, обширных ожогах, резком снижении артериального давления.
При задержке мочеиспускания почки работают полноценно, но выход мочи из мочевого пузыря затруднен у мужчин из-за сжатия мочеиспускательного канала увеличенной простатой при ее воспалении или опухоли,


переливании несовместимой крови, отравлении ядами, сепсисе, шоке. В ряде случаев анурия может быть связана с нарушением оттока мочи из-за камней, сдавления мочеточников опухолью, случайной перевязки или пересечения мочеточников при операциях. Длительная анурия ведет к уремии – отравлению организма вредными веществами, которые должны выводиться с мочой.
Моча здорового человека имеет светло-желтый цвет. Если человек потребляет много жидкости, моча светлеет, при недостатке воды становится интенсивно-желтого цвета.
Моча меняет цвет в зависимости от продуктов и напитков, потребляемых человеком. Свекла окрашивает мочу в розовый цвет, морковь – в оранжевый. На цвет мочи влияют и некоторые лекарства. Насыщенно-желтый цвет моча приобретает от рибофлавина, нитроксолина, красноватый – от аминофеназона, фениндиона и больших доз ацетилсалициловой кислоты, оранжевый – от фуразидина, нитрофурантоина, рифампицина, темно-коричневый – от метронидазола.
Цвет мочи – хороший индикатор обмена веществ, поэтому его изменение может служить признаком некоторых заболеваний.
Темно-желтый, почти коричневый цвет может указывать на повышенное содержание билирубина, что происходит при гепатитах, циррозе, желчнокаменной болезни, при массивном разрушении эритроцитов (после перенесенных инфекций, осложнений при переливании крови, малярии). Мутной буро-красного цвета моча становится при гломерулонефрите. При пиелонефрите моча может изменять цвет от грязно-желтого до розово-желтого, а при почечной колике (мочекаменной болезни), инфаркте почки может приобретать насыщенно-красный цвет.
Прозрачность мочи также входит в число основных параметров в анализе. Свежевыпущенная моча прозрачна, однако ее мутность может свидетельствовать не только о заболеваниях, но и о нарушении гигиенической обработки перед мочеиспусканием. В постоявшей (или несвежей) моче выпадает осадок, который состоит из слизи и солей.
Мутность мочи можно объяснить присутствием солей (фосфатов, оксалатов, уратов) при нарушении обмена веществ, мочекаменной болезни; микроорганизмов, клеток эпителия, лейкоцитов, эритроцитов – при цистите, пиелонефрите; белка – при гломеруло- и пиелонефрите.
Удельный вес мочи здорового человека колеблется в пределах 1010-1020 г/л. Большое количество выпитой воды приводит к снижению удельного веса, при недостаточном поступлении в организм воды, а также при усиленном потоотделении, рвоте, диарее удельный вес мочи повышается. Слабо окрашенная моча чаще имеет низкий удельный вес, интенсивно-желтая – высокий.
Низкий удельный вес указывает на нарушение работы почек, например, при хроническом пиелонефрите или при синдроме Кушинга. Высокий удельный вес мочи обусловлен большим содержанием в ней растворенных и нерастворенных веществ: белка при остром гломерулонефрите, глюкозы при сахарном диабете, лейкоцитов и эритроцитов при цистите и воспалительных заболеваниях, солей при мочекаменной болезни, а также отмечается при нарушении питьевого режима и обезвоживании. Часто высокий удельный вес мочи бывает следствием применения высоких доз препаратов, выводимых с мочой (антибиотики и др.).
Если моча имеет резкий запах нашатыря, это может служить признаком обезвоживания, пиелонефрита, цистита. Запах несвежей рыбы возникает при воспалительных и инфекционных заболеваниях мочеполового тракта. Моча пахнет ацетоном при осложнении течения сахарного диабета (тревожный симптом диабетической комы).
Неприятный запах в сочетании с пенистостью мочи может указывать на наличие в ней белка, что требует обязательной консультации уролога.
У здорового человека при полноценном питании моча имеет слабокислую реакцию. Если в диете преобладают те или иные продукты, реакция мочи может сдвигаться в кислую или щелочную сторону.
При употреблении преимущественно мясной пищи и других богатых белками веществ реакция мочи становится кислой; растительная пища дает щелочную реакцию.
Заболевания тоже меняют кислотно-щелочной баланс. При высокой температуре, диабете, голодании рН мочи становится кислой; при циститах, гематурии, рвоте, раке мочевого пузыря и почек, повышении уровня гормонов паращитовидных желез – щелочной.
Заметив постоянные изменения цвета, запаха, количества мочи, необходимо в первую очередь посетить терапевта.
Врач на основании осмотра и жалоб пациента дает направления на соответствующие анализы. Только после получения результатов анализов мочи и крови решается вопрос о дальнейших консультациях. При наличии в моче белка, эритроцитов, лейкоцитов и цилиндров необходим визит к нефрологу или урологу, при повышенном удельном весе и обнаружении в моче глюкозы – к эндокринологу.
В первую очередь следует обратить внимание на питьевой режим, диету, соотнести изменения в моче с употребляемыми лекарственными препаратами.
Основные показатели мочи: цвет, плотность, реакцию, наличие глюкозы, лейкоцитов, эритроцитов и клеток эпителия определяют с помощью общего анализа мочи.
Обследованы 22 ребенка в возрасте 12-16 лет, больных хроническим вирусным гепатитом В (12 человек со 2-й стадией хронизации процесса и 10 – с 3-й стадией), и 30 практически здоровых детей того же возраста, у которых изучали биохимические показатели крови (общий белок, альбумины, мочевина, общий холестерин, глюкоза, общий билирубин, аминотрансферазы, щелочная фосфатаза, β-липопротеиды, проба Вельтмана). Установлено, что биохимические показатели крови детей со 2-й и 3-й стадиями хронизации гепатита B достаточно типичны для этого заболевания и подтверждают наличие у них тяжелых функциональных поражений печени. Эти поражения проявляются в развитии печеночных синдромов, преимущественно, цитолитического, свидетельством развития которого, в первую очередь, является повышение в крови его индикаторов – аминотрансфераз и щелочной фосфатазы. Выраженность синдрома усиливается с усугублением стадии хронизации гепатита В.

1. Арямкина, О.Л. Хроническая HBV- и HCV-инфекция и рак печени: клинико-эпидемиологические и дифференциально-диагностические параллели / О.Л. Арямкина // Эпидемиология и инфекционные болезни. – 2006. – № 2. – С. 36–39.
2. Булыгин, В.Г. Особенности метаболизма в клетках печени у детей в зависимости от стадии хронизации вирусного гепатита В / В.Г. Булыгин, Г.В. Булыгин // Якутский медицинский журнал. – 2013. – № 3(43). – С. 21–23.
3. Булыгин, В.Г. Структурно-метаболические параметры ткани печени и показатели системы гемостаза у детей при хроническом гепатите В / В.Г. Булыгин, В.А. Дударев, Г.В. Булыгин // Сибирское медицинское обозрение. – 2013. – № 5. – С. 38–43.
4. Бышевский, А.Ш. Биохимия для врача / А.Ш. Бышевский, О.А. Терсенов. – Екатеринбург: Уральский рабочий, 1994. – 384 с.
5. Гунякова, В.К. Вирусный гепатит В у детей: клинико-эпидемиологические и социальные аспекты / В.К. Гунякова // Российский педиатрический журнал. – 2005. – № 3. – С. 21–26.
6. Иванов, В.Г. Клиническая информативность лабораторных показателей в патологии печени / В.Г. Иванов, Н.Г. Наумова. – Ижевск, 2005. – 56 с.
7. Реброва, О.Ю. Статистический анализ медицинских данных. Применение пакета прикладных программ Statistica / О.Ю. Реброва. – М.: Медиасфера, 2002. – 312 с.
8. Серов, В.В. Морфологические критерии оценки этиологии, степени активности и стадии процесса при вирусных хронических гепатитах В и С. / В.В. Серов, Л.О. Севергина // Архив патологии. – 1996. – № 4. – С. 61–64.
9. Тихонова, Е.П. Метаболические основы иммунореактивности при парентеральных гепатитах В и С / Е.П. Тихонова, Г.В. Булыгин. – Новосибирск: Наука, 2003. – 148 с.
10. Шахгильдян, И.В. Хронические вирусные гепатиты в Российской Федерации / И.В. Шахгильдян, А.А. Ясинский, М.И. Михайлов и др. // Клинико-эпидемиологические и этно-экологические проблемы заболеваний органов пищеварения: материалы восьмой Восточно-Сибирской гастроэнтерологической конференции с международным участием и Красноярской краевой гастроэнтерологической конф., 17–18 апреля 2008 г. – Красноярск, 2008. – С. 246–253.
Хронический вирусный гепатит В на сегодняшний день является одной из наиболее актуальных проблем инфекционной патологии и гепатологии (как во всем мире, так и в Российской Федерации), в связи с широкой распространенностью, тяжестью течения заболевания и его последствий [1, 10]. Особенно остро стоит этот вопрос для педиатрической практики, так как является одним из важнейших факторов детской инвалидизации [5].
Исследования, проведенные нами ранее, позволили изучить различные элементы патогенеза хронического гепатита В у детей [2, 3], но вопросов, связанных с объяснением механизмов его развития и течения, остается достаточно много.
Повреждение и регенерация ткани печени, изменения ее функционального состояния при хронических гепатитах в значительной степени зависит от интенсивности и направленности реакций метаболизма [9]. Сравнение на разных стадиях хронизации вирусного гепатита B биохимических показателей крови [4], отражающих, в числе прочего, и функциональные возможности печени при этой патологии [6], позволят уточнить механизмы развития и некоторые элементы патогенеза указанного заболевания. В доступной литературе сведения об исследованиях подобного рода у детей практически отсутствуют.
Цель исследования: определение биохимических показателей крови у детей, больных хроническим вирусным гепатитом В, и выявление зависимости этих параметров от стадии хронизации заболевания.
Материалы и методы исследования
Функциональное состояние обменных процессов обследованных больных детей характеризовалось следующими биохимическими показателями: концентрацией в крови общего белка, альбуминов, мочевины, общего холестерина, глюкозы, общего билирубина, активностью аминотрансфераз (АлАТ и АсАТ) и щелочной фосфатазы, содержанием β-липопротеидов, пробой Вельтмана.
Контрольная группа состояла из 30 практически здоровых детей того же возраста, у которых исследовались аналогичные биохимические показатели крови.
Полученные данные обработаны методами статистического анализа, используемыми в биологии и медицине, с применением пакета прикладных программ Statistica 6,0 и соответствующих рекомендаций [7]. В таблицах представлены среднегрупповые показатели (М), ошибки средних (m), достоверность непараметрического U-критерия Манна-Уитни для различий между показателями групп (р), результаты однофакторного дисперсионного анализа.
Результаты исследования и их обсуждение
Сравнение среднегрупповых значений биохимических показателей больных детей с соответствующими показателями детей из контрольной группы показало наличие многих изменений оцениваемых параметров, зависящих от стадии хронизации гепатита B (табл. 1).
Биохимические показатели крови здоровых детей и больных детей с разными стадиями хронизации вирусного гепатита В (M±m)
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Напоминаем вам, что самостоятельная интерпретация результатов недопустима, приведенная ниже информация носит исключительно справочный характер.
Мочевина в крови: показания к назначению, правила подготовки к сдаче анализа, расшифровка результатов и показатели нормы.
Показания к назначению исследования
Мочевина в крови синтезируется в печени из аммиака и диоксида углерода, переносится кровью в почки, там фильтруется через сосудистый клубочек, а затем выделяется с мочой. Мочевина является осмотически активным веществом, поэтому ее накопление приводит к отекам тканей паренхиматозных органов (печени, почек, легких, селезенки, поджелудочной железы, щитовидной железы), миокарда, центральной нервной системы, подкожной клетчатки. Увеличение концентрации мочевины в несколько раз относительно нормы, сопровождающееся, как правило, выраженным клиническим синдромом интоксикации, называется уремией.

Очень часто на фоне заболеваний почек одновременно с увеличением концентрации мочевины в крови ее содержание в моче уменьшается (снижение функции почек приводит к увеличению мочевины в крови).
Исследование назначают при ишемической болезни сердца, системных заболеваний соединительной ткани (ревматоидном артрите, ревматизме, системной склеродермии и т.д.), артериальной гипертензии (независимо от длительности ее существования), при выявлении отклонений в общем анализе мочи во время скринингового исследования, болезни печени, сопровождающейся нарушением ее функции (гепатите, циррозе), при подозрении на воспалительные или инфекционные заболевания почек, заболевания желудочно-кишечного тракта, а также перед лекарственной терапией и во время нее, перед госпитализацией пациента из-за острого заболевания, после сеансов диализа для оценки их эффективности.
Концентрация мочевины в крови характеризует:
- состояние выделительной функции почек, то есть их способность выводить с мочой ненужные организму вещества;
- состояние мышечной ткани (в результате распада белка в мышцах образуется мочевина);
- функцию печени, где аммиак преобразуется в мочевину.
Подготовка к процедуре
Рекомендуется сдавать кровь на исследование утром, натощак (после 12-часового голодания).
В течение 24 часов до взятия крови необходимо воздержаться от интенсивных физических нагрузок, приема алкоголя.
За час до исследования не следует курить.
Желательно утренний прием лекарственных средств выполнить после взятия крови (если это возможно).
Уменьшить количество мясных продуктов в рационе питания за 2-3 дня до исследования.
Не следует перед сдачей крови осуществлять следующие процедуры: инъекции, пункции, общий массаж тела, эндоскопию, биопсию, ЭКГ, рентгеновское обследование, особенно с введением контрастного вещества, диализ.
Если все же была незначительная физическая нагрузка в день исследования, нужно отдохнуть не менее 30 минут перед сдачей крови.
Синонимы: Диамид угольной кислоты; Карбамид; Мочевина в крови; Азот мочевины. Urea nitrogen; Urea; Blood Urea Nitrogen (BUN); Urea; Plasma Urea. Краткая характеристика аналита Мочевина Мочевина является основным азотсодержащим продуктом катаболизма белков и аминокислот в организме человека. .
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Напоминаем вам, что самостоятельная интерпретация результатов недопустима, приведенная ниже информация носит исключительно справочный характер
Мочевая кислота в крови : показания к назначению, правила подготовки к сдаче анализа, расшифровка результатов и показатели нормы.
Показания для назначения исследования
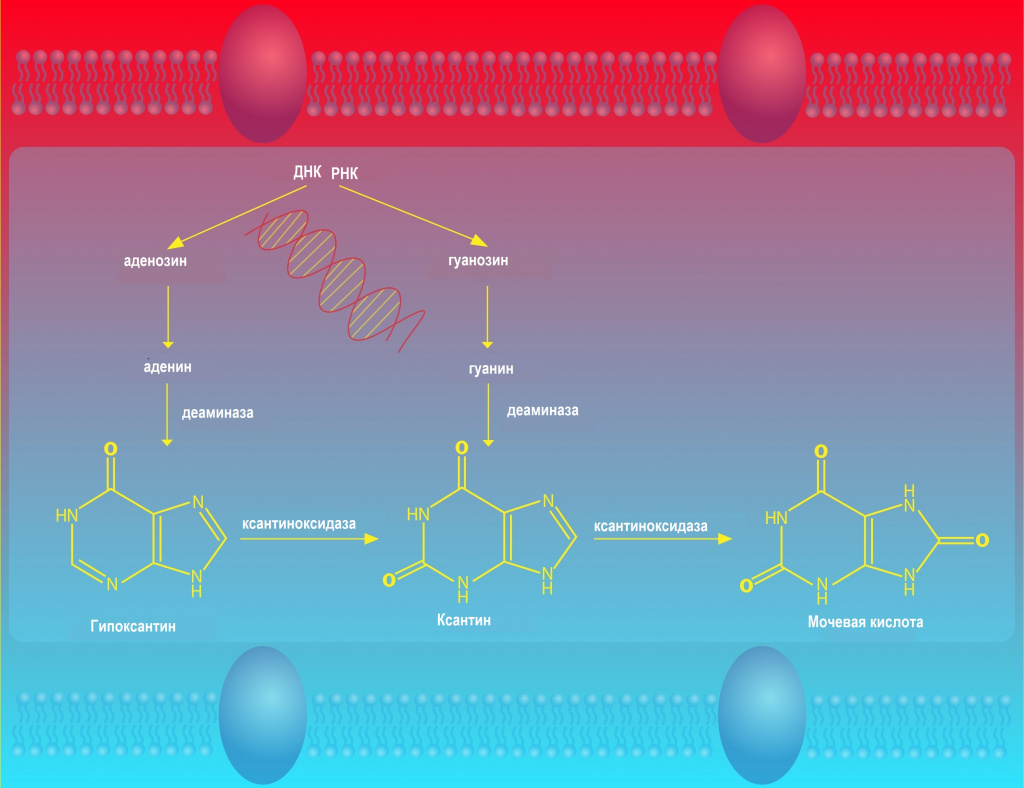
Мочевая кислота – это продукт обмена пуриновых оснований, входящих в состав сложных белков нуклеопротеидов.
Предшественниками мочевой кислоты являются пурины (гуанин и ксантин - составные части нуклеиновых кислот ДНК и РНК), которые образуются эндогенно или поступают с пищей, а также пуриновые нуклеозиды, из которых образованы аденозинтрифосфат (АТФ) и подобные соединения. Под влиянием ферментов в клетках тканей нуклеиновые кислоты распадаются.
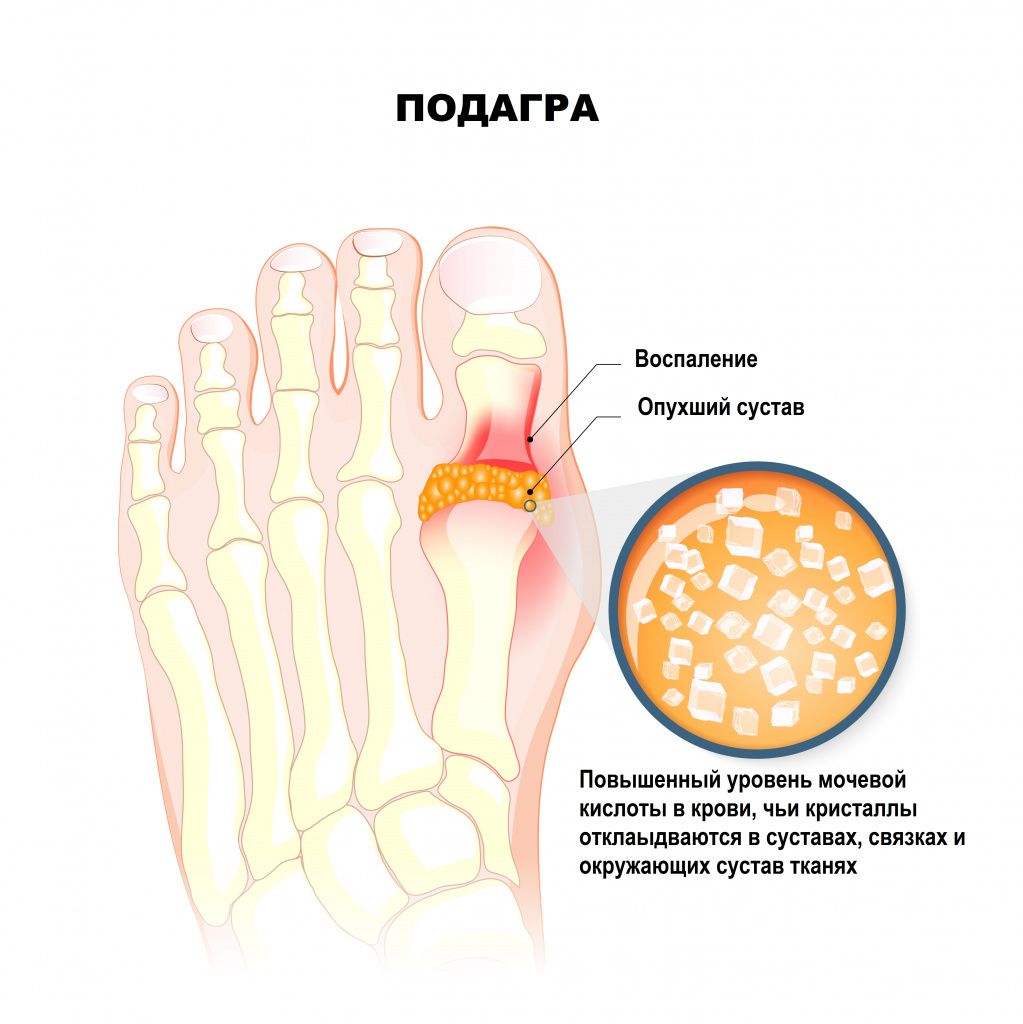
Мочевая кислота синтезируется главным образом в печени. В сыворотке крови она присутствует в виде соли натрия (урата) в концентрации, близкой к насыщению, и плохо растворима в воде. При превышении пороговой концентрации соли натрия могут кристаллизоваться. Чем выше сывороточный уровень мочевой кислоты, тем выше риск развития такого заболевания как подагра.
Образование кристаллов моноурата натрия происходит при концентрации мочевой кислоты в сыворотке крови выше 420 мкмоль/л. В некоторых случаях формирование кристаллов возможно и при более низком уровне (360 мкмоль/л).
Отложение кристаллов происходит в суставные и/или околосуставные ткани, почки и другие органы в виде тофусов (лат. tofus — пористый камень). Чаще всего болезнь поражает большой палец ноги, стопу, лодыжку, колено, пальцы рук, запястье и локоть, но может затрагивать любой сустав. Отложение кристаллов моноурата натрия в синовиальной жидкости и близлежащих тканях запускает каскад иммунных реакций. Наличие в суставах и окружающих тканях кристаллов моноурата натрия вызывают хронический воспалительный процесс.
Две трети мочевой кислоты выделяется почками. Одна треть мочевой кислоты под воздействием кишечных бактерий метаболизируется в кишечнике. Обычно процессы синтеза и выделения мочевой кислоты сбалансированы.
Повышение мочевой кислоты в крови может происходить по нескольким причинам:
- при снижении выделения мочевой кислоты с мочой из-за нарушения функции почек, уменьшения объема внеклеточной жидкости, под влиянием алкоголя и некоторых лекарственных средств, голодания и др.);
- при повышении ее продукции в организме:
- при чрезмерном поступлении пуринов с пищей (пурины в большом количестве содержатся в жирном мясе, печени, почках, мясных экстрактах, сухом вине, пиве и др.);
- при повышенном распаде клеток печени при хроническом алкоголизме, гемобластозах, парапротеинемиях, хроническом гемолизе, проведении противоопухолевой терапии.
![Подагра.jpg]()
Таким образом, показаниями для назначения анализа на уровень мочевой кислоты являются следующие заболевания и состояния:- первичная подагра;
- вторичная подагра, возникшая на фоне болезней с избыточным образованием мочевой кислоты или нарушающие ее выведение:
- острые инфекционные заболевания (пневмония, рожистое воспаление, туберкулез и др.),
- заболевания печени и желчевыводящих путей,
- сахарный диабет с ацидозом,
- псориаз, экзема, крапивница,
- заболевания почек,
- острая алкогольная интоксикация,
- лимфопролиферативные заболевания, лейкозы.в
Подготовка к процедуре
Накануне исследования нужно придерживаться стандартной диеты без избыточного употребления пищи, богатой белками и пуринами.
Исключить повышенные психоэмоциональные и физические нагрузки (спортивные тренировки), прием алкоголя.
Срок исполнения
1 рабочий день - указанный срок не включает день взятия биоматериала.
Что может повлиять на результат
- К повышению мочевой кислоты в сыворотке крови может привести прием следующих лекарственных препаратов: тиазидных диуретиков, анаболических стероидов, никотиновой кислоты, эпинефрина, кофеина, витамина С, бета-адреноблокаторов, фуросемида, кальцитриола, этакриновой кислоты, циклоспоринов, цисплатина, аспаргиназы, клопидогрела, диклофенака, ибупрофена, изониазида, этамбутола, индометацина, пироксикама.
- К понижению мочевой кислоты в сыворотке крови может привести прием аллопуринола, амлодипина, верапамила, хлорпротиксена, винбластина, метотрексата, глюкокортикоидов, имурана, варфарина, леводопы, метилдопы, контрастных веществ, спиронолактона, азатиопринэстрогенов.
Мочевая кислота (в крови) (Uric acid)
Единицы измерения: мкмоль/л.
Альтернативные единицы измерения: мг/дл.
Коэффициент пересчета: мг/дл х 59,5 => мкмоль/л.
Интерпретация результатов исследования содержит информацию для лечащего врача и не является диагнозом. Информацию из этого раздела нельзя использовать для самодиагностики и самолечения. Точный диагноз ставит врач, используя как результаты данного обследования, так и нужную информацию из других источников: анамнеза, результатов других обследований и т. д.
Нормальные показатели
Расшифровка показателейСодержание мочевой кислоты в сыворотке крови зависит от возраста и пола человека. Уровень мочевой кислоты начинает расти во время полового созревания и достигает значений взрослых. У мужчин уровень мочевой кислоты довольно стабильный на протяжении всей жизни и составляет 210-420 мкмоль/л. У женщин репродуктивного возраста более низкий уровень мочевой кислоты обусловлен защитной функцией эстрогенов и составляет 150–350 мкмоль/л. Уровень повышается в период менопаузы, поэтому гиперурикемия у женщин может развиваться в возрасте около 50 лет.
В соответствии с Рекомендациями Европейской антиревматической лиги (European League Against Rheumatism — EULAR) по диагностике и лечению подагры (2006, 2016) гиперурикемией считают уровень мочевой кислоты в сыворотке крови ≥360 мкмоль/л (6 мг/дл). Именно такой уровень повышает риск развития подагры у мужчин в 4 раза и в 17 раз у женщин. Стабильная сывороточная концентрация мочевой кислоты ≤360 мкмоль/л (6 мг/дл) является условием для растворения кристаллов и предупреждения их образования.
Что значат пониженные результаты
Пониженные показатели уровня мочевой кислоты в крови определяются при следующих заболеваниях и состояниях:
- Болезнь Коновалова-Вильсона (врожденное нарушение метаболизма меди, приводящее к тяжелейшим поражениям центральной нервной системы и внутренних органов.).
- Синдром Фанкони (снижение канальцевой реабсорбции мочевой кислоты из-за дефекта развития канальцев почек).
- Прием аллопуринола, рентгеноконтрастных средств, глюкокортикоидов, азатиоприна.
- Ксантинурия – наследственная болезнь, обусловленная недостаточностью ксантиоксидазы и характеризующаяся рецидивирующей гематурией и болями в поясничной области.
- Болезнь Ходжкина - лимфогранулематоз, злокачественное заболевание лимфоидной ткани.
- Низкопуриновая диета.
Что значат повышенные результаты
Повышенные показатели уровня мочевой кислоты в крови определяются при следующих заболеваниях и состояниях:
- Подагра.
- Синдром Леша-Нихана (генетически обусловленная недостаточность фермента гипоксантин-гуанин фосфорибозил-трансферазы - ГГФТ).
- Болезни крови:
- лейкозы,
- миеломная болезнь,
- лимфома,
- полицитемия,
- B12-дефицитная анемия.
- акромегалия,
- сахарный диабет,
- гипопаратиреоз.
- поликистоз почек,
- почечная недостаточность.
Дополнительное обследование при отклонении от нормы
Для постановки диагноза, а также для контроля качества лечения врачом-терапевтом или ревматологом могут быть рекомендованы дополнительные исследования:
-
Выявление кристаллов моноурата натрия в синовиальной жидкости или тофусах.
Нарушение обмена пуриновых оснований в организме при подагре приводит к повышению содержания мочевой кислоты в крови и синовиальной жидкости. Острый приступ подагрического артрита сопровождается кристаллизацией солей с образованием кристаллов моноурата натрия. Прямое обнаружение кристаллов возможн.
Изменения анализов при хроническом гепатите, холецистите и холангите
Хронический гепатит может быть этиологически связан с вирусами гепатитов В, С, D, с токсическим воздействием на печень различных веществ, в том числе лекарственных препаратов, с аутоиммунными процессами и другими факторами. В зависимости от этиологии, степени активности и фазы хронического гепатита лабораторные исследования выявляют различный спектр и выраженность изменений функции печени и других лабораторных тестов.
1. Общий анализ крови: характерны умеренное ускорение СОЭ, лимфоцитоз.
2. Биохимические исследования: повышение активности АЛТ и/или ACT, диспротеинемия за счет гипоальбуминемии и повышения уровня гамма-глобулинов, умеренное (до 2-3 норм) —общего билирубина за счет связанной и в меньшей степени — свободной фракции, активности щелочной фосфатазы,3. Серологические исследования позволяют подтвердить или исключить хронические вирусные гепатиты, определить фазу репликации вирусов.
4. Иммунологические исследования выявляют снижение числа Т-лимфоцитов, Т-супрессоров, повышение Т-хелперов, повышение концентрации иммуноглобулинов.
5. Синдром холестаза проявляется повышением активности щелочной фосфатазы, холестерина, b-липопротеидов, у-глютамилтрансферазы, конъюгированной фракции билирубина.Изменения анализов при желчекаменной болезни
1. Общий анализ крови — возможны лейкоцитоз, повышение СОЭ.
2. Анализ мочи — билирубинурия.
3. Биохимические исследования: при камнях общего желчного протока и подпеченочной желтухе — повышение содержания общего билирубина в основном за счет свободной фракции, повышение активности щелочной фосфатазы, холестерина, b-липопротеидов, со временем — умеренное повышение активности АЛТ и/или ACT.![анализы при гепатите]()
Изменения анализов при обострении холецистита
1. Общий анализ крови: лейкоцитоз со сдвигом формулы влево, повышение СОЭ.
2. Анализ мочи: повышение уробилина до определяемых количеств, возможно появление желчных пигментов (при билирубинемии и повышении содержания свободной фракции).
3. Биохимические исследования: умеренная гипербилирубинемия, признаки воспалительной реакции (повышение серомукоида, сиаловых кислот, С-реактивный белок), со временем — умеренное повышение активности АЛТ и ACT.Изменения анализов при холангите
1. Общий анализ крови: лейкоцитоз, сдвиг лекоцитарной формулы влево, токсическая зернистость нейтрофилов, повышение СОЭ.
2. Анализ мочи: билирубинурия, признаки сопутствующих изменений функции почек, поджелудочной железы (повышение или снижение диастазы).
3. Биохимические исследования: гипербилирубинемия за счет обеих фракций, признаки воспаления — повышение сиаловых кислот, серомукоида, а- и /или у-глобулинов, признаки цитолиза — повышение активности АЛТ, ACT, биохимическая симптоматика холестаза, нарушения функции поджелудочной железы (повышение амилазы).Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.Читайте также: