Как лечить описторхоз если есть гепатит
Обновлено: 24.04.2024
Хронический холецистит — воспалительное заболевание желчного пузыря, сочетающееся с функциональными нарушениями и изменениями физико-химических свойств желчи.
Хронический холецистит — воспалительное заболевание желчного пузыря, сочетающееся с функциональными нарушениями (дискинезиями желчного пузыря и сфинктерного аппарата желчевыводящих путей) и изменениями физико-химических свойств желчи (дисхолией).
По данным различных авторов, больные хроническим холециститом составляют 17–19%, в индустриально развитых странах — до 20%.
Классификация
Согласно МКБ-10 выделяют:
Клиника
В клинике преобладает болевой синдром, который возникает в области правого подреберья, реже — в подложечной области. Боль иррадиирует в правую лопатку, ключицу, плечевой сустав, имеет ноющий характер, продолжается в течение многих часов, дней, иногда недель. Нередко на этом фоне возникает острая схваткообразная боль, обусловленная обострением воспаления в желчном пузыре. Возникновение боли и ее усиление чаще связано с нарушением диеты, физическим напряжением, охлаждением, интеркуррентной инфекцией. Обострению болевого приступа обычно сопутствуют повышение температуры тела, тошнота, рвота, отрыжка, понос или чередование поносов и запоров, вздутие живота, чувство горечи во рту.
Рвота — необязательный симптом хронического бескаменного холецистита и наряду с другими диспепсическими расстройствами (тошнота, отрыжка горечью или постоянный горький вкус во рту) может быть связана не только с основным заболеванием, но и с сопутствующей патологией — гастритом, панкреатитом, перидуоденитом, гепатитом. Часто в рвотных массах обнаруживают примесь желчи, при этом они окрашиваются в зеленый или желто-зеленый цвет.
Наблюдаются вялость, раздражительность, нарушение сна. Преходящая желтушная окраска склер и кожных покровов может наблюдаться в связи с затруднением оттока желчи из-за скопления слизи, эпителия или паразитов (в частности, лямблий) в холедохе.
При пальпации живота у больных хроническим холециститом определяются следующие симптомы.
Симптом Кера — в области проекции желчного пузыря, расположенной у места пересечения наружного края правой прямой мышцы живота с краем ложных ребер, появляется болезненность при глубокой пальпации во время вдоха.
Симптом Грекова–Ортнера–Рашбы — болезненность при поколачивании ребром кисти по правой реберной дуге.
Симптом Мерфи — осторожное, мягкое введение руки в зону желчного пузыря, и при глубоком вдохе пальпирующая рука вызывает резкую болезненность.
Симптом Мюсси — болезненность при надавливании на диафрагмальный нерв между ножками грудинно-ключично-сосцевидной мышцы справа.
Инструментальные и клинико-биохимические исследования
При хроническом холецистите в фазе обострения повышается СОЭ, возрастает количество лейкоцитов со сдвигом формулы влево, эозинофилия.
К рентгенологическим методам исследования относят холеграфию, которую проводят после перорального или внутривенного введения контрастного вещества. На снимках выявляются симптомы поражения желчного пузыря: удлинение, извитость, неравномерность заполнения (фрагментированность) пузырного протока, его перегибы.
В последние годы стали использовать комплексную методику, в которую, кроме холеграфии, включают холецистохолангиографию, ультразвуковое и радионуклидное сканирование, компьютерную томографию, лапароскопию. В ряде случаев по особым показаниям проводят лапароскопическую холецистографию. Применение этого метода позволяет просмотреть различные отделы желчного пузыря, отметить степень его наполнения, наличие спаек и сращений, деформаций, состояние стенки.
К неинвазивным методам исследования желчевыводящих путей относят ультразвуковое исследование (УЗИ).
УЗИ не имеет противопоказаний и может применяться в тех случаях, когда рентгенологическое исследование не может быть проведено: в острую фазу заболевания, при повышенной чувствительности к контрастным веществам, беременности, печеночной недостаточности, обструкции магистральных желчных путей или пузырного протока. УЗИ позволяет не только установить отсутствие конкрементов, но и оценить сократительную способность и состояние стенки желчного пузыря (утолщение, склерозирование).
Лечение
Режим
В период выраженного обострения больных нужно госпитализировать. При сильном болевом синдроме, особенно возникшем впервые или осложнившемся механической желтухой, угрозе развития деструктивного холецистита больных следует направлять в хирургическое отделение. При легком течении заболевания лечение проводят амбулаторно.
В период обострения больному рекомендуется постельный режим в течение 7–10 дней. Очень важно состояние психоэмоционального комфорта, особенно при гипертонической дискинезии желчевыводящих путей. При гипокинетической дискинезии постельный режим не рекомендуется.
Питание
В фазе обострения в первые 1–2 дня назначается питье теплой жидкости (некрепкий сладкий чай, соки из фруктов и ягод, разведенные водой, отвар шиповника, минеральная вода без газа) небольшими порциями до 6 стаканов в день, несколько сухариков. По мере улучшения состояния назначается в ограниченном количестве протертая пища: слизистые супы (овсяный, рисовый, манный), каши (манная, овсяная, рисовая), кисели, желе, муссы. Далее включается нежирный творог, нежирная отварная рыба, протертое мясо, белые сухари. Пища принимается 5–6 раз в день.
Многие специалисты рекомендуют в периоде обострения хронического холецистита 1–2 разгрузочных дня. Например:
После купирования обострения назначается диета № 5. Она содержит нормальное количество белков (90–100 г); жиров (80–100 г), около 50% жиров составляют растительные масла; углеводов (400 г), энергетическая ценность 2500–2900 ккал.
Питание дробное (небольшими порциями) и частое (5–6 раз в сутки), что способствует лучшему оттоку желчи.
При хронических холециститах полезны растительные жиры, масла. Они богаты полиненасыщенными жирными кислотами, фосфолипидами, витамином Е. Полиненасыщенные жирные кислоты (ПНЖК) (арахидоновая, линолевая) входят в состав клеточных мембран, способствуют нормализации обмена холестерина, участвуют в синтезе простагландинов, которые разжижают желчь, повышают сократительную способность желчного пузыря. Растительные жиры особенно важны при застое желчи.
Установлено антилитогенное свойство диеты, богатой растительной клетчаткой (яблоки, морковь, арбуз, дыня, помидоры). Целесообразно добавлять к пище пшеничные отруби — до 30 г в сутки. Их обдают кипятком, запаривают; затем жидкость сливают, разбухшие отруби добавляют в блюда по 1–2 столовых ложки 3 раза в день. Курс лечения — 4–6 недель. Овощи, фрукты, отруби способствуют отхождению желчи, уменьшают содержание в ней холестерина, снижают вероятность образования камней.
При гипертонусе желчного пузыря для уменьшения тонуса гладкой мускулатуры назначается диета, богатая магнием (пшеничная и гречневая каши, пшеничные отруби, пшено, хлеб, овощи).
Больным хроническим холециститом не рекомендуются продукты, оказывающие раздражающее действие на печень: мясные бульоны, животные жиры (кроме сливочного масла), яичные желтки, острые приправы (уксус, перец, горчица, хрен), жареные и тушеные блюда, изделия из сдобного теста. Запрещаются алкогольные напитки и пиво.
Купирование болевого синдрома в периоде обострения
При интенсивных болях в правом подреберье, тошноте и повторной рвоте назначают периферические М-холинолитики: 1 мл 0,1% раствора Атропина сульфата или 1 мл 0,2% раствора Платифиллина п/к. Они оказывают и противорвотное действие, уменьшают секрецию поджелудочной железы, кислото- и ферментообразование в желудке.
После купирования интенсивных болей препараты могут быть назначены внутрь: Метацин в дозе 0,004–0,006 г, Платифиллин — по 0,005 г на прием. При наличии противопоказаний можно рекомендовать селективный М-холинолитик Гастроцепин внутрь по 50 мг 2–3 раза в день.
Для купирования боли применяются также миотропные спазмолитики: 2 мл 2% раствора Папаверина гидрохлорида, 2 мл 2% раствора Но-шпы п/к или в/м 2–3 раза в день, 2 мл 0,25% раствора Феникаберана в/м. В начале приступа желчной колики боль может купироваться приемом 0,005 г Нитроглицерина под язык.
При упорных болях используют ненаркотические анальгетики: Анальгин 2 мл 50% раствора в/м или в/в в сочетании с Папаверином гидрохлоридом, Но-шпой и Димедролом; Баралгин 5 мл внутримышечно, Кеторол, Трамал, Триган-Д, Диклофенак. При некупирующихся болях приходится применять наркотические анальгетики: 1 мл 1% раствора Промедола в/м. Не следует применять морфин, т. к. он вызывает спазм сфинктера Одди, препятствует оттоку желчи, провоцирует рвоту. К наркотикам можно добавить 2 мл 0,25% раствора дроперидола в 200–300 мл 5% раствора глюкозы внутривенно капельно, паранефральные новокаиновые блокады.
При наличии у больного гипотонической дискинезии (монотонные тупые, ноющие боли, ощущение тяжести в правом подреберье) холинолитики и спазмолитики не показаны.
В этих случаях можно рекомендовать холекинетики (повышают тонус желчного пузыря, способствуют его опорожнению, уменьшают боль в правом подреберье): растительное масло по 1 столовой ложке 3 раза в день перед едой, ксилит или сорбит по 15–20 г на 1/2 стакана теплой воды 2–3 раза в день, 25% раствор магния сульфата по 1 столовой ложке 2–3 раза в день перед едой.
С этой же целью применяется синтетический гормональный препарат — холецистокинин октапептид (интраназально по 50–100 мкг), он дает и обезболивающий эффект.
При выраженном болевом синдроме у больного с гипотонической дискинезией целесообразно использовать ненаркотические анальгетики, а в дальнейшем — холекинетики.
Регулирующим влиянием на тонус желчевыводящих путей и противорвотным действием обладают метоклопрамид (Церукал) и домперидон (Мотилиум), который можно применять внутрь или в/м по 10 мг 2–3 раза в день.
Антибактериальная терапия (АБТ) в период обострения
АБТ назначается тогда, когда есть основания предполагать бактериальную природу заболевания (лихорадка, лейкоцитоз и др.).
стерилизует желчь и содержимое кишечника (откуда инфекция нередко поступает в желчный пузырь и вызывает воспаление);
Антибактериальные препараты, проникающие в желчь в очень высоких концентрациях
По данным Я. С. Циммермана, наибольшей концентрации в желчи достигают ампициллин и рифампицин. Это антибиотики широкого спектра действия, они оказывают влияние на большинство возбудителей холецистита.
Ампициллин — относится к полусинтетическим пенициллинам, подавляет активность ряда грамотрицательных (кишечная палочка, энтерококки, протей) и грамположительных бактерий (стафилококки и стрептококки). Хорошо проникает в желчные пути даже при холестазе, назначается внутрь по 0,5 г 4 раза в день или в/м по 0,5–1,0 г каждые 6 ч.
Оксациллин — полусинтетический пенициллин, оказывает бактерицидное действие преимущественно на грамположительную флору (стафилококк, стрептококк), но неэффективен в отношении большинства грамотрицательных бактерий. В отличие от пенициллина действует на пенициллиназообразующие стафилококки. Хорошо накапливается в желчи и назначается внутрь по 0,5 г 4–6 раз в день до еды или по 0,5 г 4–6 раз в день внутримышечно.
Оксамп (ампициллин + оксациллин) — препарат бактерицидного действия широкого спектра, подавляет активность пенициллиназообразующих стафилококков. Создает в желчи высокую концентрацию. Назначается по 0,5 г 4 раза в день внутрь или в/м.
Рифампицин — полусинтетический бактерицидный антибиотик широкого спектра действия. Рифампицин не разрушается пенициллиназой, но в отличие от ампициллина не проникает в желчные пути при застойных явлениях в них. Препарат принимается внутрь по 0,15 3 раза в день.
Эритромицин — антибиотик из группы макролидов, активен в отношении грамположительных бактерий, слабо влияет на грамотрицательные микроорганизмы, создает высокие концентрации в желчи. Назначается по 0,25 г 4 раза в день.
Линкомицин — бактериостатический препарат, влияющий на грамположительную флору, в том числе на пенициллиназообразующие стафилококки, и неактивный в отношении грамотрицательных микроорганизмов. Назначается внутрь по 0,5 г 3 раза в день за 1–2 ч до еды или внутримышечно по 2 мл 30% раствора 2–3 раза в день.
Препараты, проникающие в желчь в достаточно высоких концентрациях
Пенициллин (бензилпенициллин-натрий) — бактерицидный препарат, активный в отношении грамположительной флоры и некоторых грамотрицательных кокков, на большинство грамотрицательных микроорганизмов не действует. Не активен в отношении пенициллиназообразующих стафилококков. Назначается в/м по 500 000–1 000 000 ЕД 4 раза в сутки.
Феноксиметилпенициллин — назначается внутрь по 0,25 г 6 раз в сутки до еды.
Тетрациклины — обладают бактериостатическим действием как на грамположительную, так и на грамотрицательную флору. Назначаются внутрь по 0,25 г 4 раза в день.
Высокоэффективны полусинтетические производные тетрациклина. Метациклин принимают в капсулах по 0,3 г 2 раза в день. Доксициклин назначается внутрь в 1-й день по 0,1 г 2 раза в день, затем по 0,1 г 1 раз в день.
Антибиотики группы цефалоспоринов
Применяются цефалоспорины I поколения — цефалоридин (Цепорин), цефалотин (Кефлин), цефазолин (Кефзол); II поколения — цефалексин (Цепорекс), цефуроксим (Кетоцеф), цефамандол (Мандол); III поколения — цефотаксим (Клафоран), цефтриаксон (Лонгацеф), цефтазидим (Фортум).
Препараты I поколения угнетают большинство стафилококков, стрептококков, многие штаммы кишечной палочки, протея.
Цефалоспорины II поколения обладают более широким спектром действия на грамотрицательные бактерии, угнетают резистентные к препаратам I поколения кишечные палочки, различные энтеробактерии.
Еще более широким спектром действия обладают цефалоспорины III поколения, они подавляют, кроме перечисленных бактерий, сальмонеллы, шигеллы.
Кефзол — вводится в/м или в/в по 0,5–1 г каждые 8 ч. Цепорин — вводится в/м по 0,5–1 г каждые 8 ч. Клафоран — вводится в/м или в/в по 2 г 2 раза в день.
Препараты фторхинолонов
Обладают бактерицидными свойствами, препараты широкого спектра действия, достаточно хорошо проникающие в желчь. Назначаются при тяжелой инфекции желчевыводящих путей.
Абактал (пефлоксацин) — назначается внутрь по 0,4 г 2 раза в день во время еды или в/в капельно — 5 мл (0,4 г) в 250 мл 5% раствора глюкозы.
Таривид (офлоксацин) — назначается по 0,2 г 2 раза в день.
Ципролет (ципрофлоксацин) — назначается по 0,5 г 2 раза в день.
Производные нитрофурана
Подавляют как грамположительные, так и грамотрицательные микроорганизмы. Концентрация Фурадонина в желчи в 200 раз превосходит его содержание в сыворотке крови; Фурадонин подавляет также патогенную флору в желудочно-кишечном тракте, действует на лямблии. Фурадонин и Фуразолидон назначают по 0,1–0,15 г 3–4 раза в день после еды.
Хлорофиллипт
Это препарат, содержащий смесь хлорофиллов, находящихся в листьях эвкалипта, подавляет грамположительные и грамотрицательные микроорганизмы, в том числе и пенициллиназообразующие стафилококки. Назначается по 20–25 капель 1% спиртового раствора 3 раза в день.
При обострении хронического холецистита лечение антибактериальными средствами проводится в течение 7–10 дней.
Антибактериальные средства целесообразно сочетать с желчегонными препаратами, оказывающими бактерицидное и противовоспалительное действие (Циквалон по 0,1 г 3–4 раза в день перед едой; Никодин по 0,5 г 3–4 раза в день перед едой).
При обнаружении в желчи паразитов проводится антипаразитарная терапия. При наличии описторхоза, фасциолеза, клонорхоза наряду с эритромицином или Фуразолидоном назначают Хлоксил (по 2 г в виде порошка в 1/2 стакана молока через каждые 10 мин 3–5 раз в течение 2 дней подряд; проводят 2 курса с интервалами 4–6 месяцев).
При обнаружении стронгилоидоза, трихоцефалеза, анкилостомидоза проводится лечение Вермоксом — по 1 таблетке 2–3 раза в день в течение 3 дней, повторный курс назначается через 2–4 недели, применяется также Комбантрин по 0,25 г 1 раз в день в течение 3 дней.
При обнаружении лямблий в желчи проводится антилямблиозная терапия одним из следующих препаратов: Фуразолидон по 0,15 г 3–4 раза в день в течение 5–7 дней; Фазижин по 2 г на прием однократно; Трихопол (метронидазол) по 0,25 г 3 раза в день после еды в течение 5–7 дней; Макмирор по 0,4 г 2 раза в день в течение 7 дней.
Применение желчегонных средств
Классификация желчегонных средств (Н. П. Скакун, А. Я. Губергриц, 1972):
Препараты, стимулирующие желчеобразовательную функцию печени (т. е. стимулирующие образование печенью желчи) — истинные желчегонные (холеретики):

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Описторхоз - паразитарное заболевание, обусловленное печеночными трематодами, поражающими гепатобилиарную систему и поджелудочную железу. Характеризуется полиморфизмом клинических проявлений и хроническим течением.

[1], [2], [3], [4], [5], [6]
Как развивается описторхозный гепатит?
После попадания в ЖКТ человека метацеркарии проникают в желчные протоки, желчный пузырь и протоки поджелудочной железы. Описторхисы обнаруживаются во внутрипеченочных желчных ходах у 100% инвазированных, в желчном пузыре - у 60, в поджелудочной железе - у 36%.
Проникшие в гепатобилиарную систему метацеркарии достигают половой зрелости через 3-4 нед и затем начинают откладывать яйца.
Различают острый описторхоз (от нескольких дней до 4-8 нед), связанный с миграцией личинок паразита и развитием токсикоаллергического синдрома на метаболиты, вызываемые личинками, и хронический описторхоз (продолжается 15-25 лет).
Ведущим фактором патогенеза в острой фазе описторхоза становится совокупность развивающихся аллергических реакций немедленного и замедленного типа, возникающих в результате сенсибилизации организма человека продуктами обмена и распада описторхисов и поврежденными паразитами собственными тканями. Кроме того, описторхисы механически повреждают стенки желчевыводящих путей и панкреатических протоков. Скопления паразитов, их яиц, слизи, слущенного эпителия в протоках гепатопанкреатической системы создают препятствие для оттока желчи и панкреатического секрета. Стаз желчи способствует возникновению вторичной инфекции, чьи возбудители проникают в организм восходящим (через желчные пути) и нисходящим (гематогенным) путями.
Морфология описторхозного гепатита
Наиболее выраженные морфологические изменения при описторхозе происходят в печени и внугрипеченочных желчных протоках.
Макроскопически: печень увеличена в размерах, с кожистым передним краем, имеет спайки с диафрагмой, субкапсулярные холангиоэктазы.
Микроскопически выявляются различные дистрофические, атрофические изменения в паренхиме, изредка - очаги некроза. В наибольшей степени поражены гепатоциты, расположенные вблизи желчных протоков. Нарушения в ядерном аппарате и органеллах гепатоцитов обнаруживаются на ультрамикросконическом и цитогенетическом уровне в виде грубых деструктивных изменений органелл, вплоть до лизиса и некроза. Желчные протоки имеют утолщенные стенки и неравномерной ширины просветы, содержат описторхисы; характерны цилиндрические или мешковидные холангиоэктазы, продуктивный холангит с пролиферацией эпителия протоков, сопровождающиеся формированием альвеолярно-тубулярных структур, чьи клетки богаты слизью с высоким содержанием мукополисахаридов. Параллельно с пролиферацией клеток эпителия желчных протоков разрастается окружающая их соединительная ткань, что приводит к значительному утолщению стенок протоков.
Внутрипеченочные холангиоэктазы чаще всего располагаются на висцеральной поверхности левой доли печени подкапсулярно, просвечивая в виде белесоватых извитых полос.
Нина, добрый день. Подскажите пожалуйста, сегодня набирая пиобактериофаг комплексный в шприц и не вынимая из бутылочки, видимо под давлением, из шприца набранного уже, в бутылочку обратно фаг стал литься. В результате этого не испортится ли фаг теперь? То есть получается шприц находился в бутылке, но из него в бутылку 1 мл обратно поступил.
( фаг пью от escherichia coli лактозонегативные 8 степень, чувствительна к нему)


Здравствуйте!
Если находят самих описторх или их яйца, лечение проводится.
Лечение провести желательно, наличие гельминта в организме пользы не приносит
Сам описторхоз может приводить к застою желчи с такими исходами.
Обычные желчегонные не помогут, при лечении описторхоза они применяются, но без антипаразитарных препаров от гельминта не избавиться.
Ирина, как же быть , если в связи с короновирусом,стационары этим сейчас не занимаются. Можно же как то с этим справлятся и помочь организму без травли?


Ирина, урсосан желчь делает текучей? То есть, если она застойная, возможно ли, что плохой текучести? Верно? Чтобы она хорошо текла, урсосан делает её именно текучей ?

Именно текучей, он уменьшает концентрацию токсичных желчных кислот, при длительном приеме может даже растворять холестериновые желчные камни.
Паразитарные заболевания печени – группа разнородных болезней, вызываемых паразитами и гельминтами. Самые распространенные паразитозы печени: аскаридоз, эхинококкоз, амебиаз, описторхоз и др. К общим симптомам относят истощение, дистрофические изменения кожи и волос, повышенную утомляемость, нарушения сна, неприятный запах изо рта. В диагностике используют дуоденальное зондирование, исследование дуоденального содержимого, анализ кала на яйца гельминтов, УЗИ, КТ, сцинтиграфию печени. Лечение консервативное, заключающееся в назначении антипаразитарного препарата (специфического либо широкого спектра действия), либо оперативное.
Общие сведения
Паразитарные заболевания печени вызываются протозоозами и глистными инвазиями. Всемирная организация здравоохранения считает, что не менее 25% населения Земли заражено теми или иными паразитами. Паразитозы и гельминтозы занимают четвертое место среди заболеваний, приносящих наибольший вред здоровью человека. На данный момент не существует исследований, которые бы отражали истинную заболеваемость паразитарными болезнями и гельминтозами в России. По мнению экспертов в области инфекционных заболеваний и гастроэнтерологии, паразитарные инвазии могут быть выявлены не менее чем у двадцати миллионов россиян. Учитывая тот факт, что паразиты и глисты могут персистировать в организме долгие годы, заболевание нередко накладывает отпечаток на всю жизнь: вызывает задержку роста и развития в детском возрасте, ухудшает умственные способности школьников, провоцирует снижение работоспособности и активности взрослого населения.
Причины паразитарных заболеваний печени
Все паразитарные заболевания печени возникают либо при протозойном инфицировании, либо в результате глистной инвазии. Поражение печени в этой ситуации выступает одним из проявлений генерализованной инфекции. Среди протозойных инфекций печень чаще всего поражается при токсоплазмозе, амебиазе, лейшманиозе, малярии. Гельминтозы представлены нематодозами, цестодозами, трематодозами. Нематодозы вызываются круглыми червями (аскаридоз, стронгилоидоз, токсокароз, трихинеллез); трематодозы – сосальщиками (фасциолез, клонорхоз, описторхоз); цестодозы – ленточными глистами (альвеококкоз, эхинококкоз).
Разнообразие клинических проявлений паразитарных заболеваний печени обусловлены не только видом паразита либо гельминта, но и их жизненным циклом, местом внедрения в организм, локализацией различных жизненных форм, реакцией иммунитета на возбудителя.
Сосальщики обычно локализуются в желчевыводящих протоках, желчном пузыре. Присосками сосальщиков повреждается эпителий протоков, в которых образуются кисты, воспалительная реакция, формируется холангит и холестаз. При фасциолезе личинки с током крови проникают в ткань печени, затем мигрируют в желчевыводящие пути и там превращаются в половозрелого паразита. В дальнейшем гельминты повреждают ткань печени, формируя микроскопические гнойники в паренхиме и желчных ходах. Схожий патогенез заболевания имеет и аскаридоз.
При эхинококкозе и амебиазе в печени формируются объемные образования. Шистосомозы приводят к фиброзированию паренхимы печени. Заражение малярийным плазмодием, трипаносомами, шистосомами приводит к значительному увеличению размеров печени, воспалительному процессу, печеночной недостаточности.
Главную роль в поражении печеночной паренхимы играют патологические иммунные реакции. Паразиты и гельминты выделяют антигены, которые провоцируют избыточные иммунные реакции, приводящие к значительному поражению клеток и микрососудов печени. Личинки и взрослые особи глистов, находящиеся в ткани печени, выделяют ряд ферментов, повреждающих гепатоциты и стимулирующих синтез фибрина. Хроническое персистирование паразитов рано или поздно приводит к фиброзированию печени, хронической печеночной недостаточности. Ниже рассмотрены основные виды паразитарных заболеваний печени, встречающиеся в России.
Виды паразитарных заболеваний печени
Эхинококкоз печени
Эхинококкоз занимает ведущее место среди всех паразитарных заболеваний печени. В подавляющем большинстве случаев поражается правая половина печени, практически у половины пациентов эхинококковых кист несколько. У людей эхинококкоз печени может быть гидатидным (личиночная стадия, кистозная форма, человек является промежуточным хозяином) и альвеококковым. Основным хозяином являются псовые, в организме которых эхинококк созревает, а его терминальные членики с огромным количеством яиц попадают в окружающую среду, вызывая заражение человека фекально-оральным либо контактным путем. Попадая в желудок, оболочка яиц растворяется и гельминты проникают через стенку желудка или кишечника в кровь. С током крови возбудители мигрируют в печень, а затем и в другие органы, формируя в них кисты (изначально – около 1 мм диаметром). Эхинококковая киста печени имеет две оболочки, внутренняя продуцирует жидкую составляющую кисты, образует дочерние пузыри. Наружная оболочка может кальцифицироваться, содержимое ее может нагнаиваться. Кисты огромных размеров сдавливают паренхиму печени и сосуды, желчевыводящие пути.
Гидатидный эхинококкоз. В первые годы после заражения эхинококкоз может никак не проявляться. Первые клинические проявления обычно возникают по достижению кистой больших размеров – боли в правом боку, тошнота и рвота, слабость, исхудание, хроническая диарея, аллергические высыпания на коже, ломкость волос. Размеры печени увеличиваются, при поверхностном расположении кисты ее можно даже пропальпировать. Желтуха развивается только при сдавлении кистой протоков печени. Возможен прорыв кистозного образования в брюшную или грудную полость, сопровождающийся сильной болью, анафилактическим шоком (реакция на всасывание содержимого кисты). Нагнаивание содержимого кисты сопровождается болезненностью печени, лихорадкой, ухудшением общего состояния.
Диагностика эхинококкоза включает сбор анамнеза (контакт с собакой), пальпацию печени и выявление эхинококковой кисты. Специфическим методом диагностики является реакция Казони (положительна в 85% случаев), латекс-агглютинации (90%). Визуализировать паразита помогут УЗИ печени и желчного пузыря, ангиография чревного ствола, МРТ печени и желчевыводящих путей, статическая сцинтиграфия печени, диагностическая лапароскопия.
Лечение только оперативное. Производится иссечение эхинококковых кист печени, предварительно в кисту вводят формалин и отсасывают ее содержимое. Полость кисты ушивают наглухо. В последующем может сформироваться непаразитарная киста, гнойник. При маленьких размерах и краевом положении кисты возможна резекция печени вместе с кистой.
Альвеолярный эхинококкоз. Является более редкой формой паразитарного заболевания печени, вызываемого эхинококком. Возбудитель альвеококкоза отличается своей личиночной стадией. Заражение происходит при обработке шкур основного хозяина (лисы и др.), употреблении зараженных продуктов. Особенностью альвеококкоза является образование множества мелких кист, которые инфильтрируют паренхиму печени, плотно прилегая друг к другу и образуя опухолевидный узел в ткани печени. Пузырьки паразита способны прорастать в паренхиму печени, сосуды, желчные пути, соседние органы. В центре очага альвеококкоза формируется некроз, в дальнейшем альвеококковый очаг может обызвествляться. Дифференцировать заболевание следует с раком печени, циррозом печени.
Клиническая картина альвеококкоза сходна с гидатидной формой заболевания, однако имеет большую частоту механической желтухи. Лечение альвеококкоза печени имеет определенные особенности. Проведение операции затруднено инфильтративным ростом паразитов, прорастанием сосудов, желчных путей, круглой связки печени. Обычно операция назначается при значительном поражении печени, нагноении и прорыве кист. Чаще всего производится частичная резекция печени, оставшиеся кисты обрабатываются химиопрепаратами или формалином, подвергаются криодеструкции.
Аскаридоз печени и желчных путей
На сегодняшний день аскаридоз печени встречается достаточно редко. Человек заражается при употреблении в пищу зараженных яйцами аскарид продуктов. Попадая в кишечник, возбудители через кишечную стенку проникают в кровеносное русло, с током крови попадают в печень. В печени из-за персистирования паразитов формируются некрозы, микроабсцессы. В дальнейшем возбудители могут мигрировать по организму, попадая в другие органы и системы, а в кишечнике превращаясь в половозрелые формы.
Основными проявлениями аскаридоза являются холангиты, холестаз, абсцессы печени. Специфических симптомов аскаридоза не существует. Диагноз аскаридоза печени устанавливается на основании обнаружения аскарид и их яиц в рвотных массах, кале; также возможна визуализация гельминтов при УЗИ, КТ печени.
Лечение аскаридоза желчевыводящих путей только хирургическое. Применение противоаскаридозных средств при закупорке желчных путей противопоказано, так как приводит к кратковременной активизации паразитов и их дальнейшему проникновению в желчные пути и паренхиму печени. Для уточнения степени поражения протоков во время операции проводят РХПГ. Для профилактики персистирования аскаридоза, образования конкрементов желательно провести холецистэктомию. В послеоперационном периоде по дренажам вводят антиаскаридозные препараты для уничтожения оставшихся гельминтов.
Описторхоз печени
Данное паразитарное заболевание печени встречается достаточно редко, заражение человека происходит через сырую рыбу, зараженные водоемы. Размножение гельминта в желчных путях приводит к их расширению. Ткань печени становится очень плотной, расширенные внутрипеченочные протоки видны сквозь капсулу печени. Персистирование инвазии приводит к утолщению стенок желчных путей, формированию грубых рубцовых изменений вокруг них, которые напоминают цирроз печени, часто приводят к перфорации желчных протоков и перитониту. Закупорка желчных ходов благоприятствует застою и воспалительным изменениям в них. У пациентов с описторхозом часто в будущем развивает рак печени.
Описторхоз, как и другие паразитарные заболевания печени, не имеет специфической клиники. Частыми проявлениями являются увеличение и уплотнение печени, боли в правом подреберье, жидкий стул. В случае присоединения инфекции пациента беспокоят лихорадка, озноб, липкий пот.
Диагноз ставится на основании выявления особей и яиц гельминтов в кале и дуоденальном соке, полученном при зондировании. Лечение описторхоза печени хирургическое, заключается в дренировании протоков, введении антипаразитарных препаратов в дренажи.
Амебиаз печени
Заболевание часто встречается в тропических странах. Характеризуется преимущественным поражением толстого кишечника, диссеминацией возбудителя в паренхиматозные органы. Цисты амеб попадают в организм человека с зараженной водой, фруктами и овощами, зеленью.
Амебы вызывают образование язв в кишечнике, через которые возбудители попадают в кровоток, а затем в печень, приводя к формированию абсцессов печени примерно в 10% случаев. Особенность амебных абсцессов в том, что они не имеют капсулы, содержат в себе расплавленные ткани, кофейного цвета гной. Состояние пациентов обычно очень тяжелое, печень увеличена и болезненна. Кожные покровы иктерично-серые, сухие.
В диагностике абсцесса печени используют УЗИ гепатобилиарной системы, сцинтиграфию печени, КТ, пункционную биопсию печени (с целью выявления амеб). Лечение амебиаза обычно комплексное: антиамебные, антибактериальные и дезинтоксикационные препараты. Хирургическое лечение проводится при неэффективности консервативных мероприятий, возникновении осложнений.
Прогноз и профилактика паразитарных заболеваний печени
Прогноз при паразитарных заболеваниях печени зависит от многих факторов: длительности паразитарной инвазии, обширности поражения печени, наличия осложнений. При длительном течении паразитарного поражения печени с формированием фиброза, развитием печеночной недостаточности прогноз неблагоприятный.
Профилактика всех паразитарных заболеваний печени заключается в соблюдении правил личной гигиены (мыть руки после контакта с животными, пить только кипяченую воду, тщательно мыть овощи и фрукты перед употреблением в пищу, проводить термическую обработку мяса и рыбы), контроле за состоянием водоемов, из которых производится забор питьевой воды.
Описторхоз – гельминтное заболевание, вызываемое плоскими паразитическими червями класса сосальщиков и протекающее с поражением гепатопанкреатобилиарной системы. Течение описторхоза характеризуется лихорадкой, болями в животе, нарушением аппетита, кожными высыпаниями, желтухой, гепатоспленомегалией, диспепсией, астматическим бронхитом, астеновегетативным синдромом. Диагностика описторхоза основывается на обнаружении яиц описторхисов в дуоденальном содержимом и в кале, результатах серологических реакций, данных биохимического анализа крови, инструментальных исследований (УЗИ, холецистохолангиографии, КТ). Для терапии описторхоза используются противогельминтные (празиквантел, азинокс), желчегонные и ферментные препараты.
МКБ-10
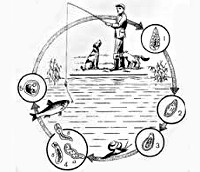
Общие сведения
Описторхоз – внекишечный гельминтоз из группы трематодозов, возбудители которого паразитируют в желчных протоках печени и поджелудочной железе, вызывая полиморфные клинические проявления. Наиболее напряженный очаг описторхоза расположен на территории Западной Сибири, в низовьях р. Иртыш и среднем течении Оби, где инвазированность местного населения приближается к 80-90%. Кроме этого, эндемичными по описторхозу районами служат бассейны рек Волга, Кама, Днепр, Дон, Енисей и др., главным образом, связанные с рыбным промыслом и рыбопереработкой. Наибольшая заболеваемость регистрируется среди лиц в возрасте от 15 до 50 лет, преимущественно мужчин. Опасность описторхоза заключается в том, что при длительном течении он повышает риск развития рака печени и рака поджелудочной железы.

Причины описторхоза
Описторхоз вызывают два вида гельминтов-сосальщиков: Opisthorchis felineus и Opisthorchis viverrini. На территории России распространен возбудитель О. felineus – сибирская или кошачья двуустка. Это плоский гельминт длиной 4–20 мм, шириной 1–4 мм, имеющий ланцетовидное тело, снабженное ротовой и брюшной присосками. Описторхоз, вызываемый O. viverrini встречается в странах Юго-Восточной Азии.
Развитие описторхисов происходит с трехкратной сменой хозяев: первым промежуточным хозяином выступают моллюски, вторым промежуточным - пресноводные рыбы семейства карповых (лещ, сазан, линь, елец, язь, плотва и др.) и окончательным - млекопитающие (кошка, собака, лисица, выдра, песец, соболь, человек), питающиеся рыбой. Окончательные хозяева выделяют яйца с личинками во внешнюю среду вместе с фекалиями. Попав в водоем, яйца заглатываются пресноводными моллюсками рода Codiella, в организме которых претерпевают изменения: сначала из яйца выходит мирацидий, который последовательно превращается в спороцисту, редию и церкария. Хвостатая личинка (церкарий) выходит из тела моллюска и в водоеме прикрепляется к телу карповых рыб, внедряется в соединительную и мышечную ткань, где инцистируется, превращаясь в метацеркарий. Находясь в теле рыб, через 6 недель личинки становятся инвазионными, т. е. приобретают способность вызывать описторхоз у окончательных хозяев.
Заражение человека и животных происходит при употреблении инвазированной, плохо обработанной (сырой, малосольной) рыбы. В ЖКТ окончательного хозяина под действием дуоденального сока капсула и оболочки личинок растворяются, в результате чего метацеркарии мигрируют в общий желчный проток, внутрипеченочные желчные протоки, а также в протоки поджелудочной железы. В гепатопанкреатобилиарной системе через 3–4 недели метацеркарий превращается в зрелого описторхиса, способного продуцировать яйца. Полный цикл развития гельминта от стадии яйца до половозрелой особи длится 4–4,5 месяца. Инвазированность человека описторхисами может варьировать от нескольких единиц до десятков тысяч. В организме окончательного хозяина кошачья двуустка может паразитировать 20-25 лет.
Патогенез описторхоза
Характер и выраженность патологических процессов, характеризующих течение описторхоза, зависят от массивности и длительности инвазии, состояния иммунной системы. В зависимости от этих факторов течение описторхоза может быть стертым или манифестным; легким, среднетяжелым и тяжелым. В патогенезе описторхоза выделяют раннюю (острую) и позднюю (хроническую) стадии.
В острой стадии гельминтоза доминируют токсико-аллергические реакции, развивающиеся в ответ на действие метаболитов паразитов на организм хозяина. Они сопровождаются повышением проницаемости сосудистой стенки, периваскулярным отеком и эозинофильной инфильтрацией стромы различных органов, образованием некротических очагов в паренхиме печени. Повреждение сосальщиками эпителия желчных протоков вызывает гиперплазию бокаловидных клеток, кистозное расширение мелких желчных ходов. При хроническом описторхозе в стенках желчных протоков развивается вялотекущее воспаление, выявляется разрастание соединительной ткани, нередко возникает закупорка гельминтами мелких желчных протоков. Данные процессы приводят к развитию вторичного бактериального холангита, дискинезии желчевыводящих путей, образованию желчных камней, в тяжелых случаях – к циррозу печени и портальной гипертензии. Поражения поджелудочной железы при описторхозе определяются, главным образом, отеком железы и нарушением оттока панкреатического секрета, что сопровождается кистевидным расширением канальцев, пролиферативным каналикулитом и фиброзом органа.
Симптомы описторхоза
Острая фаза описторхоза манифестирует через 2-4 недели после заражения. Легкая форма гельминтоза начинается с внезапного скачка температуры тела до 38°С и последующего сохранения субфебрилитета в течение в течение 1-2-х недель. В это время пациенты испытывают слабость, боли в животе, отмечают неустойчивый характер стула. В периферической крови при легком течении описторхоза выявляется умеренный лейкоцитоз и эозинофилия до 15 - 20%.
Среднетяжелая форма описторхоза протекает с лихорадкой (до 39°С и выше), которая длится около 3-х недель. Характерны миалгии и артралгии, уртикарные кожные высыпания, катар верхних дыхательных путей, увеличение печени и селезенки, рвота, диарея, астматический бронхит. Нарастают лейкоцитоз, эозинофилия до 25 - 60%, повышается СОЭ.
Тяжелые формы острого описторхоза развиваются у 10 - 20% больных и могут протекать по тифоподобному, гастроэнтероколитическому, гепатохолангитическому и респираторному вариантам. Симптоматика тифоподобного варианта описторхоза включает высокую лихорадку, озноб, лимфаденит, полиморфную кожную сыпь, диспепсию. В клинике преобладают явления интоксикации и аллергизации; возможно токсико-аллергическое поражение ЦНС или миокарда. При гастроэнтероколитической форме описторхоза развивается клиническая и патоморфологическая картина гастрита (катарального, эрозивного), гастродуоденита, язвы желудка и двенадцатиперстной кишки, энтероколита. Данные состояния сопровождаются снижением аппетита, тошнотой, болями в эпигастрии и правом подреберье, диареей. В течении гепатохолангитического варианта острого описторхоза превалируют желтуха, гепатоспленомегалия, абдоминальный синдром по типу печеночной колики или опоясывающего характера. Патологические синдромы могут включать в себя гепатит, холангит, холецистит, панкреатит. При вовлечении органов дыхания (респираторном варианте описторхоза) развивается трахеит, астмоидный бронхит, пневмония, плеврит, лихорадка.
Хронический описторхоз чаще всего протекает по типу дискинезии желчных путей, холангиогепатита, холангиохолецистита, желчнокаменной болезни, хронического панкреатита, гастрита, дуоденита. Имеют место признаки астеновегетативного синдрома: слабость, утомляемость, раздражительность, эмоциональная неустойчивость, головная боль, нарушение сна, повышенное потоотделение. Могут развиваться дистрофические изменения миокарда, проявляющиеся болями за грудиной, тахикардией, артериальной гипотонией. Длительное течение хронического описторхоза может осложниться циррозом печени, гнойным холангитом, флегмоной желчного пузыря, желчным перитонитом, первичным раком печени и поджелудочной железы.
Диагностика описторхоза
При проведении диагностики описторхоза учитываются эпидемиологические сведения, указывающие на пребывание пациента в эндемичных очагах, употребление в пищу свежезамороженной, малосоленой, недостаточно термически обработанной рыбы. Характерно изменение биохимических проб печени и ферментов поджелудочной железы - повышение билирубина, трансаминаз, амилазы и липазы. Данные инструментальных исследований (ФГДС, УЗИ гепатодуоденальной зоны и поджелудочной железы, холецистография, КТ, МРТ печени и желчевыводящих путей) обнаруживают признаки гастродуоденита, дискинезии желчевыводящих путей, холецистита, холангита, гепатита, панкреатита.
В целях паразитологического подтверждения описторхоза проводится микроскопическое исследование дуоденального содержимого и кала, в которых обнаруживаются яйца кошачьей двуустки. Для повышения вероятности обнаружения яиц гельминта перед проведением дуоденального зондирования и копроовоскопии целесообразно назначать пациенту тюбажи по Демьянову и желчегонные препараты. Выявить противоописторхозные антитела в сыворотке крови позволяет иммуноферментный анализ. Ввиду полиморфизма клинических симптомов течение острого описторхоза может напоминать вирусный гепатит, пищевую токсикоинфекцию, заболевания тифопаратифозной группы, миграционную фазу аскаридоза и анкилостомидоза.
Лечение описторхоза
Лечение описторхоза осуществляется поэтапно. На первом этапе назначается подготовительная терапия, включающая желчегонные и спазмолитические препараты, блокаторы Н1-гистаминовых рецепторов; по показаниям – короткие курсы антибиотиков. Кроме медикаментозной терапии, проводится физиотерапевтическое лечение (электрофорез сернокислой магнезии, магнитотерапия, микроволновая терапия). Целью подготовительного этапа служит нормализация желчевыделения и оттока желчи, купирование воспалительного процесса в ЖКТ и желчевыводящих путях.
В рамках основного этапа лечения описторхоза назначается противогельминтная химиотерапия. Наибольшую эффективность в уничтожении паразитов доказали празиквантел и его аналоги. После проведения дегельминтизации для эвакуации описторхисов с желчью проводится слепое зондирование, импульсная магнитотерапия, электростимуляция диафрагмального нерва. В случае выраженного токсико-аллергического синдрома требуется назначение антигистаминных препаратов, глюкокортикоидов, инфузионной терапии. Контроль эффективности противопаразитарного лечения предполагает проведение трехкратного исследования фекалий и дуоденального содержимого.
Заключительный этап курса лечения описторхоза направлен на выведение продуктов распада паразитов и восстановления биоценоза кишечника. С этой целью проводятся тюбажи с ксилитом, сорбитом, минеральной водой; назначаются желчегонные и ферментные препараты, гепатопротекторы, сорбенты, пре- и пробиотики.
Прогноз и профилактика описторхоза
При легких и среднетяжелых формах описторхоза прогноз обычно благоприятный, хотя возможны случаи повторной гельминтной инвазии. При возникновении гнойного холецистита и перитонита исход зависит от полноты и скорости оказания хирургической помощи. Прогностически неблагоприятно развитие острой печеночной недостаточности, рака печени, поджелудочной железы или холангиокарциномы.
Действия по предотвращению заражения описторхозом включают лечебно-профилактическую работу (выявление и дегельминтизацию инвазированных), эпидемиологические мероприятия (защиту водоемов от загрязнения фекалиями человека и животных, соблюдение технологии обработки и приготовления рыбы, уничтожение моллюсков), санитарно-просветительную работу (информирование населения).
Читайте также:

