Как облегчить жжение при генитальном герпесе
Обновлено: 19.04.2024
Герпес может возникать на губах, на гениталиях, поражать роговицу глаза, проявляться в виде ветряной оспы, опоясывающего лишая, герпангины и т.д.
Генитальный герпес
Вирус простого герпеса занимает первое место в мире по распространенности среди человеческой популяции среди всех инфекционных вирусных заболеваний. По оценкам ВОЗ, у 13% взрослого населения в организме есть этот вирус. При этом большая часть зараженных не подозревает о заболевании, и продолжает инфицировать тех, кто находится с ними в контакте. Отличительные особенности патологии – пожизненная сохраняемость в организме, разнообразие симптомов и невосприимчивость к терапии. Подробности о проблеме генитального герпеса и о перспективах терапии вы узнаете из нашей статьи.
Герпес: разновидности, лечение и профилактика
Обычно герпесом называют мелкие болезненные пузырьки на губах и лице, появляющиеся при простуде.
Как лечить генитальный герпес?
Генитальный герпес – болезнь, которая передается при половых контактах. Ее возбудитель – вирус простого герпеса второго типа (HSV 1 или 2), но вирус простого герпеса первого типа также может быть причиной герпетических высыпаний в области гениталий и промежности. Чаще всего генитальный герпес не имеет выраженных симптомов между обострениями, но требует постоянного контроля, а в периоды рецидивов – специального лечения.
Генитальный герпес: как жить полноценной жизнью
Герпес — заболевание, которое вызывает неоднозначную реакцию у большинства людей. Кто-то считает, что он есть практически у каждого и бороться с ним бессмысленно, другие убеждают, что от герпеса можно избавиться, главное — найти хорошего врача.
Герпес на губах
Герпес на губах вызван не простудой, а вирусом простого герпеса (ВПГ). Вирус герпеса передается при контакте с инфицированной кожей или биологической жидкостью инфицированного организма. Есть два типа вируса простого герпеса 1 типа и 2 типа. Герпес на губах, как правило, вызван 1 типом вируса. В период размножения герпеса, вирус повреждает кожу. Между повторяющимися высыпаниями на губах герпес прячется внутри нервных клеток, поэтому вирус нельзя полностью вылечить
Герпес у детей
Дети подвержены герпесу так же, как взрослые люди. Для детей характерен первичный герпес. Вирус герпеса, попав в детский организм, остается в нем на всю жизнь, периодически обостряясь.
Генитальный герпес в вопросах и ответах
Считается, что герпетическая инфекция может быть причиной неразвивающейся беременности в 20 процентах, вторичного бесплодия – в 60 процентах, и невынашивания беременности – в 20 процентах случаев.
Диагностика герпеса
Как узнать про инфицирование герпесом? Однажды поселившись в организме, вирус герпеса уже не покидает его, вызывая периодические обострения инфекции.
Опасности герпеса
Герпес-вирусы распространены на Земле очень широко и легко передаются от человека к человеку.
Герпес и беременность
Многих женщин, страдающих рецидивирующим генитальным герпесом, интересует вопрос о том, как их болезнь может отразиться на будущем ребенке.
Герпес
Герпес-вирусы – большое семейство различных вирусов, которые распространены среди людей по всему земному шару. У большинства они ассоциируются с типичными высыпания на коже, губах и во рту. Но герпес также является причиной многих других заболеваний, среди которых ветряная оспа, опоясывающий лишай, цитомегаловирусная инфекция, инфекционный мононуклеоз и синдром хронической усталости.
Беспокоит герпес? Укрепи иммунитет
Гормоны против атопического дерматита: да или нет
Антицитокиновая терапия псориаза
Современные средства и методы общего лечения больных псориазом включают фотохимиотерапию (ФХТ, ПУВА-терапию), метотрексат, циклоспорин А, ароматические ретиноиды, кортикостероиды.
Дерматит
Псориаз: полезные советы для больных и их родственников
Псориаз – заболевание неинфекционной природы, при котором на коже у больного возникают шелушения и красноватые бляшки, покрытые белесыми чешуйками. Современные специалисты склоняются к мнению, что это аутоиммунное заболевание, при котором клетки иммунной системы воспринимают собственные ткани как чужеродные. Псориаз может поражать не только кожные покровы, но и суставы.
Болезнь носит хронический характер, а обострениям могут способствовать сразу несколько факторов, о которых необходимо знать как больным, так и их родственникам, чтобы обеспечить своевременную профилактику. Что же именно следует предпринять? Давайте разбираться.
Что можно и чего нельзя при псориазе
Успешное лечение псориаза во многом зависит от соблюдения диетического режима, который должен быть физиологически полноценным по энергоценности, содержанию жиров и углеводов.
Псориаз: лечение возможно
В 1946 году были впервые описаны симптомы герпеса влагалища у трех пациенток.
Они заразились этим заболеванием от своих половых партнеров.
Отмечались поверхностные эрозии в зоне малых половых губ.
Была поражена и слизистая влагалища.
Эрозии были покрыты желто-серой пленкой.
Они заживали без рубцевания.
В одном из трех описанных случаев произошел рецидив.
Его симптомы были значительно слабее.
Позднее, в 1968 году, было доказано, что генитальный герпес во влагалище может распространиться на шейку матки.
Были описаны случаи тяжелого некротического цервицита.
Диагноз ставился на основании клинической и цитологической картины.
Позднее появились серологические исследования.
Сегодня они находят ограниченное применение, так как эта группа анализов не всегда дает достоверные результаты.
Сегодня при выявлении подозрительных симптомов врач сразу же назначает ПЦР на герпетическую инфекцию.
Поэтому с установлением диагноза больше нет проблем.
Как происходит заражение герпесом во влагалище
Герпес во влагалище появляется в результате заражения герпетической инфекцией.
Она передается при половом акте.
70% случаев патологии обусловлены 2 типом герпеса, 30% случаев – первым (тем, который обычно вызывает появление пузырьков на губах).
У женщины риск заразиться выше, чем у мужчины.
Если супруг является носителем вируса, то риск заражения женщины в течение 1 года составляет 25%.
В то время как мужчины инфицируются от своей супруги лишь с вероятностью 5% за этот же период.
К вирусам герпеса наблюдается перекрестный иммунитет.
Если женщина уже страдает лабиальным герпесом, то риск заражения генитальным снижается на 15%.
Инкубационный период инфекции длится в среднем 6 дней.
Патология имеет высокую распространённость.
Заражены около 25% всех людей.
Они являются носителями генитального герпеса, хотя не всегда страдают от его симптомов.
Среди женщин нетрадиционной сексуальной ориентации частота носительства выше – 45%.
Среди тех, кто практикует проституцию, герпетическая инфекция влагалища и вульвы обнаруживается в 75% случаев.
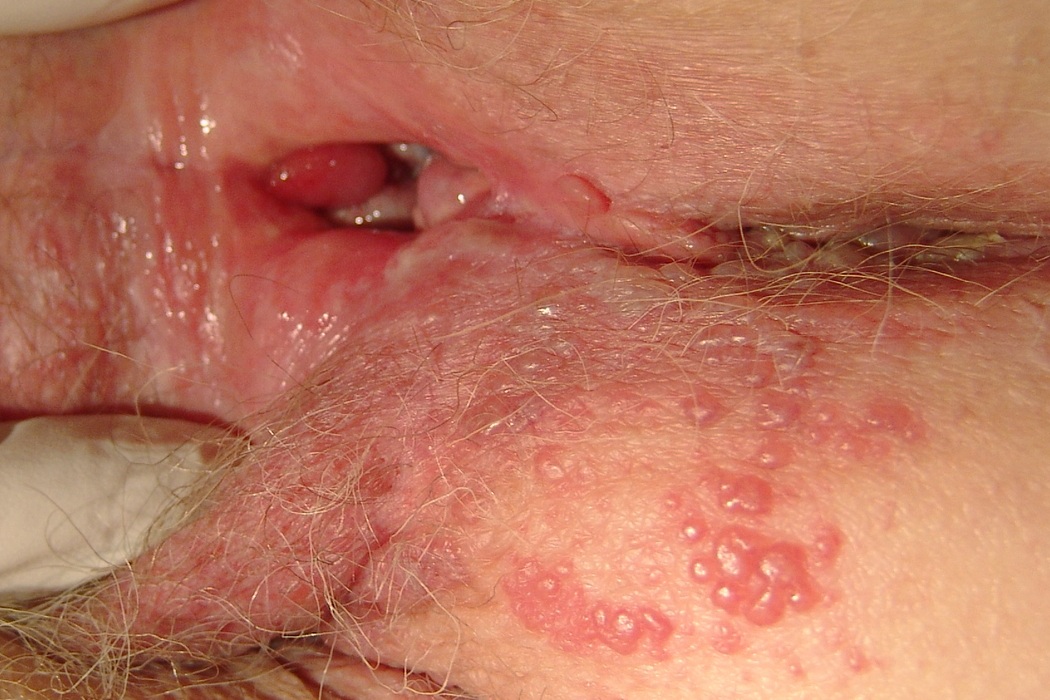
Как выглядит герпес во влагалище
В зоне вульвы и влагалища появляются отдельные или расположенные группами везикулы.
Они расположены на покрасневших участках кожи и слизистой.
В дальнейшем эти воспалительные элементы исчезнут.
Но в случае рецидива могут появляться на том же месте.
Наблюдается увеличение размеров ближайших лимфатических узлов.
Везикулы имеют тенденцию превращаться в эрозии.
Они могут быть покрыты налетом.
Содержимое везикул (пузырьков) очень заразно.
При попадании на рядом расположенные ткани они тоже воспаляются.
Поэтому при герпесе внутри влагалища часто наблюдаются воспалительные элементы, расположенные симметрично на противоположных стенках.
Инфекция передается и другому человеку.
При попадании содержимого везикул на гениталии реципиента риск заражения очень высокий.
Герпес во влагалище сопровождается повышением температуры тела в 60% случаев.
Пузырьки появляются у 90% пациенток.
Экссудация характерна для 67% больных.
У 80% женщин герпес возле влагалища рецидивирует минимум 1 раз в течение жизни.
Лимфаденопатия при герпетической инфекции наблюдается сравнительно нечасто – в 20% случаев.
Симптомы зависят от типа герпеса, который вызвал патологию.
Это может быть 1 или 2 тип герпеса во влагалище.
При втором типе патология часто протекает тяжелее.
Чаще появляются эрозии и отмечается гиперемия у основания пузырьков.
С большей вероятностью возникает воспалительное поражение уретры.
Частые жалобы пациенток, помимо высыпаний:
- бессонница
- нервозность
- недомогание
- головная боль
Герпес во влагалище: течение острой фазы заболевания
Начинается патология с продромального периода.
Появляется жжение и покалывание в тех местах, где в дальнейшем сформируется сыпь.
Пораженное место краснеет, припухает.
Через сутки появляется группа небольших пузырьков.
Они имеют диаметр 2-3 мм.
Изначально содержимое в них прозрачное.

Со временем оно мутнеет.
Может становиться гнойным.
Ещё через несколько дней везикулы спадаются.
Они засыхают, образуя тонкие корочки.
После них остается гиперпигментация или покраснение.
Оно быстро проходит.
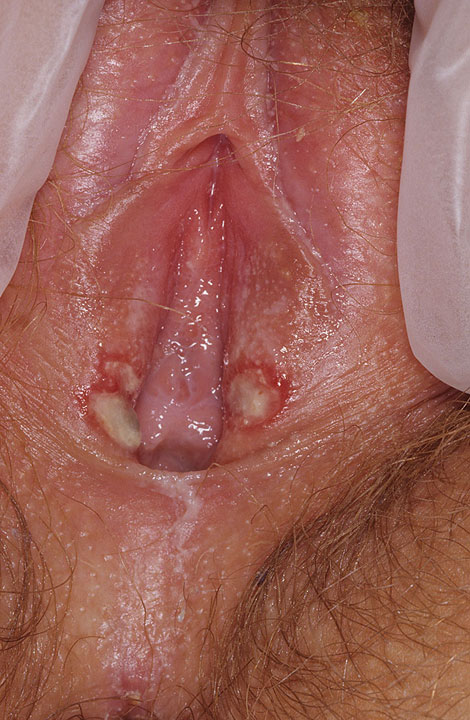
Часто у женщин появляется одновременно герпес на входе во влагалище, в зоне вульвы и клитора, на слизистой вагины и шейки матки.
При расположении пузырьков на влажных участках слизистой они часто лопаются.
Они имеют размеры 0,5-5 см в диаметре.
Глубокими никогда не бывают.
Поэтому рубцов не оставляют.
Такие эрозии не кровоточат.
Они не проникают в ткани более чем на 1 мм.
Исключение составляют случаи, когда присоединяется бактериальная инфекция.
Часто эрозии бывают болезненными.
На осмотре врач может выявлять отечность малых половых губ или слизистой влагалища.
Рецидивы герпеса во влагалище
Перечисленные симптомы развиваются обычно при первичном инфицировании.
Но в дальнейшем возможны рецидивы.
Однажды проникнув в организм, герпес остается здесь навсегда.
Спровоцировать очередное обострение могут:
- снижение иммунитета
- беременность
- переохлаждение
- интоксикация
- тяжелая болезнь
Часто герпес обостряется после заражения пациентки другой половой инфекцией, например, гонореей.
Симптомы в целом такие же.
Но выражены они слабее.
Обычно везикул меньше, они быстрее исчезают.
Не увеличиваются лимфатические узлы.
Нет высокой температуры тела, хотя возможен субфебрилитет.
Герпес влагалища: клиническое течение патологии и прогноз
Герпес влагалища нельзя вылечить полностью.
Но она часто протекает без симптомов.
В первый год после инфицирования обострение возникает у 65% заразившихся.
В дальнейшем у 25% женщин рецидивы будут возникать с частотой 1 раз в год или реже.
Больше 1 раза в год, но не чаще 1 раза в месяц герпес влагалища обостряется у 13% больных.
У 2% пациенток рецидивы происходят чаще 1 раза в месяц.
По тяжести симптомов, возникающих при первичном инфицировании, можно спрогнозировать дальнейшее течение заболевания.
Если признаки были слабо выраженными, без температуры, с минимальным количеством пузырьков, рецидивы будут редкими.
Возможно, герпес влагалища вообще не будет обостряться.
Если патология изначально протекала тяжело, со значительным повышением температуры тела, большим количеством везикул, формированием крупных эрозий, это негативный прогностический признак.
С высокой вероятностью обострения будут частыми и тяжелыми.
Осложнения герпеса во влагалище
У женщин герпес во влагалище может распространяться и на другие органы.
Иногда герпес вызывает воспаление цервикса, матки и придатков.
Риск зависит от:
- вирулентности штамма вируса
- состояния иммунитета
- длительности протекания герпеса влагалища
- выраженности воспаления
При воспалении придатков отмечаются ноющие боли в нижней части живота.
Поражение может быть как одно, так и двухсторонним.
Количество пораженных герпесом органов влияет на выбор схемы терапии.
Различают три степени тяжести герпеса у женщин:
- – поражена только кожа вблизи влагалища.
- – воспаление достигло влагалища.
Может также быть поражен мочеиспускательный канал и шейка матки.
- – патология распространилась на мочевой пузырь, матку, придатки.
Установлено, что герпес повышает риск развития цервикального рака.
Это показывает статистика.
У женщин, зараженных герпетической инфекцией, злокачественные новообразования выявляются чаще.
Герпес во влагалище при беременности
Очень опасен герпес для беременных.
Патология увеличивает риск самопроизвольного аборта.
Возможно инфицирование плода внутриутробно и преждевременные роды.
Иногда происходит задержка развития плода.
Тяжелыми могут быть проявления герпетической инфекции у новорожденных.
У них на 2-3 недели жизни поражаются кожа, глаза, ротовая полость.
В наиболее неблагоприятных случаях возникают энцефалиты или воспаляются внутренние органы.
Для предотвращения заражения плода требуется профилактическая терапия.
Её назначают в последние 4 недели перед родами.

Показания:
- высокая частота рецидивов до беременности – от 6 в год
- инфицирование во время беременности
- хотя бы одно обострение в период беременности
Если первичное заражение или рецидив произошли после 34 недели, это показание к кесареву сечению.
Потому что риск инфицирования без медикаментозной профилактики достигает 50%.
Но он не предотвращает заражение на 100%.
Поэтому новорожденные получают терапию ацикловиром, вне зависимости от имеющихся у них проявлений герпетической инфекции.
Им назначают этот препарат в дозе 30-60 мг в сутки.
Курс длится от 10 дней до 3 недель.
Лечение герпеса во влагалище
Для подавления вируса герпеса существуют специфические противовирусные препараты.
Назначаются лекарственные средства из группы ациклических нуклеозидов.
Вирусы восприимчивы к нему в большинстве случаев.
Устойчивость наблюдается лишь у 3% штаммов вируса простого герпеса.
Чем раньше начато лечение, тем лучше результаты.
Симптомы проходят быстрее.
Тяжесть обострения ниже.
Но при этом ацикловир не влияет на течение болезни в долгосрочной перспективе.
Отдаленных результатов терапии нет.
Если сегодня вы пролечились ацикловиром, это не значит, что через несколько месяцев обострение будет менее выраженным.
Оно действительно может протекать легче, но только в том случае, если вы снова будет принимать ацикловир.
Другие препараты этой группы:

Они имеют такую же эффективность.
И даже обладают преимуществами: биодоступность и продолжительность действия у них выше.
Супрессивная терапия при герпесе влагалища
Супрессивная терапия показана пациентам, которые страдают от частых и тяжелых обострений.
В этом случае целесообразно принимать препараты постоянно.
Назначают обычно валацикловир.
Его принимают по 0,5 г, 1 раз в сутки.
Супрессивная терапия продолжается обычно от 2 до 5 лет.
Её могут продолжить и на более длительный срок.
Например, при герпесе влагалища на фоне ВИЧ-инфекции.
Если же супрессивную терапию отменяют, наблюдаются отсроченные положительные результаты такого лечения.
При длительном использовании препарата вирусная нагрузка уменьшается, обострения становится более редкими и менее тяжелыми.
Супрессивная терапия также позволяет сделать человека незаразным.
Это важно в ситуациях, когда постоянный половой партнер ещё не инфицирован.
При постоянной супрессивной терапии во время полового акта можно не пользоваться презервативом вне периода обострений.
Но по-прежнему нельзя вести интимную жизнь в то время, когда во влагалище имеются высыпания.
Супрессивная терапия может быть ситуационной.
Её назначают не постоянно, а только в те периоды, когда наблюдается высокий риск обострения заболевания.
Например, на фоне тяжелой болезни, при заражении сопутствующими ЗППП или после перенесенной хирургической операции.
После окончания критического периода терапию отменяют.
Возможно также профилактическое эпизодическое лечение при нерегулярной половой жизни.
Если у женщины нет постоянных половых контактов, то для снижения риска заражения партнера валацикловир можно начать принимать за 3 дня до полового акта.

В этом случае отмечается снижение вирусовыделения не менее чем в 100 раз.
Поэтому риск инфицирования значительно снижается.
После полового контакта можно прекращать терапию, вплоть до следующего раза.
Для поддерживающего лечения также используются иммуномодуляторы.
Контроль излеченности герпеса во влагалище
После специфического лечения проводится оценка клинических симптомов.
Лабораторный контроль не требуется.
Потому что герпетическую инфекцию излечить нельзя.
В случае назначения супрессивной терапии результаты её тоже оценивают клинически.
После отмены поддерживающего лечения о его эффективности судят по двум рецидивам.
Оценивают, через какие промежутки времени они произошли, насколько выраженными были симптомы.
По итогам контроля может быть принято решение о возобновлении супрессивной терапии.
Зачем нужна вакцина при герпесе во влагалище
Вакцинацию назначают не с профилактической, а с лечебной целью.
Она показана пациентам с высокой частотой рецидивов герпетической инфекции.
Применяется вакцинация только в период ремиссии.
Используется препарат Витагерпавак.
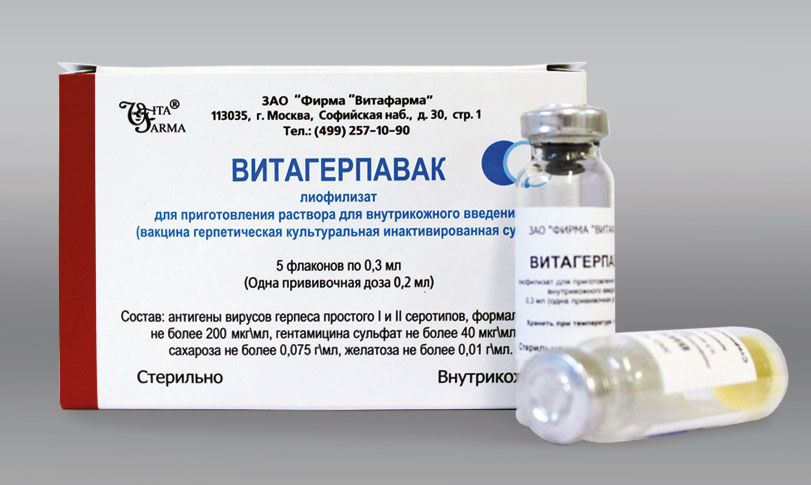
Первая доза назначается через 10 дней после затухания симптомов.
Его вводят внутрикожно в предплечье.
Всего необходимо сделать 5 уколов.
Инъекции выполняются через каждые 7 дней.
Исключение составляют женщины с очень частыми рецидивами герпеса влагалища.
Если болезнь обостряется чаще, чем 1 раз в месяц, введение препарата выполняют с интервалами в 10 дней.
После завершения курса вакцинации следует перерыв на 6 месяцев.
После этого курс повторяют.
Вакцина от герпеса безопасна, так как содержит инактивированный (неживой) вирус.
При этом сохраняются его антигены, что провоцирует иммунную реакцию организма.
Побочных эффектов обычно нет.
Если они есть, то быстро проходят и не доставляют значительного дискомфорта.
Может наблюдаться болезненность и покраснение в месте укола.
Возможно повышение температуры тела в первые сутки.
Противопоказания к введению вакцины:
- острый герпес
- любые другие острые инфекции
- тяжелые соматические заболевания
- рак
- беременность
В день вакцинации и в течение 2-3 дней после неё нельзя употреблять алкоголь.
Ведение половых партнеров при герпесе во влагалище
Половые партнеры не подлежат обязательному лечению.
Но их необходимо обследовать.
Если инфекция выявлена, терапию назначают только в случае клинических проявлений заболевания.
Если инфекция не выявлена:
- партнера информируют о том, что он может заразиться
- рекомендуют безопасный секс с презервативом
Назначенная женщине супрессивная терапия помогает избежать заражения партнера.
Герпес во влагалище: куда обратиться
Для диагностики и лечения герпеса влагалища вы можете обратиться в нашу клинику.

Здесь ведут прием опытные дерматовенерологи и гинекологи.
Они осмотрят вас, проведут дифференциальную диагностику герпеса с другими патологиями.
Затем назначат анализы для подтверждения диагноза.
Обязательно проводятся исследования на сопутствующие инфекции, потому что при герпесе они выявляются очень часто.
Затем подбирается лечение.
Оно направлено на быстрое устранение симптомов заболевания.
В дальнейшем мы подбираем терапию, чтобы предотвратить рецидивы герпеса и уменьшить риск заражения полового партнера.
При появлении герпеса во влагалище обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.
Заболевания зачастую тоже посещают человека парами-тройками, медики в таких случаях называют их коморбидными.

Герпес – генитальная инфекция вирусного происхождения – может сопровождаться привычным, но все также тягостным воспалением мочевого пузыря, циститом.
Существует более сотни видов вируса герпеса.
Возбудитель заболевания внедряется в ДНК или РНК человеческих клеток, вызывая их гибель, перерождение, аутоагрессию.
Какие типы вируса герпеса наиболее распространены
Генитальный герпес вызывается вирусом типа HSV-2.
Первый тип приводит к развитию простого герпеса (например, на губах или крыльях носа).
Вирус HHV 3, Herpes zoster, вызывает опоясывающий лишай, ветрянку.
EBV, четвертый тип, - мононуклеоз, HCMV-5 – цитомегаловирус, HHV-6 – рассеянный склероз, псевдокраснуху и хроническую усталость.
А седьмой и восьмой типы, HHV-7 и HHV-8, - онкологические заболевания.
Цистит может иметь инфекционное и неинфекционное происхождение, в первом случае вызываясь самыми различными инфекционными агентами, от бактерий, простейших и грибков до вирусов.
Герпес и цистит, есть ли между ними взаимосвязь?
Когда герпес вызывает цистит?
В данном случае воспаление мочевого пузыря обусловлено восходящим инфекционным процессом.
Вирус длительное время существует латентно, проходя все стадии развития, включая образование вирионов.
Последние существуют вне клетки и обеспечивают заразность заболевания.
Вирион поднимается по мочеиспускательному каналу в пузырь и внедряется в его слизистую, вызывая воспалительную реакцию.
Инкубационный период герпетической инфекции может быть весьма длительным, от пары дней до нескольких лет.
Герпес может никак не проявляться годами, но, однажды проникнув в организм человека, уже не покидает его в течение всей жизни.

Предрасполагающие факторы развития вторичного инфекционного процесса стимулируют активность вируса, что и приводит к определенной клинической картине заболевания.
Пути заражения генитальным герпесом известны:
- половой путь инфицирования при оральном (при микротравмах и кариозных зубах риск инфицирования повышается), генитальном (особенно поза миссионера) и анальном (наибольшая вероятность заражения) сексе;
- контактно-бытовой, то есть при соприкосновении с кожей источника вирусной инфекции, предметами внешней среды, где вирус герпеса может сохранять жизнеспособность;
- вертикальный путь: в родах естественным путем и при беременности (перинатальное заражение). Микротравмы слизистой и кожи предрасполагают к заражению, осуществляемому при плотном контакте с кожей пациента (герпетические пузырьки или неповрежденная внешне кожа).
У 47% пациентов, инфицированных вирусом герпеса, развивается герпетический цистит как осложнение основного заболевания.
Между моментом заражения и развитием цистита могут пройти месяцы, годы и даже десятилетия.
Предрасполагающие факторы развития герпетического цистита
- женский пол (в связи с анатомически короткой уретрой);
- недавняя катетеризация, бужирование мочеиспускательного канала (микротравмирование слизистой усугубляет воспаление)
- неполное опорожнение мочевого пузыря, в том числе из-за неудачной ВМС (неспецифический цистит усугубляется герпетической инфекцией);
- беременность и послеродовый период (снижение иммунитета); и простатит (в следствие застоя мочи в пузыре);
- иммуносупрессия (лечение аутоиммунных заболеваний, ВИЧ);
- менопауза (из-за сухости и истончения слизистой).
При беременности сопротивляемость инфекциям снижается, а увеличивающаяся матка надавливает на мочевой пузырь, что приводит само по себе к учащению мочеиспускания.

К тому же латентные ИППП активизируются, оттого вероятность получить герпетический цистит увеличивается.
Пациентка может и не знать о наличии у себя вируса герпеса, и заболевание начинается именно с осложнения, в нашем случае – цистита.
Герпес сам по себе является нередким спутником ВИЧ-инфекции, воспаление развивается быстро и приобретает рецидивирующее течение.
Симптомы и признаки герпетического цистита
Клиническая картина цистита, развывшегося в следствие герпеса, не имеет значительных отличий от циститов невирусной этиологии.
Наблюдаются следующие симптомы:
- жгучая боль в финале мочеиспускания;
- ощущение незавершенности процесса при попытке помочиться;
- зуд;
- боли в проекции мочевого пузыря (преимущественно при интерстициальной форме);
- никтурия (пациент больше мочится ночью, чем днем); воспалительного заболевания);
- дизурия (мочеиспускание частое и болезненное);
- гематурия;
- напрасные позывы к мочеиспусканию;
- небольшие эрозии, как находки на цистоскопии.

Клиническая картина генитального герпеса может даже не присутствовать.
Тем не менее определяются следующие симптомы генитального герпеса, в том числе общие с клиникой воспаления мочевого пузыря:
- озноб, астения, лихорадка;
- жгучая боль, зуд и, соответственно, расчесы;
- увеличены лимфоузлы (лимфоаденопатия);
- лимфангиты (воспаление сосудистой стенки лимфангиона) встречаются реже
- пузырьки с прозрачным наполнением в зоне входных ворот инфекции, сменяющиеся мокнущими язвочками;
- боль стреляющая, покалывающая, выраженная, так как инфекционный агент поражает нервные ганглии.
Существуют атипичные формы генитального герпеса, в том числе осложненного циститом.
При присоединении почечной патологии развиваются отеки.
Кажется, в первую очередь человек страдает от неинфекционного заболевания, но обычные методы лечения
На первый план выступает зуд, небольшие светлые выделения, лейкоплакия матки, а наиболее тягостным признаком являются привычные выкидыши.
Клиническая картина развивается почти стандартно, однако клиника быстро прекращается.
Инфекционный процесс продолжает развиваться.
Клинические симптомы проявляются слабо, неуверенно, неубедительно, однако инфекция развивается в полном объеме, незаметно для пациента и окружающих.
Основным симптомом являются хронические тазовые боли.

Герпес поражает нервные ганглии, боль плохо купируется и затихает на фоне лечения вирусной инфекции.
Вышеперечисленные симптомы, в том числе общие для цистита и герпеса, свидетельствуют о желательности проведения диагностического поиска вирусного агента.
Диагностика герпетического цистита
Инфекционные заболевания могут быть точно установлены при помощи различных лабораторных методов.
Наибольшие сложности возникают на первом этапе, когда заболевание манифестирует именно воспалением мочевого пузыря.
Необходимо предположить вирусную природу этого воспаления.
Начинают со сбора анализов мочи и крови.

Назначают проведение иммунограммы, то есть анализа крови, демонстрирующего степень иммунного ответа.
Слишком высокие показатели говорят об аутоиммунном процессе, когда человеческий организм воспринимает часть своих тканей как агрессора, врага.
Слишком низкие показатели говорят о неспособности сопротивляться вирусной инфекции.
Иммуноглобулины А (в норме 1,12±0,16 кЕ/л) при повышении говорят о том, что максимальная острота инфекционного процесса прошла.
Имеются заболевания печени и желчного пузыря, возможно, хронический алкоголизм.
Снижаются показатели при отравлениях, аллергиях, радиационном поражении, аутоиммунных процессах.
Иммуноглобулины М (в норме 1,09±0,24 кЕ/л) при повышении свидетельствуют об острой фазе процесса, возможно, васкулите, глистной инвазии, гепатитах, воспалении миндалин.
Падение показателя говорит, например, о панкреатите.
Иммуноглобулины G (в норме 7,08±0,93 кЕ/л) при повышении говорят о хроническом инфекционном процессе, мононуклеозе или ВИЧ.
Низкие показатели бывают у грудных младенцев, пациентов после трансплантации или радиационного облучения.
Иммуноглобулины E (в норме 76±9 кЕ/л) возрастают при аллергиях, паразитах, некоторых инфекционных болезнях бактериальной природы.

Выявляют по иммунограмме резус-конфликт, ревматические заболевания, бесплодие и несовместимость тканей.
По каким цифрам, то есть показателям, иммунных клеток происходит подбор лечения – это сфера компетенции врача-уролога или венеролога.
Сдать кровь на антитела –это необходимая составляющая диагностического процесса.
Серологические реакции способны подтвердить наличие вируса герпеса, но иногда дают ложные реакции.
Наиболее точным методом диагностики является генетическое исследование: ПЦР (полимеразная цепная реакция) с поверхности слизистой мочевого пузыря.
Выявляют следы ДНК возбудителя в мазках со слизистой или посеве мочи, и на сегодняшний день это – наиболее точный и надежный диагностический метод.
Используют также инструментальные методы исследования, в частности, цистоскопию, то есть осмотр полости мочевого пузыря
Контрольные анализы забираются через 2-4 недели после окончания курса терапии, причем ориентируются больше на данные серологии крови, иммунограмму.
Лечение герпеса и цистита
Длительность курса лечения составляет около месяца.
Цистит требует не только привычных методов борьбы с воспалением, но в первую очередь подавления активности возбудителя.
Этиологическое (противовирусное) и симптоматическое лечение дополняется курсом иммуностимулирующей терапии.
Врач может выбрать инъекции (панавир, ацикловир, фоскавир, циклоферон) или таблетки (валтрекс, алпизарин, ганцикловир, фамвир и другие).

Для улучшения иммунного ответа используют левамизол, тималин, интерферон, настойки элеутеррококка, женшеня, эхиноцеи.
Помимо назначения лекарств, применяют инстилляции мочевого пузыря, физиотерапевтическое лечение
Врач может купировать проявления цистита и герпеса, но полностью уничтожить вирус пока невозможно.
Поэтому следует постоянно придерживаться требований профилактики заражения как окружающих, так и самого себя (реинфицирования).
Эффективность уколов и таблеток от герпеса доказана, если мы говорим об устранении клинических симптомов, но ограничена неспособностью полностью уничтожить вирус герпеса.
Препараты – каждый сам по себе или в сочетании с другими фамсредстами могут давать побочные эффекты:
- астения;
- гриппоподобное состояние;
- аллергические реакции;
- рвота, расстройства стула.
Профилактика заражения партнера или иных членов семьи:
- презервативы;
- заклеивание поврежденной кожи и лечение микротравм;
- своевременная диагностика и лечение;
- дезинфекция предметов общего пользования;
- медикаментозная профилактика после секса (имунофан).
Наиболее активной формой индивидуальной профилактики является иммунизация.
Вакцина против герпеса не способна уничтожить возбудитель, но может помешать заражению и продлить периоды ремиссии.
Куда обращаться при герпетическом цистите
Лечение назначить и проконтролировать способен только специалист.

Самолечение чревато осложнениями, в том числе хронизацией процесса.
Следует обратиться в поликлинику или кожно-венерический диспансер.
Какой врач вам нужен?
Уролог или венеролог будет курировать течение заболевания, но и им может понадобиться консультация инфекциониста.
Важно вовремя обратиться за медицинской помощью и своевременно выполнять все диагностические и профилактические мероприятия.
Для диагностики и лечения герпетического цистита обращайтесь к автору этой статьи – урологу, венерологу в Москве с многолетним опытом работы.

Герпес — заболевание, которое вызывает неоднозначную реакцию у большинства людей. Кто-то считает, что он есть практически у каждого и бороться с ним бессмысленно, другие убеждают, что от герпеса можно избавиться, главное — найти хорошего врача.
Согласно статистике, женщины заражаются генитальным герпесом гораздо чаще, чем мужчины. Если брать общее количество больных обоих полов, то герпесом с поражением половых органов в той или иной форме болеют более 20% всего взрослого населения нашей планеты. Это значит, что каждый из нас постоянно рискует пополнить их ряды.
В настоящее время вирус генитального герпеса невозможно полностью устранить из организма, но его можно поддерживать в неактивной форме, без развития симптомов. Главное — вовремя обратиться к врачу.
Симптомы генитального герпеса
Самые распространенные признаки генитального герпеса:
- начало заболевания характеризуется появлением жжения, зуда и отечности в местах локализации сыпи — наружных половых органах, области промежности и ануса, уретры, внутренней поверхности бедер;
- разрыв пузырьков с жидким содержимым чаще всего сопровождается образованием болезненным эрозий на коже;
- увеличиваются узлы в паховой области, повышается температура, беспокоит недомогание, головная и мышечная боль.
Чем опасен генитальный герпес
Внешние проявления инфекции в виде отечности, язвочек и пузырьков могут беспокоить как по ночам, так и днем, беспокоя человека зудом, дискомфортом и не давая заниматься привычными делами. Половая жизнь при таких проявлениях тоже осложняется, а то и становится невозможной.
Отсутствие лечения может привести к рецидивирующему генитальному герпесу и атипичной форме герпеса, когда количество высыпаний уменьшается, но при этом диагностируется хроническое воспаление половых органов. Это состояние у женщин сопровождается гиперемией (покраснением) зоны вульвы, сильным зудом, появлением трещин в зоне заражения и общим ухудшением самочувствия.
Распространяясь по организму, герпес может охватить любые части тела вплоть до глаз и привести к проблемам со зрением и даже к слепоте. При ослабленной иммунной системе вирус может стать настолько агрессивным, что приведет к разрушению тканей мозга. Также он может серьезно нарушить систему свертываемости крови.
Если вы не хотите развития осложнений герпеса, необходимо обращаться к врачу сразу же, при появлении первых симптомов болезни.

Как происходит заражение
Вирус генитального герпеса передается при тесном контакте с зараженным человеком. Причем заразиться можно не только во время обычного и анального полового акта, но и во время орального секса, если у партнеров имеются язвочки на губах.
Также возможна передача вируса от матери к ребенку и бытовым путем — например, при использовании общего полотенца и других средств гигиены с зараженным человеком.
Через микротравмы на коже и слизистых оболочках вирус герпеса проникает внутрь организма и оккупирует нервные клетки, поджидая, когда иммунная система человека даст сбой. К активизации вируса может привести любой фактор, на первый взгляд совсем незначительный. Среди них:
- переохлаждение или перегрев;
- ОРВИ и грипп;
- дефицит витаминов в ежедневном меню;
- частые стрессы, недосыпание и переутомление;
- чрезмерное увлечение кофе и алкогольными напитками;
- предменструальный синдром;
- беременность.
Заразным человек становится через несколько дней после заражения, даже когда никаких внешних проявлений болезни еще нет. Появление сыпи на половых органах увеличивает вероятность заражения, ведь вирус в больших количествах содержится в жидкости, выделяющейся из пузырьков и язвочек.
Герпес — очень коварное заболевание. Некоторые люди с сильным иммунитетом, зараженные этим вирусом, не имеют внешних признаков болезни, но при этом являются переносчиками и заражают других людей при половых контактах.
Самолечение и употребление первых попавшихся препаратов от герпеса недопустимо.
Генитальный герпес у беременных и новорожденных
Вирус генитального герпеса может передаваться через плаценту, поражая нервную ткань плода. Особенно опасно влияние вируса на будущего ребенка во время первого триместра беременности, когда происходит закладка внутренних органов малыша. Также генитальный герпес повышает риск выкидышей и преждевременных родов. Для предупреждения передачи вируса от матери ребенку во время родов врач может принять решение о проведении кесарева сечения.
Если заражение плода произошло, вирус может поразить глаза, кожу, слизистые оболочки и сердечно-сосудистую систему ребенка. При отсутствии лечения смертность инфицированных новорожденных составляет 60%.
Секс и генитальный герпес
Основным способом защиты от заражения генитальным герпесом, как и другими ЗППП, является презерватив. Но если у зараженного человека наблюдаются обширные высыпания в зоне половых органов, презерватив может не уберечь от инфицирования. Если вирус генитального герпеса обнаружен у обоих партнеров, лечение необходимо проходить одновременно, что повысит шансы на успешную борьбу с инфекцией.
Срочная помощь врача также может потребоваться после сомнительных половых контактов, когда имеется подозрение, что партнер может быть заражен вирусом генитального герпеса или другими инфекциями. В таких случаях поможет экстренная профилактика заражения, для чего необходимо незамедлительно обратиться к врачу.

Зуд в интимых местах у женщин – достаточно распространенное явление. Его могут вызывать самые разные причины – от аллергии до онкологических заболеваний. Паниковать при возникновении этого неприятного симптома не стоит, однако и оставлять его без внимания тоже не следует. Давайте разберем возможные причины и методы решения этой проблемы.
Внутренние причины появления зуда
Причины возникновения зуда в интимной зоне у женщин можно условно разделить на внутренние и внешние. Первые обусловлены общим состоянием организма, а вторые – воздействием внешних факторов.
Гормональный дисбаланс
Изменения гормонального фона могут происходить в ходе менструального цикла, при беременности, а также накануне климакса. Такие изменения могут вызывать сухость слизистых оболочек влагалища и явления вагинита. В результате возникает зуд, который не всегда сопровождается выделениями.
Злокачественные новообразования в репродуктивной системе
В некоторых случаях зуд может возникать как следствие рака вульвы или предракового состояния (крауроз). Эти состояния сопровождаются атрофией наружных половых органов, в результате чего возникают сухость и ощущения постоянного зуда. Это не самая распространенная причина, поэтому раньше времени паниковать не следует. Однако к врачу обратиться необходимо — просто на всякий случай.
Общие патологии организма
Наличие очагов воспаления предрасполагает к его распространению и на другие органы – в том числе, и половые. Кроме того, любая патология ослабляет естественный иммунитет. Поэтому гинеколог может назначить обследования, которые на первый взгляд никак не связаны с репродуктивной системой. Если опасения врача подтвердятся, то прежде чем браться за устранение зуда в интимной зоне, придется заняться лечением первичного заболевания.
Аллергия
Нередко зуд во влагалище возникает в результате аллергической реакции на определенный раздражитель. Им может стать новое моющее средство, добавки для ванн, остатки стирального порошка на нижнем белье и даже туалетная бумага.
Некоторые женщины также жалуются на ощущение зуда в интимной зоне после секса. В этом случае аллергеном может стать как латекс, из которого делаются презервативы, так и сперма — хотя последнее и бывает достаточно редко. Если лабораторные исследования подтвердят изменения активности иммунной системы, связанные с аллергией, то нужно будет отследить закономерность возникновения подобных реакций, чтобы выявить аллерген.
Внешние причины

Источник: AndrewLozovyi / Depositphotos
Зуд во влагалище может возникать не только как следствие сопутствующих болезней, но и в результате воздействия целого ряда внешних факторов.
Несоблюдение правил интимной гигиены
Правила интимной гигиены важно соблюдать всем — и мужчинам и женщинам. Однако, в силу каких-либо причин, не все и всегда эти правила соблюдают. Некоторым женщинам может быть необходимо уделять гигиене больше внимания, чем другим, причем это же касается и носки нижнего белья.
Иногда в силу этих причин баланс микрофлоры влагалища нарушается – происходит сдвиг в сторону патогенных и условно-патогенных бактерий, что чревато развитием воспалительных процессов и неприятных ощущений во влагалище.
Некоторым женщинам иногда нужно мыться чаще, например до и после полового акта. Хотя делать это совсем не обязательно, если обоих партнеров все устраивает.
Также не следует часто проводить спринцевания – это способствует вымыванию полезной микрофлоры. Вытираться следует только мягким полотенцем – жесткая поверхность ткани может спровоцировать раздражение (особенно, если прилагать больше усилий, чем необходимо).
Эпиляция и депиляция
Иногда зуд в промежности может возникать после депиляции – особенно часто это наблюдается у женщин с чувствительной кожей. Кроме того, если крем для депиляции наносится слишком близко к наружным половым органам, может возникнуть раздражение вульвы, из-за которого и появляются неприятные ощущения.
Гигиенические прокладки
Причиной зуда могут стать ароматизированные прокладки. Вещества, используемые для ароматизации, могут вызывать раздражение слизистых оболочек. Использование ежедневных прокладок – еще один фактор риска для некоторых женщин. Материалы, которые используются для производства могут вызывать дискомфорт и неприятные ощущения. В результате может развиться даже вагинит — воспаление влагалища, которое сопровождаются характерными ощущениями зуда.
Неправильный выбор средств интимной гигиены
Причина может крыться также в использовании неподходящих средств интимной гигиены, которые либо пересушивают слизистые, либо вызывают раздражение и аллергические реакции за счет химических веществ, придающих гелю или мылу стойкий приятный запах. Именно поэтому сильно пахнущие средства интимной гигиены лучше не приобретать.
Кстати, обычное мыло тоже плохо подходит для ежедневных гигиенических процедур, поскольку оно дает щелочную реакцию – это еще одна из возможных причин появление неприятного симптома.
Переохлаждение
Зуд может возникать и как следствие переохлаждения. Чтобы этого избежать, не следует сидеть на холодных поверхностях и носить слишком легкую одежду в холодную погоду. Кстати, перегрева тоже следует избегать – любые воздействия стрессовых температур нежелательны, поскольку они ослабляют барьерную функцию эпителиальной ткани.
Прием медицинских препаратов
На фоне лечения антибактериальными препаратами может возникнуть нарушение баланса микрофлоры, причем не только в кишечнике, но и во влагалище. В результате развиваются кандидоза и бактериальный вагиноз. Если при этом иммунитет женщины ослаблен, заболевание может распространиться и на другие органы репродуктивной системы.
Питание
Нарушение режима питания тоже может вызвать ощущения дискомфорта в интимной зоне. Иногда частое употребление острых, маринованных, соленых и консервированных продуктов может стать причиной зуда. Возможны и аллергические реакции на сладости, молоко, цитрусовые, бобовые и другие продукты.
Лобковый педикулез
Лобковые вши являются паразитами и питаются кровью своего носителя, а места их укусов сильно чешутся. Обзавестись этими маленькими друзьями можно во время секса, а также при использовании чужой одежды или предметов гигиены. Помимо расчесов на коже могут оставаться гнойничковые высыпания.
Дополнительные причины
Еще несколько возможных причин возникновения зуда в интимном месте:
1. Травматизация слизистой оболочки влагалища, которая чаще всего возникает в результате грубого секса или при недостаточном количестве смазки.
2. Паразитарные инфекции (описторхоз и энтеробиоз).
3. Инфекции, передающиеся половым путем. Генитальный герпес и гонорея вызывают жжение в области наружных половых органов. Для гонореи характерны выделения, однако при скрытом течении заболевания они могут отсутствовать.
4. Сахарный диабет. При высоком уровне содержания сахара активизируются грибки рода Candida. В результате их жизнедеятельности возникает зуд наружных половых органов.
5. Стресс. Казалось бы, как он может вызывать зуд в интимном месте? Оказывается, нервные потрясения угнетают рост полезной микрофлоры влагалища.
Речь не только о презервативах со спермицидной смазкой. Применение гормональных противозачаточных таблеток может вызвать сгущение слизи в шейке матки и влагалище, а также привести к снижению ее выработки. Сухость слизистых оболочек может привести к микротравмам во время полового акта, а это влечет за собой возникновение неприятных ощущений.
Лечение
Как нетрудно догадаться, оно будет напрямую зависеть от причины, вызвавшей неприятный симптом. Универсального метода в данном случае нет – сначала нужно выявить причину, а затем принимать меры.
Обычно всех людей волнует не только терапевтическая методика, но и то, насколько болезненными окажутся лечебные процедуры — женщины тут не исключение. Но не нужно переживать раньше времени – в большинстве случаев будет достаточно небольшой коррекции образа жизни или короткого курса медикаментозных препаратов.
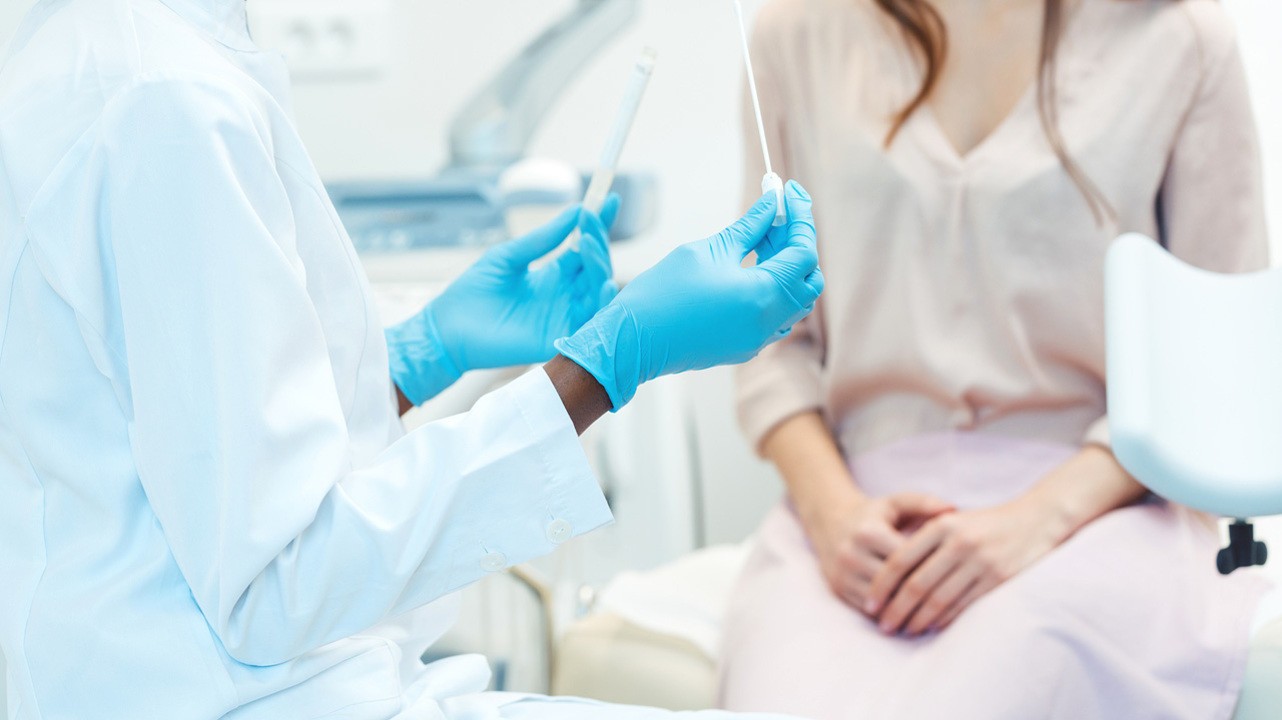
Источник: Kzenon / Depositphotos
Самостоятельно принимать медикаменты не следует, поскольку сначала необходимо точно выяснить причину, а это может сделать только врач. Значит ли это, что даже при легком зуде в интимной зоне следует обращаться в поликлинику? Эта мера однозначно не будет лишней, но для начала можно попробовать проанализировать возможные причины и принять следующие меры:
1. Уделять время интимной гигиене не реже 2 раз в день, не используя моющие средства. В воду можно добавлять фурацилин (1 таблетка на 200 мл теплой воды) или хлоргексидин (0, 05%).
2. Отказаться от неудобного и синтетического нижнего белья.
3. В течение 2-3 дней воздержаться от секса и мастурбации.
4. Ограничить в рационе жареные, острые, сладкие и маринованные блюда.
Если в течение 3 суток симптом не пройдет, придется посетить врача и сдать анализы. Вполне возможно, что необходимо будет пролечить основное заболевание. Если причиной зуда стала аллергическая реакция, необходимо будет выявить аллерген и пропить курс антигистаминных препаратов. Если же причина в инфекционном заболевании, придется пройти курс лечения антибиотиками. В любом случае, своевременное выявление проблемы и начало лечения делают прогноз на выздоровление благоприятным.
Профилактика появления зуда в интимной зоне
Суммируя все приведенные выше факторы риска, нетрудно вывести несколько основных правил профилактики:
1. Избегать ношения тесного, неудобного и синтетического белья.
2. Проводить интимнуб гигиену не реже 2 раз в день, но не чаще 5-6, поскольку избыточная гигиена тоже вредна – она нарушает баланс микрофлоры влагалища.
3. Не злоупотреблять спринцеваниями.
4. Проводя гигиенические процедуры, не использовать обычное мыло или сильно ароматизированные гели.
5. Придерживаться принципов здорового питания: избегать частого употребления острой, жареной, копченой, соленой, маринованной и сладкой пищи.
6. Ограничить количество употребляемого алкоголя до минимума.
7. Избегать стрессовых ситуаций.
8. Своевременно проходить плановые осмотры у гинеколога для выявления возможных заболеваний органов репродуктивной системы.
9. Обеспечить себе умеренный или высокий уровень двигательной активности: избегать малоподвижного образа жизни, но при этом не допускать переутомлений, которые ослабляют организм.
10. Укреплять естественный иммунитет: здоровое питание, регулярный прием витаминов А, В, С, В и Е, а также магния, цинка, железа и других полезных микроэлементов — если их предписал врач.
11. Избегать бесконтрольного приема антибактериальных и сульфаниламидных препаратов – их применение всегда должно быть согласовано с врачом.
12. Не допускать перегрева и переохлаждения.
13. Своевременно лечить хронические заболевания.
14. Соблюдать осторожность в выборе сексуальных партнеров и пользоваться презервативами.
15. Не пользоваться чужими предметами личной гигиены и нижним бельем, а также своевременно менять собственные полотенца.
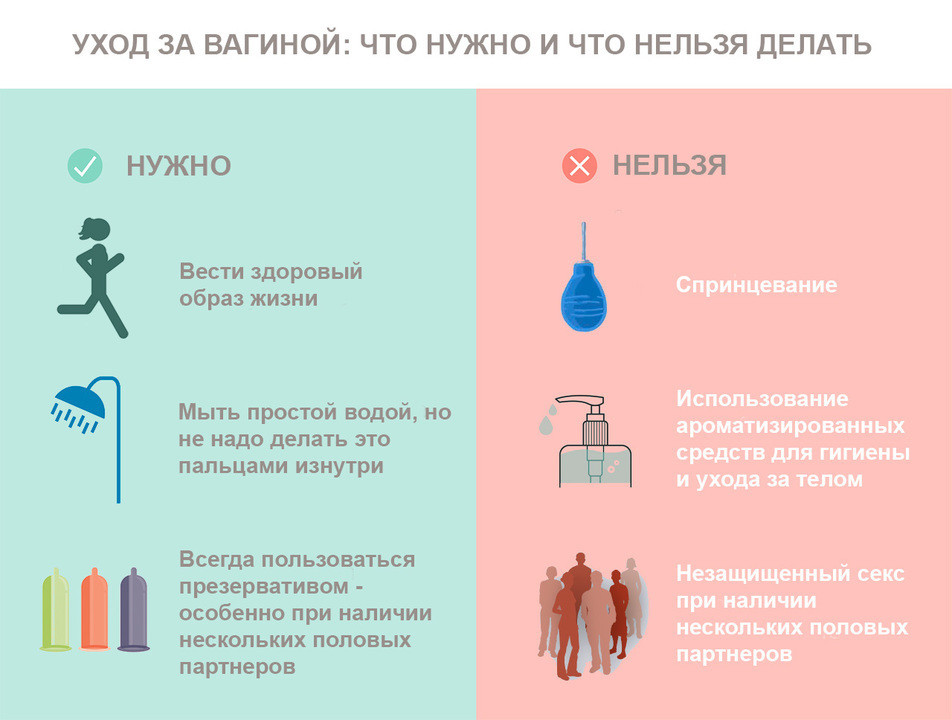
Рисунок 1. Памятка по уходу в интимной зоне у женщин. Источник: In Sync Blog by Nua
Заключение
Зуд во влагалище без выделений возникает в основном у женщин 16-55 лет, а его причины могут быть самыми разнообразными: от несоблюдения правил гигиены до предраковых состояний половых органов.
Причиной возникновения этого неприятного симптома часто становятся изменения гормонального фона, которыми сопровождаются изменения менструального цикла, беременность и климакс. Любые нарушения работы эндокринной системы способны плохо отразиться на состоянии слизистой влагалища, а это, в свою очередь, приводит к возникновению зуда.
Если меры по нормализации образа жизни, питания и личной гигиены не дают результатов в течение 2-3 суток, следует обратиться к гинекологу. При своевременном выявлении причины возникновения неприятных ощущений в интимной зоне и корректной схеме лечения симптом можно устранить в течение нескольких дней.
Вопрос врачу: Может ли возникать зуд в промежности, если часто носить джинсы?
Читайте также:

