Как определить какой насморк у ребенка вирусный или бактериальный
Обновлено: 24.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Ринит: причины появления, симптомы, диагностика и способы лечения.
Определение
Причины возникновения ринита
Риниты подразделяют на аллергический, инфекционный и неаллергический. Кроме того, воспаление слизистой оболочки носовых ходов может быть частью системных расстройств (иммунодефицитных состояний, синдрома Юнга и т.д.).
Аллергическим ринитом (АР) по разным оценкам регулярно болеет от 20 до 30% взрослых и до 40% детей. АР возникает в результате реакции организма на вдыхаемый аллерген.
Причинами аллергического ринита могут стать:
- Пыльца растений - в этом случае АР называют поллинозом, или сенной лихорадкой. Для средней полосы России выделяют три основных периода цветения аллергенных растений: апрель-май (береза, ольха, орешник, дуб и др.), июнь - середина июля (злаковые и луговые травы (овсяница, рожь и др.)), середина июля - сентябрь (подсолнечник, полынь, крапива, лебеда и др.).
- Пылевые клещи.
- Другие аллергены домашней пыли (библиотечная пыль).
- Животные (кошки, собаки, лошади). Шерсть животных сама по себе не является аллергеном, но на ней скапливается белок слюны, мочи и других выделений животного, который и вызывает аллергические реакции.
- Споры плесневых грибов.
- Профессиональные аллергены – у лиц, контактирующих с аллергенами по роду своей деятельности (с медикаментами, пухом, пером, древесиной и т.д.).
- Пищевые аллергены (чаще в сочетании с другими симптомами аллергии).
Пищевые аллергены могут вызывать перекрестные реакции с пыльцевыми аллергенами, поэтому у пациентов с поллинозом может развиться аллергическая реакции на продукты растительного происхождения – фрукты, овощи, орехи, семена.
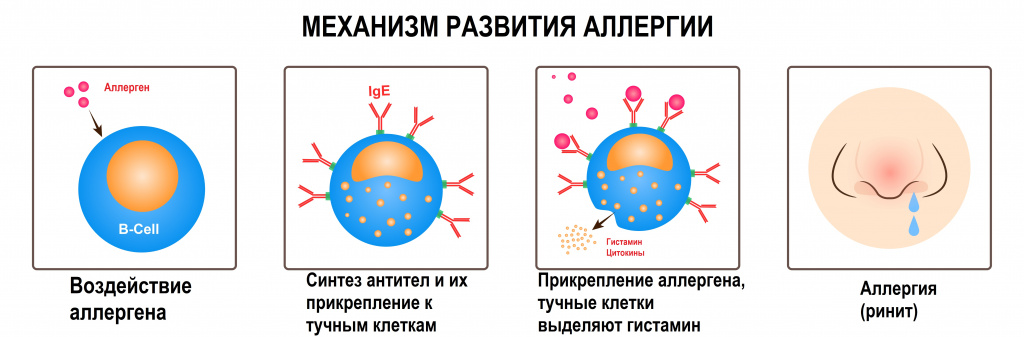
АР часто сочетается с другими аллергическими заболеваниями, такими как аллергический конъюнктивит, атопический дерматит, бронхиальная астма.
Отдельно выделяют локальный аллергический ринит (ЛАР), при котором отмечается местная характерная аллергическая реакция слизистой оболочки носа и есть четкая связь с контактом с аллергеном при отрицательных результатах аллергодиагностики.
Причиной инфекционного ринита в 80% случаев являются риновирусы. Кроме того, к возбудителям ринита относятся коронавирусы, вирусы гриппа и парагриппа, энтеровирусы и др. Помимо вирусов, острое воспаление слизистой оболочки носа могут вызывать бактерии, например, пневмококк, стрептококк, гемофильная палочка, которые присутствуют в носоглотке у 1/3 взрослых и 2/3 детей даже в здоровой популяции.
К неаллергическим ринитам (НАР) относят: вазомоторный ринит; ринит, вызванный лекарствами (например, ингибиторами АПФ); гормональный ринит (связанный с беременностью или менструальным циклом); профессиональный неаллергический ринит (при работе с химическими веществами); ринит, ставший следствием длительного применения местных назальных противоотечных препаратов; ринит, возникающий при воздействии холодного воздуха; ринит пожилых людей и др.
Классификация ринита
Выделяют персистирующий, или стойкий ринит, если симптомы отмечаются более 4 дней в неделю и более 4 недель в году, и интермиттирующий (перемежающийся) ринит – симптомы беспокоят менее 4 дней в неделю или менее 4 недель в году.
Аллергический ринит может быть сезонным (например, при аллергии на пыльцу) или круглогодичным (при реакции на пылевых клещей, животных).
По степени тяжести ринит подразделяют на ринит легкой, средней и тяжелой степени.
При легкой степени присутствуют слабовыраженные симптомы, которые не нарушают дневную активность и сон пациента. При средней – симптомы мешают работе, учебе, занятиям спортом, нарушают сон. Тяжелая степень сопровождается значительным снижением качества жизни, когда при отсутствии лечения пациент не может нормально учиться, работать, заниматься спортом, нарушен ночной сон и возникает дневная сонливость.
Симптомы ринита
Помимо заложенности носа, чихания, зуда и ринореи (обильных выделений из носа) при рините могут возникать слезотечение, снижение обоняния (на поздних стадиях), раздражение, отечность и покраснение кожи над верхней губой и у крыльев носа, носовые кровотечения из-за частого сморкания и травматичной гигиены носа, головная боль. Заложенность носа приводит к характерному дыханию ртом, сопению, храпу, изменению голоса.

Диагностика ринита
На первом этапе определяют тип ринита – аллергический, неаллергический, инфекционный или сопутствующий другим заболеваниям. Проводится тщательный сбор анамнеза, врач оценивает связь симптомов с контактом с аллергеном, уточняет профессиональный анамнез пациента.
При подозрении на АР необходимо аллергологическое обследование:
-
общий анализ крови (в период обострения АР);
Синонимы: Общий анализ крови (ОАК); Гемограмма; КАК; Развернутый анализ крови. Full blood count; FBC; Complete Blood Count (CBC); Hemogram; CBC with White Blood Cell Differential Count; Peripheral Blood Smear; Blood Film Examination; Complete blood count (CBC) with differential white blood cell coun.
Дыхательная система из всех систем жизнеобеспечения организма, по праву, стоит на первом месте в жизни человека. Особая роль в ней отводится системе носового дыхания.
Как образуются корки в носу
Через носовые ходы в организм вместе с воздухом проникают пыль, вирусы, бактерии или аллергены. Они нарушают естественный процесс дыхания, провоцируют развитие инфекционных, заболеваний, аллергических реакций.
Природной преградой для них становятся слизистые, выстилающие носовые ходы до самых бронхов. Они вырабатывают вязкий секрет, который и задерживает эти частицы, не позволяя им опускаться дальше в организм.
В ноздрях и пазухах носа воздух нагревается и увлажняется, действует, как кондиционер, поддерживая оптимальной микроклимат. В здоровом состоянии слизистая вырабатывает то количество секрета, которое необходимо для увлажнения носовых ходов.
Если естественный процесс нарушается, слизистая вырабатывает больший объем секрета, который часто стекает по задней стенке в горло, собирается в пазухах и носовых ходах или пересыхает. Так появляются корки в носу. Они препятствуют нормальной выработке секрета слизистой и открывают путь для проникновения в организм различных патогенов.
Виды корочек в носу
Корки, которые образуются в результате нарушения оттока слизи, различаются по цвету и плотности. Именно эти характеристики помогают определить, в чем причина нарушения носового дыхания.
- Сухие корки в носу. Самые распространенные и часто встречающиеся у детей и взрослых. Они часто не привлекают внимание, если от них удается быстро избавиться. Белые сухие корки в носу у ребенка, особенно новорожденного, убираются во время утренних гигиенических процедур. Для этого используются ватные жгутики, которые можно обмакнуть в специальное детское масло, чтобы не повредить слизистую и не напугать ребенка. Если сухость и корки в носу начинают вызывать заметный дискомфорт, необходимо обратиться к врачу.
- Кровянистые корки. Появляются вследствие постоянного или неаккуратного удаления сухих корок. Часто этим грешат дети и возрастные пациенты, которым не хватает терпения удалить сухие корки без последствий. Кровеносные капилляры не выдерживают резких механических повреждений и окрашивают корки в розово-красный цвет.
- Желтые или зеленые корки в носу возникают вследствие развития бактериальной или вирусной инфекции. После лечения основного заболевания слизистые восстанавливаются и корочки пропадают.
- Гнойные корки в носу. Их появление связано с проникновением в носовые ходы инфекции. Чаще всего – это стрептококк или стафилококк. Если при их попадании внутрь носа слизистые были травмированы или пересушены, бактериальная атака ускоряется. Что приводит к гнойному поражению тканей.
Причины корок в носу у взрослых и детей
Самая распространенная причина образования корочек – это нарушение водного баланса слизистых из-за слишком сухого воздуха, частого и неправильного применения лекарственных препаратов, в частности, сосудосуживающих средств при рините. Пересушенные слизистые не могут выполнять свое основное задание: транспортировать слизь по носовым ходам. Этот процесс замедляется. В результате возникает воспаление в носу и околоносовых пазухах. Так же реагируют слизистые и на переохлаждение организма.
Кроме этого, корочки образуются при:
- болезнях носа и околоносовых пазух (различные формы ринитов);
- аллергических реакциях. Сухие слизистые в носу, как и обильные выделения слизи из носа, часто бывают ярким проявлением реакции организма на аллергены.
- заболеваниях эндокринной системы. К пересушиванию приводит повышенный уровень сахара при диабете. Чем выше показатели сахара в крови, тем суше слизистые.
К прочим причинам образования корок в носу относятся:
- врожденные или травматические повреждения носовой перегородки;
- хронические заболевания верхних дыхательных путей;
- сосудистые изменения;
- гормональные изменения;
- воздействие пара в бане или сауне;
- вдыхание вредных веществ;
- переезд в другую климатическую зону;
- нервные расстройства.
Об образовании корок свидетельствуют нарушенное обоняние, заложенность носа и неприятный запах. Ощущается дискомфорт на слизистых, их стянутость, возникают очаги раздражения и эрозии. В горле чувствуется сухость. Появляются жалобы на головную боль и храп по ночам.
Чем опасны корки в носовой полости
Если своевременно не начать лечение, у пациента ухудшится носовое дыхание, появятся постоянные головные боли. Для людей с хронически пересушенной слизистой характерна проблема храпа и нарушений сна, также возрастает риск апноэ и кровотечений из носа.
Дальнейшие осложнения приводят к изменениям в слизистой и костной тканях. На этом фоне может развиться полное отсутствие реакции на запахи.
Лечение проводит специалист – отоларинголог. Важно не заниматься самолечением, чтобы не усугубить свое состояние.
Врач – отоларинголог направит на анализы: мазок из носовой полости, общий анализ крови, при необходимости – рентген. После этого он определит причину образования корок и назначит соответствующее лечение.
На ранней стадии заболевания хорошо зарекомендовало себя промывание носа средствами на основе морской воды. Эта процедура увлажняет слизистую и оказывает легкий антисептический эффект, не давая распространиться бактериям. Регулярные орошения помогут восстановить водный баланс слизистой и ее защитную функцию.

Сиалор Аква для промывания
- Сбалансированный солевой состав, подходит для детей с 0 лет
- Анатомические полимерные контейнеры буфус
- Способствует восстановлению слизистой носа
Есть противопоказания. Проконсультируйтесь со специалистом.
Постоянное увлажнение воздуха в квартире, влажная уборка и проветривание будут хорошей поддержкой лечению и профилактикой образованию корочек. Особенно это важно, если в семье растет ребенок. Для малышей необходима постоянная забота о чистоте слизистых. Поэтому ежедневная гигиена, промывание, удаление лишних выделений поможет поддерживать слизистые носа и носовых пазух в здоровом состоянии.
В случае развившегося поражения слизистой врач назначит медикаментозное лечение. Капли, спреи, мази и бальзамы поспособствуют размягчению корок, а также устранению причины – вирусов и болезнетворных бактерий.
Из консервативных методов по показаниям отоларинголог назначает ингаляции, если обнаружится бактериальная природа поражения слизистых.
Результативным бывает воздействие на ткани током. Это повышает проницаемость кожи и лучшее поглощение лекарств.
Активизировать рост новых клеток слизистой можно прижиганием. В этом случае слизистая восстанавливается полностью.
Оперативное вмешательство необходимо, когда консервативные и медикаментозные средства не могут дать результата, например, если слизистая деформирована или носовая перегородка искривлена. Такое состояние возникает от рождения или в результате травмы. Современные медицинские технологии – лазерная коррекция – позволяют провести операцию быстро и с наименьшими повреждениями. При этом сокращается время для реабилитации.

Гайморит - воспаление слизистой оболочки гайморовых (верхнечелюстных) пазух носа. В них образуется избыточная слизь, отток которой ухудшается. Заболевание может быть вызвано бактериальной, вирусной или грибковой инфекцией, аллергеном. Патология может развиться на фоне ринита, скарлатины, воспаления аденоидов, полипов, недолеченной простуды, деформированной носовой перегородки. При отсутствии лечения патологический процесс затрагивает соединительную, костную и сосудистую ткань, вызывает осложнения.
Симптоматика
Болезнь проявляет себя симптомами, среди которых:
- головные боли;
- болезненность в области щек, лба;
- чувство тяжести и распирания в районе переносицы, верхних зубов;
- неприятный запах изо рта;
- ухудшение общего самочувствия;
- гнусавость голоса;
- снижение обоняния;
- затруднение носового дыхания.
Основной симптом - обильные слизистые и гнойные выделения из носовых проходов. При обострении заболевания происходит повышение температуры.
Как отличить вирусный гайморит от бактериального?
Для правильного подбора лечения необходимо определить возбудитель заболевания. Это могут быть патогенные микробы или вирусная инфекция. Самый эффективный способ диагностики - обратиться к оториноларингологу. Врач соберет анамнез, проведет необходимые обследования.
Для выявления бактериального гайморита производится бакпосев из носа. Этот анализ на состав микрофлоры позволит выявить, что стало причиной воспаления. При подозрении на вирус пациенту назначается общий анализ крови. Компьютерная томография или рентгеновский снимок придаточных пазух носа помогут определить очаг патологии, сопутствующие заболевания. Для оценки состояния носовых проходов назначается риноскопия.
По статистике, основное количество случаев заболевания вызваны вирусной инфекцией. Бактериальная микрофлора присоединяется позднее, на 4-5 день болезни. Вирусный гайморит по симптомам похож на обычную простуду и длится в среднем неделю. Чаще всего заболевание протекает в легкой форме. Если подключается бактериальный фактор, меняется симптоматика:
- Выделения приобретают желтовато-зеленый оттенок, становятся более обильными.
- В носовых пазухах появляется чувство распирания.
- Вокруг носа и глаз возникает болезненность.
Как понять самостоятельно?
У гайморита - обширная симптоматика, которая по многим признакам схожа с другими респираторными заболеваниями. Поставить окончательный диагноз может только врач по результатам обследования.
Если признаки воспаления гайморовых пазух не исчезают через 10 дней и более, скорее всего, у пациента бактериальная инфекция. Чаще всего заболевание возникает как осложнение после простуды.
При вирусном гайморите симптоматика нарастает в течение нескольких дней. К концу первой недели, как правило, состояние улучшается. Болезнь в легкой форме может пройти сама по себе, если человек регулярно очищает носовую полость от слизи, принимает теплое питье, поддерживает иммунитет витаминами.
Иногда гайморит имеет вирусную природу, но длится дольше десяти дней, проявляет себя многочисленными рецидивами. Симптомы воспаления то появляются, то исчезают.
Формы заболевания
По характеру течения различают острый и хронический гайморит. В острой форме воспаление проявляется ярко выраженными признаками, доставляет серьезный дискомфорт из-за температуры, ухудшения самочувствия, снижения работоспособности.
Если пациент игнорирует тревожные симптомы и не принимает никаких мер, болезнь может перейти в хроническую форму. Признаки воспаления в гайморовых пазухах сохраняются постоянно и выявляются при помощи аппаратной диагностики. В патологический процесс вовлекаются костные и подслизистые ткани, происходит их утолщение, которое вызвано фиброзом. Очаг хронического воспаления может приводить к образованию полипов или кисты. Эти новообразования лечатся хирургически.
При хроническом гайморите ухудшается качество жизни. Пациенты жалуются на головные боли, ухудшение обоняния, выделения из носа. Из-за сложности с носовым дыханием у человека меняется голос, появляется характерная гнусавость. В холодное время года, с наступлением сезона простуд, болезнь проявляет себя обострениями, при которых симптомы становятся более выраженными.
При обострениях заболевания могут возникать различные осложнения. Воспаление распространяется на близлежащие органы и ткани. У пациентов с обострением хронического гайморита может диагностироваться отит, фарингит, тонзиллит. Сильные болевые ощущения свидетельствуют о поражении тройничного нерва. В тяжелых случаях возникают внутричерепные осложнения: менингит, абсцесс головного мозга.
Лечение
Заболевание при отсутствии осложнений лечится амбулаторно. При бактериальной инфекции пациенту назначаются антибиотики, при вирусном гайморите - противовирусные препараты. Если гайморит вызван аллергеном, необходимы антигистаминные средства. В некоторых случаях виновником воспалительного процесса становится грибок. Грибковый гайморит является разновидностью аллергического и возникает при попадании грибковых спор на слизистые оболочки носа. Для лечения патологии используются антигрибковые препараты.
Следует знать, что антибиотиками можно вылечить только бактериальный гайморит, который вызван стрептококками, стафилококками. На вирусы, грибки и аллергены антибиотики не действуют.
Таким образом, успех терапии возможен только при четком понимании причины воспаления.
Для облегчения состояния при гайморите назначаются препараты для разжижения слизи, которые улучшают ее отток из носа. Для снятия заложенности используются спреи и капли, которые сужают сосуды.

Сиалор против насморка
- Устраняет воспаление и заложенность
- Борется с бактериями, не нарушая микрофлору
- Не содержит гормонов и антибиотиков
Есть противопоказания. Проконсультируйтесь со специалистом.
Меры предосторожности
Самолечение при гайморите способно навредить и даже создать угрозу для жизни. В первую очередь это касается злоупотребления лекарственными препаратами. Бесконтрольный прием антибиотиков может вызвать серьезные нарушения со стороны органов ЖКТ, сердца, почек и печени, привести к аллергии. В сложных случаях возникает сильная интоксикация, требующая госпитализации.
Беременным, детям, пациентам пожилого возраста, аллергикам стоит с осторожностью относиться к приему любых лекарств.
Злоупотребление каплями для сужения сосудов приводит к лекарственной зависимости. Человек вынужден постоянно закапывать в нос, иначе невозможно дышать. Это провоцирует воспаление слизистой - медикаментозный ринит.
Использовать паровые ингаляции и греть нос при гнойном гайморите чревато осложнениями. Нагревание ускорит размножение бактерий и распространение гнойного содержимого. Нагревание также противопоказано при высокой температуре, склонности к носовым кровотечениям, болезнях сердца. В этом случае стоит ограничиться промыванием носовых пазух солевыми и антисептическими растворами, холодными ингаляциями.
Когда нельзя лечиться дома?
Большинство случаев гайморита лечатся в домашних условиях. Исключения составляют ситуации, когда болезнь привела к осложнениям, которые чреваты ухудшением здоровья и создают угрозу для жизни. Речь идет о ситуациях, когда инфекция распространяется на костную ткань, область головного мозга. При нарастании симптомов, резком ухудшении самочувствия, повышении температуры потребуется срочная медицинская помощь и госпитализация.
Острый гайморит у детей чаще всего лечится в больнице. Для снятия воспаления назначаются инъекции антибиотиков, физиотерапевтические процедуры. Это необходимо, чтобы предотвратить переход заболевания в хроническую форму.
Если у пациента обнаружена киста носовой пазухи или полипы, необходимо хирургическое лечение. Это же касается запущенных случаев хронического гайморита, при которых для откачки гноя из гайморовых пазух назначается пункция. Ее также называют проколом. Пациенту придется провести в больнице около недели, после чего его направляют на домашнюю реабилитацию.
Госпитализация может потребоваться и при одонтогенном гайморите, когда инфекция от больного зуба проникает в носовую пазуху. В ряде случаев показано хирургическое лечение.
Меры профилактики
Гайморитом болеют люди любого пола и возраста. Для минимизации рисков следует следить за своим здоровьем, укреплять иммунитет, избегать переохлаждений. Болезнь чаще всего возникает как осложнение после простуды и гриппа, поэтому их лечению нужно уделить должное внимание. На здоровье дыхательной системы положительно влияют прогулки по хвойному лесу, морской воздух, профилактические промывания носа морской водой.
В группе повышенного риска - люди с деформированной носовой перегородкой, воспалением аденоидов, болезнями зубов и десен, аллергики, курильщики, работники вредных производств. Для профилактики заболевания стоит по возможности устранить те причины, которые способны спровоцировать воспалительный процесс.
Рекомендации
Гайморит - распространенное заболевание, для которого разработаны эффективные схемы лечения. При любой форме и причине болезни врач подберет подходящую терапию. Учитывая высокую вероятность осложнений, пациенту с подозрением на воспаление верхнечелюстных пазух следует своевременно пройти диагностику.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Насморк, или ринит – воспаление слизистой оболочки носа, сопровождаемое выделениями и чувством заложенности носовых ходов.
Воспаление слизистой приводит к застою крови в сосудах и выходу части плазмы через сосудистые стенки в окружающие ткани. Слизистая оболочка полости носа отекает, затрудняя дыхание, а из носа появляется жидкое отделяемое. Если воспаление осложняется бактериальной инфекцией, то отделяемое становится более густым по консистенции и содержит примесь гноя.
Для острого периода, который может длиться до двух суток, характерны зуд, сопровождаемый чиханьем, сухость, снижение обоняния. Затем появляются прозрачные выделения из носа, дыхание затрудняется. По мере снижения острых проявлений выделения становятся густыми и постепенно исчезают, отек слизистой оболочки снижается, и дыхание восстанавливается.
В зависимости от причины заболевания хронический ринит может возникать в определенное время года или быть постоянным (персистирующим), появляться в определенном положении (при укладывании в постель или сразу же после утреннего пробуждения) или в типичных ситуациях (на холоде, при волнении).
Как правило, происходит ее разрастание (гипертрофия), что сопровождается затруднением дыхания, снижением обоняния и слуха и частыми головными болями. Возможен также и обратный процесс – атрофический, при котором слизистая оболочка утончается, а количество капилляров уменьшается. Эти процессы приводят к снижению или полному исчезновению обоняния, постоянному чувству заложенности и появлению сухих корок в носу.
Большая часть ринитов бывает следствием вирусного или бактериального инфицирования. К числу наиболее распространенных инфекционных агентов относятся вирусы гриппа (типы А, В, С), парагриппа, аденовирусы, рео- и риновирусы. Из бактериальных возбудителей ринит могут вызывать стафилококки, стрептококки, а также возбудители дифтерии, скарлатины, коклюша, кори, гонореи и сифилиса.
В настоящее время резко увеличилась доля аллергических ринитов. Растительные аллергены, как правило, вызывают сезонное проявление заболевания (интермиттирующее). Вещества, связанные с профессиональной деятельностью человека (латекс, смолы) или условиями его проживания (пыль, шерсть животных, плесневые грибы), обуславливают постоянное проявление ринита.
Наиболее распространенный механизм развития ринита – вазомоторный, то есть вызванный реакцией сосудов на различные раздражители.
Под их влиянием происходит гиперактивация сосудов, отек слизистой оболочки и выделение большого количества жидкого секрета. К группе вазомоторных ринитов часто относят медикаментозный ринит, вызванный постоянным употреблением сосудосуживающих средств, гормональный (например, у беременных или подростков в пубертатном периоде), пищевой (в ответ на раздражающие вещества), холодовой и психогенный.
На медикаментозный ринит следует обратить особое внимание, потому что его можно легко предупредить, но очень сложно вылечить. Очень многие пациенты, пытаясь быстро избавиться от насморка, злоупотребляют сосудосуживающими каплями, не учитывая причину заболевания (особенно бактериальную инфекцию). При этом возбудитель болезни продолжает размножаться в полости носа, приводя к тяжелым осложнениям ринита, а сосудосуживающие капли достаточно быстро вызывают атрофию слизистой оболочки, сужение просвета капилляров и понижение способности выводить слизистый секрет. В результате развивается воспалительная реакция, которая сопровождается отеком и чувством заложенности.
В редких случаях насморк может быть обусловлен нарушением анатомической структуры носа (искривление носовой перегородки) вследствие травмы или аномалии развития.
Любой вирус, проникший в организм, помимо насморка, вызывает общее недомогание, быстрое повышение температуры, головную боль. Диагностику ринита при ОРВИ облегчает определение лейкоцитарной формулы при сдаче клинического анализа крови.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Бактериальная инфекция сопровождается иной симптоматикой. Температура поднимается медленно, отделяемое из носа имеет густую консистенцию с гнойными примесями, насморк может продолжаться более двух недель. При подозрении на бактериальную природу насморка необходимо выявить инфекционный агент, что достигается взятием мазка из носа.
Рентгенологическое исследование околоносовых пазух для диагностики патологических изменений.
Во всех остальных случаях диагностика ринита может представлять довольно сложную задачу. При постоянных жалобах на повышенное выделение слизистого секрета необходимо прибегнуть к объективным исследованиям (риноманометрии, видеоэндоскопии полости носа, эндоскопической фотографии), которые помогают оценить состояние слизистой оболочки носовых ходов, выявить анатомические аномалии строения. Это могут быть шипы и гребни на перегородке носа, патологическое изменение строения средних носовых раковин (например, булла – полость с жидкостью или воздухом, парадоксальный изгиб, которые могут давать симптомы ринита.
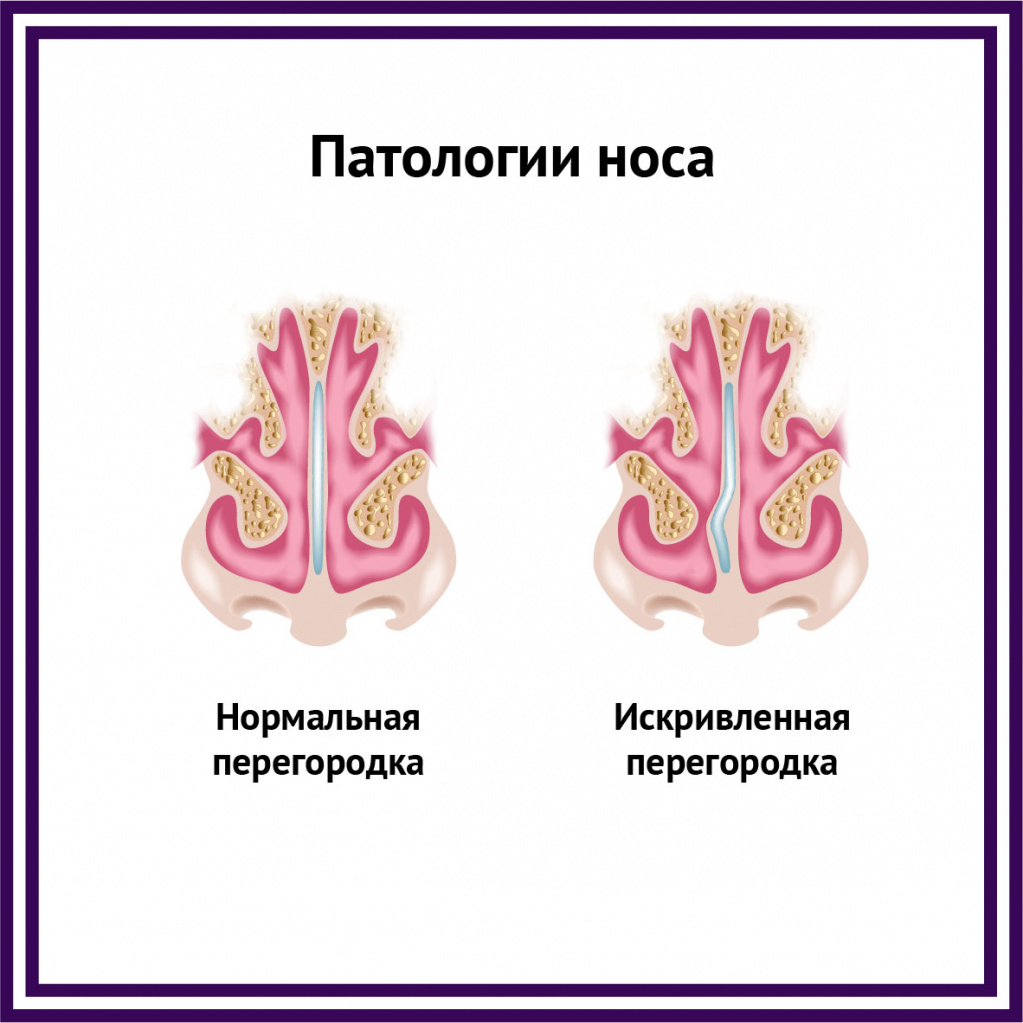
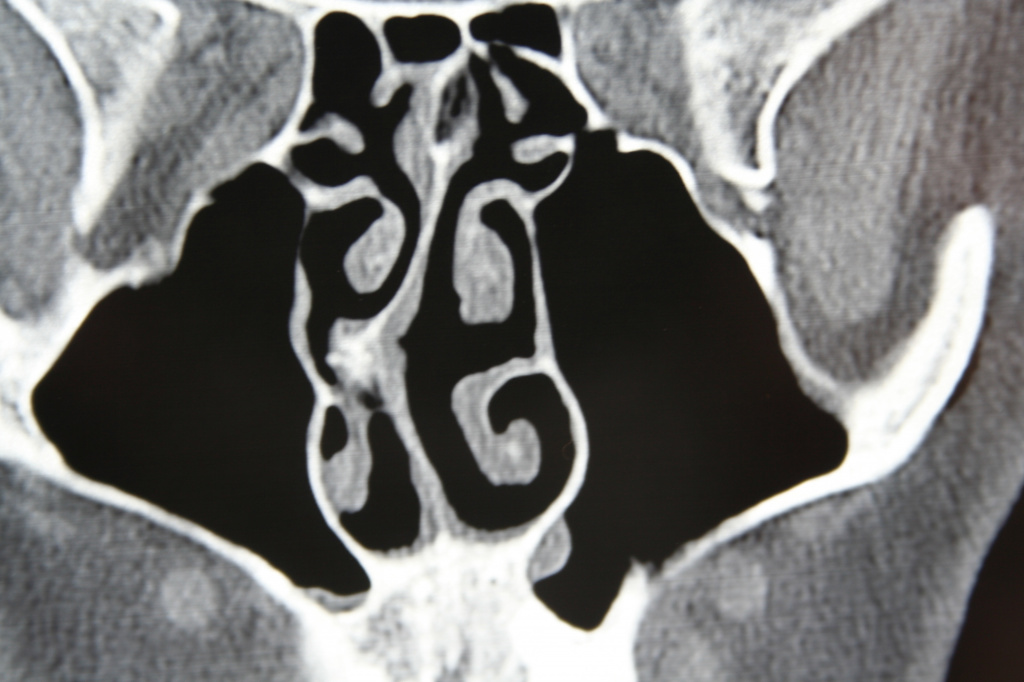
Диагностировать этиологию заболевания помогают сопутствующие симптомы, в том числе воспалительные изменения в глотке, гортани и трахее, типичные риноскопические признаки и характер выделяемого секрета.
Подозрение на аллергическую природу заболевания возникает при появлении симптомов при контакте с предполагаемыми аллергенами, бледно-серая окраска слизистой оболочки, положительные результаты кожных тестов и выявление специфических антител в сыворотке крови.
Помогает также опрос пациента и уточнение сезонности или других факторов, которые сопровождают появление ринита.
Медикаментозный ринит определяется при опросе и подтверждается атрофическими изменениями слизистой оболочки, выявляемыми при риноскопии. Насморк, возникающий при беременности или других гормональных сдвигах в организме (пубертатный период), отличается по симптоматике от аллергических состояний и инфекционных заболеваний. Общее самочувствие при этом сохраняется в норме, отсутствуют аллергические высыпания на коже и симптомы интоксикации. При риноскопии наблюдается неизмененная слизистая оболочка носовых ходов.
При вирусной природе ринита лечение проводит терапевт , ориентируясь на общую картину заболевания. Длительный насморк, сопровождаемый гнойными выделениями из носа, заложенностью носовых ходов, головными болями служит основанием для незамедлительного посещения оториноларинголога, а при выявлении гонореи или сифилиса к лечению подключается дерматовенеролог. Лечение пациентов с медикаментозным, травматическим, гипертрофическим и атрофическим ринитом находится в компетенции оториноларинголога. При аллергическом рините помощь оказывает аллерголог.
В качестве поддерживающих мер рекомендуется обильное питье, контрастные или горячие ножные ванны, горчичники на область икр, промывание носовых пазух. Если насморк не прошел в течение 10-12 дней, а в выделениях из носовых ходов появились следы гноя, следует предполагать присоединение бактериальной инфекции, которая требует обязательной антибиотикотерапии. Ни в коем случае нельзя оставлять без внимания хронический насморк. Во многих случаях он может привести к серьезным осложнениям в виде гайморита, фронтита, бронхита, пневмонии.
Возникновение насморка, сопровождаемого признаками вирусного заболевания, не требует специфического лечения. Достаточно освобождать полость носа от слизистого секрета путем промывания носовых ходов растворами морской соли и антисептическими растворами. Хороший эффект дают масляные капли с эфирными маслами, которые предотвращают образование корок в полости носа и оказывают антисептическое действие. Лечением ринита у детей должен заниматься педиатр с учетом возрастных анатомо-физиологических особенностей.
Особого внимания требует ринит, вызванный бактериальной инфекцией. Лечение в этом случае, как правило, предусматривает промывание носа антисептическими растворами и антибиотикотерапию с учетом резистентности микроорганизмов к лекарственным препаратам. В тяжелых случаях приходится прибегать к освобождению носовых пазух от гноя хирургическим путем.
Аллергический ринит – реакция организма на аллерген, поэтому лечение в этом случае будет заключаться в устранении причинного фактора и применении антигистаминных и сосудосуживающих препаратов. Хороший терапевтический эффект имеет аллерген-специфическая терапия, которая заключается в постепенном повышении врачом дозы вводимого аллергена, начиная с минимальной концентрации, не дающей выраженных проявлений аллергии.
Лечение ринита, вызванного гипертрофическими разрастаниями слизистой (полипами), а также искривлением носовой перегородки, предусматривает хирургическое вмешательство.
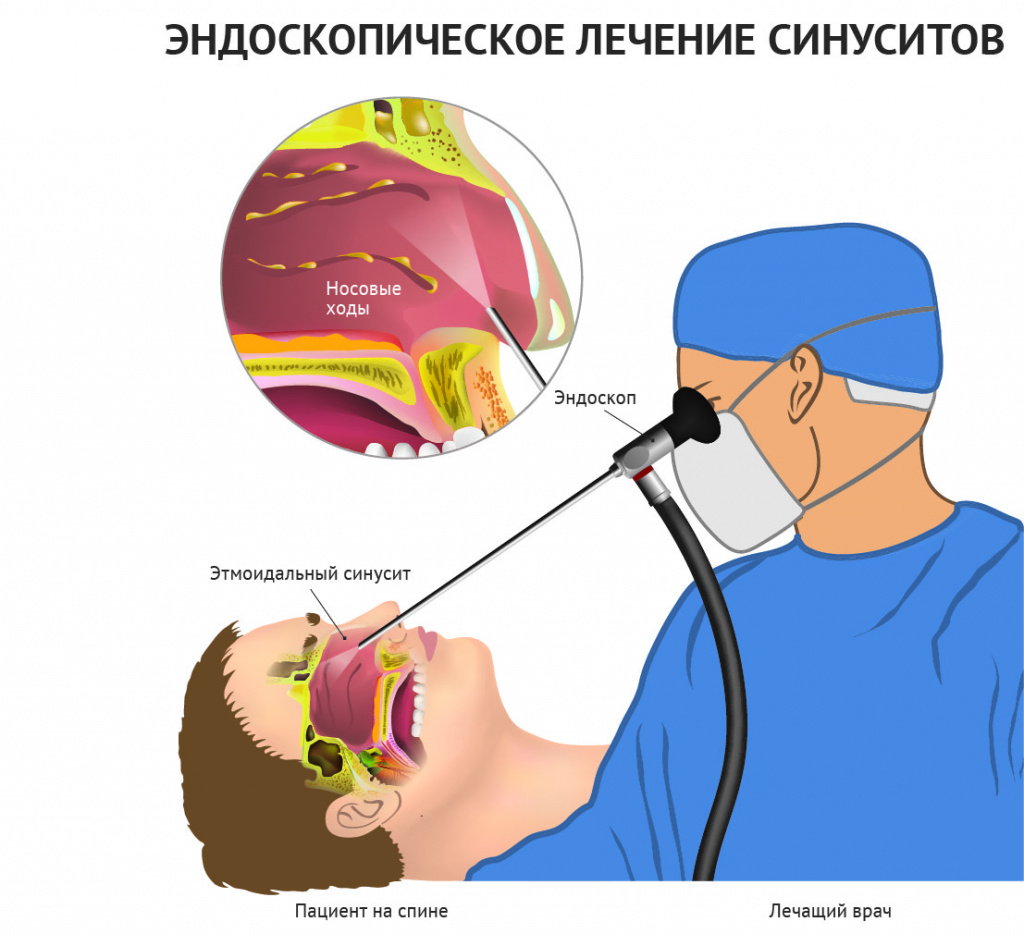
При медикаментозном рините необходимо отказаться от сосудосуживающих препаратов. Если это не дало эффекта, врач может назначить кортикостероидные и антигистаминные препараты.
Лечение вазомоторного ринита должно предусматривать устранение провоцирующего фактора. Кроме того, во всех случаях не следует забывать о физиотерапевтических процедурах: УВЧ, воздействии лазером, ультрафиолетовым облучением.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Самые распространенные виды ринита - вирусный и бактериальный насморк. При этом отличия между ними довольно существенны. Они начинаются с природы возникновения, клинических проявлений и влияют на выбор лечения.
Причины вирусного и бактериального насморка
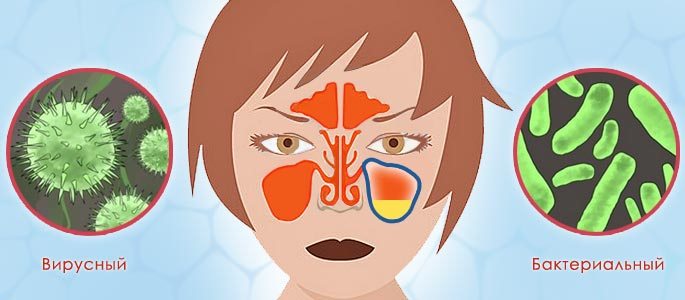
Причиной ринита чаще всего становятся вирусные и бактериальные инфекции, вызывающие респираторные заболевания.
Абсолютное большинство ринитов, около 90% от общего количества, имеют вирусную природу. Возбудителями простудного заболевания являются разные типы вирусов гриппа и парагриппа, адено- и риновирусы.
Причина бактериального насморка - активизация условно-патогенной микрофлоры, которая при размножении вызывает воспаление слизистой носа. Возбудителями патологии могут стать стафилококки и стрептококки, пневмококки и другие микробы.
При этом импульсом к развитию бактериального ринита тоже в большинстве случаев является вирусная инфекция. Вирус проникает в клетки и вызывает патологический процесс, на фоне которого снижается иммунитет, и организм становятся более уязвимым перед патогенными микробами. В отдельных случаях бактериальная инфекция является первичной, и ринит возникает без участия вирусов.
Развитию бактериального ринита способствуют:
- хронические заболевания дыхательных путей;
- врожденные или приобретенные аномалии строения носа;
- тяжелые системные заболевания;
- курение, работа в неблагоприятных производственных условиях (пыль, химические испарения).
Чем отличаются симптомы
Помогут определить, вирусный это или бактериальный насморк, симптомы. Признаками бактериальной природы заболевания являются:
При правильном подборе лечения бактериальный ринит проходит через 7-10 дней.
Вирусный ринит также имеет свою характерную симптоматику:
- выделения из носа обильные, без цвета и запаха;
- температура нормальная или слегка повышена;
- чихание, першение в горле, покраснение слизистых глаз и слезотечение.
Как правило, заболевание проходит в течение 5 дней.
Отличия вирусного и бактериального насморка у детей и взрослых одинаковы. При этом ребенок переносит насморк, независимо от его природы, тяжелее, чем взрослые. Особенно это характерно для малышей младенческого возраста, которые находятся на грудном вскармливании. Из-за нарушения носового дыхания им тяжелее брать грудь, из-за чего могут возникать расстройства пищеварения.
Как самостоятельно понять, какой насморк

Первым отличительным признаком является цвет соплей. Если появился зеленый или зелено-желтый оттенок, значит с большой вероятностью природа насморка – бактериальная. Однако, чтобы определить, является ли насморк вирусным или бактериальным, нужно обращать внимание не только на цвет выделений из носа, но и на остальные симптомы.
Если же у человека ухудшается самочувствие, температура поднимается до высоких показателей, болезнь продолжает прогрессировать, не проходит через 10 дней и более, необходимо обратиться к врачу. Специалист назначит общий анализ крови, риноскопию, лабораторное исследование мазка из носовых каналов.
Особенности лечения вирусного и бактериального ринита
Для правильного выбора терапии нужно знать, чем отличается вирусный насморк от бактериального.
Лечение бактериального ринита является комплексным. Цель терапии - купировать симптомы, устранить инфекцию и обеспечить санацию носовой полости. При насморке бактериальной природы используются несколько групп препаратов:
- антибиотики, которые необходимо принимать курсом;
- сосудосуживающие препараты местного воздействия, которые снимают отек и восстанавливают носовое дыхание; для лечения воспаления;
- жаропонижающие препараты (при температуре выше 38,4 C°).

Сиалор против насморка
- Устраняет воспаление и заложенность
- Борется с бактериями, не нарушая микрофлору
- Не содержит гормонов и антибиотиков
Есть противопоказания. Проконсультируйтесь со специалистом.
В период лечения пациенту рекомендуется обильное питье, которое поможет вывести продукты распада и избежать обезвоживания при высокой температуре.
Вирусный насморк нельзя лечить антибиотиками. Вирусы не погибают от веществ, предназначенных бактериям, а бесконтрольный прием таких лекарств может серьезно навредить организму. Кроме того, он становится более уязвимым перед патогенными микробами, так как снижается их восприимчивость к антибиотикотерапии.
Для лечения вирусного ринита назначают противовирусные препараты, промывания носовой полости средствами на основе морской воды, физиотерапевтические процедуры.
Читайте также:

