Как отличить ангину от вируса эпштейн-барра
Обновлено: 23.04.2024
Коварный инфекционный мононуклеоз: разберемся, чем он опасен и как его обнаружить
Сейчас все чаще можно услышать сложное и несколько пугающее название болезни — инфекционный мононуклеоз (ИМ). Но даже если это название для вас ново, вероятность, что вы или ваш ребенок уже столкнулись с его возбудителем, достаточно велика. При том, что распространенность этой болезни весьма широка, она не всегда диагностируется правильно. Это связано с тем, что проявляться мононуклеоз может по-разному — как у детей, так и у взрослых. Он способен умело маскироваться и имеет тенденцию к хронитизации. Неудивительно, что мононуклеоз считается крайне коварным явлением.
Давайте разберемся с его причинами, симптомами и, что особенно важно, с его диагностикой!

Что вызывает мононуклеоз?
Мононуклеоз у детей: симптомы и течение
Чаще всего первые проявления инфекционного мононуклеоза возникают у детей раннего возраста и впоследствии у подростков в пубертатном периоде. В любом случае для детского возраста характерно острое начало инфекции.
Какие симптомы в этом случае можно заметить?
В целом острая фаза инфекционного мононуклеоза длится около двух-трех недель. Как и другие разновидности герпес-вирусов, вирус Эпштейна — Барр склонен к сохранению в организме в латентном состоянии на всю жизнь.

Проявления инфекционного мононуклеоза у взрослых
Каковы проявления инфекционного мононуклеоза у взрослых?
Чем хуже обстоят дела с иммунитетом, тем чаще и мощнее будут рецидивы инфекции.
Скрытые опасности вируса Эпштейна — Барр
Ученые выявили тесную связь вируса Эпштейна — Барр с развитием некоторых видов новообразований (назофарингеальной карциономы) и болезней крови (лимфомы Бёркитта). Своевременное лечение обострений инфекционного мононуклеоза может снизить риск подобных осложнений.
Зачем нужна проверка на вирус Эпштейна — Барр?
Частые ангины, признаки ухудшения работы печени и другие перечисленные выше проявления встречаются при многих заболеваниях, что вызывает трудности в постановке диагноза на основе клинических проявлений. Возможности современных лабораторных исследований позволяют быстро прояснить ситуацию и сделать дифференциальную диагностику намного проще и точней.
Заболевания, под которые может маскироваться инфекция, вызванная вирусом Эпштейна — Барр:
Лабораторные тесты — это единственный и надежный способ обеспечить такую реализацию диагностики инфекционного мононуклеоза, результат который будет точным и информативным.

Лабораторная диагностика инфекционного мононуклеоза
Существует три главных критерия для лабораторного подтверждения диагноза:
Первые два пункта оцениваются с помощью развернутого общего анализа крови с лейкоцитарной формулой. Такой анализ позволяет установить процентное соотношение разных видов белых кровяных телец, выявить мононуклеары — измененные на фоне активности вируса Эпштейна — Барр белые кровяные клетки.
Серологический тест включает определение иммуноглобулинов класса М и G к нескольким видам вирусных антигенов (в том числе к капсидному, раннему и ядерному антигену) и позволяет сделать вывод о давности заражения, переходе инфекции в хроническую форму и ее реактивации (новом обострении).
Существует еще один метод диагностики инфекционного мононуклеоза, вызванного вирусом Эпштейна — Барр, — метод полимеразной циклической реакции (ПЦР). Данный метод молекулярной биологии, основанный на выявлении ДНК возбудителей инфекции, является сегодня одним из самых точных и чувствительных методов диагностики инфекционных заболеваний. ПЦР позволяет определять не только наличие инфекции, признаки ее реактивации, но вирусную нагрузку, то есть количественное присутствие вирусной ДНК в крови. Применение метода ПЦР в настоящее время можно считать лучшим вариантом для выявления первичной инфекции ВЭБ у детей раннего возраста, а также у лиц с иммунодефицитными состояниями, когда серодиагностика малоэффективна.
Диагностика инфекционного мононуклеоза в LAB4U

В сухом остатке:
Для первичной диагностики вируса Эпштейна — Барр у детей раннего возраста (до 3-х лет) применяется метод ПЦР-диагностики. Это исследование и ряд других, которые могут потребоваться при комплексном обследовании при наличии инфекционного мононуклеоза, можно всегда найти в каталоге онлайн-лаборатории LAB4U.

Пациентка жаловалась на боль в горле, заложенность носа, сильную потливость, слабость, тяжесть в правом подреберье, высокую температуру, сыпь на груди, увеличенные лимфоузлы на шее.
Анамнез
Пациентка заболела 4 дня назад, когда отметила днём резкий подъём температуры до 39 °C, затем присоединилась слабость, головная боль, небольшое першение в горле. Девушка расценила состояние как начало обычного ОРВИ. Стала принимать ибупрофен, температура снижалась на пару часов и повышалась снова.
На следующий день боль в горле усилилась появились налёты, температура была 38,5 °C. Пациентка вызвала врача на дом. После осмотра поставлен диагноз "лакунарная ангина", взят мазок на BL (возбудителя дифтерии). Назначено лечение:
- полоскание зева раствором фурацилина; ; ;
- ибупрофен.
На фоне данного лечения состояние не улучшалось, нарастали симптомы интоксикации, на приёме терапевт направил пациентку на общий анализ крови с пометкой "cito" (т. е. срочно) и на приём к инфекционисту.
Девушка учится на 3 курсе Рязанского государственного радиотехнического университета, вредные привычки отрицает, живёт в нормальных условиях с родителями и младшей сестрой.
Обследование
При физикальном осмотре: кожные покровы влажные, с мелкоточечной сыпью на груди. По ходу грудино-ключично-сосцевидной мышцы пальпируются два увеличенных лимфоузла диаметром 4 х 4 см, лимфоузлы мягкие, неспаянные с кожей, болезненные. При осмотре зева: миндалины отёчные, гиперемированные, рыхлые, увеличены, виден белый налёт в лакунах.
Дыхание в лёгких везикулярное (хрипов нет), частота дыхательных движений 22 в минуту. Тоны сердца ясные, ритм правильный, частота сердечных сокращений 96 ударов в минуту, артериальное давление 110/70 мм рт. ст. Живот мягкий, безболезненный. Печень + 2 см из под края рёберной дуги, край мягкий эластичный. Стул и диурез (объём мочи) в норме.
В анализе крови моноцитоз (увеличение числа моноцитов в крови) и лимфоцитоз (увеличение числа лимфоцитов в крови):
- лейкоциты — 18,9 x 10^9/л;
- СОЭ — 30 мм/ч;
- эритроциты — 3,9 х 10^12/л;
- гемоглобин — 128 г/л.
Инфекционистом пациентка была направлена на анализы: биохимический анализ крови (АЛТ, АСТ, билирубин общий, прямой, непрямой, глюкоза, холестерин, щелочная фосфатаза), ВИЧ, RW (сифилис), гепатиты В и С, антитела к вирусу Эпштейна — Барр (ВЭБ).
- гепатиты В и С, ВИЧ, RW — отрицательно;
- обнаружены антитела IgM (иммуноглобулин М) к вирусу Эпштейна — Барр.
- АЛТ — 425 ЕД/л;
- АСТ — 308 ЕД/л;
- билирубин общий — 26 мкмоль/л;
- непрямой — 6 мкмоль/л;
- прямой — 20 мкмоль/л;
- щелочная фосфатаза — 280 Ед/л;
- глюкоза — 5,4 ммоль/л;
- холестерин 4,2 — ммоль/л.
Диагноз
Лечение
- Полупостельный режим.
- Обильное питьё.
- Диета № 5 (рекомендована для людей с заболеваниями печени и желчного пузыря). — по 2 таблетке 3 раза в день в течение 10 дней. 500 мг — по 1 таблетке 2 раза в день в течение 10 дней 400 мг — по 1 таблетке 2 раза в день в течение 10 дней. — по 1 таблетке 4 раза в день рассасывать.
- Ибупрофен 400 мг — при температуре выше 38,5 °C.
- Полоскание зева раствором фурацилина.
На фоне лечения улучшилось общее самочувствие, нормализовалась температура тела, исчезли воспалительные изменения в горле, уменьшились лимфоузлы. Общий анализ крови практически нормализовался, оставались повышены моноциты, биохимический анализ крови нормализовался в течение двух месяцев.
Лечение длилось 21 день, закончилось выздоровлением. Далее пациентка в течение года находилась на диспансерном наблюдении.
Заключение
Данный клинический случай показывает типичное течение инфекционного мононуклеоза, вызванного ВЭБ. Этим заболеванием часто болеют молодые люди — студенты, которые постоянно контактируют с большим количеством людей, часто испытывают стресс и не имеют строгого режима дня и питания.
Что такое ангина? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
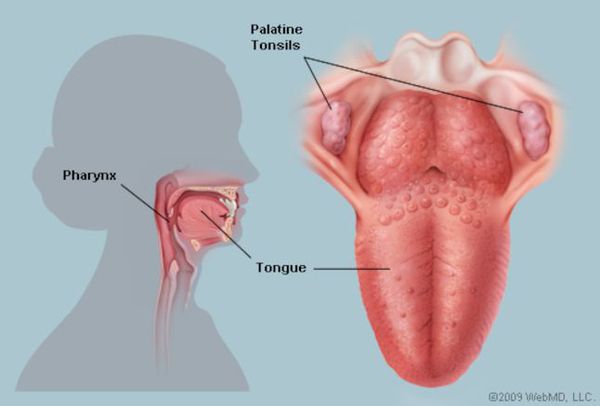
Этиология (причина ангины)
Впервые стрептококк был обнаружен т. Бильротом в 1874 году.
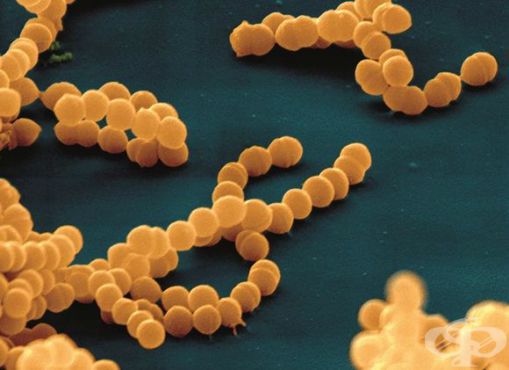
Стрептококки являются неподвижными грамположительными бактериями. Они располагаются парами, цепочками. Их таксономическое деление основано на различиях строения А-липополисахарида (обеспечивает сродство к соединительной ткани).
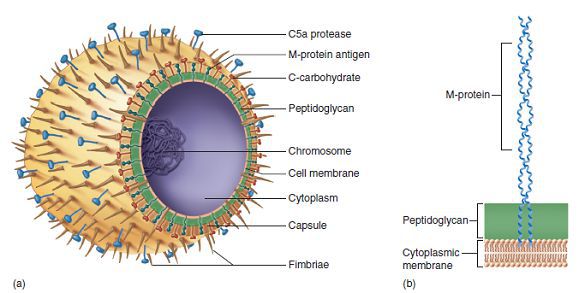
Строение стрептококка:
- Протеины клеточной стенки:
- М — подавляет фагоцитоз, имеет сродство к соединительной ткани сердца;
- Т — фактор типоспецифичности;
- R — нуклеопротеид;
- Протеиназа — вызывает набухание соединительной ткани сердца;
- Стрептокиназа — участвует в переводе плазмина в плазминоген, т. е. вызывает фибринолиз
- Липотейхоевая кислота — обладает сродством к эпителию лимфоидного аппарата глотки, обеспечивает фиксацию стрептококка, т. е. является рецептором;
- Гиалуроновая кислота — входит в состав капсулы, препятствует фагоцитозу возбудителя и расщепляет гликозаминогликаны;
- Стрептолизины:
- S (гемолиз эритроцитов, иммуносупрессия);
- О (кардиотоксичен — воздействует на митохондрии, блокирует тканевое дыхание в сердечной мышце и нарушает проведение сердечных импульсов);
- Эритрогенный экзотоксин — т. н. токсин Дика, вызывающий типичные проявления скарлатины, а в совокупности с другими факторами патогенности поражает капилляры, вызывая точечную сыпь. Первичная инфекция, как правило, протекает по типу скарлатины, а все повторные заражения — по типу ангины, так как к токсину Дика вырабатывается иммунитет. Однако следует помнить, что проявления жизни на Земле весьма обширны и многообразны, и не всегда подчиняются правилам — иногда скарлатина не проявляется, например, при субклинической форме, когда первичное заболевание протекает скрыто, а иммунитет к токсину формируется, или конкретный штамм стрептококка является нетоксигенным, т. е. не вырабатывает токсин, и первая встреча с возбудителем будет типичной ангиной. Также возможна повторная скарлатина, вызванная различными антигенными вариантами стрептококка).
При реакции организма на разные типы стрептококков выделяют однородный иммунитет (стойкий полииммунитет), который защищает от заражения, а также моноиммунитет (обусловленный бактериальными типоспецифичными М-антигенами), который не предохраняет от заболевания другими типами.
Возбудитель чувствителен к высыханию, погибает при нагревании до 60°C за 30 минут, высокочувствителен к антибиотикам пенициллинового и цефалоспоринового рядов. Стрептококки размножаются на кровяном агаре (вызывают гемолиз эритроцитов), могут расти в молочных продуктах, мясном фарше и салатах. [2] [3] [4]
Эпидемиология
Антропоноз. Источник инфекции — больные ангиной, скарлатиной и другими формами стрептококковой инфекции (бета-гемолитический стрептококк группы А) и носители стрептококка.
Механизм передачи: аэрозольный (путь передачи воздушно-капельный), возможен алиментарный (связанный с неполноценным питанием) и контактный пути передачи, особенно у детей раннего возраста.
Восприимчивость к инфекции высокая, сезонность осенне-зимняя. Значительную роль в распространении заболевания имеет повышенная скученность населения. [1] [3] [5]
Факторы риска
Чаще всего ангиной заболевают:
- дети от 5 до 15 лет;
- родители ребёнка школьного возраста;
- взрослые, часто контактирующие с детьми.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы ангины
Инкубационный период — до 2-х суток. Начало острое.
- общей инфекционной интоксикации;
- тонзиллита (острый, гнойный);
- углочелюстного лимфаденита.
Повышение температуры, озноб и общая утомляемость
Головные боли и ломота в мышцах
При ангине появляется головная боль (тупая, без чёткой локализации) и выраженная ломота в мышцах и суставах.
Боли в горле
В первые сутки заболевания боли в горле проявляются при глотании, затем переходят в постоянное проявление и могут отдавать в ухо.
Увеличение и болезненность лимфатических узлов
Увеличиваются углочелюстные лимфоузлы, становятся очень болезненными, плотноэластической консистенции, не спаяны между собой и окружающими тканями.
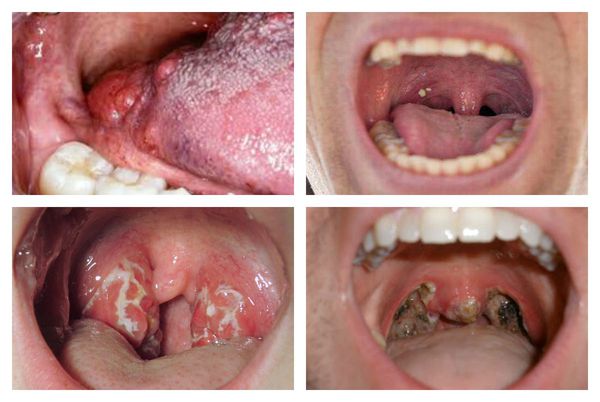
Очень характерными являются данные, получаемые при фарингоскопии:
- открывание рта свободное;
- нёбные дужки, язычок, миндалины и мягкое нёбо в первые дни ярко гиперемированы.
Основные проявления тонзиллитов
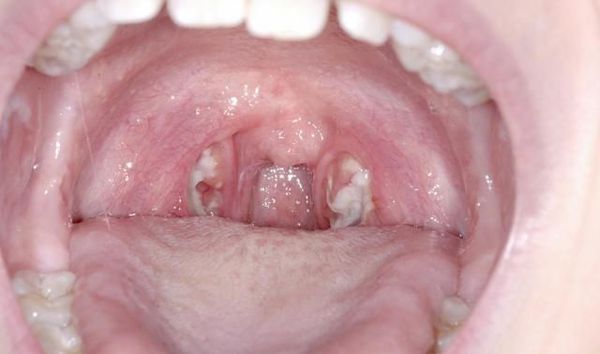
С третьего дня в лакунах появляется отделяемое жёлто-белого цвета (гной) — фолликулярно-лакунарный тонзиллит.
Как выглядит горло при ангине:
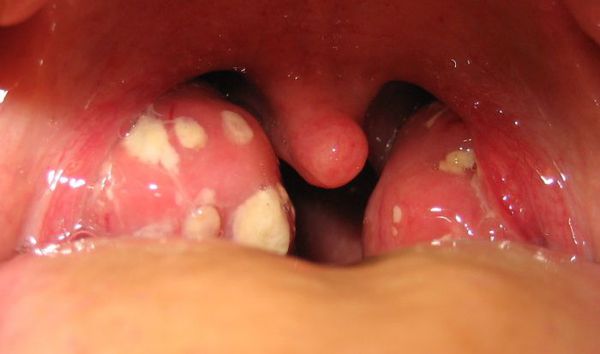
Далее при тяжёлых формах возникает некротический тонзиллит: тёмно-серый цвет миндалин, после отторжения гнойно-некротических масс остаются дефекты ткани.
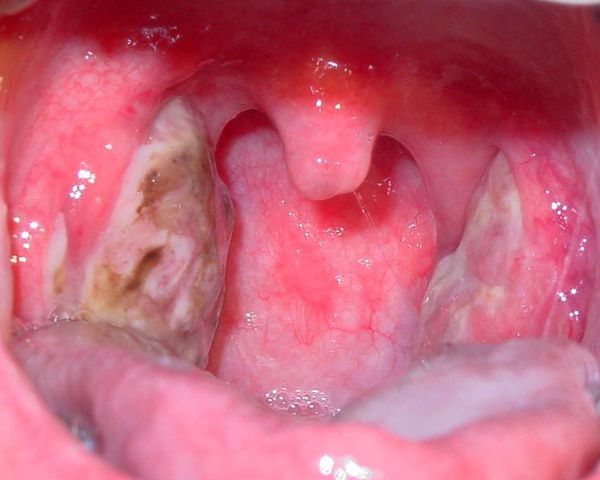
Необходимо помнить, что гнойный налёт при ангине не распространяется за пределы миндалин, легко снимается, не тонет в воде — появление каких-либо других вариантов течения является поводом для сомнения в диагнозе. [2] [3] [5] [6]
Флегмонозный тонзиллит
Флегмонозный тонзиллит — наиболее тяжёлая форма ангины. Характеризуется развитием в ткани миндалин чаще одностороннего гнойного очага без чётких границ. Резко усиливается интоксикация, возникает выраженная болезненность на стороне поражения и отёк, становится сложно открыть рот. Заболевание требует срочного хирургического лечения.
Язвенно-плёнчатая форма тонзиллита
При язвенно-плёнчатой форме ангины возникают изъязвления на поверхности ткани миндалин, сильная болезненность и налёт, который легко снимается шпателем.
Как протекает вирусная и герпесная ангина
"Вирусные ангины" не имеют ничего общего с классической стрептококковой ангиной. Они являются лишь отдельными синдромами при вирусных заболеваниях: аденовирусной, цитомегаловирусной и энтеровирусной (герпангина) инфекции и множестве других. Термин "ангина" применим только к заболеваниям, вызванным бета-гемолитическим стрептококком группы А. Все остальные воспаления ткани миндалины следует называть острым или хроническим тонзиллитом.
По этой причине выделять герпетическую ангину, ангину при дифтерии, гриппе, скарлатине и инфекционном мононуклеозе некорректно.
Как протекает ангина у детей
У детей симптомы ангины более выражены, чем у взрослых. Сильнее интоксикация, ребёнок вялый, отказывается от еды, возможны боли в животе, сильные головные боли, тошнота и рвота.
При каких симптомах ангины стоит бить тревогу
Когда обратиться к врачу:
- при подъёме температуры свыше 37,5 °C;
- сильной и мучительной боли в горле;
- выраженной интоксикации;
- болезненности углочелюстных лимфатических узлов.
Патогенез ангины
Ворота инфекции — лимфоидные образования кольца Пирогова — Лангханса. Происходит проникновение в них стрептококков, воспалительная реакция и дальнейшее распространение возбудителя, его токсинов и продуктов распада бактерий и клеток организма по лимфатическим путям в углочелюстные лимфоузлы (углочелюстной лимфаденит).
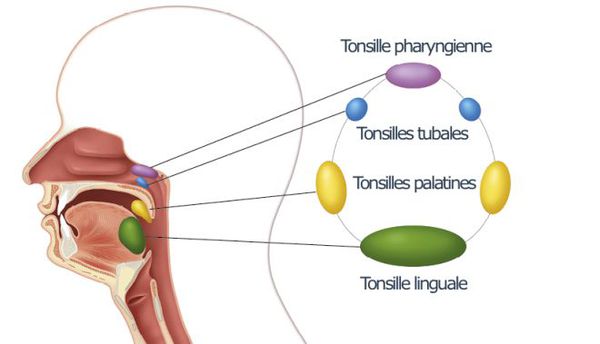
При благоприятном течении этим процесс ограничивается. При барьерной недостаточности стрептококки проникают в околоминдаликовую клетчатку (паратонзиллит, паратонзиллярный абсцесс), вызывают токсическое поражение всего организма. При проходе через слуховую трубу в среднее ухо возбудитель способен вызвать развитие отита и синусита. Достаточно редко при выраженном иммунодефиците развивается сепсис.
В ответ на проникновение бактериальных антигенов в организме больного образуются антитела, которые при взаимодействии с антигенами образуют циркулирующие иммунные комплексы антиген-антитело (АГ-АТ). В норме они разрушаются путём фагоцитоза, комплементом и не вызывают иммунопатологических реакций. Однако бывают ситуации, когда механизмы элиминации не срабатывают.
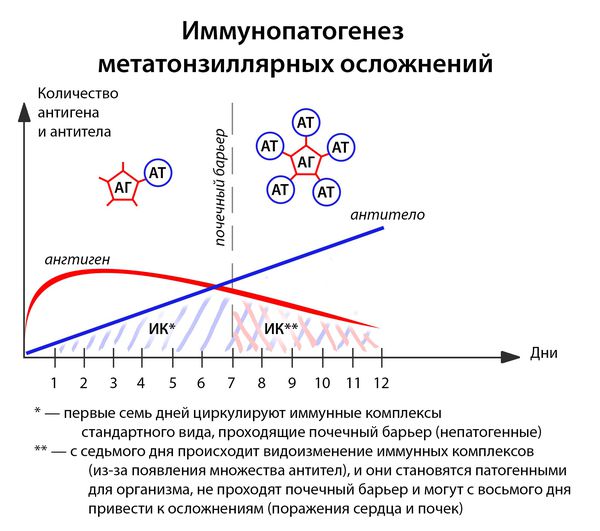
Иммунные комплексы оседают на базальной мембране сосудов (почек) и разрушают её. Далее происходит разрушение подлежащей соединительной ткани. Условиями для этого являются:
- большое количество образующихся иммунных комплексов (при сильном иммунитете, например, у подростков до 17 лет);
- массивная антигенемия (при несвоевременном лечении, высокой вирулентности возбудителя);
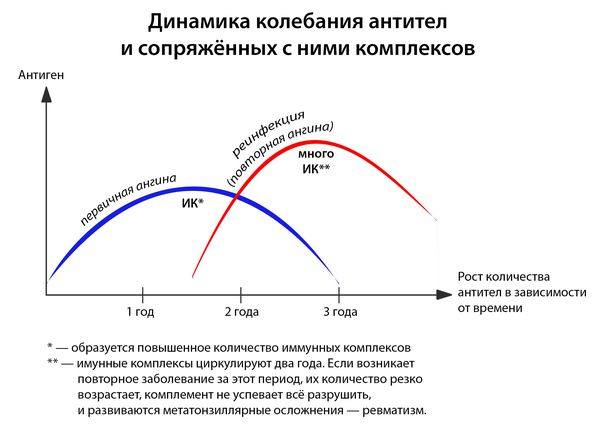
- частые повторные заболевания (2 года после перенесенной ангины — это период повышенного риска).
Иммунитет развивается с третьего дня: макрофаги подготавливают антигены, образуется суперантиген, и лишь затем передают его Т- и В-лимфоцитам, вырабатывающим специфические антитела. [1] [3] [4]
Классификация и стадии развития ангины
По степени тяжести ангина бывает:
- лёгкой;
- среднетяжёлой;
- тяжёлой.
По клинической форме:
- первичная — возникшая впервые или не раньше двух лет после ангины, перенесённой ранее);
- повторная — результат реинфицирования людей с повышенной восприимчивостью в течении двух лет от первичной ангины.
По характеру воспаления миндалин:
- катаральная ангина — покраснение и отёк миндалин;
- фолликулярная ангина — фолликулы белого цвета в ткани миндалин;
- лакунарная ангина — гнойное отделяемое из лакун миндалин;
- некротическая ангина — некроз ткани миндалин;
- гнойно-некротическая ангина — некроз и гнойное расплавление ткани миндалин.
- ангина язычной миндалины;
- ангина гортанных валиков;
- ангина нёбных миндалин;
- комбинированная ангина. [3][4]
Осложнения ангины
Осложнения ангины включают пара и метатонзиллярные процессы.
В острый период могут возникнуть:
- паратонзиллит, паратонзиллярный абсцесс (усиление лихорадки, односторонний характер болей, гиперсаливация, болезненность при открывании рта, асимметрия язычка, односторонний отёк, выраженная гиперемия мягкого нёба);
- инфекционно-токсический миокардит (боли в сердце, перебои в его работе, изменение размеров сердца, появление шумов, одышка, повышение ЛДГ на 1-2 нормы); (воспаление придаточных пазух носа);
- медиастенит (воспаление органов средостения — появление боли за грудиной, одышка);
- заглоточный абсцесс (нагноение лимфатических узлов и клетчатки заглоточного пространства — затруднение глотания, одышка, усиление инотоксикации);
- сепсис (полиорганное заражение, циркуляция возбудителя в крови).
В период выздоровления:
Диагностика ангины
Подготовка к посещению врача
При повышении температуры свыше 37,5 °С, сильной и мучительной боли в горле, болезненности углочелюстных лимфатических узлов и выраженной интоксикации нужно как можно скорее посетить терапевта. Специальная подготовка для этого не требуется.
Лабораторная диагностика
К методам лабораторной диагностики относятся:
- клинический анализ крови (нейтрофильный лейкоцитоз со сдвигом влево, повышение СОЭ);
- общий анализ мочи (мочевой синдром при осложнениях);
- ЭКГ (выполняется в день поступления и при выписке, могут быть признаки гипоксии, нарушения проводимости);
- бактериальный посев с миндалин (мазок) на бета-гемолитический стрептококк (и дифтерию);
- биохимия крови (АСЛО, РФ, СРБ). [3][4]
Дифференциальная диагностика
Боли в горле и повышение температуры тела являются достаточно частыми симптомами множества заболеваний, поэтому вопросы отличия ангины от других патологий являются основополагающими в практике любого врача:
Как отличить ангину от ОРЗ или фарингита
При остром респираторном заболевании поражается не паренхима миндалин, а в основном слизистая оболочка ротоглотки и других отделов респираторного тракта, отсутствует углочелюстной лимфаденит. При фарингите затрагиваются поверхностные слои гортани (слизистая оболочка).
Лечение ангины
Как долго лечится ангина
Режим и диета. Рекомендации и противопоказания для заболевших
Лечение осуществляется в домашних условиях, тяжёлые и осложнённые формы ангины лечатся в стационаре.
Режим палатный, диета — общий стол, при выраженном болевом синдроме показана механически и химически щадящая пища, обильное питьё.
Народные методы терапии. Лечение ангины народными способами и средствами недоказательной медицины недопустимо — это опасно для жизни и здоровья.
Антибиотики — лекарства для лечения ангины
Несмотря на длительное и широкое применение антибактериальных препаратов первого поколения бета-гемолитический стрептококк остаётся высокочувствителен к пенициллиновой и аминопенициллиновой группе антибиотиков, которые и являются препаратами первого выбора терапии — к концу вторых суток применения антибиотиков возбудитель уже погибает. При невозможности использования препаратов данных групп возможна замена на цефалоспориновый или макролидный ряд антибиотиков.
Уход на дому
При лечении ангины на дому первые три дня показано активное ежедневное наблюдение врача в целях своевременного выявления развития осложнений и исключения дифтерии зева.
В качестве патогенетической и симптоматической терапии широко используется:
- антисептические растворы — орошение ротоглотки и миндалин;
- полоскания горла;
- антигистаминные препараты;
- общеукрепляющие средства для повышения иммунитета;
- дезинтоксикационная парентеральная инфузионная терапия — при выраженном синдроме общей инфекционной интоксикации.
Основа лечения ангины — это высокоэффективная антибактериальная терапия. Поэтому применение трав, снимающих боль в горле, и ингаляций при болезни являются лишь вспомогательными. Противогрибковые препараты и компрессы при патологии не используются.
Выписка больных
Выписка пациентов осуществляется не ранее семи дней нормализации температуры тела при условии нормальных анализов крови, мочи и ЭКГ. [2] [3] [6]
Лечение гнойной ангины
В большинстве случаев ангина — это гнойно-воспалительное заболевание, которое требует скорейшего применения антибиотиков и при необходимости нестероидных противовоспалительных и противоаллергических средств.
Лечение простой и хронической ангины
Ангина — это острое заболевание без хронических форм. Однако есть термин "стрептококковое носительство" — отсутствие болезни как таковой, чаще на фоне хронической ЛОР-патологии. В этом случае проводят санирование очага, применяют антибиотики с учётом чувствительности к ним и аппаратно промывают миндалины.
Стоит ли удалять гланды
При ангине не удаляют миндалины. Хирургическое лечение возможно лишь при флегмонозной форме ангины и при редких случаях тяжёлого течения заболевания. При развитии осложнений, например, паратонзиллярного абсцесса производится вскрытие гнойника под местной анестезией и его санация.
Прогноз. Профилактика
Прогноз обычно благоприятный. У людей с тяжёлым иммунодефицитом повышенный риск развития осложнений в острый период болезни.
Поможет ли профилактика
Методы профилактики ангины не разработаны. Основное значение при возникновении очага заболевания имеют:
- изоляция больного и его лечение;
- обследование и санация контактных лиц (бактерионосителей);
- при частых повторных заболеваниях — бициллинопрофилактика, по показаниям — удаление миндалин (решение принимает ЛОР-врач);
- здоровый образ жизни, закаливание, приём витаминов.[reference:] [4]
Кормление грудью при болезни
Грудное вскармливание при ангине можно продолжить. Однако необходимо соблюдать меры профилактики заражения ребёнка:
- не дышать и не кашлять на него;
- чаще мыть руки;
- пользоваться защитной маской, не забывать постоянно менять её;
- регулярно проветривать помещение.
Также следует принимать индивидуально подобранный антибиотик, разрешённый при грудном вскармливании.
Ангина — болезнь, знакомая каждому с детства. Все мы знаем, что это ОРЗ (острое респираторное заболевание), сопровождающееся сильной болью в горле и лихорадкой. Лучшим лекарством от ангины, по мнению большинства, являются антибиотики. Но так ли это? Стоит ли спешить в аптеку за антибиотиком, столкнувшись с симптомами ангины?
Содержание статьи

На самом деле, то, что мы называем ангиной, далеко не всегда обусловлено бактериальной инфекцией. Острый тонзиллит (а именно так ангину принято называть в медицинской практике) может быть вызван как бактериальной, так и вирусной активностью. Зачастую острым тонзиллитом называют именно вирусное заболевание, а ангиной — бактериальное, однако это не является общепринятым.
В большинстве случаев тонзиллит развивается в результате острой вирусной инфекции (т. е. простуды), а бактериальная инфекция присоединяется в качестве осложнения.
Реже (но есть и такие случаи), воспаление миндалин связано с грибковой инфекцией.
Как известно, антибиотики не влияют на жизнедеятельность вирусов. Таким образом, в некоторых случаях симптомы ангины не являются поводом начинать активную антибактериальную терапию. Но как отличить вирусную ангину от бактериальной? Читайте об этом в нашей статье.
Вирусы и бактерии, вызывающие ангину
Чтобы яснее показать отличия вирусной и бактериальной ангины, вкратце проясним, какие принципиальные отличия существуют между их возбудителями — вирусами и бактериями.
Вирусы — инфекционные агенты крайне малого размера и простого строения. По сути, это цепочка ДНК, которая встраивается в клетку человека и образует тысячи своих копий. При этом работа клетки человека нарушается, что и вызывает определенные симптомы. Например, при тонзиллите вирус размножается в клетках слизистой оболочки миндалин.
Вирусная инфекция редко протекает изолированно: она распространяется на слизистую носоглотки, глаз и т. д. Поэтому для ОРВИ характерно одновременное появление насморка, кашля, боли в горле, конъюнктивита.

Вирус не питается тканями организма, не формирует колонии. Его задача — создать как можно больше копий и заразить все клетки, оказавшиеся рядом. Именно потому вирусы такие заразные, но нарушают здоровье человека всего на несколько дней. Вне клетки человека вирус размножаться не может. И вообще, назвать вируса живым вне клетки человека довольно сложно — это полностью бездействующая молекула.
Вирусы, способные вызвать тонзиллит:
- аденовирусы;
- парагрипп;
- вирус Коксаки;
- RS-вирус;
- вирус Эпштейна_Барр (ВЭБ, или ЭБВ).
Бактериальное происхождение имеют около трети случаев острого тонзиллита. В 90% из них возбудителем инфекции является стрептококк группы А.
Бактерии, в отличие от вирусов, — полноценные живые организмы. Тело человека играет для них роль питательной среды — они питаются молекулами тела, образуют колонии, пытаются противостоять иммунной защите и лечению. Бактерии не внедряются в клетки тела, а размножаются на их поверхности. В отличие от вирусов, они распространяются в пределах ограниченной области тела (например, размножаются на поверхности миндалин, вызывая ангину). При этом они повреждают клетки и вызывают бурную защитную реакцию со стороны организма — повышение температуры, образование гноя и др.
Бактериальные инфекции обычно протекают тяжелее, чем вирусные, и чаще приводят к осложнениям. К тому же, бактерии могут населять тело длительное время. Так, хронические бактериальные инфекции длятся годами.
Различия клинической картины при тонзиллите

Клиническая картина острого тонзиллита способна дать некоторое представление о природе возбудителя. В определении причин болезни роль играют как внешние симптомы, так и данные фарингоскопии (осмотра горла).
Стоит отметить, что для поставки диагноза не всегда достаточно осмотра. В первую очередь, это связано с тем, что клиническая картина бактериального и вирусного тонзиллита имеет много сходств:
- болезнь начинается остро, неожиданно;
- температура тела поднимается (вплоть до 39-40 °С);
- беспокоит боль в горле;
- при осмотре горла заметны увеличенные покрасневшие миндалины;
- зачастую миндалины покрыты неплотным налетом.
В таблице 1 представлены характерные особенности клинической картины вирусного и бактериального тонзиллита.
| Признак | ОРВИ | Вирус Эпштейна-Барр | Стрептококк |
| Температура тела | у детей может достигать 39°С | в большинстве случаев субфебрильная (около 37°С) | всегда выше 38°С; у детей – 39-40°С |
| Реакция на антибиотик | эффект слабо выражен или отсутствует | положительный эффект слабо выражен или отсутствует; при приеме ампициллина или амоксициллина у пациента может появиться кожная сыпь | через 12-24 часа температура тела нормализуется |
| Тип ангины (преимущественно) | катаральная форма – налет слабый, слизистый или слизисто-гнойный, боль в горле умеренная | катаральная, с рыхлым налетом или прозрачной слизью на миндалинах | фолликулярная ангина – налет в виде желтоватых точек, острая боль при глотании; лакунарная – налет гнойный, заполняющий лакуны |
| Конъюнктивит | при аденовирусной инфекции – в 100% случаев | наблюдается менее чем в 10% случаев | наблюдается менее чем в 10% случаев |
| Другие симптомы ОРЗ | кашель, насморк, фарингит (заметен налет на видимой части задней стенки глотки) | насморк, гнусавость голоса, увеличение нижнечелюстных лимфатических узлов | сопутствующие симптомы минимальны (характерное отличие бактериальной ангины от вирусной) |
| Возможные осложнения | вирусный тонзиллит может быть осложнен бактериальной инфекцией редко; | иногда – отит, пневмония, неврит, бактериальная ангина | отит, ларингит, ревматизм, нефрит |
Табл.1 Сравнение симптомов вирусного и бактериального острого тонзиллита.

Чтобы точно определить возбудителя болезни, необходимо сдать некоторые анализы (в первую очередь, общий клинический анализ крови и бактериологический посев). При постановке диагноза во внимание берется также эпидемиологическая картина, факт контакта с инфекционными больными, длительность инкубационного периода и т.д.
Отличия в анализе крови
Лучший способ определить, вирусное или бактериальное заболевание ваша ангина — это сдать клинический анализ крови. Это универсальный анализ, проливающий свет на процессы, происходящие внутри организма. В таблице 2 показаны ключевые изменения в показателях клинического анализа крови при вирусной и при бактериальной ангине.
| Показатель | вирусная ангина | бактериальная ангина | норма |
| Лейкоциты, г/л | при ОРВИ в норме, при ВЭБ может быть значительно выше нормы | уровень повышен | 4-9 |
| СОЭ (скорость оседания эритроцитов) | повышена | повышена | Ж-2-15 М-1-10 |
| Нейтрофилы | в норме или ниже нормы | уровень повышен | палочкоядерные – 1-6%, сегментоядерные – 47-72% |
| Лимфоциты | уровень повышен | ниже нормы | 19-37% |
| Моноциты | при ОРВИ уровень в норме; при ВЭБ – значительно повышен | в норме | 3-11% |
Табл. 2 Показатели общего клинического анализа крови при бактериальной и вирусной инфекции на примере острого тонзиллита.
При подозрении на стрептококковую ангину рекомендуется сдать анализ крови на антитела к стрептококку – титр АСЛО. Повышенный титр АСЛО подтверждает стрептококковую инфекцию.
Если симптомы говорят о присутствии в организме вируса Эпштейна-Барр, рекомендуется сдать анализ крови на антитела к капсидному антигену (VCA, IgM и IgG). Также о присутствии данного вируса можно судить по наличию его ДНК в слюне больного. Это можно определить с помощью ПЦР-анализа.
Бактериологическая диагностика

Как отличить, вирусная или бактериальная у вас ангина? Еще один верный метод — сдать бактериологический посев мазка из зева. Стерильным марлевым или ватным тампоном медицинский работник проводит по миндалинам, собирая налет. Далее тампон погружается в транспортную среду и доставляется в микробиологическую лабораторию. Врач-лаборант высеивает бактерии, содержащиеся на тампоне, на специальную питательную среду. Через 3-5 дней микробиолог сможет определить, какие виды бактерий присутствуют в микрофлоре зева пациента.
Бактериологическая диагностика также позволяет определить чувствительность выявленной бактерии к антибиотикам. Высеивая культуру бактерий на питательные среды с различными антибиотиками, микробиолог сделает заключение о том, какой из антибиотиков уничтожает бактерии наиболее эффективно. В большинстве случаев стрептококки высокочувствительны к пенициллинам и цефалоспоринам; при этом в 40% случаев стрептококк выявляет устойчивость к тетрациклинам.
Неоспоримым достоинством бактериологического анализа является его точность и информативность. При этом существенным недостатком данного метода является невозможность получить результат в краткие сроки.

1. Горенко Т.В., Калинина Н.М., Дрыгина Л.Б. Современные представления об иммунопатогенезе инфекции, вызванной вирусом Эпштейна-Барр // Инфекция и иммунитет. – 2011. – Т. 1, №2. – С. 121–130.
2. Эффективность ронколейкина в лечении хронических рецидивирующих инфекций / О.И. Желтова, Н.М. Старостина, М.А. Тихонова и др. // Медицинская иммунология. – 2011. – Т. 13, № 2–3. – С. 227–236.
5. Маркелова Е.В., Костюшко А.В., Красников В.Е. Патогенетическая роль нарушений в системе цитокинов при инфекционно-воспалительных заболеваниях // Тихоокеанский медицинский журнал. – 2008. – № 3. – С. 24–29.
6. Павленко О.А., Щербак В.А. Роль вируса Эпштейна-Барра в патологии верхних отделов пищеварительного тракта у детей // Дальневосточный медицинский журнал. – 2009. – № 3. –С. 53–55.
7. Плужников М.С., Левин М.Я., Атнашева Р.Р. Показатели местного иммунитета ротоглотки при хроническом декомпенсированном тонзиллите в сочетании с разными формами фарингитов // Российская оториноларингология. – 2003. – № 2. – С. 176–180.
8. Распорин В.В., Прасолова М.А. Вирус Эпштейн-Барр и диагностика связанных с ним заболеваний. – Новосибирск: Вектор-Бест, 2009. – 14 с.
9. Смирнов И.Е., Мещерякова К.Л., Якушенкова А.П. Оценка изменений показателей гуморального иммунитета у детей с хронической патологией лимфоидного кольца глотки // Российская ринология. – 2008. – № 2. –
10. EpsteinBarr virus serostatus: no difference despite aberrant patterns in athletes and control group / T. Pottgiesser, B. Wolfarth, Y.O. Schumacher, G. Bauer // Med Sci Sports Exerc. – 2006. – Vol. 38. – P. 1782–1791.
11. Comparison of the prognostic impact of serum anti-EBV antibody and plasma EBV DNA assays in nasopharyngeal carcinoma / C.W. Twu, W.Y. Wang, W.M. Liang, J.S. Jan, R.S. Jiang, J. Chao, Y.T. Jin, und J.C. Lin // IntJRadiatOncolBiolPhys. – 2007. – Vol. 67. – P. 130–137.
Из общего числа воспалительных заболеваний ЛОР-органов более 70% обусловлены вирусной инфекцией, в это число входят и герпесвирусные. Из них одно из первых мест занимают заболевания ЛОР-органов, возникающие в результате реактивации ВЭБ [9]. Известно, что хронический тонзиллит - это наиболее распространенное инфекционное поражение миндалин, характеризующееся нарушениями гуморального и клеточного иммунитета, которое может развиться после рецидивирующих острых тонзиллитов [8]. Поскольку хронические инфекционные процессы при ЛОР-заболеваниях могут протекать без выраженных изменений общего иммунного статуса организма, особое внимание привлекает состояние местного иммунитета [5]. Изучению показателей местной иммунной защиты ротоглоточной зоны посвящено много исследований, однако их данные не всегда однозначны. Также к числу нерешенных вопросов в оториноларингологии относится вопрос о роли вирусных инфекций и аутоиммунных реакций при хронических воспалительных заболеваниях, и их местных и общих проявлений и роли в патогенезе хронического тонзиллита.
Известно, что вирус Эпштейн-Барра (ВЭБ) имеет глобальное распространение. Источником ВЭБ является больной человек или здоровый носитель. Вирус выделяется со слюной в продромальный период, в разгаре заболевания и при выздоровлении в период до 6 месяцев. Основной путь передачи вируса - воздушно-капельный от человека к человеку. Воротами инфекции при этом служит ротоглотка. Данные литературы о появлении ВЭБ в слюне здоровых носителей противоречивы, источниками могут являться как В-лимфоциты слизистой оболочки, так и плазматические клетки или клетки плоского эпителия. Также заражение может происходить контактно-бытовым и половым путями [2]. Типичные клинические проявления многообразны, но основными симптомами являются поражение ротоглотки (хронический тонзиллит), лихорадка, генерализованная лимфоаденопатия, особенно увеличение лимфоузлов шейной группы [10]. В зависимости от длительности пребывания вируса в клетке и связанных с этим изменений в ее функционировании различают три типа течения вирусной инфекции.
Если ВЭБ после заражения начинает активно размножаться в клетке, а образующееся многочисленное вирусное потомство одновременно покидает ее, то клетка подвергается лизису и гибнет. Вышедшие вирусы поражают другие чувствительные клетки. Подобным образом развивается литическая инфекция.
При персистентной инфекции размножение ВЭБ идет медленнее, а новые вирусные частицы покидают зараженную клетку постепенно. Клетка продолжает жить и делиться длительное время, хотя ее функционирование под влиянием вируса может измениться [7].
Последний тип - латентная (скрытая) инфекция, при которой в зараженной клетке реализуется лишь часть генетической информации ВЭБ, а образование ее потомства не происходит. Однако геном вируса встраивается в ядерные структуры клетки, при ее делении воспроизводится и с клеточными хромосомами передается дочерним клеткам. Во время латентной стадии транскрибируется ограниченное количество генов вируса и синтезируется небольшая часть его белков, которые поддерживают персистенцию ВЭБ в организме. В латентной стадии вирус может сохраняться в организме человека в течение всей жизни. При иммунодефицитом состоянии, на фоне болезни латентный провирус в зараженных клетках может активироваться и размножаться (стадия репликации). Репликация ВЭБ начинается с синтеза ранних белков и ДНК с последующей продукцией вирусного капсидного антигена (VCA). Это приводит к увеличению количества генетического материала вируса, появлению зрелых вирионов. Дальнейшее развитие инфекции может происходить пи литическому либо персистентному типу [7].
В большинстве случаев первичная ВЭБ-инфекция протекает субклинически и сопровождается продукцией специфических антител. Первичная ВЭБ-инфекция может переходить в хроническую форму [1].
Для выявления ДНК ВЭБ в настоящее время широко используют ПЦР. Чувствительность ПЦР при ВЭБ-инфекции наиболее высока при использовании для анализа проб слюны [6].
Существенную значимость для серодиагностики ВЭБ-инфекции имеет также определение антител к вирусным капсидным антигенам (VCA), ранним антигенам (EA), нуклеарному (ядерному) анти- гену (NA).
Острая фаза ВЭБ-инфекции характеризуется продукцией у больного анти-VCAIgM и IgG и в большинстве случаев наличием IgM и IgG, специфичных к комплексу ранних антигенов (EA).
Анти-VCAIgM начинают продуцироваться в первые дни заболевания, и их концентрация достигает максимума на 1-2 неделе. Наличие анти-VCAIgM в высоких титрах более 3 месяцев свидетельствует о затяжном течении заболевания или иммунодефицитном состоянии больного [4].
Анти-VCAIgG можно обнаружить в крови пациентов в первые недели после заболевания, а максимальные значения их концентрации - на 2-4 неделе. Также этот маркер обнаруживается в сроки от нескольких месяцев до года после инфицирования.
Анти-NAIgG начинает выявляться в крови инфицированных через 1-6 месяцев после начала заболевания и сохраняется на достаточно высоком уровне пожизненно. Их обнаружение свидетельствует о том, что заражение пациента произошло не ранее чем за 3-4 месяца до проведения обследования. У больных с иммунодефицитными состояниями этот серологический маркер может не определяться [10].
Клиническая картина Эпштейн-Барра вирусной инфекции характеризуется четкой цикличностью с выделением традиционных периодов: продромального, развернутой клинической картины и реконвалесцен- ции [1]. Одним из ранних симптомов заболевания в остром периоде болезни является поражение ротоглотки в виде тонзиллита.
По данным одних авторов, после перенесенной первичной инфекции происходит формирование напряженного противовирусного иммунитета, на фоне которого отсутствуют клинические проявления ВЭБ инфекции, а состояние человека расценивается как носительство ВЭБ. У носителей ВЭБ небольшое количество клеток (примерно от 1 до 50 на 1 млн), в основном В-лимфоцитов несут ee вирусную эписому [11]. Другие авторы считают ВЭБ инфекцию заболеванием иммунной системы с нарушением интерферонообразования, изменениями содержания и функционального состояния Т-лимфоцитов, NК [8]. Вместе с тем практически отсутствуют данные по изменению параметров иммунной системы при латентной ВЭБ инфекции, реактивации ВЭБ и при хронической ВЭБ инфекции.
В связи с этим изучение уровня про- и противовоспалительных цитокинов позволят получить информацию о функциональной активности иммунокомпетентных клеток и особенностях инфекционного процесса при разном течении ВЭБ инфекции. Поэтому цель нашего исследования заключалась в анализе и выявлении особенностей локального цитокинового статуса (IL-6, IL-17, IL-4, IL-10, TGF-β1, sIgA) и содержание секреторного IgAу пациентов с хроническим тонзиллитом на фоне ВЭБ-инфекции.
Материалы и методы исследования
Статистическую обработку полученных результатов проводили с помощью компьютерных программ MicrosoftExel, Biostat с применением непараметрических методов и корреляционного анализа. Результаты представляли в виде медианы (Ме), верхнего и нижнего квартилей (Q25; Q75). Достоверность различия определяли при p < 0,05.
Результаты исследования и их обсуждение
Результаты ПЦР-диагностики выявили у 20 человек ДНК ВЭБ в слюне и эпителиальных клетках небных миндалин. Серологические исследования, проведенные в остром периоде заболевания, позволили определить сероконверсию у всех этих пациентов. При этом EBV-VCA-IgM (+) были выявлены у 34% пациентов, EBV-EA-IgG(+) - в 76% случаев обследованных пациентов с хроническим тонзиллитом, в биоматериале которых определяли ДНК вируса Эпштейн-Барр.
Установлено повышение провоспалительного цитокина IL-6 в слюне пациентов с хроническим тонзиллитом, ассоциированным со S. pyogenes (рис. 2) в первые сутки исследования, с последующим незначительным снижением с 7 по 28 сутки. Количество IL-17 было особенно высоким в разгаре заболевания с постепенным снижением с 7 по 28 сутки, однако на протяжении всего периода мониторинга его значения превышали показатели контрольной группы. Оценка уровня IL-4 у пациентов с хроническим тонзиллитом, ассоциированным со S. pyogenes, показала исходно его повышение по сравнению с контрольной группой, с дальнейшим его увеличением в 4 раза на 7 сутки и снижением к 28 суткам, однако данный показатель превышал уровень IL-4 в 1-й день исследования и показатели контрольной группы. Содержание IL-10 в слюне пациентов этой группы было в пределах нормы на всем протяжении исследования. Также отмечено увеличение уровня TGF-β1 в первые сутки исследования, со снижением на 7 и 28 сутки, но превышением данных контрольной группы. Установлено повышение sIgAв слюне больных в разгаре болезни с дальнейшим увеличением уровня данного иммуноглобулина на 7 сутки исследования и стабильно высокими показателями в период реконвалесценции. Следовательно, в период разгара заболевания, при выраженных клинических проявлениях у пациентов с хроническим тонзиллитом, ассоциированным с пиогенной микрофлорой, существенно увеличен уровень IL-6, IL-17, IL-4,TGF-β1 и sIgA. При угасании клинических симптомов сохраняется увеличениеIL-17, TGF-β1 и sIgA.

Рис. 1. Динамика локального цитокинового профиля у пациентов хроническим тонзиллитом, ассоциированным с ВЭБ-инфекцией

Рис. 2. Динамика локального цитокинового профиля у пациентов с хроническим тонзиллитом, ассоциированным со стрептококковой инфекцией
При сравнении локального цитокинового статуса двух исследуемых групп были выявлены следующие различия: уровень IL-6 иIL-10 исходно был выше при вирусной инфекции, чем при бактериальной. Уровень IL-17, IL-4 и TGF-β1 при стрептококковой инфекции в разгар заболевания превышал показатели данного цитокина при ВЭБ-инфекции,однако показатели sIgAбыли одинаковы в обоих группах. Уровень IL-6,IL-17, IL-4 и sIgA при хроническом тонзиллите вирусной природы повышен в разгаре болезни, а в период угасания клинических симптомов регистрировались высокие показатели TGF-β1 и sIgA. К 28 суткам снижались показатели IL-6, IL-4 и IL-10 до уровня контрольных значений, но сохранялось высокое содержаниеIL-17 и TGF-β1 у пациентов I группы. У пациентов II группы к 28 дню снижались показатели IL-4 до контрольных значений, также снижался уровень IL-6,IL-17, однако показатели превышали контрольные значения.
Таким образом, результаты ПЦР-ди- агностики на выявление ДНК ВЭБ в слюне и эпителиальных клетках небных миндалин и серологические исследования (ИФА), проведенные в остром периоде заболевания, показали их высокую диагностическую ценность, что подтверждает возможности их использования в клинической практике в комплексной диагностике ВЭБ-ин- фекции. Сероконверсия EBV-VCA-IgM(+) и/или EBV-EA-IgG(+), EBV-NA-IgG(-) на фоне характерных клинических симптомов свидетельствует о реактивации ВЭБ-инфекции.
Высокий локальный уровень IL-17 в обеих группах на всех этапах мониторинга свидетельствует о том, что воспаление сохраняется. Основными продуцентами ИЛ-17 являются CD4+ и CD8+ Т-клетки, а также IL-23, который активирует продукцию данного цитокина в ответ на инфекцию. Преимущественно провоспалительные и гемопоэтические активности ИЛ-17 являются следствием их способности стимулировать продукцию цитокинов и хемокинов. ИЛ-17 является наиболее активным в индуцировании продукции бета-2-дефензина человека, колониестимулирующего фактора для гранулоцитов и воспалительного белка макрофагов человека, которые являются основными компонентами врожденного иммунитета. Th-17 вовлекаются в иммунный ответ и патогенетически связаны с развитием хронического тонзиллита.
Читайте также:

