Как папы лечат детей от ветрянки
Обновлено: 16.04.2024
Чем опасна ветрянка? Когда лучше переболеть ветрянкой?
Ветряная оспа или ветрянка - очень заразное заболевание. Его вызывают вирусы герпеса 3 типа, так называемые герпесы Зостер. Считается, что каждый человек восприимчив к нему на 100%. Название связано с ошибочным предположением, что эта разновидность натуральной оспы, которую за относительно легкое течение назвали ветрянкой. Действие на организм вируса герпеса Зостер сходно с другими формами герпеса, которые поражают клетки кожи и нервные клетки.
Сама по себе ветрянка не считается опасным заболеванием, но примерно в 5% случаев оно протекает с осложнениями. Тяжело переносят его люди с ослабленным иммунитетом, дети старше 12 лет и грудные младенцы. В период беременности вирус может навредить плоду, особенно высок риск с 12 по 20 неделю и на последней неделе. Если женщина не болела оспой до зачатия ребенка, то ей придется во время беременности сдать анализы на антитела и если у нее нет защиты от вируса 3 типа, пройти курс лечения иммуноглобулином.
Назначают такое лечение беременным, чтобы избежать порока развития плода, который редко, но встречается у женщин, заболевших ветряной оспой. По этой же причине гинеколог может дать направление на аборт из-за существования риска рождения больного ребенка женщинам, которые заболели ветрянкой до 12 недель беременности. После рождения младенцы до 2-х месячного возраста могут заболеть ветрянкой только в случаях, когда произошло заражение:
- внутриутробно, если женщина заболела на последней недели беременности;
- при искусственном вскармливании, ведь ребенку антитела передаются вместе с молоком матери;
- при грудном вскармливании, если женщина не болела ветрянкой и не была привита, так как у нее нет иммунитета;
- при сильном иммунодефиците, например, при заболевании раком или СПИДом.
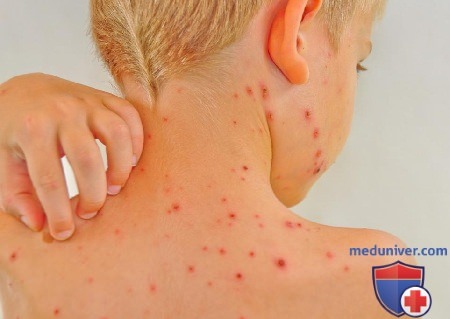
Чаще всего ветрянкой болеют дети в возрасте 4-7 лет. В нашей стране ребенка больного ветряной оспой изолируют от остальных детей, и он находится в карантине в течение 5-9 дней с начала появления первых высыпаний. В большинстве европейских странах больных ветряной оспой не ограничивают от общения с детьми, поскольку там педиатры считают, что лучше всего если ребенок переболеет ветрянкой до начала посещения школы. У детей дошкольного возраста ветрянка протекает легче и быстрее.
Взрослые обычно переносят заболевание тяжелее детей. Поэтому огораживать ребенка дошкольного возраста от контакта с больным ветряной оспой не следует. Пусть он переболеет ветрянкой лучше в садике. Часто у подростков и взрослых, переболевших ветряной оспой, остаются на теле рубцы на месте высыпаний, а у маленьких детей они заживают, не оставив заметного следа.
Ветрянка имеет несколько стадий. Промежутки между ними могут составлять несколько десятков лет. Впервые заразиться может как ребенок, так и никогда не болевший взрослый. Вирус передается воздушно-капельным путем. Он закрепляется на слизистой верхних дыхательных путей, накапливается там и размножается. Эта стадия протекает бессимптомно, в течение примерно 2 недель, больной не заразен.
Вирус ветряной оспы передается только от человека к человеку. Он не выживает в организме домашних животных и во внешней среде. Источником первичной инфекции становится больной в острой стадии ветрянки: за 1-2 дня до высыпаний и в течение 4-7 дней, когда появляются прыщики, и больной в острой стадии опоясывающего лишая. Иногда заражение может произойти при контакте с содержимым пустул .
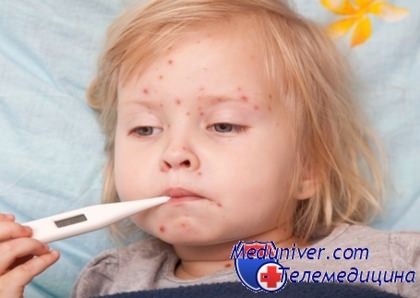
Постепенно вирус проникает в кровь, и тогда иммунная система реагирует на чужеродное вторжение. Может подняться температура, появляются слабость, головная боль и боль в пояснице. Этот период длится 1-2 дня, больной заразен. Первая острая стадия наступает, когда вирус закрепляется в клетках спинного мозга. На коже появляются сыпь, которая возникает периодически в течение следующих 4-7 дней. Иногда она малозаметна, что осложняет диагностику. Больной заразен. Сыпь может появиться везде, даже под волосами и на слизистой. Она не однородна внешне, так как высыпания появляются в разные дни.
Если с иммунитетом все в порядке, через 4-7 дней высыпания прекращаются, состояние улучшается, больной перестает быть заразным и выздоравливает. Но вирус прочно закрепляется в нервных клетках и остается там на всю жизнь. Вторичная острая стадия может проявиться спустя много лет из-за ослабления иммунитета, в том числе от стресса. На этот раз высыпания появляются чаще всего в области подмышек и животе, в зависимости от того, какой нерв поражен.
Вторичное проявление вируса герпеса Зостер называют опоясывающим лишаем. Кожных проявлений может и не быть, симптомы ограничены только болью. В период высыпаний больной заразен, как и при ветрянке, в том числе для детей. Тяжелые формы ветрянки опасны еще и тем, что сыпь может покрыть не только большую часть всего тела, но распространяться и на внутренние органы. Встречаются случаи, когда причиной возникновения энцефамиелита - воспаления мозга является осложнение ветряной оспы.
До настоящего времени не найден способ, помогающий полностью уничтожить вирус герпеса Зостер. Закрепившись в организме, он становится практически не восприимчивым к противовирусным и иммунным препаратам. Поэтому ветрянку можно охарактеризовать как первый этап хронического заболевания вируса герпеса 3 типа. Но после первого заражения ветрянкой у человека формируется стойкий иммунитет. Первой острой стадией он уже не болеет. Последующие проявления заболевания возникают из-за уже имеющегося вируса. Поэтому во многих странах считают, что имеет смысл проводить вакцинацию населения.
В нашей стране для лечения назначают антигистаминные препараты для уменьшения зуда, а также антисептики и жаропонижающие. Чаще всего при ветрянке используют для обеззараживания зеленку. Но с эстетической точки зрения это не всегда удобно. Поэтому все чаще в последнее время врачи рекомендуют дезинфицировать ранки раствором марганцовки, фукорцином и желтым риванолом. При этом важно знать: обрабатывать пустулы спиртом и отварами лекарственных трав нельзя. Народные методы лечения могут привести к попаданию инфекции в ранки, которые образуются на месте лопнувших пузырьков. Антибиотики при лечении ветрянки не эффективны, так как заболевание вызвано вирусом.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Ветряная оспа (ветрянка) у детей: диагностика, лечение
VZV имеет много сходных с ВПГ проявлений, поскольку и тот и другой вирус вызывают пузырьковую сыпь. Но в отличие от ВПГ, VZV распространяется воздушным путём, попадает в кровь и лимфу с последующим появлением на коже пузырьковой сыпи. В 90% случаев и более первичное инфицирование VZV клинически проявляется пузырьковой сыпью.
Клинические проявления ветряной оспы. Типичная пузырьковая сыпь - 200-500 пузырьков, появляясь на голове и туловище, распространяются на периферию Существует несколько редких, но тяжёлых осложнений, которые могут наблюдаться у изначально здоровых детей.
Осложнения ветряной оспы:
1. Бактериальная суперинфекция:
- Стафилококковая
- Стрептококковая
- Может привести к синдрому токсического шока или некротизирующему фасцииту
2. Центральная нервная система:
- Церебеллит
- Панэнцефалит
- Асептический менингит
3. При иммунодефиците:
- Повышенная кровоточивость
- Вирусный пневмонит
- Прогрессирующая и диссеминированная инфекция
- ДВС-синдром (синдром диссеминированного внутрисосудистого свертывания).
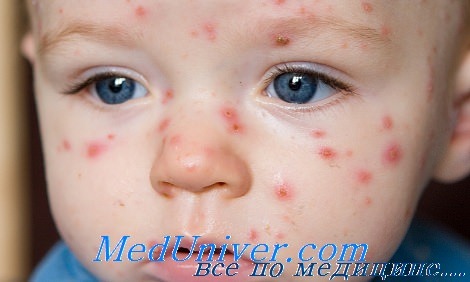
• Вторичная бактериальная инфекция — стафилококки, стрептококки или другие микроорганизмы могут вызвать дальнейшие осложнения в виде токсического шока или некротизирующего фасциита. Вторичную бактериальную инфекцию следует подозревать при новой волне лихорадки или персистирующей высокой лихорадке спустя первые несколько суток.
• Энцефалит при ветряной оспе. Может быть генерализованным. Обычно развивается сразу после начала заболевания. Отличием энцефалита, вызванного ВПГ, является благоприятный прогноз. Наиболее характерно воспалительное поражение мозжечка, связанное с вирусом ветряной оспы. Обычно заболевание развивается в течение недели после появления сыпи. У ребёнка наблюдается мозжечковая атаксия, которая обычно исчезает через несколько дней.
• Молниеносная пурпура при ветрянке. Это последствие васкулита кожи и подкожно-жировой клетчатки. Хорошо известна как проявление менингококковой инфекции, в результате некроза может привести к потере больших участков кожи. Изредка появляется после ветряной оспы на фоне образования антивирусных перекрёстно реагирующих антител, инактивирующих фактор свёртывания белка S. В результате нарушается регуляция фиб-ринолиза и повышается тромбообразование, чаще всего проявляющееся в коже.
• Инсульт при ветряной оспе. У детей, перенёсших ветряную оспу, в редких случаях развивается инсульт, вызванный либо васкулитом, либо недостаточностью свёртывающей системы (белка S).
У пациентов с иммунодефицитом первичная ветряная оспа может перейти в тяжёлое прогрессирующее диссеминированное заболевание, при котором летальность составляет до 20%. Пузырьковые высыпания длительно сохраняются и часто становятся геморрагическими.
Опоясывающий лишай (herpes zoster). При активизации латентной формы ветряной оспы появляются пузырьковые высыпания по ходу чувствительных нервов (опоясывающий лишай). Это происходит чаще всего в грудном отделе, хотя поражаться может любой дерматом. Дети, в отличие от взрослых, редко испытывают невралгическую боль при данном заболевании. Опоясывающий лишай чаще всего развивается у тех детей, которые были инфицированы в первый год жизни. Рецидивирующий опоясывающий лишай может быть проявлением скрытого иммунодефицита, например, при ВИЧ-инфекции.
У таких пациентов активизировавшаяся инфекция также может диссеминировать, вызывая тяжёлое течение заболевания.
Лечение и профилактика ветряной оспы - ветрянки
Для пациентов с иммунодефицитом с недостаточной функцией Т-лимфоцитов после контакта с ветряной оспой рекомендован человеческий иммуноглобулин против ветряной оспы. В эту группу входят:
• реципиенты трансплантации костного мозга;
• пациенты с врождённым или приобретённым иммунодефицитом, с нарушением Т-клеточного иммунитета;
• пациенты, принимающие высокие дозы глюкокортикоидов или других иммуносупрессивных препаратов в течение предыдущих 3 мес;
• новорождённые, у матерей которых развилась ветряная оспа за 5 дней и менее до или в течение 2 дней после родов;
• новорождённые на сроке менее 30 нед, после контакта с ветряной оспой.
Защита от инфекции с помощью иммуноглобулина не является абсолютной и зависит от того, как скоро после контакта с ветряной оспой он был введён. Членам семьи следует проявлять бдительность, поскольку после введения иммуноглобулина развитие ветряной оспы может быть отсроченным, а проявления — нетипичными. Поэтому при появлении любой сыпи родителям следует сразу же показать ребёнка врачу. Пациентам с иммунодефицитом и при тяжёлом течении ветрянки внутривенно следует вводить ацикловир.
Исследования, проведённые в США, показали преимущество перорального лечения ацикловиром у нормальных детей, но в настоящее время в Великобритании этот препарат ещё не разрешён к применению с такой целью. Взрослым следует назначать ацикловир, поскольку они более склонны к тяжёлому течению заболевания. Хотя и существует эффективная вакцина против ветряной оспы, считается, что у взрослых по мере истощения иммунной защиты вновь появляется восприимчивость к инфекции. В Великобритании вакцина не входит в современный календарь прививок, хотя используется в США и многих других странах.
Остерегайтесь поступления больного с ветряной оспой в стационар, где находятся дети с иммунодефицитом.
Более подробно о ветряной оспе можно узнать в нашей статье - Ветряная оспа. Причины и механизмы развития.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021

В инфекционное отделение г. Междуреченска в январе 1998 года обратилась мама с ребёнком шести лет с жалобами на то, что ребёнок не может стоять на ногах.
Жалобы
Со слов матери, утром у ребёнка настолько сильная слабость в ногах, что он не может встать с постели, болевого синдрома, головной боли, рвоты не отмечалось. Также были жалобы на сыпь по телу с корочками и лёгким зудом.
Симптомы возникли остро — утром после пробуждения. Накануне вечером ребёнок чувствовал себя удовлетворительно, жалоб не предъявлял.
Анамнез
За семь дней до обращения ребёнок заболел ветряной оспой. Начало заболевания протекало легко: незначительные высыпания по телу и волосистой части головы без повышения температуры. В детском саду в этот период был карантин по ветряной оспе. Диагноз поставлен участковым врачом верно: "Ветряная оспа, типичная, лёгкой степени тяжести". Ребёнок находился на домашнем режиме, получал симптоматическую терапию: обработка элементов раствором бриллиантовой зелени. На седьмой день от начала заболевания на фоне значительного улучшения самочувствия и уменьшения количества элементов сыпи утром ребёнок не смог встать на ноги.
Из анамнеза жизни известно, что ребёнок не страдал хроническими заболеваниями, развивался соответственно возрасту, получал профилактические прививки по плану. Против ветряной оспы привит не был. Из перенесённых заболеваний: ОРЗ 1-2 раза в год.
Обследование
При обследовании: ребёнок в сознании, отвечает на вопросы, ориентирован во времени и пространстве, положение вынужденное (на руках у матери). При постановке на ноги с поддержкой оседает. Движения рук не ограничены, нарушения речи, глотания нет. Черепно-мозговые нервы не нарушены. Самостоятельно идти не может. Рефлексы с ног снижены с двух сторон. Менингеальные симптомы (симптомы воспаления мозговых оболочек) отрицательные. Чувствительность на нижних и верхних конечностях сохранена. На коже единичные элементы сыпи, корочки. Слизистые чистые. По органам патологии не выявлено.
Проведена люмбальная пункция. По результатам исследования ликвора (спинномозговой жидкости) установлено наличие лимфоцитарной инфильтрации (повышенного содержания лейкоцитов), уровень сахара в крови в норме (что соответствует вирусному процессу). В клиническом анализе крови изменений не установлено. В биохимическом исследовании крови изменений фосфорно-кальциевого обмена, печёночных проб не выявлено. Осмотр глазного дна не выявил патологии.
Диагноз
Лечение
Ребёнок получал внутривенно ацикловир в течение семи дней с дальнейшим переходом на приём препарата в таблетках. Курс — 14 дней.
Со второго дня поступления отмечалась положительная динамика: улучшение двигательной активности в нижних конечностях, улучшение рефлексов, нарастание силы мышц. Полное восстановление функций нижних конечностей произошло к 14 дню. Выписка через две недели с выздоровлением.
После выписки ребёнок находился под наблюдением участкового педиатра и невролога. В процессе наблюдения получал реабилитацию: курсы массажа, физиотерапии. Ухудшения самочувствия в период наблюдения не отмечалось. Двигательная активность восстановлена полностью, на психоэмоциональное развитие ребёнка заболевание не повлияло.
Заключение
Ветряная оспа не всегда лёгкое заболевание. Редкие осложнения могут носить тяжёлый характер. Предсказать развитие осложнений невозможно даже у человека без хронических заболеваний. На сегодняшний день предотвратить заболевание можно вакцинацией. Профилактическая вакцинация против ветряной оспы возможна детям с 12 месяцев жизни. Прививки гарантируют отсутствие болезни, а значит и осложнений.
Что такое ветряная оспа (ветрянка)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Ветряная оспа (Chickenpox) — острое инфекционное заболевание, вызываемое вирусом ветряной оспы, поражающим кожные покровы и нервную систему.
Симптомы ветрянки: умеренно выраженная общая интоксикация и везикулёзная экзантема. При длительной персистенцией вируса в виде латентной инфекции, при активизации которой (чаще после 60 лет) протекает в форме опоясывающего лишая. Течение доброкачественное при отсутствии осложнений.
Этиология
Возбудитель принадлежит к семейству Herpesviridae (от греч. herpes — ползучая), роду Varicellavirus. Вирус герпеса 3 типа — Varicella zoster. ДНК-содержащий, покрыт липидной оболочкой. Антигенная структура вируса устойчива, и не было выявлено измененных вариантов возбудителя. Крайне неустойчив во внешней среде, солнечная радиация, свежий воздух при проветривании, дезинфицирующие средства убивают вирус почти мгновенно. [1] [3] [5]
Эпидемиология
Антропоноз. Источник инфекции — больной человек (ветряной оспой и опоясывающим лишаём) независимо от степени тяжести и клинических проявлений. Больной заражает неболевших восприимчивых людей (восприимчивость 100%) с последних 48 часов инкубационного периода и до 5 суток с момента появления последнего свежего элемента сыпи.
Пути заражения
Механизм передачи воздушно-капельный (пути — аэрозольный, контактно-бытовой). Заболевание очень контагиозно, но для реализации заражения необходим тесный контакт больного и восприимчивого организма.
До 50% заболеваний приходится на возраст 5-9 лет, к 15 годам остается неиммунной прослойка не более 10% населения. Заболеваемость повышается в холодное время года.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы ветряной оспы
Сколько длится ветряная оспа (ветрянка)
Инкубационный период длится от 10 до 21 дня. В типичных случаях (у детей и подростков) заболевание начинается остро. В среднем ветряной оспой болеют 7-10 дней.
Симптомы ветряной оспы у взрослых и детей
Ветрянка у взрослых из-за утраты лабильности иммунной системы проявляется подострым и постепенным началом (т. е. основной синдром появляется на 2-3 и более поздние дни от начала заболевания). Дети, как правило, заболевание переносят легче.
Симптомы ветрянки у детей и взрослых:
- общая инфекционная интоксикация (СОИИ);
- везикулёзная экзантема;
- везикулёзная энантема (афты);
- лимфаденопатия (ЛАП);
- лихорадка постоянного типа.
В типичных случаях разгару заболевания предшествует продромальный период длительностью до одних суток, маловыраженный, сопровождающийся небольшой слабостью, субфебриллитетом, редко мелкопятнистой rash-сыпью.
Очень характерна динамика высыпаний: вначале появляется округлое красноватое пятно размерами 5-10 мм, далее в центре образуется папула, далее — везикула (пузырёк) с прозрачным содержимым до 10 мм (однокамерная и спадающаяся при проколе). Далее при присоединении вторичной флоры возможно её нагноение, после — подсыхание и образование корочек, отпадение которых происходит через 6-8 дней, обычно без последующих дефектов. В редких случаях (выраженное нагноение, расчесывание) могут образовываться рубчики.
Одновременно с высыпаниями на кожных покровах на слизистой оболочке рта образуются нежные везикулы, которые, быстро вскрываясь, образуют афты (эрозии) и могут вызывать чувство дискомфорта, жжения во рту.
Ветряная оспа у новорождённых
Грудные дети ветряной оспой болеют редко, так как большинство из них защищены материнскими антителами. Если ребёнку от матери передались антитела против вируса, то болезнь может протекать стёрто в лёгкой форме. Если защитных материнских антител нет, то ветрянка протекает бурно: выражены симптомы интоксикации, возможны судороги, нарушается сознание, возникают осложнения со стороны внутренних органов и нервной системы.
Ветряная оспа у беременных
Виду широкого распространения заболевания преимущественно в детском и подростковом возрасте к моменту наступления беременности женщины оказываются в большинстве случаев иммунны к вирусу ветряной оспы (т. е. если ветрянка была перенесена до беременности, риска повторного заболевания и угрозы для ребёнка нет, соответственно, нет рисков при контакте беременной с больным ветряной оспой или опоясывающим лишаём). В редких случаях, когда беременная не имеет титра протективных антител и вступает в контакт с больным человеком, возможны различные исходы, зависящие от срока беременности. Значительную опасность представляет острое заболевание ветряной оспой для самой беременной (о чём зачастую забывает как сама женщина, так и врач, диагностировавший заболевание).
Патогенез ветряной оспы

Классификация и стадии развития ветряной оспы
1. По клинической форме:
- рудиментарная (отсутствует синдром общей инфекционной интоксикации, из сыпи — розеолы);
- пустулёзная (присоединение вторичной — бактериальной флоры, нагноение и выраженное усиление интоксикации, частое образование рубчиков);
- буллёзная (выраженные проявления интоксикации, образование пузырей с жидкостью до 3 см);
- геморрагическая (геморрагическое пропитывание содержимого пузырьков, нейротоксикоз);
- гангренозная (образование язв, нейротоксикоз, развитие сепсиса);
- генерализованная (врожденная у детей, прогноз неблагоприятен);
- абортивная (быстрое обратное развитие сыпи).
2. По степени тяжести:
- легкая (умеренный СОИИ, повышение температуры тела до 38°С, необильные высыпания);
- средняя (выраженный СОИИ, повышение температуры тела до 39°С, обильные высыпания);
- тяжелая (резко выраженный СОИИ, повышение температуры тела свыше 39°С, гиперинтенсивные высыпания, сопровождающиеся образованием язв, геморрагиями). [1][2][3]
Стадии заболевания
Осложнения ветряной оспы
Осложнения ветрянки у детей и взрослых
Ветряная оспа у детей и взрослых протекает схоже, но у взрослых осложнения развиваются чаще.
Специфические осложнения:
- стенозирующий ларинготрахеит;
- неврологические осложнения — менингит, энцефалит, миелит;
- кератит;
- геморрагический нефрит.
Неспецифические осложнения:
- абсцессы;
- флегмоны;
- отит;
- пневмония;
- сепсис.
Осложнения ветрянки у беременных
По разным данным, развитие пневмонии у беременных при ветрянке достигает в среднем 22% от общего числа заболевших, а из них 42% случаев заканчивается летально. Вирус проникает через плацентарный барьер и может поражать ребёнка, выраженность проявлений зависит от сроков беременности. Так, при заражении в 1 триместре абортов не отмечается, но риск развития пороков развития достигает 5%, смертность от которых у новорожденных доходит до 34%. Во 2-3 триместрах тяжесть поражения возрастает, однако частота заражения ребёнка резко падает. Наибольший риск для ребёнка представляет заболевание матери за 5 дней до родов и 5 дней после них (риск врожденной инфекции до 20% и смертность до 30%), поэтому при развитии заболевания в предродовом периоде вариантом спасения может быть задержка родов на 5-7 дней (при возможности) и введение специфического иммуноглобулина. [1] [4] [5]
Что такое ветряночная пневмония
Ветряночная пневмония — это опасное осложнение, которое в основном возникает у беременных. Для заболевания характерно двустороннее воспаление лёгких, в тяжёлых случаях приводящее к их отёку и дыхательной недостаточности.
Диагностика ветряной оспы
При каких симптомах нужно обратиться к врачу
В каких случаях проводят анализ крови на ветряную оспу
В общей практике лабораторная диагностика ветряной оспы проводится редко. При необходимости в сомнительных или сложных случаях могут использоваться:
- клинический анализ крови с лейкоцитарной формулой (лейкопения и нормоцитоз, лимфо- и моноцитоз, при наслоении бактериальных осложнений — нейрофильный лейкоцитоз со сдвигом влево, т. е. изменения, свойственные большинству вирусных инфекций);
- общий анализ мочи (изменения редки, указывают на степень интоксикации);
- биохимические анализы крови (иногда повышение АЛТ как проявление герпетического гепатита, креатинина при поражениях почек);
- серологические реакции (возможна ретроспективная диагностика методами РСК, РА, ИФА классов IgM и G наиболее широко применяемый метод, позволяет провести дифференциальную диагностику между острой инфекцией и более старым инфекционным процессом, что наиболее важно при беременности. Достаточно информативен метод ПЦР).
Специальная подготовка для сдачи анализов не требуется. Расшифровкой анализов занимается врач.
При риске или произошедшем развитии осложнений производятся соответствующие лабораторные и инструментальные исследования (люмбальная пункция, рентген придаточных пазух носа, органов грудной клетки, КТ, МРТ и др.). [2] [4]
Как отличить ветрянку от других заболеваний

Лечение ветряной оспы
Ввиду всеобщей заболеваемости и в большей степени наличия форм лёгкой и средней тяжести заболевания больные ветряной оспой проходят лечение дома, в случае тяжелого заболевания (с риском развития и развившимися осложнениями), лица, проживающие в организованных коллективах, беременные должны проходить терапию в условия инфекционного стационара (до нормализации процесса и появлении тенденций к выздоровлению).
Самолечение ветряной оспы недопустимо. При появлении первых признаков нужно обратиться к терапевту или педиатру. Далеьнейшим ведением пациента занимается инфекционист.
Больной должен быть изолирован от окружающих (неболевших) людей до 5 дня со времени появления последнего свежего элемента сыпи.
Режим дня
Желателен постельный режим, строгое соблюдение санитарных норм (чистое бельё, коротко остриженные ногти, интимная гигиена).
Питание
Пища должна быть разнообразная, механически и химически щадящая, богатая витаминами, показаны мясные нежирные бульоны, обильное питьё до 3 л/сут. (теплая кипяченая вода, чай, морсы).
Медикаментозная терапия
Лечение ветрянки включает в себя этиотропную (т. е. воздействующую на возбудителя заболевания), патогенетическую (дезинтоксикация) и симптоматическую (облегчающую состояние больного путем уменьшения беспокоящих симптомов) терапию.
Этиотропная терапия назначается лишь при заболеваниях тяжелой степени тяжести и риске развития осложнений. Отдельно стоит указать на желательность данного вида лечения ветрянки и у взрослых больных, т. к. именно у них есть повышенный риск развития осложнений.
В качестве патогенетической и симптоматической терапии могут быть использованы препараты следующих групп:
Особенности ухода и лечения детей с ветрянкой
Ветряную оспу у детей и взрослых лечат схоже. Жаропонижающие детям следует давать при температуре свыше 38,5℃ (взрослым от 39,5℃). При уходе за ребёнком с ветрянкой важно не допускать расчёсывания кожи и срывания корочек.
Признаки выздоровления
К критериям выписки пациента, переболевшего ветрянкой, относятся:
- с момента появления последнего свежего элемента сыпи прошло не менее пяти дней;
- нормализация температуры тела;
- отсутствие изменений лабораторных показателей (при тяжёлом течении);
- отсутствие осложнений.
Ввиду нестойкости вируса в окружающей среде заключительную дезинфекцию в очаге заболевания не проводят (достаточно проветривания). [1] [2] [4]
Прогноз. Профилактика
- ведущую роль в профилактике распространения ветряной оспы играет изоляционное разобщение больных и здоровых (детей до 7 лет, не болевших, разобщают с 9 по 21 день с момента контакта с больным);
- мытьё рук и лица с мылом после общения с больными;
- прогулки на свежем воздухе;
- здоровое питание, поливитамины;
- частое проветривание помещения.
Вакцинация. Стоит ли делать прививку от ветрянки взрослым
Вакцинация в раннем возрасте предотвращает в 99 % развитие заболевания у детей, при контакте в подавляющем большинстве случаев — в первые 72 часа, предотвращает развитие тяжёлых форм и патологий плода у беременных. Однако есть ряд ограничений, существенно препятствующих распространению вакцинации в нашей стране — высокая стоимость вакцины, отсутствие массового вакцинирования (по данным ВОЗ, для реализации коллективного иммунитета необходимо привить не менее 90% детского населения, иначе возрастает риск заболевания неболевших и непривитых лиц взрослого состава). [1] [5]
- небеременным женщинам детородного возраста;
- медицинским работникам;
- людям с ослабленным иммунитетом и родственникам, проживающим с ними;
- учителям и воспитателям;
- персоналу домов престарелых и людям, проживающих в них;
- международным путешественникам [6] .
Можно ли второй раз заболеть ветрянкой
Иммунитет после болезни стойкий, повторные заболевания возможны у лиц с иммунодефицитом, врожденным дефицитом иммуноглобулина А. [1] [2] [5]
К заражению устойчивы:
- люди, переболевшие ветряной оспой;
- новорождённые с защитными антителами, которые передались им от матери;
- вакцинированные пациенты.
Постконтактная профилактика
Предотвратить развитие инфекции или ослабить её течение поможет внутримышечное введение иммуноглобулина к вирусу ветряной оспы (VariZIG).
Профилактика после контакта с заболевшим показана:
- пациентам с лейкемией, иммунодефицитом или другими тяжёлыми заболеваниями;
- беременным женщинам, не имеющим антител к вирусу;
- новорождённым, чьи матери были инфицированы ветряной оспой за пять дней до родов или через два дня после них;
- новорождённые младше 28 недель, контактировавшие с возбудителем не через мать, даже если у неё есть специфический иммунитет [7] .
Профилактика рубцов и шрамов
Как правило, изменения кожи при ветряной оспе полностью исчезают после выздоровления. Важно лишь не расчёсывать кожу, не срывать корочки и ограничить применение косметических средств.
Читайте также:

