Как пишется диагноз грипп в справке
Обновлено: 24.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Грипп: причины, классификация, симптомы, диагностика и способы лечения.
Грипп – чрезвычайно заразное вирусное инфекционное заболевание.
История изучения гриппа насчитывает уже почти 100 лет, но, несмотря на успехи медицины, эта инфекция по-прежнему остается мало предсказуемой и трудно управляемой.
Грипп распространен повсеместно, как в развивающихся странах, так и в странах с высоким экономическим статусом. Вспышки заболевания происходят ежегодно, эпидемии нередко приводят к пандемиям, то есть к распространению заболевания на территории многих стран и нескольких континентов – это наносит серьезный ущерб здоровью населения и приводит к значимым социально-экономическим проблемам.
По статистике, в среднем, каждый год гриппом заболевает один из десяти взрослых и каждый третий ребенок.
Легкая и среднетяжелая формы заболевания как правило заканчиваются выздоровлением, однако у части заболевших возникают тяжелые осложнения, которые могут приводить к смерти.
- Воздушно – капельный и воздушно – пылевой путь передачи.
При чихании, например, вирусные частицы могут разлетаться на расстояние двух метров и сохраняться на поверхностях (предметов, игрушек и др.) до 12 дней.
Этим обусловлен еще один путь попадания вируса в организм человека – через руки, загрязненные вирусными частицами – контактно – бытовой.
Продукты распада клеток, пораженных вирусами, оказывают токсическое и токсико-аллергическое действие на все органы и функциональные системы человека. Одно из основных звеньев патологического механизма заключается в поражении мелких кровеносных сосудов, что приводит к нарушению микроциркуляции в органах. Наиболее опасно при гриппе поражение легких, головного мозга и сердца.
Большинство людей переносят заболевание в неосложненной форме и излечение происходит самостоятельно. В тяжелых случаях возникают осложнения, которые требуют медицинского вмешательства и даже госпитализации.
В группу риска по развитию тяжелых осложнений гриппа входят:
- Дети в возрасте до 5 лет, особенно младше 2 лет.
- Взрослые люди старше 65 лет.
- Жители домов престарелых и других учреждений длительного ухода.
- Беременные женщины и женщины в послеродовом периоде.
- Люди с ослабленной иммунной системой, с хроническими заболеваниями легких, сердца, почек, печени.
- Люди с морбидным ожирением (индекс массы тела более 40).
- Типичное течение заболевания – с характерными симптомами.
- Атипичное течение заболевания – бессимптомное или малосимптомное.
- Легкая степень тяжести – температура не выше 38 о С не более 2–3 дней, умеренная головная боль, слабость, заложенность носа, першение в горле, длительность заболевания не более 6 дней.
- Средняя степень тяжести – температура 38,5–40,0 о С продолжительностью 4–5 суток, сухой мучительный кашель с болями за грудиной, головная боль, головокружение, слабость, потливость, суставная и мышечная боль. Длительность заболевания 6-8 дней.
- Тяжелая степень течения гриппа – температура до 40 о С и выше, продолжительность лихорадки до 5–7 дней, сильная головная боль, ломота в теле, бессонница, возможны нарушения сознания, такие как выраженная сонливость и заторможенность, учащенное сердцебиение, снижение артериального давления, нарушения микроциркуляции в виде кровотечений, мелкоточечных кровоизлияний, рвота, диарея. Велика вероятность возникновения осложнений. Длительность болезни 9 дней и более.
- Очень тяжелая степень течения болезни – лихорадка свыше 40 о С, бурно развивающиеся симптомы интоксикации, поражение головного мозга (уровень сознания вплоть до комы) и сердечно-сосудистой системы (частый пульс, нарушение ритма сердца, резкое снижение артериального давления), дыхательная недостаточность (затрудненное, частое дыхание). Как правило возникают неотложные состояния, которые требуют незамедлительной госпитализации.
- Неосложненное течение.
- Осложненное течение (специфические осложнения, вызванные токсическим действием вируса; осложнения, вызванные присоединением бактериальной инфекции; обострение хронических заболеваний).
- стремительное начало.
- высокая температура (более 38,5).
- холодный пот, озноб.
- сильная головная боль, светобоязнь.
- ноющие суставы (ломота), боль в мышцах.
Обычно симптомы сохраняются в течение недели. Слабость, чувство усталости, возникающее после небольшой физической нагрузки, могут ощущаться еще несколько недель после болезни.
Стоит отметить, что не каждый заболевший гриппом будет иметь все указанные симптомы.
- затрудненное дыхание или одышка (чувство нехватки воздуха, частое дыхание);
- острая боль в грудной клетке;
- внезапное головокружение;
- спутанность сознания, излишнее возбуждение;
- сильная многократная рвота;
Для диагностики используют следующие лабораторные и диагностические исследования:
-
Клинический анализ крови с развернутой лейкоцитарной формулой для выявления воспалительных изменений.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Синонимы: Общий белок сыворотки крови; Общий сывороточный белок. Total Protein; Serum Тotal Protein; Total Serum Protein; TProt; ТР. Краткая характеристика определяемого вещества Общий белок Сыворотка крови (плазма крови, лишенная фибриногена) содержит множество белков, выполняющих разнообразны.
Тест предназначен для скрининговой оценки состава и количественного соотношения фракций белка сыворотки крови методом электрофореза. Синонимы: Электрофорез белков сыворотки. SPEP. Краткая характеристика белковых фракций сыворотки крови Общий белок сыворотки крови состоит из смеси белков с ра.
С-реактивный белок – белок острой фазы, чувствительный индикатор повреждения тканей при воспалении, некрозе, травме. Синонимы: Анализ крови на СРБ; С-реактивный белок сыворотки крови. C-reactive Protein (CRP), quantitative; C-reactive protein test; CRP test. Краткое описание опред.
Аланинаминотрансфераза − внутриклеточный фермент, участвующий в метаболизме аминокислот. Тест используют в диагностике поражений печени, сердечной и скелетных мышц. Синонимы: Глутамат-пируват-трансаминаза; Глутамат-пируват-трансаминаза в сыворотке; СГПТ. Alanine aminotransferase; S.
Синонимы: Глутамино-щавелевоуксусная трансаминаза; Глутамат-оксалоацетат-трансаминаза сыворотки крови (СГОТ); L-аспартат 2-оксоглутарат аминотрансфераза; ГЩТ. Aspartateaminotransferase; Serum Glutamicoxaloacetic Transaminase; SGOT; GOT. Краткая характеристика определяемого вещества АсАТ .
Синонимы: Анализ крови на ЛДГ; Лактатдегидрогеназа; L-лактат; НАД+Оксидоредуктаза; Дегидрогеназа молочной кислоты. Lactate dehydrogenase, Total; Lactic dehydrogenase; LDH; LD. Краткая характеристика определяемого вещества Лактатдегидрогеназа ЛДГ – цитоплазматический.
Синонимы: Анализ крови на креатинин; Сывороточный креатинин; Креатинин сыворотки, оценка СКФ. Сreat; Сre; Blood Creatinine; Serum Creatinine; Serum Creat. Краткая характеристика определяемого вещества Креатинин Креатинин – низкомолекулярное азотсодержащее вещество, продукт метаболизма креа.
Материал для исследования Сыворотка или плазма крови. Если нет возможности центрифугировать пробу через 30 минут после взятия для отделения сыворотки/плазмы от клеток, пробу берут в специальную пробирку, содержащую ингибитор гликолиза (флюорид натрия). Синони.
Синонимы: Анализ крови на электролиты; Электролиты в сыворотке крови. Electrolyte Panel; Serum electrolyte test; Sodium, Potassium, Chloride; Na/K/Cl. Краткая характеристика определяемых веществ (Калий, Натрий, Хлор) Калий (К+) Основной внутриклеточный катион. Кал.
Общий кальций – основной компонент костной ткани и важнейший биогенный элемент, обладающий важными структурными, метаболическими и регуляторными функциями в организме. Синонимы: Анализ крови на общий кальций; Общий кальций в сыворотке. Total blood calcium; Total calcium; Bl.
Вирусы Influenza А и В поражают преимущественно верхние отделы дыхательных путей – нос, горло, трахею и реже бронхи. Обычно заболевание сопровождается резким повышением температуры, миалгией, головной болью, сильным недомоганием, сухим кашлем, болью в горле и ринитом. В настоящее время существ.
Рентгенологическое исследование структуры легких с целью диагностики различных патологий.
Рентгенологическое исследование околоносовых пазух для диагностики патологических изменений.
ЭКГ представляет собой исследование, в основе которого - регистрация биопотенциалов сердца. Применяется для диагностики функциональной активности миокарда.
Сканирование внутренних органов брюшной полости для оценки его функционального состояния и наличия патологии.
Лечением более тяжелых форм гриппа занимаются врачи-инфекционисты и может потребоваться госпитализация в стационар
и консультация профильных специалистов:
- врача-кардиолога ;
- врача-пульмонолога ;
- врача-отоларинголога;
- врача-невролога ;
- врача-акушера-гинеколога (для беременных женщин);
Основное лечение заключается в строгом выполнении всех рекомендаций врача.
В большинстве случаев комплекс лечебных мероприятий включает в себя:
- постельный режим;
- достаточное питье для предотвращения обезвоживания;
- симптоматическая терапия: (жаропонижающие, обезболивающие и противовоспалительные, сосудосуживающие капли для носа);
При выраженном отеке и покраснении глаз, першении в горле могут быть назначены антигистаминные препараты (которые используются для лечения аллергии).
Для снижения температуры тела используют жаропонижающие препараты. Очень важно не превышать суточную дозу жаропонижающих.
Решение о назначении противовирусных препаратов принимает только врач.
Лечение противовирусными препаратами обязательно будет назначено в следующих случаях:
- тяжелая форма гриппа при наличии сопутствующих заболеваний;
- детям младше 2 лет или людям старше 65 лет;
- беременность.
Во время гриппа возможно присоединение вторичной бактериальной инфекции. Чаще всего поражаются органы дыхания: возникают бронхиты, пневмонии. В случае присоединения бактериальной инфекции принимают антибиотики, но без назначения врача антибактериальные препараты использовать нельзя.
При среднетяжелых и тяжелых формах гриппа может потребоваться госпитализация, решение о ее необходимости принимает лечащий врач. Дети младше двух лет, беременные женщины, люди с хроническими заболеваниями легких, больные с сахарным диабетом, с хроническими болезнями почек, печени, со злокачественными новообразованиями, пожилые люди входят в группу риска развития осложнений, и они могут быть направлены на лечение в больницу уже при среднетяжелом течении болезни.
Осложнения гриппа
- Вирусная или бактериальная пневмония. Симптомы: приступообразные ознобы, лихорадка, затрудненное, частое дыхание, ощущение нехватки воздуха, интенсивные боли в грудной клетке при дыхании и потливость, кашель с вязкой мокротой желтовато – зеленого цвета, при сильном кашле могут появиться прожилки крови в мокроте из-за повреждения слизистой оболочки дыхательных путей. Губы и нос имеют синюшный оттенок.
- Длительная лихорадка может осложниться обезвоживанием, которое развивается в случае нарушения равновесия между поступлением жидкости и потерей ее организмом. При этом возникает дисбаланс жизненно необходимых микроэлементов, таких как калий, натрий, хлор и др. Характерные симптомы обезвоживания: уменьшение мочеиспускания, заторможенность, вялость, гул в ушах, головокружение, снижение артериального давления, сердцебиение, нарушение ритма сердца.
- У детей грипп может осложняться отитом (воспалением среднего уха), евстахиитом (воспалением слизистой оболочки слуховой трубы), гайморитом (воспалением придаточных пазух носа), что связано с анатомическими особенностями этих органов у детей.
- Грипп может вызывать обострение течения хронических заболеваний, таких как сердечная недостаточность, бронхиальная астма или сахарный диабет.
- Воспаление мышц – миозит, проявляется болью и слабостью в мышцах, чаще всего патологический процесс возникает в мышцах шеи и спины.
- Неврологические осложнения проявляют себя в виде полинейропатии и радикулита. Грипп может осложниться арахноидитом – поражением паутинной оболочки мозга, что проявляется такими симптомами, как: появление мушек перед глазами, боль в области лба, головная боль, головокружение.
- Поражение сердечно-сосудистой системы в виде приступов стенокардии (болей из-за нехватки питания сердца), миокардита (воспаления сердечной мышцы) или перикардита (воспаления оболочки сердца). Основными проявлениями будут боль в области сердца, одышка, возможны перебои в работе сердца.
При беременности грипп особенно опасен, поскольку может стать причиной преждевременных родов, внутриутробных поражений плода. Тяжелее всего грипп протекает в третьем триместре беременности.
Поскольку штаммы гриппа ежегодно меняются, то и вакцина каждый год производится новая. Вакцинацию начинают уже с последних недель августа и проводят до декабря. При беременности вакцинацию рекомендуют проводить с 14-й недели беременности.
Если в окружении имеется заболевший человек, стоит позаботиться о собственной профилактике. Больной наиболее заразен в первые 3–4 дня болезни, хотя выделение вируса возможно на протяжении всего заболевания и даже в период выздоровления. Дети остаются заразными дольше, до 10 дней.
Если заболел кто-то из близких, следует выделить ему отдельную комнату, часто проветривать помещение и ежедневно проводить влажную уборку, у больного человека должна быть отдельная посуда, которую нужно мыть горячей водой, после контакта с заболевшим обязательно мыть руки с мылом, а также носить одноразовые маски, не забывая менять их каждые 2 часа.
- Зайцев А.А. Грипп и острые респираторные вирусные инфекции: рациональная симптоматическая терапия // Лечебное дело. 2016. № 3.
- Сологуб Т.В. Грипп в современных условиях: противовирусная терапия прямого действия // МС. 2015. № 4.
- Клинические рекомендации по диагностике и лечению гриппа у взрослых. 2014. – С. 105.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.

• Антигены внутреннего нуклеопротеида (S-антиген): А, В, С типы.
• Антигены гемагглютинина наружной оболочки вируса гриппа А: подтипы Н1–16.
• Антигены нейраминидазы наружной оболочки вируса гриппа А: подтипы N1–9.

• Дрейф антигенов: постоянный процесс накопления точечных мутаций в генах геммаглютинина и нейраминидазы, позволяющий избежать иммунитета, сформированного предшествующей экспозицией или вакцинацией.
• Смена антигенов: образование нового вируса вследствие обмена генами между разными вирусами (гриппа А человека и животных).

• Сезонные: А(H1N1, H1N2, H2N2, H3N2v), В, С (редко).
• Пандемические: А(H1N1, H1N1/09, H2N2, H3N2).
• С пандемическим потенциалом: А(H5N1, H7N9).
• Аэрозольный: вдыхание мелких частиц ( <5 мкм), переносимых воздухом минутами–часами.
• Капельный: попадание слизи прямо в глаза, нос или рот.
• Контактный: инфекционность сохраняется до 48 ч, через руки в глаза, нос или рот.

• Полимеразная цепная реакция: чувствительность 98–100%, 1–8 ч (предпочтительнее).
• Экспресс-тест с флуоресцирующими антителами: чувствительность 70–90%, 1–4 ч.
• Экспресс-тест с иммунохроматографией: чувствительность 59–93%,
• Инкубационный период 1–2 сут.
• Лихорадка до 3–8 сут.
• Головная боль, миалгии, слабость, анорексия.
• Боли и першение в горле, ринит, сухой и болезненный кашель.
• Диффузные хрипы в легких (25%).
• Асимптомное течение (33%).

R пациента 22 лет за день и в день госпитализации. Инфекция вирусом гриппа H3N2, осложненная пневмонией, ассоциированной со стафилококком и вирусом простого герпеса 2 типа. Shenoy E, et al. N Engl J Med. 2015;373:2456–66.
• Пневмония: вирусная, вторичная бактериальная (Str. pneumoniae, Staph. aureus, Haemoph. influenzae), вирусно-бактериальная.
• Миокардит, перикардит.
• Миозит, рабдомиолиз.
• Гастроэнтерит.
• Острый респираторный дистресс-синдром.
• Острое повреждение почек.
• Шок.
• Синдром диссеминированного внутрисосудистого свертывания.
• Синдром Рея, асептический менингит, энцефалит.
□ Грипп. [J11]
□ Грипп (H3N2): пневмония, миокардит (АВ блокада 2 степени, тип II), сердечная недостаточность II ФК. [J10.0]
□ Грипп, осложненный стафилококковой (Staph. aureus, MRSA) двухсторонней пневмонией с септическим шоком. [J11.0]

Показано
• Госпитализированные.
• Тяжелое, осложненное или прогрессирующее течение.
• Высокий риск осложнений: выраженные хронические болезни (не гипертензия), ослабленный иммунитет, дети 65 лет, беременные или 2 нед после родов.
Возможно
• Амбулаторные, ранее здоровые пациенты с симптомами, без высокого риска осложнений, в период до 48 ч.

Ингибиторы нейраминидазы
• Осельтамивир: 75 мг (капсулы, суспензия) внутрь 2 раза 5 дней.
• Занамивир: 2 ингаляции по 5 мг 2 раза 5 дней.
• Перамивир: 600 мг в/в однократно.
Ингибиторы эндонуклеазы
• Балоксавир: 40 мг однократно.
Другие препараты
• Умифеновир (арбидол): 200 мг 4 раза 5 дней (доказано недостаточно).
• Имидазолилэтанамид пентандиовой кислоты (ингавирин): 90 мг 1 раз 5 дней (доказано недостаточно).
• Антибиотики при вторичной бактериальной (S. pneumoniae, S. aureus, H. influenzae) пневмонии.

• Маски, респираторы.
• Гигиена рук.
• Вакцинация.
• Противовирусные препараты: оселтамивир, занамивир.

• Очень высокий риск осложнений от гриппа, если вакцинация противопоказана, недоступна или малоэффективна.
• Крайне высокий риск осложнений от гриппа (реципиенты трансплантанта костного мозга в первые 6–12 мес или трансплантанта легких).
• Невакцинированные пациенты с высоким риском осложнений гриппа, вместе с вакцинацией.
• Невакцинированные взрослые, включая медиков, контактирующие с лицами, имеющими высокий риск осложнений гриппа, которые не вакцинированы или не могут принимать антивирусные препараты.

1. Все лица ≥6 мес без противопоказаний.
2. При наличии ограничений, предпочтительно вакцинировать:
• Дети в возрасте 6 мес – 5 лет.
• Возраст ≥50 лет.
• Хронические заболевания легких (включая астму), сердца (исключая изолированную гипертензию), почек, печени, нервной системы, системы крови, эндокринной системы (включая диабет).
• Наличие иммуносупрессии (включая медикаменты или ВИЧ-инфекцию).
• Женщины с имеющейся или возможной беременностью в сезон гриппа.
• Обитатели и персонал домов сестринского ухода и постоянной поддержки.
• Ожирение с ИМТ ≥40 кг/м².
• Персонал медицинских учреждений, а также студенты, которые контактируют с пациентами.

Соцсети заполонили жалобы: вместо диагноза "грипп" врач пишет в справке "ОРВИ". При этом все симптомы, как кажется людям, указывают на более сложную и опасную форму вирусной инфекции. Что это - обман или стандартная и законная медпрактика, разбирался корреспондент "Вестей ФМ" Сергей Гололобов.
4 буквы - ОРВИ - заполонили российские бюллетени. Судя по интернет-форумам, люди с легкостью ставят себе диагнозы, и, если он не совпадает с врачебным, то возникают обиды:
"Заболел муж, температура больше 38 уже 3 дня, за ним заболел и ребёнок. Врач из детской поликлиники поставила диагноз "ОРВИ". Но все симптомы гриппа. По-моему, поликлиникам невыгодно, если будет много заболевших гриппом. Почему, правда, непонятно".
"Мне тоже пишут "ОРВИ" вместо гриппа, обидно. Потому что лечить от гриппа сложнее. И вообще, врачам так удобнее".
А действительно, почему при состоянии, которое все привыкли считать гриппозным, при температуре под 40, врачи пишут в картах "ОРВИ"? Дело же в том, что грипп - это тоже респираторно-вирусная инфекция, фактически одна из форм ОРВИ. И при первичном посещении поставить точный диагноз очень сложно. Доктор, как правило, пишет обобщенный - "ОРВИ", поясняет врач-терапевт общей практики медицинской клиники "Одонт" Амина Кузамишева:
"Когда доктор подозревает грипп, пациента госпитализируют в инфекционную больницу, где проводят специальные исследования. То есть это анализ ПЦР - есть вирус гриппа в крови или нет. С уточнением - какой именно. То есть доктор на амбулаторном этапе может только заподозрить, что это грипп, и предложить госпитализацию. Потому что на амбулаторном этапе доказать, что это грипп, просто невозможно".
Довольно часто диагноз "грипп" ставят и без предварительной госпитализации, на основе внешних симптомов. Но так врачи делают обычно только во время эпидемий, отмечает руководитель лаборатории этиологии и эпидемиологии Института вирусологии им. Ивановского РАМН Елена Бурцева:
"Диагноз "грипп" обычно врачи начинают ставить только тогда, когда начинается эпидемический подъем, потому что для гриппа характерна сезонность - это обычно декабрь, март, апрель. Наибольшая активность обычно бывает в феврале-марте. Тогда уже врачи как-то более смело, по клинической симптоматике, ставят диагноз "грипп".
Но посетители соцсетей в объективные данные не верят, а во всем винят административный фактор - мол, если многие официально болеют гриппом, то это - явный недочет врачей. А статистику Минздрав портить не хочет. Логика весьма натянутая, уверен президент Лиги защиты прав пациентов Александр Саверский:
"Я, честно говоря, не понимаю, почему они должны что-то скрывать, потому что, с одной стороны, если это действительно какие-то эпидемии, системные формы, наоборот, государству выгодно сказать, что да, так и есть, и тогда больше людей будут прививаться. Они всё время орут, что мало прививаются, ну, вот, будет больше. Какая разница - ОРВИ, грипп? Грипп более опасен, ну и что? Что, от него лечиться не надо? Я вот не вижу никакого мотива".
Еще один аргумент интернет-пользователей: врачи не ставят диагноз "грипп", потому что тогда придется выписывать более длинный бюллетень. А этого, мол, медицинское начальство тоже не поощряет. Но на самом деле никаких жестких установок на этот счет нет, поясняет Александр Саверский:
"Да нет там никакой связи, это всё решает врач единолично, в зависимости от состояния пациента, от формы течения болезни. Нет никаких правил, инструкций ведения больничного листа".
С точки зрения медицины и ОРВИ, и грипп лечатся одинаково: много пить, спать, употреблять витамины, а при бактериальных осложнениях - антибиотики. Противовирусные препараты - для тех, кто верит в их чудодейственность. Но при тяжелом течении болезни в любом случае - госпитализация. Так что даже если и написали в медкарте "ОРВИ" вместо "гриппа", то принципиально ничего не меняется. И сильно переживать по этому поводу не стоит, советуют медики.
Европу ждёт "твиндемия"
Европа стоит на пороге "твиндемии", предупреждают медицинские власти. Параллельно с не стихающей пандемией коронавируса на континенте вновь активизировался грипп. Почти исчезнувший в прошлом году, он вновь набирает силу из-за ослабления карантинных мер. Уже отмечены первые смертельные случаи заболевания гриппом. Но, несмотря на это, правительства некоторых европейских стран готовятся и дальше снимать ограничения.
"Прививка от гриппа должна быть сделана в обязательном порядке"
Нынешний сезон простудных заболеваний и ОРВИ медики выделяют как особенный, так как население потеряло часть иммунных сил из-за того, что минувшей осенью вакцинации от гриппа практически не было. В британской прессе, например, звучат панические заявления и прогнозы врачей о том, что предстоящей зимой возможна высокая смертность от гриппа. С комментариями для "Вестей FM" – завкафедрой вирусологии Российской медицинской академии непрерывного профобразования, доктор медицинских наук, профессор Елена Малинникова.
"В атаках на Россию задействован мощнейший арсенал сил, средств"
СЕРГЕЙ КАРНАУХОВ: Вы упоминали обширное финансирование сотрудниками дипломатических ведомств и посольств, которые находятся в Российской Федерации, структур Навального. Я посмотрел географию посольств тех стран, которые участвуют в этой работе. Понятно, что 80% – это Германия и США, но там много и других стран.
Пандемия + эпидемия: сезонный грипп грозится добавить проблем
В России начинается вакцинация от гриппа. По данным Роспотребнадзора, в этом году россиянам угрожает вирус типа A(H3N2). И, по прогнозам медиков, он будет вести себя агрессивнее, чем год назад.
"Сочетание вакцин от разных вирусов – безопасный способ иммунизации"
В России стартовала вакцинация от гриппа: старт прививочной кампании дала глава Роспотребнадзора Анна Попова на Восточном экономическом форуме. По ее словам, сейчас ситуация по заболеваемости гриппом в стране стабильная, но уже регистрируются случаи заражения вариантом А(H3N2). Что это за штамм, чем он характеризуется? Об этом "Вестям FM" рассказал доцент кафедры инфекционных болезней у детей Российского Национального исследовательского Медицинского университета им Пирогова, врач-инфекционист, кандидат медицинских наук Иван Коновалов.
"Надо выдерживать интервалы между прививками от COVID и гриппа"
В этом году, с наступлением холодного сезона, россиян ждет куда более масштабная эпидемия гриппа, чем в прошлом. Осенью 2020-го ОРВИ были если не "отменены", то существенно сокращены из-за активных противоковидных мер: масок, соблюдения дистанции, "удаленки". Теперь болезнь возвращается. Как совместить прививку от гриппа с вакцинацией от коронавируса? Об этом "Вести FM" поговорили с заведующей лабораторией этиологии и эпидемиологии гриппа Федерального научно-исследовательского Центра эпидемиологии и микробиологии им. Гамалеи Еленой Бурцевой.
Справка от врача в школу или детский сад — это документ, подтверждающий, что ребенок пропустил занятия в образовательном учреждении в связи с респираторной инфекцией. К таким инфекциям относится, в том числе, грипп.
ОРВИ — это общая группа вирусных инфекций со схожими симптомами. Для выявления конкретного диагноза, например, гриппа или другой инфекции, требуются дополнительные анализы. Но сдача дополнительных анализов — это и дополнительные затраты по времени и по деньгам. Чтобы назначить оперативное лечение, педиатр не нуждается в конкретном названии вируса, вызвавшего заболевание дыхательных путей, достаточно обобщающего ОРВИ, поэтому принято писать в медицинских документах общее название для всех подобных заболеваний.
Форма документа
Заключение о том, что ребенок переболел ОРВИ, выдает педиатр, справка от врача в ДОУ или школу не имеет четко регламентированного бланка. В зависимости от конкретного медицинского учреждения, ее внешний вид незначительно изменяется.
Так выглядит бланк справки:

В тексте указывают:
- фамилию и имя ребенка;
- его возраст;
- период болезни — с какого числа и по какое он болел;
- диагноз — ОРВИ. Куда бы ни выдавался документ: в детский сад, в любое другое образовательное учреждение — диагноз везде вписывается одинаково — заглавными буквами, без точек и кавычек;
- на какое время ребенок освобождается от занятий по физкультуре (обычно это 14 дней);
- в течение какого времени ребенку нельзя ставить профилактические прививки (обычно это 1 месяц);
- на бланке обязательно должна стоять подпись врача, печать медицинского учреждения, в котором выдали документ, и печать врача-педиатра.
Пример справки для детсадовца:

Как правило, каждое медицинское учреждение утверждает собственную форму документов, предназначенных для предоставления в образовательные учреждения. Эти формы составлены таким образом, чтобы подходить и для детского сада, и для школы.
А это образец заполнения справки о болезни в школу:
Дана Иванову Ивану
Освобождается от занятий физической культурой на 14 дней.
Освобождается от профилактических прививок на 30 дней.
В контакте с инфекционными больными не был(а). Педикулеза и кожных заболеваний нет.
Врач: Петрова П.П.
Что делать, если ребенок лечился дома и врача не вызывали
Если ребенок болел, но его не водили на прием к педиатру и не вызывали врача на дом, а лечились самостоятельно, в садик или школу все равно потребуется документ, подтверждающий, что ребенок болел, а не прогуливал. Обратитесь в поликлинику по месту жительства или в любое другое медицинское учреждение. Объясните свою ситуацию, что ребенок болел ОРВИ и лечился дома. Врач осмотрит ребенка и, если он здоров, выпишет соответствующее заключение.
ВАЖНО!
У медицинской организации имеются нормативные основания, в каком случае отказать в выдаче документа. В соответствии с приказом Министерства здравоохранения РФ от 14.09.2020 № 972Н, такие заключения выдаются на основании записей в медицинских документах пациента. Если ранее семья не обращалась за медицинской помощью и никаких медицинских документов, подтверждающих, что ребенок переболел ОРВИ, нет, врачу не на что опереться, чтобы выписать заключение. А доверяться исключительно словам родителей он не обязан. В такой ситуации врач вправе осмотреть ребенка, установить наличие или отсутствие у него симптомов на момент обращения. По итогам такого осмотра выписывается справка в школу, что ребенок здоров и допущен до занятий, но она не объяснит причину отсутствия ребенка ранее.
Что такое острые респираторные заболевания (ОРЗ)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Острые респираторные заболевания (ОРЗ) — группа острых инфекционных заболеваний, при которых возбудители проникают в организм человека через дыхательные пути и вызывают синдром поражения респираторного тракта и общей инфекционной интоксикации. Употребление термина ОРВИ (острое респираторное вирусное заболевание) при отсутствии лабораторно подтверждённой этиологической расшифровки является некорректным.
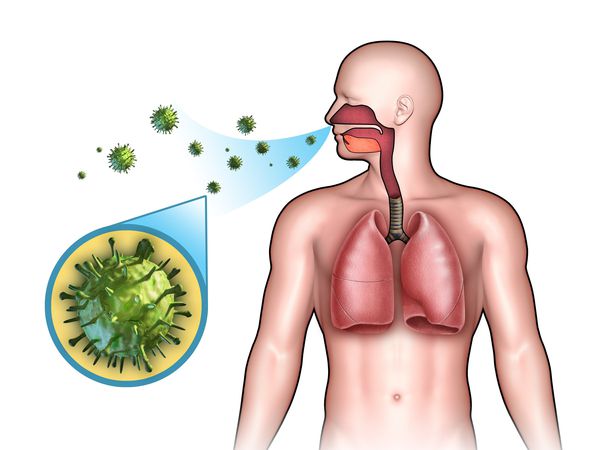
Этиология
ОРЗ — полиэтиологический комплекс заболеваний, т. е. они могут быть вызваны различными видами возбудителей:
- бактерии (стафилококки, стрептококки, пневмококки, гемофильная палочка, моракселла катаралис и др.);
- вирусы (риновирусы, аденовирусы, респираторно-синцитиальный вирус, реовирусы, коронавирусы, энтеровирусы, герпесвирусы, вирусы парагриппа и гриппа);
- хламидии (х ламидия пневмония , хламидия пситаки, хламидия трахоматис );
- микоплазмы (м икоплазма пневмония ).
Чаще всего возбудителем ОРЗ являются вирусы, поэтому термин ОРВИ используют небезосновательно. В последнее время иногда встречается употребление термина ОРИ (острая респираторная инфекция) [2] [4] .
Эпидемиология
ОРЗ — это преимущественно антропонозы, т. е. болезни, способные поражать только человека . Являются самой многочисленной и частой группой заболеваний у человека (до 80 % всех болезней у детей). Поэтому они представляют серьёзную проблему для здравоохранения различных стран вследствие наносимого ими экономического ущерба.
Источник инфекции — больной человек с выраженными или стёртыми формами заболевания. Восприимчивость всеобщая, иммунитет к некоторым возбудителям (аденовирусы, риновирусы) стойкий, но строго типоспецифичный. Это значит, что заболеть ОРЗ, вызванным одним видом возбудителя, но разными серотипами (их могут быть сотни), можно многократно. Заболеваемость повышается в осенне-зимний период, может принимать вид эпидемических вспышек, довлеет к странам с прохладным климатом. Чаще болеют дети и лица из организованных коллективов (особенно в период адаптации).
Основной механизм передачи — воздушно-капельный (аэрозольный, в меньшей степени воздушно-пылевой путь), но может также играть роль контактно-бытовой механизм (контактный — при поцелуях, бытовой — через загрязнённые руки, предметы или воду) [2] [7] .
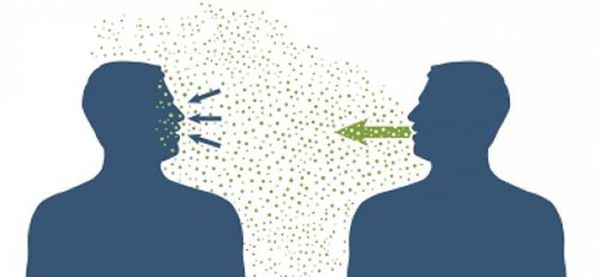
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы острых респираторных заболеваний (ОРЗ)
Инкубационный период различен и зависит от вида возбудителя, может варьироваться от нескольких часов до 14 дней (аденовирус).
Для каждого возбудителя ОРЗ имеются свои специфические особенности протекания заболевания, однако все их объединяет наличие синдромов общей инфекционной интоксикации (СОИИ) и поражения дыхательных путей в той или иной степени. СОИИ проявляется общей слабостью, адинамией, быстрой утомляемостью, повышенной температурой тела, потливостью и др.
Синдром поражения респираторного тракта (СПРТ) — основной синдром для данных заболеваний, он включает:
- Ринит — воспаление слизистой оболочки носа. Характеризуется заложенностью носа, снижением обоняния, чиханием, выделениями из носа — сначала прозрачными слизистыми, затем слизисто-гнойными (более плотные выделения жёлто-зелёного цвета появляются в результате присоединения вторичной бактериальной флоры). — воспаление слизистой оболочки глотки. Основные симптомы: першение и боли в горле различной интенсивности, сухой кашель — "горловой".
- Ларингит — воспаление слизистых оболочек гортани. Проявляется осиплостью голоса, иногда афонией (отсутствием голоса), кашлем и болью в горле.
- Трахеит — воспаление трахеи. Сопровождается мучительным, преимущественно сухим кашлем, саднением и болями за грудиной.
- Бронхит — воспаление слизистой оболочки бронхов. При этом возникает кашель с наличием мокроты и без, сухие хрипы, редко крупнопузырчатые хрипы при аускультации (выслушивании).
- Бронхиолит — воспаление бронхиол (мелких бронхов). Характеризуется наличием кашля различной интенсивности и хрипов разных калибров.
Дополнительными синдромами могут быть:
- синдром экзантемы (высыпания на кожных покровах);
- тонзиллита (воспаления миндалин);
- лимфаденопатии (ЛАП) — увеличения лимфатических узлов ; ( воспаления слизистой оболочки глаза) ;
- гепатолиенальный синдром (увеличение печени и селезёнки);
- геморрагический синдром ( повышенная кровоточивость) ;
- синдром энтерита (воспаления слизистой оболочки тонкого кишечника) .
Алгоритм по распознаванию ОРЗ различной этиологии:
Наиболее распространенным заболеванием, имеющим тяжёлое течение и высокий риск развития осложнений является грипп. Инкубационный период гриппа длится от нескольких часов до 2-3 дней. В отличие от других острых респираторных заболеваний, при гриппе сначала появляется синдром общей инфекционной интоксикации (высокая температура, озноб, сильная головная боль, слезотечение, боль при движении глазных яблок, ломота в мышцах и суставах). На 2-3-день присоединяются симптомы поражения респираторного тракта: першение в горле, насморк, сухой надсадный кашель.
Типичное ОРЗ начинается с чувства дискомфорта, першения в носу и горле, чихания. В течение непродолжительного периода симптоматика нарастает, першение усиливается, появляется чувство интоксикации, повышается температура тела (обычно не выше 38,5 ℃), появляется насморк, неярко-выраженный сухой кашель. В зависимости от вида возбудителя и свойств микроорганизма могут последовательно появляться все перечисленные синдромы ОРЗ в различных сочетаниях и степени выраженности. Возможно появление осложнений и неотложных состояний [6] [7] .
Патогенез острых респираторных заболеваний (ОРЗ)
- у аденовирусов — гликопротеином (фибриллы);
- у парамиксо- или ортомиксовирусов шипами гемагглютинина;
- у коронавирусов — S-белком соединения и гликолипидами.
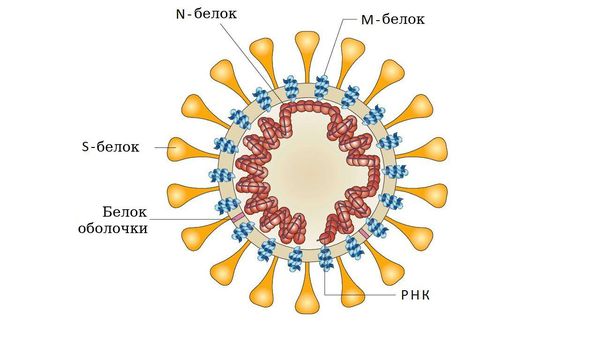
Взаимодействие болезнетворного агента с клеточными рецепторами необходимо не только для прикрепления его к клетке, но и для запуска клеточных процессов, подготавливающих клетку к дальнейшей инвазии. Т. е. наличие соответствующих рецепторов на поверхности клеток — это один из важнейших факторов, определяющих возможность или невозможность возникновения инфекционного процесса. Внедрение возбудителя в клетку хозяина вызывает поток сигналов, активирующих целый ряд процессов, с помощью которых организм пытается от него освободиться, например, ранний защитный воспалительный ответ, а также клеточный и гуморальный иммунный ответ. Повышение метаболизма клеток представляет собой защитный процесс, но с другой стороны в результате накопления свободных радикалов и факторов воспаления запускается патологический процесс:
- нарушается липидный слой клеточных мембран эпителия верхних отделов респираторного тракта и лёгких;
- нарушаются матричные и барьерные свойства внутриклеточных мембран, увеличивается их проницаемость;
- развивается дезорганизация жизнедеятельности клетки вплоть до её гибели.
Второй этап инфицирования характеризуется вирусемией — попаданием вируса в кровь и распространением по всему организму. В совокупности с повышением деятельности защитных механизмов и появлением в крови продуктов распада клеток этот процесс вызывает интоксикационный синдром.
Третий этап характеризуется усилением выраженности реакций иммунной защиты, элиминацию (выведение) микроорганизма и восстановление строения и функции поражённой ткани хозяина [5] [7] .
Классификация и стадии развития острых респираторных заболеваний (ОРЗ)
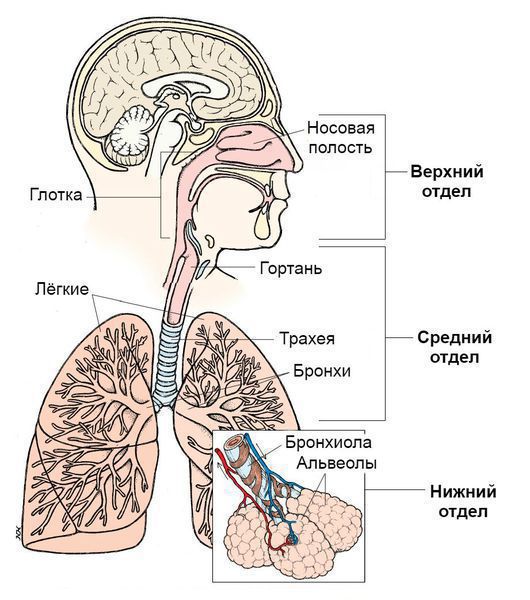
По вовлечению отдельных частей дыхательной системы:
- Инфекции верхних дыхательных путей. Верхние дыхательные пути начинаются с носа и включают голосовые связки в гортани, придаточные пазухи носа и среднее ухо.
- Инфекции нижних дыхательных путей. Нижние дыхательные пути начинаются с трахеи и бронхов и заканчиваются бронхиолами и альвеолами.
По клинической форме:
- Типичная.
- Атипичная:
- акатаральная (отсутствие признаков поражения дыхательных путей при наличии симптомов общей инфекционной интоксикации);
- стёртая (маловыраженная клиника);
- бессимптомная (полное отсутствие клинической симптоматики).
По течению:
По степени тяжести:
По длительности течения:
- острое (5-10 дней);
- подострое (11-30 дней);
- затяжное (более 30 дней) [8] .
Осложнения острых респираторных заболеваний (ОРЗ)
Если острое респираторное заболевание не пролечить вовремя, могут появиться различные более серьёзные заболевания:
- Связанные с ЛОР-органами: отит, синуситы, бактериальный ринит, ложный круп.
- Связанные с лёгочной тканью: вирусные пневмонии, вирусно-бактериальные и бактериальные пневмонии, абсцесс лёгкого ( ограниченный очаг гнойного воспаления в лёгочной ткани) , эмпиема плевры ( скопление гноя в плевральной полости) . Пневмония проявляется значимым ухудшением общего состояния, выраженным кашлем, усиливающимся на вдохе, при аускультации звуком крепитации ( потрескиванием или похрустыванием) , влажными мелкопузырчатыми хрипами, иногда одышкой и болями в грудной клетке.

- Связанные с поражением нервной системы: судорожный синдром, неврит ( воспаление нерва) , менингит ( воспаление оболочек головного и спинного мозга) , менингоэнцефалит (воспаление оболочек и вещества головного мозга), синдром Гийена—Барре и др. [10]
- Связанные с поражением сердца: миокардит (воспаление сердечной мышцы).
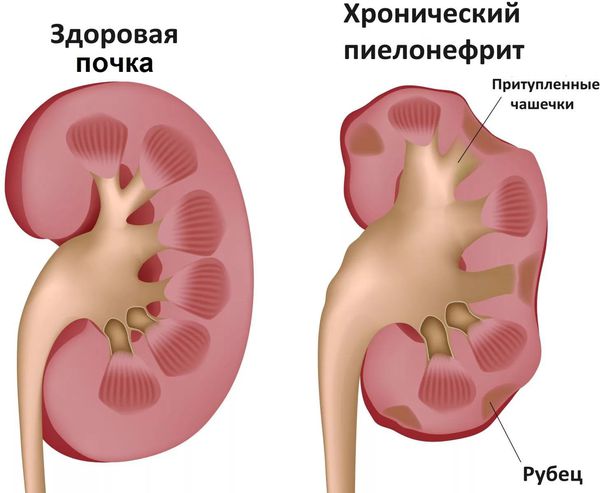
- Связанные с обострением хронических заболеваний: обострение ревматизма, тонзиллита, туберкулёза, пиелонефрита (воспаление почки) и др. [7]
Диагностика острых респираторных заболеваний (ОРЗ)
В широкой рутинной практике лабораторная диагностика ОРЗ (особенно при типичном неосложнённом течении) обычно не проводится. В отдельных случаях могут использоваться:
- Развёрнутый клинический анализ крови. При этом может обнаружиться лейкопения ( снижение количества лейкоцитов) и нормоцитоз ( нормальный размер эритроцитов) , лимфо- и моноцитоз ( увеличение числа лимфоцитов и моноцитов) , при наслоении бактериальных осложнений — нейрофильный лейкоцитоз со сдвигом влево (увеличение количество нейтрофилов и появление их незрелых форм );
- Общеклинический анализ мочи (изменения малоинформативны, указывают на степень интоксикации).
- Биохимические анализы крови. Может выявляться С-реактивный белок (указывает на наличие инфекции). При некоторых системных возбудителях, например аденовирусной инфекции, характерно повышение АЛТ.
- Серологические реакции. Возможна ретроспективная диагностика методами РСК, РА, ИФА, однако она редко используется в практической деятельности. В настоящее время широко применяется ПЦР-диагностика мазков-отпечатков, но её применение ограничено в основном стационарами и научно-исследовательскими группами.
При подозрении на развитие осложнений проводят соответствующие лабораторные и инструментальные исследования (рентген придаточных пазух носа, органов грудной клетки, КТ и др.) [3] [5] .
Лечение острых респираторных заболеваний (ОРЗ)
ОРЗ встречается очень часто и в большинстве случаев протекает в лёгкой и средней степени тяжести, поэтому обычно больные проходят лечение дома. При тяжёлых формах (с риском развития или развившимися осложнениями) пациенты должны проходить терапию в условиях инфекционного стационара до нормализации процесса и появления тенденций к выздоровлению. В домашних условиях лечением ОРЗ занимается терапевт или педиатр (в некоторых случаях инфекционист).
Пища должна быть разнообразной, механически и химически щадящей, богатой витаминами, рекомендуются мясные нежирные бульоны (идеально подходит негустой куриный бульон и т. п.), обильное питьё до — 3 л/сут. (тёплая кипячёная вода, чай, морсы). Хороший эффект оказывает тёплое молоко с мёдом, чай с малиной, отвар брусничных листьев.
Медикаментозная терапия ОРЗ включает в себя этиотропную (т. е. воздействующую на возбудителя заболевания), патогенетическую (дезинтоксикация) и симптоматическую (уменьшение беспокоящих симптомов) терапию.
Этиотропная терапия имеет смысл лишь при назначении в раннем периоде и лишь при ограниченном спектре возбудителей (в основном при гриппе). Использование средств отечественной фарминдустрии ("Арбидол", "Кагоцел", "Изопринозин", "Амиксин", "Полиоксидоний" и т. п.) не обладают никакой доказанной эффективностью и могут иметь эффекта, лишь в качестве плацебо.
В качестве симптоматической терапии могут быть использованы препараты следующих групп:
- жаропонижающие при температуре у взрослых свыше 39,5, у детей — свыше 38,5 ℃ (парацетамол, ибупрофен);
- противовирусные и антибактериальные глазные капли при конъюнктивите;
- сосудосуживающие капли в нос при заложенности носа и насморке (не более 5 дней);
- солесодержащие капли в нос при рините для разжижения слизи;
- противоаллергические препараты при аллергическом компоненте ОРЗ;
- средства противовоспалительного и противомикробного действия местного действия (таблетки, пастилки и др.);
- средства для улучшения образования, разжижения и выделения мокроты (муколитики);
- антибиотики широкого спектра действия (при отсутствии улучшения в течении 4-5 дней, присоединении вторичной бактериальной флоры и развитии осложнений) [2][6] .
Прогноз. Профилактика
Прогноз при ОРЗ — положительный. Больные обычно выздоравливают в течение 5-10 дней без неблагоприятных последствий. Осложнения респираторных заболеваний могут возникнуть при гриппе, другие возбудители менее агрессивны. Также неблагоприятные последствия возможны у пациентов с ослабленным иммунитетом. После выздоровления организмом вырабатывается иммунитет к той инфекции, которой человек переболел .
Ведущую роль в профилактике распространения ОРЗ (исключая грипп) является:
Читайте также:

