Как по общему анализу крови определить грипп
Обновлено: 18.04.2024
Острые респираторные вирусные инфекции (ОРВИ), включая грипп – это группа инфекционных заболеваний дыхательной системы, возбудителями которых являются вирусы. Преимущественный путь передачи – воздушно-капельный.
Наиболее распространенные возбудители ОРВИ: вирусы гриппа, парагриппа, аденовирусы, риновирусы, рино-синцитиальный вирус, энтеровирусы, коронавирусы, пикорнавирусы и др. Несмотря на разнообразие вирусов, симптомы ОРВИ схожи. В результате внутриклеточного размножения вирусов, клетки погибают и отторгаются. Это приводит к развитию воспаления дыхательных путей. Затем вирус попадает в кровь, развивается интоксикация. Вирус гриппа, к тому же, оказывает токсическое действие на сердечно-сосудистую и нервную системы, угнетает иммунитет.
У каждого вируса есть особенности, они в большей или меньшей степени поражают разные отделы дыхательных путей, но клиническая картина в большинстве случаев схожа и даже врач не может сказать наверняка, какой из вирусов стал причиной заболевания. Поэтому однозначно утверждать природу вируса можно лишь после проведения лабораторного исследования.
Характерные черты некоторых ОРВИ
Грипп
Для гриппа характерно острое начало. Ведущий симптом – интоксикация: сильная головная боль, головокружение, боль в глазных яблоках, мышцах и суставах. Характерен озноб, быстрое повышение температуры до 39-40°С. Беспокоят заложенность носа, сухой кашель. Возможны проявления со стороны желудочно-кишечного тракта (тошнота, рвота, учащенный стул). Характерен также внешний вид болеющего – одутловатость (отёчность) и покраснение лица, покраснение конъюнктивы глаз.
Аденовирусная инфекция
При поражении аденовирусом возможны следующие формы заболевания: воспаление дыхательных путей (ринофарингит, ларингит, трахеит, бронхит), фарингоконъюнктивальная лихорадка, конъюнктивит, аденовирусная ангина, вирусная пневмония, вирусная диарея и гастроэнтерит. При поражении дыхательных путей чаще всего интоксикация выражена слабо, температура поднимается до 38°С, но при фарингоконъюнктивальной лихорадке возможно повышение до 40°С. Особенность аденовируса заключается в том, что он может поражать конъюнктиву глаз, в этом случае развивается конъюнктивит, на слизистой глаз появляется плёнка, вокруг глаз – отёк, покраснение и болезненность. Аденовирусы могут длительное время находиться в клетках миндалин, обуславливая хроническую форму тонзиллита.
Парагрипп
Интоксикация и повышение температуры при парагриппе также не выражены. На первое место выходят катаральные симптомы: затруднение носового дыхания, выделения из носа. Характерен ларингит, который сопровождается болями в горле, грубым сухим кашлем, охриплостью голоса.
Респираторно-синцитиальный вирус
При проникновении этого вируса в дыхательные пути возможно острое начало заболевания. Симптомы, похожи на симптомы парагрппа. В начале болезни часто мучает продолжительный приступообразный кашель. Респираторно-синцитиальные вирусы могут стать причинным фактором для развития в будущем бронхиальной астмы.
Риновирусная инфекция
Температура при риновирусной инфекции может не повышаться, а если повышается, то до невысоких цифр. Характерно покраснение яблок глаз, боль в горле. Для риновирусной инфекции типичны заложенность носа, нарушение вкуса и обоняния, обильные выделения из носа, чихание. Может незначительно снижаться слух.
Коронавирусы
Для коронавирусов характерны обильные выделения из носа, головная боль, кашель, фарингит. Температура редко повышается до высоких значений.
Исключение составляет новая коронавирусная инфекция 2019 года.
Последствия гриппа и ОРВИ
После ОРВИ возможны многие серьезные заболевания. Чаще прочего развивается бронхит. Возможны отиты и синуситы, пневмония. Респираторно-синцитиальный вирус, метапневмовирус, вирусы гриппа и аденовирусы вызвают бронхиты и пневмонию преимущественно у детей до 5 лет. Поражаются также органы не дыхательной системы, поэтому осложнением вирусной инфекции, чаще гриппа, может стать миокардит (воспаление сердечной мышцы), пиелонефрит и другие заболевания.
Инфицирование детей до 2х лет респираторно-синцитиальным вирусом, вирусами парагриппа и бокавирусом может привести к тяжелым состояниям, требующим госпитализации — крупу и бронхо-обструктивному синдрому.
Каким возбудителем инфицирован человек, может сказать только лабораторная диагностика, по клинической картине, к сожалению, это сделать невозможно. Лабораторный анализ на определение гриппа и других возбудителей респираторной инфекции даёт возможность назначить адекватное лечение, определить прогноз, не допустить характерных для каждого возбудителя осложнений и избежать необоснованной антибиотикотерапии.
Где можно сдать анализ на грипп?
Сдать анализ на вирус гриппа и других возбудителей респираторных инфекций можно в Центре Молекулярной диагностики (CMD. Целесообразно сдавать анализ на выявление гриппа и возбудителей ОРВИ при подозрении на вирусную инфекцию в первые — вторые сутки заболевания, когда возбудитель содержится в организме в максимальном количестве.
Диагностика гриппа и острых респираторных вирусных инфекций в CMD:
Как работают диагностические тесты
Молекулярно-генетические методы, в частности полимеразная цепная реакция (ПЦР), способны обнаружить геном возбудителя в мазке из носоглотки заболевшего.
ПЦР — быстрый прямой метод диагностики, способный обнаружить специфичные участки генома микробов, то есть отличающие их друг от друга. Метод ПЦР по сути является экспресс-анализом на грипп и другие респираторные инфекции.
Основа метода - многократное избирательное копирование (амплификация) определённого участка ДНК/РНК с целью получения такого количества генетического материала, которого будет достаточно для визуального обнаружения. При этом многократно копируется только заданный участок генома. Так как геном уникальная часть каждого организма, ПЦР позволяет безошибочно определить какой именно вирус стал причиной болезни. Следовательно, врач, исходя из результатов этого анализа, сможет назначить лечение, которое будет эффективно в отношении конкретного вируса.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Напоминаем вам, что самостоятельная интерпретация результатов недопустима и приводимая ниже информация носит исключительно справочный характер.
Общий анализ крови без лейкоцитарной формулы и СОЭ: показания к назначению, правила подготовки к сдаче анализа, расшифровка результатов и показатели нормы.
Показания к назначению исследования
Общий клинический анализ крови – самое назначаемое лабораторное исследование для количественной и качественной оценки основных классов форменных элементов крови.
Исследование включает определение концентрации основных форменных элементов крови (эритроцитов, лейкоцитов, тромбоцитов), уровня гемоглобина, величины гематокрита, а также расчет эритроцитарных индексов (MCV, RDW, MCH, MCHC).
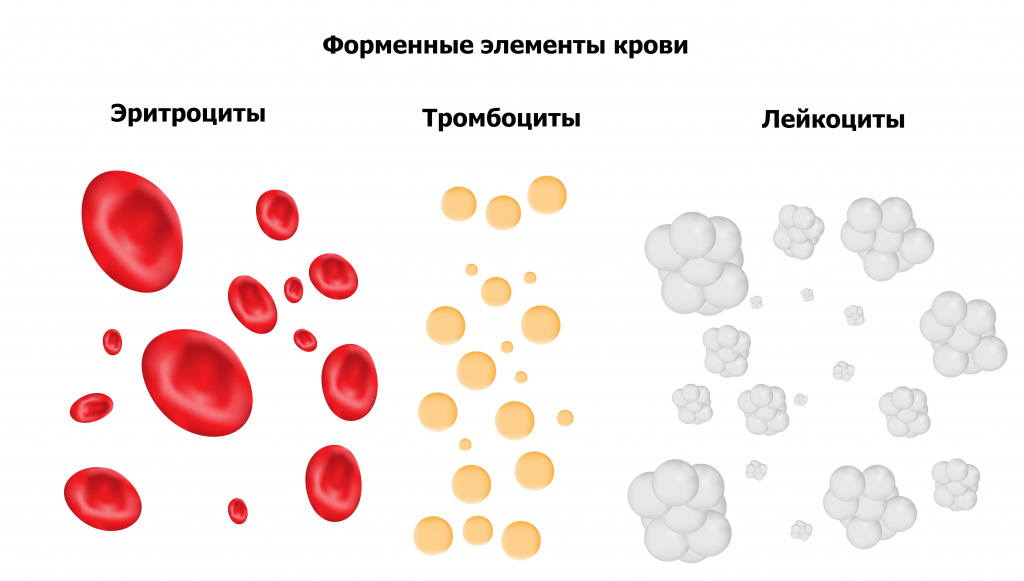
Гематокрит - это отношение объема красных кровяных телец к объему всех компонентов, называемых цельной кровью, на практике это доля, которую составляют все форменные элементы (количественно, в основном, это эритроциты) от общего объема крови.
Гемоглобин - это железосодержащий белок,содержащийся во всех эритроцитах, который придает клеткам характерный красный цвет. Гемоглобин позволяет эритроцитам связываться с кислородом в легких и переносить его в ткани и органы по всему телу.
Чаще всего низкий уровень гемоглобина сочетается с низким количеством эритроцитов и низким гематокритом и указывает на анемию.
Основные причины анемии:
- Кровотечение – острое (при травмах) или хроническое (например, при заболеваниях желудочно-кишечного тракта, органов урогенитального тракта).
- Недостаточность питательных веществ (дефицит железа, фолиевой кислоты или витамина B12).
- Повреждение костного мозга, например, при отравлении токсинами, при лучевой или химиотерапии или связанное с тяжелыми инфекциями.
- Заболевания костного мозга (апластическая анемия, миелодиспластический синдром), онкологические заболевания (лейкемия, лимфома, множественная миелома) или другие виды заболеваний, которые распространяются на костный мозг.
- Тяжелые и хронические заболевания почек, которые приводят к снижению выработки эритропоэтина (гормона, который стимулирует выработку эритроцитов костным мозгом).
- Хронические воспалительные заболевания.
- Снижение выработки гемоглобина (например, талассемия).
- Чрезмерное разрушение эритроцитов, например, гемолитическая анемия, вызванная аутоиммунными заболеваниями или дефектами самих эритроцитов (гемоглобинопатия, аномалии мембраны эритроцитов (например, наследственный сфероцитоз)).
Эритроцитарные индексы - это расчетные показатели, которые дают врачу информацию о физических характеристиках эритроцитов и являются важным лабораторным инструментом для диагностики анемий и контроля эффективности терапии.
Лейкоциты (белые клетки крови) – основные клетки иммунной системы и основа антимикробной защиты организма. Они защищают от инфекций, а также играют важную роль при воспалениях и аллергических реакциях.
Помимо инфекций и воспалений существует ряд состояний, которые могут повлиять на выработку лейкоцитов костным мозгом или выживаемость лейкоцитов в крови, например, рак или иммунное заболевание, что приводит либо к увеличению, либо к уменьшению количества лейкоцитов в крови. Подсчет лейкоцитов, наряду с другими компонентами общего анализа крови, предупреждает практикующего врача о возможных проблемах со здоровьем пациента.
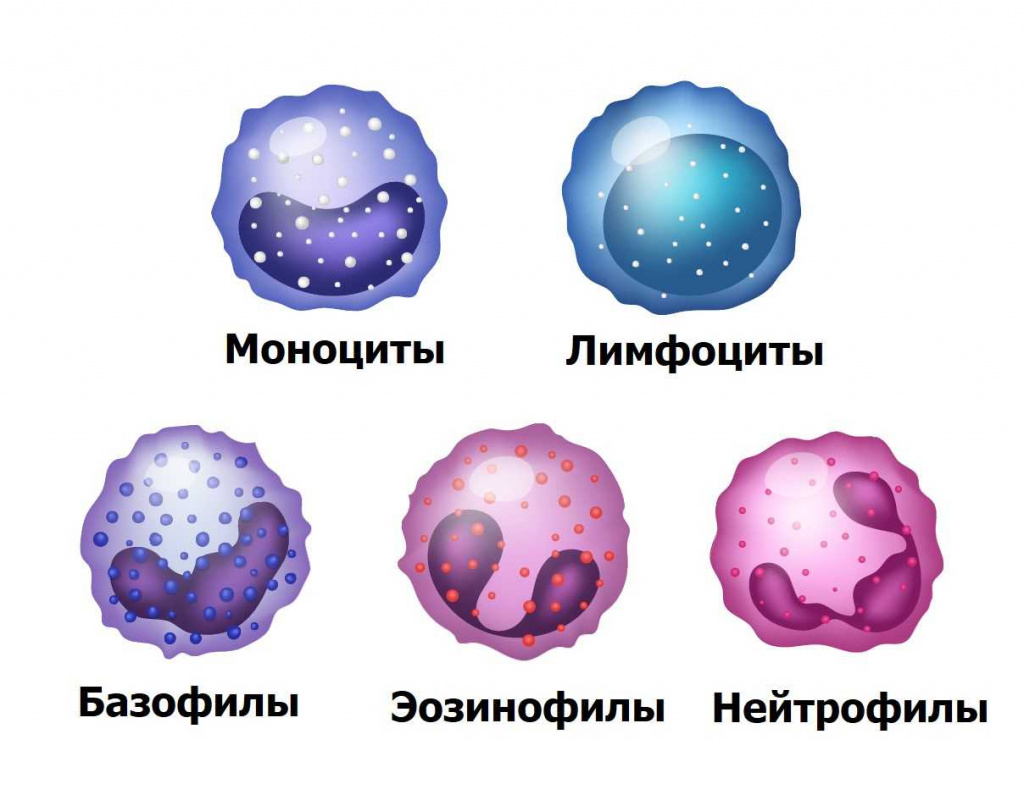
Существует пять типов лейкоцитов, каждый из которых выполняет свою функцию: в зависимости от наличия в цитоплазме клеток специфических гранул выделяют подгруппу зернистых лейкоцитов (нейтрофилы, базофилы, эозинофилы) и незернистых лейкоцитов (лимфоциты и моноциты).
Высокое количество лейкоцитов, называемое лейкоцитозом, может быть следствием ряда состояний и заболеваний. Вот некоторые примеры:
- инфекции, чаще всего вызываемые бактериями и некоторыми вирусами, реже грибками или паразитами;
- воспаление или воспалительные состояния, такие как ревматоидный артрит, васкулит или воспалительное заболевание кишечника;
- лейкоз, миелопролиферативные новообразования;
- состояния, приводящие к отмиранию тканей (некрозу), например, травма, ожоги, операция илисердечный приступ;
- аллергические реакции.
Низкое количество лейкоцитов (лейкопения) может быть результатом таких состояний, как:
- повреждение костного мозга (например, токсинами, после химиотерапии, лучевой терапии);
- заболевания костного мозга, когда костный мозг не производит достаточного количества лейкоцитов (например, миелодиспластический синдром, дефицит витамина B12 или фолиевой кислоты);
- лимфомаили другой рак, распространившийся (метастазирующий) в костный мозг;
- аутоиммунные нарушения - организм атакует и разрушает собственные лейкоциты (например, волчанка);
- диетический дефицит (например, дефицит витамина B12);
- подавляющие инфекции (например, сепсис);
- заболевания иммунной системы, такие как ВИЧ, которые разрушают Т-лимфоциты.
Когда подсчет лейкоцитов используется для мониторинга медицинских состояний, серия показателей лейкоцитов, которые продолжают расти или падать до аномальных уровней, указывает на то, что состояние или заболевание ухудшается. Количество лейкоцитов, которое возвращается к норме, указывает на улучшение и / или успешное лечение.
Подготовка к процедуре
Сдают кровь на анализ натощак, с момента последнего приема пищи должно пройти не менее 8 часов. Накануне исследования необходимо исключить стресс (физический и эмоциональный), резкие перепады температур (баню, сауну), прием чрезмерно жирной, сладкой, острой пищи, соблюдать обычный питьевой режим. Анализ крови сдают до проведения физиотерапевтических процедур и, по согласованию с лечащим врачом, до начала приема некоторых лекарственных препаратов.
В экстренных ситуациях вышеперечисленные правила нивелируются жизненной необходимостью исследования, которое в таких случаях проводят без подготовки.
Синонимы: ОАК. CBC without differential. Краткая характеристика исследования Общий анализ крови Кровь состоит из жидкой части (плазмы) и клеточных, форменных элементов (эритроциты, лейкоциты, тромбоциты). Состав и концентрация клеточных элементов в крови меняются при различных физио.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Грипп: причины, классификация, симптомы, диагностика и способы лечения.
Грипп – чрезвычайно заразное вирусное инфекционное заболевание.
История изучения гриппа насчитывает уже почти 100 лет, но, несмотря на успехи медицины, эта инфекция по-прежнему остается мало предсказуемой и трудно управляемой.
Грипп распространен повсеместно, как в развивающихся странах, так и в странах с высоким экономическим статусом. Вспышки заболевания происходят ежегодно, эпидемии нередко приводят к пандемиям, то есть к распространению заболевания на территории многих стран и нескольких континентов – это наносит серьезный ущерб здоровью населения и приводит к значимым социально-экономическим проблемам.
По статистике, в среднем, каждый год гриппом заболевает один из десяти взрослых и каждый третий ребенок.
Легкая и среднетяжелая формы заболевания как правило заканчиваются выздоровлением, однако у части заболевших возникают тяжелые осложнения, которые могут приводить к смерти.
- Воздушно – капельный и воздушно – пылевой путь передачи.
При чихании, например, вирусные частицы могут разлетаться на расстояние двух метров и сохраняться на поверхностях (предметов, игрушек и др.) до 12 дней.
Этим обусловлен еще один путь попадания вируса в организм человека – через руки, загрязненные вирусными частицами – контактно – бытовой.
Продукты распада клеток, пораженных вирусами, оказывают токсическое и токсико-аллергическое действие на все органы и функциональные системы человека. Одно из основных звеньев патологического механизма заключается в поражении мелких кровеносных сосудов, что приводит к нарушению микроциркуляции в органах. Наиболее опасно при гриппе поражение легких, головного мозга и сердца.
Большинство людей переносят заболевание в неосложненной форме и излечение происходит самостоятельно. В тяжелых случаях возникают осложнения, которые требуют медицинского вмешательства и даже госпитализации.
В группу риска по развитию тяжелых осложнений гриппа входят:
- Дети в возрасте до 5 лет, особенно младше 2 лет.
- Взрослые люди старше 65 лет.
- Жители домов престарелых и других учреждений длительного ухода.
- Беременные женщины и женщины в послеродовом периоде.
- Люди с ослабленной иммунной системой, с хроническими заболеваниями легких, сердца, почек, печени.
- Люди с морбидным ожирением (индекс массы тела более 40).
- Типичное течение заболевания – с характерными симптомами.
- Атипичное течение заболевания – бессимптомное или малосимптомное.
- Легкая степень тяжести – температура не выше 38 о С не более 2–3 дней, умеренная головная боль, слабость, заложенность носа, першение в горле, длительность заболевания не более 6 дней.
- Средняя степень тяжести – температура 38,5–40,0 о С продолжительностью 4–5 суток, сухой мучительный кашель с болями за грудиной, головная боль, головокружение, слабость, потливость, суставная и мышечная боль. Длительность заболевания 6-8 дней.
- Тяжелая степень течения гриппа – температура до 40 о С и выше, продолжительность лихорадки до 5–7 дней, сильная головная боль, ломота в теле, бессонница, возможны нарушения сознания, такие как выраженная сонливость и заторможенность, учащенное сердцебиение, снижение артериального давления, нарушения микроциркуляции в виде кровотечений, мелкоточечных кровоизлияний, рвота, диарея. Велика вероятность возникновения осложнений. Длительность болезни 9 дней и более.
- Очень тяжелая степень течения болезни – лихорадка свыше 40 о С, бурно развивающиеся симптомы интоксикации, поражение головного мозга (уровень сознания вплоть до комы) и сердечно-сосудистой системы (частый пульс, нарушение ритма сердца, резкое снижение артериального давления), дыхательная недостаточность (затрудненное, частое дыхание). Как правило возникают неотложные состояния, которые требуют незамедлительной госпитализации.
- Неосложненное течение.
- Осложненное течение (специфические осложнения, вызванные токсическим действием вируса; осложнения, вызванные присоединением бактериальной инфекции; обострение хронических заболеваний).
- стремительное начало.
- высокая температура (более 38,5).
- холодный пот, озноб.
- сильная головная боль, светобоязнь.
- ноющие суставы (ломота), боль в мышцах.
Обычно симптомы сохраняются в течение недели. Слабость, чувство усталости, возникающее после небольшой физической нагрузки, могут ощущаться еще несколько недель после болезни.
Стоит отметить, что не каждый заболевший гриппом будет иметь все указанные симптомы.
- затрудненное дыхание или одышка (чувство нехватки воздуха, частое дыхание);
- острая боль в грудной клетке;
- внезапное головокружение;
- спутанность сознания, излишнее возбуждение;
- сильная многократная рвота;
Для диагностики используют следующие лабораторные и диагностические исследования:
-
Клинический анализ крови с развернутой лейкоцитарной формулой для выявления воспалительных изменений.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Синонимы: Общий белок сыворотки крови; Общий сывороточный белок. Total Protein; Serum Тotal Protein; Total Serum Protein; TProt; ТР. Краткая характеристика определяемого вещества Общий белок Сыворотка крови (плазма крови, лишенная фибриногена) содержит множество белков, выполняющих разнообразны.
Тест предназначен для скрининговой оценки состава и количественного соотношения фракций белка сыворотки крови методом электрофореза. Синонимы: Электрофорез белков сыворотки. SPEP. Краткая характеристика белковых фракций сыворотки крови Общий белок сыворотки крови состоит из смеси белков с ра.
С-реактивный белок – белок острой фазы, чувствительный индикатор повреждения тканей при воспалении, некрозе, травме. Синонимы: Анализ крови на СРБ; С-реактивный белок сыворотки крови. C-reactive Protein (CRP), quantitative; C-reactive protein test; CRP test. Краткое описание опред.
Аланинаминотрансфераза − внутриклеточный фермент, участвующий в метаболизме аминокислот. Тест используют в диагностике поражений печени, сердечной и скелетных мышц. Синонимы: Глутамат-пируват-трансаминаза; Глутамат-пируват-трансаминаза в сыворотке; СГПТ. Alanine aminotransferase; S.
Синонимы: Глутамино-щавелевоуксусная трансаминаза; Глутамат-оксалоацетат-трансаминаза сыворотки крови (СГОТ); L-аспартат 2-оксоглутарат аминотрансфераза; ГЩТ. Aspartateaminotransferase; Serum Glutamicoxaloacetic Transaminase; SGOT; GOT. Краткая характеристика определяемого вещества АсАТ .
Синонимы: Анализ крови на ЛДГ; Лактатдегидрогеназа; L-лактат; НАД+Оксидоредуктаза; Дегидрогеназа молочной кислоты. Lactate dehydrogenase, Total; Lactic dehydrogenase; LDH; LD. Краткая характеристика определяемого вещества Лактатдегидрогеназа ЛДГ – цитоплазматический.
Синонимы: Анализ крови на креатинин; Сывороточный креатинин; Креатинин сыворотки, оценка СКФ. Сreat; Сre; Blood Creatinine; Serum Creatinine; Serum Creat. Краткая характеристика определяемого вещества Креатинин Креатинин – низкомолекулярное азотсодержащее вещество, продукт метаболизма креа.
Материал для исследования Сыворотка или плазма крови. Если нет возможности центрифугировать пробу через 30 минут после взятия для отделения сыворотки/плазмы от клеток, пробу берут в специальную пробирку, содержащую ингибитор гликолиза (флюорид натрия). Синони.
Синонимы: Анализ крови на электролиты; Электролиты в сыворотке крови. Electrolyte Panel; Serum electrolyte test; Sodium, Potassium, Chloride; Na/K/Cl. Краткая характеристика определяемых веществ (Калий, Натрий, Хлор) Калий (К+) Основной внутриклеточный катион. Кал.
Общий кальций – основной компонент костной ткани и важнейший биогенный элемент, обладающий важными структурными, метаболическими и регуляторными функциями в организме. Синонимы: Анализ крови на общий кальций; Общий кальций в сыворотке. Total blood calcium; Total calcium; Bl.
Вирусы Influenza А и В поражают преимущественно верхние отделы дыхательных путей – нос, горло, трахею и реже бронхи. Обычно заболевание сопровождается резким повышением температуры, миалгией, головной болью, сильным недомоганием, сухим кашлем, болью в горле и ринитом. В настоящее время существ.
Рентгенологическое исследование структуры легких с целью диагностики различных патологий.
Рентгенологическое исследование околоносовых пазух для диагностики патологических изменений.
ЭКГ представляет собой исследование, в основе которого - регистрация биопотенциалов сердца. Применяется для диагностики функциональной активности миокарда.
Сканирование внутренних органов брюшной полости для оценки его функционального состояния и наличия патологии.
Лечением более тяжелых форм гриппа занимаются врачи-инфекционисты и может потребоваться госпитализация в стационар
и консультация профильных специалистов:
- врача-кардиолога ;
- врача-пульмонолога ;
- врача-отоларинголога;
- врача-невролога ;
- врача-акушера-гинеколога (для беременных женщин);
Основное лечение заключается в строгом выполнении всех рекомендаций врача.
В большинстве случаев комплекс лечебных мероприятий включает в себя:
- постельный режим;
- достаточное питье для предотвращения обезвоживания;
- симптоматическая терапия: (жаропонижающие, обезболивающие и противовоспалительные, сосудосуживающие капли для носа);
При выраженном отеке и покраснении глаз, першении в горле могут быть назначены антигистаминные препараты (которые используются для лечения аллергии).
Для снижения температуры тела используют жаропонижающие препараты. Очень важно не превышать суточную дозу жаропонижающих.
Решение о назначении противовирусных препаратов принимает только врач.
Лечение противовирусными препаратами обязательно будет назначено в следующих случаях:
- тяжелая форма гриппа при наличии сопутствующих заболеваний;
- детям младше 2 лет или людям старше 65 лет;
- беременность.
Во время гриппа возможно присоединение вторичной бактериальной инфекции. Чаще всего поражаются органы дыхания: возникают бронхиты, пневмонии. В случае присоединения бактериальной инфекции принимают антибиотики, но без назначения врача антибактериальные препараты использовать нельзя.
При среднетяжелых и тяжелых формах гриппа может потребоваться госпитализация, решение о ее необходимости принимает лечащий врач. Дети младше двух лет, беременные женщины, люди с хроническими заболеваниями легких, больные с сахарным диабетом, с хроническими болезнями почек, печени, со злокачественными новообразованиями, пожилые люди входят в группу риска развития осложнений, и они могут быть направлены на лечение в больницу уже при среднетяжелом течении болезни.
Осложнения гриппа
- Вирусная или бактериальная пневмония. Симптомы: приступообразные ознобы, лихорадка, затрудненное, частое дыхание, ощущение нехватки воздуха, интенсивные боли в грудной клетке при дыхании и потливость, кашель с вязкой мокротой желтовато – зеленого цвета, при сильном кашле могут появиться прожилки крови в мокроте из-за повреждения слизистой оболочки дыхательных путей. Губы и нос имеют синюшный оттенок.
- Длительная лихорадка может осложниться обезвоживанием, которое развивается в случае нарушения равновесия между поступлением жидкости и потерей ее организмом. При этом возникает дисбаланс жизненно необходимых микроэлементов, таких как калий, натрий, хлор и др. Характерные симптомы обезвоживания: уменьшение мочеиспускания, заторможенность, вялость, гул в ушах, головокружение, снижение артериального давления, сердцебиение, нарушение ритма сердца.
- У детей грипп может осложняться отитом (воспалением среднего уха), евстахиитом (воспалением слизистой оболочки слуховой трубы), гайморитом (воспалением придаточных пазух носа), что связано с анатомическими особенностями этих органов у детей.
- Грипп может вызывать обострение течения хронических заболеваний, таких как сердечная недостаточность, бронхиальная астма или сахарный диабет.
- Воспаление мышц – миозит, проявляется болью и слабостью в мышцах, чаще всего патологический процесс возникает в мышцах шеи и спины.
- Неврологические осложнения проявляют себя в виде полинейропатии и радикулита. Грипп может осложниться арахноидитом – поражением паутинной оболочки мозга, что проявляется такими симптомами, как: появление мушек перед глазами, боль в области лба, головная боль, головокружение.
- Поражение сердечно-сосудистой системы в виде приступов стенокардии (болей из-за нехватки питания сердца), миокардита (воспаления сердечной мышцы) или перикардита (воспаления оболочки сердца). Основными проявлениями будут боль в области сердца, одышка, возможны перебои в работе сердца.
При беременности грипп особенно опасен, поскольку может стать причиной преждевременных родов, внутриутробных поражений плода. Тяжелее всего грипп протекает в третьем триместре беременности.
Поскольку штаммы гриппа ежегодно меняются, то и вакцина каждый год производится новая. Вакцинацию начинают уже с последних недель августа и проводят до декабря. При беременности вакцинацию рекомендуют проводить с 14-й недели беременности.
Если в окружении имеется заболевший человек, стоит позаботиться о собственной профилактике. Больной наиболее заразен в первые 3–4 дня болезни, хотя выделение вируса возможно на протяжении всего заболевания и даже в период выздоровления. Дети остаются заразными дольше, до 10 дней.
Если заболел кто-то из близких, следует выделить ему отдельную комнату, часто проветривать помещение и ежедневно проводить влажную уборку, у больного человека должна быть отдельная посуда, которую нужно мыть горячей водой, после контакта с заболевшим обязательно мыть руки с мылом, а также носить одноразовые маски, не забывая менять их каждые 2 часа.
- Зайцев А.А. Грипп и острые респираторные вирусные инфекции: рациональная симптоматическая терапия // Лечебное дело. 2016. № 3.
- Сологуб Т.В. Грипп в современных условиях: противовирусная терапия прямого действия // МС. 2015. № 4.
- Клинические рекомендации по диагностике и лечению гриппа у взрослых. 2014. – С. 105.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
ОРВИ: причины, симптомы, диагностика и способы лечения.
ОРВИ, или острые респираторные вирусные инфекции, представляют собой обширную группу острых инфекционных заболеваний, которые вызывают вирусы, поражающие слизистую оболочку дыхательных путей. Основные симптомы респираторных инфекций – насморк, боль в горле и кашель – обусловлены воспалительными процессами в верхних и нижних дыхательных путях. Заболевания также сопровождаются подъемом температуры тела, интоксикацией и слабостью, иногда тошнотой и рвотой. Одним вирусным инфекциям свойственна сезонность, заболеваемость другими равномерно распределена в течение года.
Продолжительность болезни, как правило, не превышает недели. Однако без адекватного лечения ОРВИ могут осложняться бактериальными инфекциями, что усугубляет их тяжесть и длительность.
Причины ОРВИ
Возбудителями заболеваний респираторного тракта являются вирусы. ОРВИ помимо вируса гриппа могут вызывать представители парамиксовирусов, коронавирусов, риновирусов, аденовирусов, парвовирусов, вирусов парагриппа и др.
ОРВИ – самая частая инфекция человека, особенно в детском и пожилом возрасте. Например, дети в возрасте до 5 лет переносят, в среднем, 6-8 эпизодов ОРВИ в год.
Большинство респираторных вирусов передаются воздушно-капельным путем. При кашле и чихании вирусные частицы с капельками слюны могут распространяться на расстояние до 5 метров.
Возбудители также могут передаваться с водой и через инфицированные предметы личного пользования (посуда и др.).
Классификация
В клинической практике ОРВИ подразделяют на различные группы в зависимости от органа, пораженного в большей степени. При болях и воспалении в горле ставят диагноз острый фарингит, при отеке слизистой носа и насморке – острый назофарингит или риносинусит (воспалительное заболевание слизистой носовой полости и придаточных пазух, например, лобной или верхнечелюстной). Возможно также воспаление гортани (острый ларингит) или трахеи (трахеит), а в ряде случаев – сочетанное поражение (острый ларинготрахеит). Кроме того, ОРВИ классифицируют в зависимости от вызвавших их вирусов (например, риновирусы, коронавирусы и др.). Любая вирусная инфекция может давать серьезные осложнения, поэтому клиницисты классифицируют ОРВИ по течению болезни: осложненному или неосложненному.
Несмотря на то, что грипп вызывает сезонные вспышки, он занимает ведущую позицию в качестве причины госпитализации и развития осложнений.
Инкубационный период (с момента попадания вируса в организм до появления симптомов), длящийся от 3 до 7 дней, в течение нескольких часов сменяется резким ухудшением состояния здоровья.
Клинические симптомы ОРВИ сходны и включают повышение температуры (лихорадку), признаки интоксикации (слабость, отсутствие аппетита, тошноту, рвоту), насморк, боль в горле и сухой кашель.
Для гриппа характерен внезапный подъем температуры до 39-40°С, сильный озноб, мышечные и головные боли. С самого начала заболевания могут возникнуть боли в горле и сухой кашель. Высокая температура может держаться 3-4 суток и сопровождаться бредом, сильными головными болями, бессонницей, невралгией.
Аденовирусная инфекция протекает не так тяжело, как грипп. Заболевание начинается постепенно, с недомогания и небольшого подъема температуры. Постепенно вирус поражает дыхательные пути от носоглотки до бронхов. В патологический процесс вовлекаются слизистые оболочки глаз (с развитием конъюнктивита) и желудочно-кишечного тракта.
Риновирусная инфекция проявляется поражением слизистой оболочки носа и носоглотки, что сопровождается заложенностью носа и обильными слизистыми выделениями.
Коронавирусной инфекции также сопутствуют выраженный ринит, умеренное повышение температуры, кашель и чихание.
Диагностика
Диагноз ОРВИ ставят на основании осмотра верхних дыхательных путей (покраснение и отечность задней стенки глотки), Характерны жалобы на заложенность носа, сухость и боли в горле, слабость, осиплость голоса, кашель, насморк. Врач обязательно проводит отоскопию (осмотр наружного слухового прохода, барабанной перепонки) и аускультации легких (выслушивании звуков, образующихся в процессе дыхания). Лабораторная диагностика необходима только с целью исключения бактериальной инфекции при длительно сохраняющейся температуре или повторном ее подъеме после кратковременного улучшения самочувствия. При этом назначают общий клинический анализ крови и общий анализ мочи.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Вирусологическое исследование крови (экспресс-диагностику) с целью выявления гриппа проводят, как правило, детям с выраженной лихорадкой.
Вирусы Influenza А и В поражают преимущественно верхние отделы дыхательных путей – нос, горло, трахею и реже бронхи. Обычно заболевание сопровождается резким повышением температуры, миалгией, головной болью, сильным недомоганием, сухим кашлем, болью в горле и ринитом. В настоящее время существ.
Рентгенологическое исследование структуры легких с целью диагностики различных патологий.
Длительные сохранение вязких выделений из носа в сочетании с появлением боли в области верхнечелюстных и лобных пазух предполагает присоединение бактериальной инфекции и требует проведения рентгенографии.
Рентгенологическое исследование околоносовых пазух для диагностики патологических изменений.
К каким врачам обращаться
Лечение пациентов с острыми респираторными вирусными инфекциями проводит педиатр , терапевт или врач общей практики. Однако в случае острого тонзиллита или ларинготрахеита, а также присоединения бактериальных инфекций с развитием гайморита или фронтита требуется консультация врача-оториноларинголога (ЛОР-врача).
При ОРВИ в основном применяется симптоматическое лечение.
В первую очередь необходимо обеспечение организма достаточным объемом жидкости, которая теряется с потом при высокой температуре. Кроме того, вода способствует выведению токсинов из организма. Питание лихорадящих пациентов должно быть легким и высококалорийным, с преобладанием растительных жиров. Из продуктов с животными жирами предпочтительны творог, кефир и сливочное масло.
При гриппе врач может назначить применение противовирусных препаратов, однако они не эффективны при других ОРВИ.
Лекарственные средства применяются по назначению лечащего врача – по показаниям. При высокой температуре (выше 38°С) и в случаях плохой переносимости гипертермии обычно назначают жаропонижающие средства. Следует знать, что постоянное применение жаропонижающих средств во время болезни нежелательно, поскольку при отсутствии температуры можно пропустить возникновение осложнений. Для снятия отека слизистой оболочки носа можно использовать сосудосуживающие препараты, обычно, не более семи дней. Действенным средством купирования кашля может быть промывание носовых пазух для освобождения от стекающего в трахею слизистого секрета. При повторном подъеме температуры после непродолжительного улучшения состояния необходима консультация лечащего врача, для того чтобы своевременно выявить возможное бактериальное осложнение течения заболевания, которое может потребовать дополнительных диагностических и лечебных мероприятий, вплоть до решения вопроса о применении антибиотиков.
При соблюдении домашнего режима и назначенного лечения ОРВИ редко дают осложнения, которые связаны в основном с присоединением бактериальной инфекции. У детей раннего возраста сильный насморк может спровоцировать острый средний отит или синусит, обычно развивающийся на 2-5-е сутки заболевания. При гриппе, осложненном стрептококковой инфекцией, может возникнуть опасное осложнение – пневмония. Она проявляется внезапной слабостью, ухудшением дыхания и синюшностью кожи в области носогубного треугольника и кончиков пальцев.
Респираторные заболевания могут привести к обострению хронических патологий – бронхиальной астмы, пиелонефрита, гломерулонефрита.
Достаточно редко у детей грипп осложняется гипертермическим синдромом (нарушением сердечно-сосудистой деятельности и полиорганной недостаточностью на фоне высокой температуры), ложным крупом и отеком легких.
Профилактика
Профилактика ОРВИ предусматривает комплекс мер, направленных на укрепление защитных сил организма и ограничение контактов с источником инфекции.
Формирование специфического иммунитета против вирусов гриппа достигается заблаговременной вакцинацией (до эпидемии), которая особенно рекомендована детям старше 6 лет с хроническими заболеваниями (сердечно-сосудистые, легочные и почечные болезни, диабет), пожилым людям, проживающим в пансионатах и нуждающихся в постоянном уходе, работникам здравоохранения.
Полезны закаливающие процедуры. При постоянном кратковременном воздействии холода организм учится адекватно реагировать на переохлаждение за счет увеличения выработки тепла и снижения теплоотдачи.
Поддержать в борьбе с вирусными инфекциями могут витамины. Однако следует знать, что курс витаминотерапии предпочтительно проводить до начала осенне-весенних эпидемий. Доказано, что прием витамина С после начала заболевания малоэффективен.
В периоды эпидемий гриппа и подъема заболеваемости другими ОРВИ старайтесь избегать многолюдных мест. Ограничение контактов с возможными источниками инфекции предусматривает не только изоляцию больных людей. В значительной степени помогает постоянная влажная уборка, проветривание помещений, частое мытье рук и ношение масок (с обязательной сменой каждые 2 часа).
Список литературы:
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.

Какие показатели могут меняться при инфекции?
В первую очередь меняется общее количество лейкоцитов — именно эти клетки занимаются защитой организма от вирусов и бактерий. Есть несколько видов лейкоцитов, выполняющих разные задачи: нейтрофилы, лимфоциты, моноциты, эозинофилы и базофилы. Их количество и соотношение между собой отображено в лейкоцитарной формуле — обычно в процентах. Стоит одному показателю слегка подрасти, как остальные автоматически уменьшатся. Вот почему при незначительных сдвигах в лейкоцитарной формуле бланки выглядят пугающе красными. Кроме того, во многих лабораториях на бланках указаны нормы для взрослых людей, которые отличаются от детских. Так, у детей до 5 лет преобладают лимфоциты, в более старшем возрасте — нейтрофилы, да и общее количество лейкоцитов с возрастом меняется.
О чем говорят отклонения
При бактериальной инфекции обычно наблюдается:
-
повышение количества лейкоцитов (лейкоцитоз) - более 15 × 10⁹/л;
* Чтобы оценить абсолютное количество нейтрофилов, нужно знать общее число лейкоцитов и процент нейтрофилов. Например: лейкоцитов 9 × 10⁹/л, а нейтрофилы составляют 72%, что обычно уже выделено красным. Считаем: 9 × 72/100%, получаем 6,5 - то есть нормальное абсолютное количество нейтрофилов.
При вирусной инфекции обычно наблюдается:
-
Снижение общего количества лейкоцитов (лейкопения) - особенно при гриппе, кори и др.
Другой неспецифический признак воспаления — увеличение скорости оседания эритроцитов (СОЭ). Высокая СОЭ характерно как для вирусных, так и для бактериальных инфекций.
Что же тогда вызывает сложности?
И наоборот, некоторые бактериальные заболевания протекают без отклонений в анализах крови — например, отит или атипичная пневмония, или даже с изменениями, характерными для вирусной инфекции — например, при коклюше наблюдается лимфоцитоз.
Подобных исключений довольно много, именно поэтому в начале болезни общий анализ крови не может быть универсальным методом диагностики — врач получит намного больше информации во время тщательного осмотра ребенка.
А как еще можно уточнить диагноз?
Если врач подозревает стрептококковую ангину или грипп — проводится стрептатест или экспресс-тест на грипп. Доступны методы обнаружения многих вирусов в слюне, выделениях из носа и др. Для исключения пневмонии показана рентгенография грудной клетки. При подозрении на инфекцию мочевых путей применяют мочевые тест-полоски и проводят анализы мочи. При тяжелых кишечных инфекциях исследуют кал на наличие бактерий, входящих в кишечную группу (сальмонеллез, дизентерия и тд). Если ребенок долго лихорадит, и нет очевидного очага инфекции, смотрят уровни С-реактивного белка и прокальцитонина в биохимическом анализе крови. Спустя некоторое время после начала болезни в крови можно обнаружить специфические антитела против различных возбудителей инфекции.
Не проще ли сразу дать антибиотик?
-
Антибиотики неэффективны против вирусов и не могут служить профилактикой бактериальных осложнений — зато с этим справляется вакцинация против пневмококка и других бактериальных инфекций.
Читайте также:

