Как подготовиться к прививке корь краснуха паротит комаровский
Обновлено: 24.04.2024
Вирус, возбудитель эпидемического паротита, поражает главным образом железистую ткань (слюнные железы, поджелудочную железу, яички) и нервную систему (возможны менингиты, менингоэнцефалиты, поражение черепных нервов).
Вирус широко распространен, а восприимчивость к нему не менее 50%. Это означает, что при отсутствии вакцинопрофилактики половина жителей Земли рано или поздно переносит эпидемический паротит. Чем позже — тем выше вероятность тяжелого течения заболевания.
Летальность при эпидемическом паротите невелика (1 случай на 100 000 заболевших), но серьезные последствия совсем не редкость. Возможно необратимое поражение слухового нерва с полной потерей слуха, развитие сахарного диабета в связи с поражением поджелудочной железы и т. д.
25% всех случаев мужского бесплодия обусловлены перенесенным эпидемическим паротитом.
Тактика вакцинации практически аналогична той, что реализуется в отношении краснухи: первичная вакцинация — в возрасте 12—18 месяцев, в 6—7 лет осуществляется ревакцинация. Для вакцинации и ревакцинации почти всегда применяется комплексная вакцина, наряду с аттенуированным вирусом эпидемического паротита включающая в себя вирусы краснухи и (или) кори.
Низкая реактогенность — характерный признак живой ослабленной вакцины для профилактики эпидемического паротита. Совершенно аналогично прививке от краснухи: чем старше вакцинируемый, тем чаще встречаются побочные реакции.
Местные реакции выражены умеренно, а общие возникают на 4—12 день после вакцинации — катаральные явления, повышение температуры тела (редко выше чем 38,5 °С), иногда отмечается непродолжительное (на 2—4 дня) увеличение околоушных слюнных желез.
Редким, но серьезным осложнением прививки от паротита является так называемый асептический менингит (воспаление мозговых оболочек, при котором никаких возбудителей выявить не удается). Асептический менингит возникает на 18—34 день после прививки, но его течение благоприятное: все симптомы проходят за неделю без лечения и без каких-либо последствий.
Моновакцины для профилактики эпидемического паротита:
Комплексные вакцины:
M-M-R-II (Мерк Шарп Доум, США, Голландия) — вакцина для профилактики кори, краснухи и паротита.
опубликовано 10/10/2020 11:12
обновлено 10/10/2020
— Wiki доктора Комаровского
Как человек, достаточно много времени проработавший в инфекционной больнице, с уверенностью заявляю: в отношении всех болезней, против которых прививки делаются, вероятность заболевания остается весьма реальной. Дети этими болезнями болеют, а исходы бывают, мягко говоря, разные.
Поэтому для нормальных, здравомыслящих и благоразумных родителей нет и не может быть никакой дискуссии по поводу того, надо прививки делать или не надо.
Делать обязательно!
Совершенно другой вопрос состоит в том, что ответные реакции на прививки самым существенным образом зависят от состояния организма ребенка. И если вы очень боитесь, то логика не в том, чтобы прививки не делать. Логика — в целенаправленной подготовке организма: нормальном образе жизни, естественном вскармливании, закаливании, устранении контактов с источниками аллергии и т. п.
Прививки необходимо проводить в назначенные педиатром сроки, и чем более вы точны, тем выше профилактическая эффективность. Это обязательно следует учитывать при планировании, например, летнего отпуска; неплохо бы и самим поинтересоваться, когда и какую прививку необходимо делать.
Каждая страна мира имеет свой, утвержденный соответствующим государственным органом календарь профилактических прививок. Этот календарь учитывает возраст ребенка, интервал между прививками и перечень конкретных болезней, для предупреждения которых прививки, собственно говоря, и делают.
В чем же состоит суть профилактических прививок?
В организм вводится медицинский препарат — вакцина. В ответ на введение вакцины организм вырабатывает особые клетки — специфические антитела, которые и защищают человека от соответствующей болезни.
Каждая из вакцин имеет свои строго определенные показания, противопоказания и сроки применения, свою схему и свои пути введения (через рот, внутримышечно, подкожно, внутрикожно).
На каждую вакцину организм реагирует по-разному. В некоторых случаях одной прививки вполне достаточно для выработки длительного иммунитета. В других — необходимы многократные введения. Отсюда возникли два медицинских слова — вакцинация и ревакцинация. Суть вакцинации — добиться выработки специфических антител в количестве, достаточном для профилактики конкретной болезни. Но этот стартовый (защитный) уровень антител постепенно снижается, и необходимы повторные введения для поддержания их (антител) нужного количества. Вот эти повторные введения вакцины и есть ревакцинация.
Первый — о нем мы уже говорили — состояние здоровья конкретного прививаемого дитяти.
Второй — качество и свойства конкретной вакцины. Все вакцины, разрешенные к применению (сертифицированные) Всемирной организацией здравоохранения (а в нашей стране применяются только такие вакцины), обладают высокой профилактической эффективностью, и нет среди них ни одной заведомо плохой и некачественной. Тем не менее вакцины разных производителей могут вмещать разные дозы антигенов, отличаться по степени очистки, по виду используемых консервирующих субстанций. Кроме этого, вакцины, даже предназначенные для профилактики одной и той же болезни, могут отличаться одна от другой самым принципиальным образом — например, могут представлять собой препарат, созданный на основе живого, но ослабленного микроба, или препарат на основе микроба убитого (или даже части этого убитого микроба). Понятно, что если микроб хоть и ослабленный, но живой, всегда есть вероятность развития болезни (той самой болезни, от которой прививку делали), а с убитым микробом такой вероятности нет.
Теперь несколько слов про конкретные прививки от конкретных болезней.
Самая первая прививка — это прививка против туберкулеза[1]. Она, как правило, делается непосредственно в роддоме в первые дни после рождения, однократно. В дальнейшем, теоретически, ревакцинация осуществляется в 7 и в 14 лет. Почему теоретически? Да потому, что вопрос о том, делать или не делать ревакцинацию против туберкулеза, во многом зависит от пробы Манту. Пробу, или реакцию, Манту детям ставят довольно часто, но подавляющее большинство родителей понятия не имеют, что это и для чего это.
Дело в том, что практически каждый человек рано или поздно инфицируется бактерией туберкулеза, т. е. микроб попадает в человеческий организм. Но сам факт инфицирования вовсе не свидетельствует о том, что человек заболел туберкулезом. Допустим, микроб попал, а организм, благодаря все той же прививке, имеет защитное количество антител — вот болезнь и не развивается, хотя туберкулезная бактерия присутствует. Реакция Манту — это не прививка, это проба на инфицирование туберкулезом[2]. Т. е. если в организме туберкулезных бактерий нет — проба отрицательная, а после инфицирования она становится положительной.
Как же все это осуществляется на практике? Ребенку ежегодно делают реакцию Манту, и она, как правило, положительная (ведь ребенок получил туберкулезную палочку при вакцинации), т. е. после пробы возникает небольшое покраснение кожи. Иногда проба отрицательная — если вакцинация не проводилась или оказалась не эффективной. Но вот в один не очень прекрасный момент из отрицательной проба становится положительной или из положительной — резко положительной. Медики называют это виражом туберкулиновой пробы, и этот самый вираж рано или поздно имеет место практически у всех людей, но у одного — в 3 года, а у другого — в 6 лет или в 12. И вот тут-то возникает весьма ответственная ситуация. Необходимо получить ответ на очень принципиальный вопрос: человек инфицировался, но не заболел потому, что имел (имеет) иммунитет, или заражение привело к возникновению заболевания — защитных антител не хватило.
Отвечают на этот вопрос врачи, специалисты по туберкулезу (фтизиатры). Для этого ребенка осматривают, берут определенные анализы, проводят рентгенографию органов грудной клетки. В зависимости от результатов врач делает соответствующее заключение. Выявлен туберкулез — лечим туберкулез, сомнительные результаты — курс профилактического лечения особыми противотуберкулезными антибиотиками, все в порядке — все в порядке, но ревакцинацию теперь делать не надо: противотуберкулезный иммунитет будет поддерживаться уже не вакциной, а непосредственно попавшим в организм микробом. А задача медиков — не упускать такого ребенка из поля зрения, поставить на учет и регулярно осматривать, дабы вовремя выявить ситуацию, когда организм не справится и таки придется лечить.
В роддоме может быть начата и вакцинация от гепатита В с последующими ревакцинациями в один и шесть месяцев.
В возрасте около трех месяцев начинаются прививки непосредственно в поликлинике. За три введения с интервалом в 1—1,5 месяца осуществляют вакцинацию сразу от нескольких болезней — от полиомиелита, коклюша, дифтерии, столбняка, гемофильной инфекции. На втором году жизни проводится ревакцинация от всех этих заболеваний.
В годовалом возрасте делаются прививки от кори, краснухи и паротита (свинки)[3].
После любой прививки (любой!) может иметь место реакция организма — повышение температуры тела, отказ от еды, вялость. Это нормально: организм вырабатывает иммунитет (защиту) к конкретной болезни. Одни вакцины переносятся очень легко и почти никогда не дают серьезных реакций, типичный пример — вакцина против полиомиелита. Введение других препаратов, напротив, часто сопровождается выраженным повышением температуры и существенным нарушением общего состояния ребенка, опять-таки типичный пример — коклюшный компонент вакцины АКДС[4].
Для родителей очень важно осознавать принципиальную разницу между реакцией на прививку и осложнением после прививки.
Реакции на вакцинацию, в той или иной степени выраженности, просто обязаны быть, и это, как мы уже отметили, абсолютно нормально.
Что же такое осложнения? Вот это как раз то, чего быть не должно, то, что бывает крайне редко. Не должно быть ни судорог, ни потери сознания, ни температуры выше 40 °С. Не должен ребенок покрываться с ног до головы сыпью, а в том месте, куда укололи, не должно быть никаких нагноений.
Осложнения после прививок — это всегда серьезно. Каждый такой случай подробно анализируется, целая врачебная комиссия решает: почему так получилось и что же делать дальше? Прививать или нет, если да, то каким препаратом и от каких болезней.
[1] Знаменитая вакцина против туберкулеза называется БЦЖ.
[3] Календарь профилактических прививок постоянно пересматривается. Это зависит от эпидемической ситуации, появления новых вакцин, наличия средств у государства. Конкретно сроки прививок вы всегда можете уточнить у вашего педиатра, а я эти сроки сознательно приводить не буду.
[4] АКДС — знаменитая вакцина от трех болезней — коклюша, дифтерии и столбняка. Неудивительно, что частота серьезных реакций на вакцину против коклюша приводит к ограничениям на ее применение. Так, ослабленным детям или детям с болезнями нервной системы, для которых очень опасна высокая температура тела, либо вводят вакцину АДС — не содержащую коклюшного компонента, — либо используют современные, но многократно более дорогие вакцины, в которых коклюшный компонент особым образом расщеплен, и эта обработка существенно уменьшает риск побочных явлений.
КПК – прививка против кори, паротита и краснухи. Основанная на введении в организм комбинированной вакцины, она помогает ему вырабатывать иммунитет сразу к трем инфекционным заболеваниям. Для предупреждения эпидемии такому методу иммунизации необходимо подвергать не менее 80% пациентов дошкольного возраста. В противном случае существует риск распространения заболеваний на ранее не вакцинированных представителей взрослого населения.
Чем опасны корь, краснуха и паротит?
Прежде всего, тем, что инфицированный человек может выступать источником распространения вирусной инфекции и одновременно с тем не знать о наличии у него заболевания. Инкубационный период кори, краснухи и паротита длится от 10 до 20 дней. Симптомы болезни возникают по истечении этого времени и сохраняются в течение 1–2 недель.
На протяжении 1 недели после их исчезновения человек все еще продолжает оставаться распространителем вируса.
Корь, против которой в рамках постановки КПК прививают детей, считается одной из самых заразных. При контакте с больным заболевание передается в 95% случаев. Особо тяжелые варианты протекания болезни сопровождаются развитием у юных пациентов энцефалита, гепатита, пневмонии. Имеют место быть случаи летального исхода. Заражение этой болезнью может происходить как внутриутробно, так и передаваться воздушно-капельным путем. На ранних сроках беременности появляется риск гибели плода, развития у него слабоумия или олигофрении. На поздних сроках – существует вероятность возникновения преждевременных родов.
Паротит в 15% случаев развития болезни приводит к поражению оболочек головного и спинного мозга. Согласно статистике, каждый 20 000 заболевший сталкивается с глухотой (после перенесенного лабиринтита). У мальчиков и мужчин это заболевание вызывает воспаления яичек и придатков. У представителей взрослого населения – простатит. Изредка паротит сопровождается возникновением у больных таких осложнений, как панкреатит, нефрит, мастит и т.д.
Краснуха, выявленная у женщин в I триместре беременности, является медицинским показанием к ее прерыванию. Если этого не сделать, в 80% случаев у новорожденного будут диагностированы пороки сердца, умственная отсталость, глухота или катаракта. Ребенок рождается с врожденной краснухой. На протяжении 6–30 месяцев он проходит лечение, выступая источником распространения инфекции и заражения всех людей, входящих в круг его общения.
График вакцинации
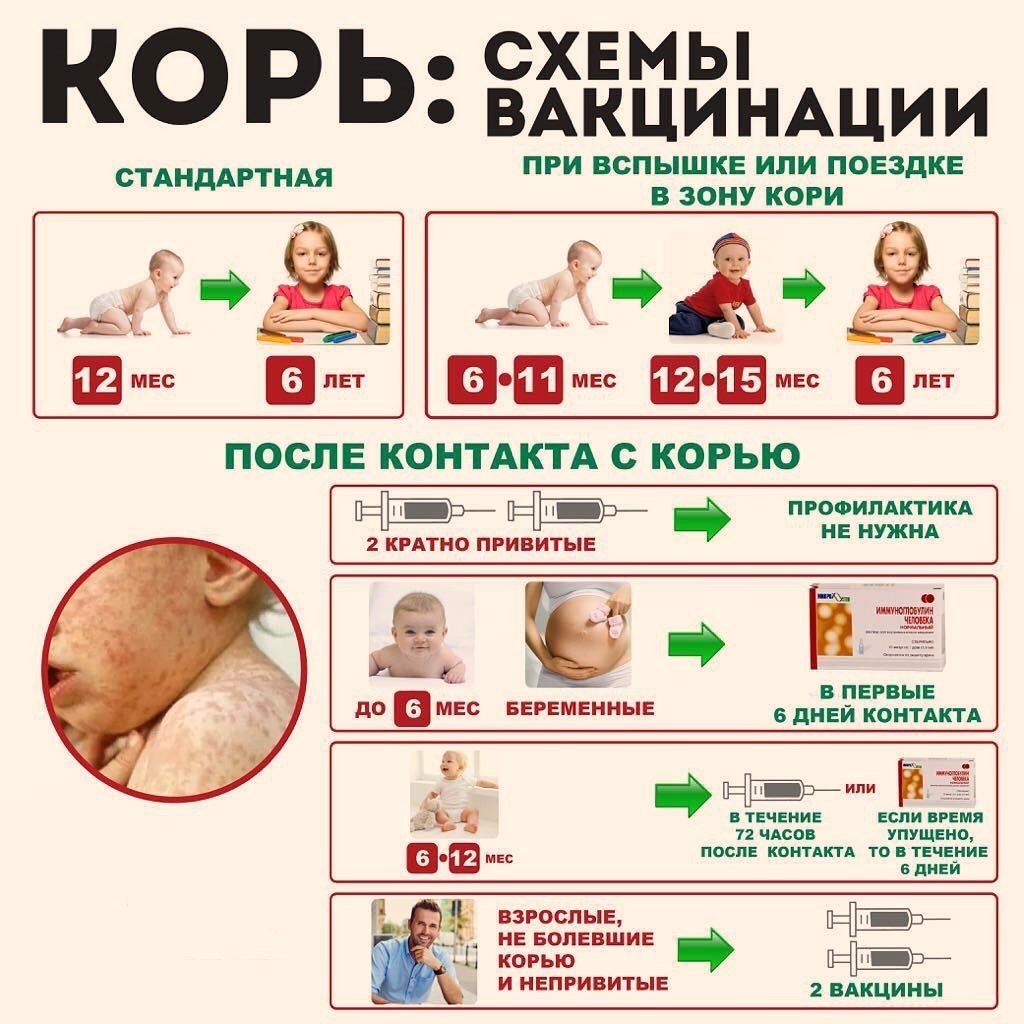
НКПП предусматривает первое введение комплексной вакцины пациенту в возрасте 1 года. Ревакцинация проводится в 6 лет, в период с 15 до 17 лет и в период с 22 до 29 лет. Далее, каждые 10 лет после последнего прививания. При отсутствии вакцинации в раннем возрасте, первую прививку необходимо ставить в возрасте 13 лет. Ревакцинацию необходимо проходить в период с 22 до 29 лет и т.д.
В случае нарушения графика прививок (в зависимости от ситуации) необходимо:
- вакцинироваться максимально приближенно к НКПП – временной интервал между ревакцинациями должен составлять не менее чем 4 года;
- прививаться моновакциной – при условии, что ребенок уже переболел какой-либо из перечисленных инфекций и не нуждается в создании по отношению к ней специфического иммунитета;
- проходить иммунизацию сразу же после нормализации состояния здоровья – актуально для девочек подросткового возраста.
Помните: дети в отличие от взрослых переносят введение поливалентной вакцины легко. У них (при условии отсутствия противопоказаний к проведению вакцинации) не возникает осложнений, тяжелых последствий для здоровья. Если сравнивать опасность вышеназванных заболеваний с рисками прививания, первая в разы превышает маловероятный вред от иммунизации. Так, например, в слаборазвитых странах Африки до сих пор ежегодно от кори умирает порядка 745 000 детей, не прошедших вакцинацию КПК.
Что касается взрослого населения, то в современной медицине существует четкое предписание и для его вакцинации. Так, в частности, людям, рожденным до 1957 года, прививка КПК не показана. Ранее этого периода времени эпидемии кори, краснухи и паротита вспыхивали часто, поэтому с 90% долей вероятности они уже перенесли эти заболевания. Всем рожденным после 1957 года и ранее не прививавшимся рекомендовано введение двух доз живой вакцины с интервалом в 1 месяц (для подростков!) Для людей старшего возраста – одна доза иммунобиологического препарата.
Как подготовиться к прививке КПК?
В день проведения вакцинации необходимо измерить температуру тела ребенка и убедиться в том, что он не болен. Обязательным является осмотр педиатра, исключающий наличие противопоказаний для постановки прививки против кори, краснухи и паротита. Чтобы предотвратить риск инфицирования юного пациента в больнице, следует максимально сократить время его пребывания в медицинском учреждении. Оптимально, если один родитель будет следить за очередью, а второй отправится с ребенком на улицу погулять.
При подготовке к вакцинации пациентов, склонных к аллергии, им рекомендуется пройти трехдневный курс приема десенсибилизирующих лекарственных средств. Детям, подверженным простудным заболеваниям, врачи советуют общеукрепляющие препараты. Принимать их следует за 2 дня до и через 12 дней после прививания. Пациентам с болезнями нервной системы в анамнезе к иммунизации необходимо готовиться особенно тщательно. В частности, им рекомендуется посетить невролога и пройти курс лечения противосудорожными препаратами. Ставить прививку таким детям разрешается только во время стойкой ремиссии (с параллельным приемом специализированных лекарственных средств, если это необходимо).
Противопоказания к постановке прививки
Все ограничения на проведении вакцинации от кори, краснухи, паротита делятся на временные и постоянные.
К временным относят:
- период беременности;
- хронические заболевания в стадии обострения;
- применение гамма-глобулина и других аналогичных препаратов;
- вакцинацию/тестирование на антитела к микобактериям туберкулёза.
Все они требуют от пациента стабилизации состояния здоровья. В среднем она занимает от 2 до 6 недель. Исключение – вынашивание ребенка. Постоянные (абсолютные) противопоказания предполагают пожизненный медотвод от постановки КПК. Они включают в свой список:
- отек Квинке;
- аллергию на гентамицин, неомицин, другие составляющие вакцины;
- непереносимость яичного белка;
- заболевания крови, сопровождающиеся тромбоцитопенией;
- иммунодефицитные состояния;
- злокачественные/доброкачественные новообразования;
- осложнения, вызванные первичным введением иммунобиологического препарата.
Вопрос, каким образом обеспечить защиту пациента от вышепредставленных инфекционных болезней в этом случае, решается индивидуально. Он предполагает детальное изучение карты пациента, а также назначение ему анализов, прохождения дополнительного обследования.
Место введения вакцины
Комплексная вакцина КПК вводится двумя способами – подкожно или внутримышечно. Детям до 3 лет прививка ставится во внешнюю поверхность бедра. Пациентам старшего возраста – в дельтовидную мышцу плеча. Выбор таких мест для введения иммунобиологического препарата объясняется близким прилеганием мышц и малым объемом подкожно-жировой клетчатки.
Для справки: при попадании вакцины в жировой слой она депонируется, поступает в кровь медленно и не оказывает должного воздействия на организм прививаемого.
Частота проведения ревакцинации
Точных данных относительно длительности защиты человека от кори, краснухи, паротита после постановки прививки нет. После однократной вакцинации иммунитет к этим болезням у пациента может сохраняться на протяжении 10 – 25 лет (в зависимости от индивидуальных особенностей организма). После требуется проведение ревакцинации. Предполагающая повторное введение иммунобиологического препарата, первый раз она выполняется в возрасте 6 лет. Достаточный титр антител у пациента вырабатывается при постановке прививки двукратно.
Что делать после постанови прививки?
В течение 30 минут после вакцинации необходимо находиться на территории медицинского учреждения. Если у только что привитого пациента возникнет острая реакция, врачи смогут своевременно ее купировать и предупредить осложнения. На протяжении нескольких дней после постановки КПК не следует посещать многолюдные места. Существует вероятность заразиться ОРВИ и спутать его с реакцией на введение иммунобиологического препарата. В плане режима дня, проведения гигиенических процедур ограничений нет. Привитый может свободно принимать душ или ванну. Единственное – не желательно мочить, долго растирать место введения препарата. Соблюдение диеты не требуется. Главное – не вводить в рацион новые продукты питания, реакция организма на которые еще не изучена.
Возможные реакции
При возникновении местных, общих реакций организма на введение комбинированной вакцины КПК волноваться не стоит. Они являются естественными (возникают в период между 5 и 15 сутками после постановки прививки) и самостоятельно исчезают спустя несколько дней после проявления. Все симптомы, возникающие в другие промежутки времени, с профилактикой кори, краснухи и паротита не связаны. Они требует консультации специалиста, проведения диагностики и назначения соответствующего лечения.
Коревой компонент поливалентной вакцины обладает самой большой реактогенностью.
Среди реакций, которые он вызывает у пациентов, отмечают:
- локальное покраснение, отек в месте инъекции;
- сыпь в области лица, шеи, спины, рук, ягодиц;
- кашель (возникает на 6 – 11 сутки после прививки);
- повышение температуры тела в пределах 37,2 – 39°С;
- снижение/частичная потеря аппетита.
Чтобы сбить высокую температуру в этот период времени, пациенту рекомендуется принимать жаропонижающее. Форма последнего может быть разной – от свечей и сиропов у детей до таблеток у взрослого человека. Паротитный компонент прививки переносится намного легче. Реакции на его введение в организм проявляются на 8 сутки после вакцинации и могут сохраняться в течение недели после возникновения. Среди них выделяют лимфаденит околоушных желез, покраснение горла, насморк. Допускается вероятность повышения температуры тела до субфебрильных значений (от 37,1 до 38,0°С). Реакции на компонент краснухи являются редкими и слабыми. Они могут выражаться в гипермии области введения иммунобиологического препарата, увеличении заднешейных и затылочных лимфатических узлов, возникновении суставных болей (реактивного артрита). Специальной терапии такие симптомы не требуют. Но если они доставляют сильный дискомфорт можно обратиться к врачу за консультацией, и он назначит прием препаратов, способных смягчить их проявления.

Осложнения на прививку КПК
Поствакцинальные осложнения на введение вакцины против кори, краснухи и паротита наблюдаются очень редко. Если таковые и имеют место быть, чаще всего они выражаются в неспецифической реакции на активные компоненты, входящие в состав препарата (отек Квинке, анафилактический шок, крапивница). При нарушении условий производства, хранения и транспортировки вакцин могут наблюдаться реакции, связанные с низким качеством прививки КПК. В частности, возникновение абсцесса, флегмоны в месте введения препарата. Постановка прививки детям со слабым иммунитетом может вызвать развитие у них определенных болезней.
- вакцинассоциированый энцефалит;
- менингит; пневмония; миокардит;
- гломерулонефрит;
- другие заболевания.
Временно привитые пациенты могут столкнуться с уменьшением показателей тромбоцитов в крови. Как правило, такое явление протекает бессимптомно, не несет в себе опасности и со временем нивелируется.
Виды вакцин
При проведении иммунизации населения могут использоваться разные виды вакцин. Отличающиеся друг от друга типом вирусов, входящих в состав иммунобиологического препарата, они подразделяются на монокомпонентные, двухкомпонентные и трехкомпонентные. Первые две предполагают введение вакцин в разные участки тела. Сегодня у детей и представителей взрослого населения существует возможность прививаться как отечественными, так и импортными препаратами. Качество сыворотки и результат ничем не отличаются.
Эрвевакс (Бельгия)
Моновакцина, применяющаяся для профилактики развития краснухи. Она включает в свой состав высокоаттенуированный штамм Wistar RA 27/3, а также неомицина B сульфат – не более 25мкг на одну дозу препарата. Показатель сероконверсии (выработки организмом антител) такого иммунобиологического препарата составляет 100%. Специфический иммунитет сохраняется на протяжении 16 лет после последнего прививания.
Эрвевакс доступен к введению в тот же день, когда будет выполняться постановка прививок АКДС, АДС, полиомиелита, кори, паротита. Главное – для каждого содержащего вирус препарата использовать разные шприцы, вводить вакцины в разные участки тела. Пациентам, получавшим иммуноглобулины, процедуру иммунизации такой вакциной разрешается проходить через 3 месяца после лечения. В случае если препараты крови человека были введен менее чем через 14 дней после вакцинации, последнюю следует провести повторно.
Профилактику краснухи у детей вакциной Эрвевакс можно начинать с 12 месяцев. Что касается иммунизации пациентов с судорогами в анамнезе, то их рекомендуется прививать с 2-летнего возраста. С особой осторожностью следует проводить процедуру иммунизации людям, склонным к аллергии. Не допускается постановка прививки больным с первичным/вторичным иммунодефицитом, острыми заболеваниями и хроническими болезнями в острой стадии, беременным женщинам.
Вакцина коревая культуральная живая сухая (Россия)
Моновалентная вакцина, направленная на борьбу с корью. Она включает в себя вирус (~1000 тканевых цитопатогенных доз), а также стабилизатор, гентамицина сульфат – не более 0,5мкг на одну дозу препарата. Выработка устойчивого иммунитета к кори после прививания такой моновакциной достигает своего пика через 3 – 4 недели после проведения иммунизации.
Вакцина является полностью безопасной, отвечает рекомендациям ВОЗ.
Иммунизация такой вакциной может проводиться с другими прививками НКПП. В частности, она допускает параллельную иммунизацию с профилактикой гепатита B, коклюша, дифтерии, полиомиелита, других видов заболевания. После лечения иммуноглобулинами прививку от кори стоит делать через 3 месяца. После иммуносупрессивной терапии – не ранее, чем через 3–6 месяцев с момента ее завершения.
Плановые прививки моновакциной проводятся пациентам 12-месячного возраста. Детей, которые были рождены от ранее непривитых от такой болезни матерей, вакцинируют в 8 месяцев. Далее, согласно рекомендациям графика профилактических прививок. Лица с временным медотводом от прививок, подлежат иммунизации после снятия противопоказаний. Среди последних выделяются беременность, иммунодефицитные состояния, болезни крови, онкология.
Вакцина паротитно-коревая (Россия)
Двухкомпонентная вакцина, применяющаяся в рамках иммунизации населения от кори и паротита. В ее состав входят возбудители вируса двух вышеназванных заболеваний, а также стабилизатор и гентамицина сульфат – не более 0,5мкг на одну дозу препарата. Необходимый уровень антител на введение такого препарата достигает максимальных значений через 3 – 4 недели после прививания. Стойкий иммунитет к болезням сохраняется в течение 10 лет. После требуется ревакцинация.
Иммунизация с использованием такой вакцины, может проводиться в один день с постановкой прививок АКДС, АДС, профилактикой полиомиелита, гепатита В, краснухи, гриппа, Haemophilus influenzae. Вводить иные живые вакцины разрешается через 1 месяц (в целях предотвращения риска инактивации препарата). В случае, когда необходимо поставить пробу Пирке, она ставится или совместно, или спустя 6 недель после паротитно-коревой вакцинопрофилактики. Что касается препаратов иммуноглобулина человека, то их прием возобновляется через 2 месяца.
Вакцинацию от кори и паротита можно проводить детям с 12 месяцев. При этом следует временно отказаться от нее в период подъема заболеваемости серозными формами менингита. Следует помнить: паротитно-коревая вакцина обладает рядом медицинских противопоказаний. К ним относят период беременности и грудного вскармливания, нарушения в работе иммунной системы, аллергические реакции на аминогликозиды, куриные и/или перепелиные яйца.
Приорикс (Бельгия)
Трехкомпонентная вакцина, обеспечивающая защиту организма от кори, краснухи, паротита. Она содержит штамм Шварц, штамм RIT 43/85, штамм Wistar RA 27/3, а также неомицина В сульфат – не более 25мкг на одну дозу препарата. Согласно клиническим испытаниям, Приорикс обладает высокими показателями сероконверсии.
Так, в частности, антитела к краснухе наблюдаются у 99, 3%, к кори – у 98%, к паротиту – у 96,1% пациентов, прививавшихся вакциной с содержанием трех штаммов заболевания.
Приорикс может параллельно применяться с вакциной АКДС, АДС, полиомиелита, гепатита В, Haemophilus influenzae. Главное правило – не допускать смешивания препаратов в одном шприце, ставить прививки в разные места. Проводить иммунизацию с использованием такой вакцины можно как после ранее имеющего место быть прививания комбинированной вакциной, так и после вакцинации моновалентными препаратами. Если после необходим прием иммуноглобулинов, следует выждать 2 недели. В противном случае прививка КПК не окажет должного воздействия на организм прививаемого.
В соответствии с НКПП Приорикс первично вводят пациентам 12 месяцев. Ревакцинация проводится в возрасте в 6 лет. Далее, каждые 10 лет после последнего прививания. Допускается вариант применения вакцины в период грудного вскармливания. Категорически запрещается ее использовать для вакцинации пациентов с иммунодефицитными состояниями, гиперчувствительностью к неомицину, белку куриного яйца.

Всемирная организация здравоохранения признала прививки одним из самых эффективных и безопасных средств для профилактики инфекционных заболеваний. После массового введения вакцинации процент детской заболеваемость и смертности упал в несколько десятков раз. Однако, несмотря на высокое качество современных вакцинальных препаратов, как и у любого другого вида медицинского вмешательства, у прививок есть как противопоказания так и осложнения после их применения.
В подавляющем большинстве случаев, ребенок переносит прививки абсолютно бессимптомно, или с незначительными изменениями в состоянии. Однако, любой маме стоит знать, что может случиться с ребенком после прививки, и как ему можно помочь.
В первую очередь, следует различать поствакцинальные реакции и поствакцинальные осложнения.
Поствакцинальная реакция – ответная реакция организма ребенка на введение вакцины.
Поствакцинальные реакции обычно:
- не продолжительные (в зависимости от типа вакцины, от 1 до 5 дней);
- не стойкие (всегда проходят самостоятельно без постороннего вмешательства);
- не приводят к последствиям для здоровья ребенка;
- зависят от типа вакцины. Так для живых вакцин характерны специфические реакции, сходные по клинике с легким течением заболевания. Для не живых – реакции менее выражены.
Поствакцинальные реакции бывают:
- Местные: покраснение, отек, уплотнение места введения, болезненность в месте введения.
При этом, размер покраснения не должен превышать 8 см в диаметре, а размер отека – 5 см. Если местная реакция более выраженная, стоит рассмотреть замену вакцинального препарата на другой, если это возможно. Болезненность в месте введения прививки может сохраняться первые 1-3 дня. Если боль беспокоит малыша и мешает ему спать, можно дать ему обезболивающее, порекомендованное лечащим врачом, в дозировке, соответствующей возрасту.
Местные реакции чаще возникают на повторное введение вакцин. Такие реакции характерны для введения прививки АКДС (до 50% всех прививок), пневмококковой (примерно 20%). Другие прививки вызывают реакцию лишь в 5-15% случаев.
Из живых вакцин местные поствакцинальные реакции характерны для прививки от туберкулеза (БЦЖ). Через 6-8 месяцев после прививки место введения вакцины воспаляется, образуется гнойничок, а затем корочка. После отпадания корочки формируется рубчик (примерно на 3-й месяц после прививки), который остается на всю жизнь. Степень воспаления у разных малышей разная. У некоторых деток рубчик совсем незначительный, у других – довольно крупный. Кроме того, местные реакции характерны для вакцины от туляримии, которая входит в календарь прививок по эпидпоказаниям.
- Общие: недомогание, капризность, нарушение сна, потеря аппетита, повышение температуры.
При этом общие реакции проходят за 1-3 дня. Высокая температура у ребенка может наблюдаться на следующий день, иногда через день. Обычно не достигает высоких цифр, до 38,5*С, и проходит самостоятельно. Если при этом ребенок плохо себя чувствует - вялый, сонливый, плохо спит, жалуется на слабость мышц и ломоту в суставах, капризничает, то можно дать ему жаропонижающий препарат в возрастных дозах.
Очень высокая температура встречается редко. Еще в более редких случаях, такая температура сопровождается фебрильными судорогами. Это судороги, которые возникают у ребенка в ответ на повышение температуры. Причиной их появления, служит не сама вакцина, а особенность работы нервной системы организма ребенка. То есть, с такой же вероятностью у малыша фебрильные судороги, могут возникнуть и после любой инфекции, сопровождающейся повышением температуры.
Дети у которых после прививки было повышение температуры с фебрильными судорогами, обязательно должны быть осмотрены педиатром и неврологом. Прививки в таких случаях вводятся с осторожностью. Живые вакцины, при возможности, заменяются на инактивированные или субъединичные.
Специфические реакции характерные для вакцин из национального календаря прививок:
- реакции на прививку от кори. На 7-12 день после введения вакцины может подняться температура, обычно не требующая использование жаропонижающего. Может сохраняться 1-3 дня. Примерно у 2% малышей после прививки может появиться характерная коревая сыпь;
- реакции на прививку от краснухи. На 6-14 день от прививки может появиться незначительное повышение температуры, иногда с насморком, першением в горле, и конъюнктивитом. Все проходит самостоятельно через несколько дней;
- реакции на прививку от эпидемического паротита. На 5-15 день от прививки может незначительно повыситься температура и появиться легкое недомогание. Примерно месяц после прививки есть риск бессимптомного незначительного увеличения слюнных желез.
Специфические реакции характерные для вакцин не входящих в национальный календарь:
- реакции на прививку от ветряной оспы. В течении 3-х недель после прививки возможно появление характерных элементов ветряночной сыпи (не более 10 штук), незначительное повышение температуры;
- реакции на прививку от ротавирусной инфекции. После применения вакцины может наблюдаться повышение температуры, быстро проходящие рвота и диарея.
Поствакцинальные осложнения
Поствакцинальные осложнения наблюдаются очень редко. В среднем с частотой — 1 на несколько сотен тысяч детей получивших прививку. Тяжелые осложнения – 1 на несколько миллионов.
Осложнения после прививки делятся на несколько больших групп:
- Реакция на компоненты прививки. К таким реакциям относится:
- развитие острой аллергической реакции: отека Квинке, крапивницы, анафилактического шока. Чаще всего эти состояния протекают без последствий, при условии своевременного и правильного оказания помощи;
- пронзительный крик. Возникает чаще, после АКДС. Через 2-8 часов после прививки ребенок громко плачет, с переходом на визг, в течении примерно 3-х часов. Очень неприятное для родителей осложнение, но оно ни чем не грозит малышу.
- резкая мышечная слабость, проходящая самостоятельно. Возникает примерно через 1-3 часа после прививки.
- Реакции, обусловленные качеством прививки. Сюда входят изменения, которые возникают вследствие нарушения условий производства, хранения, транспортировки вакцин. При применении таких прививок может происходить:
- потеря активности вакцины (иммунитет не формируется);
- повышение риска выраженных местных реакций;
- острые воспалительные изменения (абсцессы или флегмоны). Такое бывает при нарушении стерильности препарата.
- Реакции, обусловленные нарушением правил введения препарата. Такая реакция характерна для вакцины БЦЖ. При неверном введении ее внутримышечно, или подкожно, а не внутрикожно, может развиться абсцесс. При введении вакцины в ягодичную мышцу, вместо большеберцовой или дельтовидной, усиливается риск травмы седалищного нерва и развития воспаления подкожной жировой клетчатки. При нарушении правил антисептики может развиться острое местное или общее воспаление. Бывает такое, что вакцины предназначенные для приема через рот, вводятся инъекционно. Это грозит выраженными местными или общими реакциями.
- Заболевания спровоцированные прививкой. Такие осложнения, с большой вероятностью, развились бы у малыша и позже, вне связи с прививкой, вызванные другими факторами. Например, перенесенной инфекцией.
К ним относятся: артриты, тромбоцитопеническая пурпура, аутоиммунные заболевания, иммунодефицитные состояния. Отдельно стоит сказать, что у детей с иммунодефицитами введение вакцины может спровоцировать развитие тяжелых состояний: вакцинассоциированный полиомиелит, БЦЖ-остеомиелит, развитие генерализованной БЦЖ-инфекци, вакцинассоциированый энцефалит, менингит. Однако все эти осложнения редки, даже у детей с ииммунодефицитами. Нужно понимать, что у этой группы детей любое из инфекционных заболеваний будет нести гораздо более выраженные последствия, чем прививка от них. Поэтому, детям с иммунодефицитами прививки не отмененяют полностью, а проводят с осторожностью, по индивидуальному календарю и с учетом состояния ребенка.
Что можно сделать, что бы уменьшить риск осложнений после прививки?
До проведения вакцинации ребенок должен быть осмотрен и обследован врачом. Еще в период беременности, плод обследуют разными методами на предмет заболеваний и аномалий развития. Мама четко должна проходить все обследования, предлагаемые доктором, во время беременности. До прививки, детей в роддоме осматривает врач-неонатолог. При выявлении подозрительных состояний, вакцинация не проводится, назначаются дополнительные обследования. Только после них, при отсутствии противопоказаний, ребенок может быть привит. Кроме того, в роддоме проводится скрининг всех новорожденных на самые частые генетические аномалии. Родителям не стоит отказываться от проведения обследования.
Прививки в поликлинике проводят только после осмотра врача и измерения температуры. Мама может сама предварительно померить температуру малышу дома, перед тем, как прийти в поликлинику. Если возникает подозрение, что ребенок не здоров, имеет смысл отложить прививку на несколько дней и понаблюдать за ребенком. Детки, которые не наблюдаются педиатром регулярно, должны быть обследованы перед прививкой (общий анализ мочи и крови). У детей с хроническими заболеваниями, нужно убедиться в наличии ремиссии. Обычно их осматривают профильные специалисты и при необходимости обследуют. Не стоит полностью отказываться от прививок у детей с тяжелыми хроническими заболеваниями. Для них нужно составлять индивидуальный календарь. Такие дети имеют большой риск осложнений инфекционных заболеваний. Детям имеющим аллергические заболевания, перед вакцинацией необходимо постараться исключить контакт с аллергеном.

В рамках консультации вы сможете озвучить свою проблему, врач уточнит ситуацию, расшифрует анализы, ответит на ваши вопросы и даст необходимые рекомендации.
5 Мифов о прививках
Среди родителей бытует очень много мифов о том, что может произойти после прививки. Часто такая связь или выдумана или, предполагалась раньше, но уже опровергнута медиками в многочисленных исследованиях.
- Прививки вызывают аутизм. Такая связь не была доказана в исследовании с более чем 500 000 испытуемых.
- Прививки вызывают онкологические заболевания. Напротив, доказано, что некоторые вакцины приводят к выраженному снижению частоты онкологии. Например, вакцина от гепатита В, снижает риск рака печени, а прививка от вируса папилломы человека – рака шейки матки.
- Прививки вызывают аллергические заболевания. Прививки не повышают риск аллергических реакций, а так же бронхиальной астмы или атопического дерматита. Прививка от пневмококковой инфекции, гриппа, БЦЖ, АКДС напротив - снижает частоту возникновения бронхиальной астмы.
- Прививки вызывают сахарный диабет. Напротив, в исследованиях подтвержден эффект коклюшно-паротитно-коревой вакцины в профилактике развития сахарного диабета 1 типа.
- Прививки вызывают синдром внезапной младенческой смерти. Частота проявления синдрома максимальна в период 1-3 месяцев. В этот период малыш обычно получает первые прививки. Отсюда возникло неверное мнение. На самом деле в исследованиях такой зависимости не выявили.
Когда прививки делать нельзя?
Абсолютным противопоказание является острое инфекционное заболевание, обострение хронического и тяжелый первичный иммунодефицит. Надо отметить, что по жизненным показаниям, прививка может быть сделана и в этом случае. Например, вакцина от бешенства. Она вводится без всяких противопоказаний, если известно, что животное, укусившее ребенка, было инфицировано.

Вакцина от трех инфекций – кори, краснухи и эпидемического паротита согласно национальному календарю прививок, делается в одни и те же сроки. Иногда эту прививку делают одним уколом, иногда двумя. В чем разницу этих подходов, и какие противопоказания есть у этих вакцин — читайте в нашей статье.
Корь - острая вирусная инфекция, которая характеризуется повышением температуры, развитием катаральных явлений и появлением специфической сыпи. Корь очень заразна. Передается от человека к человеку воздушно-капельным путем. Болезнь развивается примерно через 10 дней после контакта.
Проявления болезни начинаются с повышения температуры, насморка, кашля. Развивается конъюнктивит и светобоязнь. Примерно с 4 дня болезни появляется характерная сыпь на слизистых оболочках полости рта и на коже. Сыпь на коже появляется этапами начиная с головы. Затем переходит на туловище, руки и ноги. К 4 дню сыпь начинает темнеть и шелушиться. После сходит в той же последовательности, в которой появлялась. Специфического лечения кори не существует. Осложнения инфекции возникают примерно в четверти случаев заболевания. К ним относятся: бронхиты, синуситы, пневмонии и энцефалиты.
Краснуха – вирусная инфекция, для которой характерны неяркие катаральные явления и появление сыпи. Краснуха имеет длительный инкубационный период. От инфицирования до развития болезни проходит 2-4 недели. При этом человек становится заразным уже в середине инкубационного периода и остается заразным после схода краснушной сыпи. Первые симптомы заболевания неспецифические – незначительное повышение температуры, легкий насморк, слабость, увеличение лимфоузлов. Примерно через 2 дня болезни появляется характерная мелкоточечная яркая сыпь. Сначала на голове, затем постепенно спускается на конечности. Через несколько дней сыпь проходит самостоятельно бесследно. Краснуха у детей обычно протекает не тяжело. Редко приводит к осложнениям.
Краснуха имеет легкое течение у детей. Однако, в связи с тем, что больной длительно заразен, даже не имея клиники, краснуха легко распространяется. Инфицирование краснухой чрезвычайно опасно для беременных женщин, особенно в первом триместре беременности. Примерно в четверти случаев у женщин, перенесших краснуху, рождаются малыши с той или иной тяжелой патологией. Самая частая из них – врожденная катаракта (нарушение зрения, вплоть до слепоты).
Эпидемический паротит (свинка) – острое инфекционное заболевание, характеризующееся поражением желез внутренней секреции (чаще околоушной слюнной железы). Вирус передается воздушно-капельным, реже контактным (с зараженных поверхностей) путем. Болезнь имеет длительный инкубационный период – примерно 16-18 дней. При этом с середины инкубационного периода ребенок может быть заразен. Болезнь начинается с незначительного повышения температуры, общей слабости, сухого кашля. На 2-3 день увеличиваются околоушные слюнные железы. Примерно через неделю, размер желез начинает уменьшаться и больной выздоравливает. В некоторых случаях, выздоровления не происходит, появляются осложнения – поражение поджелудочной, молочной или половых желез, нервной системы, нарушением слуха.Важно отметить, что эпидемический паротит не имеет специфического лечения.

В рамках консультации вы сможете озвучить свою проблему, врач уточнит ситуацию, расшифрует анализы, ответит на ваши вопросы и даст необходимые рекомендации.
Эпидемический паротит чаще течет не тяжело и редко дает осложнения. Но эти осложнения сохраняются на всю жизнь. К ним относится бесплодие, глухота или развитие сахарного диабета. Кроме того, у переболевших эпидемическим паротитом, не всегда развивается иммунитет. Может возникнуть повторное заболевание во взрослом возрасте. Риск развития осложнений у взрослых значительно повышается.
Какие бывают прививки от кори, краснухи и эпидемического паротита?
Среди вакцин выделяют:
- моновакцины. Отдельно паротитную, коревую и краснушную;
- дивакцины. В нашей стране распространена паротитно-коревая вакцина;
Когда делают прививку от кори, краснухи и эпидемического паротита?
Согласно национальному календарю прививок вакцину (или 2 вакцины, отдельно краснушную и паротитно-коревую) вводят в 12 месяцев. Этот возраст выбран потому, что примерно до 11 месяцев у ребенка может сохраняться иммунитет, переданный внутриутробно от матери.
Вторую вакцинацию делают в 6 лет. Повторное введение рекомендовано потому, что первая прививка дает примерно 70 – 80% защиты от инфекции. Повторная вакцинация повышает уровень защиты примерно до 95%.
Отдельно календарем предусмотрена прививка для девушек от 18 до 25 лет. С целью предотвращения развития врожденной краснухи у детей.
Прививка от краснухи и беременность.
Доказано, что антитела после прививки от краснухи сохраняется примерно 10 – 20 лет.
- Если женщина, планирующая беременность, уверена, что она была привита не более, чем 10 лет назад, при этом за всю свою жизнь получила не менее 2-х прививок, она может спокойно планировать беременность.
- Второй вариант, если женщина не была привита, график вакцинации был незакончен или она не знает, какие прививки были сделаны и когда. Перед тем, как планировать беременность лучше сделать прививку от краснухи.
- Если женщина была привита двукратно, но после прививки прошло больше 10 лет. В этом случае перед тем как планировать беременность, можно сдать анализ крови на антитела. Если уровень антител будет достаточным, можно планировать беременность. В случае снижения уровня антител или их отсутствия, женщине рекомендуют сделать прививку.
Как быть, если прививки от кори, краснухи и эпидемического паротита не были сделаны вовремя?
Детям, не получившим ни одной прививки, после годовалого возраста также рекомендуют двукратное введение вакцины. Вторая прививка делается минимум через 6 месяцев от первой. Для прививки от краснухи время между первой и второй вакциной можно сократить до 3-х месяцев. Согласно национальному календарю, прививка от кори, краснухи и паротита должна быть сделана всем людям до 35-летнего возраста.
Что входит в состав прививки от кори, краснухи и эпидемического паротита?
Основным компонентом вакцины являются живые, ослабленные и модифицированные вирусы.
Кроме основных компонентов, вакцины содержат консервант (желатин) и стабилизаторы: сахарозу, лактозу, глицин, пролин. Трехкомпонентные вакцины содержат антибиотик неомицин для профилактики развития инфекционных осложнений.
Какие осложнения могут быть после прививки от кори, паротита и коклюша?
Все побочные реакции можно условно разделить на 2 большие группы: неспецифические и специфические.
Неспецифические реакции обычно возникают не позднее третьего дня после прививки. К ним относится:
-повышение температуры до незначительных цифр. Этот симптом встречается нечасто, с ним можно бороться приемом жаропонижающего;
-при высокой температуре, у детей имеющих предрасположенность, могут возникнуть фебрильные судороги. Это доброкачественное состояние, обычно проходящее с возрастом и не требующее специфического лечения. Однако, малыша с приступом таких судорог обязательно должен наблюдать врач. Календарь вакцинации у детей, имеющих такую реакцию на прививку, должен составляться индивидуально;
-общее нарушение самочувствия – слабость сонливость или, наоборот, беспокойство и нарушение сна. Это проходит самостоятельно и коррекции не требуют;
-отечность и покраснение в месте введения. У таких вакцин этот симптом встречается редко, проходит сам и не требует лечения;
-острые аллергические реакции. Очень редкий побочный эффект для этого вида вакцин. Встречается примерно в 1 случае на 3,5 млн прививок. Развивается в первом часу после получения вакцины и требует оказания квалифицированной медицинской помощи. Чтобы успеть помочь малышу, у которого развилась острая аллергическая реакция, маму первые 30-40 мин. после прививки просят находиться в непосредственной близости от лечебного учреждения.
Специфические реакции развиваются из-за того, что вакцина содержит живой ослабленный вирус. Такие реакции возникают не сразу, а через 2-3 недели после прививки. К ним относятся:
- общее недомогание, симптомы легкого ОРВИ;
- незначительная сыпь на теле, проходящая самостоятельно через несколько дней;
- легкий отек и болезненность околоушных слюнных желез;
- временное снижение уровня тромбоцитов крови.
Все эти симптомы не требуют лечения.
Когда прививку от кори, краснухи и эпидемического паротита делать нельзя?
- Если в прошлом у ребенка были тяжелые аллергические реакции на аминогликозидный антибиотик.
- Тяжелые иммунодефицитные состояния (ВИЧ-инфекция, онкологические заболевания, заболевания крови). Однако, в период ремиссии и под наблюдением лечащего врача такие дети могут быть привиты.
- Период беременности и грудного вскармливания.
- Выраженная реакция на предыдущее введение препарата (температура выше 40*С, выраженное покраснение и отек).
- Временно прививку откладывают, если у ребенка протекает острая инфекция или обострение хронического заболевания.
Прививка от кори и аллергия на куриные яйца
Прививка от кори и аутизм
В 1998 году британский ученый в научном журнале опубликовал статью о том, что консервант мертиолят ртути, содержащейся в вакцине от кори, вызывает у детей воспаление кишечника и аутизм. Немногим позже другие исследователи опровергли статью и установили, что факты в ней были подтасованы. А сам автор признался, что исследование свое он опубликовал с коммерческой целью. Он хотел поддержать продажи вакцины без мертиолята. Статья была опровергнута, ученый лишен всех регалий и звания врача.
Публикация успела породить такое количество слухов, что и сейчас на приеме я часто слышу предположение о связи прививок с аутизмом. С тех пор проводилось большое количество исследований. Последнее, длительное, с участием 400 тысяч привитых детей завершилось в 2020 году.
Ни одно из проведенных исследований не подтвердило связь прививки с аутизмом. К сожалению, причины развития этого заболевания до сих пор не установлены.
Читайте также:

