Как согреться при гриппе
Обновлено: 05.05.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Пониженная температура тела: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Пониженная температура тела, или гипотермия – это нарушение теплового обмена, проявляющееся снижением температуры тела на фоне воздействия низких температур и/или снижении продукции тепла и повышении его отдачи.
Существует несколько механизмов активного производства тепла.
Обязательная теплопродукция - тепло, производимое в результате обычных физиологических и обменных процессов. Его достаточно, чтобы поддерживать нормальную температуру тела в условиях комфортной температуры окружающей среды.
Дополнительная теплопродукция активизируется при понижении температуры окружающей среды и включает в себя:
- несократительный термогенез, который осуществляется путем расщепления бурого жира. Бурый жир в больших количествах присутствует у новорожденных и защищает их от переохлаждения. У взрослых людей его мало, он локализуется в области шеи, между лопаток, около почек;
- сократительный термогенез, в основе которого лежит мышечное сокращение.
При переохлаждении организма повышается тонус (напряжение) мышц и появляется непроизвольная мышечная дрожь.
Пассивная задержка тепла осуществляется при помощи подкожной жировой клетчатки.
На скорость обменных процессов и реакций адаптации влияют гормоны надпочечников и щитовидной железы, а центр терморегуляции находится в гипоталамусе.
Для человека зоной комфорта считается диапазон температуры воздуха от +18°С до +22°С, при условии наличия легкой одежды и обычной двигательной активности.
Различают центральную температуру тела (поддерживаемую во внутренних органах и центральных сосудах на уровне 36,1–38,2°С) и температуру периферических тканей (конечностей, поверхности тела) - в норме она ниже центральной температуры на десятые градуса.
Центральную температуру тела измеряют в прямой кишке, наружном слуховом проходе, во рту. В условиях медицинского учреждения возможно измерение температуры в просвете пищевода, в носоглотке, в мочевом пузыре. Периферическую температуру можно измерить на лбу или в подмышечных впадинах.
В целом показатели температуры тела индивидуальны и для каждой локализации имеют свой диапазон нормы. Температура тела изменяется в течение дня. Маленькие дети из-за интенсивности обменных процессов имеют более высокую планку нормальной температуры. Обмен веществ пожилых людей замедлен, температура внутренней среды в норме может быть на уровне 34–35°С.
Разновидности пониженной температуры
Понижение температуры может быть эндогенным (при патологии внутренних органов и несовершенном термогенезе) и экзогенным (зависимым от условий внешней среды).
К экзогенному понижению температуры относят медикаментозную гипотермию. Ее задача - снижение функциональной активности и обмена веществ в органах и тканях с целью повышения их устойчивости к недостатку кислорода. Применяется в виде общей управляемой гипотермии, когда есть необходимость во временном замедлении кровообращения; и местной управляемой гипотермии отдельных органов и тканей.
Медикаментозную гипотермию используют во время открытых операций на сердце и крупных сосудах, при ишемическом инсульте, травмах центральной нервной системы (головного и спинного мозга), при тяжелом кислородном голодании новорожденных.
Степень тяжести состояния человека оценивается по уровню снижения центральной температуры и клиническим проявлениям.
При пониженной температуре (36,5–35°С) человек может чувствовать себя вполне благополучно. Из этого следует, что она является для него вариантом нормы. Если человек ощущает недомогание, необходимо искать причину понижения температуры.
Температура тела ниже 35°С считается низкой.
Выделяют низкую температуру:
- легкой степени тяжести (35,0–32,2°С), при которой наблюдается сонливость, учащение дыхания, частоты сокращений сердца, озноб;
- средней степени тяжести (32,1–27°С) – человек может бредить, дыхание замедляется, урежается биение сердца, снижаются рефлексы (реакция на внешний стимул);
- тяжелой степени тяжести (ниже 27°С) – человек находится в крайней степени угнетения сознания (в коме), снижено артериальное давление, отсутствуют рефлексы, отмечаются глубокие нарушения дыхания, ритма сердца, нарушено равновесие внутренней среды организма и все обменные процессы.
- поражение центральной нервной системы;
- снижение мышечной массы;
- физическое переутомление;
- понижение скорости обменных процессов;
- беременность;
- период реконвалесценции после затяжной болезни;
- нарушение регуляции тонуса сосудов;
- различные интоксикации, в том числе алкогольная;
- воздействие медикаментов, в том числе передозировка жаропонижающих препаратов;
- внутривенное вливание больших объемов неподогретых растворов;
- переохлаждение в условия низкой температуры воздуха;
- длительное пребывание в мокрой или влажной одежде;
- длительное нахождение в холодной воде, на холодных предметах и т.д.
При каких заболеваниях возникает пониженная температура?
Температура тела может понижаться при парезах и параличах мышц и/или уменьшении их массы, возникающих при заболеваниях (сирингомиелия) и травмах спинного мозга, при повреждениях нервных волокон, иннервирующих мышцы, дефиците кальция, наследственных заболеваниях (миодистрофии Эрба–Рота, Дюшенна).
Замедление обмена веществ происходит при хронической недостаточной функции надпочечников (например, при аутоиммунных процессах) и щитовидной железы (гипотиреозе), диффузных заболеваниях печени, почек, при значимом снижении уровня глюкозы (гипогликемии), при сниженном гемоглобине и/или уменьшении числа эритроцитов (анемии), при недостаточном питании, сильном истощении (кахексии) и истончении подкожной жировой клетчатки.
Нарушение терморегуляции отмечается при травматических, медикаментозных или токсических воздействиях на гипоталамус.
Гипотермия может наблюдаться при обширной множественной травме или во время системного инфекционного процесса (сепсиса).
К каким врачам обращаться при пониженной температуре тела?
Если человек зафиксировал снижение температуры тела на 1–2°С по отношению к своей индивидуальной норме, это состояние сохраняется длительное время и не связано с переохлаждением, следует проконсультироваться с терапевтом, а при необходимости – с неврологом, эндокринологом.
Диагностика и обследования при пониженной температуре тела
Диагностика при пониженной температуре тела заключается в осмотре и опросе пациента, измерении температуры тела и артериального давления, оценке насыщения крови кислородом (пульсоксиметрия, исследование газов крови).
Для выявления нарушений в работе органов и систем могут быть назначены следующие лабораторные и инструментальные исследования:
-
клинический анализ крови;
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.

Голова может болеть по разными причинам, одна из них — простуда или острые респираторные вирусные инфекции (ОРВИ), в том числе и грипп 1 .

При ОРВИ и гриппе головная боль обычно связана с так называемым синдромом интоксикации 2 , то есть реакцией организма, которая развивается, когда вирусы, бактерии или их разрушенные частицы проникают в кровь 16 .
Что делать, если при простуде болит голова
При ОРВИ врач может рекомендовать прием медикаментов, оказывающих комплексное действие — жаропонижающее и обезболивающее 3 . Таким потенциалом обладает парацетамол, который является действующим веществом многих лекарственных средств, применяемых при простуде. Таблетки РИНЗА ® , предназначенные для взрослых и детей старше 15 лет, содержат парацетамол и кофеин, усиливающий действие парацетамола 9,12 . Препарат может активироваться через 10 минут 13 , облегчая головную боль, жар и другие симптомы простуды 9 .
Также в состав таблеток РИНЗА® включены:
-
с сосудосуживающей активностью, который уменьшает заложенность носа 9 . с противоаллергическим действием, которое направлено на уменьшение количества выделений из носа, чихания, зуда глаз и першения в горле 9 .
Таблетки РИНЗА® можно принимать по 3–4 раза в сутки не более 5 дней 9 .
РИНЗАСИП® с витамином С – порошок для приготовления напитка с увеличенной дозой парацетамола (750 мг в одном пакетике) 10 . Помимо парацетамола, препарат содержит:
- фенирамин в качестве противоаллергического компонента 10 ;
- аскорбиновую кислоту, способствующую укреплению защитных сил организма в борьбе с инфекцией 10 .

Головная боль при осложнениях ОРВИ
Иногда голова болит не из-за простуды, а по причине осложнений, возникающих на ее фоне 4,6 . В таких случаях человек обычно жалуется на боль в области висков, лба, темени или затылка. С чем могут быть связаны подобные симптомы, разберем далее.
Головной боли при синусите обычно сопутствуют 7 :
- заложенность носа;
- нарушение обоняния;
- постоянные или периодические выделения из носа;
- першение в горле и кашель, возникающие при стекании выделений из пазухи по задней стенке глотки.

Для диагностики синуситов требуется консультация ЛОР-врача (отоларинголога). Он проводит осмотр, назначает медикаментозную терапию и выполняет необходимые лечебные манипуляции 7 .
Боль в висках
Боль в области висков может быть проявлением развивающегося отита – воспаления среднего уха 4 . Полость среднего уха связана с носоглоткой слуховой трубой — это канал, который изнутри покрыт слизистой оболочкой 18 .
Отит возникает не из-за гриппа, а в результате бактериальной инфекции. Дело в том, что вирус гриппа способен подавить иммунитет и нарушить функцию реснитчатых клеток слизистых оболочек 4 , чем и пользуются бактерии, вызывающие воспаление среднего уха.
При отите появляется монотонная стреляющая боль в ухе, которая отдает в висок, зубы, нижнюю челюсть. На развитие отита указывает появление шума в ушах, ухудшение слуха и выделение гноя из уха 4 .
Появление описанных симптомов – сигнал для немедленного визита к отоларингологу. По показаниям может быть проведена эндоскопическая операция — несложная манипуляция, которая облегчает удаление гноя и помогает восстановить слуховую функцию 14 .
Боль в затылочной области
Головная боль в области затылка обычно возникает при сфеноидите, воспалении клиновидной пазухи 7, 15 . Эта околоносовая пазуха сообщается с полостью носа через соустье, а ее задняя стенка связана с затылочной костью 17 .
Также сильная (распирающая) головная боль, охватывающая затылок и лоб, может быть признаком менингизма — тяжелого осложнения ОРВИ и гриппа, которое возникает при токсическом раздражении оболочек головного мозга 8 .
Менингизм также проявляется:
-
тела 8 ;
- бредом 1 ;
- напряжением мышц задней части шеи 8 ;
- бессонницей 1 ;
- рвотой 8 .

Будьте внимательны: если заметите похожие симптомы у взрослого или ребенка, вызовите врача в экстренном порядке.
В заключение напоминаем, что ОРВИ, грипп и головную боль не стоит недооценивать. Иногда головная боль связана с осложнениями, возникающими после простудных заболеваний, но нередко она является проявлением других болезней, не связанных с простудой. В подобных ситуациях применение симптоматических средств, в частности обезболивающих препаратов, и отсутствие лечения основного заболевания могут только усугубить ситуацию — замаскировать особенности головной боли и затруднить диагностику врачу. Поэтому не спешите устранять симптом, не узнав его причину. Обратитесь к специалисту за квалифицированной медицинской помощью.
Симптоматическое лечение

Среди препаратов, помогающих снять головную боль при простуде, в первую очередь нужно выделить жаропонижающие и комбинированные средства . К ним относится противопростудная линейка продуктов: таблетки РИНЗА® и порошок * РИНЗАСИП® с витамином C 4.5 . Они предназначены для облегчения симптомов гриппа, простуды и других ОРВИ. В состав данных препаратов в качестве одного из активных компонентов входит парацетамол , обладающий жаропонижающим и анальгезирующим (обезболивающим) свойствами 4,5 . Дозировка действующего вещества в таблетках РИНЗА ® составляет 500 мг 4 , в порошке для приготовления горячего напитка РИНЗАСИП ® с витамином С для взрослых – 750 мг 5 , что соответствует рекомендациям Всемирной организации здравоохранения по применению парацетамола при лечении простуды и гриппа.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Озноб: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Озноб – это ощущение холода, которое сопровождается появлением гусиной кожи, мышечной дрожи и бледностью кожных покровов. При ознобе происходят частые сокращения мышц, сужение сосудов и замедление микроциркуляции кожи, соответственно, снижается теплоотдача и возникает чувство зябкости. В большинстве случаев с ознобом сталкиваются при повышении температуры тела, однако этот симптом может возникать и по другим причинам, многие из которых требуют незамедлительного врачебного вмешательства.

Разновидности озноба
Наиболее важным для диагностики является определение связи озноба с температурой тела:
- озноб, связанный с повышенной температурой тела;
- озноб, возникающий при нормальной температуре тела;
- озноб, возникший при переохлаждении.
- постоянный озноб – длительностью более часа;
- кратковременный озноб – продолжительностью несколько минут.
- Однократный озноб – возникает при инфекционных заболеваниях с острым началом, таких как пневмония, ангина, грипп; при аллергических реакциях и некоторых других ответных реакциях организма, например, при переливании компонентов крови.
- Многократный озноб – чередование лихорадки с периодами нормальной температуры (характерно для малярии, возвратного сыпного тифа).
Наиболее частой причиной озноба является инфекция, вызывающая повышение температуры тела.
Лихорадка – это аутоиммунный ответ организма на простуду, грипп и т. д. Известно, что повышенная температура тела затрудняет размножение вирусов и позволяет иммунной системе более эффективно бороться с болезнью.
Мозг получает сигнал для повышения температуры тела, после чего в организме усиливается процесс теплопродукции и снижается теплоотдача, в этот момент и возникает озноб.
Редкое, но опасное инфекционное заболевание – малярия, передающаяся комарами рода Anopheles. Малярия сопровождается высокой температурой и сильным ознобом, который наступает внезапно и продолжается до двух часов.
Пациенты, недавно вернувшиеся из тропических стран и жалующиеся на лихорадку с ознобом, должны быть обязательно обследованы на предмет малярии.
Не стоит забывать, что не только инфекционные заболевания, но и онкологический процесс может стать причиной озноба. В таком случае у пациента также наблюдается снижение массы тела, потливость, особенно в ночное время, повышенная утомляемость, ухудшение аппетита.
Озноб может стать следствием сильного переохлаждения. При этом состоянии кровеносные сосуды сужаются, в организме замедляется не только кровоток, но и обменные процессы.
Не самой частой, но все же встречающейся в медицинской практике причиной озноба может стать синдром Рейно, характеризующийся кратковременными спазмами сосудов концевых фаланг кистей и стоп. Данное состояние чаще регистрируется у женщин, а провоцирующим фактором является холод.
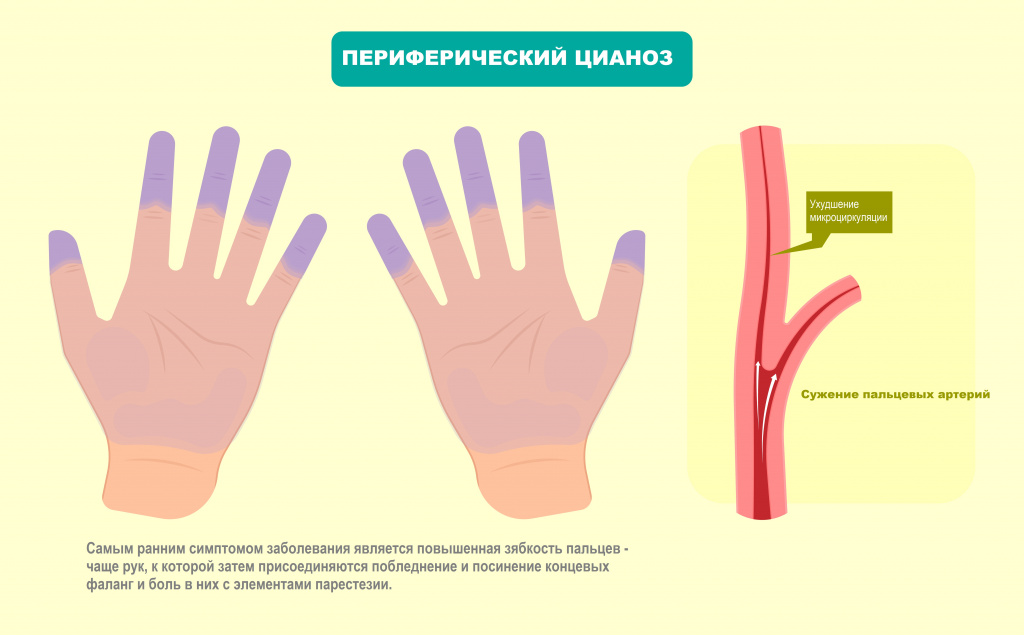
Что касается появления озноба при нормальной температуре тела, то и здесь причин тоже немало.
Эндокринологические нарушения и заболевания. Например, для пациентов с недостаточной функцией щитовидной железы жалобы на озноб – совсем не редкость. Больные сахарным диабетом могут ощущать зябкость в момент резкого снижения уровня глюкозы. У женщин причиной появления озноба порой становится гормональный дисбаланс во время климактерического периода.
Озноб может быть одним из симптомов анемии – заболевания, сопровождающегося снижением количества красных клеток крови (эритроцитов) и содержащегося в них гемоглобина.
Нередко озноб возникает в ответ на повышение или понижение артериального давления. В таком случае помимо озноба пациента будут беспокоить головокружение, резкая слабость, тошнота, рвота.
Озноб без повышения температуры может быть симптомом хронизации инфекционного процесса.
На озноб нередко жалуются люди с дефицитом массы тела (значение индекса массы тела менее 18,5 кг/м2). Для расчета индекса массы тела нужно значение массы тела в килограммах разделить на значение роста в метрах, предварительно возведенное в квадрат.
В некоторых случаях стресс, психоэмоциональное напряжение и тяжелые физические нагрузки являются причиной озноба на фоне нормальной температуры тела.
Озноб может стать побочной реакцией на прием некоторых медикаментов, поэтому при обращении к врачу следует сообщать обо всех принимаемых лекарственных препаратах.
Таким образом, озноб возникает при следующих заболеваниях:
- Острые респираторные заболевания (грипп, ОРВИ, коронавирус).
- Острые инфекционные заболевания верхних и нижних дыхательных путей (синусит, ангина, перитонзиллярный абсцесс, крупозная пневмония).
- Бактериальный эндокардит.
- Инфекционные и воспалительные заболевания пищеварительной системы (бактериальный гастроэнтерит, ротавирусная инфекция, острый панкреатит).
- Инфекционные и воспалительные заболевания верхних и нижних мочевыводящих путей (цистит, уретрит, пиелонефрит, мочекаменная болезнь).
- Заболевания эндокринной системы (гипотиреоз, сахарный диабет).
- Гипертонический криз.
- Онкологические заболевания.
- Туберкулез.
- Малярия.
- Аллергическая реакция.
- Переохлаждение.
- Анемия.
- Стресс, тревожное расстройство, депрессивное расстройство.
Если озноб возник на фоне высокой температуры, особенно у пожилых пациентов или маленьких детей, гипертонического криза, резкого падения сахара в крови, аллергической реакции, то может потребоваться экстренный вызов скорой медицинской помощи.
Диагностика и обследования при ознобе
При обращении пациента с жалобами на озноб врач собирает подробный анамнез, выясняет, сопровождается ли озноб повышением температуры, проводит тщательный физикальный осмотр пациента с целью поиска инфекционного очага, выясняет, какие еще симптомы беспокоят больного, узнает, принимает ли пациент какие-либо лекарственные препараты.
В зависимости от предполагаемой причины появления озноба с целью уточнения диагноза врач может назначить следующие обследования:
-
клинический анализ крови с развернутой лейкоцитарной формулой позволяет выявить воспалительные изменения при различных инфекционно-воспалительных, аллергических заболеваниях, исключить анемию;
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Простуда: причины появления, симптомы, диагностика и способы лечения.
Проникновение в организм человека вирусов и бактерий
Простудные заболевания могут быть вызваны как вирусами (и в этих случаях говорят об ОРВИ), так и бактериями.
Возможно также совокупное воздействие этих микроорганизмов, когда на фоне ослабления иммунитета вследствие вирусной инфекции начинается активное размножение бактериальной флоры.
Причины появления простуды
В основе простудных заболеваний всегда лежит снижение иммунного статуса, а точнее – недостаток клеток иммунной защиты в месте скопления болезнетворных микроорганизмов. Это происходит из-за спазма сосудов под влиянием холода и нарушения кровообращения. Клетки крови, отвечающие за захват и уничтожение микроорганизмов, не попадают на слизистую оболочку, где всегда присутствуют условно-патогенные микроорганизмы и куда в первую очередь проникают вирусы. В результате начинается их активное размножение, обусловливающее заболевание человека.
Часто имеет место сочетанная инфекция, когда нарушение барьерной функции слизистых оболочек вследствие вирусного заболевания приводит к размножению условно-патогенных бактерий, всегда обитающих там в небольших количествах.
Классификация заболеваний
Простудные заболевания можно условно разделить на вирусные (острый риносинусит – воспаление слизистой оболочки носа и его придаточных пазух, герпетическая инфекция) и бактериальные (острые бактериальные риносинуситы, острые ринофарингиты – воспаление слизистой оболочки носа и миндалин; ангина, которую также называют фарингитом). Острые вирусные респираторные заболевания могут быть вызваны вирусами гриппа или парагриппа, а также адено-, рино- и коронавирусами.
Развитию вирусных инфекций способствует не только переохлаждение, но и пребывание в тесных коллективах (школах, детских садах, общественном транспорте), возраст (дети, пожилые лица).
Острые респираторные бактериальные инфекции вызывают условно-патогенные пневмотропные микроорганизмы, которые часто колонизируют слизистые оболочки, но не развиваются в больших количествах благодаря иммунной защите. Среди них преобладают стрептококки, стафилококки, хламидии и микоплазмы, носительство (присутствие в норме в здоровом организме) которых варьируется от 5% (микоплазмы) до 90% (стафилококки). Острые респираторные бактериальные инфекции, как правило, сопровождается менее выраженными симптомами интоксикации, а температура обычно не превышает 38оС.
В случае присоединения бактериальной инфекции к вирусной острая форма заболевания с преобладанием катаральных явлений сменяется хронической, которая может продолжаться длительное время, приводя к развитию осложнений.
Симптомы простуды
Острые вирусные респираторные заболевания, вызываемые рино-, корона- или аденовирусами, а также вирусами гриппа и парагриппа проявляются всегда внезапным и резким началом, ухудшением общего состояния (подъемом температуры, явлениями интоксикации, тяжестью в голове, ломотой в суставах, мышечными болями, заложенностью носа, першением и покраснением горла без формирования налета и пленок.
Кашель при вирусных инфекциях появляется в 20% случаев и носит острый, но доброкачественный характер. Он исчезает в течение 10–14 дней, но иногда может продолжаться и дольше – до 2–3 недель, в этих случаях его называют постинфекционным.
Сухой и непродуктивный кашель при ОРВИ вызывают либо воспалительные изменения слизистой оболочки верхних дыхательных путей, либо ее раздражение из-за стекающего из носоглотки секрета.
Простуда, обусловленная развитием бактериальной инфекции, как правило, развивается медленнее. Она может не сопровождаться высокой температурой и значительной интоксикацией.
При боли в горле отмечается не только покраснение слизистой оболочки, но и налет, цвет и консистенция которого зависят от бактериального агента.
Выделения из носа приобретают зеленоватый оттенок и тягучую консистенцию. При кашле появляется вязкая мокрота. Симптомы воспаления, вызванного бактериальной инфекцией, могут проявляться не только в области дыхательных путей. Мигрируя по кровеносной системе, бактерии способны поражать сердце, суставы, почки и другие органы с развитием соответствующей симптоматики.
Диагностика простуды
Определить, какой инфекционный агент вызвал простудное заболевание, помогает опрос пациента (начало заболевания и симптомы), осмотр слизистой оболочки горла. Наличие налета, гнойничков и пленок говорят в пользу бактериальной природы простуды. Если отмечается только гиперемированное и отекшее горло, скорее всего, речь идет о вирусном заболевании. Уточнить диагноз и определить конкретного возбудителя простуды помогают лабораторные методы исследования. Необходим клинический анализ крови с определением СОЭ и лейкоцитарной формулы, а в случае присутствия налета – мазок со слизистой оболочки зева для дальнейшей микроскопии и посева с определением чувствительности к антибиотикам.
Читайте также:

