Как заболевают вирусной ангиной
Обновлено: 24.04.2024
Вирусная ангина – это воспаление небных миндалин в результате атаки вирусного возбудителя. Чаще всего возникает в сезон простудных заболеваний и авитаминоза.
5.00 (Проголосовало: 2)
Вирусная ангина – это воспаление небных миндалин в результате атаки вирусного возбудителя. Чаще всего возникает в сезон простудных заболеваний и авитаминоза.
Причины вирусной ангины
Как правило, вирус проникает в организм при снижении защитных функций организма. Иммунитет может снижаться после недавно перенесенного гриппа, ОРВИ, а также нарушений в питании (истощения). Снижают сопротивляемость организма вирусам следующие факторы:
- Неправильное питание и игнорирование овощей и фруктов.
- Нахождение в непроветриваемом помещении. Именно по этой причине болеют дошкольники.
- Стресс.
Вирус может проникнуть воздушно-капельным, контактным, бытовым и водным путем. Зачастую дети заражаются вирусной ангиной при посещении бассейна, детского сада, школы. При тесном контакте с больным вероятность заболевания повышается вдвое.
Симптомы вирусной ангины
Клиническая картина вирусной ангины выглядит следующим образом:
- Температура тела повышается, но несильно. Обычно термометр показывает не больше 38°С.
- На фоне повышенной температуры появляется чувство ломоты в мышцах и суставах.
- Развивается пульсирующая головная боль в области лба.
- Закладывает нос и выделяется прозрачная слизь.
- Кашель с прозрачной мокротой, который сохраняется несколько недель даже после успешного лечения.
- Першит горло.
- Развивается боль в горле из-за воспаления.
- Воспаление охватывает миндалины, небо, небные дужки. Несмотря на увеличенный размер миндалин, на них нет белого или желтого налета.
Симптомы вирусной ангины у детей
Наиболее часто вирусная ангина протекает у детей 3-8 лет. Основные симптомы заболевания:
- Отказ от еды.
- Потливость из-за повышенной температуры.
- Слизистая рта иссушается, поэтому ребенок много пьет.
- Больной ребенок становится капризным и пассивным.
- Зев, носоглотка приобретают алый цвет.
- Развивается насморк, кашель, заложенность носа.
- Появляется сильная боль в горле при глотании.
Лечение вирусной ангины
Перед лечением нужно провести диагностику и выявить возбудителя. Если подтверждена вирусная природа возникновения, то, как правило, схема лечения такова:
- Прием противовирусных препаратов. Они ускоряют борьбу с вирусами и уменьшают сроки выздоровления. В основном ЛОР-врач назначает таблетированные формы препаратов, но при тяжелом течении используются инъекции.
- Прием антигистаминных средств. Они снижают выраженность интоксикации и уменьшают отек горла.
- Употребление обезболивающих противовоспалительных нестероидных препаратов.
- Прием жаропонижающих средств на основе ибупрофена или парацетамола. Рекомендуются только при повышении температуры свыше 38°С.
- Прием иммуностимуляторов. Для укрепления и восстановления иммунной системы больного выписываются иммуностимулирующие средства. Кроме того, они усиливают действие противовирусных препаратов. Детям назначают в виде капель, суспензии.
- Полоскание горла. Полоскание травами, антисептиками, готовыми препаратами уменьшает болезненные ощущения в горле и устраняют воспаление.
Оториноларинголог рекомендует пить как можно больше воды, морсов, теплого чая, соков, травяных настоев, поскольку болезнь вызывает обезвоживание. Жидкость выводит токсины и вирусы из организма.
На протяжении всей болезни стоит придерживаться постельного режима и не переносить ангину на ногах. Если соблюдать постельный режим в течении 2-3 суток, то сроки выздоровления существенно уменьшаются, а улучшение самочувствия наступает на второй день.
Воздух должен быть увлажнен, а помещение проветрено. Обязательно нужно скорректировать питание, а именно исключить копчености, острые блюда, слишком горячую или холодную пищу, которая будет раздражать воспаленные миндалины.
Обычно заболевание полностью проходит через 6-7 дней.
Специфические особенности вирусной ангины
Вирусная ангина отличается от других видов тонзиллита более легким течением болезни, а также следующим:
- Признаки заболевания нарастают постепенно, а не резко.
- Температура повышается незначительно.
- Не требует приема антибиотиков.
- Местные симптомы беспокоят несильно.
- Клиническая картина усугубляется диареей и тошнотой.
- Боль в горле дополняется кашлем.
- На миндалинах отсутствуют гнойные пробки.
Своевременное обращение к врачу поможет сохранить Ваше здоровье.
Не откладывайте лечение, звоните прямо сейчас.
Ангиной называют инфекционное заболевание, которое может быть вызвано различными бактериями, вирусами или грибками. Наибольшее распространение получала ангина, возбудителем которой является стрептококк. Именно эта бактерия при благоприятных для нее условиях начинает размножаться, вызывая в человеческом организме озноб, боль в горле и повышенную температуру тела. Часто симптомы ангины схожи с симптомами гриппа или острой респираторной вирусной инфекции, однако, посмотрев на миндалины, врач не ошибется. Увеличенные в размерах миндалины и белый налет на них не дадут возможности поставить неправильный диагноз.
Содержание статьи
![Каким путем передается?]()
Природа возникновения болезни
Данное заболевание широко распространено среди людей, поэтому существует множество версий касательно того, заразная ли ангина.
- Первая версия, которая является не более, чем мифом, говорит о том, что ангина аналогична обычным простудным заболеваниям, то есть может проявиться в результате пониженной температуры воздуха, провоцирующей избыточное охлаждение организма, или вследствие злоупотребления ледяными напитками. Но можно ли заразиться ангиной подобным образом? Конечно же, нет. Ведь для того, чтобы заболевание возникло, необходимо, чтобы в организме присутствовала бактерия. Тогда как различные неблагоприятные факторы будут лишь способствовать ее активизации.
Важно! Если в организме нет стрептококковой или стафилококковой инфекции, переохлаждение не может вызывать ангину.
- Некоторые считают, что заразиться от больного человека нельзя. Ведь основным фактором, влияющим на возникновение болезни, считается ослабленный иммунитет и неправильный образ жизни. Однако те, кто занимается спортом, практикует закаливание и сбалансированно питается, вовсе не застрахованы от данной инфекции. Ведь зачастую ангина заразна и для совершенно здоровых людей, которые контактировали с больным, не используя должных мер безопасности.
Поэтому, если вы все еще сомневаетесь, заразная ли ангина, могу вас огорчить, что шансы заболеть достаточно высоки, причем как у взрослых, так и у детей. Безусловно, чаще всего заражаются люди с ослабленным иммунитетом, а также дети. Ведь их иммунная система не совершенна и не приспособлена к различным инфекциям. Причем передача вируса происходит, как воздушно-капельным путем, так и по средствам бытовых предметов, к которым прикасался больной, находящийся в острой стадии заболевания, при наличии повышенной температуры.
Пути и причины передачи болезни

Теперь вы знаете, заразная ли ангина. Но почему? Каким путем вирус попадает в организм человека? Причина в том, что ангина является инфекционным заболеванием, чаще всего вызываемым стрептококками. Известно, что данные бактерии могут передаваться от человека к человеку двумя путями: воздушно-капельным путем и бытовым.
Таким образом, если в вашем окружении находится человек, у которого присутствуют симптомы, похожие на те, которые вызывает стрептококковая инфекция, лучше по возможности ограничить общение с ним, или надеть марлевую повязку. Ведь вирус, являющийся возбудителем ангины, в высокой концентрации содержится в слюне больного, что провоцирует его воздушно-капельное распространение при чихании или кашле.
Почему происходит заражение?
Аргументов, отвечающих на вопрос о том, заразная ли ангина, множество. Давайте выясним, передается ли ангина какими-то другими путями, кроме воздушно-капельного и бытового, или нет.
Как было отмечено выше, ангина является опасным заболеванием, особенно страшен вирус для детей и людей пожилого возраста. Поэтому следует позаботиться о том, чтобы не попасть в зону риска и не проверить на себе, заразная ли ангина.
Можно выделить несколько факторов, наличие хотя бы одного из которых может существенно увеличить вероятность возникновения заболевания:
- переохлаждение. При резком снижении температуры окружающего воздуха, особенно в осенне-зимний период, возрастает количество переохлаждений. Безусловно, само по себе переохлаждение не может стать причиной ангины, однако оно может существенно ослабить способность организма противостоять бактериям, что приведет к дальнейшему заболеванию.
- ослабленный иммунитет. Причин сбоев в работе иммунной системы может быть множество. Это и нехватка витаминов, неправильное питание и пассивный образ жизни. Все это является причиной того, что иммунитет слабеет, и организм уже не в силах побороть инфекцию. Особенно остро нехватка необходимых питательных веществ и прогулок на свежем воздухе сказывается на иммунитете детей.
- непосредственная передача вируса от больного. Следует отметить, что данное заболевание редко сопровождают такие симптомы как насморк и кашель, то есть, по сути, отсутствуют пути распространения инфекции воздушно-капельным путем, ведь именно со слюной бактерия передается чаще всего. Большую угрозу несут в себе личные вещи больного, особенно посуда. Поэтому, не может быть не малейших сомнений по поводу того, заразна ли ангина для окружающих.
Важно! После контакта с носителем болезни обязательно обработать руки антисептиком или вымыть с мылом!
Альтернативные пути заражения
Для того, чтобы убедиться в том, насколько заразна ангина, можно выделить еще несколько путей попадания инфекции в человеческий организм, о которых многие из нас даже не задумывались.
Ведь заразиться можно и через продукты питания. Все дело в том, что стафилококковая инфекция может присутствовать в молочной продукции, например, в твороге или молоке, а также в сыром мясе, овощах и даже в варенье.
Важно! Не приобретайте продукты на стихийных базарах, они могут быть носителями опасного стафилококка!
Также не стоит забывать о том, что в организме практически каждого человека присутствует собственная микрофлора, которая расположена на слизистой оболочке гортани. Именно там постоянно находятся и стрептококки, и стафилококки. Причем они не несут угрозы организму и не требуют особого лечения. Однако такие факторы как переутомление, стресс и др. способны создать для вредоносных бактерий благоприятные условия, что позволит им атаковать организм и спровоцировать ангину.
Профилактика
Как сделать так, чтобы нам не пришлось лечить больное горло, бороться с повышением температуры тела и общим недомоганием? Давайте сформулируем основные моменты для правильной профилактики заболевания.

- Не стоит контактировать с людьми, у которых присутствуют все симптомы заболевания – охриплость, недомогание, повышение температуры, боль в горле. Особенно не подпускайте к больным детей. Нет необходимости общаться с теми, кто находится в острой фазе болезни.
- Не пренебрегайте общепринятыми правилами личной гигиены: не пользуйтесь чужой посудой, чужой зубной щеткой, полотенцем и др.
- После перенесенных простудных заболеваний, которые могли ослабить иммунитет, избегайте посещения многолюдных мест.
- Если нет острой необходимости проведывать больного, ограничьтесь телефонным звонком, соблюдайте карантин до тех пор, пока у него не будет хотя бы нормальной температуры тела.
- Правильное питание, здоровый и активный образ жизни часто являются залогом крепкого иммунитета.
- Своевременное и правильное лечение тонзиллита поможет избежать ангин в будущем.
Важно! Прогулки на свежем воздухе позволяют укрепить иммунитет и существенно снизить вероятность заболевания.
Однако стоит понимать, что даже правильно проведенная профилактика, не может гарантировать того, что заболевание не проявится. Однако соблюдение данных несложных правил может существенно уменьшить вероятность заражения.
Особенно важно заниматься профилактикой заболевания у детей. Вед ангина опасна осложнениями, которые чаще всего проявляются в неокрепшем организме ребенка. Нет более важных вещей, чем здоровье ребенка!
Что такое острый ларингит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Столяровой Елены Александровны, аллерголога со стажем в 16 лет.
Над статьей доктора Столяровой Елены Александровны работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Острый ларингит — острое воспалительное заболевание слизистой оболочки гортани длительностью до трёх недель. Проявляется болями в горле при глотании и попытке говорить, изменением голоса (осиплостью, хрипотой), лающим кашлем, затруднённым дыханием (стридором), а также возможным повышением температуры тела и ухудшением самочувствия [1] .
Причины острого ларингита могут быть инфекционными (связанными с патогенными микроорганизмами) и неинфекционными (асептическими).
Инфекционные причины:
- Вирусы (70 % случаев ларингита) — чаще всего риновирусы, респираторно-синцитиальный вирус (RSV), аденовирус, грипп A или B, вирус парагриппа типа 1 и 2. Гораздо реже ларингит вызывают вирусы герпеса, Эпштейна — Барр, Коксаки, ВИЧ — эти возбудители, как правило, поражают людей с ослабленным иммунитетом [8] .
- Бактерии — чаще всего гемофильная палочка типа В (22-35 %). Этот же возбудитель вызывает опасное для жизни заболевание — эпиглоттит ( воспаление области надгортанника и окружающей его клетчатки) . Также причиной ларингита могут быть бета-гемолитический стрептококк, мораксела катаралис (2-10 %) и золотистый стафилококк (MRSA) — до 33 %. Другие бактериальные инфекции гораздо реже вызывают острый ларингит: респираторные хламидии и микоплазмы, коклюш, сифилис, туберкулёз, дифтерия[10] .
Неинфекционные причины:
- Травма (физическая или фонотравма). Фонотравма может быть вызвана криком или пением, а также интубацией трахеи. К физической относится тупая или проникающая травма гортани и аспирация (вдыхание) инородного тела. Очень важно исключать аспирацию инородного тела, особенно у детей. Инородные предметы часто не замечают, пропускают и ошибочно диагностируют рецидивирующий хронический ларингит [9] .
- Аллергия. Острый аллергический ларингит (в виде анафилаксии и ангионевротического отёка) возникает после повторного воздействия причинно-значимого аллергена и может быстро стать опасным для жизни. Чаще всего причинами аллергического отёка гортани являются:
- пища (молоко, орехи, морепродукты, рыба, соя, пшеница);
- пыльца различных растений;
- лекарства;
- косметика, парфюмерия, бытовая химия;
- укусы насекомых;
- животные.
Если острый ларингит вызван вирусной инфекцией, то больной заразен для окружающих примерно 3-7 дней.
Факторы риска острого ларингита:
В Великобритании частота встречаемости острого ларингита в 2011 году составляла 5,9 случаев на 100 тыс. человек в неделю, независимо от возраста [30] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы острого ларингита
- дисфония — хрипота, осиплость, которая может иметь форму напряжённого либо слабого голоса или афонию (полное отсутствие голоса);
- сухой лающий кашель (американцы говорят "как у тюленя");
- одышка из-за нарушения проходимости дыхательных путей (встречается в тяжёлых случаях заболевания);
- дисфагия (нарушение глотания);
- одинофагия (ощущение боли во время прохождения пищи по пищеводу);
- сухость, боль и ощущение комка в горле;
- зуд горла.
При инфекционном процессе возможно сочетание с лихорадкой, насморком и нарушением общего самочувствия [3] .
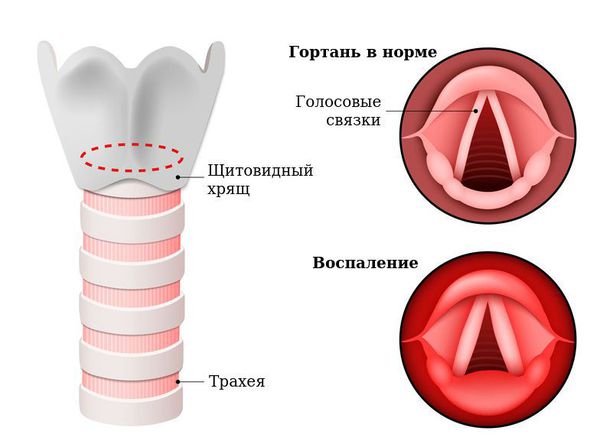
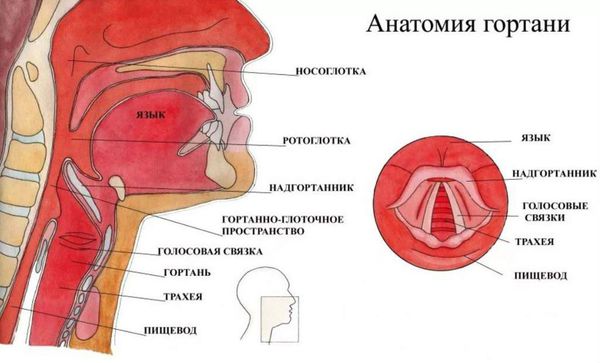
Патогенез острого ларингита
Гортань (Larynx) — это условная граница, разделяющая верхние и нижние дыхательные пути. Это своеобразный музыкальный инструмент в человеческом организме, дарующий голос. Он построен по принципу аппарата движения — в нём есть скелет (хрящи гортани) и его соединения (связки и суставы). На этом каркасе есть две полосы мышц (голосовые связки), которые тянутся вдоль верхней части дыхательной трубки (трахеи). Движения и вибрации этих мышц позволяют говорить, петь и шептать.
Кроме голосообразующей функции гортань выполняет ещё и защитную функцию. Когда мы глотаем, гортань закрывает свой вход, чтобы пища и жидкости попадали в пищевод, а не в дыхательные пути [4] .
Вне зависимости от причины, воспаление вызывает отёк голосовых связок и сужение просвета между ними. Возникает распад белков, что приводит к повышению осмотического и онкотического давления в повреждённых тканях. Из-за разницы в давлении в область повреждения устремляется жидкость, что приводит к появлению отёков. В слизистой оболочке гортани появляются изменения:
- Катаральные (связанные с воспалением слизистых оболочек): гиперсекреция слизистых желёз, отёк, покраснение. Наблюдаются п ри вирусных инфекциях.
- Выраженные отёчные — при аллергии.
- Инфильтративные (скопление в тканях организма клеток с примесью крови и лимфы) — характерны для новообразований и химических поражений (при воздействии кислот, щёлочей и других едких жидкостей);
- Гнойные — при бактериальных инфекциях [5] .
В ответ на раздражители слизистая оболочка гортани начинает продуцировать слизь, которая также может закупоривать дыхательный просвет, как пробка. Слизь образуется специальными клетками, которые называются бокаловидными. Они располагаются в слизистой оболочке и подслизистых железах. Слизь служит для защиты эпителиальных клеток от инфекционных агентов, аллергенов и раздражающих веществ. Именно поэтому курильщики страдают постоянным кашлем с отхождением мокроты. Увеличение секреции слизи в дыхательных путях — это маркер многих распространённых заболеваний, таких как ОРВИ или аллергия.
Голосовые связки из-за отёка слизистой утолщаются и не могут колебаться, голос меняется, становится осипшим или вовсе исчезает. В тяжёлых случаях связки могут практически смыкаться, вызывая одышку, шумное сиплое дыхание из-за невозможности сделать вдох. Такое состояние называется стенозом гортани, другое название — ложный круп (от шотландского "croup" — каркать). Это жизнеугрожающее состояние, которое характеризуется лающим кашлем, часто сопровождается инспираторной одышкой (затруднённым вдохом) и охриплостью голоса. Обычно наблюдается у детей в возрасте 6-36 месяцев, чаще всего на фоне переносимой вирусной инфекции: парагриппа — 50 %, гриппа — 23 %, аденовирусной инфекции — 21 %, риновирусной инфекции — 5 % [6] .
Классификация и стадии развития острого ларингита
По характеру возбудителя:
- бактериальный;
- вирусный;
- грибковый;
- специфический.
Виды острого ларингита:
- Флегмонозный ларингит — острый ларингит с образованием абсцесса (скоплением гноя) . Проявляется резкими болями при глотании и попытке говорить, лихорадкой, а также образованием инфильтрата в тканях гортани.
- Острый хондроперихондрит гортани — острое воспаление хрящей гортани.
Формы острого ларингита:
- Катаральный. Проявляется дисфонией, охриплостью голоса, першением, саднением и сухостью в горле при нормальной или субфебрильной температуре (37,1-38,0 °C). Иногда больные жалуются на сухой кашель, который в дальнейшем сопровождается отхаркиванием мокроты.
- Отёчный. Процесс не ограничивается слизистой оболочкой, а распространяется на глубжележащие ткани (мышечный аппарат, связки, надхрящницу). Пациенты жалуются на боль, усиливающуюся при глотании, выраженную хрипоту и осиплость голоса, высокую температуру, плохое самочувствие. Характерно появление кашля с отхаркиванием густой слизисто-гнойной мокроты. Возможно нарушение дыхания. Регионарные лимфатические узлы уплотнены, болезненны при пальпации (прощупывании).
- Флегмонозный. Боль становится сильнее, нарастает температура, ухудшается общее состояние, затрудняется дыхание, вплоть до асфиксии.
- Инфильтративный. Определяют значительную инфильтрацию, покраснение, увеличение в объёме и нарушение подвижности поражённого отдела гортани. Часто обнаруживается фибринозный налёт.
- Абсцедирующий — острый ларингит с образованием абсцесса. Проявляется резкими болями при глотании и фонации, которые распространяются на ухо. Также характерно повышение температуры тела и наличие плотного инфильтрата в тканях гортани [7] .
Осложнения острого ларингита
- Жизнеугрожающая обструкция верхних дыхательных путей, требующая неотложного врачебного вмешательства в дыхательные пути, такого как трахеотомия или интубация.
- Распространение воспалительных изменений на здоровые дыхательные пути — трахею, бронхи и лёгкие.
- Хронический ларингит. Развивается из-за повторяющегося острого ларингита или длительных воспалительных процессов в носу, его придаточных пазухах или глотке. Хронический ларингит может негативно повлиять на физическое здоровье, качество жизни, психологическое благополучие и профессиональную деятельность, если не будет должным образом лечиться. Такие пациенты обязательно должны наблюдаться у отоларинголога и фониатра, т. к. практически все хронические ларингиты являются предраковыми состояниями [22][30] .
- Стойкое нарушение голоса, особенно при хроническом ларингите.
- Гнойные осложнения в виде флегмоны шеи и абсцессов [21] .
Диагностика острого ларингита
Диагностика основывается на жалобах пациента на осиплость голоса, лающий кашель и хрипоту. Врач обязательно должен подробно опросить больного и выяснить, есть ли у него одышка, была ли травма незадолго до обращения и др.
Далее следует провести физикальный осмотр и определить, нет ли воспаления соседних участков — миндалин, глотки или носа. Воспаление часто говорит о наличии инфекционного заболевания.
Возможно проведение вокальной оценки с использованием специальных шкал, например шкалы GRBAS:
- Grade — общая тяжесть имеющихся нарушений.
- Roughness — грубость/изломанность голоса.
- Вreathiness — одышка.
- Asthenia — астеничность, слабость голоса.
- Strain — напряжение.
Каждый симптом оценивается отдельно:
- 0 класс — нормально;
- 1 класс — лёгкая степень;
- 2 класс — средняя степень;
- 3 класс — высокая степень.
Есть более простая шкала:
- 1 класс — субъективно нормальный голос;
- 2 класс — лёгкая дисфония;
- 3 класс — умеренная дисфония;
- 4 класс — тяжёлая дисфония;
- 5 класс – афония (полное отсутствие голоса).
Проведение ларингоскопии — внешнего осмотра гортани и дыхательных путей зеркалом.
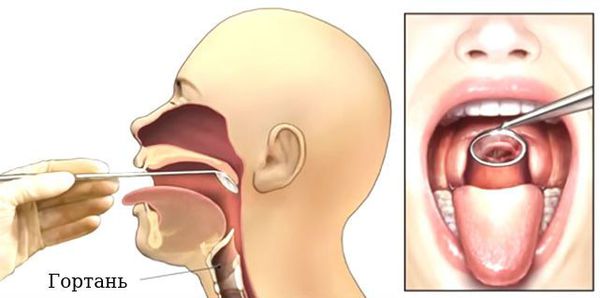
При необходимости используется ларингоскоп — эндоскопический прибор, позволяющий оценить отёк голосовых связок, скопление слизи, покраснение слизистой оболочки гортани и различные образования [17] [18] .
Ларингоскопия обязательна к выполнению, если:
- симптомы сохраняются более трёх недель;
- есть настораживающие признаки, такие как стридор (свистящее, шумное дыхание), курение, потеря веса, нарушение акта глотания [19] ;
- недавняя операция на шее, эндотрахеальная интубация, проведение лучевой терапии.
Жёсткая ларингоскопия (под общим наркозом) проводится в случае подозрения на атипичное поражение (узелки, полипы, предраковые или злокачественные новообразования), а также когда необходима биопсия.
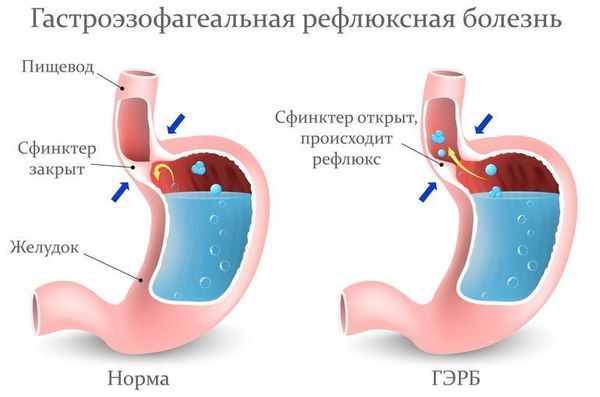
Возможно обнаружение при биопсии гортани эозинофилов (клеток, часто участвующих в реализации аллергического воспаления). В этом случае необходимо проведение комплексного обследования — эндоскопии дыхательных путей в сочетании с аллергологическими тестами и обследованием желудочно-кишечного тракта [20] . У 33 % больных с выявленными эозинофилами в гортани обнаруживали эозинофильный эзофагит — воспаление пищевода с преобладанием эозинофилов.
Пациентам с подозрением на ГЭР (гастроэзофагиальный рефлюкс) и ГЭРБ (гастроэзофагеальную рефлюксную болезнь) необходимо проконсультироваться у гастроэнтеролога и провести дообследование (ФГДС и пр.).
Лабораторное обследование назначается по показаниям, чаще всего это клинический анализ крови и анализ на С-реактивный белок для уточнения причины заболевания, возможно проведение аллерготестирования. КТ и МРТ являются вспомогательными методами, используются в случае неясного диагноза.
Лечение острого ларингита
Лечение зависит от причины, выявленной в ходе сбора анамнеза, а также от результата ларингоскопии. Как будет проходить лечение, амбулаторно или стационарно, в каждом случае решается индивидуально. Это напрямую зависит от степени тяжести, длительности заболевания и выраженности дыхательной недостаточности.
Лечение любого ларингита обычно включает в себя гигиену голоса:
- Голосовой отдых (молчание от нескольких часов до нескольких дней, исключая шепот).
- Системное увлажнение — использование в помещениях увлажнителей воздуха. Локальное увлажнение слизистых оболочек — проведение ингаляций физиологическим 0,9 % раствором через небулайзер [24] .

Вирусный ларингит обычно не требует специфического лечения, так как часто проходит самостоятельно через несколько дней. Рутинное назначение антибиотиков для лечения ларингита не рекомендуется [25] .
При появлении острого стенозирующего ларинготрахеита на фоне ОРВИ показано проведение ингаляций суспензией будесонида из расчёта 0,5-2 мг через компрессорный небулайзер [28] .
Чтобы предотвратить пересушивание гортани, рекомендовано обильное питьё, жевательная резинка без сахара. Парацетамол или ибупрофен помогут облегчить боль и сбить высокую температуру. Полоскания горла, таблетки и спреи для местного применения не облегчают болезненность в гортани и будут полезны лишь при сопутствующем фаринготонзиллите. Необходимо избегать всего, что раздражает гортань: сигаретного дыма, кофеина, алкоголя, сухого жаркого воздуха и др.
Лечение бактериального ларингита требует назначения антибиотикотерапии (как местной — ингаляционной, так и системной). Желательно подбирать лекарства после уточнения возбудителя и определения его чувствительности к препаратам.
Лечение грибкового ларингита. Выбор лекарственного средства зависит от возбудителя и его чувствительности, возможно использование нистатина, кетоконазола, флуконазола, итраконазола, амфотерицина B.
Лечение острого аллергического ларингита с анафилаксией должно оказываться немедленно. Доврачебная помощь больному:
- Необходимо убрать причину (аллерген).
- Уложить больного на спину, приподняв ноги, беременных женщин стоит укладывать на левый бок.
- Вызвать неотложную скорую помощь.
- Оценить функцию дыхательных путей, кровообращения и уровень сознания.
- Ввести адреналин внутримышечно, если это необходимо для контроля симптомов и стабилизации артериального давления.
- По возможности наладить венозный доступ и начать инфузионную терапию с помощью физиологического раствора.
- Антигистаминные препараты являются дополнительной терапией.
Лечение рефлюкс-ларингита включает комплекс мероприятий:
- изменение в питании (исключение кислых и других раздражающих продуктов) и образе жизни (отказ от курения и употребления алкоголя);
- налаживание режима дня и отдыха;
- применение антацидных препаратов (снижают кислотность в верхних отделах пищеварительного тракта);
- применение ИПП (ингибитора протонной помпы) один или два раза в день [26] .
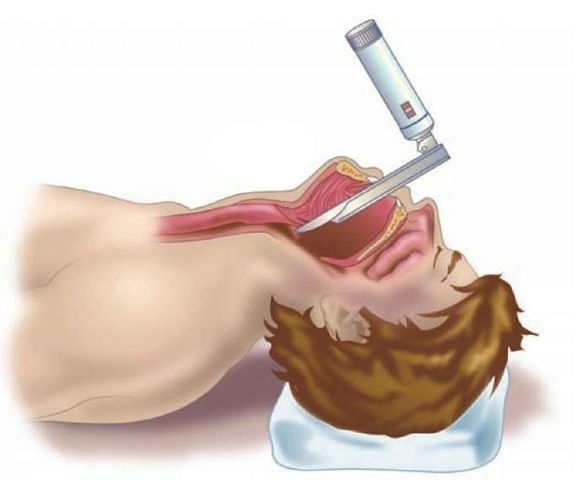
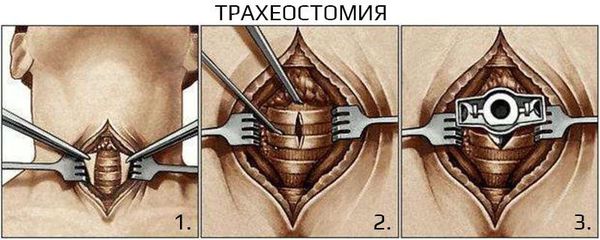
Хирургическое лечение не рекомендовано при неосложнённом течении ларингита. Проведение экстренных хирургических вмешательств необходимо при осложнённых формах и жизнеугрожающих состояниях, например при крайне выраженном стенозе гортани, эпиглоттите и абцессе. Проводят трахеостомию или инструментальную коникотомию [27] .
Прогноз. Профилактика
Острый ларингит без осложнений имеет благоприятный прогноз и проходит в течение 1-2 недель. При осложнённых формах (стенозах, гнойных процессах) необходимо оказание экстренной помощи и проведение хирургического лечения для спасения жизни. В некоторых случаях острый ларингит может перейти в хронический из-за индивидуальных особенностей патофизиологии пациента, сопутствующих заболеваний (например, сахарного диабета) или не проведённого своевременно лечения.
Вирусная ангина (острый тонзиллит) – заболевание инфекционного характера, при котором поражаются небные миндалины. Многие люди называют любую простуду ангиной, это в корне неверно. Речь идет о разных патологиях, с различной клинической картиной, лечением, осложнениями. Бывает более пяти форм острого тонзиллита (лакунарная форма, катаральная, герпетическая, некротическая, фолликулярная, гортанная, сифилитическая, флегмозная). Каждый вид имеет свою характеристику. Отличить разновидности болезни друг от друга и от остальных простудных состояний может только специалист. Поэтому при первых появлениях болей в горле нужно консультироваться у ЛОР-врача, а не заниматься самолечением.
Содержание статьи
![Вирусная ангина]()
Причины и проявления
Вирусная ангина вызывается такими возбудителями: вирус гриппа, парагриппа, риновирусы, аденовирус, энтеровирусы, вирус кори и герпеса обыкновенного, вирус Эпштейн-Барра (герпесвирус тип 4). Вирусная ангина у взрослых возникает чаще, чем бактериальная, но реже вызывает тяжелые последствия. Наиболее распространенный путь передачи инфекции – воздушно-капельный, реже – контагиозный. Вирусы в норме содержаться в организме человека. Они активизируются под воздействием неблагоприятных факторов:
- ослабленный иммунитет;
- купание в холодном водоеме;
- употребление холодной пищи и воды;
- переохлаждение;
- хроническая усталость, стрессы;
- неполноценное питание, плохие социальные условия.
Симптомы вирусной ангины отличаются от симптомов бактериальной. 3-4 дня длится инкубационный период.
Основные проявления инфекционного тонзиллита у взрослых:
- температура либо в норме, либо повышается до 38 градусов;
- головные, мышечные, суставные боли, боль в горле;
- увеличение и незначительная болезненность шейных лимфатических узлов;
- вирусная ангина отличается от бактериальной присоединением ринита;
- покраснение слизистой глотки, отечность;
- сухой кашель, чихание, слезотечение;
- светлый налет на гландах;
- нарушение сна, аппетита;
- в редких случаях тошнота, рвота.
Вирусная ангина отличается высокой контагиозностью. Заразиться этим заболеванием от больного человека очень легко, особенно людям, с ослабленным иммунитетом. Нужно как можно меньше контактировать с инфицированными людьми.
Диагностика и лечение

Фарингоспопия – основной метод диагностики инфекционного тонзиллита у взрослых. ЛОР-врач проводит осмотр горла с помощью специального зеркала, выслушивает жалобы пациента, назначает специфические пробы и анализ крови для уточнения диагноза.
Вирусная форма заболевания более затруднительна для диагностики, чем бактериальная форма. Без определения возбудителя инфекции невозможно назначить адекватное лечение.
Схема лечения
Вирусная ангина не лечиться антибактериальными препаратами, как бактериальная. Противовирусные лекарства почти неэффективны при этой патологии. Основная терапия направлена на облегчение клинической картины заболевания. Консервативные мероприятия проводятся в домашних условиях, очень редко больных госпитализируют.
Вирусная ангина у взрослых лечится 7-10 дней, но в большинстве случаев некоторые симптомы держаться до двух-трех недель, такие как кашель, насморк, першение.
- Больной должен придерживаться постельного режима как минимум в первые 2-3 дня заболевания, особенно с признаками интоксикации. Нельзя вести прежний активный образ жизни, поскольку организм итак ослаблен, и все силы отдает на борьбу с инфекцией. Многие люди игнорируют этот важнейший пункт терапии.
Большое внимание нужно уделить созданию необходимого для выздоровления микроклимата в помещении, где находится больной человек. Температура воздуха не должна превышать 20 градусов! Влажность довольно высокая 50-70%, поскольку вирусы активизируются в сухой жаркой среде. Проветривать комнату нужно почаще.
Если в острый период не ограничить физические нагрузки до минимума, то течение болезни будет тяжелее и длительнее. Так же в этом случае гораздо выше риск развития осложнений

- Регулярное полоскание горла изотоническим раствором (на литр теплой кипяченой воды чайная ложна соли). Полоскание отваром трав с противовоспалительным эффектом (ромашка, шалфей, фиалка, липовый цвет, зверобой, алоэ, душица, тысячелистник). Травяные ингаляции с эфирными маслами эвкалипта, лимона, корицы.
- Больной должен пить много жидкости. Особенно полезны свежевыжатые овощные и фруктовые соки, морсы, кисели. Следует избегать твердой и горячей пищи. Нужно ограничить потребление жареных, мучных, сладких, острых блюд, маринадов, соусов.
- Для облегчения болевых ощущений и снижения температуры назначают: парацетамол, нимесил, ибупрофен, спреи для горла. Для снятия отека горла применяются антигистамины: цетрин, диазолин, донормил. Для снятия отечности слизистой носа используются сосудосуживающие спреи.
- Назначается комплекс поливитаминов для укрепления иммунитета.
- Местное лечение. На горло ставятся согревающие компрессы, способствующие улучшению кровообращения. Можно поставить клизму с гипертоническим раствором (на 200мл теплой воды 2 чайные ложки соли). Это средство не только снижает высокую температуру, но и эффективно борется с болезнетворными микробами.
Нельзя повязку с гипертоническим раствором прикрывать пленкой, создавая парниковый эффект. Нужно, чтобы такая повязка пропускала воздух.
Осложнения и профилактика
Вирусная ангина у взрослых редко заканчивается осложнениями. Но если лечение несвоевременное или неадекватное, то данное заболевание может закончиться неприятными последствиями:
- острый отит;
- тонзиллит может перейти в хроническую форму;
- пиелонефрит;
- ревматизм.
- по возможности избегать переохлаждений;
- полноценно питаться;
- стараться не контактировать с инфицированными людьми;
- укреплять иммунитет, вести активный образ жизни, отказаться от вредных привычек;
- в сезон обострений принимать поливитаминные комплексы;
- если в семье есть инфицированный, то его нужно изолировать от других членной семьи, особенно если имеются дети. Человек, ухаживающий за больным, должен надевать маску во время контакта, мыть руки после контакта. Нужно выделить заболевшему отдельную посуду, каждый раз после приема пищи дезинфицировать ее, ежедневно менять ему постельные принадлежности, белье и полотенца. Стирать все это нужно отдельно от остального белья.
Профилактические меры повысят защитные силы организма и позволят избежать острого тонзиллита, или помогут перенести заболевание в легкой форме.
Читайте также:



