Какие гепатопротекторы применять при хроническом гепатите с
Обновлено: 19.04.2024
Информация об авторах:
Multi-component infusion hepatoprotectors for liver damage
Evgeny I. Sas 1,2 , Vladimir B. Grinevich 1
Author credentials:
Лекарственные поражения печени (ЛПП) – клинические и морфологические изменения печени, вызванные прямым или опосредованным повреждающим воздействием лекарственных препаратов или их метаболитов. Возникают они, как правило, у лиц, обладающих повышенной чувствительностью к данным препаратам, что обусловлено индивидуальными генетическими особенностями человека, либо могут быть связаны с фоновыми и сопутствующими заболеваниями, определяющими эту патологическую реакцию [1]. По различным данным, около 5% случаев клинически выявляемой желтухи связано с приемом лекарственных препаратов. Однако при обследовании больных с хроническим гепатитом неясной этиологии в 10% случаев изменение лабораторных показателей можно связать с приемом лекарств. Факторы риска развития ЛПП могут быть подразделены на эндогенные и экзогенные [2]. К экзогенным относятся: прием алкоголя, одновременный прием нескольких препаратов, доза, длительность и способ введения препарата, а также особенности его фармакокинетики и иммуногенность. К эндогенным факторам риска можно отнести: женский пол, возраст старше 40 лет, беременность, ожирение, дефицит массы тела, сопутствующие хронические заболевания печени, почек, сердца, реакции на препарат в анамнезе (либо на препарат данной фармакологической группы) [3]. Однако необходимо отметить, что гепатотоксический эффект лекарственных препаратов подразделяется на дозозависимый, который усиливается при увеличении дозы того или иного препарата, и дозонезависимый, связанный с идиосинкразией.
В последние годы значение ЛПП существенно возросло, что объясняется повышением количества лекарственных средств на фармацевтическом рынке, отпускаемых без рецепта, несоблюдением способов и режимов приема препаратов, а также высоким распространением среди населения хронических диффузных заболеваний печени. Так как ЛПП могут имитировать симптомы различных острых и хронических заболеваний печени, верификация диагноза может вызывать серьезные затруднения. Установление точного и своевременного диагноза в данном случае играет ведущую роль в тактике ведения пациента [4].
Последствия таких поражений, как правило, могут носить необратимый характер и ведут к снижению качества жизни, а порой могут стать причиной цирроза и рака печени [2, 4-6].
Однако, несмотря на видимую простоту, ЛПП имеют широкий ассортимент патогенетических точек приложения. При этом основные звенья патогенеза ЛПП могут быть как связаны между собой, так и сильно различаться, что создает определенные сложности при выборе терапии. Так, активация перекисного окисления липидов (ПОЛ) приводит к избыточному образованию свободных радикалов. Следующий шаг в этой патогенетической цепочке – нарушение функций митохондрий (за счет повреждения митохондриальной мембраны) и истощение запасов АТФ. Однако избыточное образование свободных радикалов может приводить и к денатурации белков (т.е. потере функциональной активности основных ферментативных систем), и к разрушению цитоскелета клетки (с весьма многочисленными исходами, в том числе, как вариант, нарушение гомеостаза Са). Также существуют и другие патогенетические механизмы развития ЛПП: образование гаптенов с последующим развитием аутоиммунной реакции на органеллы, с которыми произошло связывание гаптена; блокада транспортной РНК с нарушением процессов репарации клетки; связывание с ядерными и цитоплазматическими молекулами, изменение их функциональной активности, нарушение основных саногенетических механизмов функционирования клетки (как частный вариант, связывание с мембранными рецепторами). Все эти механизмы могут как развиваться по отдельности, так и сочетаться при развитии ЛПП даже на прием одного лекарственного препарата.
Фармакодинамика Ремаксола, позиционируемого как многокомпонентный инфузионный гепатопротектор, включает антиоксидантные, антигипоксантные и мембраностабилизирующие свойства [15], которые обеспечиваются его составом. В состав Ремаксола входят естественные метаболиты, оказывающие гепатотропный эффект (янтарная кислота, рибоксин, никотинамид, метионин), и компоненты (Na+, K+, Mg2+, CL- и N-метилглюкамин), необходимые для обеспечения определенной осмолярности и буферной емкости инфузионного препарата [16, 17].
Согласно опубликованным данным, клинические проявления благоприятного действия Ремаксола при гепатопатиях весьма разнообразны и превосходят эффекты традиционной фармакотерапии: сопровождаются повышением качества жизни пациентов (исчезновение астеновегетативного синдрома, признаков интоксикации, диспепсии), нормализацией углеводного, липидного и пигментного обмена, восстановлением синтетической функции печени, исчезновением признаков цитолиза и холестаза [15, 16].
Именно это и обеспечивает широкий диапазон неспецифического лечебного действия янтарной кислоты и ее солей. Кроме того, янтарная кислота обладает и такими эффектами, как актопротекторный и противовирусный.
В экспериментальных исследованиях биологическая активность экзогенного сукцината зависела от дозы, режима введения препарата, его химической формы (кислота, соль, сложный эфир), а также от функционального состояния организма.
При применении физиологических доз янтарной кислоты выявлены две ведущие группы эффектов:
- прямое действие янтарной кислоты на клеточный метаболизм;
- влияние янтарной кислоты на транспорт свободного кислорода в ткани.
В экспериментах in vitro было показано, что применение сукцината приводило к приросту потребления кислорода тканями за счет окисления добавленных субстратов до конечных продуктов: углекислоты, воды и тепла. Одна молекула добавленной к ткани дикарбоновой кислоты обеспечивает окисление многих эндогенных субстратов. Иными словами, окисление сукцината является необходимым условием каталитического действия любой другой из карбоновых кислот для усвоения тканью кислорода (цикл три- и дикарбоновых кислот).
Потеря интермедиатов цикла возрастает при острых и хронических отравлениях аммиаком. Пополнение пула кислот цикла Кребса нарушается при алкоголизме, гиповитаминозе В6 и при отравлениях ингибиторами пиридоксальфосфат-зависимых ферментов. Поэтому пополнение пула интермедиатов цикла Кребса, в том числе из пищевых источников, является необходимым.
Никотинамид активирует NAD-зависимые ферменты клеток, защищающие мембраны клеток от разрушения свободными радикалами.
Синтез макроэргических молекул усиливается под воздействием инозина – производного пурина – предшественника аденозинтрифосфата. Антиоксидантное действие инозина реализуется за счет:
- активации синтеза NAD в митохондриях из никотинамида, где инозин выступает в роли донора рибозы;
- стимуляции анаэробного гликолиза с образованием лактата и NAD+;
- ингибирования фермента ксантиноксидазы и подавления радикальных процессов.
Липотропный эффект метионина способствует синтезу холина, недостаточное образование которого приводит к нарушению синтеза фосфолипидов из жиров и отложению нейтрального жира в печени. Путем метилирования и транссульфирования метионин обезвреживает токсичные продукты.
Целью исследования явилось изучение клинической и биохимической эффективности Ремаксола при ЛПП с минимальной и умеренной активностью.
Ремаксол назначался 30 больным язвенной болезнью двенадцатиперстной кишки (ЯБДК) в фазе обострения в дополнение к основной эрадикационной терапии при возникновении цитолитического синдрома к концу первой недели терапии внутривенно капельно со скоростью 40-60 кап/мин в суточной дозе 400 мл в течение 10 дней ежедневно. Средний возраст больных составил 37,7±7,3 года. Соотношение мужчин и женщин среди больных ЯБДК, получавших терапию Ремаксолом, составило 80 и 20% (24 и 6 человек соответственно).
У всех больных в динамике проводилось исследование следующих показателей:
- общеклинических;
- биохимических (АСТ, АЛТ, билирубин, ЩФ, ГГТП, глюкоза, калий);
- холестерина и липопротеидов сыворотки крови (общий холестерин, холестерин ЛПНП, холестерин ЛПВП, коэффициент атерогенности (КА));
- ФГДС;
- ЭКГ;
- УЗИ органов брюшной полости.
- Оценка выраженности клинических проявлений болевого абдоминального и диспептического синдромов проводилась путем самонаблюдения с использованием балльного шкалирования (визуально-аналоговая шкала) при значениях: 0 – отсутствие симптома, 5 – максимальная его выраженность.
- Оценка психологического статуса.
- Проведена оценка качества жизни по опроснику SF-36 (в баллах рассматривались следующие шкалы: PF – физического функционирования, RP – физического ролевого функционирования, BP – боли, GH – общего здоровья, VT – жизнеспособности, SF – социального функционирования, RE – ролевого эмоционального функционирования, MH – ментального (психологического) здоровья).
На фоне применения Ремаксола у пациентов с ЛПП отмечалась стабилизация основных биохимических показателей: уровня АСТ, АЛТ, прямого билирубина, ГГТП и щелочной фосфатазы (рис. 1).
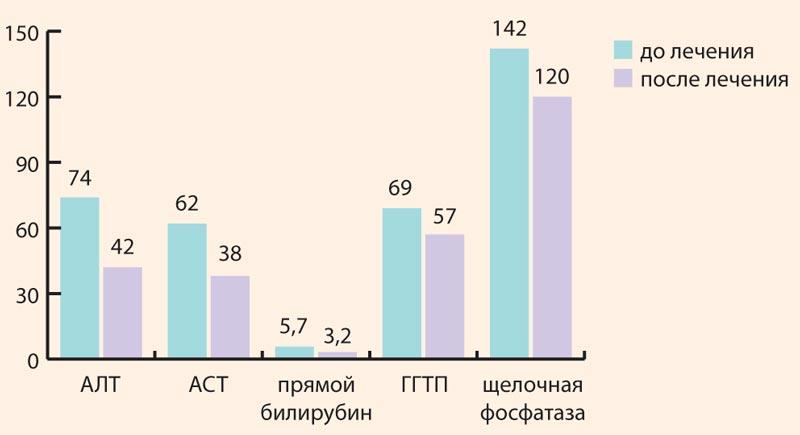
Рисунок 1. Динамика основных биохимических показателей у пациентов с ЛПП на фоне использования Ремаксола
Figure 1. Dynamics of basic biochemical parameters in patients with DILI against the background of Remaxol use
Данные изменения сопровождались положительной динамикой общего состояния (табл.). Так, препарат Ремаксол эффективно купировал ведущие клинические синдромы болезни – астеновегетативный, диспепсический синдромы (по показателям выраженности общей слабости, утомляемости, сухости во рту и металлического привкуса во рту).
Таблица. Динамика регрессии клинических проявлений диспепсического и абдоминального синдромов у больных ЯБДК при использовании Ремаксола
Table. Dynamics of regression of clinical manifestations of dyspeptic and abdominal syndromes in DU patients using Remaxol
| Клинические симптомы | Основная группа | |
| До лечения | После лечения | |
| Общая слабость, баллы | 2,9±0,3 | 1,6±0,4* |
| Утомляемость, баллы | 2,7±0,3 | 1,6±0,3 * |
| Сухость во рту, баллы | 3,2±1,2 | 1,3±0,3 |
| Металлический привкус во рту, баллы | 2,5±0,2 | 1,7±0,1* |
* Различия с группой сравнения статистически значимы (р <0,05).
Данные изменения сопровождались положительной динамикой качества жизни: по данным общего опросника SF-36 наибольшее приращение показателей качества жизни пациентов было отмечено по шкалам ролевого физического и физического функционирования, а также шкале боли (рис. 2). Безусловно, в реализации данных положительный изменений значительный вклад был внесен эрадикационной терапией, однако ее безопасность и продолжительность была обеспечена гепатопротективным эффектом Ремаксола.
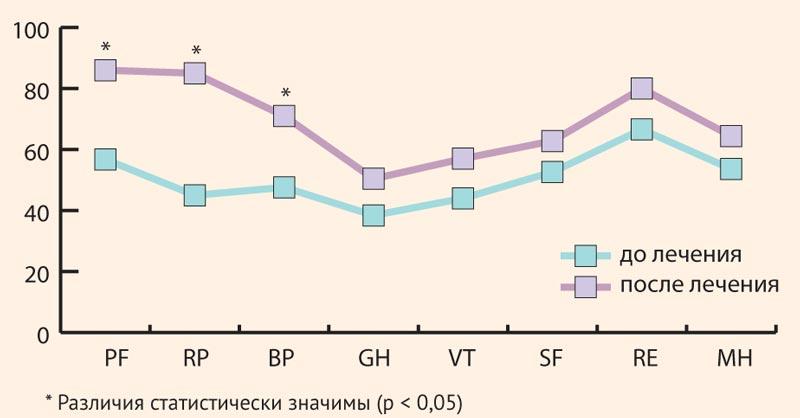
Рисунок 2. Динамика качества жизни у пациентов с ЛПП на фоне использования Ремаксола
Figure 2. Dynamics of quality of life in patients with DILI with Remaxol
Таким образом, использование Ремаксола у пациентов с лекарственными поражениями печени позволяет добиваться клинической и биохимической ремиссии, предупреждая развитие тяжелых поражений печени, и способствует сохранению рекомендуемой длительности терапии основного заболевания.
КАКИЕ ЛЕКАРСТВЕННЫЕ ПРЕПАРАТЫ СУЩЕСТВУЮТ ДЛЯ ЛЕЧЕНИЯ ГЕПАТИТА С
Подробное описание препаратов, их действия и схемы лечения

Проблема гепатита С и лекарств от гепатита
Врачи всего мира рассматривают гепатит С как серьезную медико-социальную проблему. И на то существует масса причин, в том числе:
- сохраняются высокие показатели распространенности активной НСV-инфекции среди людей всех без исключения стран;
- становится все более широким перечень групп людей с высоким риском заражения;
- зачастую заболевание диагностируют на поздних стадиях патологического процесса, когда в печени и иммунных клетках уже развились необратимые изменения;
- недооценивают опасность естественных и искусственных путей заражения вирусом HCV (так, например, до начала 90-х годов прошлого века донорскую кровь даже не тестировали на вирус гепатита С).
В ходе многочисленных исследований вирусологи и врачи выяснили, что генетическая структура вируса неоднородна. Вирус HCV очень быстро и активно размножается и постоянно мутирует, образовывая все новые и новые мутантные штаммы, подвиды и квазивиды. Именно поэтому до сих пор все еще не существует эффективной вакцины от гепатита С и никак не получается нанести сокрушительный удар по вирусу.
При обнаружении вируса HCV в крови врачи по старинке все еще предлагают своим пациентам длительное и сложное лечение интерфероном и рибавирином без какой-либо гарантии результата. Устаревшие интерфероны и таблетки рибавирина против гепатита С обычно вызывают серьезные побочные эффекты, которые нужно купировать приемом дополнительных лекарственных препаратов. А если учесть, что курс лечения нередко длится не менее одного года, то понятно, почему большинство пациентов прекращают делать уколы и пить таблетки, которые ухудшают их самочувствие и физическое состояние.
Что такое цирроз печени? Причины возникновения, диагностику и методы лечения разберем в статье доктора Васильева Романа Владимировича, гастроэнтеролога со стажем в 15 лет.
Над статьей доктора Васильева Романа Владимировича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Цирроз печени (ЦП) — это хроническое дегенеративное заболевание печени, связанное с диффузным патологическим процессом, при котором нормальные клетки печени повреждаются, а затем замещаются рубцовой тканью, образуя избыточный фиброз и структурно-анатомические регенераторные узлы.

Этиология
По этиологическим характеристикам можно выделить:
- распространённые формы ЦП;
- редкие формы ЦП.
К распространённым относят вирусные (В, С, D), алкогольные и метаболические формы цирроза печени.
Редкими формами ЦП являются:
- аутоиммунные, лекарственные, токсические, первичные и вторичные билиарные циррозы;
- генетически обусловленные патологии — гемохроматоз (нарушение обмена железа), болезнь Вильсона — Коновалова, дефицит белка альфа-1-антитрипсина, гликогеноз IV типа (недостаток ферментов), галактоземия, наследственная тирозинемия и непереносимость фруктозы;
- нарушение венозного оттока из печени — венокклюзионные формы ЦП (болезнь Бадда — Киари);
- тяжёлая правожелудочковая сердечная недостаточность;
- флебопортальные циррозы (типа Банти).
Пути заражения
Заразиться циррозом печени нельзя. Однако, если он вызван вирусным гепатитом, то возбудитель может передаться через кровь, при половых контактах и от матери к ребёнку.
Основную роль в возникновении и развитии вирусного ЦП играют симптомные, малосимптомные и бессимптомные формы острого вирусного гепатита В, С, а также одновременное заболевание гепатитами В и D с последующим переходом в активный хронический вирусный гепатит. У большинства больных интервал между острым гепатитом С и клинически выраженными проявлениями ЦП превышает 30 лет. Только у мужчин, употребляющих более 50 г спирта в день, выраженные формы ЦП возникают через 13-15 лет.
Наиболее частыми причинами смерти больных ЦП является:
- большая печёночная недостаточность;
- кровотечение из варикозно расширенных вен пищевода;
- первичный рак печени;
- иммунопротективная недостаточность, влекущая за собой активизацию инфекционных (микробных) процессов, в первую очередь спонтанного бактериального перитонита и пневмонии, а также возникновение оксидативного стресса.
У больных в терминальной (заключительной) фазе заболеваний печени в основном наблюдаются декомпенсированные формы цирроза печени: асцит, варикозное расширение вен пищевода и желудка, энцефалопатия и желтуха.
Особенности цирроза печени у детей
Заболевание у детей встречается крайне редко и обычно связано:
- с аутоиммунным поражением печени;
- кардиогенными заболеваниями — лёгочной гипертензией и хронической сердечной недостаточностью;
- болезнью Бадда — Киари;
- врождёнными болезнями накопления — наследственным гемохроматозом, лизосомальными болезнями накопления, болезнью Вильсона — Коновалова;
- флебопортальным циррозом (типа Банти).
Прогноз у таких детей неблагоприятный, чаще всего они погибают, так как не успевают попасть к гепатологу и выяснить диагноз. Также они обычно страдают от множества сопутствующих болезней, в том числе от основного заболевания, ставшего причиной цирроза.
Проявления заболевания у детей и взрослых схожи. Единственный эффективный метод лечения цирроза у детей — это пересадка печени. Поэтому крайне важно вовремя диагностировать заболевание и встать в очередь на пересадку печени.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы цирроза печени
Цирроз печени в течение длительного времени может протекать латентно, т. е. бессимптомно.
Клиническая картина ЦП зависит от его формы и течения, активности основного заболевания, а также наличия или отсутствия печёночно-клеточной недостаточности, синдрома портальной гипертензии, холестаза и внепечёночных проявлений.
Основные общие симптомы, которые чаще всего встречаются при ЦП:
- повышенная утомляемость;
- похудение;
- нарушения сознания и поведения;
- ухудшение аппетита и чувство дискомфорта в животе;
- пожелтение кожи, белковых оболочек глаз и слизистой;
- осветление или обесцвечивание кала;
- потемнение мочи;
- болевые ощущения в животе;
- отёки;

- асцит (скопление жидкости в брюшной полости);
- кровотечения из носа, желудочно-кишечного тракта, дёсен или геморроидальных узлов, а также подкожные кровоизлияния;
- часто возникающие бактериальные инфекции (например, органов дыхания);
- снижение полового влечения;
- кожный зуд.
Симптомы распространённых форм ЦП
При высокоактивном ЦП, кроме общей утомляемости, осветления стула и потемнения мочи, может возникать тупая боль в правом подреберье и вздутие живота.
Во время осмотра часто выявляют:
- субиктеричность (желтушность) склер;
- расширение вен брюшной стенки, напоминающее голову медузы;
- венозный шум при выслушивании в эпигастральной области живота (шум Крювелье — Баумгартена);
- серо-коричневатый цвет шеи;
- гинекомастию (увеличение грудных желёз);
- гипогонадизм (у мужчин);
- контрактуру Дюпюитрена (укорочение сухожилий ладоней).

Три последних признака цирроза печени зачастую наблюдаются при алкогольных ЦП.
В области грудной клетки в 50-80% случаев наблюдаются телеангиэктазии кожи (расширения мелких сосудов), чаще при алкогольных ЦП. Пальпаторно печень отчётлива уплотнена, имеет неровный нижний край. Размеры печени различны — от значительного увеличения до уменьшения.
Часто при пальпации выявляется умеренно увеличенная селезёнка, причём её край может выступать из-под рёберной дуги на 1-3 см.
При развитии ЦП появляются симптомы белково-энергетической недостаточности, асцит, отёки, а также печёночный запах при тяжёлой печёночной недостаточности.
Симптомы при малоактивных и начальных стадиях ЦП
Данные формы ЦП зачастую протекают бессимптомно и выявляются в ходе периодических медицинских осмотров, диспансеризации, а также как случайная находка при обследовании пациента со смежной патологией или внепечёночными проявлениями.
При малоактивном ЦП, как правило, не возникают жалобы, связанные с печенью. Во время активного расспроса можно выявить весеннее снижение работоспособности, частые болезни, после которых возможны кровоточивость дёсен и потемнение мочи. Такие пациенты хуже, чем раньше, переносят длительные физические и нервно-психические нагрузки.
Желтухи и выраженного увеличения билирубина, за исключением периода интеркурентного острого гепатита, нет. Неяркая телеангиоэктазия кожи (сосудистые звёздочки) в области грудной клетки наблюдаются у 40-60% людей с ЦП.
Телеангиоэктазии кожи, плотная печень с фестончатым краем и умеренно увеличенная селезёнка — ценная клинико-диагностическая триада, которая с вероятностью 80-90% свидетельствует о ЦП или далеко зашедшем активном хроническом гепатите.
Патогенез цирроза печени
В основе патофизиологии цирроза лежит повреждение и некроз паренхимы (основной ткани) печени с деструкцией и гибелью гепатоцитов (клеток печени), а также системное поражение интерстициальной ткани.
При всех формах ЦП нарушается иммунологическое равновесие организма, преобладающими становятся аутоиммунные процессы: иммунная система человека принимает собственные клетки печени за чужеродные и повреждает их. В конечном итоге, это приводит к разрушению гепатоцитов и структуры печени в целом. Однако при этом каждая форма ЦП имеет свои патогенетические особенности:
- при вирусных гепатитах повреждающим агентом является сама вирусная частица, которая, размножаясь в клетке, разрушает её, вызывая цитолиз;
- при алкогольном ЦП прямое токсическое воздействие на мембраны гепатоцитов оказывает ацетальдегид с развитием алкогольной жировой болезни печени и алкогольного стеатогепатита;
- при метаболическом ЦП ведущую роль в патогенезе играет ожирение и сахарный диабет через стадию неалкогольного стеатогепатита с инсулинорезистентностью и последующей запрограммированной гибелью клеток печени.
В основе патогенеза более редких причин цирроза печени лежат ещё более частные механизмы развития повреждения и разрушения гепатоцитов и структуры печени:
- нарушение обмена и накопления железа при гемохроматозе;
- накопление меди при болезни Вильсона — Коновалова;
- окклюзия в системе воротной вены при гепатопортальном склерозе.
Цирроз формируется на протяжении многих лет. С течением времени происходят изменения генетического аппарата клеток печени, в результате чего появляются новые патологические клетки. Этот процесс в печени является иммуновоспалительным, он поддерживается чужеродными агентами, в роли которых могут выступать разные субстраты:
- вирус гепатита В;
- алкогольный гиалин;
- денатурированные белки;
- некоторые лекарственные средства;
- медьбелковые и железобелковые комплексы (ферритин).
В итоге повреждения паренхимы печени развивается гепатоцеллюлярная (печёночно-клеточная) недостаточность за счёт диффузного фиброза и трансформации ткани печени в анормальные узлы-регенераты. [3] [4] [5]
Классификация и стадии развития цирроза печени
В 1974 году на съезде гепатологов в Акапулько (Мексика) была принята единая морфологическая классификация, которую позже уточнили и несколько доработали эксперты ВОЗ. В настоящее время она является общепринятой.
Хронический вирусный гепатит С – это хроническое заболевание печени, обусловленное инфицированием вирусом гепатита С. Процесс продолжается более 6 месяцев. При этом в ткани этого органа развивается воспаление и фиброз (разрастание соединительной ткани).
По данным официальной статистики, в Российской Федерации насчитывается около 5 миллионов больных хроническим вирусным гепатитом С. По неофициальным данным эта цифра может быть в 3–6 раз выше. Ежегодно регистрируется более 40 тысяч новых больных хроническим вирусным гепатитом С. При отсутствии эффективного лечения в 10–20 % случаев инфицирования в течение 20–30 лет развивается цирроз печени.
Вирус гепатита С (HCV) является РНК-вирусом из семейства Flaviviridae, представленным семью генотипами. Наиболее распространенным в мире является 1-ый генотип, в Европе и в России –1b. Кроме того, достаточно высокую распространенность в нашей стране имеют 2-й и 3-й генотипы вируса гепатита С.
Основные факторы риска заражения вирусом
- Внутривенное введение наркотических средств;
- сексуальные контакты с лицами, применяющими внутривенные наркотики;
- гемодиализ;
- мужской гомосексуализм;
- переливание крови;
- беспорядочные половые связи;
- медицинские манипуляции.
Заражение происходит парентерально, то есть через кровь. Попадая в кровоток, вирус гепатита С достигает печени, проникает в ее клетки – гепатоциты – и размножается. После выхода из гепатоцитов новые вирусные частицы заражают здоровые клетки печени.
Поражение вирусом гепатита С осуществляется неколькими механизмами. Во-первых, активированные присутствием в организме вируса гепатита С клетки иммунной системы (Т-лимфоциты), направленные на его уничтожение, повреждают и инфицрованные гепатоциты. Во-вторых, клетки печени, в которые проник вирус гепатита С, воспринимаются иммунной системой, как чужеродные и она стремится от них избавиться. В-тертьих, белки вируса гепатита С обладают прямым повреждающим действием на гепатоциты, стимулируя воспаление и фиброз.
Симптомы вирусного гепатита
Симптомы вирусного гепатита С неспецифичны, что серьезно затрудняет раннюю диагностику и своевременное начало лечения. Возможно появление слабости, тошноты, болей в мышцах и суставах, повышенной утомляемости, снижения массы тела. При наличии подобных проявлений, которые могут быть симптомами вирусного гепатита С, следует как можно раньше обратиться к врачу.
Диагностика хронического вирусного гепатита С
Что касается уровня аланинаминотрансферазы – фермента, считающегося универсальным маркером неблагополучия печени – при хроническом вирусном гепатите С его диагностическая ценность невелика. Уровень аланинаминотрансферазы имеет волнообразную динамику, то есть, на том или ином этапе течения болезни показатель в пределах нормальных значений может быть обманчивым.
Лечение заболевания
Лечение вирусного гепатита С – нелегкая задача. Необходимо отметить, что терапией данного заболевания должен заниматься только опытный специалист – врач-инфекционист или гепатолог.
В качестве основных средств, используемых при лечении вирусного гепатита С выступают противовирусные препараты. До недавнего времени были доступны только препараты интерферона – стандартного и пегилированного (длительного действия). За последние годы в лечении гепатита был достигнут значительный прогресс – появились более эффективные лекарства, влияющие непосредственно на размножение вируса.
Вместе с тем нельзя забывать о том, что лечение гепатита С не всегда бывает эффективным, даже при использовании современных лекарственных средств. Могут быть противопоказания для назначения лечения или его непереносимость. В некоторых случаях терапия гепатита С не назначается сразу, так как требуется ожидание, которое может составлять месяцы или даже годы. Иногда боязнь возможных побочных эффектов и длительность лечения заставляют необоснованно отказаться от противовирусных препаратов.
Но, к сожалению, пациентов с гепатитом С, которым не требуется лечение, нет. Это связано с тем, что заболевание прогрессирует, независимо от наличия симптомов и их выраженности. Во избежание развития цирроза, при невозможности по тем или иным причинам принимать препараты, действие которых направлено на уничтожение вируса гепатита С, следует принимать лекарства, способные защитить печень от неблагоприятных последствий инфекции.
Фосфоглив* – это не только средство для восстановления клеток печени, но и борьба с причиной их разрушения!
Одним из препаратов, показанных для патогенетического лечения вирусного гепатита С, является Фосфоглив*. Его активный компонент, обуславливающий целесообразность назначения при гепатите С, – это глицирризиновая кислота, обладающая противовоспалительным и антифиброзным действием. Клинический эффект, а также благоприятный профиль безопасности препарата доказаны исследованиями. *Помните, что диагностировать вирусный гепатит и назначить соответствующее лечение может только врач!
ХГС: Буеверов А.О. Глицирризиновая кислота: патогенетическая терапия хронического гепатита С у особых групп пациентов // Клинические перспективы гастроэнтерологии, гепатологии – 2014. - № 4. – С. 3-9. 1
Читайте также:

