Какие капельницы ставят при ветрянке
Обновлено: 23.04.2024
В чем особенности ветряной оспы у взрослых? В каких случаях показано назначение антибиотиков? Когда можно ожидать злокачественного течения болезни?
В чем особенности ветряной оспы у взрослых?
В каких случаях показано назначение антибиотиков?
Когда можно ожидать злокачественного течения болезни?
Госпитализация больных проводилась как по эпидемиологическим показаниям из закрытых коллективов (казармы, интернаты, студенческие общежития), так и по витальным.
Наблюдения показали, что клиническая симптоматика ВО у взрослых не отличалась от таковой у детей, но протекала болезнь значительно тяжелее. Так, у 84,8% больных течение болезни расценивалось как среднетяжелое, в 8,0% — как тяжелое и лишь в 7,2% — как легкое. У четырех больных (0,34%) болезнь носила злокачественный характер и закончилась летальным исходом. Сходные статистические данные приводят и другие исследователи [1, 2, 3].
В типичных случаях болезнь развивалась остро (78%) или подостро (22%) с одно- или двухдневного продромального периода, в течение которого отмечались повышение температуры от субфебрильных до высоких (39 0 С) цифр, недомогание, слабость, головная боль.
Период высыпаний начинался с появления одного-двух крупных папулезных элементов, очень быстро превращающихся в везикулы или пустулы. В течение ближайших суток папулезно-везикулезная сыпь быстро увеличивалась и с подсыпаниями распространялась на лицо, волосистую часть головы, туловище, в меньшей степени — на конечности. Подсыпание продолжалось у 88% больных в течение 3-4 суток, сопровождаясь кожным зудом.
У 35,7% больных сыпь была чрезвычайно обильной, почти сплошь покрывала лицо и туловище. Отличительной особенностью сыпи была быстрая и обильная пустулизация, которая наблюдалась почти у половины больных (49,2%).
Пустулизация сопровождалась значительным (39-40 0 С) подъемом температуры. Лихорадка при отсутствии лечения продолжалась до 7-8 дней.
Экзантема в 91,3% случаев сопровождалась энантемой на слизистой оболочке рта, преимущественно в области небных дужек и мягкого неба. Энантема вначале имела вид папул ярко-розового цвета, а затем превращалась в пузырьки, которые быстро вскрывались с образованием язвочек, покрытых бело-желтым налетом. Развивался стоматит, который обусловливал сильную боль при приеме пищи.
В 98% случаев болезнь сопровождалась лимфаденопатией с преимущественным увеличением шейных и заушных лимфатических узлов. При пустулизации лимфаденопатия была выражена особенно резко. Увеличенные лимфатические узлы определялись визуально при наклоне головы.
У детей, по наблюдениям В. А. Постовита (1982) лимфаденопатия отмечается лишь в 6% случаев.
Каких-либо изменений со стороны внутренних органов не выявлено. Гемограмма при среднетяжелом течении ВО характеризовалась нормальным или умеренно сниженным содержанием лейкоцитов и лимфоцитозом. В 2% случаев на фоне умеренного повышения содержания лейкоцитов и лимфоцитоза (до 45-50 %) выявлялись атипичные мононуклеары, количество которых не превышало 10-12% от числа лимфоцитов.
Терапия при среднетяжелом течении включала симптоматические и десенсибилизирующие средства. При выраженной пустулизации, сопровождающейся высокой лихорадкой, назначали антибиотики (чаще пенициллин) коротким курсом (3-4 дня).
Сравнение двух групп больных ВО с пустулизацией, получавших и не получавших антибиотики, показало, что лихорадочный период и регресс сыпи у первых был достоверно короче на 2 дня.
Тяжелая форма болезни наблюдалась у 92 человек (8%). Она характеризовалась высокой температурой (39-40 0 С) с первых дней болезни, выраженной интоксикацией, проявлявшейся головной болью, головокружением, тошнотой, повторной рвотой, нарушением сна, выраженной слабостью, отсутствием аппетита, а также чрезвычайно обильной сыпью, как правило с пустулизацией. У восьми больных наблюдали образование единичных пузырей, у одной больной — везикулы с геморрагическим содержимым.
К числу тяжелых относили также осложненные формы болезни. Под нашим наблюдением было пять больных с различными осложнениями. Неблагоприятный преморбидный фон был лишь у одной больной — состояние после родов. У двух из них, женщин 23 и 26 лет, в остром периоде ВО развилась пневмония.
Приводим краткое описание течения болезни одной из них.
Больная Д., 23 лет, родильница, поступила в ИКБ № 2 26.11.98, на пятый день болезни с диагнозом: ветряная оспа, тяжелое течение, острая очаговая двусторонняя пневмония, дыхательная недостаточность II ст.
О пневмонии как наиболее частом осложнении ВО у взрослых сообщают японские авторы [5]. Авторы подчеркивают, что пневмония может приобретать неблагоприятное течение, особенно у лиц с отягощенным анамнезом и у беременных. У прежде здоровых лиц болезнь протекает доброкачественно.
В двух случаях у юношей 16 и 19 лет болезнь осложнилась серозным менингитом, также развившимся в остром периоде ВО. Течение серозного менингита не отличалось от такового, вызванного другими вирусами, и носило доброкачественный характер.
У одного больного в остром периоде ВО развился энцефалит.
Больной А., 22 лет, военнослужащий, поступил на 3-й день болезни 5.03.98 в состоянии средней тяжести с диагнозом ветряной оспы. Жаловался на умеренную головную боль, зудящую сыпь. На коже — необильная полиморфная сыпь (папулы, везикулы, единичные корочки). По органам патологии не выявлено, АД — 110/70 мм. рт. ст., пульс — 88 уд./мин, температура 37,7 0 С. В последующие дни состояние больного улучшилось, температура нормализовалась, на коже образовались корочки. На 6-й день болезни вновь повысилась температура до 38,2 0 С, появились головная боль, головокружение, сонливость, слабость, диплопия. При осмотре несколько оглушен, на вопросы отвечает вяло, определяются вязкость затылочных мышц, сомнительный симптом Кернига, тремор кончиков пальцев рук, языка, промахивание при пальценосовой пробе с обеих сторон, выявлены симптомы Оппенгейма, Гордона, Шеффера, Бабинского. В позе Ромберга неустойчив, отмечается девиация языка влево. Произведена диагностическая люмбальная пункция: ликвор прозрачный, вытекает частыми каплями. При исследовании патологических изменений не выявлено. Больной консультирован невропатологом. Заключение: ветряная оспа, энцефалит. Лечение: ежедневно в/в глюкоза 5% 300,0 мл + трентал 200 мг + ГОМК 10% — 5,0 мл + сернокислая магнезия 25% — 10,0 мл + реланиум 4,0 + лазикс 20 мг; внутрь — оротат калия, цинаризин, ноотропил, финлепсин, в/м витамины В1, В6 по 2,0 мл. На фоне проводимого лечения состояние больного постепенно улучшалось, неврологическая симптоматика регрессировала. На 45-й день болезни больной в удовлетворительном состоянии выписан.
Из 92 больных с тяжелым течением ВО у четырех имел место летальный исход. По данным М. Войкулеску, Л. Комес (1963), В. Н. Верцнер и соавт. (1974), причиной смерти при ВО являются генерализация процесса, поражение центральной нервной системы, пневмонии. Злокачественные формы болезни наблюдаются у лиц с отягощенным преморбидным фоном и у стариков.
Наши наблюдения подтверждают это положение: у двух больных ВО развилась на фоне заболевания крови, у одного больного — на фоне тяжелого врожденного органического поражения ЦНС, одна больная была в преклонном возрасте. Ниже приводится выписка из ее медицинской карты.
основной — ветряная оспа, генерализованная форма с поражением кожи, печени, почек, селезенки, легких, слизистой оболочки глотки, пищевода, конъюнктивы, некротический энцефалит; осложнение — отек головного мозга; сопутствующий — атеросклероз аорты, коронарных артерий, диффузный кардиосклероз.
В приведенном случае генерализованной формы ВО непосредственной причиной смерти послужил отек мозга, развившийся вследствие некротического энцефалита.
О летальных исходах от ветряночного энцефалита лиц преклонного возраста сообщают голландские авторы [6], объясняя злокачественность течения возрастной иммунодепрессией.
В противовес общеизвестному мнению о тяжелом течении инфекционных болезней у лиц с иммунодефицитом, у ВИЧ-инфицированных мы наблюдали только легкое течение ВО. В нашей клинике находились трое ВИЧ-инфицированных больных ВО. Во всех трех случаях болезнь началась с появления сыпи без продромы, без повышения температуры, с незначительной интоксикацией и умеренной экзантемой. В то же время течение болезни было длительным, вялым, везикулезно-пустулезная сыпь покрывалась корками лишь к концу второй недели. В указанных случаях осложнений не наблюдалось.
Литература
1. Верцнер В. Н. Ветряная оспа. М.: Медицина, 1963.
2. Комес Л. Ветряная оспа. Инфекционные болезни / Под ред. проф. Войкулеску М. И. Бухарест: Меридиане, 1963, с. 286-297.
3. Постовит В. А. Ветряная оспа. — В кн.: Детские капельные инфекции у взрослых. М., 1982, с. 5-50.
4. Ющук Н. Д., Венгеров Ю. Я. Ветряная оспа. В кн.: Лекции по инфекционным болезням. М.: ВУНМЦ, 1999.
5. Saitou-M, Niitsuma-K, Kasukawa-R. Two cases of severe adult varicella pneumonia, Nihon-Kokyuki-Gakkai-Zasshi. 1998 Mar; 36(3): 251-5.
6. Westenend P. J., Hoppenbrouwers W. J. Fatal varicella-zoster encephalitis; a rare complication of herpes zoster, Ned- Tijdschr-Geneeskd. 1998 Mar 21;142 (12):654-7.
10 лучших препаратов от ветрянки: противовоспалительных и от зуда.
18 сентября, 2021 год
Содержание
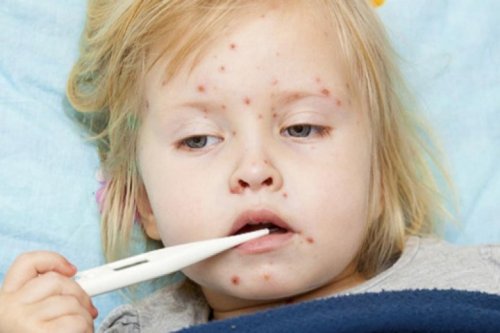
Ветрянка (ветряная оспа) – это инфекционное заболевание, передающееся воздушно-капельным путем. У ветрянки волнообразное течение, при этом у заболевшего повышается температура, на коже и слизистых появляется специфическая сыпь. Обычно ветрянкой дети заражаются в садиках и начальной школе (от 3 до 6 лет), реже болеют груднички. Но заболеть может человек любого возраста.
Кстати, известный педиатр Евгений Комаровский говорит, что самое действенное средство от зуда при ветрянке – это прохладная ванна, но в нашей стране такой метод практикуется крайне редко.
Симптомы ветрянки
Сыпь по всему телу – это главный признак ветряной оспы, причем эта сыпь появляется и на слизистых оболочках. Ветрянка во рту – это энантема. У ребенка повышается температура, появляется общая слабость, болят мышцы и голова. Обычно такое состояние длится 2-5 дней. При ветрянке может и не быть температуры – все начинается с сыпи.
Инкубационный период ветрянки – 10-21 день с момента заражения. Длится заболевание обычно 5-10 дней, хотя бывают случаи и 3-недельной длительности болезни.
При легкой форме ветрянки ребенка может ничего не беспокоить: он будет активным и в хорошем настроении, а лишь небольшая сыпь на теле подскажет, что малыш болеет.
Как передается ветрянка
Чаще всего ветряной оспой болеют дети от 3 до 7 лет. У детей до года, подростков и взрослых ветрянка – редкое явление. Путь передачи ветрянки – воздушно-капельный. Возбудитель болезни – вирус герпеса третьего типа (варицелла-зостер). Этот вирус начинает стремительно размножаться в крови и лимфе заболевшего, а когда оказывается в верхних слоях кожи, появляется та самая сыпь при ветрянке.
Осложнения при ветрянке
Главные и опасные осложнения при ветрянке – это миокардит и энцефалит. Такие осложнения характерны для взрослых и тех детей, у которых ослаблен иммунитет.
Кроме обычной ветрянки, существуют ее буллезная, гангренозная и геморрагическая формы. Это тяжелые виды заболевания с осложнениями. Если на раны попадает бактериальная инфекция, может развиться еще одно осложнение – пиодермии. Такое осложнение часто бывает у детей.
Сыпь при обычной ветрянке следов не оставляет, а при подобных нагноениях возможны рубцы и шрамы.
Чем лечить ветрянку
Солкосерил дентальная адгезивная паста
Meda Pharma, Швейцария
Ранозаживляющее, ангиопротективное, мембраностабилизирующее, регенерирующее, цитопротективное, антигипоксическое лекарственное средство, которое выпускается в виде раствора для инъекций, геля и мази для наружного применения.
Препараты для обработки язв на коже снимают воспаление, дезинфицируют, ускоряют заживление, подсушивают, уменьшают зуд.
Риванол
Риванол 0,1%
Дина+, Великобритания
Риванол - антисептическое средство, обладает противомикробной активностью, борется с кокковыми микроорганизмами, применяется в гинекологии, урологии, хирургии, дерматологии, офтальмологии.
Циндол
Циндол
Ярославская Фармацевтическая Фабрика, Россия
"Пеленочная" сыпь, опрелость, потница, дерматиты, язвенные поражения кожи, поверхностные раны, экзема в фазе обострения, простой герпес, стрептодермия, трофические язвы, ожоги, пролежни.
Каламин
Каламин
Препарат Каламин-лосьон применяют в дерматологической практике, при лечении болезней, сопровождающихся кожным зудом. Поэтому лосьон назначают при комплексном лечении ветрянки, экземы, псориаза. Применяют при дерматитах, прыщах, герпесе. Используют при лечении кожных высыпаний, опоясывающего лишая, крапивницы, краснухи и т.п.
Фурацилин
Фурацилин раствор
Самарамедпром ОАО, Россия; ПАО "Биосинтез", Россия; ОАО Дальхимфарм, Россия; Випс-Мед, Россия
Наружно: гнойные раны, пролежни, ожоги II – III ст., мелкие повреждения кожи (в том числе ссадины, царапины, трещины, порезы). Местно: блефарит, конъюнктивит, фурункул наружного слухового прохода; остеомиелит, эмпиема околоносовых пазух, плевры (промывание полостей); острый наружный и средний отит, ангина, стоматит, гингивит.
Хлоргексидин
Хлоргексидин
Обновление, Россия
Профилактика инфекций, передаваемых половым путем (хламидиоз, уреаплазмоз, трихомониаз, гонорея, сифилис, генитальный герпес). Дезинфекция гнойных ран, инфицированных ожоговых поверхностей; лечение инфекций кожи и слизистых оболочек в хирургии, в акушерстве и гинекологии, урологии (уретриты, уретропростатиты), стоматологии (гингивит, стоматит, афты, пародонтит, альвеолит).
Поксклин
Поксклин
ФармаВаль ЭсЭй, Нидерланды
Охлаждающий гидрогель Поксклин был разработан для облегчения симптомов ветряной оспы на больших участках тела. В то время как распределение густых кремов и мазей по телу может привести к повреждению пузырьков, охлаждающий гидрогель очень легок в нанесении и не вызывает трения в чувствительных областях при нанесении на кожу. ПоксКлин обеспечивает мгновенный охлаждающий эффект, что значительно облегчает зуд. С этой целью он может применяться столько раз, сколько это необходимо. ПоксКлин содержит ингредиент 2QR, биологически активный антибактериальный комплекс. Этот компонент помогает естественному кожному иммунитету Вашего ребенка блокировать вредоносные бактерии. Антибактериальный компонент в составе ПоксКлин представляет собой полисахарид, полученный из растительного экстракта Алоэ-Вера. Он создает на коже барьер, тем самым препятствует проникновению и распространению бактерий на поверхности кожи.
Фенистил
Фенистил
GlaxoSmithKline, GSK, Великобритания
Антиаллергическое действие Фенистила связано с конкурентной блокадой H1-гистаминовых рецепторов. Симптоматическое лечение аллергических заболеваний, таких как: крапивница; аллергический ринит; пищевая аллергия; лекарственная аллергия. Устранение зуда при: укусах насекомых; ветряной оспе; атопическом дерматите.
Цетиризин
Цетиризин
ЗАО ВЕРТЕКС, Россия
сезонный и круглогодичный аллергический ринит и конъюнктивит (зуд, чиханье, ринорея, слезотечение, гиперемия конъюнктивы); крапивница (в т.ч. хроническая идиопатическая крапивница); сенная лихорадка (поллиноз); зуд; ангионевротический отек (отек Квинке); зудящие аллергические дерматозы.
Фенкарол
Фенкарол
Олайнский ХФЗ, Латвия
— поллиноз; — острая и хроническая крапивница; — ангионевротический отек; — аллергический ринит; — дерматозы (в т.ч. экзема, псориаз, атопический дерматит); — нейродермит; — кожный зуд.
Псило-бальзам
Псило-бальзам
ШТАДА Арзнеимиттел, Испания
— солнечные ожоги и ожоги I степени; — укусы насекомых; — крапивница; — кожный зуд различного генеза; — зудящая экзема; — ветряная оспа; — аллергические раздражения кожи (за исключением зуда при холестазе); — контактные дерматиты, вызванные соприкосновением с растениями.
Лечение ветрянки легкой и средней форм тяжести в целом несложное. Главное – каждую новую язвочку обрабатывать антисептиком. При зуде – применять антигистаминные препараты и соблюдать правила личной гигиены.
Комментарии
Алексей Случайно наткнулся на статью про ветрянку, которой, к счастью, уже переболел, но хотел бы поделиться опытом и + рассказать какие средства использовал сам. Заболел я в университете на третьем курсе, было мне тогда 24. И сказать, что это идеальный возраст, когда ветрянка проходит легко, сказать нельзя, но и не сорок как бы тоже. Вернулся домой с огромной усталостью, ломотой в теле и сильным ознобом. Сначала подумал, что просто орви. Потом на руке обнаружил а-ля необычный прыщик, и подумал его ликвидировать. Только вот незадача, после того, как его лопнул, осталась ранка. Рубец от этой ранки до сих пор есть на руке, как память об ветрянке. Знаю, что не у всех остаются рубцы после лопнувших везикул, это бывает очень редко, но у меня остался выраженный рубчик. Как только я увидел всю эту картину, я сразу подумал о том, что а вдруг это ветрянка, хотя сам себя успокаивал мол "та не может быть".. было как раз канун Нового года, и не хотелось болеть ну вот совсем. Но, увы. Снял футболку и увидел, что я весь в этих высыпаниях. А уже к ночи они начали неистово чесаться. Я сначала думал, что можно выдержать, но зуд был настолько сильным, что руки по своей воле тянулись чесаться. Девушка моя даже одевала мне на руки варежки кухонные и привязывала скотчем, - я всё равно умудрялся чесаться, иначе уснуть было просто невозможно. Она побежала в аптеку круглосуточную и принесла Поксклин. Это было блаженство, когда она начала вспрыскивать высыпания. Зуд довольно быстро ушел и я перестал чесаться. Как бы в самом факте того, что вы чешетесь нету ничего плохого. Плохо, если в следствии расчесывания, вы лопнете везикулы и будут рубцы на теле, что не очень эстетично. Так например нужно строго стараться не трогать лицо, потому что потом это будет беда. Карандашом с брильянтовым зелёным мы помечали легким нажатием везикулы. Зелёнка, которой пользовались многие поколения, она не от зуда, и не чтобы проявлять свои антисептические свойства. В первую очередь, с помощью неё можно понять, появляются ли новые высыпания. Почему это важно: таким образом можно следить за этапом болезни, а также заразны вы или нет. Так как вы остаётесь заразны до 5-7 дня от появления последних высыпаний. Университет у меня был медицинский, по этому прекрасно знал обо всём, что касается этого заболевания. Поксклину благодарен за спокойствие и комфорт. Кстати, по поводу прохладного душа, это действительно помогает, но нужно понимать, что достаточно просто привести тело в чистоту, не нужно стоять под прохладным душем долго, так как с температурой с ломотой в теле, усталостью, это не очень то и легко, + иммунитет снижен, чтобы не сделали хуже. Вытираясь полотенцем помните, что нельзя растирать тело, полопаете везикулы. Достаточно просто промокнуть. После того как новые элементы перестали появляться, проходит 5-7 дней и вы можете спокойно выходить в люди, контактировать с кем-угодно, вы никого не заразите. К этому времени температуры уже нету и общее самочувствие намного лучше, но элементы высыпания ещё будут заживать.
Фурацилин, тоже очень хорошая вещь. Хороший антисептик с мягким эффектом, не печёт, не жжет, не оставляет никаких дискомфортных ощущений.
Будьте здоровы и осведомлены!
Врачи рассказали, чем лечить ангину у ребенка
Препараты для домашнего лечения ангины, симптомы и осложнения заболевания.

Врачи рассказали, как лечить коронавирус дома
Чем лечиться от ковида?

Чем лечить простуду: 10 эффективных препаратов
Топ-10 средств для лечения простуды
12 лучших антибиотиков
Современные антибиотики: препараты широкого спектра действия, при ангине, кашле и бронхите, при гайморите, при гинекологических заболеваниях. Как выбрать антибиотик?
Удивительно, сколько еще вопросов оставила нам ветрянка уже после того, как мы написали две подробнейшие статьи: о ветрянке у детей и о ветрянке для взрослых. Начнем по порядку:
Можно ли заболеть ветрянкой второй раз?
Да, такое возможно на фоне слабого иммунитета. По статистике, примерно 3% людей заболевают ветрянкой повторно. Это связано с особенностью иммунитета к ветряной оспе. И на этом надо остановиться подробнее.
Чаще всего бывает повторное заражение ветрянкой у взрослых. Но случается ветрянка повторно и у детей. При этом хочется предупредить родителей: если у малыша, ранее перенесшего ветряную оспу, вы увидели такие же симптомы, стоит немедленно обращаться к врачу, поскольку это могут быть проявления другого, схожего заболевания.
Каковы симптомы повторной ветрянки?
Первые симптомы повторного заболевания оспой таковы: головная боль, першение в горле, общее ухудшение состояния человека, повышение температуры. В большинстве случаев человек даже не понимает, что с ним происходит, пока несколько дней спустя на коже не начнет появляться сыпь. Само заболевание длится около трех недель.
Хуже всего в этой ситуации то, что при повторной ветрянке возможны осложнения, да и сама оспа переносится достаточно тяжело в возрасте старше 10-12 лет. А вот узнать, заболеете ли вы повторно или нет, невозможно.
Осложнения после ветрянки чем грозят?
Осложнениями ветрянки иногда бывают: гингивиты, стоматиты, гнойный паротит, конъюнктивиты, кератиты, отиты, сепсис, пневмонии, гломерулонефриты, энцефалит, миелит, нефрит, миокардит, кератит, синдром Рея, артриты, ларингит.
Но наиболее грозным осложнением является геморрагическая форма течения ветряной оспы, при которой везикулы (прыщи) наполняются геморрагическим (кровяным) содержимым, появляются множественные кровоизлияния в кожу или слизистые, возникают кровотечения из носа или кровохарканье. И другие осложнения, вплоть до отека головного мозга.
При любых симптомах атипичного течения ветряной оспы срочно вызывайте врача!
Прививка от ветрянки – делать или нет?
В число обязательных эта прививка не входит. Многие педиатры считают, что ребенку до 10-12 лет лучше переболеть ветрянкой и выработать собственный иммунитет к ней. А вот подросткам и взрослым, и в особенности женщинам, планирующим беременность (но еще не беременным) стоит задуматься о прививке от вируса ветряной оспы, учитывая тяжесть протекания этой болезни у взрослых и опасности для плода. Вакцинация от ветрянки проводится вакцинами Варилрикс, Окавакс.
Существует мнение, что лучше сделать прививку от ветрянки, чем переболеть вирусом, который потом навсегда останется в организме. Надо отдавать себе отчет в том, что вакцинация – это тоже введение в организм живого ослабленного вируса. Фактически, это такое же заражение вирусом, но только слабым. И точно также, как при естественном заражении, после инкубационного периода, то есть спустя одну-три недели после вакцинации, довольно часто можно наблюдать появление сыпи и повышение температуры. Так в организме происходит активная выработка антител к вирусу ветрянки. После чего вирус навсегда остается в организме привитого человека - точно также, как и у переболевшего.
Противопоказанием к прививке от ветрянки являются беременность и кормление грудью, а также ослабленный иммунитет. Поэтому, если женщина не болела ветрянкой в детстве, прививка заблаговременно до зачатия будет мудрым решением.
Ветрянка без симптомов возможна?
Так что, если, например, в детском саду была ветрянка, все переболели с явными симптомами, а ваш ребенок нет, то через три недели после вспышки заболевания стоит проверить его кровь на антитела к вирусу ветрянки, сдав анализ на антитела к вирусу варицелла-зостер. Быть может, малыш переболел, но бессимптомно. Тест покажет, действительно ли ребенок перенес ветрянку, было ли это недавно или еще раньше (но бессимптомно).
Существует мнение, что если ребенок перенес ветрянку практически без симптомов, то он обязательно заболеет ею повторно. Это заблуждение. Ветрянка вызывается вирусом, попадающим в организм, и уже попав однажды, вирус остается в организме пожизненно. Поэтому совершенно не имеет значения, насколько интенсивными были внешние симптомы ветрянки. Если вирус попал в организм - вы уже имеете от него иммунитет. Собственно, на этом же принципе основана работа вакцины от ветряной оспы: в организм вводится ослабленный вирус варицелла-зостер, после чего иммунная система вырабатывает антитела на него (часто как раз с такими же, но сильно облегченными симптомами).
Ветряная оспа или, как иначе говорят, варицелла, – острое вирусное заболевание, возникающее преимущественно в юном возрасте и поражающее кожные покровы. Возбудитель относится к разновидности герпесвирусов и после проникновения внутрь организма сохраняется в нем на всю жизнь. Так, по прохождению болезни он сохраняется в нервных клетках.
Причины возникновения
В качестве причины ветряной оспы можно назвать лишь попадание в организм человека специфического вируса, который в подавляющем большинстве случаев передается воздушно-капельным путем и также может быть следствием опоясывающего лишая.
Кто наиболее подвержен недугу?
Согласно исследованиям, более подвержены недугу жители больших городов в отличие от проживающих в сельской местности.
Имеет значение и возраст: ветрянка у детей 2,5-6 лет, а также младших школьников встречается чаще всего. Однако имеют место и случаи заболевания среди мужчин и женщин средних лет. Чем позже человек заболевает ею, тем более ярко выраженными становятся симптомы.
Симптоматика заболевания
Возникновение первых симптомов ветряной оспы происходит по прошествии инкубационного периода. В среднем, он длится от 7 до 21 дня после проникновения возбудителя в организм человека.
В большинстве случаев в качестве начального проявления недуга выступает сильная лихорадка, которая сохраняется на протяжении 3-7 дней и может сопровождаться ломотой в теле, головной болью, бессонницей, тревожным сном, потерей аппетита.

Далее следует главный симптом ветрянки – сыпь, которая появляется на туловище и голове (вплоть до ее волосистой части) и распространяется на конечности. Высыпания могут быть обнаружены на самых неожиданных участках, например, в зоне влагалища, на слизистой оболочке рта и роговице глаз.
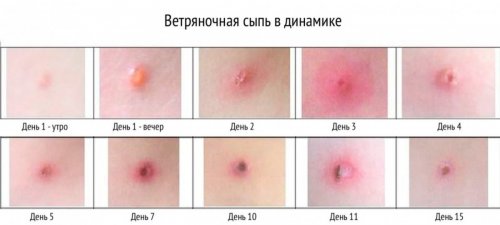
Диаметр одного такого образования составляет 1-4 мм. Сначала они имеют вид окруженных покрасневшей тканью пузырьков, внутри которых скапливается прозрачная жидкость. Затем пузырьки становятся суше и образуют вместо себя корочки.
На данном этапе большинство заболевших ветряной оспой страдают от нестерпимого зуда. Однако расчесывать папулы категорически запрещено: в противном случае после них останутся следы в виде рубцов.
В некоторых случаях у пациентов среди симптомов ветряной оспы может быть отмечено увеличение лимфатических узлов – выборочно или всех сразу.
Возможные осложнения
Как правило, болезнь проходит без тяжелых последствий, в особенности, если не расчесывать папулы. Однако в редких случаях осложнения после ветрянки все же могут иметь место.
- бактериальная инфекция, спровоцированная стрептококком;
- вирусная пневмония, чаще встречаемая у малышей первого года жизни и проявляемая в виде высокой температуры тела, излишнего побледнения кожи, сухого кашля и сильной одышки даже в состоянии покоя;
- временное нарушение работы центральной нервной системы;
- энцефалит;
- ветряночный менингит.
Чтобы избежать подобных последствий, наблюдение за развитием болезни и лечение необходимо проводить под контролем врача – терапевта, педиатра или инфекциониста.
Особенности диагностики
Диагностикой ветряной оспы, как и ее лечением, занимается педиатр, терапевт (если заболел взрослый) или инфекционист.
За основу принимается общая клиническая картина заболевшего. Для уточнения диагноза возможен забор крови (проводится общий анализ, а также ПЦР или ИФА, которые берутся дважды – в начальной и завершающей стадиях болезни) и микроскопическое исследование содержимого образовавшихся пузырьков на коже.
Лечение
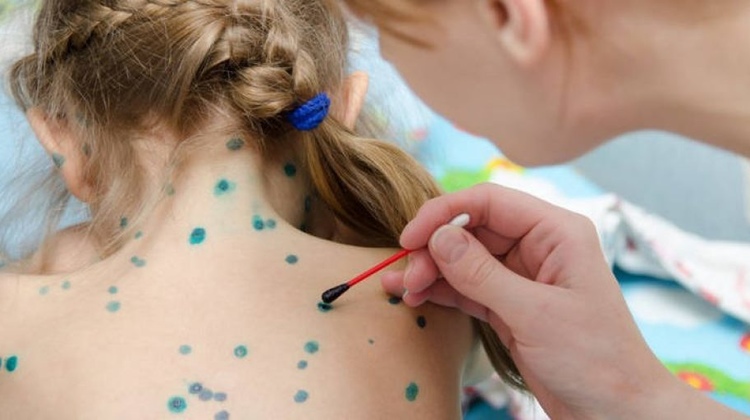
Лечение ветрянки при ее стандартном протекании происходит в домашних условиях после консультации врача. Оно направлено на улучшение общего самочувствия пациента: для снижения повышенной температуры тела используются препараты, действующим веществом которых является парацетамол.
В подавляющем большинстве случаев заболевшие страдают от нестерпимого зуда кожи. Для облегчения состояния назначаются специальные мази и растворы на основе цинка и перманганата калия, с добавлением масла чайного дерева. Могут быть рекомендованы антигистаминные средства. Нередко специалист назначает мази, действие которых направлено на уничтожение вирусного возбудителя.
В более серьезных случаях (в особенности при наличии сопутствующего опоясывающего лишая) доктор прописывает прием анальгетиков. При предельно сниженном иммунитете пациенту вводятся иммуноглобулины, а при интенсивной интоксикации организма – дезинтоксикационные растворы.
Когда записываться на прием?
Обнаружив первые симптомы ветрянки у детей или взрослых, следует как можно скорее изолировать заболевшего и вызвать врача на дом. С подозрением на данный недуг категорически не рекомендуется самостоятельно прибывать в медучреждение. Такие меры продиктованы защитой других людей, которые легко могут заразиться.
Чем раньше специалист осмотрит пациента, тем лучше.
Самолечение ветряной оспы
За процессом лечения должен обязательно наблюдать врач. Это связано с возможными осложнениями, продиктованными индивидуальными особенностями организма и неграмотным подбором препаратов.
Так, лекарства на основе ибупрофена при ветряной оспе противопоказаны, тогда как парацетамол разрешен. Эти и другие нюансы знают только специалисты.
Ответы на распространенные вопросы
Существует ли профилактика ветрянки?
Профилактическая мера – не контактировать с заболевшими – не всегда действенна. Дело в том, что заражение может произойти еще до обнаружения у больного первых проявлений недуга. То есть он может общаться с друзьями, не зная, что заразен.
Предупредить появление недуга возможно при помощи вакцинации специальными живыми вакцинами, в основе которых лежит ослабленный вирус ветрянки.
К какому специалисту следует обратиться для лечения?
Лечением ветряной оспы у детей занимается педиатр или детский инфекционист. Если заболел взрослый, то следует вызвать терапевта или взрослого инфекциониста сразу после обнаружения первых симптомов ветрянки.
Можно ли купаться при ветрянке?
В связи с тем, что качество водопроводной воды в большинстве городов оставляет желать лучшего, при данном заболевании следует принимать душ (не ванну), используя кипяченую или фильтрованную воду. В противном случае, возможен риск присоединения к вирусной форме бактериальной инфекции, которая, в свою очередь, способна вызвать серьезные осложнения. Мыться лучше теплой водой. Категорически запрещается при этом использовать мочалку, тереть кожу и распаривать ее.
Ветряная оспа — эта острая вирусная инфекция, характеризующаяся лихорадкой, толчкообразным появлением на коже и слизистой своеобразной пятнисто-везикулезной сыпи. Возбудителем ветряной оспы является вирус крупных размеров
Ветряная оспа — эта острая вирусная инфекция, характеризующаяся лихорадкой, толчкообразным появлением на коже и слизистой своеобразной пятнисто-везикулезной сыпи.
Возбудителем ветряной оспы является вирус крупных размеров (от 150 до 200 нм) из семейства Herpetosviridae. Этот вирус в большом количестве содержится в ветряночных пузырьках в первые 3-4 дня болезни, затем его количество быстро снижается, и после 7-го дня обнаружить его не удается.
В настоящее время установлена идентичность вируса, вызывающего опоясывающий герпес, и вируса ветряной оспы. Вирус имеет центральное ядро, липидную оболочку, содержит ДНК. Живет и размножается только в человеческом организме. К основным свойствам вируса относятся его летучесть и чрезвычайно малая устойчивость. Во внешней среде вирус быстро погибает, в капельках слизи, слюны сохраняется не более 10–15 мин; нагревание, солнечные лучи, УФ-излучение быстро инактивируют его.
Ветряная оспа встречается повсеместно и является чрезвычайно контагиозным заболеванием со 100-процентной восприимчивостью. Источник инфекции — больные ветряной оспой, иногда опоясывающим лишаем. Больные ветряной оспой становятся заразными в конце инкубационного периода (за 48 ч до появления сыпи) и продолжают представлять опасность для окружающих до 5-го дня с момента появления последнего элемента сыпи. Механизм передачи — воздушно-капельный, при этом вирус выделяется в огромном количестве при кашле, разговоре, чихании. Возможен вертикальный механизм передачи вируса плоду от матери, болевшей ветряной оспой в период беременности. Ветряной оспой болеют преимущественно дети в возрасте от 1 до 10 лет, причем пик заболеваемости приходится на 3-4 года.
Вирус не только дерматотропен, но,в известной степени, и нейротропен, что проявляется в его способности вызывать поражения со стороны нервной системы. Пузырьки при ветряной оспе образуются в результате вакуолизации клеток с очень незначительной сетчатостью. На ранних стадиях ядра пораженных клеток содержат сферические эозинофильные включения (тельца Тиццера). В процессе дегенерации ядер эти тельца выходят в цитоплазму. Клеточные вакуоли быстро сливаются со смежными, образуя везикулу. Вначале везикула бывает многокамерной, состоит из маленьких полостей, отделяемых друг от друга клеточными тяжами, которые в дальнейшем быстро разрываются благодаря наполнению везикул жидкостью. Поражается в основном мальпигиевый слой. Изменения на слизистых оболочках носят тот же характер, что и в эпидермисе. Элементы сыпи на слизистых оболочках при ветряной оспе не оставляют после себя рубцов, так как некроз эпителия при ветряной оспе обычно не проникает глубже герминативного слоя.
В течении ветряной оспы выделяют 4 периода: инкубационный, продромальный, периоды высыпания и образования корочек. Инкубационный период составляет при ветряной оспе 10–21 день. Продромальные явления могут отмечаться в течение 1-2 сут до начала высыпания. При этом больной испытывает недомогание, снижается аппетит, возникают головная боль, тошнота, иногда рвота. Если продромальный период отсутствует, то заболевание начинается с появления сыпи. Период высыпания у большинства больных протекает без особых нарушений общего состояния. Лихорадка совпадает с периодом массового появления сыпи, при этом у взрослых она достигает значительных цифр. Высыпания появляются толчкообразно, поэтому лихорадка может носить волнообразный характер.
Первые элементы сыпи могут появиться на любом участке тела, но чаще на лице, волосистой части головы, спине, реже — на животе, груди, плечах, бедрах. На ладонях и подошвах сыпь, как правило, отсутствует.
Клинический пример: больной С.,23 года, студент, обратился к участковому врачу с жалобами на повышение температуры до 38,8°С , головную боль, слабость, недомогание, высыпания на лице, волосистой части головы, туловище и конечностях. Со слов пациента, он заболел два дня назад; возникли недомогание, слабость, температура повысилась до 37,4°С. На следующий день состояние ухудшилось, температура поднялась до 38,0°С, отмечалась головная боль, была однократно рвота. К вечеру появилась обильная сыпь (рис. 1).
Объективно: состояние средней тяжести. Температура тела — 39,0°С. На коже лица, волосистой части головы, туловище, конечностях имеется обильная полиморфная сыпь. На одном участке можно встретить папулы, везикулы, пустулы. Беспокоит кожный зуд. Слизистая ротоглотки гиперемирована, на мягком небе и язычке отмечаются в небольшом количестве везикулы и эрозии. Пальпируются увеличенные болезненные лимфатические узлы шеи. В легких дыхание везикулярное, хрипов нет. ЧДД — 22/мин. Тоны сердца приглушены, ритм правильный. ЧСС — 92/мин. АД — 90/60 мм рт. ст. Язык сухой, обложен белым налетом. Живот при пальпации мягкий, безболезненный во всех отделах. Печень, селезенка не увеличены. Мочевыделение не нарушено. Менингеальной, очаговой неврологической симптоматики нет. В группе, где учится пациент, отмечались подобные случаи болезни.
В зависимости от течения различают следующие клинические формы ветряной оспы.
Типичные и атипичные. Среди атипичных, в свою очередь, различаются следующие формы: рудиментарная, геморрагическая, буллезная, гангренозная, генерализованная.
По тяжести формы заболевания могут быть легкие, средние и тяжелые. Последние бывают: а) с выраженной общей интоксикацией; б) с выраженными изменениями на коже.
При типичной форме общее состояние больного страдает редко, температура кратковременно повышается до 37-38°С, обычно в период массового высыпания. Полиморфизм сыпи хорошо выражен. Общая продолжительность высыпания при типичной форме составляет 3–5 дней. Энантема наблюдается в 70% случаев. Осложнения встречаются редко.
При атипичном течении ветряной оспы отклонения от обычного возможны как в стороны легких (рудиментарных), так и редко встречающихся тяжелых форм болезни с необычными кожными проявлениями, нередко с летальным исходом.
Рудиментарная форма протекает без сыпи или со скудным высыпанием, при этом элементы сыпи не достигают своего полного развития, ограничиваясь только появлением мелких красных пятнышек. Иногда сыпь может состоять всего лишь из нескольких папул и мелких, едва заметных пузырьков, при этом полиморфизм сыпи слабо выражен. Высыпания на слизистых также единичны.
При геморрагической форме на 2-3- день болезни высыпания наблюдается скопление геморрагического содержимого в пузырьках при одновременном появлении петехий и крупных кровоизлияний на коже и слизистых оболочках. Возможны кровотечения из десен, носа и желудочно-кишечного тракта. Корочка, образующаяся при этой форме, черного цвета, глубоко находящаяся в коже, нередко изъязвляется (рис. 3).
Эта форма болезни наблюдается у больных с предшествующими геморрагическими явлениями — при капилляротоксикозе, болезни Верльгофа.
При буллезной форме на коже наряду с типичными ветряночными пузырьками наблюдаются большие дряблые, тонкостенные пузырьки с желтовато-мутным содержимым, которые подсыхают медленнее, чем обычно, и образуют корочку или же, лопаясь, превращаются в длительно не заживающие мокнущие поверхности. При буллезной форме самостоятельно образованные пузырьки, быстро увеличиваясь по периферии, могут сливаться в большие пузыри.
Для гангренозной формы характерен прогрессирующий некроз. Через несколько дней после появления везикул вокруг некоторых из них появляются гангренозные ободки, распространяющиеся по периферии. Пузырьки круглые, крупные, диаметром в несколько сантиметров, наполненные гнойно-кровянистым содержимым. После вскрытия на их месте образуется некротический струп, при отторжении которого обнаруживаются долго не заживающие язвы различной глубины с подрытыми краями, с грязным гнойным дном. Для этой формы характерна выраженная интоксикация, высокая летальность. Гангренозная форма наблюдается редко, главным образом у детей со сниженной реактивностью организма.
Генерализованная (висцеральная) форма возникает при лечении стероидными гормонами, у людей, ослабленных тяжелыми заболеваниями. Характерно поражение внутренних органов. Течение болезни очень тяжелое, нередко с летальным исходом.
Осложнения
Ветряная оспа считается доброкачественным заболеванием, однако в ряде случаев могут развиться осложнения (примерно у 5% больных), иногда очень тяжелые.
Среди осложнений ветряной оспы наиболее часты различные гнойные поражения кожи — абсцессы, фурункулы, флегмоны. В основе гнойных осложнений кожи лежит суперинфекция стафилококками или стрептококками. Одной из частых причин инфицирования является расчесывание больным зудящих мест кожи. В большинстве случаев входными воротами гнойной инфекции становится поврежденный ветряночный пузырек.
Менее распространенные осложнения: энцефалит, миокардит, пневмония, кератит, нефрит, артрит, гепатит.
Клинически выраженная картина ветряночной пневмонии — одна из особенностей ветряной оспы взрослых. При этом непосредственно перед высыпанием, чаще одновременно с массовым высыпанием и повышением температуры, у больного появляются одышка, цианоз, кашель с кровянистой мокротой, боли в груди. Физикальные изменения часто отсутствуют или очень незначительны. На рентгенограмме видны обильные мелкие очажки на всем протяжении. Клинические проявления пневмонии наблюдаются в течение 7–10 дней, рентгенологические изменения — до 1-2 месяцев.
Поздние ветряночные энцефалиты появляются чаще во время угасания сыпи с 5–15-го дня болезни, но могут возникать и позже. Для поздних ветряночных энцефалитов обычны более плавное развитие и независимость от характера высыпания и тяжести течения ветряной оспы. Одновременно с кратковременными подъемами температуры у больных к концу ветряночного высыпания наблюдаются вялость, головная боль, рвота, а через несколько дней основные симптомы. Энцефалиты могут быть различной локализации: атактические формы, миелиты и энцефаломиелиты, энцефалиты с поражением психики, изолированное поражение нервов, менингоэнцефалиты, при этом чаще регистрируется атактический синдром. Наблюдались поздние ветряночные энцефалиты с парезом конечностей и полной временной потерей зрения. Среди энцефалитов, дающих менее благоприятный прогноз, можно упомянуть формы с поражениями подкорковых узлов. К исключительно редким последствиям ветряночных менингоэнцефалитов относится поражение психики с последующей идиотией. Для ветряночного энцефалита и других неврологических осложнений ветряной оспы характерна обратимость процесса.
Поражение почек — редкое осложнение. Нефрит при ветряной оспе чаще появляется на 2-й неделе к концу высыпания. Он начинается остро: с подъема температуры до высоких показателей, рвоты, головной боли и болей в животе. Изменения в моче бывают умеренными и выражаются в появлении незначительного количества белка, небольшой гематурии, единичных цилиндров. Это осложнение протекает легко и к 12–15-му дню болезни исчезает.
Ветряная оспа представляет значительную опасность для будущих матерей, особенно в первые месяцы беременности. Возможно патологическое влияние на развитие плода, иногда выкидыш, в поздние сроки могут возникнуть тяжелые висцеральные формы ветряной оспы у новорожденных, способные привести к летальному исходу.
Диагностика ветряной оспы в типичных случаях не представляет затруднений. Диагноз устанавливается, главным образом, на основании клиники, при этом учитываются данные эпидемиологического анамнеза. Из лабораторных методов используют вирусоскопический, вирусологический, молекулярно-биологический и серологический. Вирусоскопический метод заключается в окрашивании содержимого пузырька серебрением, вирус обнаруживается с помощью обычного светового микроскопа.
Основным вирусологическим методом можно считать ПЦР, так как она очень информативна. Этим способом определяют ДНК-вируса. Кроме того, можно выделить вирус в культуре тканей, но данный метод очень дорогостоящий и занимает много времени. Из серологических методов используют РСК, РИМФ и ИФА.
Дифференциальная диагностика
Ветряную оспу следует дифференцировать с натуральной оспой, опоясывающим герпесом, полиморфной экссудативной эритемой, импетиго, везикулезным риккетсиозом (табл. 1).
Лечение
Большое место в терапии больного занимают гигиенические мероприятия, цель которых — предотвращение вторичной инфекции. В период высыпания и лихорадки требуется соблюдение постельного режима. Элементы сыпи смазывают раствором анилиновых красителей: 1-2% водным или спиртовым растворами бриллиантового зеленого, генцианового фиолетового, метиленового синего. Очень хорошо смазывать элементы сыпи водными растворами марганцовокислого калия в разведении 1:5000 или 2-3% йодной настойки. При поражении слизистых полости рта необходимо полоскание слабым раствором марганцовокислого калия. Афты смазывают раствором бриллиантового зеленого. Эффективна обработка 3% раствором перекиси водорода. Для уменьшения зуда кожу можно смазывать глицерином, обтирать водой с уксусом или спиртом. Показаны антигистаминные препараты (псило-бальзам, фенистил). При тяжелой форме заболевания с выраженными симптомами интоксикации проводится дезинтоксикационная терапия. Эффективны в отношении лечения ветряной оспы противовирусные препараты (ацикловир, видарабин) (табл. 2). Антибиотики при ветряной оспе назначают в случае присоединения вторичной бактериальной инфекции и гнойных осложнений.
Общая профилактика ветряной оспы заключается в своевременной диагностике, ранней изоляции больного с последующим проветриванием и влажной уборкой помещения. Изоляция больного прекращается через 5 дней после появления последнего свежего элемента сыпи. Дети до 7 лет, вступавшие в контакт с больными ветряной оспой, не болевшие и посещающие детские учреждения, изолируются до 21-го дня с момента контакта.
Литература
- Зубик Т. М. и др. Дифференциальная диагностика инфекционных болезней. - Л., 1991.
- Руководство по инфекционным болезням // Под ред. Ю. В. Лобзина. - СПб., 2001.
- Юнусова Х. А., Шамсиев Ф. С. Ветряная оспа. - М., 1999.
- Баран В. М., Талапин В. И. Фармакотерапия инфекционных болезней. - Минск, 1995.
- Детские инфекционные болезни // Под ред. В. В. Фомина. - Екатеринбург, 1992.
- Беренбейн Б. А. и др. Дифференциальная диагностика кожных болезней. - М., 1989.
- Соринсон С. Н. Неотложные состояния у инфекционных больных. - Л.: Медицина, 1990.
Т. К. Кускова, кандидат медицинских наук
Е. Г. Белова, кандидат медицинских наук
Т. Э. Мигманов, кандидат медицинских наук
Московский медико-стоматологический университет
Читайте также:

