Какие вирусы вызывают воспаление шейки матки
Обновлено: 08.05.2024
1. Цервицит.
2. Эндоцервицит.
3. Экзоцервицит.
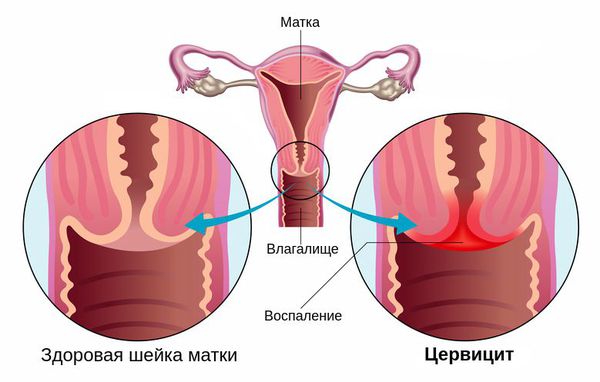
Цервицит - воспаление шейки матки.
Экзоцервицит - воспаление влагалищной части шейки матки.
Эндоцервицит - воспаление слизистой оболочки цервикального канала шейки матки.
Исключены:
- N86 Эрозия и эктропион шейки матки.
Классификация
Этиология и патогенез
Неспецифический цервицит обусловлен действием условнопатогенных микроорганизмов (Е. coli, стрептококки, стафилококки, эпидермальный стафилококк, бактероиды, коринебактерии и др.). У здоровых женщин анаэробная микрофлора превалирует над аэробной в соотношении 10:1. Нормальная бактериальная микрофлора препятствует инвазии патогенных микроорганизмов, приводящей к возникновению воспалительного процесса во влагалище и шейке матки. Экзо и эндоцервицит могут быть вызваны ИППП (хламидии, мико и уреаплазмы, трихомонады и др.). При некоторых возрастных изменениях дефицит эстрогенов ведёт к развитию атрофического кольпита и неспецифического цервицита.
Известно, что шейка матки — один из биологических барьеров, защищающих половую систему от внедрения возбудителя.
Совокупность анатомических и физиологических особенностей шейки матки (узкий цервикальный канал; наличие в нём слизистой пробки, содержащей секреторный IgA, лизоцим и другие вещества, обладающие бактерицидными свойствами) защищает от внедрения возбудителей. Защитные механизмы нарушаются при травмах шейки после родов, абортов (эктропион), инвазивных диагностических процедур, при которых инфекция свободно проникает в половые пути, и воспалительный процесс возникает прежде всего в экзо и эндоцервиксах.
Основная функция экзоцервикса — защитная, при этом механическую его прочность обеспечивают глыбы кератина, а гранулы гликогена создают местный иммунитет влагалищного биотопа.
Основная функция эндоцервикса — секреторная. Цервикальный канал выстлан цилиндрическим эпителием, щели и углубления в нём носят название цервикальных желёз. Они вырабатывают секрет, характер которого меняется в зависимости от фазы менструального цикла. В зависимости от характера возбудителя и места его внедрения воспалительный процесс развивается в экзо и/или эндоцервиксе.
В основе патогенеза экзо и эндоцервицита лежат три стадии воспаления: альтерация, экссудация и пролиферация.
На стадии альтерации происходит повреждение и десквамация эпителия экзо и эндоцервикса, обнажение базальной мембраны. При этом железы выделяют слизистый секрет, что является результатом инвазии возбудителя.
Процесс экссудации ведёт к разрыхлению тканей, активации макрофагов, выделению гистиоцитов, плазматических клеток, лимфоцитов, фибробластов.
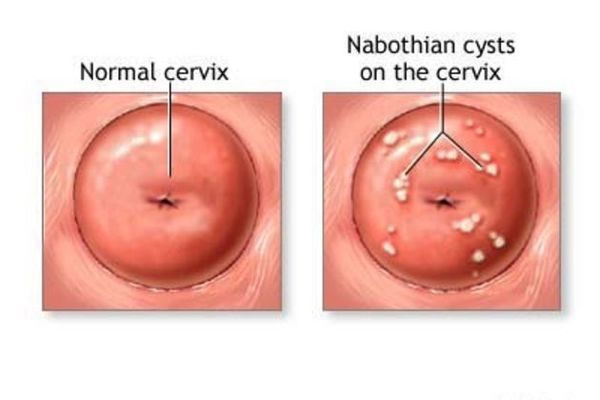
Пролиферация (образование клеток и их органоидов) способствует регенерации тканей. Регенеративный процесс может быть замедленным. Он может сопровождаться образованием наботовых кист (результат перекрытия отверстий цервикальных желёз). В связи с тем, что влагалище и шейка матки представляют единую анатомофизиологическую и биологическую систему, воспалительные процессы, как правило, бывают общими в виде воспаления влагалища — вагиниты, экзо и эндоцервициты.
Эпидемиология
Признак распространенности: Распространено
В связи с тенденцией к увеличению частоты воспалительных заболеваний женских половых органов инфекционные процессы в шейке матки встречаются довольно часто. Экзо и эндоцервициты выявляют у 70% женщин, обращающихся в поликлинические отделения.
Факторы и группы риска
- травмы шейки матки при родах, абортах, выскабливаниях;
- заболевания других отделов половой системы (кольпит, эндометрит, сальпингоофорит и т.д.);
- беспорядочные половые связи.
Клиническая картина
Клинические критерии диагностики
тупые боли внизу живота, слизистые выделения из половых путей, гноевидные выделения из половых путей, зуд во влагалище.
Cимптомы, течение
Острые неспецифические цервицит и вагинит характеризуются обильными слизистыми или гноевидными выделениями, зудом во влагалище, иногда тупыми болями внизу живота. При осмотре в зеркалах во влагалище и на шейке матки визуализируются петехиальные кровоизлияния, гиперемия слизистой, отёк. При тяжёлом течении могут быть изъязвления. При хроническом цервиците и вагините выделения незначительные, но шейка матки отёчная.
Диагностика
1. Анамнез.
У женщин менопаузального периода нередко заболевание определяется наличием атрофического кольпита.
2. Физикальное исследование.
При осмотре шейки матки при помощи зеркал выявляется гиперемия вокруг наружного отверстия цервикального канала (незначительное выпячивание гиперемированной, отечной слизистой), обильные слизисто-гнойные или гнойные выделения, иногда эрозированная поверхность. В хронической стадии процесса выделения бывают мутно-слизистыми (примесь лейкоцитов) или слизисто-гноевидными, часто наблюдается псевдоэрозия.
3. Инструментальные исследования.
3.1. Кольпоскопия. При кольпоскопии определяется диффузная гиперемия, наличие сосудистых петель, иногда с очаговым их расположением, отечность слизистой оболочки, особенно вокруг цервикального канала. Кольпоскопия позволяет изучить характер сопутствующих патологических процессов (эрозия, псевдоэрозия и др.).
3.2. УЗИ необходимо для подтверждения наличия или отсутствия сочетанного онкологического процесса.
Лабораторная диагностика
ОАК. Умеренный лейкоцитоз.
ОАМ. Без изменений.
Биохимия. Без изменений.
ПЦР. Применяется для верификации инфекции.
Цитологическое исследование мазков с шейки матки обнаруживает клетки цилиндрического и многослойного плоского эпителия без признаков атипии, воспалительную лейкоцитарную реакцию.

В данной статье представлены методы диагностики, лечения и профилактики вирусного поражения шейки матки. В связи с тем, что происходит омоложение патологии шейки матки, необходимы наиболее ранняя диагностика, своевременное лечение с использованием современных методов, активное внедрение профилактики, а особенно вакцинопрофилактики.
Ключевые слова: вирусное поражение шейки матки, диагностика, методы лечения и профилактики, вакцинопрофилактика.
This article presents the methods of diagnosis, treatment and prevention of viral infection of the cervix. Due to the fact that the rejuvenation of cervical pathology, required more early diagnosis, timely treatment using modern methods, the active implementation of prevention, especially vaccinal.
Keywords:Viral infection of the cervix, diagnosis, treatment and prevention, vaccination
В настоящее время вирусное поражение шейки матки является глобальной медико-социальной проблемой и предметом серьезных исследований среди акушер-гинекологов, онкологов, педиатров, иммунологов, эпидемиологов. Актуальность данной проблемы обусловлена увеличением частоты фоновых и предраковых заболеваний шейки матки, тенденцией к росту частоты данного заболевания, высокой контагиозностью вируса и высоким онкогенным потенциалом возбудителей.
Среди гинекологических заболеваний во всем мире вирусное поражение шейки матки (ВПШМ) занимает второе место. В настоящее время данная патология все чаще встречается у молодых и нерожавших девушек, то есть происходит процесс омоложения данной патологии. Внедрение новых методов лечения и профилактики ВПШМ, в частности вакцинопрофилактики, является актуальным с точки зрения сохранения репродуктивного здоровья женщин.
Наиболее уязвимой группой в инфицированности вирусом папилломы человека (ВПЧ) являются подростки, так как в настоящее время превалирует ранний половой дебют. В настоящее время репродуктивное здоровье детей и подростков вызывает тревогу.
В связи с ранним половым дебютом вакцинацию лучше проводить до начала половой жизни. Вакцинация в настоящее время является наиболее эффективным средством первичной профилактики ВПЧ-инфекции. В настоящее время, вакцина одобрена в 106 странах, включая 27 стран — членов Евросоюза, США и Австралию.
Выборка медицинских карт происходила случайным методом.
Цель работы: анализ основных аспектов диагностики, лечения и профилактики ВПШМ, обоснование необходимости проведения профилактики среди детского населения
Задачи:
Определить возраст пациенток с данной патологией
Проанализировать сочетание ВПШМ с другими воспалительными процессами
Определить основные современные методы лечения патологии шейки матки
Определить методы профилактики ВПШМ
Методы диагностики ВПШМ:
Сбор анамнеза и осмотр шейки матки в зеркалах
Онкоцитология и мазок на флору.
Выявление и лечение других генитальных инфекций
Биопсия шейки матки
Раздельное диагностическое выскабливание (РДВ)
Сбор анамнеза включает в себя жалобы пациентки (характер выделений из половых путей, наличие контактных кровянистых выделений), семейный анамнез (наличие онкозаболеваний у близких родственников), менструальная и детородная функция (количество родов, абортов, осложнения в родах, характер контрацепции), перенесенные гинекологические заболевания (сроки и длительность выявления ВПШМ: при первом осмотре гинеколога, до первой беременности, после завершения беременности).
При осмотре в зеркалах оценивают размеры и форму шейки матки, состояние эпителия, характер выделений.
Обследование женщин происходит поэтапно и комплексно. Вместе с пациенткой обследуется и её партнер. Если у женщины выявлены другие инфекции или дисбиоз влагалища (мазок на флору), то назначается лечение. Диагностика генитальных инфекций представляет собой сдача анализов на ИППП: микоуреоплазму (бакпосев), ПЦР (хламидии, вирус простого герпеса, вирус папилломы человека). С помощью данных анализ мы можем предположить о наличии сопутствующего воспалительного процесса.
При изучении стационарных и амбулаторных карт пациенток, выявлено наличие сопутствующего воспалительного процесса (рис.1):

Рис. 1. Инфекции, обуславливающие воспалительный процесс
Онкоцитология- является основным методом скрининга для выявления дисплазии и рака шейки матки. Метод неинвазивен, информативен, является основным методом скрининга цервикальной неоплазии, рекомендован ВОЗ для использования в качестве скринингового теста.
Расширенная кольпоскопия представляет собой диагностическое исследование слизистой оболочки влагалища и шейки матки при помощи специальной увеличивающей лупы и воздействия на ткани эпителия различными химическими реагентами.
Биопсия шейки матки — прижизненное взятие небольшого объёма ткани влагалищной части шейки матки для микроскопического исследования с диагностической целью. Результаты данного исследования позволяют назначить адекватную терапию имеющегося состояния.
РДВ — это раздельное лечебно-диагностическое выскабливание шейки и полости матки. Очень часто РДВ используют в качестве диагностических целей. Целью данного исследования является получение гистологического материала. Именно биопсия помогает поставить точный диагноз.
В результате проведенных исследований выявлено, что наиболее часто ВПШМ обусловливают ВПЧ (85 %), ВПГ (9 %), ВПГ+ВПЧ (6 %).
При анализе стационарных и амбулаторных карт настоящее время наблюдается рост ВПШМ в возрасте 21–30 лет (таблица 1). Необходимо проводить вакцинацию у девушек до начала половой жизни, так как частота встречаемости предраковых заболеваний шейки матки преимущественно определяется у женщин репродуктивного возраста.
Что такое цервицит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Батаршиной О. И., гинеколога со стажем в 18 лет.
Над статьей доктора Батаршиной О. И. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Цервицит — это воспалительное заболевание шейки матки, которое развивается под влиянием различных агентов (как инфекционных, так и неинфекционных) [2] .
Распространённость цервицита у женщин достигает 10-45 %. Наиболее часто его вызывают возбудители, передаваемые половым путём, такие как гонокок, хламидия, трихомонада, вирус герпеса, бледная трепонема и др. [7] [8] [11] . Также причиной возникновения цервицита являются различные заболевания, аллергические реакции на противозачаточные спермициды, латекс в составе презервативов или продукты женской гигиены, такие как мыла, гели для душа или дезодоранты.
Длительный и вялотекущий дисбиоз влагалища (бактериальный вагиноз) также рассматривается как одна из возможных причин цервицита, поскольку на фоне изменения уровня кислотности влагалища меняется и соотношение видов влагалищной микрофлоры.
В зоне риска по возникновению цервицита находятся женщины, которые:
Также доказано, что фоном для развития воспаления шейки матки и его хронизации является местный иммунодефицит, связанный с нарушением защитной функции слизистой оболочки.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы цервицита
Возможно как симптомное, так и бессимптомное течение заболевания [31] .
При бессимптомном процессе диагноз "цервицит" может быть поставлен:
- при неудовлетворительных результатах мазков — повышенном уровне лейкоцитов (клеток крови, отвечающих за иммунный ответ на внедрение инфекционных агентов);
- на основан ии визуального осмотра шейки матки врачом-гинекологом — покраснения и отёка шейки матки.
При симптомном течении заболевания женщину могут беспокоить:
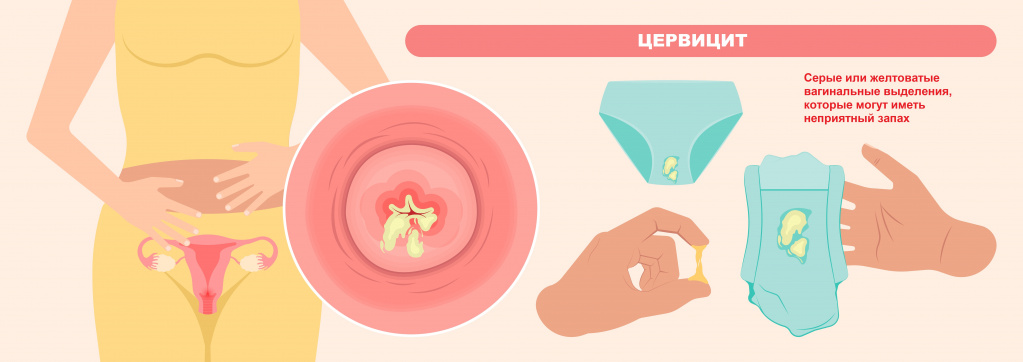
- сероватые или бледно-жёлтые выделения из влагалища;
- аномальные кровянистые выделения во время или после полового контакта, а также в перерывах между менструациями [31] ;
- боль во время секса;
- затруднённое, болезненное или частое мочеиспускание;
- тазовая боль или, в редких случаях, лихорадка.
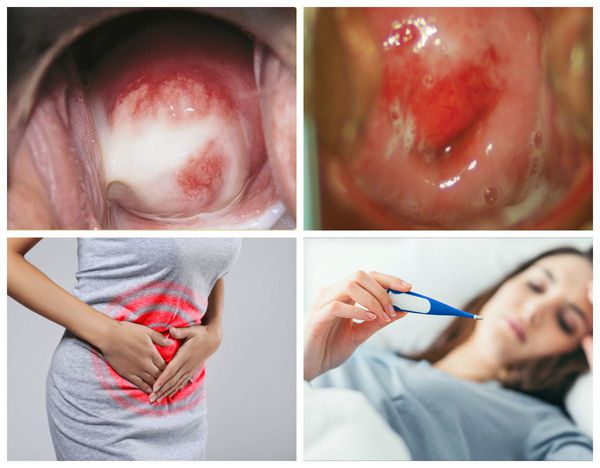
Патогенез цервицита
Когда речь идет о патогенезе цервицита, прежде всего необходимо обозначить понятия, о которых пойдёт речь.
Шейка матки представляет собой гладкомышечный орган длиной 2-3 см, образованный соединительной тканью. Основная функция данной части матки — барьерная. Она реализуется за счёт секрета (выделений) слизистой , которая препятствует попаданию патогенных возбудителей в матку, маточные трубы и малый таз. В состав секрета входят как иммуноглобулины всех классов ( IgG, IgM, IgA и др. ), так и вещества, обладающие высокой расщепляющей и бактерицидной активностью.
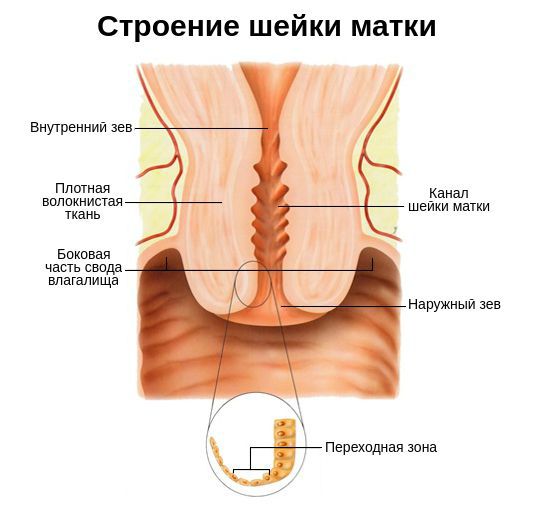
Также шейку матки защищает микрофлора влагалища . Она состоит из анаэробных и аэробных бактерий, причём первых в десять раз больше, чем вторых. Такое соотношение создаёт определённый уровень кислотности слизистой, который не позволяет патогенным микроорганизмам внедряться в полость матки [8] .
Циклическое воздействие половых гормонов на женский организм позволяет сохранять микрофлору влагалища в норме, тем самым защищать шейку матки:
- в первой фазе менструального цикла под воздействием эстрогенов синтезируется гликоген, стимулируется выработка слизистого секрета, выполняющего барьерную функцию [4][17][27] ;
- во второй фазе цикла под воздействием прогестерона происходит подкисление среды влагалища и размножение лактобактерий.
При снижении барьерных свойств микрофлоры влагалища и слизистой шейки матки в организм женщины проникают различные патогенные возбудители, которые приводят к развитию цервицита. Их активному проникновению и распространению в полости малого таза способствуют сперматозоиды в качестве клеток-переносчиков инфекционных агентов, а также трихомонады и установка внутриматочной спирали на фоне воспалительного процесса.
Острый цервицит
Чаще возникает при поражении шейки матки специфическими возбудителями (например, гонококком), а также после искусственного прерывания беременности, в осложнённом послеродовом периоде (возбудителями чаще становятся стафилококковая и стрептококковая инфекции) и при вирусном поражении шейки матки. На ранней стадии заболевания возникают:
- полнокровие сосудов;
- повышение уровня лейкоцитов (лейкоцитарная инфильтрация);
- просачивание крови сквозь стенки сосудов в зону воспаления (экссудация);
- дистрофические изменения с вакуолизацией цитоплазмы и ядер клеток.
В результате дистрофических изменений клеток на поверхности слизистой оболочки шейки матки появляется гнойный и серозно-гнойный экссудат — сероватые или бледно-жёлтые выделения.
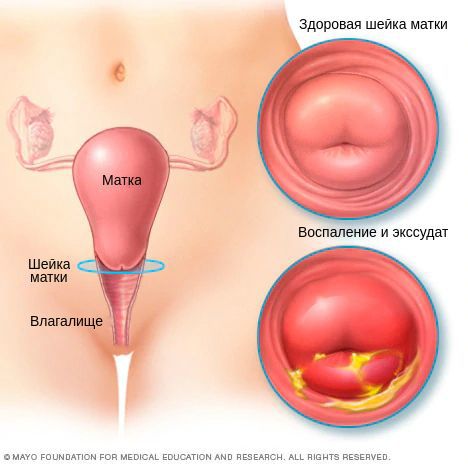
Хронический цервицит
При проникновении возбудителей в межклеточное пространство крипт шейки матки (небольших трубчатых углублений), труднодоступных для лечения, возникает хронический цервицит. Причиной хронизации заболевания нередко является поражение шейки матки хламидийной инфекцией. В 24-40 % случаев хронический цервицит возникает на фоне длительного и вялотекущего бактериального вагиноза. При осмотре гинекологом шейка матки выглядит покрасневшей, отёчной, легко травмируется. Микроскопически наблюдается инфильтрация подэпителиальной ткани лимфоцитами, плазмоцитами, полнокровие сосудов. Наряду с дистрофическими процессами в ткани преобладают процессы непрямого деления клеток, разрастания ткани и замещения одного вида клеток другим. Часто при хроническом цервиците нарушаются процессы ороговения клеток, что проявляется уплотнением тканей и изменением процесса гликогенизации клеток [6] [11] .
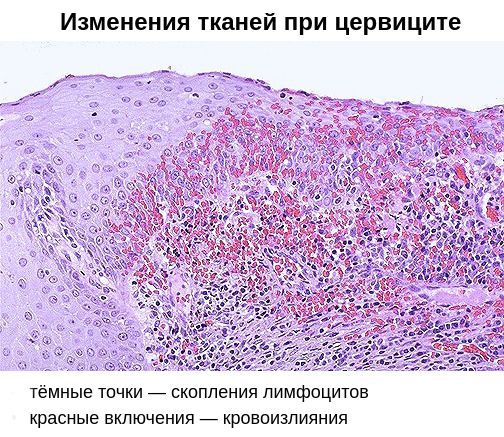
Помимо специфического возбудителя, немалую роль в возникновении хронического цервицита играет вторичный иммунодефицит. Он заключается в неполноценности клеточного и гуморального иммунитета. На клеточном уровне снижается количество Т- и В-лимфоцитов, а также нарушается фагоцитарная активности клеток, позволяющая им поглощать и переваривать патогенные микроорганизмы. В результате возбудители остаются в организме, снижается содержание антител IgG и IgM, увеличивается выработка антител IgA, что ведёт к изменению качества цервикальной слизи.
Послеродовой цервицит
Отдельно такую форму не выделяют, цервицит после родов ничем не отличается от обычного. Разница может быть лишь в лечении: не все антибиотики можно принимать при грудном вскармливании.
Классификация и стадии развития цервицита
Классификация цервицита зависит от типа возбудителей, локализации и давности патологических процессов. Так, в зависимости от типа возбудителя цервициты подразделяют на инфекционные и неинфекционные. Инфекционные цервициты бывают:
- гонококковыми;
- хламидийными;
- трихомонадными;
- кандидозными;
- вирусными.
Неинфекционные цервициты рассматриваются и классифицируется в зависимости от причины, вызвавшей воспаление. Они бывают аллергическими, атрофическими (сенильными) и др. [8] .
Кроме того, по локализации цервицит подразделяют на:
- экзоцервицит — протекает преимущественно на поверхности шейки матки;
- эндоцервицит — в основном затрагивает эпителий канала шейки матки (цервикальный канал).
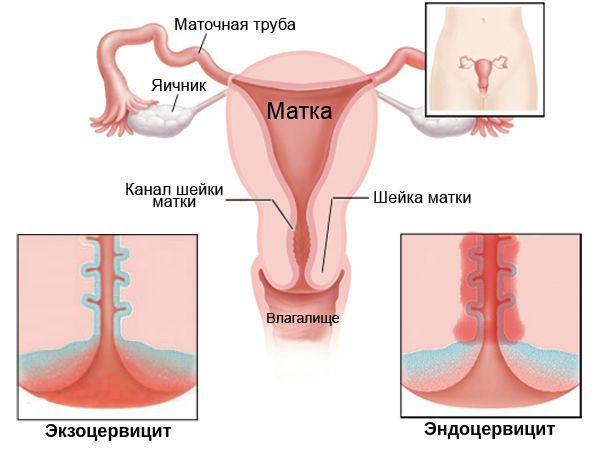
По длительности протекания процесса цервицит может быть:
- острым — процесс воспаления длится не более шести недель;
- хроническим — болезнь протекает с периодическими ремиссиями и обострениями.
Осложнения цервицита
Выявление причины цервицита имеет важное значение, поскольку при наличии инфекционного агента возбудитель способен распространяться за пределы шейк и матки и вызывать эндометрит , а также воспаление в теле матки, маточных трубах и малом тазе. В ряде случаев это приводит к бесплодию или препятствует вынашиванию плода [25] [27] .
Цервицит и беременность
Если беременность возникла на фоне цервицита, возбудитель заболевания может привести к преждевременному прерыванию беременности в связи с проникновением инфекции в водную оболочку, обращённую к плоду, затем в хорион (плаценту), околоплодные воды и сам плод.
При инфицировании ребёнка на ранних сроках беременности могут сформироваться врождённые пороки развития, возникает риск первичной плацентарной недостаточности и внутриутробной гибели плода. При позднем инфицировании наблюдаются следующие осложнения беременности:
- внутриутробная задержка развития плода;
- вторичная плацентарная недостаточность (часто на фоне плацентита — воспаления плаценты);
- локальные и генерализованные (распространённые) инфекционные поражения плода.
Генерализованные формы внутриутробной инфекции чаще развиваются в первом триместре беременности, так как плод ещё не может препятствовать распространению воспалительного процесса. В третьем триместре воспалительные изменения вызывают сужение или обтурацию (закрытие просвета) каналов и отверстий, что ведёт к аномальному развитию уже сформировавшегося органа — псевдоуродствам ( гидроцефалии , гидронефрозу и др.) [29] .
Длительное воспаление шейки матки становится фоном для развития злокачественных процессов . Это связано с нарушением регенерации слизистой оболочки шейки матки, которое наблюдается при хроническом цервиците. Наиболее значимыми факторами, влияющими на регенерацию, являются вирусы и хламидии [10] . Учёные доказали, что формирование рака шейки матки происходит только на фоне сохранившейся в криптах вирусной инфекции, которая активируется более чем через год после первичного обнаружения возбудителя [30] .
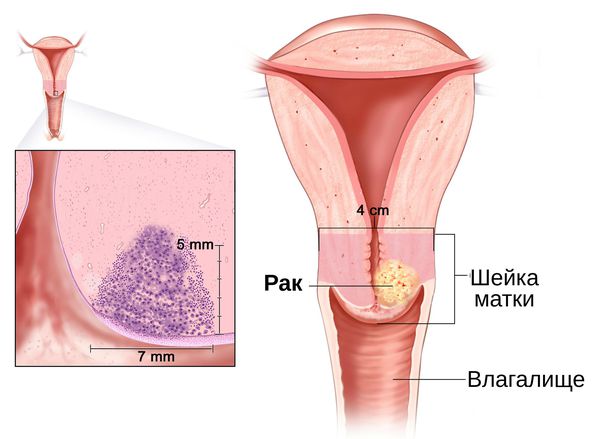
Диагностика цервицита
Диагностическими критериями цервицита при осмотре в зеркалах являются:
- покраснение слизистой, отёк;
- обильные выделения грязно-серого или зеленоватого цвета;
- творожистое отделяемое (при грибковом поражении шейки матки и влагалища).
При микроскопическом исследовании наблюдается увеличение количества лейкоцитов, также можно обнаружить возбудителей трихомониаза и гонореи.
Однозначными признаками цервицита при вульвоцервикоскопии служат:
- фолликулярный кольпит, "лунный ландшафт" — для хламидиоза;
- очаговый кольпит — для трихомониаза;
- диффузный кольпит — для неспецифической бактериальной инфекции;
- симптом "манной крупы" — для герпетической инфекции [17] .
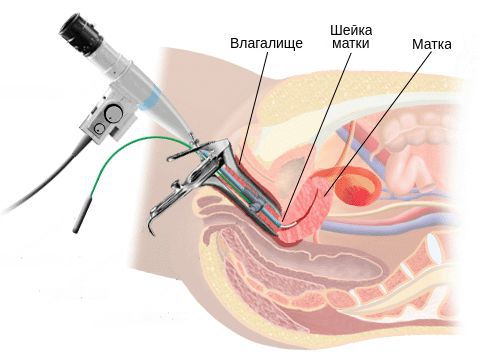
Бактериологическое исследование с поверхности шейки матки и заднего свода влагалища позволяет оценить не только соотношение лактофлоры, создающей нормальную кислотность влагалища, но и выявить рост условно-патогенных возбудител ей, таких как кишечные палочки, стрептококки, стафилококки, анаэробные кокки и др. Причём клинически значимым является рост микроорганизмов в колич естве более чем 10 4 КОЕ/мл.
ПЦР-диагностика позволяет обнаружить специфических возбудителей, вызвавших воспалительный процесс, таких как микоплаз мы, уреаплазмы, гарднереллы, хламидии, вирус герпеса и др. [31] . Для этого исследования врач-гинеколог должен взять мазок из шейки матки.
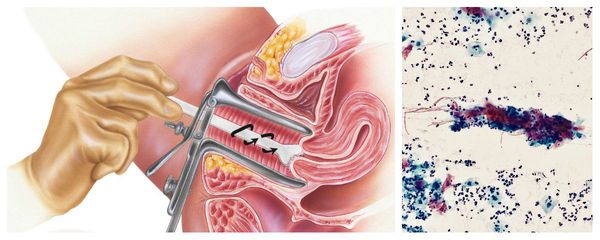
Цитологическое исследование клеточного материала позволяет оценить структуру клеток, характер и уровень их повреждения, а также эффективность лечения в динамике. При длительно текущем воспалении шейки матки в цитограмме преобладают гистиоциты, плазмациты, фибробласты и лимфоидные элементы. При продуктивном воспалении (защитной реакции организма) преобладают клеточные инфильтраты — макрофагальные, г игантоклеточные, плазмоклеточные, лимфоцитарно-моноцитарные. В 40 % случаев цитологическая диагностика позволяет выявить возбудителя заболевания (хламидии, кандиды, трихомонады, цитомегаловирус), более чем в 50 % случаев диагностируется папилломавирус и вирус простого герпеса.
При ультразвуковом исследовании признаками эндоцервицита являются увеличение толщины М-эхо шейки матки более 4 мм и реактивный отёк подэпителиальных о тделов УЗИ. рекомендуется выполнять на 5-7 день менструального цикла.
Следует помнить, что обследование гинекологом и взятие мазков проводятся перед началом менструации или через несколько дней после её окончания: оптимальный срок — пятый день, когда нет мажущих кровянистых выделений. Накануне и в день процедуры не следует использовать вагинальные свечи, тампоны, мази, средства интимной гигиены, поскольку это может стать причиной получения недостоверных данных. Кроме того, необходимо отказаться от спринцевания и воздержаться от половых контактов в течение одного-двух дней до сдачи анализа.
Лечение цервицита
Препараты для лечения цервицита
Определяющим звеном при выборе тактики лечения является природа возбудителя цервицита: вирусные воспаления шейки матки предполагают использование противовирусных препаратов, бактериальные воспаления — приём антибактериальных средств. При этом важно учитывать чувствительность выявленных инфекционных агентов к антибиотикам [1] [2] [3] .
Главной проблемой лечения цервицита шейки матки являются наличие нескольких возбудителей (микст-инфекции) и устойчивость возбудителей к антибактериальным препаратам. В таких случаях необходимо прибегнуть к приёму комбинации антибиотиков. Конкретные препараты назначает врач.
Иногда антибиотикотерапия сопровождается назначением фитопрепаратов, биологически активных добавок. Также рекомендуются общеукрепляющие физические нагрузки, нормализация режима труда и отдыха [9] [24] .
Помимо лечения пациентки параллельно в обязательном порядке проводится лечение её полового партнёра. Во время терапии необходимо пользоваться барьерной контрацепцией.
Нормали зация микробиоценоза влагалища с помощью пробиотиков [15] в сочетании с иммунокоррекцией (с учётом данных иммунограммы) [5] [16] [19] также целесообразны, поскольку изменённый уровень кислотности среды и возникающий дефицит иммунных факторов способствуют частым рецидивам воспалительного процесса [40] [43] [44] .
Физиотерапия
Кроме того, в ряде случаев назначается физиолечение:
- ДМВ-терапия — лечение дециметровыми волнами частотой от 300 МГц до 3 ГГц, проводится каждый день, предполагает 10-15 процедур продолжительностью 10 минут;
- магнитотерапия — воздействие магнитного поля низкой или высокой частоты, проводится каждый день, предполагает 10-20 процедур продолжительностью 10-20 минут;
- диадинамотерапия — лечение высокочастотным электрическим током, проводится каждый день до появления ощущения болезненной вибрации, предполагает 12-15 процедур;
- СМТ-терапия — лечение низкочастотным электрическим током, проводится каждый день, предполагает 12-15 процедур;
- электрофорез с солями магния — воздействует на область малого таза, проводится каждый день, предполагает 10-15 процедур продолжительностью 20 минут;
- дарсонвализация и лазеротерапия с использованием влагалищных датчиков — проводятся каждый день, предполагает 10-12 процедур [32] .
Деструктивные методы лечения цервицита
Цервицит — это воспалительный процесс, поэтому его лечат медикаментозно. Физические или химические методы применяются при атипии в клетках, покрывающих шейку матки или выстилающих цервикальный канал. Прижигание кислотами, жидким азотом, лазерная вапоризация, аргоноплазменная абляция, электрохирургическая эксцизия для лечения цервицита не используются .
Прогноз. Профилактика
Прогноз заболевания при своевременно начатом лечении благоприятный. При бессимптомном цервиците и отсутствии инфекций, передаваемых половым путём, у пациенток остаётся риск появления выраженных клинических признаков заболевания [30] .
Помимо основного лечения назначаются консультации других специалистов для коррекции различных нарушений (нейроэндокринных, гормональных, иммунных), выявления соматических заболеваний и факторов риска. Это позволит предотвратить повторное развитие цервицита [28] .
С целью профилактики воспаления шейки матки рекомендуется:
- один раз в шесть месяцев посещать гинеколога;
- использовать барьерные средства контрацепции;
- не допускать хронизации заболеваний мочеполовой системы.
Что такое эрозия шейки матки? Причины возникновения, диагностику и методы лечения разберем в статье доктора Лубнин Д. М., гинеколога со стажем в 22 года.
Над статьей доктора Лубнин Д. М. работали литературный редактор Елена Бережная , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
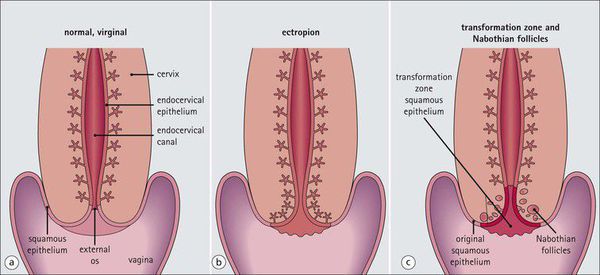
Эрозия шейки матки не является заболеванием. Это физиологическое явление, при котором цилиндрический эпителий, выстилающий канал шейки матки, выходит за пределы канала и располагается снаружи шейки. Шейка матки является неотъемлемой частью матки — входом в ее полость, по форме она напоминает узкое горлышко у фляжки. Часть шейки расположена во влагалище, ее покрывает многослойный плоский неороговевающий эпителий, по сути, кожа, только без плотного наружного слоя. На стыке канала шейки он встречается с сочным цилиндрическим эпителием, имеющим железы для производства слизи. Это зона трансформации. Когда эта зона смещается наружу, цилиндрический эпителий виден на поверхности шейки матки в виде ярко-красного пятна, окружающего вход в шейку. Подобный вид придает эрозии кислая среда влагалища, оказывающая раздражающее действие на нежный цилиндрический эпителий.
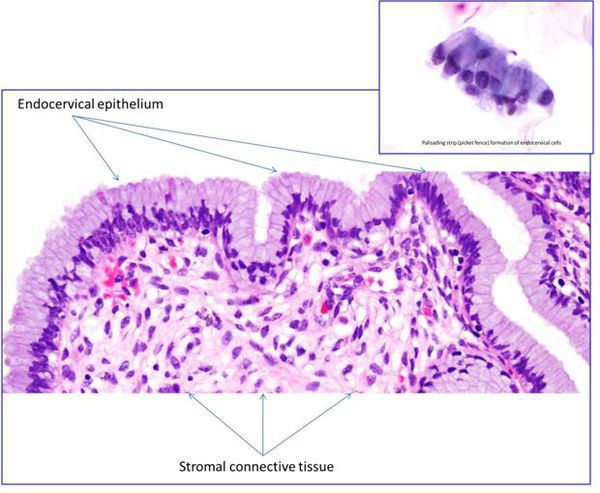
Что такое эктопия и эктропион
Термин "эктопия" заменил устаревший термин "эрозия", однако последний иногда ещё используется врачами.
Эктропион — это осложнённая форма эктопии шейки матки, выворот внутренней части шейки матки в полость влагалища
Как возникает эрозия шейки матки
Причины появления эрозии шейки матки неизвестны. На Западе она считается нормальным физиологическим явлением, не требующим вмешательства, в то время как в Китае эрозия шейки матки признана разновидностью хронического цервицита и часто подлежит лечению. [1] Считается, что раннее начало половой жизни (до 16-17 лет) также провоцирует ее появление, так как шейка матки еще незрелая в этом возрасте, и зона трансформации в норме может выступать за пределы канала шейки матки, что приводит к ее травматизации во время полового акта.
Эрозия шейки матки выявляется у 80 % сексуально активных молодых женщин, а ее распространенность снижается между 30-40 годами. Поскольку причины эрозии шейки матки до сих пор не совсем понятны, существует предположение о том, что она может быть связана с гормональными колебаниями. В пользу этой версии свидетельствует тот факт, что эрозия наиболее часто встречается у девочек-подростков и беременных женщин. [2]
Ранее считалось, что эрозия значительно более распространена у женщин, принимающих оральные контрацептивы, чем у тех, кто использует барьерные методы контрацепции. [3] Ряд современных исследователей связывают возникновение эрозии шейки матки с использованием не только оральных контрацептивов, но и внутриматочных, так как считается, что те склонны к травматизации шейки матки. Не исключается и инфекционная природа эрозии шейки матки, в частности, виновниками ее возникновения в ряде случаев называются Chlamydia trachomatis [4] , Neisseria gonorrhea [5] и вирус простого герпеса [6]
Чем опасна эрозия шейки матки
Эрозия (эктопия) шейки матки никакой опасности для организма женщины не несёт. Истинная эрозия шейки матки встречается редко, чаще всего это следствие травмы или воспаления на шейке, но может быть и следствием дисплазии шейки матки. Если истинная эрозия является следствием воспаления или травмы — она проходит в процессе лечения этих заболеваний самостоятельно. Если эрозия является проявлением дисплазии (чаще всего в довольно запущенных случаях), она иссекается при эксцизии или конизации шейки.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы эрозии шейки матки
Эрозия шейки матки проявляется в основном обильными слизистыми выделениями из половых путей, а также контактными кровянистыми выделениями, возникающими после полового акта.
Причиной появления выделений является избыточное образование слизи цилиндрическим эпителием. Контактные кровотечения возникают из-за травматизации поверхностных тонкостенных сосудов, которые могут располагаться на эрозированной поверхности шейки матки. Примерно у четверти женщин, которые отмечают жалобы на посткоитальное кровотечение, была диагностирована эрозия шейки матки. [7]
Что может чувствовать женщина
В подавляющем большинстве случаев эрозия шейки матки протекает безболезненно и бессимптомно.
Патогенез эрозии шейки матки
Эрозия шейки матки — чаще всего врожденное состояние. Во время созревания репродуктивной системы цилиндрический эпителий изначально расположен снаружи шейки и по мере созревания уходит в канал шейки матки. Вероятно, не всегда этот процесс завершается до начала половой жизни, которая может влиять на скорость его завершения. Наличие эрозии также связывают с приемом контрацептивов, с периодом беременности. Предполагается, что это связано с воздействием эстрогенов на шейку матки. Наличие воспалительного процесса в канале шейки матки также может поддерживать наличие эрозии, препятствуя ее исчезновению.
Классификация и стадии развития эрозии шейки матки
Виды эрозии:
- врожденная (эктопия, псевдоэрозия);
- истинная, возникающая как проявление заболевания шейки матки, являющаяся изолированным дефектом на шейке матки и имеющая отношение к более серьезным заболеваниям.
Эрозия шейки матки по данным кольпоскопии
Осложнения эрозии шейки матки
Цилиндрический эпителий за счет особенностей своего строения легче восприимчив к развитию в нем воспаления, которое вызывают условно патогенные микроорганизмы и инфекции, передающиеся половым путем. При этом развивается такое состояние как цервицит — воспаление канала шейки матки. Цервицит может быть причиной длительного существования эрозии.
Эрозия шейки матки сама по себе не имеет никакого значения в развитии дисплазии шейки матки и рака шейки матки. Эти опасные заболевания развиваются на шейке матки независимо от наличия эрозии.
В процессе самостоятельного заживления эрозии или после проведения ее деструкции многослойный плоский эпителий нарастает на цилиндрический, в результате перекрывается часть выводных протоков желез. В результате формируются кисты на шейке матки, которые еще называются “наботовы кисты”. Они бывают различного размера и совершенно не опасны, лечить их не надо.
Эрозия шейки матки при беременности
Эрозия шейки матки часто встречается у беременных женщин и является одной из основных причин появления кровянистых выделений во время беременности. Такое кровотечение возникает из небольших поверхностных сосудов эрозии и совершенно неопасно.
Диагностика эрозии шейки матки
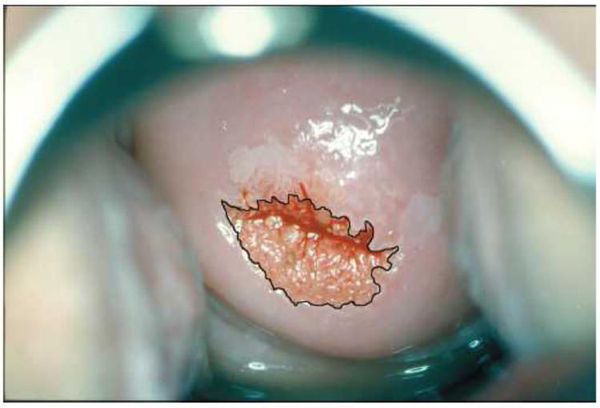
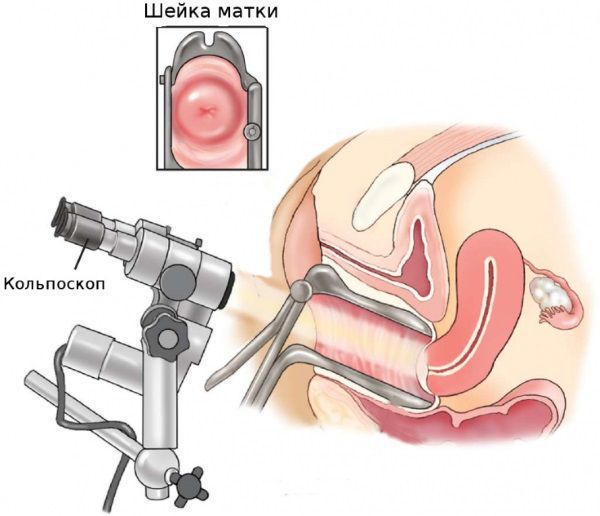
Эрозия шейки матки легко выявляется при ее осмотре на кресле с использованием зеркала, она выглядит как ярко-красное пятно различного размера вокруг входа в канал шейки матки. На следующем этапе проводится кольпоскопия — исследование шейки матки под микроскопом с применением окрасок.
Осмотр
В этом исследовании есть три этапа:
- просто осмотр шейки под микроскопом;
- осмотр после окраски уксусной кислотой;
- осмотр после окраски люголем.
Кольпоскопия
Это исследование совершенно безболезненное. Кольпоскопия позволяет выявить на шейке признаки, характерные для различных заболеваний, которые не видны при обычном осмотре.
Необходимые лабораторные исследования
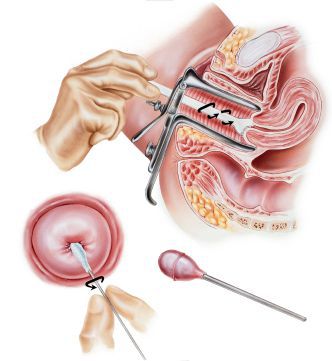
Третьим обязательным методом обследования является цитологический мазок с шейки матки, желательно выполнять так называемую “жидкостную цитологию”, такой вариант анализа является более информативным и точным. Цитологическое исследование позволяет не только подтвердить диагноз эрозия, но и исключить или выявить наличие атипических клеток, характерных для дисплазии шейки матки.
При отсутствии в результатах кольпоскопии и цитологического мазка патологических элементов, присущих дисплазии шейки матки, показаний для проведения биопсии шейки матки нет.
Лечение эрозии шейки матки
Нужно ли лечить эрозию
В подавляющем большинстве случаев показаний для лечения эрозии шейки матки нет, она сама исчезает со временем. Процесс ее заживления еще называют словом “эпителизация”, то есть при этом процессе на цилиндрический эпителий нарастает многослойный плоский, и граница между этими эпителиями отодвигается ко входу в канал шейки матки.
Лечение эрозии до беременности
Большая часть исследователей сходится во мнении, что эрозия в лечении не нуждается, если протекает бессимптомно и не доставляет женщине неудобств. [9] Хотя большинство современных методов лечения в значительной степени способствуют регрессии эрозии шейки матки, некоторые симптомы могут так и не исчезнуть после лечения. [10]
Последствия эрозии шейки матки. Почему нельзя запускать патологию
Поскольку наличие эрозии шейки матки может значительно повысить восприимчивость шеечного эпителия к инфекциям, среди которых хламидии, папиломавирус, цитомегаловирус и даже ВИЧ, понимание этиологических факторов, которые способствуют возникновению эрозии шейки матки, является важным направлением для исследований. [11]
В пользу необходимости лечения эрозии шейки матки говорит тот факт, что при наличии эрозии увеличивается секреция шеечной слизи, что может доставлять женщине значительные неудобства. Кроме того, в очень редких случаях некоторые связывают с эрозией шейки матки, помимо посткоительных кровотечений, болезненные ощущения в области малого таза. [8]
Радиоволновое лечение и лазерная вапоризация
Лечение эрозии шейки матки предполагает деструкцию цилиндрического эпителия на той части шейки матки, где он располагаться не должен. Оптимально выполнить прижигание эрозии шейки матки радиоволновым прибором (Фотек, Сургитрон) или лазером.
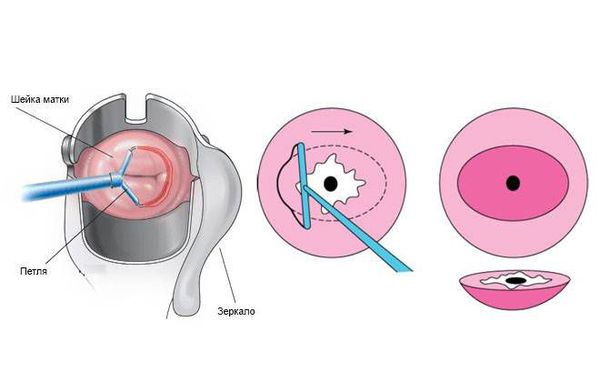
Описание метода прижигания эрозии шейки матки
Существует только два показания для лечения эрозии шейки матки: наличие большого количества обильных слизистых выделений из половых путей, а также появление контактных кровянистых выделений (после полового акта или в результате физической активности).
Прижигание эрозии радиоволновым прибором или лазером — это быстрая безболезненная амбулаторная процедура, которая занимает 10-15 минут. Если возникла необходимость прижечь эрозию, то бояться этого не нужно. Современные методы лечения не оказывают никакого отрицательного воздействия на шейку с точки зрения перспективы беременности и родов.
Химическая коагуляция
Химические методы (например, с помощью "Солковагина") трудоёмки и требуют нескольких посещений врача, в то время как радиоволна или лазер справляются с задачей за одну процедуру.
Диатермокоагуляция и криокоагуляция
Методы устарели и для лечения эрозии шейки матки больше не применяются.
Медикаментозное лечение
Медикаментозное лечение при эрозии шейки матки не проводят. Исключение — ситуация, когда причиной истинной эрозии является воспаление. В таком случае принимают препараты, необходимые для устранения основного заболевания, а эрозия в процессе лечения проходит самостоятельно.
В чем опасность несвоевременного прижигания эрозии
Никакой опасности для организма существование эктопии не создаёт. Наоборот, прижигание эктопии без показаний приводит к переводу переходной зоны шейки матки в канал, что не позволяет следить за изменениями эпителия в этой зоне.
Рекомендации после проведённого прижигания
После прижигания эктопии шейки матки рекомендуется воздержаться от половой жизни, активного спорта и посещения бани на 40 дней.
А возможна ли беременность после прижигания
Репродуктивная функция после прижигания эрозии не нарушается.
Лечение эрозии народными средствами
Народные методы лечения не проверяют в ходе клинических исследований, поэтому их безопасность и эффективность не доказаны.
Прогноз. Профилактика
Прогноз у эрозии шейки матки всегда благоприятный. Так как она чаще всего выявляется у женщин, рано начавших половую жизнь, профилактикой этого явления может быть только рекомендация воздержаться от столь раннего дебюта (речь идет о возрасте до 15-17 лет).
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Цервицит: причины появления, симптомы, диагностика и способы лечения.
Определение
Цервицит – воспалительный процесс инфекционной или неинфекционной природы, локализованный в цилиндрическом и/или многослойном плоском эпителии шейки матки. Распространенность цервицита варьирует в пределах от 30 до 45%.
Причины появления цервицита
Острый цервицит, как правило, развивается на фоне таких заболеваний, как трихомониаз, хламидийная, микоплазменная, гонококковая инфекции, а также вирус простого герпеса (ВПГ), цитомегаловирус (ЦМВ), вирус папилломы человека (ВПЧ).
Хронические цервициты могут быть обусловлены недиагностированными инфекциями, передающимися половым путем (ИППП), физическим и химическим воздействием, травматизацией шейки матки во время родов, абортов, диагностических выскабливаний полости матки и цервикального канала, а также различными иммунными механизмами.
Хронический цервицит обычно связан с течением хронического аэробного вагинита (АВ) – воспаления слизистой оболочки влагалища вследствие нарушения микробиоценоза влагалища, в результате воздействия факультативно-анаэробных условно-патогенных бактерий.
Неинфекционной причиной хронического цервицита может быть лучевая терапия, системные воспалительные заболевания, например, синдром Бехчета (хроническое системное воспаление сосудов с множественным поражением органов) или красный плоский лишай и др.
Таким, образом, выделяют основные факторы риска, на фоне которых может развиться цервицит:
- травмы шейки матки при родах, абортах, выскабливаниях;
- заболевания других отделов половой системы (кольпит, эндометрит, сальпингоофорит и т.д.);
- беспорядочные половые связи.
- По этиологии цервицит бывает инфекционным и неинфекционным.
- По происхождению возбудителя:
- инфекции, передающиеся половым путем,
- неспецифические инфекции,
- ятрогенные инфекции (связанные с различными врачебными манипуляциями).
- бактериальный,
- вирусный,
- протозойный,
- грибковый.
Воспаление шейки матки протекает бессимптомно примерно в 50% случаев. Основными клиническими проявлениями цервицита становятся гнойные, слизисто-гнойные или слизистые выделения, межменструальные или посткоитальные (возникающие после полового акта) кровотечения, ощущение дискомфорта в гениталиях, связанные с половым актом, зуд, жжение, нарушение мочеиспускания.
![Симптомы цервицита.jpg]()
На фоне вируса простого герпеса цервицит характеризуется язвенными поражениями, везикулярными высыпаниями на коже и слизистых, а также может сопровождаться повышением температуры тела, головной болью, увеличением паховых лимфатических узлов, болезненным, учащенным мочеиспусканием.
Диагностика цервицита
С целью выявления факторов риска развития цервицита, а также других воспалительных заболеваний шейки матки необходим тщательный сбор жалоб и анамнеза.
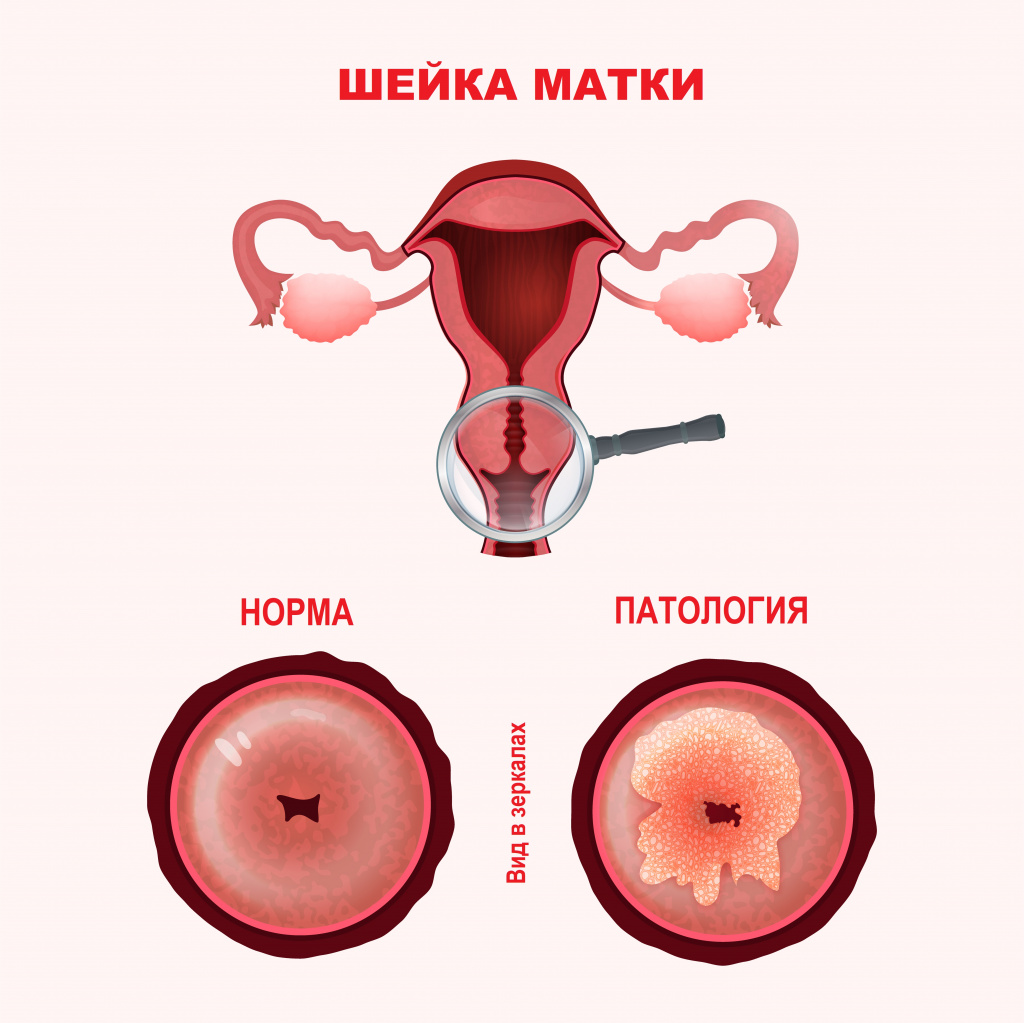
Физикальное обследование включает визуальный осмотр наружных половых органов, влагалища и шейки матки в зеркалах (оценивается состояние слизистой оболочки цервикального канала, наличие и характер выделений, наличие эрозий), бимануальное влагалищное исследование (оцениваются размеры, консистенция и подвижность матки и придатков, болезненность при пальпации и тракциях (потягиваниях)).
![Шейка матки.jpg]()
Лабораторная диагностика цервицита направлена в первую очередь на исключение ИППП:
-
обследование на наличие возбудителей ИППП (Chlamydia trachomatis, Neisseria gonorrhoeae, Trichomonas vaginalis, Mycopasma genitalium);
Читайте также: