Каким путем передаются гепатиты в с и вич-инфекция
Обновлено: 24.04.2024
ВИЧ-инфекция и вирусные гепатиты В и С представляют собой социальную и медицинскую проблему, так как нередко приводят к стойкой утрате трудоспособности, требуют продолжительного лечения и всегда несут угрозу для жизни.
Вирус иммунодефицита (ВИЧ) - вирусная болезнь иммунной системы, при которой иммунная система не может распознать возбудителей болезней, в частности, бактерий, вирусов, грибков, простейших и болезни, которые в норме не являются опасными для человека, оказываются смертельными для него.
Вирусные гепатиты В и С – группа инфекционных заболеваний, характеризующиеся преимущественно поражением печени и проявляющиеся желтухой, увеличением печени в объемах и ее болезненностью, головной болью, высокой температурой, тошнотой и рвотой. Необходимо знать, что от вирусного гепатита С избавиться практически невозможно, а все меры лечения сводятся к снятию симптомов и затормаживанию размножения вируса.
Существуют 3 основных пути передачи ВИЧ-инфекции и вирусных гепатитов В и С:
- Контактный (половой);
- Вертикальный (от матери к плоду при беременности, родах и во время кормления грудью);
- Парентеральный (при проведении иньекций и при переливании инфицированной крови), а также через поврежденные слизистые оболочки и кожные покровы.
Для заражения ВИЧ-инфекцией и вирусными гепатитами В и С достаточно введение минимального количества крови, которая содержит вирус. Это возможно при проведении различных процедур (проколы мочки уха, маникюр, педикюр, бритье, нанесение татуировок и пирсинга) при использовании загрязненных биологической жидкостью и не качественно обработанных инструментов. Заражение в семейном окружении может произойти также через общие для нескольких членов семьи предметы личной гигиены - зубные щетки, маникюрные и бритвенные приборы, которые могут иметь контакт с кровью.
Меры профилактики ВИЧ-инфекции и вирусных гепатитов В и С:
- использованием преимущественно одноразового инструментария, в т.ч. шприцев в медицинских учреждениях;
- качественная обработка (дезинфекция) после каждого пациента многоразового инструментария;
- обязательное обследование доноров на ВИЧ-инфекцию и вирусные гепатиты В и С при каждой процедуре сдачи крови;
- прокалывание ушей, нанесение татуировок, пирсингов, эпиляций необходимо проводить только в специализированных учреждениях;
- в бытовых условиях нельзя пользоваться совместно с другими людьми предметами личной гигиены (зубные щетки, ножницы, маникюрные и бритвенные приборы и др.);
- с целью предупреждения полового пути заражения необходимо пользоваться механическими мерами контрацепции.
- профилактика наркомании, предупреждение населения об опасности употребления и о трагических последствиях, вследствие употребления наркотиков.
Ведущую роль в профилактике вирусного гепатита В играет вакцинопрофилактика.
Согласно Национального календаря профилактических прививок Российской Федерации и календаря профилактических прививок по эпидемиологическим показаниям утвержденного Приказом Министерства Здравоохранения Российской Федерации от 21 марта 2014 г. №125н иммунизации подлежат новорожденные (трехкратно), а также дети от 1 года до 18 лет и взрослые от 18 до 55 лет, ранее не привитые (трехкратно).
Только при соблюдении основных мер профилактики ВИЧ-инфекции и гепатита возможно предупреждение данных заболеваний.
Если была ситуация, в которой вы могли заразиться, то обязательно обратитесь за помощью в лечебное учреждение и пройдите лабораторное обследование как можно раньше.

Некоторые виды вирусных гепатитов проходят бесследно, а другие — вызывают цирроз и даже рак печени. Современные методы диагностики и лечения позволяют вовремя выявить гепатиты и в большинстве случаев — вылечиться.
Вирусный гепатит: общие сведения
Под гепатитом понимают острые или хронические воспалительные заболевания печени. Если гепатит вызван вирусом, то его называют вирусным. Существует целая группа вирусов гепатита, каждый из которых отличается как по путям передачи, так и по степени опасности для печени и организма в целом.

Ежегодно от вирусных гепатитов умирает около 1,5 миллионов человек во всем мире (больше всего в странах Юго-Восточной Азии²). В подавляющем большинстве случаев смерть наступает от вирусных гепатитов С и В. Последний до сих пор считается неизлечимым.
Инфицирование вирусом гепатита не всегда приводит к болезни
Например, у вас могут быть антитела к вирусу (что указывает на то, что вы с ним контактировали), но не быть самой болезни. Это говорит о том, что иммунная система справилась с вирусной нагрузкой и это предотвратило воспаление тканей печени. Если же иммунитет не справляется с вирусом (например, при большой вирусной нагрузке), то высока вероятность развития гепатита.
Симптомы вирусного гепатита
Признаки острого и хронического вирусного гепатита отличаются. Острые формы заболеваний развиваются в несколько фаз:
- Инкубационный период. Это время, когда больной не ощущает никаких симптомов. Вирус активно размножается в организме, а также выводится с калом и мочой. Поэтому в этот период больной (не подозревая этого) заразен. Для разных вирусов гепатита продолжительность инкубационного периода различна. Как правило, от нескольких дней до нескольких недель.
- Преджелтушный (или продромальный) период. На этой фазе заболевания могут возникать некоторые неспецифические симптомы (которые пока не позволяют заподозрить гепатит). Это недомогание, тошнота, потеря аппетита, повышенная температура тела. Единственный симптом, который может указать на возможные проблемы с печенью в этот период, это дискомфорт или боль в правом подреберье. У некоторых больных возникает резкое отвращение к сигаретам (это относится к курильщикам).
- Желтушная фаза. Примерно через 4-10 суток нарушение обмена билирубина становятся явными. Кожа и/или склеры глаз приобретают желтый оттенок. Моча темнеет, а кал обесцвечивается. При этом некоторые общие симптомы на желтушной фазе отступают, и пациент может себя чувствовать лучше. Застой желчи в печени приводит к увеличению ее размеров. При пальпации печень болит.
- Восстановительный период. Примерно через 2-4 недели симптомы желтухи исчезают. У больного восстанавливается аппетит. Как правило, острый вирусный гепатит проходит спустя 4-8 недель с момента появления первых симптомов. На этом может все и закончиться (как, например, с гепатитом А или Е), либо болезнь перейдет в хроническую стадию.
Острый вирусный гепатит — это фаза, когда организм активно борется с инфекционным агентом, пытаясь полностью устранить его. Период может длиться до 6-месяцев, после чего болезнь переходит в хроническую стадию. Чаще всего это происходит при вирусных гепатитах С и В.
При хроническом гепатите выраженность симптомов существенно снижается вплоть до бессимптомного течения. К возможным проявлениям хронических форм вирусного гепатита относятся:
- повышенная усталость;
- неприятные ощущения (иногда боль) в правом подреберье;
- субфебрильная температура (иногда);
- периодическая незначительная желтушность кожных покровов и/или склер;
- потеря аппетита;
- боли в мышцах;
- кровоточивость десен;
- скопление жидкости в брюшной полости (асцит);
- другие симптомы.
Виды и пути передачи
В настоящее время известно несколько разновидностей вирусов гепатита. Рассмотрим самые распространенные из них.
Вирус гепатита А
Этот вирус вызывает острый вирусный гепатит А, который также известен, как болезнь Боткина. Чаще всего вирус гепатита А попадает в организм с грязными руками, зараженной пищей, водой или предметами обихода, которые содержат вирусные частицы.
Источниками инфекции являются больные с безжелтушными формами болезни. Инкубационный период для вирусного гепатита А составляет от 7 до 50 дней. Все это время вирус может выделяться с калом и мочой больного.

Рисунок 2. Как передается вирус гепатита А. Источники: CDC, New York State Department of Health, Minnesota Department of Health, ВОЗ
Вирус гепатита В
Вирус гепатита В вызывает острые и хронические воспаления печени. Примерно у 20% больных, перенесших гепатит В, развивается хронический гепатит. Отметим, что носитель этого вируса не всегда болеет гепатитом, но способен заражать других людей.

Гепатит В НЕ ПЕРЕДАЕТСЯ при кашле, чихании, поцелуях, объятиях, через общую посуду, воду, продукты питания, укусы насекомых.
Основные пути передачи вируса гепатита В:
- через кровь — при переливании, использовании нестерильных косметологических или хирургических инструментов (например, в стоматологии), а также инструментов в салонах татуажа;
- при незащищенных половых контактах;
- во время беременности или родов — от матери к ребенку.
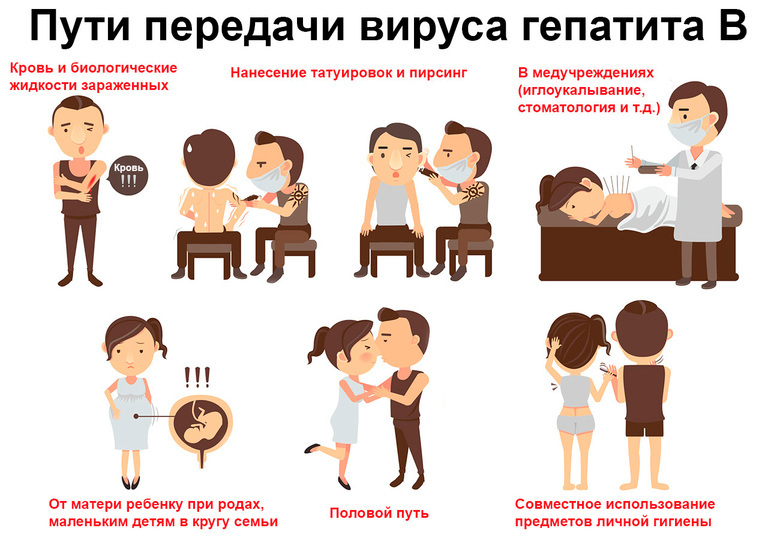
Рисунок 3. Пути передачи вируса гепатита В. Изображение: ann131313 / Depositphotos
Вирус гепатита С
Примерно в 15-20% случаев вирусный гепатит С проходит самостоятельно. Иммунная система с ним справляется. У 80-85% людей болезнь переходит в хроническую стадию. В подавляющем большинстве случаев это почти бессимптомное течение на протяжении нескольких лет (иногда десятков лет). В этом самая большая опасность вируса гепатита С, поскольку нередко пациенты обращаются к врачу с уже серьезными последствиями — циррозом и раком печени.

Гепатит С НЕ ПЕРЕДАЕТСЯ через рукопожатия, поцелуи, кашель, чихание, общую посуду, грудное вскармливание (если у младенца нет ранки или трещины в ротовой полости).
Основными путями передачи для вируса гепатита С являются:
- переливание инфицированной крови или ее компонентов;
- непосредственный контакт с инфицированной кровью (в том числе, и при хирургических операциях, косметологических процедурах, пирсинге и татуаже);
- инъекции наркотиков при использовании общих шприцев (наркоманы — основная уязвимая группа людей);
- незащищенные половые контакты (вероятность передачи — до 3%);
- передача вируса от матери к ребенку во время беременности и родов (вероятность передачи — до 10%).

Рисунок 4. Как передается вирус гепатита С. Источник: МедПортал
Вирус гепатита дельта (D)
Уникальной особенностью вируса гепатита D является тот факт, что им инфицируются только при наличии гепатита В. При этом заражение может происходить одновременно (коинфекция), либо вирус гепатита D со временем накладывается уже на имеющийся хронический гепатит В.
Пути передачи для вируса гепатита D такие же, как и для гепатита В и С. Опасность гепатита D в том, что при инфицировании двумя вирусами гепатита существенно увеличивается вероятность развития цирроза и рака печени.
Вирус гепатита Е
Вирус гепатита Е, подобно гепатиту А, вызывает острое воспаление печени. Инфекционный агент передается как через зараженную пищу и воду, так и через кровь. Чаще всего инфицирование происходит вследствие употребления зараженной воды (куда могли попасть кал и/или моча больного).
Другие вирусы гепатита
К ним относятся вирус гепатита F, который передается только при переливании крови; вирус гепатита G, передающийся при половых контактах и через кровь, а также другие, пока еще малоизученные виды.
Гепатиты, вызванные другими вирусами
Клетки печени поражаются не только при инфицировании вирусами гепатита. Это может быть вирус желтой лихорадки, герпеса, цитомегаловирус и другие. Существуют даже такие понятия, как герпетический и цитомегаловирусный гепатиты.
Лечение вирусного гепатита
Лечение вирусных гепатитов зависит как от типа вируса, так и течения заболевания. Коротко рассмотрим основные принципы терапии при тех или иных вирусных гепатитах.
Гепатит А
Гепатит А (болезнь Боткина) всегда протекает в острой форме и никогда не переходит в хроническую. В большинстве случаев больному не требуется специального лечения, поскольку организм с инфекцией справляется самостоятельно.
Прогнозы при гепатите А благоприятные. Функции печени восстанавливаются полностью. При этом несколько месяцев рекомендуется придерживаться диеты №5 по Певзнеру.
Гепатит В
Как и в случае с гепатитом А, острые формы гепатита В, как правило, не требуют специального лечения³. Ситуация существенно осложняется, если гепатит В переходит в хроническую форму. На сегодняшний день эффективного лечения хронического гепатита В не существует. Болезнь можно (и нужно) только контролировать при помощи противовирусных препаратов прямого действия и интерферонов. Такое лечение снижает риск развития таких осложнений гепатита, как цирроз и рак печени.
Гепатит С
До 2011 года хронический гепатит С во всем мире лечили рибавирином и интерферонами. Такое лечение занимает от 3-х месяцев до 1,5 лет, а его эффективность составляет около 70-75%.
С появлением противовирусных препаратов прямого действия схема лечения гепатита С изменилась. Сегодня в развитых странах мира лечение гепатита С проводят без интерферона, используя только противовирусные препараты прямого действия. К таким относятся софосбувир, даклатасвир, ледипасвир и другие.
В России лечение все еще проводят комбинацией интерферонов с рибавирином.
Гепатит D
Лечение гепатита D проводится по той же схеме, что и гепатита В.
Гепатит E
Тактика лечения при гепатите Е аналогична таковой при гепатите А. При этом следует учитывать, что гепатит Е намного чаще приводит к осложнениям. Поэтому при тяжелом течении гепатита Е рекомендуют применять рибавирин⁴. Вероятность осложнений особенно высока у беременных женщин, поэтому они обязательно подлежат госпитализации. Стоит учитывать, что рибавирин обладает тератогенным действием (отрицательно сказывается на состоянии плода). По этой причине беременным женщинам его не назначают.
Рисунок 5. Вирус гепатита, попадая в организм, поражает печень человека. Изображения: Freepik и PHIL CDC
Прогноз и профилактика
Прогноз при вирусных гепатитах благоприятный в случае своевременной диагностики и отсутствия тяжелых сопутствующих патологий. Гепатиты А и Е проходят самостоятельно в течение нескольких недель. Это справедливо и для большинства случаев острых форм гепатита В. В 15-20% гепатит В переходит в хроническую форму, что требует поддерживающей терапии во избежание развития цирроза и рака печени.
Чаще всего в хроническую форму переходит гепатит С, но сегодня существует эффективная схема лечения этой болезни, позволяющая добиться полной элиминации вируса. Главное здесь — вовремя диагностировать гепатит С, что совсем нелегко, учитывая длительное бессимптомное течение заболевания.
Что касается профилактики, то при вирусных гепатитах существуют как специфические, так и неспецифические профилактические меры. К первым относится вакцинация. Сегодня можно привиться против вируса гепатита А, В и Е. Против вируса гепатита С прививки пока не разработано.
Неспецифические меры профилактики различны для разных вариантов вируса:
- Для вирусов гепатита А и Е. Это, прежде всего, контроль за чистотой и безопасностью питьевой воды и пищи, а также соблюдение гигиены.
- Для вирусов гепатита В, С и D. К профилактическим мерам относятся соблюдение норм дезинфекции хирургических инструментов, проверка донорской крови, а также защищенные половые контакты.
Как вирусы гепатита разрушают печень
Рассмотрим, что происходит с печенью при инфицировании вирусом гепатита:
- Нарушение обмена билирубина. Билирубин — это продукт превращения гемоглобина. При поражении печеночных клеток (гепатоцитов) нарушаются некоторые этапы метаболизма билирубина. Он скапливается в моче (что приводит к ее потемнению), а в кишечник его поступает мало (из-за чего обесцвечивается кал). Из-за повышенного количества связанного билирубина в крови желтеет кожа и склеры глаз.
- Цитолитический синдром. Это нарушение целостности печеночных клеток, что приводит к выбрасыванию ферментов печени в кровь. Выраженность цитолитического синдрома при гепатитах можно оценить по концентрации печеночных ферментов в крови.
- Холестаз. Нарушение оттока желчи, которая накапливается во внутрипеченочных протоках. Это приводит к отеку печени, повышению уровня билирубина и желчных кислот в крови.
- Поражение тканей печени. Страдает паренхима печени, а также соединительные и сосудистые ткани. Клинически это выражено увеличением размеров печени.
- Дискинезия желчевыводящих путей. Нарушается моторика желчевыводящих путей, например, из-за изменения иннервации.
- Печеночная недостаточность. Развивается при массовой гибели клеток печени. Клинически такое состояние протекает тяжело, его сложно не заметить.
Диагностика вирусного гепатита
Выявить вирусную инфекцию при подозрении на вирусный гепатит можно при помощи серологических исследований, а также полимеразной цепной реакции.
С помощью иммуноферментного анализа выявляют циркулирующие в крови антитела против соответствующих вирусов гепатита. При этом наличие антител вовсе не говорит о том, что пациент болен. Возможно, человек когда-то переболел острым гепатитом, а циркулирующие антитела остались.
Чтобы подтвердить наличие вируса, проводят полимеразную цепную реакцию (ПЦР). С помощью этой методики можно определить геном вируса гепатита в крови.
Для диагностики состояния печени и организма проводятся также лабораторные и инструментальные исследования:
- Общий и биохимический анализ крови. В частности, определяется концентрация печеночных ферментов, щелочной фосфатазы и альфафетопротеина (одного из маркеров опухолевого процесса в печени).
- Общий и биохимический анализ мочи — определение крови в моче, белка, желчных пигментов и уробилина (форма билирубина, которая выводится почками).
- УЗИ органов брюшной полости — определение размеров печени и селезенки.
- Фиброскан — измерение плотности печеночной ткани. Проводится для диагностики фиброза (цирроза).
Классификация вирусных гепатитов
Вирусные гепатиты классифицируются не только по виду вируса, но и по ряду других параметров. По степени тяжести они бывают легкими, среднетяжелыми, тяжелыми и крайне тяжелыми (или фульминантными). Последние протекают с явными признаками печеночной недостаточности.
В зависимости от клинических проявлений вирусные гепатиты бывают:
- Манифестными. Это гепатиты с классическими проявлениями заболевания. Они делятся на желтушные и безжелтушные (но с сохранением симптомов общей интоксикации, которая характерна для вирусных инфекций).
- Бессимптомными. Субклиническая форма вирусных гепатитов, когда еще нет явных клинических проявлений. Выявить заболевание можно только на основании специфических маркеров, при проведении биохимического анализа крови.
- Инаппарантными. Непроявленные инфекции, при которых не только нет симптомов, но и биохимических маркеров. Выявить инаппарантные формы гепатита можно только при помощи специфических маркеров.
По характеру течения гепатиты бывают острыми и хроническими. Если острая форма болезни длится до 3-х месяцев, ее называют циклической, а если до 6-ти месяцев — затяжной.
Вирусные гепатиты и ВИЧ-инфекция представляют собой социальную и медицинскую проблему, так как нередко приводят к стойкой утрате трудоспособности, требуют повторного и продолжительного лечения.
Вирусные гепатиты и ВИЧ-инфекция – группа антропонозных вирусных заболеваний с множественными путями; передачи.
Существует 3 основных пути передачи вирусов гепатита В, С и ВИЧ-инфекции: парентеральный – через инфицированную кровь и ее компоненты, половой и вертикальный от матери к плоду при беременности, родах и во время кормления грудью. Причем для заражения вирусным гепатитом В достаточно введение минимального количества (10-9мл.) вирусосодержащей крови. Это возможно при проведении различных процедур (проколы мочки уха, маникюр, педикюр, бритье, нанесение татуировок и пирсинга) при использовании необеззараженных инструментов. Заражение в семейном окружении может произойти также через общие для нескольких членов семьи предметы личной гигиены - зубные щетки, маникюрные и бритвенные приборы, на которых после использования больным вирусным гепатитом или вирусоносителем остаются заражённые микроскопические частицы крови.
К неспецифическим мерам профилактики ВГВ, ВГС-инфекцийи ВИЧ-инфекции с целью выявления источников инфекции относятся обязательные обследования определенных контингентов на HBsAg и анти-ВГС. С целью профилактики посттрансфузионных гепатитов и ВИЧ-инфекции проводится обязательное обследование доноров при каждой кроводаче на HBsAg, анти-ВГС и ВИЧ-инфекцию; переливание реципиентам только компонентов крови в первую очередь свежезамороженной плазмы, прошедшей карантинизацию; для проведения парентеральных вмешательств использование мединструментария одноразового пользования (системы для внутривенного введения, шприцы и иглы, скарификаторы, хирургический, гинекологический, акушерский, стоматологический инструментарий) и др.; соблюдение санитарно-противоэпидемического режима в лечебно-профилактических учреждениях в части дезинфекции, предстерилизационной обработки и стерилизации многоразового мединструментария и перевязочного материала, правил септикии антисептики при проведении манипуляций, связанных с нарушением целостности кожных покровов; использование современных высокоэффективных дезинфицирующих и моющих средств и оборудования.
С целью профилактики парентеральных вирусных гепатитов и ВИЧ-инфекции в учреждениях немедицинского профиля (косметические, маникюрные, педикюрные кабинеты, парикмахерские и др.) необходимо также соблюдение санитарно-противоэпидемического режима и правил обработки используемого инструментария.
В бытовых условиях нельзя пользоваться чужими предметами личной гигиены (зубные щетки, ножницы, маникюрные и бритвенные приборы и др.).
С целью предупреждения полового пути заражения необходимо ограничить число половых партнеров и пользоваться мерами защиты - контрацептивами.
Прокалывание ушей, нанесение татуировок, пирсингов, эпиляций необходимо проводить только в учреждениях, имеющих на то специальную лицензию.
Постоянно проводить информационно-разъяснительную работу среди населения, прежде всего, молодёжи о мерах личной и общественной профилактики парентеральных вирусных гепатитов и ВИЧ-инфекции.
© Управление Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека по Чувашской Республике - Чувашии , 2022
Разработка и продвижение сайта – FMF
Почтовый адрес:
428018, г. Чебоксары, Московский пр., 3Д
ВИЧ – вирус иммунодефицита человека
ВИЧ-вирус иммунодефицита человека - вирус, вызывающий СПИД (синдром приобретённого иммунодефицита).
Пути передачи ВИЧ

Главным путём проникновения вируса в организм является кровь. Также вирус содержится в сперме.
ВИЧ-инфекцией можно заразиться при:
Половом контакте с ВИЧ-инфицированным. Половые контакты без презерватива – самый частый путь передачи ВИЧ. Заболевания, передаваемые половым путём, повышают риск заражения ВИЧ.
При гомосексуальных контактах.
При анальных половых контактах.
При переливании инфицированной крови (заражение возможно при искусственном оплодотворении, трансплантации кожи и органов).
При использовании игл, шприцев, которые использовал ВИЧ-инфицированный.
От матери ребёнку (во время беременности, родов, при кормлении грудью).
Вероятность передачи ВИЧ-инфекции повышается при наличии повреждённых кожных покровов (травмы, ссадины, заболевания дёсен).
При нестерильных манипуляциях (татуировки, пирсинг, маникюр, педикюр).
От больных к медперсоналу, который имеет контакт с кровью и прочими жидкостями больных ВИЧ или СПИДом, при несоблюдении ими санитарно-гигиенических правил.
ВИЧ не передаётся:

Москитами, комарами, пчёлами, осами, блохами.
Через слюну и слёзную жидкость, не содержащие кровь.
Через общие стаканы, вилки, фрукты, бутерброды.
Во время чихания и кашля.
При пользовании ванной, туалетом.
Кто находится в группе повышенного риска?

Лица, употребляющие инъекционные наркотики.
Мужчины нетрадиционной сексуальной ориентации.
Люди, у которых не один половой партнёр.
Лица, практикующие незащищённый анальный секс.
Лица, практикующие незащищённый вагинальный секс.
Лица, практикующие незащищённый оральный секс.
Лица, которым сделали переливание непроверенной донорской крови.
Больные, которым необходим гемодиализ.
Дети, матери которых инфицированы.
Больные другими венерическими заболеваниями.
Секс-работники и их клиенты.
Группы риска в профессиональной деятельности:
Существует круг профессий, представители которых имеют высокий риск заражения ВИЧ - инфекцией.
- Основная группа риска в этой категории – это медицинские работники. Заражение происходит, как правило, при несоблюдении ими санитарно-гигиенических правил.
В эту группу риска входят хирурги. Если операция срочная и счёт идёт на минуты, провести анализ на ВИЧ-инфекцию просто нет возможности. Обязательной проверке на ВИЧ-инфекцию подлежат только плановые больные.
Помимо хирургов в группе риска медицинский персонал, осуществляющий забор и проверку крови, а также стоматологи.
Ситуации, во время которых может произойти заражение:
порез или укол кожи инструментом, на котором могла остаться инфицированная кровь или другие биологические жидкости пациента;
попадание крови/другой биологической жидкости пациента, содержащих кровь (рвотные массы, слюна с видимой кровью), на открытые участки кожи, слизистые оболочки медработника.

Ещё одной группой риска инфицирования, связанного с профессиональной деятельностью, являются сотрудники салонов красоты - косметологи, мастера маникюра, татуажа. Как известно, в 50 % случаев мастер получает случайные порезы кожи или во время процедуры или при переносе инструментария в помещении в мягкой таре. Заражение происходит при попадании капель крови инфицированного человека с инструмента на раневую поверхность мастера во время травмы.
Третья группа риска – это сотрудники правоохранительных органов и уголовно-исполнительной системы. Во время задержания преступника сотрудники полиции подвергаются риску заражения, связанному с агрессивным поведением задерживаемого. Во время задержания преступник может инициировать драку, нанести ранения, укусы, в процессе которых в случае наличия у него инфекции, её распространение будет неизбежным.
Вирус иммунодефицита человека (ВИЧ) является внутриклеточным паразитом. Он отдаёт предпочтение иммунным клеткам. Разрушение этих клеток ведёт к иммунодефициту. Инфекция распространяется очень быстро и вызывает острую нехватку иммунитета, который, в свою очередь, провоцирует злокачественные новообразования, другие инфекции и вторичные заболевания. Иммунная система ослабевает до такой степени, что становится неспособной противостоять болезням и инфекциям, атакующим организм. Вследствие ухудшения состояния здоровья человека, ему ставят диагноз СПИД. СПИД является конечной стадией ВИЧ-инфекции. Продолжительность течения ВИЧ-инфекции колеблется от нескольких месяцев до 15-20 лет.

В течении болезни выделяют 3 стадии:
1. Острая инфекция
2. Латентный период
3. Терминальная стадия (СПИД)
Примерно через 3-6 недель от момента заражения наступает острая лихорадочная фаза. Эта фаза происходит не у всех. Примерно, у 50-70% инфицированных. У остальных больных после инкубационного периода наступает бессимптомная фаза.
Острая лихорадочная фаза (острая инфекция) проявляется следующими симптомами:
Лихорадка. Температура тела повышается до 37,5 о
Лимфоузлы в подмышках, в паху и на шее увеличиваются, образуя припухлость
Боли в области головы и глаз
Снижение массы тела
Снижение аппетита, сонливость
Рвота, тошнота, диарея
Острая фаза длится от нескольких недель, далее её сменяет бессимптомная фаза.
При бессимптомной фазе клинические проявления болезни могут отсутствовать. Примерно у 50% ВИЧ-инфицированных эта стадия может длиться до 10 лет.
Терминальная стадия (СПИД). Длительность данной стадии 1-2 года. Масса тела больного уменьшается больше, чем на 10% по отношении к исходной. Развиваются присоединяющиеся инфекции:
Лечение
До настоящего времени нет такого лечения, которое могло бы устранить ВИЧ из организма.
Современное лечение ВИЧ-инфекции - высокоактивная антиретровирусная терапия - замедляет и практически останавливает прогрессирование ВИЧ-инфекции и её переход в стадию СПИДа, позволяя ВИЧ-инфицированному человеку жить полноценной жизнью.
Оппортунистические инфекции лечат в соответствии с правилами терапии против вызвавших их возбудителей (антибактериальные, противогрибковые, противовирусные средства).

Меры профилактики ВИЧ-инфекции. Как избежать заражения?
Зная основные пути передачи ВИЧ-инфекции, человек должен:
- Использовать личные средства гигиены – бритву, маникюрные принадлежности и др.
- При прокалывании ушей использовать только стерильные инструменты.
- Не пробовать инъекционные наркотические вещества.
- Барьерная контрацепция. Следует всегда при себе иметь барьерные средства контрацепции (презервативы). Не вступать в незащищённые половые отношения.
В каких случаях необходимо подозревать ВИЧ-инфекцию?
Кому необходимо пройти обследование на ВИЧ?
Лихорадка по неизвестным причинам, длится уже более 7 дней.
Увеличение всех групп лимфатических узлов на протяжении нескольких недель по неизвестной причине.
Непрекращающаяся диарея на протяжении нескольких недель.
Признаки кандидоза (молочницы) в ротовой полости.
Обширные герпетические высыпания с нехарактерной локализацией.
Резкое снижение массы тела.
Если имел место незащищённый половой контакт с новым партнёром или если порвался презерватив.
Если человек подвергся сексуальному насилию.
Если постоянный половой партнёр имел половые контакты с другим человеком.
Читайте также:

