Какое противовирусное для профилактики менингита
Обновлено: 24.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Менингит: причины появления, симптомы, диагностика и способы лечения.
Определение
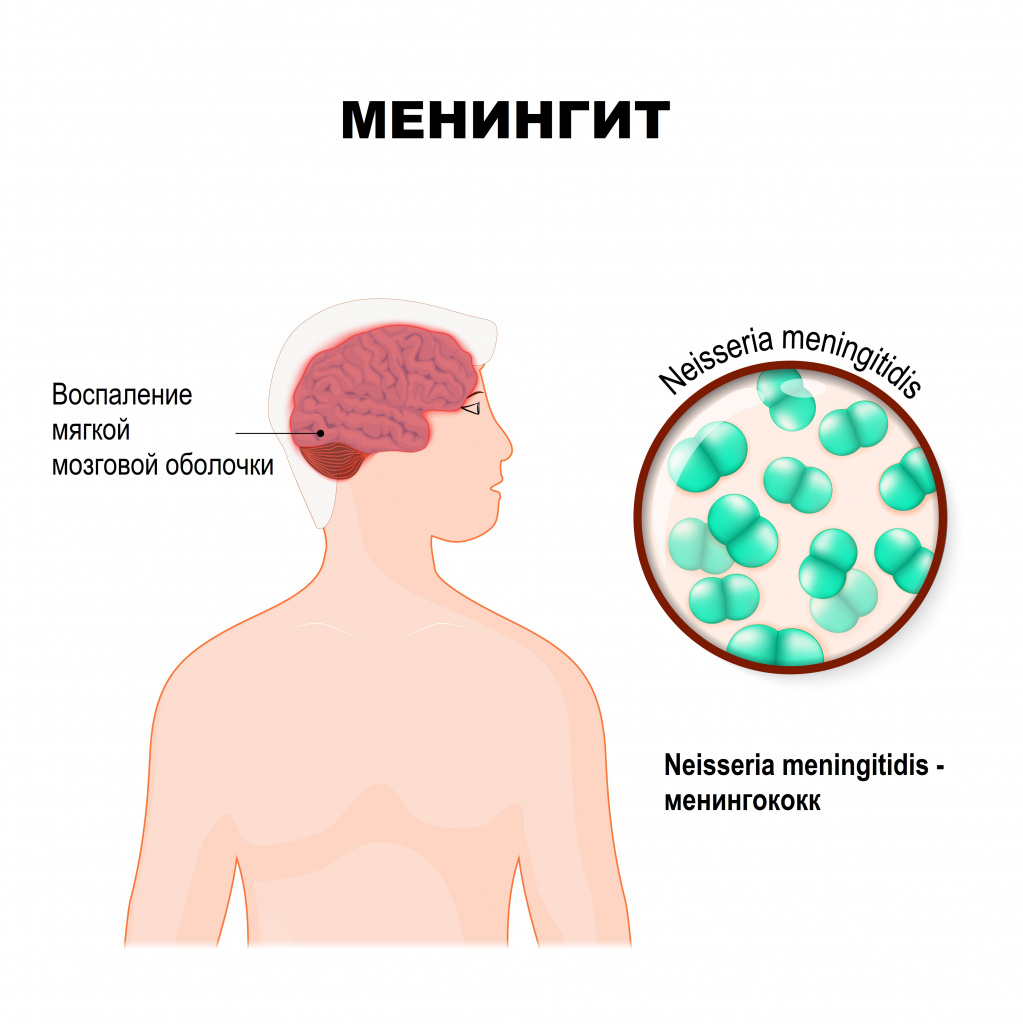
Менингит – это инфекционное воспаление мозговых оболочек головного и спинного мозга, сопровождающееся интоксикацией, лихорадкой, синдромом повышенного внутричерепного давления, менингеальным синдромом, а также воспалительными изменениями ликвора (спинномозговой жидкости).
Мозговые оболочки - это соединительнотканные пленчатые образования, покрывающие головной и спинной мозг. Различают твердую мозговую оболочку, паутинную и мягкую.
Твердая оболочка головного мозга имеет плотную консистенцию и толщину 0,2-1 мм, местами она срастается с костями черепа. Паутинная оболочка — тонкая, полупрозрачная, не имеющая сосудов соединительнотканная пластинка, которая окружает головной и спинной мозг. Мягкая оболочка — тонкая соединительнотканная пластинка, непосредственно прилежащая к головному мозгу, соответствует его рельефу и проникает во все его углубления. В ее толще располагается сосудистая сеть головного мозга.
Причины появления менингита
Мозговые оболочки могут вовлекаться в воспалительный процесс первично и вторично. Менингит, возникший без предшествующей общей инфекции или заболевания какого-то другого органа, называется первичным. Вторичный менингит развивается как осложнение уже имеющегося инфекционного процесса. К вторичным относятся туберкулезный, стафилококковый, пневмококковый менингит. К первичным – менингококковый, первичный паротитный, энтеровирусные менингиты и другие.
Гнойное воспаление мозговых оболочек может быть вызвано различной бактериальной флорой (менингококками, пневмококками, реже - другими возбудителями). Причина серозных менингитов - вирусы, бактерии, грибы.
По прогнозу наиболее опасен туберкулезный менингит, который возникает при условии наличия в организме туберкулезного поражения. Развитие заболевания проходит в два этапа. На первом этапе возбудитель с током крови поражает сосудистые сплетения желудочков мозга с образованием в них специфической гранулемы. На втором – наблюдается воспаление паутинной и мягкой оболочек (как правило, поражаются оболочки основания головного мозга), которое вызывает острый менингиальный синдром.
Процесс развития менингококкового менингита также состоит из нескольких этапов:
- попадание возбудителя на слизистую оболочку носоглотки;
- попадание менингококка в кровь;
- проникновение возбудителя через гематоликворный барьер, раздражение рецепторов мягкой мозговой оболочки токсичными факторами и воспаление.
Течение инфекционного процесса зависит от патогенных свойств возбудителя (способности вызывать заболевание) и состояния иммунной системы человека.
Предшествующие вирусные заболевания, резкая смена климата, переохлаждение, стресс, сопутствующие заболевания, терапия, подавляющая иммунитет, - могут иметь существенное значение для возникновения и течения менингита.
Классификация заболевания
По типу возбудителя:
- Вирусный менингит (гриппозный, парагриппозный, аденовирусный, герпетический, арбовирусный (клещевой), паротитный, энтеровирусные ЕСНО и Коксаки).
- Бактериальный менингит (менингококковый, туберкулезный, пневмококковый, стафилококковый, стрептококковый, сифилитический, бруцеллезный, лептоспирозный).
- Грибковый (криптококковый, кандидозный и др.).
- Протозойный (токсоплазмозный, малярийный).
- Смешанный.
- Первичный.
- Вторичный.
- Острый.
- Подострый.
- Молниеносный.
- Хронический.
- Легкая.
- Среднетяжелая.
- Тяжелая.
- Генерализованный.
- Ограниченный.
- Осложненный.
- Неосложненный.
- менингеальный синдром – проявляется ригидностью (повышенным тонусом) затылочных мышц и длинных мышц спины, гиперстезией (повышенной чувствительностью) органов чувств, головной болью, рвотой, изменениями со стороны спинномозговой жидкости;
- общемозговой синдром – проявляется сонливостью, нарушением сознания, тошнотой, рвотой, головокружением, психомоторным возбуждением, галлюцинациями;
- астеновегетативный синдром – проявляется слабостью, снижением трудоспособности;
- судорожный синдром;
- общеинфекционный синдром - проявляется ознобом, повышением температуры.
Пневмококковый менингит, как правило, наблюдается у детей раннего возраста на фоне имеющегося пневмококкового процесса (пневмонии, синусита).
При стрептококковом менингите на первый план выступает гепатолиенальный синдром (увеличение печени и селезенки), почечная недостаточность, надпочечниковая недостаточность, петехиальная сыпь (кровоизлияния, вследствие повреждения капилляров, в результате чего, кровь, растекаясь под кожей, образует округлые пятна, размер которых не превышает 2 мм).
Гнойные менингиты, вызванные синегнойной палочкой, грибами встречаются редко. Диагноз устанавливается только после дополнительных лабораторных исследований.
Для серозного туберкулезного менингита характерно постепенное начало, хотя в редких случаях он может манифестировать остро. В дебюте заболевания больные жалуются на утомляемость, слабость, раздражительность, нарушение сна. Температура обычно не выше 38℃, отмечается непостоянная умеренная головная боль. На 5-6-й день болезни температура становится выше 38℃, усиливается головная боль, появляется тошнота, рвота, сонливость. Быстро развивается бессознательное состояние. Могут наблюдаться расходящееся косоглазие, низкое положение верхнего века по отношению к глазному яблоку, расширение зрачка.
Клинические проявления поражения мозговых оболочек могут развиваться еще до увеличения слюнных желез.
Для энтеровирусного менингита характерна двух- и трехволновая лихорадка с интервалами между волнами 1-2 и более дней. Почти всегда наблюдаются и другие проявления энтеровирусной инфекции (мышечные боли, кожная сыпь, герпангина).
Для диагностики коревого и краснушного менингитов большое значение имеет указание на контакт с больным этими заболеваниями, а также типичные клинические симптомы кори или краснухи.
Диагностика менингита
-
клинический анализ крови с определением концентрации гемоглобина, количества эритроцитов, лейкоцитов и тромбоцитов, величины гематокрита и эритроцитарных индексов (MCV, RDW, MCH, MCHC), лейкоформула и СОЭ (с микроскопией мазка крови при наличии патологических сдвигов);
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Лекарства для лечения инфекций ЦНС. Вирусный менингит и энцефалит
Использование лекарственных средств для контроля или устранения инфекций ЦНС. После идентификации инфекционного агента необходимо выбрать препарат с наибольшей селективной токсичностью к агенту.
Препарат должен проникать через гематоэнцефалический барьер и достигать очага инфекции в адекватных концентрациях (абсцессы необходимо удалять хирургически в дополнение к фармакологическому лечению).
Использование лекарственных средств при инфекциях ЦНС для контроля реакции организма на инфекцию. Такими реакциями могут быть судороги, которые купируют противоэпилептическими препаратами, а также аллергические и другие иммунологические ответы, которые лечат глюкокортикостероидами.
Антибиотики и антивирусные препараты плохо проникают в ЦНС. Относительная концентрация пенициллина G в СМЖ, по сравнению с концентрацией в сыворотке, составляет 5%, ампициллина — 15%, нафцилли-на — 5%, ванкомицина — 10%, хлорамфеникола — 30%, гентамицина — 20%, цефотаксима — 15%, цефтриаксона — 5% и цефтазидима — 20%.
На вопрос, нужно ли антибиотики вводить непосредственно в СМЖ, ответа нет, но уровень смертности детей с менингитом, вызванным грамотрицательными возбудителями, увеличивался, когда гентамицин вводили в желудочки мозга. Таким образом впрыскивание антибиотиков в СМЖ представляет значительный риск.
Вирусный менингит и энцефалит
Практически любой вирус может вызвать энцефалит с различной степенью менингеального воспаления, включая вирус краснухи или вирус паротита, разнообразные вирусы герпеса, типы 1 и 2, вирус Эпштейна-Барр, цитомегаловирус, вирус ветряной оспы, вирус Коксаки и вирус иммунодефицита человека.
Для лечения используют соответствующий антивирусный препарат (если таковой существует), и почти всегда необходимо внутривенное введение:
• ацикловира — препарата выбора для лечения энцефалита, вызванного HSV-1. Использование ацикловира уменьшило смертность с 80 до 20%;
• фоскарнета — для лечения ацикловир-резистентного энцефалита, вызванного HSV-1;
• соривудина — для лечения инфекций, вызванных VZV;
• ганцикловира — для лечения цитомегаловирусного энцефалита, но препарат нужно использовать с осторожностью из-за его токсичности в отношении костного мозга; поскольку ганцикловир экскретируется прежде всего почками, необходимо проверить почечную функцию.
Лечение церебральной болезни у пациентов с ВИЧ затрагивает проблемы терапии ВИЧ или других агентов (грибы или паразиты), вызывающих патологию.
Некоторые вирусы, которые вызывают энцефалит (например, вирус бешенства), не восприимчивы к антивирусным средствам.
Бактериальный менингит и энцефалит
Способность бактерии вызывать менингит зависит от возраста пациента. Наиболее частые причины бактериального менингита:
• грамотрицательные бациллы и стрептококки группы В (у младенцев до 1 мес);
• Haemophilus influenzae, N. meningitidis и S. pneumoniae (у детей в возрасте от 1 мес до 15 лет);
• N. meningitidis, S. pneumoniae и стафилококк у людей старше 15 лет.
Бактериальные инфекции ЦНС необходимо диагностировать как можно быстрее, чтобы использовать определенные антибиотики. Для идентификации бактерий культурируют спинномозговую жидкость и определяют чувствительность к антибиотикам.
Если этиология инфекции ЦНС неизвестна, но есть уверенность, что она бактериальная, то первоначально используют антибиотики. Если бактериальная этиология известна, то используют антибиотики для начальной терапии.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Несмотря на прогресс современной медицины, менингит у детей до сих пор считается одним из наиболее опасных заболеваний. Для сравнения: за последние 80 лет смертность от большинства детских болезней сократилась более чем в 25 раз, тогда как при менингите этот показатель уменьшился всего вдвое. Это заставляет ученых прилагать все усилия для постоянного испытания новых препаратов и производства надежных лекарств для лечения этой болезни, способных вернуть ребенку здоровье. Возбудитель недуга постоянно циркулирует среди различных возрастных групп населения, но наибольшую эпидемическую опасность для окружающих представляют бактерионосители. Считается, что на одного больного приходится до 1200 бактерионосителей. Причем чаще всего носителями являются взрослые, даже не подозревая об этом, а болеют преимущественно дети.
Менингит относится к нейроинфекциям, которые преимущественно вызывают поражение мягкой мозговой оболочки головного и спинного мозга и протекают с развитием общеинфекционных, общемозговых, менингеальных симптомов и воспалительных изменений в цереброспинальной жидкости. Доля этой болезни в структуре всех органических поражений нервной системы составляет примерно 30% в зависимости от эпидемической обстановки. У детей эта болезнь диагностируется во много раз чаще, чем у взрослых. Показатель заболеваемости среди детей до 14-летнего возраста составляет 10 случаев на 100 тысяч населения. При этом примерно в 80% случаев заболевают самые маленькие дети – до 5 лет. i
Менингиты у детей могут вызываться самыми различными возбудителями: бактериями, вирусами, грибами и простейшими. Очень часто к развитию этого заболевания приводят такие бактерии, как менингококк, пневмококк, гемофильная палочка, стафилококк, энтеробактерии, микобактерии туберкулеза. Вирусные формы болезни вызываются вирусами ECHO, Коксаки, эпидемического паротита, ветряной оспы, кори, краснухи, полиомиелита, клещевого энцефалита, Эпштейна-Барр, герпеса, энтеровирусами, аденовирусами и другими возбудителями. Реже всего к развитию опасного недуга приводят грибы, спирохеты, токсоплазма и гельминты.
Обычно заражение происходит при контакте носителя со здоровым человеком, поэтому в детских садах и школах могут возникать вспышки менингококковой инфекции, поскольку там дети активно контактируют друг с другом. Болезнь имеет инкубационный период, когда симптомы отсутствуют, но ребенок уже является источником заражения для окружающих. ii
По патогенезу различают менингиты:
- первичные (развиваются как самостоятельное заболевание);
- вторичные (возникают на фоне других заболеваний).
Как распознать менингит у грудничков: признаки и симптомы

Независимо от вида возбудителя воспаления в мозговых оболочках существует целый ряд симптомов этого заболевания у детей, который является универсальным для всех разновидностей болезни. К таким симптомам относятся:
- сильная головная боль (которая возникает из-за резкого повышения внутричерепного давления);
- тошнота и рвота, частые срыгивания, отказ от груди новорожденных;
- сниженная двигательная активность;
- резкое повышение температуры тела;
- светобоязнь;
- вялость и сонливость;
- бледная кожа;
- потеря сознания и судороги;
- ригидность затылочных мышц (ребенок почти все время находится с запрокинутой назад головой и из-за сильного напряжения в затылочных мышцах не способен наклонить голову вперед – так, чтобы коснуться подбородком груди);
- яркий симптом у новорожденных и грудничков – набухание и пульсация родничка в сочетании с постоянным монотонным плачем.
Болезнь может развиваться стремительно, а может иметь затяжной характер – это зависит от возраста, веса и состояния ребенка. Любое подозрение на поражение мозговых оболочек у ребенка требует немедленной госпитализации и проведения срочной диагностики, самолечение недопустимо! В случае промедления и игнорирования симптомов течение этого заболевания практически всегда оборачивается катастрофическими последствиями для здоровья и жизни малыша.
Симптомы и последствия менингита у младенцев
Среди наиболее распространенных осложнений этой болезни:
- сильные и регулярные головные боли;
- ярко выраженные отставания в физическом и эмоциональном развитии;
- нарушения психического развития;
- частые судороги.
К самым опасным осложнениям относятся эпилепсия, потеря зрения и слуха, почечная недостаточность и отек головного мозга, что может привести к летальному исходу. Дети, переболевшие этим заболеванием, подлежат длительному наблюдению у педиатра, врача-инфекциониста и врача-невролога с регулярным проведением инструментальных исследований. iv
Причины и последствия менингита у новорожденных детей
Наиболее подвержены заболеванию следующие категории детей:
- недоношенные дети;
- рожденные вследствие аномально протекающей беременности или беременности с осложнениями, при наличии родовых травм, открытых или закрытых травматических повреждений головного и спинного мозга;
- заболевшие в грудничковом возрасте гнойными воспалительными заболеваниями (например, эндокардит, тонзиллит, остеомиелит и некоторые другие);
- дети, страдающие от различных нарушений функционирования нервной системы.
Пути передачи возбудителя инфекции:
- контактно-бытовой;
- фекально-оральный (с пищей, водой);
- воздушно-капельный (от больных людей и носителей инфекции);
- трансмиссивный (при укусах кровососущих насекомых);
- гематогенный, лимфогенный (с током крови и/или лимфы из пораженных органов);
- сегментарно-васкулярный (по регионарным сосудам из первичного очага инфекции, расположенного вблизи, минуя общее кровяное русло);
- периневральный (по тканям, окружающим нервы);
- чрезплацентарный (от беременной женщины плоду).
По данным Всемирной организации здравоохранения, ежегодно в мире регистрируется около 1 млн. случаев менингитов, из которых примерно 200 тыс. случаев заканчиваются летально. Риск летальности также зависит от возраста детей: чем младше ребенок, тем выше вероятность трагического исхода. Исход болезни определяется в основном внимательностью родителей, врачей и своевременным началом адекватной терапии. Врачи утверждают, что опасно не столько само воспаление оболочек мозга (чем и является менингит), а те катастрофические осложнения и последствия, которые оно может спровоцировать в отсутствии должного лечения.
Предрасположенность к этому заболеванию детей первых лет жизни объясняется незрелостью иммунной системы и повышенной проницаемостью гематоэнцефалического барьера. Не все родители знают, что фоном для развития болезни могут служить гипотрофия – неправильное питание малыша, которое сопровождается недостаточным приростом массы тела ребенка по отношению к его росту и возрасту. Также к проблемам со здоровьем могут привести ошибки в уходе за новорожденным, систематическое переохлаждение, стресс и в некоторых случаях даже смена климатических условий.
Лучшим средством защитить ребенка от этого опасного заболевания станет профилактика. Сегодня прививка от этой болезни проводится как государственными, так и частными медицинскими учреждениями.
Противовирусные препараты от менингита

Для постановки точного диагноза необходимо провести анализ спинномозговой жидкости. Диагноз может быть подтвержден при наличии в ней определенных изменений. Дополнительно проводят бактериологическое исследование крови, мазок из зева и другие.
Лечение заболевания зависит от формы, возбудителя и стадии течения болезни. При вирусной форме не назначают антибактериальные препараты, так как на вирусы антибиотики не действуют, следовательно, применяют только противовирусные препараты.
При вирусном детском менингите проводят дегидратационную терапию мочегонными средствами для снижения внутричерепного давления. Также назначают противосудорожные препараты и противоаллергические средства, которые снижают чувствительность организма к токсинам и аллергенам. Используют жаропонижающие и обезболивающие препараты. Назначают противовирусные препараты и иммуноглобулин. В большинстве случаев новорожденные выздоравливают через одну-две недели.
В составе комплексной терапии при менингите можно применять противовирусный препарат ВИФЕРОН, который применяется для лечения самых маленьких детей, в том числе новорожденных с первых дней жизни и недоношенных детей с гестационным возрастом менее 34 недель.
Препарат ВИФЕРОН обладает широким спектром активности против вирусов. Альфа-2b интерферон, который входит в состав препарата, создан на основе современных технологий. Оригинальная формула обеспечивает двойной эффект – блокирует размножение вируса, а иммуномодулирующий эффект способствует восстановлению иммунитета. Препарат разработан в результате фундаментальных исследований в области иммунологии, доказавших, что в присутствии антиоксидантов усиливается противовирусное действие интерферона. При лечении нейроинфеции применяется препарат ВИФЕРОН в форме свечей.
Суппозитории обладают рядом отличительных свойств или преимуществ, а именно: скорость действия, эргономичная форма, обеспечивающая комфортное введение (небольшой размер и вес суппозитория менее 1 грамма). Прямая кишка имеет густую сеть кровеносных сосудов, через которую лекарственное вещество быстро всасывается в кровь.
Профилактика менингита у детей. Вакцины - прививки
Вакцинация и антибиотико-профилактика у контактных лиц — два возможных пути снижения вероятности бактериального менингита. Выбор метода в каждом случае зависит от специфического возбудителя инфекции.
Neisseria meningitidis. Профилактика рекомендуется всем лицам, состоящим в контакте с больным с менингококковым менингитом, независимо от возраста и иммунного статуса. Всем лицам, состоящим в близком контакте с больным, рекомендуется прием рифампицина по 10 мг/кг каждые 12 ч (максимальная доза — 600 мг) в течение 2 дней; лечение должно начинаться как можно быстрее после выявления больного с подозрением на менингококковый менингит или сепсис.
Близкий контакт возможен в семье, в детских садах, яслях, дневных центрах; кроме того, в близком контакте с больным находятся медицинские работники, заражение которых может происходить прямым путем через выделения из полости рта больного (например, при проведении искусственного дыхания рот в рот, отсасывании слизи, интубации). В таких случаях при подозрении на менингококковую инфекцию у пациента лечение контактных лиц должно начинаться незамедлительно, не дожидаясь подтверждения диагноза при бактериологическом исследовании.
Кроме того, все лица, состоящие в контакте, должны быть информированы о первых симптомах менингококковой инфекции и необходимости незамедлительного обращения за медицинской помощью в случае их появления.
Менингококковая тетравалентная вакцина против серогрупп А, С, Y и W135 рекомендуется для иммунизации детей из группы высокого риска старше 2 лет. К группе высокого риска относятся пациенты с физиологической или функциональной аспленией или дефицитом системы комплемента. Введение менингококковой вакцины рекомендуется учащимся колледжей, особенно живущим в общежитиях, так как в этой популяции выявлен повышенный риск инвазивной менингококковой инфекции по сравнению с лицами сходного возраста, не посещающими учебные заведения закрытого типа. Вакцинопрофилактика может также применяться в сочетании с профилактической антибиотикотерапией у контактных лиц, а также в периоды эпидемии менингококковой инфекции.
Haemophilus influenzae типа b. Профилактика рифампицином должна проводиться всем членам семьи, состоящим в контакте с больным, включая взрослых, если один из детей в семье младше 48 мес. не полностью иммунизирован или страдает иммунодефицитом. Состоящими в контакте с больным считаются все лица, живущие с ним в одной квартире или находившиеся в одном помещении с больным в течение по крайней мере 4 ч хотя бы за 5-7 дней до госпитализации.
Члены семьи должны получать профилактическое лечение рифампицином сразу после того, как заподозрен менингит, вызванный данным возбудителем, у больного, с которым они состояли в контакте, так как более чем в 50 % случаев вторичные случаи менингита в семье возникают в первую неделю после госпитализации больного.
Доза рифампицина составляет 20 мг/кг/сут (максимальная доза — 600 мг), препарат назначается 1 раз в день ежедневно в течение 4 дней. Рифампицин окрашивает мочу и пот в оранжево-красный цвет, изменяет цвет контактных линз и снижает концентрацию в плазме некоторых препаратов, включая оральные контрацептивы. Рифампицин противопоказан во время беременности.
Наибольшим достижением в области профилактики менингита у детей явилась разработка вакцины против Н. influenzae типа b. Четыре конъюгированные вакцины разрешены к применению в США. Хотя каждая вакцина обеспечивает синтез отдельного вида антител у младенцев, иммунизированных в возрасте 2-6 мес., все они обеспечивают протективный уровень антител, эффективность против инвазивной инфекции варьирует от 70 до 100 %. Эффективность вакцины менее высока в популяции коренных американцев, так как заболеваемость в этой группе крайне высока. Все дети, начиная с 2-месячного возраста, должны быть иммунизированы конъюгированной вакциной против Н. influenzae типа b.
Streptococcus pneumoniae. Гептавалентная конъюгированная вакцина против S. pneumoniae была разрешена для применения в США в 2000 г. Рутинная вакцинация рекомендуется всем детям до 2-летнего возраста. Первичная вакцинация проводится приблизительно в 2-месячном возрасте. Дети из группы высокого риска инфицирования пневмококковой инфекцией также должны быть вакцинированы, включая детей с анатомической и функциональной аспленией и иммунодефицитом (в том числе ВИЧ-инфицированные пациенты, дети с первичным иммунодефицитом и пациенты, получающие иммуносупрессивную терапию).
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Читайте также:

