Какой вирус вызывает шипицы
Обновлено: 18.04.2024
Вирус папилломы человека – это семейство вирусов, вызывающих у человека бородавки, папилломы, кондиломы дисплазию или рак шейки матки и половых органов.
Общее семейство: Papillomaviridae. Латинское название: Human Papillomavirus.
Аббревиатура: ВПЧ или HPV (так пишется в анализах).
1. За 50 лет открыто более 100 типов вируса папилломы человека. Патогенные для человека - 80 типов.
2. По данным ВОЗ, 70% населения Земли инфицировано ВПЧ.
3. ВПЧ 16 и 18 типов чаще других типов приводят к раку шейки матки.
4. ВПЧ в подавляющем большинстве является причиной рака половых органов у женщин и у мужчин.
5. Самой эффективной профилактикой от рака шейки матки и половых органов во всем мире считается вакцина от 6, 11, 16 и 18 типов папилломавирусов.
Заражение.
Источник вируса клетки кожи или слизистой больного человека
Если у больного есть папиллома, даже небольшого по виду размера, именно она является непосредственным источником вируса!
При этом у больного при осмотре может еще не быть бородавки или кондиломы. Изменения могут быть еще микроскопическими, не видны глазом (субклиническая стадия заболевания). Но такой человек уже может передать вирус другому человеку.
Инфицирование обычно возникает еще в детском возрасте. Через микроповреждения кожных покровов ребенка (царапины, ссадины) папилломавирус проникает в кожу и вызывает появление бородавок.
У взрослых людей определенные типы вируса (будут рассмотрены ниже) вызывают развитие аногенитальных бородавок, или остроконечных кондилом на половых органах. Механизм передачи таких типов – преимущественно половой.
Но теоретически возможен и контактно-бытовой путь передачи - через общие гигиенические принадлежности, ободок унитаза, прием ванны, посещение бани, бассейна и т.д.
Через микротравмы половых органов вирус передается от одного полового партнера к другому. При этом у больного также может не быть никаких видимых глазом изменений. Но микроскопические изменения на слизистой половых органов могут быть. И эти измененные клетки являются источниками вируса.
Далее вирус проникает в кожу или в слизистую и его встречают различные клетки иммунной системы человека. В большинстве случаев иммунные клетки уничтожают вирус. Но если иммунная система ослаблена, вирус успевает проникнуть в клетки базального слоя эпителия кожи или слизистых оболочек, встраивается в хромосомы клеток и изменяет работу этих клеток. Клетки начинают чрезмерно делиться и разрастаются на ограниченном участке, внешне превращаясь в бородавки и папилломы.
Помните:
- типы ВПЧ, вызывающие бородавки, проникают в организм еще в детстве,
- типы ВПЧ, вызывающие остроконечные кондиломы, проникают в организм преимущественно при половом контакте.
В редких случаях развитие папилломавирусной инфекции в организме человека может привести к малигнизации (то есть перерождению в рак). Поэтому все типы папилломавирусов классифицируют по степени онкогенности (то есть по степени возможного развития рака).
Классификация типов ВПЧ по онкогенности
(по данным исследований McConcl D. J., 1991; LorinczA. T., 1992; Bosch E X. et al., 2002; Козлова В. И., ПухнерА. Ф., 2003; Syrjanen S., 2003; Шахова Н. М. и др., 2006;).
1) Типы папилломавирусов, никогда не вызывающие рак: 1, 2, 3, 4, 5, 10, 28, 49
2) Типы низкого онкогенного риска (очень редко вызывают рак): 6, 11, 13, 32, 34, 40, 41, 42, 43, 44, 51, 72.
3) Типы среднего онкогенного риска (процент ракового перерождения средний): 26, 30, 35, 52, 53, 56, 58, 65.
4) Типы высокого онкогенного риска (из всех типов вируса именно эти типы чаще всего дают перерождение): 16, 18, 31, 33, 39, 45, 50, 59, 61, 62, 64, 68, 70, 73. Это особенно важно у женщин.
Кстати, иногда классификация изменяется. Например ВПЧ 58 типа у женщин уже не является высокоонкогенным. Его стали относить к типам со средней онкогенностью.
Встречаемость при заболеваниях:
• В 73-90% случаях при раке шейки матки находят: 16, 18 и 45 тип ВПЧ
• В 77-93% случаях при раке шейки матки находят: 16, 18, 45, 31 и 59 тип ВПЧ
• В 80-94% случаях при раке шейки матки находят: 16, 18, 45, 31, 33 и 59 тип ВПЧ
• Предраковые состояния в урологии и гинекологии сочетаются часто с 61, 62, 68, 70, 73 типами ВПЧ.
Наиболее часто в анализах встречаются:
• human papillomavirus 16 (пишется HPV 16) - 50%
• human papillomavirus 18 (HPV 18) - 10%
Симптомы и клиника
Симптомы и проявления ВПЧ-инфекции - это бородавки, папилломы и
дисплазия шейки матки.
А) Бородавки.
Их вызывают следующие типы ВПЧ – 1, 2, 3, 4, 5, 10, 28, 49.
• юношеские (или плоские) бородавки - вызываются 3 и 5 типами вируса. Это мелкие плоские возвышения на коже, возникают преимущественно у детей.
• шипицы (или подошвенные бородавки) - вызываются 1 и 2 типами вируса (более подробно про них можно прочитать.
• вульгарные бородавки на пальцах рук - вызываются вирусами 2 типа.
Это плоские бородавки на лице

Это вульгарные бородавки на руке

Б) Остроконечные кондиломы.
Локализация: на половых органах, в области ануса, в полости рта и на губах (типы – 6, 11, 13, 16, 18, 31, 35).
Это остроконечные кондиломы

Основной механизм передачи этого заболевания у взрослых людей – половой. Очень редко может встречаться контактный путь передачи - через общие предметы туалета, через грязный ободок унитаза, пользование общей ванной, в бане и т.д.
Если у матери, страдающей остроконечным кондиломатозом, рождается ребенок, он также инфицируется и впоследствии у него также могут появиться остроконечные кондиломы или папилломатоз гортани и дыхательных путей (рассмотрено выше). Однако частота таких симптомов у грудных детей крайне низкая. У детей достаточно высокий уровень иммунитета, который предохраняет их от подобных проявлений инфекции.
В) Папилломатоз гортани.
На голосовых связках появляются множественные наросты-папилломы. Вызывается вирусом 11 типа. Иногда появляется у детей, рожденных женщинами, имеющих остроконечные кондиломы.
Это папилломатоз гортани

Запомните:
- эрозия шейки матки и ВПЧ - ДАЛЕКО не одно и то же. Подробная статья о том, что такое эрозия шейки матки и чем она отличается от дисплазии и ВПЧ - здесь.

Современная медицина со 100% уверенностью заявляет, что рак шейки матки вызван исключительно папилломавирусами типов 16, 18, 31, 33, 35, 39, 40, 42, 43, 55, 57, 59, 61, 62, 66, 67.
На схеме - развитие ВПЧ-инфекции с годами

Е) Рак кожи полового члена (болезнь Боуэна).
Вызывается типами вируса – 16 и 18.
Ж) Сегодня некоторые зарубежные ученые считают, что вирус папилломы человека является причиной появления рака любой локализации. Поскольку рак – это злокачественная опухоль эпителия кожи или слизистой оболочки, следовательно, вирус ВПЧ, вызывающий диспластические явления как раз в эпителии, и вызывает появление рака. И с раком шейки матки это доказано на 100%.
Есть доказательства при раке молочной железы и раке гортани, правда еще не оформленные в общемировые рекомендации. И, как считают некоторые исследователи рака, не за горами тот день, когда рак другой локализации (например, кишечника) также признают результатом деятельности в организме человека вируса папилломы человека.
Помните:
- любая вирусная инфекция, постоянно находящаяся в организме человека (а ВПЧ относится именно к таким), активизируется только при снижении иммунитета.
Диагностика
1) ПЦР-анализ.
Основной способ диагностики папилломавируса – реакция ПЦР. Наиболее распространенные виды анализа на ВПЧ - 16, 18 типы вируса, а также ряд других высокоонкогенных типов.
Материал для анализа берут со слизистой влагалища и шейки матки женщины. У мужчин - со слизистой полового члена.
Реакция ПЦР может дать и ложный результат, причем как ложноположительный, так и ложноотрицательный результат, особенно если нарушены условия ее проведения (даже толчок стола, на котором проводится исследование, может привести к такому ложному результату).
Так, по данным современных исследователей на Западе, до 20% всех результатов ПЦР к папилломавирусу были ложными. И этот факт не зависел от сложности оборудования и от качества реактивов.
2) Digene-тест.
Новое исследование, набирающее популярность в медицинской среде. Этот тест используется для определения наличия клинически значимых концентраций вируса. Благодаря этому тесту, можно выявить - высокая степень онкогенности у вирусов, находящихся в организме больного, или низкая.
Digene-тест используется в комплексе с цитологическим исследованием шейки матки, и оцениваются они также комплексно.
3) Осмотр гинекологом и/или урологом.
4) Цитологическое исследование.
Исследуется мазок, взятый при гинекологическом осмотре. Это исследование часто называют "жидкостная цитология", или просто - "цитология".
При этом врач-лаборант под микроскопом определяет наличие или отсутствие патологически измененных клеток, которых в норме быть не должно, а появляются они только при развитии заболевания. Наличие таких измененных клеток может свидетельствовать о наличии CIN (или дисплазии шейки матки) у женщины.
5) Гистологическое исследование.
Исследуется микроскопический кусочек ткани, взятый также при гинекологическом или урологическом обследовании. Другое название этого исследования - "биопсия". Под микроскопом врач оценивает степень изменения ткани, взятой на исследование.
Как расшифровать анализ на ВПЧ?

Единицей измерения является количество геном-эквивалентов (если по-простому, то количество вирусов) на 100 000 клеток эпителия человека (то есть на 10 в 5 степени).
Сокращенно пишется: Lg
Градации:
1. < 3 Lg, то есть количество вирусов менее 3 на 10 в 5 степени. Это хороший показатель, вирусная нагрузка небольшая, то есть концентрация вируса малозначимая, риск развития заболевания низкий.
2. 3 – 5 Lg. Это клинически значимый показатель. Риск развития заболевания средний. Необходимо пройти обследование у врача.
3. > 5 Lg. Высокая вирусная нагрузка. Обязательно следует пройти полноценное обследование для исключения дисплазии шейки матки.
Что такое референсное значение
Это означает средние статистические показатели по данному исследованию у данной возрастной группы. То есть, по-простому, референсные значения – это норма.
По ВПЧ референсные значения – отрицательны. То есть в норме ВПЧ в анализах быть не должно.
Что такое КВМ?
КВМ – это контроль взятия материала. В норме врач должен взять соскоб таким образом, чтобы в образце материала было не менее 10 000 (или 10 в 4 степени, или 4Lg) клеток эпителия.
Если значение КВМ меньше 4Lg, это значит – мало клеток для анализа. Проведение анализа не рекомендуется, так как он будет неинформативным, и врачу рекомендуется повторить забор материала.
Лечение
В лечении вируса папилломы человека надо знать: вирус может полностью не удалиться из организма. Главная цель лечения – поднять иммунитет, стабилизировать вирус, удалить проявления вируса и снизить его концентрацию в организме, чтобы иммунитет человека сам подавлял вирус.
Обязательны 3 направления в лечении (проводится профильным специалистом- инфекционистом, иммунологом, дерматологом или гинекологом)
• прием противовирусных средств
• укрепление иммунитета
• удаление проявлений – бородавок, кондилом, дисплазии (эрозии) или рака шейки матки.
Все 3 направления эффективно проводятся современной медициной.
Самолечение имеет низкую эффективность и может привести к прогрессированию. Особенно опасно самолечение при заболеваниях половой сферы.
1) Противовирусные препараты
• Изопринозин (или гроприносин), Аллокин-альфа,
• 5% крем Алдара. Действующее вещество - имиквимод.
2) Препараты, повышающие иммунитет
Полиоксидоний, Реаферон, ронколейкин, иммунал и другие.
Основным препаратом при запущенных формах на настоящий момент является ронколейкин, который применяется по определенной схеме (назначается иммунологом или инфекционистом)
3) Удаление папиллом, бородавок, кондилом может быть
-Скальпелем –классическая хирургия, электрокоагуляцией или электрокножом-петлей, радиоволновое удаление, жидким азотом. Это устаревшие методики, которые травматичны, не всегда эффективны и могут приводить к рецидивам и постожоговым рубцам в местах удаления.
-Лазером – на сегодня это лучший способ по эффективности, безопасности, эстетичности
Не рекомендуется использовать местнонекротизирующие препараты (кислоты, щелочи):Суперчистотел, Солкодерм, Дуофилм, Колломак, Веррукацид, ферезол, Кондилин - и ряд других, так как их нанесение на кожу может способствовать распространению вируса на здоровые, непрошеные ранее участки кожи, а также приводит к ожогам кожи и последующим рубцовым изменениям
Обязательно: здоровый образ жизни, повышающий иммунитет.
Запомните: Сначала врач должен поставить верный диагноз, а это уже половина лечения. В том числе лечения вируса папилломы человека.
Поэтому при наличии множественных бородавок, рецидивах рекомендуется сначала провести курс противовирусной и иммуномодулирующий терапии под контролем врача инфекциониста или иммунолога!
Профилактика ВПЧ
Предупреждение – лучшее лечение. Запомните эту фразу, особенно если дело касается половой сферы.
Природа придумала для человека замечательный механизм излечения и профилактики, который потом помогает ему опять не заболеть. Это иммунная система.
Если у человека уже один раз были бородавки или папилломы, то впоследствии у него образуется иммунитет к этому типу вируса. Поэтому у взрослых очень редко появляются юношеские бородавки, шипицы и вульгарные бородавки.
Именно поэтому ТАК ВАЖНО поддерживать свой иммунитет на высоком уровне.
Перечислим основные направления профилактики папилломавирусной инфекции у человека:
• Меры личной гигиены в общественных местах
• Здоровый образ жизни, поддерживающий иммунитет на высоком уровне
• Правильный режим труда и отдыха
• Умеренная физическая культура
• Прием витаминов, фруктов, соков
• Только один половой партнер (в идеале)
• Использование презерватива при половом контакте
Предлагаем Вашему вниманию 3 видео по удалению папиллом и бородавок в клинике Аврора.

Их часто путают с сухими мозолями из-за внешнего сходства и особенностей локализации. Неправильное лечение или игнорирование проблемы приводят к рецидивам, резкой болезненности, разрастанию новообразований. Избавляться от подошвенных бородавок рекомендуется в клинических условиях. Дома это делать намного сложнее.
Как выглядят подошвенные бородавки
Обнаруживают их случайно. Главный симптом — резкая колющая боль в ступне или между пальцами, как от попавшего внутрь камушка или занозы. При осмотре становятся видны рельефные округлые ороговевшие бляшки белого или желтоватого цвета с углублениями в центре. Иногда внутри проступают темные точки — поврежденные капиллярные сосуды дермы. Поверхность кожи в местах поражений обычно шороховатая или глянцево-гладкая. Характерный папиллярный рисунок на ней отсутствует. Это — главное внешнее отличие папиллом от обычных натоптышей. Сухие мозоли кожный узор сохраняют всегда.
Откуда берутся подошвенные бородавки
ВПЧ проникает в организм извне. Патогены любят влажную среду. Заразиться можно, надев чужую обувь, пренебрегая правилами гигиены в салонах педикюра, бане, сауне или бассейне. Подавляемый иммунитетом вирус может годами себя не проявлять. Но в ослабленном организме вирусные частицы начинают делиться очень быстро. Размножению подошвенных штаммов способствуют:
усиленная потливость ступней;
неудобная тесная обувь;
микротрещины на коже;
грибковые инфекции ног;
нарушение кровообращения при деформации суставов: артритах, артрозах, плоскостопии.
Внутри эпидермиса вирус поражает сначала базальный слой. Затем провоцирует разрастание ороговевших частиц, образующих характерные твердые бляшки на коже.
Главный симптом этой формы ВПЧ — сильная боль во время ходьбы. Корешки, достигающие нижнего слоя дермы, постоянно травмируют нервные окончания. Многим больным приходится отказываться от привычной обуви, пользоваться толстыми мягкими стельками, чтобы смягчить мучения.
Как их диагностировать
Предварительный диагноз врач-дерматолог ставит после жалоб пациента и внешнего осмотра стоп. Для исключения злокачественного онкологического иногда проводят лабораторное исследование на определение вида штамма.
Лекарства от подошвенных бородавок
В состав препаратов для удаления папиллом входят антивирусные соединения, иммуномодуляторы или вещества, разрыхляющие роговой слой кожи. К подавляющим размножение патогенов относятся:
Фторурацил: 5-процентный крем для местного применения, активирует защитные клетки, замедляет разрастание бородавок;
Имиквимод: способствует выработке интерферонов, препятствует дальнейшему поражению кожных покровов;
Виферон: гель для наружного нанесения, обладает высокой антивирусной активностью.
Эти средства практически не имеют побочных действий, но на запущенной стадии папилломатоза малоэффективны. Для разрушения и удаления крупных бородавок применяют кератолитики, некротизирующие и криопрепараты. Все они требуют осторожного обращения, так как содержат кислоты, щелочи и другие химически активные компоненты. Перед использованием необходимо одобрение дерматолога.
Популярные средства от бородавок:
Салипод: пластырь с салициловой кислотой, размягчает пораженные слои кожи, позволяя удалить бородавку и добраться до ее корня;
Криофарма: раствор в аэрозольной форме, содержит азотистое соединение, замораживающее участки пораженных тканей.
Наносить эти препараты требуется точечно — на бородавки, четко следуя инструкции, чтобы не повредить здоровую кожу. Период отмирания бородавок после их применения: от 5 до 20 дней. В запущенных случаях нужно повторять процедуру. Остатки папиллом необходимо удалять механически, а ранки — обрабатывать раствором йода.
Клиническое лечение подошвенных бородавок
Врачебная помощь в этих случаях считается более действенной, чем домашняя терапия. Для разрушения новообразований применяют:
Криодеструкцию. На папилломы наносят замораживающий жидкий азот. Процедура практически безболезненна, проводится амбулаторно, длится несколько минут. Бородавки отмирают через 5–10 дней, на их месте образуются небольшие быстро заживающие струпья. Важно не допустить повторного инфицирования ранга.
Электрокоагуляции. Наросты выжигают высокочастотным электротоком. Метод подходит для неглубоких бородавок, проводится под местным обезболиванием. До полного заживления тканей после процедуры требуется носить стерильные повязки.
Радиоволновое лечение. Дороже предыдущих способов. В процессе врач удаляет пораженные участки миниатюрным аппаратом, нагревающим ткани. Радионож избавляет от папиллом сразу, убирая глубоко проросшие. При этом исключается кровотечение из ранок, попадание инфекций, редко возникают рецидивы.
Лазерное лечение. Дает наилучший эстетический результат, так как локальное облучение не оставляет глубоких рубцов, не травмирует здоровую кожу. Операция практически безопасная, не требует повторных сеансов и длительного восстановления. Единственный недостаток — относительная дороговизна.
Выбор метода удаления бородавок зависит от финансовых возможностей пациента, наличия технического оборудования в клинике. Перед операцией требуется пройти общее медицинское обследование.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Возрастные ограничения 18+
Бородавки – это поражения кожи, появляющиеся в виде особых округлых образований, выступающих над поверхностью. Возникают они вследствие специфических вирусов.

Эти образования часто доставляют физические неудобства из-за своего расположения. Даже после лечения имеют тенденции к рецидивированию.
Виды и причины
Разновидностей бородавок очень много, их классифицируют по ряду признаков:
Главная причина возникновения – заражение вирусом папилломы человека, который поражает слизистые оболочки и кожу.
Вирус папилломы человека
Это один из самых распространенных вирусов на Земле. Заражение может происходить несколькими путями:
- контактно-бытовым (через прикосновения);
- половым (генитальный, анальный, орально-генитальный);
- в родах от матери к ребенку.
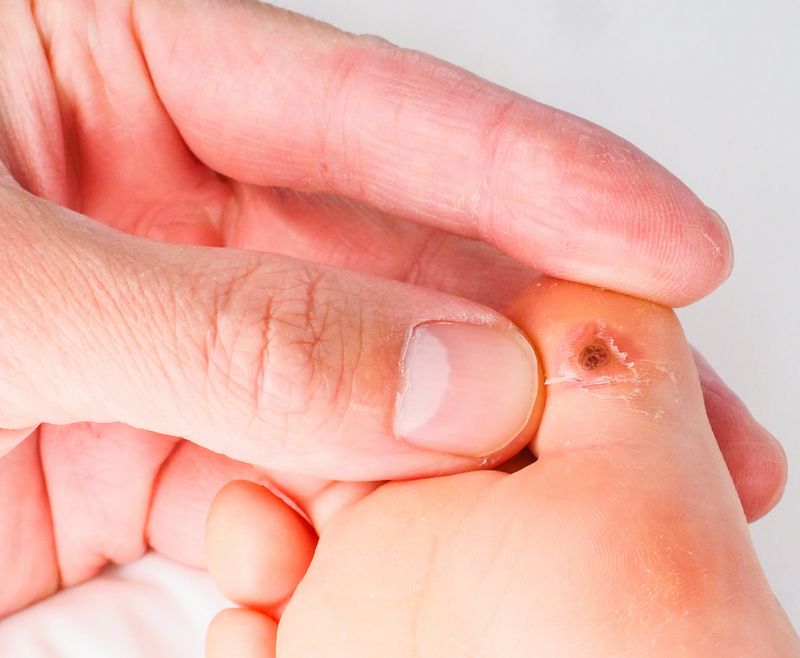
Период развития заболевания – от нескольких недель до десятков лет, это объясняется тем, что вирус может не проявлять себя долгое время, но как только иммунитет становится чуть слабее, так сразу же на коже и/или слизистых появляются разрастания. Самая главная опасность этого заболевания в том, что определенные типы ВПЧ с большой вероятностью вызывают образование злокачественной опухоли (рак кожи или слизистых). Чтобы убедиться в том, что заболевание не приведет к образованию опухоли, необходимо пройти обследование у врача и не заниматься самолечением.
Симптомы и виды бородавки на стопе
Подошвенная бородавка выглядит как утолщение, похожее на мозоль, с роговым слоем кожи. Она мешает при ходьбе, приносит болезненные ощущения. Пассивное состояние характеризуется медленным размножением, не доходя до рогового слоя эпителия, поэтому внешне это состояние никак не проявляется.
Активное состояние характеризуется тем, что вирус быстро развивается и, поднимаясь в верхние слои эпидермиса, проявляется многочисленными симптомами. Подошвенную бородавку также называют шипица, куриная бородавка. Вирус проникает во время своего контакта с кожей через порезы и ссадины во внешнем слое кожи:
- Сначала появляется мелкая желтовато-серая папула с неровной поверхностью.
- Постепенно мелкий элемент становится плотным, приобретает грязноватый цвет.
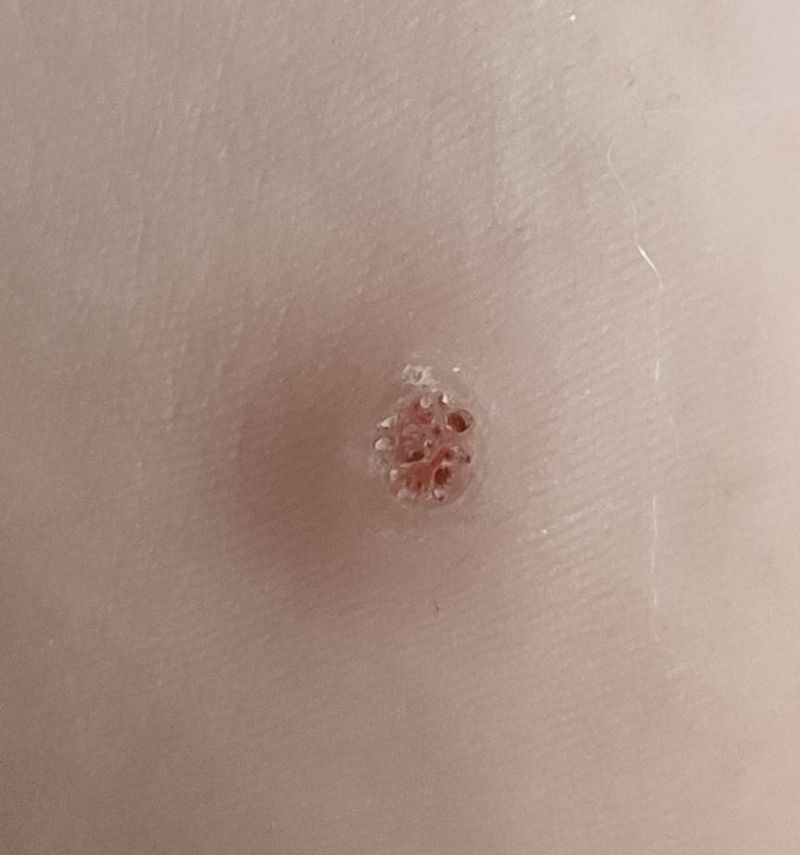
Изнутри подошвенная бородавка выглядит как сросшиеся сосочки разных размеров с розоватым оттенком. Там формируются дополнительные капиллярные сосуды, вызывающие кровотечение в случае, если зацепите бородавку.
Удаление подошвенных бородавок
Заниматься лечением подошвенной бородавки стоит, если:
- Есть болезненные ощущения.
- Бородавка кровоточит.
- На ней появились вкрапления.
- Бородавка быстро увеличивается в размере.
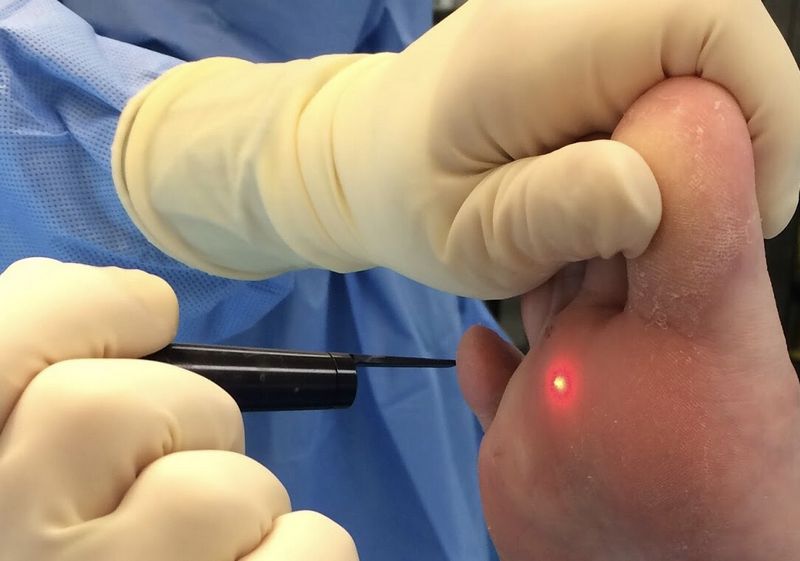
Методов лечения много. Одним из них является криодеструкция. Смысл метода в том, что на бородавку оказывается воздействие жидким азотом с температурой минус 196 градусов. Происходит замораживание пораженного вирусами участка и удаление бородавки.
Применяют обычный и агрессивный метод воздействия. При агрессивном методе азот наносится на несколько секунд дольше, однако этот метод более болезненный. Важно отметить, что если бородавка появилась и существует более шести месяцев, то эффективность криодеструкции сильно снижается, и смысл такой операции, соответственно, тоже уходит.
После удаления подошвенной бородавки с помощью жидкого азота стоит выполнять некоторые рекомендации:
- пузырь, оставшийся на месте бородавки, нельзя вскрывать;
- во избежание механических повреждений использовать не пластырь, а стерильный бинт;
- два раза в день обрабатывать пораженный участок салициловым спиртом 2%;
- стараться не допускать попадание воды на место воздействия.
Еще одним способом является лазерная коагуляция. Это один из самых распространенных методов удалением бородавок. Большинство лазерных установок оснащено специальной системой охлаждения. Таким образом, процедура проходит с минимальным дискомфортом, не допускает воспалительного процесса, так как лазер обладает антисептическими свойствами. К тому, же, это бесконтактная методика.
Есть несколько способов:
- Углекислотный (CO2) – лазер. Лечение в этом случае происходит с помощью инфракрасного света. Способ эффективен на 70%, однако минус в том, что могут быть повреждены и здоровые ткани.
- Эрбиевый лазер. Для этого метода лечения используется более короткая волна, что снижает вероятность образования рубцов после операции. Эффективность как правило составляет 75%.
- Импульсный лазер на красителях. При этом методе воздействия первостепенно происходит разрушение расширенных капилляров в бородавке и стимуляция иммунитета, что способствует эффективному излечению. Результативность лечения около 95%.
После лазерного лечения на пораженном участке образуется корочка, которая самостоятельно отпадает в течение семи-десяти дней. Рекомендации при этом методе лечения те же, что и после воздействия азотом – не допускать механических повреждений и попадания воды.
Следующим способом удаления бородавок является электрокоагуляция. При этом на бородавку воздействуют током высокой частоты. Лечение проводится под местным обезболиванием. Воздействие высоких температур на бородавку приводит к испарению клеток, пораженных вирусом папилломы. Плюс данного метода еще и в том, что прижигание сосудов предотвращает кровотечение. После операции на пораженном участке кожи образуется корочка, которая отпадает в течение 7 – 10 дней.
Вылечить подошвенную бородавку можно с помощью прямого хирургического вмешательства. При этом происходит иссечение под местным обезболиванием, потом накладываются швы. После проведения операции врач назначит определенные рекомендации. Так, рекомендуется не допускать попадание воды и мыльных средств на пораженный участок, не срывать образовавшуюся корочку, а в первые 7-10 дней обрабатывать пораженный участок антисептическим средством.
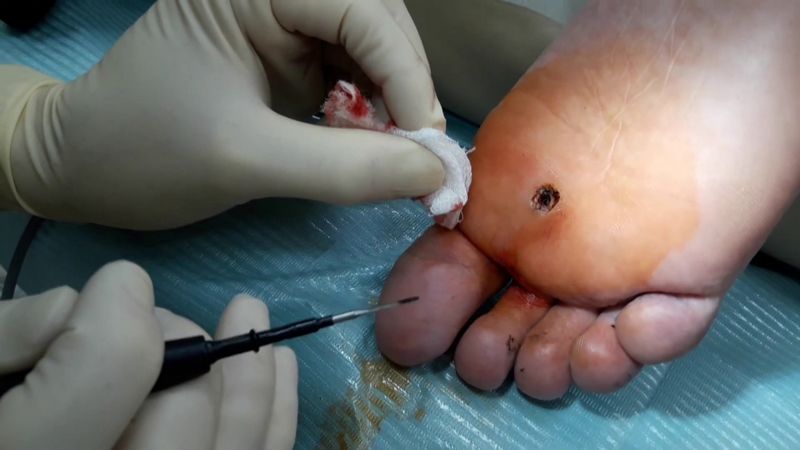
Для каждого вида операций есть определенные противопоказания. Так, невозможно будет провести операцию, если имеет место быть:
- беременность;
- сахарный диабет;
- злокачественные опухоли в организме;
- инфекция и воспаление около бородавки;
- обострение герпеса;
- повышенная температура.
При высоком давлении процедуру также следует отложить.
Лечение бородавок без операции
Часто человек задается вопросом, как убрать подошвенную бородавку без операции. Для этого можно использовать аптечные мази и растворы:
- салициловую;
- оксолиновую;
- виферон;
- риодоксол.

В основном эти мази оказывают эффекты:
- противовоспалительный;
- антисептический;
- иммуномодулирующий;
- противовирусный;
- противогрибковый.
К тому же, возможно содержание витамина E, что также положительно сказывается на лечении, так как витамины в целом укрепляют организм и снижают риск рецидива.
Важно, что применять эти средства стоит при единичных и неглубоких подошвенных бородавках. Причем если возникают любые побочные эффекты, необходимо смыть препарат большим количеством теплой воды и незамедлительно обратиться за помощью к врачу.
Итак, вылечить бородавки можно, для этого существует множество способов, однако нельзя заниматься этим без предварительной консультации с врачом, чтобы не навредить своему здоровью. Кроме того, категорически нельзя заниматься самолечением, если лечащий врач назначает противопоказания.
Другие статьи:

Небольшой нарост телесного цвета на нижнем или верхнем веке можете свидетельствовать о наличии папилломавирусной инфекции. После подтверждения диагноза врач сообщает пациенту о доступных способах удаления папиллом на веке. Также в схему лечения входят методы профилактики появления наростов повторно.

Красная родинка – это небольшое новообразование, обычно ярко-красного цвета, круглой или овальной формы. Считается распространенным новообразованием на коже, которое может возникать практически на любом участке тела. Некоторые из них достаточно мягкие и ровные, другие же имеют более заметно выпуклую форму.

Папилломы представляют собой разрастания на коже и слизистых оболочках. Наиболее часто папилломы на интимных местах расположены на коже наружных половых органах и слизистых уретры, влагалища, шейки матки, в области вокруг анального отверстия.

Причины появления папиллом
Причиной появления папиллом на интимных местах является вирус папилломы человека (ВПЧ), циркулирующий в крови почти каждого мужчины и женщины, начиная с подросткового возраста. По данным ВОЗ ВПЧ инфицировано 80-90% населения.
Наиболее часто папилломы встречаются у лиц молодого возраста, имеющих большое количество половых партнеров. Генитально-анальные папилломы – типичные проявления папилломавирусной инфекции. В 90% случаев вызываются шестым и одиннадцатым типами ВПЧ.
В повседневной жизни каждого человека увеличивают риск инфицирования следующие воздействия:
- курение;
- стресс;
- использование чужих гигиенических принадлежностей;
- посещение бань, саун;
- рукопожатие с носителями на этапе обострения;
- снижение иммунитета.
Глобально на распространение ВПЧ влияет множество факторов, в числе которых социально-экономические, медицинские, гигиенические и географические. Вирус может годами находиться в организме, никак себя не проявляя. Провоцирует его активизацию ослабление защитных сил иммунной системы, что и влечет за собой появление папиллом на интимных местах, как у женщин, так и у мужчин.

Беременность, гормональные сбои, нарушение обмена веществ, острые вирусные инфекции, длительные хронические заболевания, плохое питание и недосып могут также спровоцировать рост папиллом на интимных местах.
Пути заражения
Инфицирование возможно не только через половую близость, хотя она является наиболее частой причиной. Заражение ВПЧ также возможно бытовым путем:
- при использовании общих гигиенических и столовых принадлежностей;
- через контакт с инфицированным в стадии обострения при наличии микротравм;
- возможность передачи ВПЧ через бытовые предметы все еще обсуждается.
Редко встречается трансплацентарный путь инфицирования – от матери к ребенку, еще на этапе внутриутробного развития плода.
Вероятность заражения
Примерно в равной степени женщины и мужчины имеют риск стать инфицированными, совершенно не подозревая об этом, поскольку пик заражения приходится на подростковый период и старше, когда снижается настороженность в отношении заражения герпесвирусной, папилломовирусной, ВИЧ-инфекцией.
При этом большее внимание уделяется заболеваниям, передающимся половым путем, которые, тем не менее, также отличаются высокой динамикой заражения.
Важным моментом остается количество половых партнеров, так как на сегодняшний день уже описано более 190 типов ВПЧ и с каждым годом штаммов вируса становится больше. Международное агентство по изучению рака выделяет 12 штаммов, которые связаны с развитием рака различной локализации:
- шейки матки;
- вульвы;
- влагалища;
- анального канала;
- пениса.

Выбирая наименьшее число сексуальных партнеров, риск заразиться ВПЧ, в том числе его онкогенными штаммами, значительно снижается.
Необходимо помнить об индивидуальной гигиене, а также о существовании вакцинации, которая на 95% снижает риск развития ВПЧ. Эффективнее проводить вакцинацию в возрасте до 14 лет, но возможен вариант и до 25 лет. Наибольшую защищенность вакцина дает в случае, если она была введена до начала половой жизни.
Симптомы
При наличии папиллом на интимных местах симптомы делят на субъективные (ощущения, жалобы) и объективные (что непосредственно может увидеть специалист). К субъективным относятся:
- наличие разрастаний (одиночных или множественных);
- пятна на коже и слизистых оболочках половых органов;
- зуд и другие неприятные поверхностные ощущения в области поражения;
- болезненность во время полового акта;
- если мужские папилломы на интимных местах расположены в области уретры, могут наблюдаться жжение и болезненный зуд, нарушение мочеиспускания.
Для патологии характерно наличие болезненных трещин и кровоточивости кожи и слизистых.
К объективным симптомам относятся:
- высыпания;
- папулы и пятна;
- бородавчатоподобные папилломы;
- остроконечные кандиломы, локализованные в промежности и перианальной зоне.
Диагностика
Для того чтобы более достоверно определить, относится ли новообразование к аногенитальным бородавкам, проводится проба с 5% раствором уксусной кислоты, после обработки которым папилломы на интимных местах сохраняют серовато-белую окраску при изменяющемся, усиливающимся сосудистом рисунке нормальной кожи. Также в диагностике могут быть использованы лабораторные исследования – идентификация генотипа ВПЧ с прогнозом течения заболевания.

Для диагностики предраковых состояний на фоне папиллом в интимных местах у женщин рекомендована консультация акушера-гинеколога и уролога при локализации папиллом на интимных местах у мужчин, например, при внутриуретральной локализации. При наличии папилломатозных процессов в анальной области рекомендована консультация проктолога.
Лечение
На вопрос, чем лечить папилломы на интимных местах, современная медицина дает однозначный ответ: их необходимо удалять. Деструкция доброкачественных новообразований может проводиться различными методами:
- электрокоагуляция – воздействие током высокой частоты;
- криодеструкция – удаление с помощью обработки холодом;
- лазерное удаление – послойная обработка излучением лазера;
- химическая деструкция – с помощью специальных химических растворов.
Также возможен вариант классического хирургического удаления.
Конкретную схему, как полноценно и безопасно убрать папилломы на интимных местах, назначает специалист в соответствии с локализацией процесса, тяжестью течения, сопутствующими заболеваниями.
Немаловажный аспект лечения папиллом на интимных местах – это изменение образа жизни и укрепление иммунной системы. Комплексный подход позволяет избежать появления новых образований.
Другие статьи:

Бородавки – это поражения кожи, появляющиеся в виде особых округлых образований, выступающих над поверхностью. Возникают они вследствие специфических вирусов.

Небольшой нарост телесного цвета на нижнем или верхнем веке можете свидетельствовать о наличии папилломавирусной инфекции. После подтверждения диагноза врач сообщает пациенту о доступных способах удаления папиллом на веке. Также в схему лечения входят методы профилактики появления наростов повторно.

Красная родинка – это небольшое новообразование, обычно ярко-красного цвета, круглой или овальной формы. Считается распространенным новообразованием на коже, которое может возникать практически на любом участке тела. Некоторые из них достаточно мягкие и ровные, другие же имеют более заметно выпуклую форму.
Читайте также:

