Кандиды и вирус взаимодействие
Обновлено: 24.04.2024
Макаров И.О., Шешукова Н.А.
ГБОУ ВПО Первый МГМУ им. И.М. Сеченова Минздравсоцразвития России Резюме: вагинальный кандидоз является часто встречающимся заболеванием, которое, как правило, развивается на фоне иммунодефицитного состояния. Т.к. вагинальному кандидозу часто сопутствуют другие дисбиотические нарушения в микроценозе влагалища, для лечения кандидаинфекции целесообразно применять препараты широкого спектра действия. С целью оценки терапевтической эффективности фентиконазола в лечении хронического вагинального кандидоза были обследованы 38 пациенток 22-42 лет. Критериями отбора пациенток явились: наличие в анамнезе четырех и более эпизодов вагинального кандидоза в течение года, отсутствие инфекции, передаваемой половым путем на момент исследования. Всем женщинам был назначен фентиконазол (Ломексин) вагинально 600 мг, и через три дня – повторно (600 мг). Вторым этапом лечения явилось назначение препаратов, нормализующих функцию иммунной системы (интерфероны). Исследование показало высокую клиническую и микробиологическую эффективность фентиконазола в лечении хронической формы вагинального кандидоза, о чем свидетельствовало отсутствие рецидивов заболевания в течение 3 месяцев.
Ключевые слова: Candida spp., Candida albicans, вагинальный кандидоз, кандидаинфекция, фентиконазол, интерферон.
Vaginal candidosis. Alternatives of pharmacotherapy
Вагинальный кандидоз – наиболее часто встречающееся заболевание половых органов, вызываемое грибами рода Candida [9]. Большинство женщин на определенном этапе жизни инфицируются Candida spp., 20% женщин являются бессимптомными носителями Candida spp., хронический кандидоз развивается в 5-10% случаев [2,7].
Род кандида насчитывает более 150 видов. Candida spp. – диморфные грибы, существующие в двух формах: в виде почкующихся клеток и псевдомицелия. Почкующиеся клетки – инфекционная форма гриба, псевдомицелий – форма, в которой гриб существует в тканях. Степень патогенности различных штаммов широко варьирует от безвредных до весьма вирулентных [8].
Для человека патогенны только C. albicans, C. tropicalis, C. pseudotropicalis, C. krusei, C. parakrusei, C. parapsilosis, C. guillermondi. Из перечисленных дрожжеподобных грибов в гинекологической практике возбудителем, поражающим вульву и влагалище, чаще является Candida albicans. C. albicans отличается выраженной ферментативной активностью, что проявляется способностью продуцировать протеолитические и липолитические ферменты. Это обеспечивает их высокую адгезивную способность и глубокую пенетрацию гриба в эпителиоциты влагалища [5,7].
Вагинальный кандидоз чаще развивается на фоне иммунодефицитного состояния, что может быть следствием тяжелого соматического заболевания.
Вагинальный кандидоз не является инфекцией, передающейся половым путем. Среди возможных факторов риска заболевания – высокая сексуальная активность, эндокринные нарушения, хронические заболевания желудочно-кишечного тракта, аллергические заболевания, прием антибиотиков, гормональных препаратов, спринцевание. Развитие вагинального кандидоза могут провоцировать такие физиологические состояния как менструация и беременность [1,5,7].
Принимая во внимание возможность кандиданосительства, диагноз кандидоза устанавливается при наличии клинических проявлений заболевания и микроскопического выявления грибов рода Candida с преобладанием вегетирующих форм (почкование, псевдомицелий) [4,7].
Лабораторная диагностика вагинального кандидоза включает следующие виды исследований:
- Микроскопическое исследование отделяемого из влагалища – обнаружение псевдомицелия, единичных почкующихся клеток, других морфологических структур.
- Культуральное исследование (среда Сабуро, сахарный агар) – идентификация возбудителя с определением его чувствительности к антимикотикам.
- Молекулярно-биологические методы (полимеразная цепная реакция) – выявление ДНК определенного вида дрожжеподобных грибов.
- Серологические реакции – реакция агглютинации (РА), реакция связывания комплемента (РСК), реакция преципитации (РП), реакция пассивной гемагглютинации (РПГА). Из комплекса серологических исследований наиболее существенное значение имеет РСК с дрожжевыми антигенами (1:10, 1:16). Диагностическим титром РА при кандидозах считается разведение сыворотки более чем 1:100.
- Иммуноферментный анализ – определение IgEантител против C. albicans во влагалищных смывах. Наиболее высоким является титр IgEантител к серотипу А, который составляет 83% всех штаммов C. albicans.
Несмотря на широкий арсенал имеющихся на сегодняшний день антимикотических средств, лечение вагинального кандидоза нередко представляет трудности, что требует дальнейшего поиска высокоэффективных препаратов и схем лечения.
Следует придерживаться принципов комплексного подхода при лечении инфекционно-воспалительных заболеваний нижних отделов половой системы женщины, особенно тех, которые характеризуются хроническим, вялотекущим и рецидивирующим течением.
При выборе терапии хронической формы вагинального кандидоза необходимо: проводить культуральное исследование на соответствующих питательных средах с определением чувствительности к антимикотикам; учитывать стадию колонизации и клиническую форму заболевания; соблюдать необходимую длительность лечения и дозировку применяемых препаратов и тем самым избегать развития устойчивости грибов к антимикотикам; лечение должно быть этапным и комплексным.
Принимая во внимание, что вагинальному кандидозу часто сопутствуют другие дисбиотические нарушения в микроценозе влагалища, целесообразно для лечения кандидаинфекции применять препараты широкого спектра действия, одним из которых является Ломексин (активное действующее вещество – фентиконазол натрия) [3].
Фентиконазол является синтетическим производным имидазола. Оказывает местное фунгицидное и фунгистатическое действие. Азоловая структура, входящая в состав препарата, препятствует синтезу эргостерола, который является основным компонентом клеточной мембраны грибов и регулятором ее проницаемости.
В отличие от других азольных соединений (эконазола, миконазола, кетоконазола) фентиконазол ингибирует биосинтез протеаз Candida spp. при концентрациях от 0,25 до 16 мкг/мл. Это действие не зависит от величины антимикотической активности и обусловлено ингибированием одной из стадий образования протеолитических ферментов дрожжеподобными грибами [1,3].
Фентиконазол применяется в виде двух лекарственных форм – вагинальных капсул по 600 мг и 1000 мг, а также в виде вагинального крема.
При интравагинальном введении фентиконазол практически не подвергается системной абсорбции (при длительном вагинальном применении данного препарата концентрация его в крови не определяется).
Фентиконазол оказывает влияние и на неспецифическую грамположительную флору влагалища (Streptococcus spp., Staphylococcus aureus и др.), что позволяет одновременно корригировать сопутствующие кандидозу дисбиотические нарушения. Кроме того, данный препарат активен в отношении Trichomonas vaginalis.
Для лечения вагинального кандидоза одну капсулу фентиконазола (600 мг или 1000 мг) вводят глубоко во влагалище однократно. При лечении смешанных инфекций или инфекции, вызванной Trichomonas vaginalis, повторно вводят капсулу фентиконазола через 24 часа. При необходимости курс лечения повторяют через 10 дней. Крем также вводится один раз в день 5 г, курс лечения составляет 7 дней.
Новое действующее вещество, входящее в состав препарата Ломексин, дает возможность предположить отсутствие к нему резистентности грибов рода Candida и высокую терапевтическую активность даже при однократном применении. Обе лекарственные формы обладают высокой преемственностью, хорошо переносятся, что дает нам все основания рекомендовать их врачам акушерам-гинекологам для лечения не только острой, но и хронической кандидаинфекции.
С целью оценки терапевтической эффективности фентиконазола в лечении хронического вагинального кандидоза были обследованы 38 пациенток в возрасте 22-42 года (средний возраст составил 28,7 лет). Критериями отбора пациенток явились: наличие в анамнезе четырех и более эпизодов вагинального кандидоза в течение года, отсутствие инфекции, передаваемой половым путем на момент исследования.
Основными жалобами всех пациенток были выделения различной интенсивности из половых путей, жжение в нижних отделах влагалища и вульвы. У 9 пациенток (23,7%) имело место несколько жалоб одновременно. Длительность заболевания в среднем составила 7-10 дней.
Диагноз вагинального кандидоза был поставлен на основании общеклинических данных и подтвержден микроскопическим исследованием вагинального отделяемого в мазках, а также культуральным исследованием. У всех пациенток была выявлена кандидаинфекция, возбудителем которой явился вид Candida albicans.
Всем пациенткам был назначен фентиконазол 600 мг вагинально и через три дня повторно 600 мг.
Вторым этапом лечения вагинального кандидоза явилось назначение препаратов, нормализующих функцию иммунной системы. С этой целью мы использовали: интерфероны (интерферон α-2b – вагинальные или ректальные суппозитории 1 млн. МЕ в сутки) и индукторы синтеза интерферонов – циклоферон в/м по 2,0 мл в течение 10 дней.
Данные опроса показали, что все женщины отметили улучшение состояния уже на 1-2 день после введения препарата – снижение выраженности зуда и интенсивности выделений из половых путей. Побочных эффектов и аллергических реакций при применении фентиконазола в нашем случае не отмечено.
При повторном клинико-лабораторном исследовании, которое проводилось через 30-40 дней после начала лечения, у всех пациенток отсутствовали жалобы, а также воспалительные изменения слизистой влагалища при визуальном осмотре. Культуральное исследование показало отрицательный результат на наличие грибов.
Через 3 месяца всем обследованным пациенткам вновь проведено микроскопическое и культуральное исследования вагинального отделяемого. У 34 (89,5%) женщин нарушений в составе микрофлоры влагалища выявлено не было. В 10,5% наблюдений имело место кандиданосительство.
Таким образом, применение препарата Ломексин показало высокую клиническую и микробиологическую эффективность в лечении хронической формы вагинального кандидоза, о чем свидетельствует отсутствие рецидивов заболевания в течение 3 месяцев. Препарат локального действия Ломексин ввиду его непосредственного введения во влагалище, где он создает высокую концентрацию, позволяет достичь значительного терапевтического эффекта при коротких сроках лечения и отсутствии побочных реакций.
Кроме того, терапия вагинального кандидоза должна быть комплексной, этапной и включать не только этиотропное лечение, но и ликвидацию предрасполагающих факторов, что способствует снижению рецидивов заболевания. Одним из основных условий на период лечения является, по возможности, отмена антибактериальных препаратов, эстроген-гестагенных контрацептивов, кортикостероидов, а также лечение сопутствующих заболеваний.
1. Андреева Ю.С., Долгушин И.И., Савочкина А.Ю., Рыжкова А.И. Грибы рода Candida стимулируют образование нейтрофильных внеклеточных ловушек//Медицинская Иммунология 2009, Т. 11, № 4-5
2. Бадыков И.И, Некоторые особенности реагирования иммунной системы человека на дрожжеподобные грибки рода Candida Медицина и фармакология: научные приоритеты учёных. / Сборник научных трудов по итогам международной научно-практической конференции. № 1. г. Пермь, 2016. 116 с.
3. Годовалов А.П., Быкова Л.П. Особенности Сandida sp. из микробных ассоциаций при воспалительных заболеваниях дыхательных путей // Успехи медицинской микологии. - 2013. - Т.11. - С. 84-87.
4. Годовалов А.П., Быкова Л.П., Антипина А.И., Лыкова Е.В. Изучение поглотительной активности лейкоцитов периферической крови вегетарианцев в отношении Сandida albicans // Экспериментальная и клиническая гастроэнтерология. - 2016. - № 2 (126). - С. 95-95a.
5. Годовалов А.П., Быкова Л.П., Ларин А.Э., Ларина П.М. Изменение микробиоценоза толстого кишечника при выделении Сandida sp. // Успехи медицинской микологии. - 2015. - Т.14, № 14. - С. 181-183.
6. Годовалов А.П., Быкова Л.П., Никулина Е.А., Ожгибесов Г.П. Изучение микробного пейзажа толстого кишечника при кандидозном носительстве // Медицинский вестник МВД. - 2016. - Т.80, № 1(80). - С. 41-43.
7. Годовалов А.П., Быкова Л.П., Ожгибесов Г.П. Значение грибов рода Сandida при воспалительных заболеваниях дыхательных путей // Сибирский медицинский журнал (Иркутск). - 2008. - Т.82, № 7. - С. 10-12.
8. Годовалов А.П., Быкова Л.П., Ожгибесов Г.П. Характеристика Сandida spp. в грибково-бактериальных ассоциаций при воспалительных заболеваниях верхних дыхательных путей // Проблемы медицинской микологии. - 2009. - Т.11, № 2. - С. 65.
10. Годовалов А.П., Ожгибесов Г.П., Быкова Л.П., Никулина Е.А. Изучение роли Сandida spp. при дисбиозе кишечника // Проблемы медицинской микологии. -2008. - Т.10, № 2. - С. 34.
11. Капустина Ольга Александровна, Логачева Людмила Егоровна, Карташова Ольга Львовна Видовой состав и биологические свойства грибов рода Candida, выделенных из разных биотопов тела человека // Известия ОГАУ. 2009. №24-1
15. Чеботарь И.В. Аспартат протеазы грибов рода Candida - потенциальная мишень для антивирулентной терапии //Клиническая дерматология и венерология 2012.-N 1.-С.33-38.
16. Brown G.D., Denning D.W., Gow N.A., Levitz S.M., Netea M.G., White T.C. Hidden killers: human fungal infections // Sci. Transl. Med. - 2012. - Vol. 4(165). - P. 165rv13.
19. Jim?nez-L?pez C., Lorenz M.C. Fungal immune evasion in a model host-pathogen interaction: Candida albicans versus macrophages // PLoS Pathog. - 2013. - Vol. 9(11).- P. e1003741.
21. Marodi L, Korchak HM, Johnston RB Jr. Mechanisms of host defense against Candida species. I. Phagocytosis by monocytes and monocyte-derived macrophages. J Immunol 1991 Apr 15 146:8 2783-9
22. Marodi L, Tournay C, Kaposzta R, Johnston RB Jr, Moguilevsky N. Augmentation of human macrophage candidacidal capacity by recombinant human myeloperoxidase and granulocytemacrophage colony-stimulating factor. Infect Immun 1998 Jun;66(6):2750-4
23. Moragues M.D., Rementeria A., Sevilla M.J., Eraso E., Quindos G. Candida antigens and immune responses: implications for a vaccine // Expert. Rev. Vaccines. - 2014. - Vol. 13(8). - P. 1001-12.
24. Nace H.L., Horn D., Neofytos D. Epidemiology and outcome of multiple-species candidemia at a tertiary care center between 2004 and 2007 // Diagn. Microbiol. Infect. Dis. - 2009. - Vol. 64(3). - P. 289-94.
25. Okuda, T., T. Yasuoka, and N. Oka. Myeloperoxidase deficiency as a predisposing factor for deep mucocutaneous candidiasis: a case report. J. Oral Maxillofac. Surg. 1991. 49:183-186
В этой связи представляет интерес взаимодействие грибов рода Candida с иммунной системой человека в целом и с различными популяциями иммунокомпетентных клеток в частности. В соответствии с современными представлениями патогенностью по отношению к человеку обладают около 15 видов этого рода (C. albicans, C. glabrata, C. tropicalis, C. parapsilosis, C. krusei и некоторые другие) из более чем 130. Наибольшее значение для эпидемиологии кандидозов имеет C. albicans, так как этот вид имеет среди своих сородичей самую выраженную способность к адгезии[2],[7]. Из двух форм взаимодействия с макроорганизмом – колонизации и инвазии именно вторая приводит к развитию оппортунистических инфекций. В свою очередь, патогенность кандид прямо пропорционально зависит от интенсивности адгезии к тканям эпителия[8].
Примечательно, что адгезия возможна двумя способами – при помощи специфических рецепторов-адгезинов (это белки семейств Als, Hwp1 и Int1), или же при использовании неспецифических физико-химических факторов[15]. Особенность этих белков в том, что они способны фиксировать кандид не только на клетках тканей организма, но и на пластиковых деталях катетеров, эндопротезов, инфузионных и трансфузионных систем. После адгезии происходит инициация реакции иммунной системы на антигены грибов. Из-за колонизации C. albicans поверхности эпителия органов ЖКТ в норме иммуннокомпетентные клетки имеют опыт взаимодействия с детерминантными группами кандид и их микопатогенами. Поэтому при избыточном росте грибков в макроорганизме и при инвазии в ткани реакция идет как на клеточном(представленном в основном фагоцитами и Т-хелперами) уровне, так и на гуморальном (представленном В-звеном с антителами в авангарде).
Рассмотрим вариант иммунного ответа на инвазию C. albicans, при котором первичной будет реакция фагоцитов (как со стороны нейтрофилов, так и со стороны макрофагов, исходом фагоцитоза которых будет в том числе и презентация антигена).
Микрофаги инактивируют микопатогены двумя способами: фагоцитозом комплексов грибов с опсонинами или специфическими антителами, и образованием внеклеточных нейтрофильных ловушек (стимуляция образования грибами рода Candida показана в экспериментах in vitro)[1]. Из иммунокомпетентных клеток напрямую с кандидами благодаря наличию у последних PAMP – маннана, бета-глюкана и хитина взаимодействуют макрофаги. Рецепция осуществляется путем взаимодействия TLR4, TLR2 и Dectin-1 с вышеперечисленными лигандами[2],[19]. Наличие манната так же обуславливает активацию системы комплемента по лектиновому пути. При помощи маннозосвязывающего лектина распознаются остатки углеводов, входящих в состав клеточной стенки грибов. В результате олигомеризации двух фибриллярных доменов MBL и связывания сериновых протеаз MASP-I и II происходит связывание и расщепление протеазами C2 и C4 компонентов системы комплемента. Далее происходит образование C3-конвертазы при помощи C2b и C4a. C2a и C4b, в свою очередь, выполняют функцию хемоаттрактантов и дополнительно стимулируют миграцию иммунокомпетентных клеток. Значительный полиморфизм гена, кодирующего MBL обуславливает различное содержание этого соединения в сыворотке разных людей. Концентрации MBL в популяции могут отличаться в тысячи раз, что может объяснять различную устойчивость к инфекционным агентам, содержащим в клеточной стенке маннозу. Наибольшее клиническое значение в этом случае имеет содержание маннозосвязывающего лектина у новорожденных – существуют данные о корреляции младенческой смертности (например, от менингококковой инфекции) с низким содержанием MBL в сыворотке крови[18].
Однако, поверхность клетки кандид способна накапливать ингибиторы каскада реакций комплемента, обеспечивая тем самым защиту микроорганизмов от распознавания и лизиса. Именно поэтому в группу риска по генерализации кандидозов попадают и лица с недостаточным содержанием MBL в крови, которых обычно не относят к иммунокомпроментированным категориям пациентов. Помимо вышеупомянутых семейств молекул-адгезинов патогенность грибов рода Candida обеспечивается рядом ферментов, преимущественно гидролазами. Это, например, фосфолипаза Б, способная расщеплять клеточные мембраны клеток слизистой, и аспартат протеазы – фермент, присутствующий на кончиках гифов грибов и непосредственно разрушающий ткани макроорганизма[15],[20]. Так же свою роль в проникновение внутрь клеток человека играют гиалуронидаза, честь гемолизинов (особенно характерны для C. Albicans). Эти ферменты – потенциальные мишени для антигрибковой терапии, поскольку лишенные инвазивных свойств кандиды во многом теряют свою вирулентность. Так же протеазы и фосфолипазы кандид принимают участие в регулировании иммунного ответа макроорганизма из-за своей специфичности.
Спектр фунгицидных соединений, продуцируемых макрофагами довольно широк: это АФК - активные формы кислорода (супероксид-анион, перекись водорода, гидроксид-анион), оксид азота, гипохлорит, образующийся под действием миелопероксидазы из АФК и хлорид-аниона, протеазы, дефензины, лизоцим фагосом и лактоферрин. Именно такое разнообразие противогрибковых соединений обеспечивает наибольшую эффективность фагоцитоза мононуклеаров[17].
Однако, в случае с кандидами нередко встречается незавершенный фагоцитоз (способность микроорганизмов длительное время сохранять жизнеспособность внутри клетки-фагоцита). Объясняется это двумя причинами. Первая – недостаток системы миелопероксидазы. В этом случае активные формы кислорода и соединения хлора не подвергаются ферментативному превращению (или подвергаются в меньшей степени), что приводит к снижению образования гипохлоритов. Этот фактор значительно уменьшает вероятность окончательного завершения фагоцитоза, поскольку основная доля фунгицидной активности приходится как раз на соединения, содержащие хлорид-анион. Вторая причина – недостаточность регуляции иммунного ответа со стороны Т-звена[21],[22]. В этом случае стимуляция макрофагов Т-хелперами первого типа находится на уровне, недостаточном для отражения грибковой агрессии по отношению к макроорганизму. Незавершенный фагоцитоз во многом обуславливает возможность хронических и рецидивирующих инфекций. Особенность этого феномена у кандид в том, что успех фагоцитоза более зависит от макроорганизма, чем от микро. Этим грибки выгодно отличаются от ряда вирусов (блокирование фагосомо-лизосомального слияния, вирус гриппа), бактерий (резистентность к лизосомальным ферментам у гонококков и стафилококков,способность покидать фагосомы у риккетсий).
Некоторые исследования показывают, что повышение активности Т-хелперов 1 типа, секретирующих IFNγ, связано с облегчением течения кандидоза и ускорением выздоровления. Активация же реакции по типу Th-2 ассоциируется с неблагоприятным течением инфекции, так как повышение продукции антител способствует сенсибилизации организма и увеличению вероятности развития ГЗТ[23]. Объясняется это тем, что Т-хелперы второго типа продуцируют ряд провоспалительных цитокинов, таких как IL-4, IL-5, IL-6, IL-9, IL-10, IL-13, чем подавляют иммунный ответ, индуцируемый Th-1 клетками. Так же Th2 стимулируют антителообразование, особенно реагинов – Ig класса Е, чем повышают вероятность реакций аллергического характера.
Подводя итоги вышесказанного, необходимо отметить, что такая актуальная проблема, как кандидозы требует от современного врача глубокого понимания процессов, лежащих в основе патогенеза заболевания. Изучение особенностей взаимодействия иммунной системы с патогенами в данном случае – ключевой фактор, обеспечивающий в дальнейшем рациональный выбор схем терапии заболевания. Успехи иммунологии и микробиологии позволили за последние 20-25 лет значительно расширить научные горизонты знаний о микроорганизмах, в особенности о взаимодействии патогенных и условно-патогенных видов с клетками иммунной системы на рецепторном уровне. Сейчас очевидно, что в противостоянии с кандидозами решающую роль играет собственная иммунологическая резистентность человеческого организма – это подтверждают случаи генерализации грибковой инфекции у иммунокомпрометированных пациентов(перенесшие иммунносупрессивную терапию, ВИЧ-инфицированные, больные с тяжелой эндокринной патологией или же с кахексией). Учитывая эпидемиологические данные, приведенные в первом абзаце, становится ясно, что грибковые инфекции, и особенно кандидозы – серьезнейший вызов для современного медицинского сообщества. Именно широчайшая распространенность инфицирования и носительства грибов рода Candida делает проблему междисциплинарной, требующей определенного уровня знаний от врачей всех специальностей по всему миру. Не стоит забывать и о трудностях, связанных с диагностикой кандидозов, а так же с лечением недуга – наиболее актуально это для рецидивирующих форм урогенитального кандидоза.
Наш организм неплохо защищен от инвазивного кандидоза – тканевые барьеры, система комплемента, макро- и микрофаги, наборы специфических и неспецифических фунгицидных факторов. Но все это великолепие работает на должном уровне только при удовлетворительном состоянии здоровья и отсутствии генетических предпосылок, а значит, помимо знания процессов, происходящих на уровне иммунокомпетентных клеток в борьбе с кандидозами необходим комплексный подход, значительное внимание в котором будет уделено профилактике заболевания.
Н.В. БЕЛОБОРОДОВА, доктор медицинских наук, профессор, главный научный сотрудник академической группы академика РАМН Ю.Ф. Исакова.
При участии Ж.И. АРХИПОВОЙ, кандидата медицинских наук, НИИ детской гематологии. Серьезные экологических изменения, происходящие на планете в последние десятилетия, не могли не сказаться на состоянии микроэкологии и иммунореактивности современного человека.
В этом - одна из глобальных причин роста грибковых заболеваний, которыми сегодня, по данным Всемирной организации здравоохранения, страдает каждый пятый житель планеты. Чаще проявлениями грибковых заболеваний являются различные локальные поражения кожи, ногтей, слизистых оболочек полости рта, кишечника, уретры и влагалища, однако при серьезных нарушениях иммунореактивности организма может наступить генерализация процесса, и тогда грибковые заболевания приобретают жизнеугрожающий характер.
На фоне достижений современной медицины, увеличения продолжительности жизни наиболее ослабленных больных (глубоконедоношенные дети, пациенты с опухолями и иммунодефицитами) в лечебных учреждениях наблюдается широкое распространение инвазивных микозов, которые составляют до 12% в этиологической структуре внутрибольничных инфекций и до 40% в структуре инфекционной летальности. Ученые из Центра контроля заболеваемости (Атланта, США) называют кандидоз внутрибольничной эпидемией последнего десятилетия, так как заболеваемость им иммунокомпрометированных больных возросла в 11 раз.
Колонизация слизистых грибами Candida у практически здоровых людей колеблется от 15 до 40% и может возрасти до 80% на фоне какой-либо патологии в условиях длительной госпитализации, но инвазивный микоз у них не развивается благодаря большому количеству защитных механизмов против грибковой инфекции. Защитные механизмы, не связанные с иммунной системой, включают барьеры в виде кожи и слизистых, а также конкурентные взаимодействия с нормальными бактериями, которые обеспечивают защиту от кандидоза и других микозов посредством соревнования за пищу и, возможно, посредством локальной продукции веществ с антифунгальной активностью. Само по себе разрушение барьеров химической травмой, ожогом или операцией, как и нарушение нормального биоценоза кишечника после длительного применения антибиотиков широкого спектра действия, крайне редко приводит к развитию системного микоза, но вызывает предпосылки для этого в виде локального избыточного накопления грибов в тех местах, где действие физиологических барьеров нарушено.
Общеизвестными факторами риска возникновения грибковой инфекции являются длительная антибиотикотерапия и снижение защитных сил организма. В нормальном организме нейтрофилы, макрофаги и эозинофилы фагоцитируют и убивают бластоспоры кандид, а альвеолярные макрофаги и нейтрофилы способны блокировать прорастание спор аспергилл. Нейтрофилы и моноциты уничтожают также псевдогифы Candida и гифы Aspergillus. Поэтому первыми кандидатами на развитие диссеминированного кандидоза и аспергиллеза являются больные с количественными и функциональными дефектами нейтрофилов, особенно в условиях депрессии Т-клеточного звена иммунной сиcтемы. К специфическим условиям относится лекарственная нейтропения на фоне лечения цитостатиками, особенно глубокая (14 дней нейтрофилы
У пациентов с онкогематологическими заболеваниями к появлению специфических факторов риска инвазивного микоза приводит терапия. На современном этапе она обязательно включает мощные цитостатики, глюкокортикоиды и антибиотики широкого спектра действия. Помимо возникновения нейтропении цитостатики приводят к разрушению кожных и слизистых барьеров, глюкокортикоиды угнетают Т-лимфоциты и макрофаги, антибиотики нарушают биоценоз кишечника. Неудивительно, что в онкогематологических стационарах инвазивные микозы становятся все возрастающей проблемой.
Барьер №1 - конкурентное взаимодействие грибов с бактериями нормальной микрофлоры хозяина
Барьер №2 - целостность кожи и слизистых
Барьер №3 - фагоцитоз и иммунологические реакции
Основные факторы, способствующие разрушению барьеров
№1 - неадекватная (избыточная) антибиотикотерапия
№2 - повреждение эпителия (механическое, токсическое, воспалительное), замедление регенерации, авитаминоз
№3 - снижение иммунореактивности под влиянием цитостатиков, стероидных гормонов
Еще в 80-е годы грибковые инфекции возникали в основном на фоне длительной госпитализации, продолжительной антибиотикотерапии и повторных курсов химиотерапии. Средняя продолжительность периода от момента установления диагноза онкогематологического заболевания до развития грибкового осложнения составляла 19 месяцев. В настоящее время все чаще грибковые инфекции стали наблюдаться на ранних этапах лечения цитостатиками. Это связано как с агрессивностью режимов полихимиотерапии, так и с широким применением современных супермощных антибиотиков.
Важно отметить, что инвазивные грибковые поражения могут развиваться не только у больных при явнымх дефектах иммунореактивности, но и у пациентов с любыми хирургическими заболеваниями в случае осложненного течения послеоперационного периода, реанимационных мероприятий, интенсивной терапии, длительной искусственной вентиляции легких. Мы наблюдали таких пациентов после тяжелых комбинированных травм, после повторных операций по поводу абдоминального сепсиса, после кардиохирургических, нейрохирургических операций и др. В этих случаях предрасполагающим моментом является совокупность факторов, снижающих барьерную функцию слизистых оболочек (стресс, нарушения гемодинамики, гипоксия, длительная невозможность энтерального питания и др.) в сочетании с массивной комбинированной антибиотикотерапией, к сожалению, необходимой у больных высокого риска по жизненным показаниям. Забегая вперед, следует отметить, что даже при выделении грибов из крови или очагов инфекции при проведении целенаправленной противогрибковой терапии у таких пациентов не представляется возможным отказаться от одновременного введения антибиотиков в связи с высокой опасностью септического шока.
Самым частым видом микоза является кандидоз. В списке возбудителей кандидоза лидирующее место занимает Candida albicans. Этим видом грибов вызывается более 80% кандидозов. Однако инфекция может быть вызвана и другими видами: С. tropicalis, С. parapsilosis, С. krusei, С. lusitaniae, Torulopsis glabrata.
Кандидоз в зависимости от степени поражения может быть классифицирован как поверхностный и глубокий. Поверхностный кандидоз включает кожный, орофарингеальный, мочеполовой и характеризуется поражением соответствующих слизистых. Наиболее опасен глубокий кандидоз, составляющий основной спектр кандидозных инфекций у иммунокомпрометированных больных, который может быть классифицирован как фунгемия, диссеминированный кандидоз и кандидоз отдельных органов.
Инвазивное кандидозное поражение желудочно-кишечного тракта (ЖКТ). Считается общепризнанным, что ЖКТ является основным эндогенным резервуаром Candida, откуда происходит проникновение грибов в кровь (феномен транслокации) и последующее распространение инфекции по организму. Однако у больного с агранулоцитозом локальное поражение ЖКТ грибами рода Candida не ограничивается хорошо описанной в литературе ролью "ворот" для диссеминации, а само по себе может вызвать жизнеугрожающие состояния: прогрессирование поражения быстро приводит к множественной инфильтрации или некрозам всей толщи стенки пищеварительного канала, вызывая такие тяжелые осложнения, как кишечная непроходимость, перитонит, желудочно-кишечное кровотечение, вплоть до летального исхода.
Поражение легких. Грибы рода Candida часто высеваются из респираторных секретов, однако клиническое значение таких высевов в большинстве случаев невелико, так как колонизация ротовой полости и верхних дыхательных путей приводит к контаминации мокроты. Более того, легочная инфекция грибами Candida обычно возникает в результате гематогенного распространения, и мокрота у таких больных не отделяется вовсе. Симптомы кандидозной пневмонии схожи с клиническими проявлениями бактериальной пневмонии, но носят более непостоянный характер. Обращает на себя внимание несоответствие выраженных нарушений дыхания скудным аускультативным и рентгенологическим признакам. Рентгенологические нарушения могут ограничиваться изменениями корня и усилением сосудистого рисунка, почти в половине случаев наблюдается рентгенонегативная кандидозная пневмония. В финале заболевания может развиться диссеминация по обоим легочным полям. Рентгенологически этот процесс характеризуется появлением множественных "мигрирующих" облаковидных теней. Сегодня для диагностики поражения легких у иммунокомпрометированных больных наиболее широко используется бронхоальвеолярный лаваж с последующим микробиологическим исследованием.
Поражение кожи встречается в 5-10% случаев острого диссеминированного кандидоза. Классически оно имеет вид плотных, приподнимающихся над поверхностью узлов 0,5-1 см в диаметре, розово-красного цвета, не исчезающих при надавливании. Однако у большинства больных изменения на коже представляют собой просто папулезную или пятнисто-папулезную сыпь, часто неотличимую от медикаментозной.
Изменения на коже и инфильтраты мягких тканей часто становятся информативным материалом для идентификации возбудителя, так как поверхностное расположение делает их удобными для биопсии. Сочетание посева с гистологическим исследованием значительно увеличивает этот показатель. Следует иметь в виду, что поражения кожи при кандидозе затрагивают дерму, в то время как поверхностный слой эпидермиса остается интактным, поэтому клиницист должен быть очень внимателен при заборе материала. При гистологическом исследовании обычно находят псевдомицелий грибов, фибрин и небольшие геморрагии в сочетании с отеком стенки сосудов и периваскулярной ткани.
Поражение ЦНС. Кандидозный менингит встречается относительно редко, наиболее характерен для новорожденных и недоношенных детей, а также как вторичное осложнение при шунтирующих нейрохирургических вмешательствах. В случае развития у имунокомпрометированных больных имеет исключительно агрессивное течение. Поражение оболочек головного мозга характеризуется достаточно ярко выраженными общемозговыми и менингеальными симптомами, а также нейтрофильным или лимфоцитарным плеоцитозом в ликворе - в зависимости от степени нейтропении. Candida имеет низкую высеваемость из ликвора, при морфологическом исследовании ликвора друзы гриба или псевдомицелий обнаружить, как правило, не удается, клинические симптомы (лихорадка, головная боль) не специфичны, поэтому грибковая природа менингита у больных с нейтропенией редко распознается при жизни. Внутримозговые абсцессы, связанные с Candida, могут вызывать очаговую неврологическую симптоматику, соответствующую их локализации.
Поражение сердца. Клиника кандидозного эндокардита не отличается от клиники бактериального, сопровождается длительной лихорадкой и формированием вегетаций на клапанах сердца. Особенностью этой локализации является частое сочетание с фунгемией: хотя бы однократный высев Candida из крови имеют до 80% больных кандидозным эндокардитом. На фоне иммунодефицита могут развиваться грибковые микроабсцессы в миокарде, что иногда проявляется аритмиями. Возможна закупорка грибковыми тромбоэмболами кардиальных артерий с развитием ишемии и сердечной недостаточности.
Хронический диссеминированный кандидоз (ХДК). Наиболее важный маркер ХДК - поражение печени и селезенки. Именно микроабсцессы в этих органах определяют хронический характер течения болезни. Термины "ХДК" и "гепатолиенальный кандидоз" в литературе являются синонимами. Клинически ХДК проявляется увеличением печени и селезенки на фоне длительной лихорадки. Иногда заболевание сопровождается желтухой или болями в правом подреберье. В крови отмечаются высокий лейкоцитоз и выраженная гипербилирубинемия (в основном за счет прямой фракции) в среднем у половины больных. Уровень трансаминаз повышается непостоянно и не более, чем в 3 раза. Наблюдения позволяют сказать, что в целом у большинства больных поражение печени грибами выглядит как холестатический гепатит. Такая особенность приводит к тому, что ХДК часто ошибочно принимается за токсическое поражение цитостатиками, особенно при отсутствии характерных изменений на УЗИ. Кандидозные микроабсцессы в паренхиматозных органах выглядят при ультразвуковом исследовании и компьютерной томографии как гипоэхогенные очаги, поэтому многие клиницисты считают обнаружение этих характерных изменений диагностическим критерием, подтверждающим инвазивную грибковую инфекцию.
Кандидемия. Многие авторы утверждают, что Candida spp., высеянная из крови, редко является контаминантом и должна быть принята во внимание как патоген практически во всех случаях. Фунгемия обнаруживается примерно в 30% случаев диссеминированного кандидоза и имеет важное диагностическое значение, так как служит основным прижизненным доказательством инвазивного кандидоза. Повторная (стойкая) кандидемия может быть результатом инфицирования центрального венозного катетера или проявлением деструктивного поражения глубоких тканей.
С момента возникновения проблемы грибковых инфекций в 60-70-е гг. огромные усилия медиков всего мира были направлены на разработку методов диагностики этих опасных осложнений, так как ранняя диагностика остается основным критическим моментом, определяющим успех в ведении больного с инвазивной инфекцией. Однако до настоящего времени от 20 до 75% случаев инвазивных микозов диагностируется лишь на аутопсии.
Кроме классических микробиологических методов серьезным подспорьем в лабораторной диагностике сегодня является определение маркеров кандидоза - Д-арабинитола и маннозы - методом газовой хроматографии. Даже при трудной локализации очага, недоступного для биопсии и посева, обнаружение высокого уровня маркеров в крови или спинномозговой жидкости позволяет подтвердить диагноз кандидоза, кроме того, в динамике объективно оценить эффект противогрибковой терапии.
Профилактика и лечение. Широко распространено мнение о необходимости одновременно с антибиотиками принимать нистатин, что гарантирует от грибковых осложнений. Действительно, нистатин препятствует массивному размножению кандид на слизистых ЖКТ. Однако крайне важно учитывать, что этот препарат не всасывается при приеме внутрь, то есть не способен воздействовать на клетки грибов, находящиеся вне просвета кишечника. Поистине революционным событием в этиотропной терапии кандидоза следует считать появление препарата флуконазола, наиболее известного под торговым названием дифлюкан. Хорошая биодоступность препарата обеспечивает высокую эффективность практически при любой локализации процесса - от распространенных кожных поражений до менингита. Почти всегда рекомендуется прием препарата внутрь за исключением редких случаев крайне тяжелого состояния больного, когда препарат вводят внутривенно. Благодаря отсутствию токсичности и низкой частоте побочных реакций флуконазол применяется даже у недоношенных детей. Очень важно правильно соблюдать режимы дозирования (см. табл.).
| Пациенты | Показания и дозы флуконазола | ||
| Новорожденные и дети раннего возраста | кандидоз кожи и слизистых 5-6 мг/кг 1 раз в день 5 дней | грибковый сепсис 10 мг/кг 1 раз в день 10-14 дней | грибковый менингит 15 мг/кг 1 раз в день 10-14 дней |
| Взрослые | кандидоз кожи и слизистых 50 мг 1 раз в день 5 дней | вагинальный кандидоз 150 мг однократно (!) | кандидемия, диссеминированный кандидоз 200-400 мг 1 раз в день 2-4 недели |
Когда терапия флуконазолом не дает эффекта, следует думать о кандидозе, вызванном природно резистентными видами кандид, например C.krusei. В этих случаях рекомендуется противогрибковая терапия эффективным, но потенциально токсичным препаратом амфотерицин В (относительно менее высокой токсичностью характеризуется препарат с торговым названием фунгизон). Лечение проводится только в стационаре под тщательным лабораторным контролем. Дозы амфотерицина В из-за опасности нефротоксических реакций не должны превышать 0,5-1 мг/кг в сутки внутривенно один раз в день или через день. При наличии микроабсцессов в печени, головном мозге и других органах наиболее эффективными являются липосомальные формы амфотерицина В (амфоцил и др.), которые, однако, малодоступны из-за высокой стоимости.
Таким образом, в настоящее время актуальность своевременной диагностики и раннего лечения кандидоза чрезвычайно высока.
I.V. Chebotar’
State budgetary educational institution of higher professional education Nizhni Novgorod State Medical Academy, Ministry of Health and Social Development of the Russian Federation, Nizhni Novgorod Ключевые слова: кандидоз, грибы рода Candida, фактор патогенности, вирулентность, секретируемые аспартат протеазы, антивирулентная терапия.
Key words: candidiasis, fungi of the genus Candida, pathogenicity factor, virulence, secretory aspartate proteases, antivirulent therapy.
Наиболее существенное значение в патологии человека имеют грибы рода Candida, которые относятся к оппортунистическим инфекциям и являются актуальной проблемой современной медицины. Опасность возникновения кандидозов и тяжесть их течения возрастает при длительной антибактериальной химиотерапии, а также при разнообразных иммунодефицитных состояниях [1]. Грибы рода Candida реализуют свой болезнетворный потенциал через набор факторов патогенности, к числу которых относятся адгезины (семейство адгезинов Als, Hwp1, Int1), гифы, внеклеточные энзимы-гидролазы — фосфолипаза Б, липазы, аспартат протеазы [22].
Важнейшим фактором патогенности, обеспечивающим деструкцию тканей человека, являются аспартат протеазы [16], которые, концентрируясь на терминальных окончаниях гиф, обеспечивают непосредственную инвазию кандид в ткани человека. Доктором B. Hube отмечено, что патогенность кандид является мультифакторной, а вирулентность определяется аспартат протеазами [16]. Следовательно, возможность нейтрализации аспартат протеаз может стать эффективным инструментом антивирулентной терапии при кандидозах.
Цель работы — структурно-функциональная характеристика аспартат протеаз дрожжеподобных грибов рода Candida и поиск возможных путей фармакологической нейтрализации их активности.

Рис. 1. Дендрограмма изоферментов группы аспартат протеаз Сandida albicans [22].
Полная последовательность строения аспартат протеазы C. albicans была изучена в середине 90-х годов XX века [2]. В этой же работе была построена трехмерная модель молекулы САП. В настоящее время можно легко познакомиться как с аминокислотными последовательностями, так и с трехмерной организацией разных вариантов семейства САП, используя ресурсы базы данных Structure (Национальный центр биотехнологической информации, США). Например, на этом сайте представлен великолепный образец реконструкции 3D-структуры (программа Cn3D 4,3) кандидапепсина 1 или САП 1 (рис. 2), построенный на основе данных C. Borelli и соавт. [6].
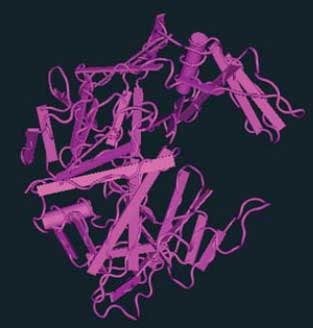
Рис. 2. Виртуальная 3D-модель кандидапепсина 1 (САП 1), построенная c помощью программы Cn3D 4,3 (Национальный центр биотехнологической информации, США) на основании данных C. Borelli и соавт. [6].
Классическим ингибитором аспартат протеаз является пепстатин.
Молекулярная масса аспартат протеаз кандид составляет около 40 кД и варьирует от 37 кД у САП 5 до 49 у САП 2 [2]. Оптимальная активность разных изоформ САП варьирует в пределах значений рН от 3,2—3,5 (САП 2 и САП 3), 3,2—4,5 (САП 1) до 5,0 (САП 4, САП 5, САП 6) [2].
Ферменты семейства САП продуцируются многими видами рода Candida: они идентифицированы у С. albicans, C. tropicalis, C. parapsilosis, C. lusitaniae, C. dubliniensis [22].
Сценарий кандидоза определяется субстратами, которые могут стать мишенями для аспартат протеаз. Субстратами для САП могут служить разнообразные простые и сложные белки человека. Среди них — молекулы, защищающие слизистые оболочки человека, например, муцин или секреторный IgA [8, 15]. Доказано, что САП может вызывать прямую деградацию целой группы неспецифических факторов защиты слизистых оболочек — лактоферрина, лактопероксидазы, катепсина D и факторов комплемента [14, 16, 17]. Кроме того, САП могут гидролизировать такие белки, как цистатин А, являющийся ингибитором цистеинпротеазы в клетках человеческого эпидермиса [28]. Инвазия непосредственно в эпителиоциты также осуществляется за счет САП. Активность изоферментов САП в процессе инвазии в ткани может существенно различаться. На модели человеческих кератиноцитов показано, что экспрессия семейства генов САП наблюдалась в начале инвазии в следующем порядке: САП 1 и САП 2>САП 8>САП 6>САП 3; глубокая инвазия — в большей степени САП 8 [26]. Пепстатин А ингибировал процесс повреждения тканей; результаты наблюдения за САП-дефицитными мутантами кандид также свидетельствовали о корреляции между активностью САП и повреждением тканей [26]. Аспартатпротеазы могут оказывать на ткани непрямой повреждающий эффект через активацию воспаления. САП способны вызывать стимуляцию флогогенеза, обеспечивая трансформацию прекурсора интерлейкина-1β (ИЛ-1β) в полноценный (ИЛ-1β), который является цитокином с выраженной провоспалительной активностью [5]. Еще один флогогенный эффект, связанный с САП, был изучен на модели человеческого вагинального эпителия [25]. В этой работе была доказана САП-зависимая стимуляция выработки ИЛ (ИЛ-1, ИЛ-6, ИЛ-8, ИЛ-10), гранулоцитарно-макрофагального колоний-стимули рующего фактора, γ-интерферона (относительно экспрессии цитокинов в неинфицированной ткани). Важнейший плазменный фактор — α2-макроглобулин человека также подвергается САП-опосредованной деградации [24].
Все перечисленные случаи вскрывают механизмы, с помощью которых кандиды реализуют свой инвазивный потенциал. Неоспоримые доказательства ведущей роли САП в развитии кандидоза получены в многочисленных опытах на животных [22]. Особого внимания заслуживают эксперименты по моделированию местного или диссеминированного кандидоза, в которых активность аспартат протеаз подавлялась ингибиторами (пепстатин); в этих случаях развития патологического процесса не отмечено [13, 22]. Подобные результаты наблюдались при попытке моделирования кандидозного вагинита у крыс с использованием анти-САП-антител, которые оказывали выраженный протективный эффект, тормозя развитие инфекционного процесса [12]. Все эти факты служат прямыми доказательствами того, что аспартат протеазам принадлежит главная роль в патогенезе разных форм кандидоза. Существуют и косвенные доказательства, к которым относятся корреляция между вирулентностью кандид и уровнем продукции САП in vitro, повышение уровня экспрессии генов САП при кандидозной инфекции (in vivo), корреляция между САП-продукцией и иммунным ответом хозяина, экспрессией САП и другими факторами патогенности кандид, авирулентность многих штаммов-мутантов кандид, не способных секретировать САП [22].
Однако требуется существенное уточнение. Аспартатпротеазы – ведущий, но не единственный фактор инвазии кандид. В работе U. Lermann и J. Morschhauser доказано, что филаменты мутантов C. albicans, не способных к секреции аспартат протеаз, могут опосредовать вирулентность кандид. Штаммы-мутанты, дефектные по САП и филаментам efg1D, были авирулентны [19].
Говоря о патогенности, нужно вспомнить о возможности кандид формировать особые микробные сообщества — биопленки [10]. Эту способность в настоящее время можно расценивать как фактор патогенности: внутри биопленок микробы приобретают выраженную устойчивость к эффекторам иммунной защиты и противомикробным препаратам. При росте в форме биопленок C. albicans проявляла более выраженную секрецию аспартат протеаз по сравнению с существованием в планктонных формах. Авторы [20], наблюдавшие этот феномен, склонны расценивать его как один из механизмов повышения вирулентности кандид в составе биопленок.
Специфическая инактивация аспартат протеаз возможна при использовании трех подходов: 1) классического метода нейтрализации факторов патогенности на основе антител; 2) создании химиопрепаратов, специфично ингибирующих САП за счет прямого связывания; 3) поиска препаратов, негативно регулирующих экспрессию САП (на уровне генов или посттрансляционных и/или посттранскрипционных событий).
Возможность реализации первого подхода проверена лишь в экспериментальных работах. Нами уже упоминалась работа, в которой показана протективная роль антител к САП при экспериментальных кандидозных вагинитах [12]. К сожалению, за прошедшее с момента публикации время никому не удалось реализовать изложенную в ней идею — препараты на основе анти-САП-антител в клинической практике так и не появились. Это может свидетельствовать о недостатках подобного подхода к антивирулентной терапии кандидоза.
В экспериментах in vitro и in vivo показана возможность прямой специфической блокады САП пепстатином, при этом активность кандидозного процесса снижалась [22]. Однако пепстатин не является специфичным для грибковых САП и блокирует активность аспартат протеаз млекопитающих. С этих позиций широкое применение пепстатина для лечения кандидозов является сомнительным.
В конце ХХ века появились антиретровирусные препараты (для лечения ВИЧ-инфекции), действие которых было направлено на ингибирование ВИЧспецифических ферментов — ревертазы (обратной транскриптазы), интегразы и ретровирусной аспартат протеазы. Практически сразу же после появления препаратов-ингибиторов ретровирусной аспартат протеазы (ритонавир, саквинавир, индинавир) были предприняты успешные попытки использовать их для лечения экспериментальных кандидозов, вызванных C. albicans [7, 18]. Антикандидозный эффект индинавира и ритонавира был сравним с эффектом флуконазола [7]. В работе I. Pichova и соавт. [23] активность ритонавира и саквинавира показана в отношении кандидозов, вызванных разными представителями рода Candida – С. albicans, C. tropicalis, C. parapsilosis, C. lusitaniae.
Серия работ была посвящена исследованию влияния противогрибковых химиопрепаратов на секрецию кандидами аспартат протеаз. Результаты оказались неожиданными. Субингибирующие концентрации флуцитозина, флуконазола, итраконазола, миконазола и каспофунгина вызывали активацию САП, хотя клеточный рост при обработке итраконазолом, миконазолом, флуцитозином и каспофунгином замедлялся [9]. Даже резистентный к азолам и флуцитозину штамм C. albicans демонстрировал повышение секреции аспартат-протеаз при обработке флуконазолом [9]. Топически активация САП 4 и САП 6 под воздействием флуконазола и флуцитозина наблюдалась в расту щих клетках [4]. Удивительным оказалось то, что другой представитель семейства азолов — фентиконазол вызывал стойкое ингибирование протеиназной активности C. albicans даже в концентрациях 0,01 и 1—10 мкг/мл, 5-флуороцитозин ингибировал активность САП в концентрации 1—10 мкг/мл [3]. Подобные результаты получены и в другой работе, в которой фентиконазол в отличие от эконазола тоже вызывал сильное подавление активности САП [11]. В обоих случаях авторы обсуждают полученный эффект с позиции непрямого взаимодействия фентиконазола и протеаз; наиболее вероятное объяснение ингибирования САП связано с воздействием на общие механизмы синтеза белка. Попытка непрямого подавления протеазной секреции C. albicans была сделана в работе S. Milewski и соавт. [21]. Авторы использовали антигрибковый агент L-lysyl-L-norvalyl-[N3-(4-methoxyfumaroyl)]L-2,3-diamino pro panoic acid (Lys-NvaFMDP), который в минимальных концентрациях угнетал секрецию САП. При этом специфичность ингибирования была выше, чем при использовании фентиконазола.
Анализ большого объема научной информации, посвященной исследованиям аспартат протеаз у грибов рода Candida, позволяет рассматривать семейство САП в качестве системы, определяющей вирулентность кандид. Подавление вирулентности за счет специфического ингибирования аспартат протеаз подтверждает тезис о том, что аспартат протеазы могут стать основной мишенью для антивирулентной терапии кандидоза. Можно с уверенностью заключить, что современные достижения молекулярного моделирования позволят создать новые высокоспецифичные препараты для блокады секретируемых аспартат протеаз.
Читайте также:

