Кипферон при вирусе коксаки
Обновлено: 19.04.2024
Для цитирования: Феклисова Л.В., Мескина Е.Р., Галкина Л.А. и др. Оптимизация результатов лечения вирусно–бактериальных инфекций у детей: алгоритм применения суппозиториев Кипферона®. РМЖ. 2009;7:468.
Инфекционные заболевания – наиболее широко распространенная патология детского возраста. Ведущее место в структуре детской инфекционной заболеваемости занимают респираторные и кишечные инфекции, на долю которых приходится более 90% всех регистрируемых инфекций, причем уровень показателей не имеет тенденции к снижению [1–3]. Вместе с тем вопросы лечения и профилактики респираторных и кишечных инфекций по–прежнему остаются нерешенными проблемами [1–3]. Это обусловлено чрезвычайным разнообразием респираторных и кишечных патогенов, отсутствием широкого внедрения в практику современных диагностических методик, позволяющих своевременно идентифицировать возбудителя заболевания, а также высоким уровнем регистрации неблагоприятных состояний и факторов, отягощающих течение инфекционного процесса у современных детей [3–5].
Инфекционные заболевания – наиболее широко распространенная патология детского возраста. Ведущее место в структуре детской инфекционной заболеваемости занимают респираторные и кишечные инфекции, на долю которых приходится более 90% всех регистрируемых инфекций, причем уровень показателей не имеет тенденции к снижению [1–3]. Вместе с тем вопросы лечения и профилактики респираторных и кишечных инфекций по–прежнему остаются нерешенными проблемами [1–3]. Это обусловлено чрезвычайным разнообразием респираторных и кишечных патогенов, отсутствием широкого внедрения в практику современных диагностических методик, позволяющих своевременно идентифицировать возбудителя заболевания, а также высоким уровнем регистрации неблагоприятных состояний и факторов, отягощающих течение инфекционного процесса у современных детей [3–5].
Достижения и успехи в лечении основаны на применении современных иммунобиологических препаратов, клиническая эффективность которых определяется модуляцией базисной иммунореактивности больного ребенка, что позволяет улучшить исходы и снизить дальнейшее распространение инфекций [6–9].
Наиболее перспективным и патогенетически оправданным направлением представляется использование готовых лекарственных форм человеческого рекомбинантного a –2b–интерферона, обладающего противовирусным, антибактериальным, иммуномодулирующим и антипролиферативным действием [10–12]. Ректальный метод введения, при котором фармакокинетика интерферона сравнима с внутримышечным применением [13,14], а побочные эффекты интерферонотерапии практически отсутствуют [10,11,15], наиболее приемлем в педиатрической практике. А создание комплексных препаратов на его основе, сочетающих положительные свойства монопрепаратов различного механизма действия, позволяют расширить спектр применения.
Алгоритм применения суппозиториев Кипферона ® разработан в результате рандомизированных плацебо–контролируемых исследований по Государственной программе клинических испытаний ФГУН ГНИИСК медицинских и биологических препаратов им. Л.А. Тарасевича, результаты которых опубликованы и защищены в качестве диссертационных работ [15–19]. В исследования были включены 375 детей. В том числе 282 ребенка (66 – острые кишечные инфекции (ОКИ), 60 – ангины, 120 – ОРВИ, 36 – инфекционный мононуклеоз Эпштейна–Барр вирусной и смешанной этиологии) были госпитализированы для стационарного лечения, 19 (с тяжелой соматической патологией) находились для лечения и реабилитации в специализированном стационаре, 74 ребенка – в детских закрытых коллективах с круглосуточным пребыванием (детские санатории, дом ребенка). Наблюдения охватывали все возрастные группы детей.
Комплекс исследований состоял из клинического наблюдения с регистрацией всех клинических симптомов заболевания, рутинным лабораторным исследованием крови и мочи, определением биохимических параметров, характеризующих функцию печени, почек, поджелудочной железы, проведением ЭКГ. Одновременно оценивались клинические и лабораторные признаки возможных негативных влияний проводимого лечения. Для расшифровки этиологии заболевания использовались бактериологические посевы фекалий и смывов из ротоглотки, серологические методы (РПГА) для диагностики группы бактериальных кишечных инфекций, ротавирусный гастроэнтерит диагностировался на основании обнаружения антигенов в фекалиях методом РНГА. Для подтверждения диагноза мононуклеоза использовались ПЦР и определение специфических антител классов IgM, IgG в ИФА. Кроме того, были исследованы уровни интерферона в слюне, сыворотке крови и копрофильтратах (при ОКИ), иммуноглобулинов различных классов в тех же средах, качественного и количественного состава микрофлоры кишечника, аспирата трахеи и ротоглотки у детей с ОКИ, ОРВИ, ангинами, инфекци-онным мононуклеозом. Профилактический эффект использования Кипферона ® оценивался по клиническим параметрам состояния здоровья детей, находившихся в закрытых коллективах, с регистрацией всех случаев острых заболеваний в течение 2 месяцев наблюдения.
В исследование включались пациенты с тяжелыми и среднетяжелыми формами болезни. У 60–80% отмечено отягощение преморбидного статуса, у половины выявлена сочетанная вирусно–бактериальная инфекция. Каждая группа больных была рандомизирована на равные по возрасту, преморбидному статусу, нозологической форме, степени тяжести процесса и срокам начала лечения подгруппы – получавших и не получавших Кипферон ® . Препарат включался в комплекс общепринятого лечения, в том числе с антибактериальной терапией при наличии показаний. Обоснованием эффективности метода служили полученные результаты.
Динамика клинических проявлений . Сравнительный анализ обратного развития признаков ОРВИ свидетельствовал о том, что использование Кипферона ® в комплексной терапии способствовало уменьшению продолжительности основных симптомов инфекции, особенно местных проявлений. У получавших препарат достоверно раньше исчезали гиперемия слизистой оболочки ротоглотки, ринит (4,06±0,15 против 5,43±0,33 дней, р<0,05) кашель (4,31±0,236 против 3,3±0,38 дней, р<0,05), аускультативные изменения в легких (3,38±0,53 против 5,36±0,53 дней, р<0,05), быстрее купировался стеноз гортани.
Установлено достоверно значимое положительное влияние Кипферона ® на сокращение продолжительности клинических симптомов инфекционного мононуклеоза на 1–2 дня: лихорадки, интоксикации, гиперемии слизистой ротоглотки, увеличения размеров миндалин, боли при глотании, налетов на миндалинах, гепатомегалии (p<0,05–0,001).
Таким образом, сравнительный анализ динамики клинических проявлений ОРВИ, ангины, инфекционного мононуклеоза и ОКИ у наблюдавшихся пациентов выявил убедительные преимущества включения суппозиториев Кипферона ® в терапевтическую схему лечения.
Препарат хорошо переносился больными: ни у одного ребенка, в том числе с отягощенным аллергоанамнезом, не отмечено побочных реакций. Данные общепринятого лабораторного обследования свидетельствовали об отсутствии отрицательной динамики показателей.
Динамика лабораторных показателей . Микробиологический пейзаж верхних дыхательных путей больных ОРВИ характеризовался высокой частотой обнаружения стрептококка в ассоциации из 2–3 культур, реже – из 4–5. У 37,5% больных выделялись энтеробактерии или другие несвойственные для данного локуса микробы, что в 2,8 раза чаще, чем у здоровых.
У детей, получавших Кипферон ® , после лечения не отмечалось расширения видового состава и угнетения облигатной ассоциации микробов, в 2 раза реже встречались монокультуры микроорганизмов при одновременном снижении в 3 раза частоты высева золотистого стафилококка. В группе сравнения в динамике лечения возросло число несвойственных для данного биотопа микробов, в том числе обнаруживались ранее отсутствовавшие гемолизирующая кишечная палочка и грибы рода Candida.
Микрофлора слизистой ротоглотки у больных ангинами в основном была представлена ассоциациями из 2–3 микробов (78,3%). Ассоциации микробов из 4–5 культур высевались у единичных пациентов. Энтеробактерии, золотистый стафилококк, грибы рода Candida обнаруживались у детей с осложненным течением болезни, хроническими воспалительными очагами. Динамика микробиологических показателей у детей с ангинами была сравнима с таковой при ОРВИ: у получавших Кипферон ® в 6 раз уменьшилась частота высева золотистого стафилококка (p<0,05), отмечено более редкое (9,9% против 24,2%, p<0,05) обнаружение грамотрицательных энтеробактерий после лечения.
Группа детей, больных инфекционным мононуклеозом, характеризовалась высокой частотой обнаружения α –, β – и γ –гемолитических стрептококков (94,5%), а также ассоциаций различных культур (87,8%) с числом ассоциантов – 3 и более (до 26%) с большим видовым разнообразием микроорганизмов. Удельный вес пролиферации грибов рода Candida у больных мононуклеозом оказался наивысшим – 30%. Последнее с определенной долей вероятности может служить признаком иммунологических и выраженных дисбиотических нарушений.
Лечение Кипфероном ® способствовало улучшению микробиологических показателей: снижению числа детей с высоким числом (3–6) микробных ассоциантов на слизистой ротоглотки и грибов рода Candida, более высокой (в 3 раза) элиминации β –гемолитического стрептококка группы А.
В группе детей с ОКИ отмечена высокая частота обнаружения (59–63%) ротавирусного антигена в фекалиях в титрах 1:320–1:640. К 5–му дню терапии Кипфероном ® зафиксировано снижение титров у 89,5% больных (контроль – 71,4%), с элиминацией ротавирусов в 36,8% и 28,6% наблюдений соответственно. Использование суппозиториев Кипферона ® в отличие от контроля позволило достичь достоверного снижения среднегеометрических титров ротавирусных антигенов в копрофильтратах (от 2,24±0,07 до 1,94±0,07 lg МЕ/мл, p< 0,01).
Уровень сывороточного интерферона у обследованных детей колебался в широких пределах (от 2 до 256 МЕ/мл) вне зависимости от этиологии инфекции. При индивидуальной разнонаправленной динамике средний его уровень в процессе лечения повысился у больных ОРВИ и ангинами, если они лечились с использованием Кипферона ® (ОРВИ от 40,9±9,5 до 70,1±13,55 МЕ/мл, p
Немаловажным фактором местной противоинфекционной резистентности является способность слизистых к продукции интерферона. Нарастание титров интерферона в копрофильтратах у детей с ОКИ наблюдалось в 3,3 раза чаще, если дети лечились с использованием Кипферона ® . У них частота обнаружения интерферона в копрофильтратах при повторном обследовании выросла более чем в два раза, достоверно превысив таковую в группе сравнения (34,4 против 12,51%). Назначение Кипферона ® способствовало также достоверному нарастанию среднегеометрических титров интерферона в копрофильтратах (0,34±0,03 против 0,55±0,07 lg МЕ/мл, p<0,05).
При изучении показателей гуморального иммунитета в периоде разгара клинических проявлений инфекции наибольшие отклонения выявлены в отношении содержания сывороточных иммуноглобулинов M и А, уровень которых оказался сниженным в 20–80% случаев. За короткий период наблюдения у получавших Кипферон ® имело место достоверное нарастание сывороточных титров IgM у больных ангинами и ОКИ, а также секреторного IgA в слюне и копрофильтратах у детей первого года жизни и при тяжелых формах инфекции, имевших наиболее низкие показатели. Именно у данной категории больных имело место существенное (в 2–3 раза) нарастание sIgA.
Суммируя результаты лабораторного обследования больных, можно судить о положительном влиянии комплексного иммунобиологического препарата Кипферон ® , обусловленном иммуномодулирующим воздействием, главным образом на местное звено иммунитета.
В детском стационаре Московской области, предназначенном для лечения и реабилитации детей раннего возраста с тяжелой неврологической патологией, недоношенностью II–III ст, внутриутробными инфекциями, гипотрофией I–II ст. и др., в связи с подозрением на нозокомиальную ротавирусную инфекцию было проведено вирусологическое обследование фекалий всех детей, выявившее упорное бессимптомное носительство ротавирусов у 13 из 19 пациентов. Клинические и эпидемиологические показания послужили основанием для назначения Кипферона ® . Контрольное вирусологическое обследование, проведенное сразу после 10–дневного курса лечения, имело желаемый результат. Прибавка массы тела за период наблюдения соответствовала средним возрастным показателям. Таким образом, Кипферон ® оказался эффективным и безопасным санирующим средством в отношении ротавирусов, длительно персистирующих в кишечнике ослабленных детей, в том числе и при безуспешных предварительных курсах лечения.
Включение Кипферона ® в комплекс оздоровительных мероприятий в закрытых детских коллективах способствовал снижению частоты, либо тяжести респираторных инфекций. В отличие от групп, в которых Кипферон ® не использовался, детям в 2 раза реже понадобилось назначение антибактериальной терапии и не потребовалась госпитализация.
Показания к назначению суппозиториев Кипферона ® следующие:
• стартовая монотерапия ротавирусных гастроэнтеритов;
• тяжелые и среднетяжелые формы вирусно–бактериальных и бактериальных кишечных инфекций;
• нозокомиальные кишечные инфекции (вирусные и бактериальные);
• среднетяжелые и тяжелые формы ОРВИ, в том числе протекающие с синдромом стеноза гортани и обструкции бронхов;
• повторные эпизоды ОРВИ у часто болеющих детей;
• инфекционный мононуклеоз, в том числе с бактериальными осложнениями;
• ангина у детей с хронической патологией ЛОР– органов, осложненное течение ангины (паратонзиллит, паратонзиллярный абсцесс, лимфаденит);
• сочетанная инфекция различных органов и систем;
• респираторные и кишечные инфекции у детей раннего возраста с отягощенным преморбидным статусом, у детей любого возраста с выявленными дефектами фагоцитоза и местного секреторного иммунитета;
• длительное и упорное выделение возбудителей заболевания;
• в составе реабилитационных мероприятий у детей с повторными инфекционными заболеваниями органов дыхания.
Суппозитории Кипферона ® вводятся ректально (преимущественно после акта дефекации) детям до 1 года по одному суппозиторию в сутки (можно разделить пополам на 2 приема), детям до 12 лет по 1 суппозиторию 2 раза в сутки и детям старше 12 лет – по 1 суппозиторию трижды в сутки. При выраженных клинических проявлениях заболевания и тяжести состояния суточная доза может быть увеличена на 1 суппозиторий (но не более 3 суппозиториев в сутки детям старше одного года).
Наиболее эффективно и целесообразно назначение Кипферона ® в остром периоде заболевания (желательно в первые 3 дня).
В зависимости от этиологии и формы тяжести заболевания препарат может быть использован либо как единственное средство этиопатогенетического лечения, либо в составе общепринятой комбинированной терапии. Лечение Кипфероном ® совместимо с общепринятыми средствами патогенетической терапии инфекционных заболеваний у детей. Длительность курса лечения определяется этиологией, формой тяжести инфекционного заболевания, наличием сопутствующих осложнений и патологических состояний.
При ротавирусной инфекции Кипферон ® может быть единственным этиопатогенетическим средством лечения на фоне общепринятой комплексной терапии (оральная или инфузионная регидратация при необходимости, дозированное лечебное питание). Курс лечения при легких и среднетяжелых формах заболевания составляет до 5 дней. При тяжелых формах с целью достижения эффективной вирусологической санации он может быть продлен до 7 дней.
При вирусно–бактериальных кишечных инфекциях длительность курса составляет 7 дней. В случае среднетяжелых форм у детей без отягощенного преморбидного статуса и сопутствующей патологии Кипферон ® может быть единственным средством этиопатогенетической терапии. При тяжелых формах лечение Кипфероном ® проводят на фоне общепринятой, в том числе антибактериальной терапии.
Длительность курса лечения среднетяжелых и тяжелых форм бактериальных кишечных инфекций в комплексе общепринятой терапии составляет до 7 дней.
Курс терапии, проведенный с целью достижения вирусологической и бактериологической санации при длительном и упорном выделении возбудителей инфекции из кишечника, составляет 7–10 дней.
Курс лечения Кипфероном ® ОРВИ на фоне базисной симптоматической терапии составляет 3 дня. У детей с отягощенным преморбидным состоянием при частых повторных эпизодах инфекции курс лечения продлевается до 5 дней. В случае развития вирусно–бактериального стенозирующего ларинготрахеита лечение целесообразно продолжать в течение 5 дней, а для лечения обструктивного бронхита или бактериальных осложнений ОРВИ (отит, синусит, пневмония) – не менее 7 дней. Лечение Кипфероном ® проводят в комплексе с патогенетической терапией, а также антибиотиками по показаниям.
Лечение ангины проводят Кипфероном ® в течение 5 дней на фоне общепринятой терапии. При ангине у детей с хронической патологией ЛОР–органов курс лечения Кипфероном ® продлевается до 7 дней. У детей с осложненным течением ангины (паратонзиллит, паратонзиллярный абсцесс) Кипферон ® целесообразно назначать в течение 10 дней: 5 дней – в возрастных дозировках, затем еще 5 дней по одному суппозиторию в день.
Кипферон ® может быть препаратом выбора этиопатогенетической терапии инфекционного мононуклеоза (моноинфекция, легкие и среднетяжелые формы). При тяжелом течении заболевания и осложненных формах Кипферон ® включают в комплексную терапию. Курс лечения инфекционного мононуклеоза – 10 дней: 5 дней в соответствующих возрастных дозировках, затем еще 5 дней – по одному суппозиторию в сутки.
Часто болеющим детям в периоде ремиссии в комплекс реабилитационных мероприятий включают Кипферон ® в соответствующих возрастных дозировках в течение 5 дней, затем целесообразно продлить лечение еще на 5 дней, назначая по одному суппозиторию в день. Таким образом, общий курс составляет 10 дней. Для профилактики распространения ОРВИ в детских закрытых коллективах Кипферон ® назначают по одной свече 1 раз в сутки в течение 10 дней.
Алгоритм лечения Кипфероном ® представлен на рисунке 1.
Таким образом, включение препарата Кипферон ® в терапию наиболее распространенных инфекционных заболеваний дыхательных путей и желудочно–кишечного тракта у детей повышает эффективность лечения на 20–25% и способствует сокращению сроков болезни на 25–35%. Полученный позитивный эффект может быть результатом расширения спектра этиотропного воздействия, активации локальных механизмов защиты в местах проникновения патогенов, иммуномодулирующего влияния, что в целом улучшает противоинфекционную резистентность и приводит к элиминации возбудителей.
Метод отличают простота воспроизведения, возможность применения у детей любого возраста и отсутствие побочных эффектов и осложнений.
Подобные вирусы состоят из капсулы и ядра. Строение капсулы может очень сильно отличаться, поэтому и выделяют так называемые серотипы вирусов – разновидности. Традиционная классификация разделяет энтеровирусы на пять групп. Каждая из них содержит переменное количество серотипов.
Один и тот же серотип вируса может вызывать совершенно различные по клинике заболевания даже в одной семье в одно и то же время. Различные серотипы могут давать заболевания со сходной клинической картиной (например, такое заболевание как полиомиелит может быть вызвано вирусами полиомиелита, Коксаки А7 или энтеровирусом типа 71). В настоящий момент количество серотипов продолжает расти, а это значит, что человечество ждут новые проявления этого заболевания, с которым необходимо правильно бороться.
Источником инфекции является человек: больной или носитель. Передача инфекции происходит фекально-оральным, воздушно-капельным и трансплацентарным путем, т.е. от матери к ребенку. Для энтеровирусов характерна очень высокая контагиозность (заразность). Основные пути передачи – водный (при купании в зараженных водоемах) и алиментарный – при употреблении в пищу зараженной воды, грязных овощей и фруктов, молока и других продуктов. Прямой контакт с зараженными фекалиями происходит при пеленании грудных детей, поэтому младенцы входят в число наиболее активных передатчиков инфекции. После перенесенного заболевания формируется стойкий иммунитет к определенному типу вируса, который часто бывает перекрестным (то есть сразу к нескольким серотипам вирусов).
Противовирусные препараты при энтеровирусе у взрослых
В зависимости от типа вируса чаще всего развиваются следующие клинические формы инфекции:
- респираторные заболевания, герпангина (ангина, которая сопровождается высыпаниями в ротовой полости, напоминающими герпетическую сыпь);
- эпидемическая миалгия (поражение мышечной ткани);
- поражение нервной системы (серозный менингит, энцефалит);
- энтеровирусная экзантема (поражение кожи);
- энтеровирусная диарея (поражение желудочно-кишечного тракта);
- поражения глаз (геморрагический конъюнктивит).

В настоящее время не разработано специфического противовирусного лечения в отношении энтеровирусов. Однако, для лечения этого вида инфекции у взрослых и детей с успехом применяются некоторые противовирусные препараты. Лечение легких форм энтеровирусной инфекции у детей и легких, среднетяжелых форм у взрослых обычно проводится в домашних условиях. Неизменным условием является соблюдение постельного режима на весь период лихорадки и проявления других симптомов заболевания, а также до ликвидации осложнений.
Стандарты терапии при этой инфекции включают в себя несколько направлений. В первую очередь врач разрабатывает симптоматическую терапию, которая избавит от высыпаний, болей в горле и в других областях, повышенной температуры тела. Внешние проявления вируса могут нанести основательный урон здоровью. Так, например, диарея может стать причиной обезвоживания организма, высокая температура способствует разрушению вырабатываемых иммунной системой антител, из-за чего организму сложнее бороться с вирусом и выздороветь. Поэтому чаще всего на начальном этапе развития заболевания врач назначает пациенту жаропонижающие препараты и солевые растворы для приема внутрь с целью восполнения электролитных потерь и дефицита жидкости в организме.
Также при энтеровирусной инфекции рекомендуется принимать адсорбирующие препараты, которые выводят из организма токсины, накапливающиеся в процессе жизнедеятельности вирусов. При присоединении вторичной инфекции специалисты дополнительно назначают антибактериальную терапию. И конечно же, активно используется иммуномодулирующее лечение и противовирусные препараты, призванные активировать собственный иммунитет для борьбы с вирусом. При энтеровирусе повсеместно применяются противовирусные препараты с такими действующими веществами, как тилорон, инозин пранобекс, протеин плазмы, антитела (иммуноглобулины) к гамма-интерферону, интерферон. При правильно проведенном лечении выздоровление обычно наступает в сроки от нескольких дней до 2-3 недель.
Некоторые осложнения энтеровирусной инфекции (в основном со стороны нервной системы) могут закончиться летальным исходом либо оставить после себя неустранимые функциональные нарушения. Поэтому необходимо своевременно приступить к лечению, что особенно важно в случае заболевания детей.
Противовирусные препараты при энтеровирусной инфекции для детей
Поскольку к энтеровирусной инфекции наиболее восприимчивы самые маленькие дети, вопрос их лечения беспокоит всех педиатров. Некоторые специалисты утверждают, что данная болезнь у детей встречается также часто, как и банальная острая респираторная вирусная инфекция. Чаще всего поражаются дети с ослабленным иммунитетом. Нередко наблюдаются вспышки инфекции в детских учреждениях.
По тяжести симптомов заболевания оно может быть легким, средней степени тяжести и тяжелым. А по течению заболевания – гладким или с осложнениями. Несмотря на то, что клинических проявлений этой инфекции может быть великое множество, инкубационный период для всех форм составляет примерно от 1 до 10 дней. Общие симптомы также имеют сходство и характерны для всех видов проявлений болезни. Начинается заболевание остро, с повышения температуры до высоких показателей (39-40 ºC). Далее быстро присоединяются такие симптомы интоксикации, как головная боль, вялость, отсутствие аппетита, тошнота, рвота. Также могут наблюдаться покраснение верхней половины тела (лицо, шея, грудь), сыпь на теле, расширение сосудов склеры глаз.
В качестве противовирусного препарата против энтеровируса при лечении новорожденных детей в составе комплексной терапии применяется препарат ВИФЕРОН Свечи, который обладает широким спектром противовирусной активности. Альфа-2b интерферон, который входит в состав препарата, создан на основе современных технологий. Противовирусные свойства позволяют ему блокировать размножение вируса, а иммуномодулирующий эффект способствует восстановлению иммунитета. Препарат ВИФЕРОН Свечи разработан в результате фундаментальных исследований в области иммунологии, доказавших, что в присутствии антиоксидантов (витамины С, Е) усиливается противовирусное действие интерферона.
Как применять противовирусные препараты против энтеровируса у детей
Рекомендуемая доза для новорожденных детей, в т.ч. недоношенных с гестационным возрастом более 34 недель, – ВИФЕРОН 150 000 ME ежедневно по 1 суппозиторию 2 раза/сут через 12 ч. Курс лечения – 5 суток.
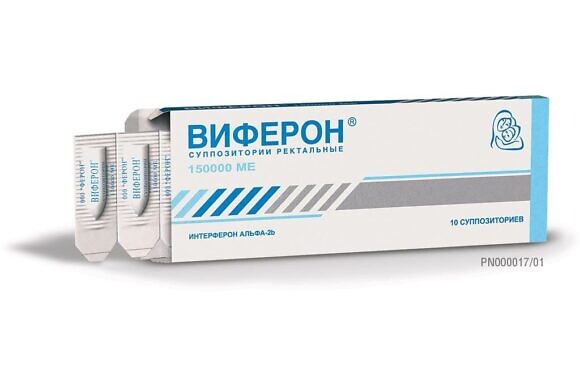
Недоношенным новорожденным детям с гестационным возрастом менее 34 недель назначают ВИФЕРОН 150 000 ME ежедневно по 1 суппозиторию 3 раза/сут через 8 ч. Курс лечения – 5 суток.
Рекомендуемое количество курсов при энтеровирусной инфекции – 1-2 курса. Перерыв между курсами составляет 5 суток. По клиническим показаниям терапия может быть продолжена.
Энтеровирусная инфекция: какие противовирусные препараты можно использовать для профилактики?
Специфических препаратов, в том числе противовирусных, для профилактики этой инфекции пока не существует. Для того, чтобы избежать заражения, необходимо придерживаться санитарно-гигиенических норм и приучить к ним детей как дома, так и при поездках в регионы со вспышками энтеровируса. Учитывая возможные пути передачи, меры личной профилактики должны заключаться в соблюдении правил личной гигиены, соблюдении питьевого режима (кипяченая вода, бутилированная вода), тщательной обработки употребляемых фруктов, овощей и последующим ополаскиванием кипятком.
Не забывайте о регулярном и тщательном мытье рук и использовании антибактериальных салфеток вне дома. Кроме того, необходимо помнить о частой влажной уборке и проветривании помещений. При купании в водоемах со стоячей водой и в бассейнах отелей, где редко меняют воду, также необходимо понимать возможные риски и взвешенно принимать решение о допустимости купания там маленьких детей. При заражении инфекцией заболевшего ребенка необходимо изолировать от других и сразу же в помещении провести комплекс дезинфицирующих мероприятий.
Ежегодно, начиная с 2017 года, Роспотребназдор выпускает памятки для туристов, собирающихся провести летний отдых на море, в теплых странах, в которых рассказывается об опасностях вируса, а также о некоторых курортных местах, где вероятность заразиться особенно высока.

Симптомы вируса коксаки у детей
Симптомы в начальной стадии болезни:

- Интоксикация, о чем часто свидетельствует бурый или желтоватый налет на языке;
- Высокая температура до 39-40ºС, на этом фоне возможны судороги;
- Головная боль, слабость и сонливость, ломота во всем теле;
- Потеря аппетита, тошнота, рвота;
- Покраснение в горле, увеличиваются подчелюстные лимфоузлы.
- Через 1-2 дня на внутренней поверхности щек и губ, снаружи вокруг рта формируются водянистые пузырьки диаметром около 2 мм. Они сами вскрываются, что приводит к образованию язвочек.
- Одновременно с высыпаниями во рту такие же пузырьки появляются на коже ладоней и ступней. Сыпь может быть и на других частях тела.
Период выздоровления
Спустя 5 дней иммунная система начинает вырабатывать антитела. Спадает температура, общее состояние ребенка постепенно улучшается. Период выздоровления продолжается 5-7 дней: затягивается язвочки на слизистой, возвращается аппетит. В среднем заболевание продолжается 10 дней. Однако, если у ребенка ослаблен иммунитет, то вирус остается в нервной ткани и периодически вызывает рецидивы заболеваний: например, серозный менингит, герпетическая ангина, конъюнктивит, вирусное поражение сердца и так далее.
Какие противовирусные средства при вирусе Коксаки рекомендованы пациентам (на уровне МНН)
При любом заболевании необходимо комплексное лечение под наблюдением врача. И энтеровирусная инфекция – не исключение. Как правило, при обнаружении у маленького пациента характерных признаков болезни, назначается как противовирусное от Коксаки, так и симптоматическое лечение. Среди противовирусных препаратов применяют лекарственные средства, содержащие интерферон. К таким препаратам относится и Виферон Свечи.
Суппозитории, содержащие человеческий интерферон, не дают вирусу фору в несколько дней, пока организм сам начнет бороться с инфекцией, а начинает действовать незамедлительно, чем сокращает время выздоравливания. При симптоматическом лечении применяют следующее:
- Жаропонижающие сиропы или свечи, содержащие парацетамол или ибупрофен.
- Чтобы избежать обезвоживания и облегчения симптомов интоксикации следует пить большое количество воды (кипяченой или бутилированной), воды с лимоном;
- При поносах целесообразен прием абсорбирующие средства, например активированный уголь;
- Для облегчения боли во рту можно использовать гели, применяемые при прорезывании зубов у малышей.
- Для скорейшего заживления и профилактики инфицирования язвочек во рту применяются антибактериальные спреи;
- Хотя обычно сыпь не вызывает зуд у детей (отличие от ветрянки), но если она беспокоит малыша, то можно использовать антигистаминные средства.
Можно ли применять Виферон при коксаки?
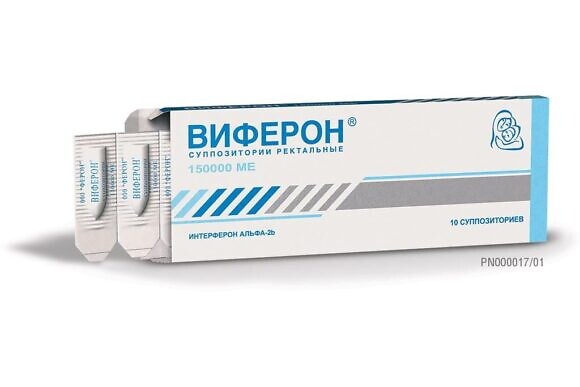
Согласно инструкции препарат рекомендован для лечения энтеровирусных инфекций в комплексной терапии, в том числе и как противовирусное средство против вируса Коксаки.
Рекомендуемая доза для новорожденных детей, в том числе недоношенных с гестационным возрастом более 34 недель, – ВИФЕРОН 150 000 МЕ ежедневно по 1 суппозиторию 2 раза в сутки через 12 ч. Курс лечения — 5 суток.
Недоношенным новорожденным детям с гестационным возрастом менее 34 недель рекомендовано применение препарата ВИФЕРОН 150 000 МЕ ежедневно по 1 суппозиторию 3 раза в сутки через 8 ч. Курс лечения — 5 суток. Рекомендуемое количество курсов от одного до двух с перерывом в 5 дней.
Дети до 7 лет, ежедневно по 1 суппозиторию 150000 МЕ 2 раза в день с интервалом 12 часов в течение 5 дней (по показаниям лечение может быть продолжено с перерывом 5 дней). i
Какие противовирусные для профилактики коксаки можно принимать детям
Обычно перед поездками на курорты возникают вопросы о профилактике того или иного заболевания, который присутствует в жарком климате, и против которого у людей из других регионов отсутствует иммунитет. Конечно, было бы здорово дать какие-нибудь противовирусные препараты для детей от Коксаки своему ребенку и уже спокойно ехать отдыхать. Но, к сожалению, как и в ситуации с гриппом, таких препаратов, на 100 процентов защищающих от инфекции, не существует. И тут два пути, либо не посещать с маленькими детьми места потенциально опасные для них в инфекционном плане, либо соблюдать все возможные меры предосторожности, в первую очередь личную гигиену и гигиену ребенка. Следить, чтобы он не трогал лицо и рот грязными руками, не пользовался чужими вещами, в том числе и игрушками, и употреблял пищу только чистую воду, прошедшую термическую обработку, и только хорошо вымытые фрукты. Понятно, что в курортных условиях, не всегда можно вымыть руки с мылом, поэтому стоит запастись дезинфицирующими гелями, которым можно обработать руки. Так же в качестве меры профилактики могут применять такие противовирусные препараты при Коксаки, которые в виде спреев, гелей или мазей наносятся на слизистую носа, чтобы избежать заражения воздушно-капельным путем.
Выводы
Врач общей практики

В конце ноября 2019 года педиатр приехала на вызов в загородный посёлок. Родители вызвали врача, подозревая, что их четырёхлетний ребёнок повторно заболел ветряной оспой.
Жалобы
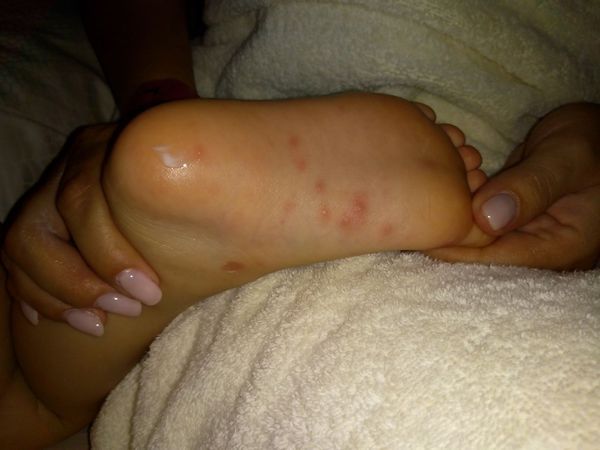
Родители отмечали у ребёнка повышение температуры до 38 °C , сыпь вокруг рта, ладонях и подошвах, мальчик жаловался на боль в стопах (отказывался наступать на ноги).
После приёма "Нурофена" отмечалось кратковременное снижение температуры, однако боль в стопах не уменьшалась.
Анамнез
Болезнь внезапно началась около суток назад с подъёма температуры и появления болей в ногах. Мальчик настойчиво показывал на подошвы, отказывался наступать на них, просил прикладывать прохладные салфетки. Ночью спал крайне беспокойно. Утром родители заметили мелкие высыпания вокруг рта, на ладонях и подошвах, напоминающие высыпания при ветряной оспе.
Около года назад ребёнок болел ветряной оспой. Тогда отмечались температура и обильная сыпь на теле, пациент был осмотрен педиатром, диагноз подтверждён.
В течение последнего месяца семья не выезжала за пределы своего посёлка. Дома все здоровы. Мальчик посещает частный детский сад. Неделю назад в группу вышел мальчик, недавно приехавший с отдыха из Турции, где легко переболел "неизвестной болезнью с сыпью", со слов его матери. Врача в отеле к нему не вызывали.
Обследование
При осмотре: обильные папуловезикулёзные элементы на подошвах, скудные подобные элементы на ладонях. Вокруг рта около 10 розовых папулёзных элементов. На слизистой нёбных дужек, языка — мелкие пузырьки, вокруг них венчик покраснения. Сыпь во рту не доставляет ребёнку дискомфорта. Пьёт и ест без затруднений.
Со стороны других органов не отмечено никаких изменений. Температура 37,2 °C . К моменту осмотра мальчик уже уверенно наступает на ноги, ходит, не плачет.
Учитывая наличие классических для энтеровирусной инфекции высыпаний на коже кистей, стоп и слизистой рта, дополнительные обследования ребёнку не понадобились.
Диагноз
Лечение
Данное заболевание у детей не требует назначения противовирусных или антибактериальных препаратов. Мальчик получал симптоматическую терапию, направленную на облегчение симптомов:
- при жалобах на зуд и боль в месте высыпаний — смазывание элементов болтушкой "Циндол" 3-4 раза в день;
- орошение высыпаний на слизистой рта аэрозолем "Тантум верде" 3 раза в день;
- жаропонижающие средства при повышении температуры выше 38.5-39 °C .
- обильное питьё и диета с ограничением острых, кислых блюд, которые могут раздражать слизистую рта.
Прогулки разрешены, однако важно помнить, что ребёнок заразен для окружающих детей и взрослых. До полного разрешения сыпи мальчик должен быть изолирован. Купать ребёнка можно, но лучше под душем, а не в ванне.
Температура периодически повышалась в течение двух суток, свежие высыпания появлялись до третьего дня заболевания. Болевых ощущений после второго дня болезни больше не отмечалось. Полное разрешение высыпаний на коже и слизистых произошло к 12 дню от появления первых симптомов.
Через 2 недели от начала заболевания ребёнок был полностью здоров и начал вновь посещать детский сад.
Заключение
В нашем регионе случаи энтеровирусной инфекции преимущественно регистрируются с июля по сентябрь. Однако, учитывая широкие возможности для отдыха в тёплых странах в течение всего года, нельзя исключать встречу с этой инфекцией в холодное время года, как это и произошло в данном случае.
Кроме того, инфекция, вызванная вирусом Коксаки, действительно в некоторых случаях может напоминать ветряную оспу. Поэтому осмотр ребёнка педиатром крайне желателен.
Особенность вируса в том, что после излечения не формируется стойкий иммунитет, хотя при повторном заражении болезнь уже переносится легче. В связи с этим симптомы и лечение Коксаки у детей требуют особого внимания со стороны родителей. Первые же признаки должны стать поводом для обращения к врачу.
Подробнее о вирусе Коксаки
Коксаки – разновидность вируса из категории энтеровирусов. Это очень обширная группа заболеваний. Вирус Коксаки – внутриклеточный паразит, который накапливается в слизистых оболочках. Он внедряется в лимфоидную ткань, кишечник и носоглотку.
Когда концентрация вируса в них превышает критические значения, возбудитель попадает в кровь и вызывает сильнейшую интоксикацию, а также сбой в работе пораженного органа. Инфекция Коксаки у детей в основном поражает зрительную и нервную системы, кожу и мышцы, а также кишечник.
Пути передачи
Коксаки у детей наиболее часто возникает в дошкольном и младшем школьном возрасте. В основном вирус предпочитает кислую среду желудка, но случаи поражения других органов тоже нередки. Коксаки – высококонтагиозная и очень заразная болезнь. В 85% случаев человек, который контактировал с носителем инфекции, тоже становится ее источником.
Очень важен вопрос, сколько времени заразен больной ребенок при вирусе Коксаки. Самый опасный период – 2-3 сутки после появления первых признаков. В дальнейшем ребенок может оставаться заразным еще длительное время, даже несколько лет. В среднем вирус находится в пищеварительном тракте 10-21 день. Выделения из дыхательных путей могут быть заразны в течение нескольких месяцев.
В большинстве случаев вирус передается контактным или воздушно-капельным путем. Вероятность заражения при контакте с носителем составляет 98%. Инфекция может сохраняться на любых поверхностях: фруктах и овощах, различных предметах, дверных ручках и пр. Она передается через различные выделения: клюну, мочу, кашель. В редких случаях происходит передача вируса от матери ребенку на этапе внутриутробного развития.
Основные формы болезни
Вирус Коксаки у детей может проявляться по-разному. На сегодня известно около 30 форм этого возбудителя. Они разделены на 2 группы:
- Коксаки A (24 серотипа). Вызывает поражения слизистых оболочек и кожи. Может провоцировать герпетическую ангину, стоматита, конъюнктивит. Данный вирус Коксаки у детей сопровождается обильными высыпаниями в виде пузырьков, которые доставляют сильную боль;
- Коксаки B (6 серотипов). Вызывает болезнь Борнхольма, которая сопровождается головной и мышечной болью, лихорадкой. Поражены оказываются многие внутренние органы. Признаки Коксаки у детей проходят примерно спустя 12 дней после начала болезни.
Основные клинические признаки
Инкубационный период в среднем длится 3-6 дней, реже – 2-10 суток. Признаки Коксаки у детей появляются по истечении инкубационного периода. Они носят достаточно острый характер, т.е. заболевание начинается внезапно. Основные симптомы вируса Коксаки у детей:
- лихорадка 39-40°C;
- увеличение лимфоузлов;
- тошнота и рвота;
- сильная головная боль;
- белый налет на языке;
- высыпания на теле.
Температура при энтеровирусных инфекциях отличается от ОРВИ тем, что она может периодически понижаться до нормы, а затем снова повышаться. Сыпь при Коксаки у детей появляется на руках, ногах, туловище и лице. Высыпания сопровождаются сильным зудом и дискомфортом. Сыпь возникает примерно спустя 2-3 дня после первых симптомов заболевания. Она может наблюдаться даже во рту.
Симптомы Коксаки разных типов и локализации
Гриппоподобная форма вируса Коксаки
Самая часто встречаемая форма вируса Коксаки у детей – гриппоподобная. При таком развитии болезнь редко дает осложнения и протекает относительно легко. Состояние напоминает обычную ОРВИ. Распознать болезнь можно по резкому повышению температуры до 40°C. Спустя 3 дня она нормализуется, а симптомы начинают ослабевать. Несмотря на яркую выраженность, признаки спадают достаточно быстро.
Энтеровирусная экзантема
Если болезнь Коксаки у детей протекает в энтеровирусной форме, то на фоне лихорадки дополнительно появляется сыпь. Она покрывает руки, лицо и туловище ребенка. Высыпания представлены в виде мелких пузырьков. Через некоторое время они вскрываются, после чего подсыхают и начинают шелушиться. Повышенная температура также наблюдается в течение 3 дней. В целом болезнь очень легко спутать с краснухой или ветрянкой. Примерно на 4-е сутки наблюдается улучшение состояния.
Герпетическая ангина
Вирус Коксаки у детей может поражать слизистую оболочку горла. В таком случае развивается герпетическая ангина. Для нее характерны не только повышенная температура, но и заложенность носа, увеличение лимфоузлов и болезненность горла. Слизистая покрывается мелкими пузырьками, наполненными жидкостью. Через несколько суток они лопаются и покрываются белым налетом. Выздоровление происходит на 7-10 день.
Геморрагический конъюнктивит
При геморрагической форме вирус Коксаки развивается молниеносно. Здесь инкубационного периода почти нет, поэтому состояние может резко ухудшиться уже на 2-е сутки после проникновения возбудителя. У ребенка наблюдаются:
- светобоязнь;
- отечность век;
- слезотечение;
- гнойные выделения из глаз;
- ощущение песка в глазах.
Сначала симптомы проявляются в одном глазу, но затем происходит инфицирование и другого глаза. В целом ребенок может чувствовать себя комфортно. Серьезных последствий заболевание не вызывает и проходит примерно в течение 2 недель.
Кишечная форма вируса Коксаки
Если болезнь Коксаки у детей протекает в кишечной форме, то симптомы напоминают обычную кишечную инфекцию. Острая боль в животе сопровождается диареей и лихорадкой.
Полимиелитоподобная форма вируса Коксаки
Отличительная черта этой формы вируса Коксаки – наличие симптомов полиомиелита. Основной из них – паралич поврежденных мышц. Но он проходит так же быстро, как и развивается. На фоне этого наблюдаются диарея, лихорадка и сыпь на теле. В такой форме Коксаки может протекать только в детском возрасте.
Серозный менингит
Наиболее опасной формой вируса Коксаки является серозный менингит. При таком заболевании наблюдается поражение мозговых оболочек. Признаки вируса Коксаки у ребенка при протекании заболевания в форме серозного менингита:
- температура 39-40°C;
- мышечные боли;
- судороги;
- обмороки;
- ригидность затылочных мышц.
При серозном менингите ребенка требуется срочная помощь врачей. Менее выраженными симптомы становятся только спустя 5-7 дней и только при проводимом лечении.
Опасность вируса Коксаки для ребенка
Тяжелые осложнения при вирусе Коксаки возникают редко, но они достаточно опасны. С кровотоком возбудитель может добраться до всех органов, что приводит к самым разным последствиям. Наиболее серьезные осложнения Коксаки у детей:
- обезвоживание из-за рвоты и диареи;
- железодефицитная анемия;
- отек легких;
- сердечная недостаточность;
- инсулинозависимый сахарный диабет;
- миозит;
- гепатит;
- миокардит;
- энцефалит.
В случае инфицирования вирусом Коксаки A у ребенка чаще развиваются осложнения в виде хронических заболеваний горла или менингита. Тип B провоцирует поражения сердца, сосудов и головного мозга.
Когда следует обратиться к врачу
- очень сильная головная боль;
- лихорадка с температурой 40°C и более;
- сильная диарея и рвота;
- бред и судороги;
- напряжение затылочных мышц (может указывать на менингит).
Методы обследования
Диагностика Коксаки у детей включает следующие исследования:
- анализ методом полимеразной цепной реакции (ПЦР). Позволяет выявить ДНК возбудителя в забранном материале, как правило, крови. Еще для анализа могут брать слюну, выделения из носа, мочу;
- иммуноферментный анализ (ИФА). Направлен на выявление антител, которые вырабатываются в ответ на попадание в организм определенного возбудителя.
Лечение вируса Коксаки
Сразу стоит отметить, что этиологическое лечение вируса Коксаки у детей невозможно. Этиологическое – направленное на устранение причины заболевания. Конкретного лекарства именно от этого вируса не существует. Поэтому лечение вируса Коксаки у детей носит исключительно симптоматический характер с целью облегчить состояние маленького пациента.
В первую очередь ребенку назначаются лекарства. Их выбирают в зависимости от конкретных симптомов, которыми сопровождается заболевание. В лечении Коксаки у детей лекарства имеют большое значение, поскольку болезнь может протекать очень тяжело. Основные применяемые препараты:
- противовирусные;
- жаропонижающие;
- местные антисептики;
- антигистаминные;
- сорбенты;
- восстанавливающие баланс воды и электролитов.
В случае присоединения бактериальной инфекции могут быть назначены антибактериальные препараты. Но их прописывают только после проведения анализа на выявление типа возбудителя. В остальных случаях антибиотики не используют, поскольку против вирусов они неэффективны и бесполезны.
Как лечить Коксаки у детей, знает только опытный специалист. Причем детей младше 3 лет или в случае высокого риска осложнений госпитализируют, чтобы оказать им своевременную врачебную помощь. При легком течении болезни допускается амбулаторное лечение.
Правильный уход за больным ребенком
Определяющее значение в выздоровлении от вируса Коксаки имеет правильный уход за ребенком. Он помогает облегчить состояние и ускорить процесс восстановления. Полезные советы по уходу:
- высыпания можно обрабатывать соком алоэ или крапивы, используя их для примочек;
- важно обеспечить ребенку обильное питье – теплое, маленькими глотками;
- пища не должна быть горячей или холодной. Чтобы не раздражать слизистую горла, необходимо давать ребенку теплые блюда;
- в комнате больного ежедневно должны проводиться проветривание и влажная уборка;
- овощи и фрукты перед употреблением нужно подвергать тщательной обработке;
- в процессе лечения обязательно необходимо соблюдать правила личной гигиены, чтобы снизить вероятность распространения вируса. У ребенка должны быть свои столовые приборы и личные средства гигиены;
- на весь острый период болезни должен соблюдаться постельный режим;
- если ребенок отказывается от еды, кормить его насильно не стоит. Лучше давать пищу хотя бы маленькими порциями и заинтересовывать ребенка с помощью необычной подачи блюд.
Профилактика заражения Коксаки
Специфическая профилактика Коксаки у детей, в частности, вакцинация еще не разработана. Поэтому единственным способом снизить риск заражения считается соблюдение правил личной гигиены. Также важно ограничить посещение общественных мест в случае, если в регионе наблюдается эпидемия.
Профилактика вируса Коксаки у детей заключается и в использовании различных обеззараживающих средств гигиены. Еще врачи рекомендуют минимизировать контакты ребенка с незнакомыми людьми, которые могут быть носителями инфекции.
Как записаться к доктору
Читайте также:

