Клинические проявления септической чумы
Обновлено: 22.04.2024
Патогенез чумы. Патогенез поражений возбудителем чумы. Признаки чумы. Клиника чумы. Клинические проявления чумы.
Чумная палочка внедряется в организм в месте укуса блохи. В свою очередь, инфинирование блохи происходит при её питании кровью грызунов в период бактериемии, предшествующей гибели животных. Патогенез заболевания до конца не изучен. Ни один Аг или токсин, синтезируемый Y. pestis, в отдельности не в состоянии вызвать заболевание.
Механизм развития чумы включает три стадии.
1. Лимфогенный перенос возбудителя чумы от места проникновения до лимфатических барьеров.
2. Распространение возбудителя чумы из лимфатических узлов в кровоток (бактериемия).
3. Распространение чумы до забарьерных клеточных систем (генерализованная септицемия). Проникшие бактерии чумы активно поглощаются фагоцитами, однако фагоцитарные реакции носят незавершённый характер и способствуют дальнейшему распространению возбудителя. Одновременно чумная палочка распространяется лимфогенно, вызывая множественный лимфаденит. Затем возбудитель чумы проникает в кровоток и диссеминирует в различные органы и ткани.
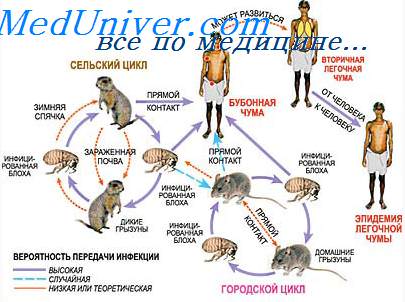
Признаки чумы. Клиника чумы. Клинические проявления чумы
Продолжительность инкубационного периода чумы составляет 3-6 сут (при эпидемиях или септических формах сокращается до 1-2 дней).
Чумная палочка не вызывает воспалительных изменений кожи и мигрирует в ближайший лимфатический узел, где развивается серозно-геморрагическое воспаление, и формируется резко болезненный бубон.
Патогенетически различают первичные (всегда связаны с местом входных ворот инфекции) и вторичные бубоны чумы (возникают лимфогенно). По клиническим проявлениям выделяют преимущественно локальные (кожную, кожно-бубонную и бубонную), генерализованные или внутренне-септические формы (первично- и вторично-септические), внешне диссеминированные формы чумы (первичную и вторичную лёгочную, кишечную).
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Амилоидоз: причины появления, симптомы, диагностика и способы лечения.
Амилоидоз – это системное заболевание, характеризующееся накоплением в клетках различных органов патологически нерастворимого белка-амилоида (фибриллярного гликопротеида), которое приводит к склерозу тканей, их последующей атрофии и некрозу, развитию полиорганной недостаточности.
Причины появления амилоидоза
Точная причина амилоидоза до сих пор не установлена. Многие ученые ставят во главу угла генетическую предрасположенность и некоторые системные заболевания, среди которых особо отмечают ревматоидный артрит, спондилоартропатии, аутовоспалительные наследственные периодические лихорадки, а также туберкулез.
Заболевание может манифестировать и без видимой причины, а также проявиться в старческом возрасте.
Классификация заболевания
Существуют две основные формы амилоидоза:
- системный (поражает ткани большинства органов);
- локальный (поражает ткани отдельного органа: почек, сердца, кожи и др.).
- Первичный (идиопатический) амилоидоз, , или AL-амилоидоз характеризуется появлением в плазме крови и отложением в тканях различных органов аномальных легких цепей иммуноглобулинов.
- Вторичный (общий) амилоидоз развивается на фоне таких хронических заболеваний, как бронхит, туберкулез, остеомиелит, сифилис и др., поэтому долгое время может не диагностироваться.
- Наследственный амилоидоз вызван мутациями генов иммунной системы, что приводит к образованию клеток, продуцирующих амилоид. К наследственному амилоидозу можно отнести лихорадку, семейный нейропатический, нефропатический и кардиопатический амилоидоз.
- Старческий церебральный амилоидоз считается наиболее опасным, поскольку поражает сердце, поджелудочную железу, легкие и головной мозг.
- Опухолевый амилоидоз проявляется отложением амилоида в тканях пораженного опухолью органа, в результате чего злокачественный процесс быстро прогрессирует.
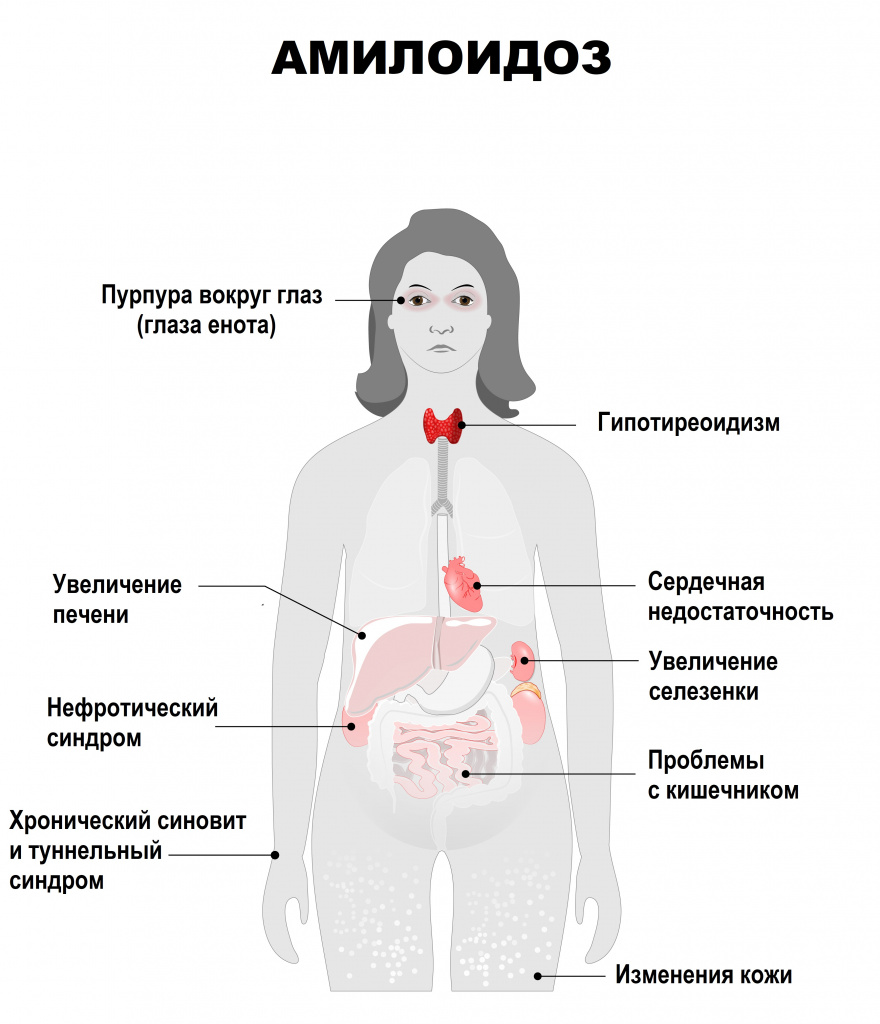
Проявления заболевания разнообразны и обусловлены локализацией, выраженностью, продолжительностью амилоидоза и степенью вовлечения в процесс внутренних органов. Если на ранней стадии характерных симптомов амилоидоза может почти не быть, то по мере развития болезни клинические проявления постепенно нарастают.
Общие признаки амилоидоза:
- отсутствие аппетита и потеря веса;
- усталость и слабость;
- отеки;
- симптомы сердечной недостаточности;
- раздражительность и перепады настроения;
- миалгия (боль в мышцах);
- трофические язвы;
- рвота;
- диарея;
- кожный зуд;
- сонливость;
- частые головокружения;
- бледность кожных покровов из-за развития анемии.
При поражении желудка пациенты жалуются на боль и тяжесть в эпигастрии, нарушение перистальтики, вздутие живота.
Амилоидоз кишечника манифестирует тупой болью и тяжестью в животе, диареей или запорами, непроходимостью кишечника, вздутием живота. Поражение пищеварительной системы сопровождается увеличением языка, трудностями при глотании, отрыжкой, частой изжогой.
Характерными признаками поражения печени становятся желтуха, боль в правом подреберье, асцит (скопление жидкости в брюшной полости), портальная гипертензия, которая проявляется снижением аппетита, тошнотой, рвотой, урчанием и вздутием живота, а также диареей и метеоризмом. Затем появляется боль в области пупка.
При амилоидозе сердца наблюдаются аритмия, одышка, плохо поддающаяся лечению сердечная недостаточность, проявляющаяся отеками.
Если амилоид откладывается в суставах, у больных развивается артрит: кожа в проекции суставов отекает и краснеет, движения в патологическом суставе становятся ограниченными.
Поражение нервной системы опасно нарушением умственных способностей, психическими отклонениями, параличами рук и ног.
Органы дыхания реагируют на патологию затруднением дыхания, одышкой, охриплостью голоса, бронхолегочными заболеваниями.
Для кожного амилоидоза характерно формирование бляшек, сыпи, узелков, шелушение.
Диагностика амилоидоза
Для выявления заболевания и определения степени поражения органов назначают:
-
ультразвуковое исследование органов брюшной полости;
Сканирование внутренних органов брюшной полости для оценки его функционального состояния и наличия патологии.
Клиника и признаки чумы. Варианты и формы течения чумы
Инкубационный период 3-6 дней, может быть короче. Болезнь начинается остро, иногда внезапно, с сильного озноба, сменяющегося жаром, быстрым подъемом температуры до 40°С. Больные жалуются на сильную головную боль, головокружение, резкую слабость, тошноту, иногда появляется рвота, боль в мышцах. Состояние многих возбужденное, больные говорливы, излишне подвижны, суетливы, возможны бред и галлюцинации. Иногда, напротив, апатичны. Кожные покровы лица гиперемированы, оно одутловатое, глаза инъецированы, походка шатающаяся, речь невнятная, что бывало причиной диагностических ошибок, когда больных чумой в начальной стадии принимали за опьяневшего.
Клиническое течение чумы отличается разнообразием форм. Помимо общетоксического синдрома, вскоре на первый план выходят те или иные ее проявления. Общепринятой классификацией чумы является предложенная Г.П. Рудневым, большим знатоком этой инфекции. Он рассматривает клинику чумы с патогенетических и эпидемиологических позиций, что важно для практики ведения больных чумой и проведения противоэпидемических мероприятий.

Чумной бубон
Различают локальные формы-кожную, кожно-бубонную, бубонную и генерализованные: внутренне диссеминированные (первично-септическая) и внешне диссеминированные (первично-легочная, вторично-легочная, кишечная).
При кожной форме чумы местные изменения проходят стадии пятна, папулы, везикулы, пустулы, язвы. Язва отличается болезненностью, медленным заживлением с образованием рубца.
Характерным признаком бубонной формы является резко болезненный, увеличенный лимфоузел. Наиболее часто при чуме увеличиваются паховые, подмышечные и шейные лимфоузлы; они болезненны, локальная боль появляется в месте будущего бубона гораздо раньше, чем сам бубон. Над бубоном появляется отечность, увеличенные лимфоузлы сливаются в единый конгломерат, резко болезненный. Изменения окраски кожи, приобретающей красный лоснящийся цвет, появляются позднее самого бубона. Бубоны раньше, как правило, самостоятельно вскрывались с образованием втянутого рубца или склерозировались.
При современном лечении они могут рассасываться. В прошлом летальность даже при бубонной форме чумы достигала 40-90%. В настоящее время при антибиотикотерапии все больные выздоравливают.
Первично-септическая форма чумы встречается редко (1-3% случаев). Изменений на коже при этой форме болезни не наблюдается. Болезнь сразу приобретает картину остроразвивающегося сепсиса с быстрым нарастанием токсикоза, возможным появлением менингоэн-цефалита, развитием ТГС и скоротечным течением (1-3 дня). Заканчивается летальным исходом при явлениях ИТШ и комы.
Вторично-септическая форма чумы - следствие бубонной формы, которая быстро переходит в сепсис с прогрессирующей бактериемией и интоксикацией. Для нее характерны вторичные очаги инфекции с выраженными проявлениями геморрагической септицемии. Эта форма отличается большой тяжестью течения и частыми летальными исходами.
Клиника вторичной легочной чумы напоминает описанную картину поражения легких при первичной легочной чуме с той разницей, что ей предшествует развитие прогрессирующей бубонной формы, когда возникает гематогенная генерализация инфекции.
Формы чумы. Клинические формы чумы. Бубонная форма чумы. Первично-лёгочная форма чумы. Кишечная форма чумы. Первично-септическая форма чумы.
Бубонная форма чумы. Патогпомомичный признак — бубон, чаще локализованный в подмышечной или паховой области. Позднее бубон размягчается, может нагноиться и спонтанно дренироваться. При геморрагическом некрозе лимфатического узла в кровоток поступает большое количество бактерий чумы, что ведёт к вторичной чумной пневмонии и/или генерализованному чумному сепсису. Смертность без лечения при бубонной чуме достигает 75%.
Первично-лёгочная форма чумы
Молниеносная и чрезвычайно контагиозная форма чумы. В этом случае возбудитель чумы распространяется воздушно-капельным путём и эпидемически наиболее опасен. Больной выделяет с мокротой большое количество чумных микробов; при этом объём мокроты очень велик. Смертность без лечения близка к 100%.

Кишечная форма чумы.
Кишечная форма чумы проявляется профузной диареей с обильным выделением крови и слизи, сильными болями в подложечной области. Обычно эта форма чумы заканчивается смертью больного.
Первично-септическая форма чумы
Первично-септическая форма чумы проявляется многочисленными кровоизлияниями в кожу и слизистые оболочки; в тяжёлых случаях развиваются массивные кровотечения из почек, кишечника и желудка. Генерализация процесса происходит без предшествующих местных явлений. Типичны исключительно быстрое распространение возбудителя чумы в организме, массивные интоксикация и бактериемия. Заболевание быстро заканчивается смертью больного.
Видео аудиокнига романа Чума Альбера Камю - психология и философия человека
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Читайте также:

