Клиника острого и хронического гепатита
Обновлено: 17.04.2024
Что такое гепатит А (болезнь Боткина)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Вирусный гепатит А (Hepatitis A viruses, HAV) — острое инфекционное заболевание, вызываемое вирусом гепатита А, клинически характеризующееся синдромом общей инфекционной интоксикации, синдромом нарушения пигментного обмена, синдромами энтерита, холестаза, увеличением печени и в некоторых случая селезёнки, сопровождающееся нарушением функции печени, преимущественно доброкачественного течения.

Этиология
семейство — пикорнавирусы (Picornaviridae)
вид — вирус гепатита А (HAV)

Во внешней среде очень устойчив: при температуре окружающей среды около 4°C сохраняется несколько месяцев, при 2°C — несколько лет, при замораживании очень длительно, при комнатной температуре — несколько недель. В растворе хлорсодержащих средств (0,5-1 мг/л) гибнет в течение часа, при 2,0-2,5 мг/л — в течение 15 минут, ультрафиолетовое облучение приводит к гибели в течение минуты, при кипячении сохраняется до 5 минут. В кислой среде желудка не погибает.
Наиболее значимым маркером вирусного гепатита А являются антитела класса М (анти-HAV IgM), которые образуются в начальный период заболевания и выявляются до 5 месяцев. Появление анти-HAV IgG (маркера перенесённой ранее инфекции) начинается с 3-4 недели заболевания. Антиген вируса выявляется в каловых массах за 7-10 дней до начала манифестных (явно выраженных) проявлений болезни. [1] [2] [4]
Эпидемиология
Заражение гепатитом А происходит при контакте с источником инфекции — живым человеком (больной различными формами заболевания и вирусоноситель). Больные с типичными формами являются главным источником распространения вируса (от конца скрытого и всего желтушного периодов).
Ежегодно в мире регистрируется примерно 1,5 млн случаев заболевания (количество субклинических и бессимптомных форм сложно даже представить). Смертность по миру в 2016 г., по данным ВОЗ, составила 7134 человек [10] .
Условно существует территориальное распределение по уровням инфицирования населения: высокий, средний и низкий.
Районы с высоким уровнем инфицирования это преимущественно Юго-Восточная Азия, Средняя Азия, Африка, Центральная Америка (плохие санитарные условия и низкий доход) — большинство населения к периоду взросления уже переболели и имеют иммунитет, вспышки болезни встречаются редко.
Районы со средним уровнем инфицирования — страны с переходной экономикой, развивающиеся, имеющие различия в санитарно-гигиенических условиях на территории одного региона, например Россия (большая часть населения к периоду взросления не болела и не имеет иммунитета к вирусу, возможны большие вспышки болезни).
Районы с низким уровнем инфицирования — развитые страны с высоким уровнем дохода и хорошими санитарно-гигиеническими условиями, например США, Канада, Европа, Австралия. Большинство людей не имеет иммунитета и не болела, вспышки случаются редко и чаще среди групп риска [7] .
В окружающую среду вирус выделяется преимущественно с фекалиями.
Механизм передачи: фекально-оральный (пути — водный, контактно-бытовой, пищевой), парентеральный (редко при переливании крови), половой (орально-анальный контакт).
Восприимчивость населения высокая.
Факторы риска заражения:
- высокая скученность населения;
- несоблюдение правил личной гигиены и правил хранения, обработки и приготовления продуктов питания;
- неудовлетворительное состояние объектов водоснабжения;
- бытовой очаг заболевания.
Кто находится в группе риска
- путешественники (особенно в страны жаркого климата и с плохими социальными условиями);
- гомосексуалисты;
- люди, употребляющие наркотики (любые), алкоголики;
- медработники (непривитые и не болевшие);
- бездомные;
- люди, имеющие постоянные контакты (в силу профессии или иных причин) с мигрантами из неблагополучных по гепатиту А регионов.
Характерна осенне-весенняя сезонность, повышенная привязанность к жарким южным регионам.
Иммунитет после перенесённого заболевания стойкий, пожизненный, то есть повторно заболеть нельзя [1] [3] [4] [7] [10] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы гепатита А
Заболевание начинается постепенно. Инкубационный период гепатита А протекает 7-50 дней.
Синдромы вирусного гепатита А:
- общей инфекционной интоксикации;
- нарушения пигментного обмена (желтуха);
- энтерита (воспаление слизистой тонкой кишки);
- холестаза (уменьшение количества желчи, поступающей в двенадцатиперстную кишку);
- гепатолиенальный (увеличение печени и селезёнки);
- отёчный;
- нарушения функции печени.
Типичное течение болезни — это желтушная форма болезни средней степени тяжести (устаревшее название — желтуха или болезнь Боткина).
Начальный период болезни (преджелтушный) имеет продолжительность от 2 до 15 дней и может протекать по нескольким вариантам:
При осмотре обнаруживается увеличение печени и, в меньшей степени, селезёнки, чувствительность края печени, повышение ЧСС (пульса), носовые кровотечения. В конце периода моча темнее, а кал становится светлее.
Следующий период (желтушный) длительностью около 7-15 дней характеризуется снижением выраженности симптомов предшествующего периода (то есть с появлением желтухи самочувствие улучшается). Усиливается желтушное окрашивание склер, кожных покровов и слизистой оболочки ротоглотки. Моча приобретает цвет тёмного пива, кал белеет. Присутствует общая слабость, недомогание, плохой аппетит, чувство тяжести и переполненности в правом подреберье, больной расчёсывает себя из-за зуда кожи (лихенификация), появляются петехии (мелкие кровоизлияния) на коже.

При врачебном исследовании выявляется увеличение печени и селезёнки, явственно положителен симптом Ортнера (болезненность при поколачивании ребром ладони по правой рёберной дуге), гипотония (может быть и нормотония), токсическая брадикардия (снижение ЧСС), появляются периферические отёки, возможны боли в суставах (артралгии).
Далее при благоприятном течении заболевания (которое наблюдается в большинстве случаев) происходит регресс клинической симптоматики, осветление мочи и потемнение кала, более медленное спадение желтушности кожи, склер и слизистых оболочек.
Под нетипичным течением болезни подразумеваются лёгкие безжелтушные формы гепатита А (отсутствие симптомов или лёгкая слабость без желтухи, тяжесть в правом подреберье), фульминантные формы.
Факторы, увеличивающие риск тяжёлого течения гепатита А:
Последствия для беременных
У беременных гепатит А протекает в целом несколько тяжелее, чем у небеременных. Примерно в 36 % случаев возможно развитие слабости родовой деятельности, преждевременные роды (31-37 неделя) и послеродовые кровотечения. Вирус не проникает через плаценту, то есть какого-то специфического действия на плод не оказывает. В грудном молоке вирус не содержится [1] [2] [4] [7] .
Патогенез гепатита А
Воротами для проникновения вируса является слизистая оболочка органов желудочно-кишечного тракта, где происходит его первичное размножение в эндотелиальной выстилке тонкого кишечника и мезентериальных лимфоузлах.

Далее происходит гематогенное распространение вирусных частиц и проникновение их в печень, где они локализуются в ретикулогистиоцитарных клетках Купфера и гепатоцитах. В результате этого происходит повреждение клеток:
- проникновение вируса в клетку;
- захват лизосомой;
- разрушение белковой оболочки вируса;
- сборка белков по программе вирусной РНК;
- встраивание этих белков в цитолемму клетки;
- образование патологических пор в оболочке клетки;
- поступление внутрь клетки ионов натрия и воды;
- баллонная дистрофия (разрушение ультраструктур клетки и образование крупных вакуолей) с последующим некрозом (его объём, как правило, ограничен);
- гибель клетки и лимфоцитарная иммунная реакция, приводящая к основному объёму поражения.

В дальнейшем вирус попадает в желчь, с ней он проникает в кишечник и выводится в окружающую среду с фекалиями. Вследствие компетентных реакций иммунной защиты размножение вируса заканчивается, и он покидает организм больного. [2] [3] [4]
Классификация и стадии развития гепатита А
По степени разнообразия проявлений выделяют две формы гепатита А:
- клинически выраженная (желтушная, безжелтушная, стёртая);
- субклиническая (инаппарантная).
По длительности течения также выделяют две формы гепатита А:
- острая циклическая (до трёх месяцев);
- острая затяжная (более трёх месяцев).
Степени тяжести гепатита А:
- лёгкая;
- среднетяжёлая;
- тяжёлая;
- фульминатная (молниеносная).
Согласно МКБ-10 (Международной классификации болезней десятого пересмотра), заболевание подразделяют на три вида:
- В15. Острый гепатит А;
- В15.0. Гепатит А с печёночной комой;
- В15.9. Гепатит А без печёночной комы. [2][4]
Осложнения гепатита А
Заболевание может привести к следующим осложнениям:
- печёночная кома (дисфункция центральной нервной системы, связанная с тяжёлым поражением печени — встречается крайне редко);
- холецистохолангит (выраженные боли в правом подреберье, нарастание желтухи и зуда кожи);
- гемолитико-уремический синдром, преимущественно у детей (гемолитическая анемия, тромбоцитопения, острая почечная недостаточность);
- развитие аутоиммунного гепатита I типа.
Гепатит А не приводит к формированию хронических форм, однако из-за выраженного воспалительного процесса возможно появление длительных резидуальных (остаточных) явлений:
- дискинезия (нарушение моторики) желчевыводящих путей;
- постгепатитная гепатомегалия (увеличение размеров печени из-за разрастания соединительной ткани);

- постгепатитный синдром (повышенная утомляемость, аснено-невротические проявления, тошнота, дискомфорт в правом подреберье). [1][5]
Диагностика гепатита А
Методы лабораторной диагностики:
- Клинический анализ крови — нормоцитоз или лейкопения, лимфо- и моноцитоз, нейтропения, СОЭ в норме или снижена.
- Биохимический анализ крови — повышение общего билирубина и в большей степени его связанной фракции (реакция Эрлиха), повышение аланинаминотрансферазы и аспартатаминотрансферазы, снижение протромбинового индекса, повышение тимоловой пробы (снижение альбуминов и повышение гамма-глобулинов), повышение гамма-глутамилтранспептидазы, щелочной фосфатазы и другие показатели.
- Биохимический анализ мочи — появление уробилина и желчных пигментов за счёт прямого билирубина. Ранее, особенно в вооруженных силах, для выявления больных на начальной стадии практиковалось использование пробы Разина: утром производится опускание индикаторной полоски в мочу (при наличии уробилина она меняет цвет), и военнослужащий с подозрением на заболевание госпитализировался для углублённого обследования. Тест на уробилин становится положительным в самом начале заболевания — в конце инкубационного периода из-за болезни печёночной клетки.
- Серологические тесты — выявления анти-HAV IgM и анти-HAV IgG методом ИФА (иммуноферментного анализа) в различные периоды заболевания и HAV RNA с помощью ПЦР-диагностики (полимеразной цепной реакции) в острый период.
- Ультразвуковое исследование органов брюшной полости — увеличение печени и иногда селезёнки, реактивные изменения структуры печёночной ткани, лимфаденопатия ворот печени.
Обследование лиц, бывших в контакте с больным
Лица, контактирующие с больным вирусным гепатитом А, подлежат осмотру врачом-инфекционистом с последующим наблюдением до 35 дней со дня разобщения с больным. Наблюдение включает термометрию, осмотр кожных покровов, определение размеров печени и селезёнки, а также лабораторное обследование (АЛТ, общий билирубин, антитела классов М и G к вирусу гепатита А вначале и через три недели от первичного обследования).
Дифференциальная диагностика проводится со следующими основными заболеваниями:
- в начальный период: ;
- гастрит, гастроэнтероколит;
- полиартрит;
- энтеровирусная инфекция;
- в желтушный период: ;
- псевдотуберкулёз; ;
- желтухи другой этиологии (гемолитическая болезнь, токсические поражения, опухоли ЖКТ и другие заболевания);
- гепатиты другой этиологии (вирусные гепатиты В, С, Д, Е и другие, аутоиммунные гепатиты, болезнь Вильсона — Коновалова и т.п.) [1][2][3][4][9] .
Лечение гепатита А
Этиотропная терапия (направленная на устранение причины заболевания) не разработана.
Медикаменты
В зависимости от степени тяжести и конкретных проявлений назначается инфузионная терапия с глюкозо-солевыми растворами, обогащёнными витаминами. Показано назначение сорбентов, препаратов повышения энергетических ресурсов, при необходимости назначаются гепатопротекторы, в тяжёлых случаях — гормональные препараты, препараты крови, гипербарическая оксигенация и плазмаферез.

Нужна ли госпитализация
В случае лёгких форм гепатита А лечение может проводиться на дому (при наличии условий). Госпитализация потребуется, начиная со среднетяжёлых форм, лицам групп риска по тяжёлому течению, пациентам с осложнёнными формами, беременным и детям. Каких-либо особенностей при дальнейшем лечении вирусного гепатита А у детей нет.
Режим постельный или полупостельный. При гепатите А нарушаются процессы образования энергии в митохондриях, поэтому предпочтителен длительный отдых.
Лечение в стационаре и выписка
Лечение гепатита А проходит в инфекционном отделении больницы. Выписка пациентов происходит после появления стойкой и выраженной тенденции к клиническому улучшению, а также улучшения лабораторных показателей.
Критерии выписки больных:
- стойкая и выраженная тенденция к клиническому улучшению (отсутствие интоксикации, уменьшение размеров печени, регресс желтухи);
- стабильное улучшение лабораторных показателей (нормализация уровня билирубина, значительное снижение уровня АЛТ и АСТ).
При неосложнённых формах реконвалесценты (выздоравливающие больные) подлежат наблюдению в течении трёх месяцев с осмотром и обследованием не реже одного раза в месяц. [2] [3] [6]
Физиотерапия
В фазе реконвалесценции, особенно при затяжных формах болезни, возможно применение физиотерапевтических методов лечения:
- грязевых аппликаций на область правого подреберья;
- акупунктуры;
- массажа проекции области печени, желчного пузыря, желчевыводящих протоков.
Диета
Показана диета № 5 по Певзнеру — механически и химически щадящая, употребление повышенного количества жидкости и витаминов, запрет алкоголя. Исключается острое, жареное, копчёное, ограничивается кислое и соль. Все блюда готовятся на пару, тушатся, отвариваются и подаются только в тёплом виде.
Прогноз. Профилактика
Прогноз заболевания, как правило, благоприятный. Пациенты выздоравливают спустя 1-3 месяца после выписки из стационара. В редких случаях заболевание приобретает затяжной характер.
Критерии излеченности:
- отсутствие интоксикации;
- полная нормализация уровня билирубина, АЛТ и АСТ;
- нормализация размеров печени и селезёнки;
- появление в крови антител к вирусу гепатита А класса G (Anti-HAV-IgG).
Неспецифические мероприятия, позволяющие снизить количество случаев инфицирования:
- обеспечение условий и факторов потребления безопасной питьевой воды (водоснабжение);
- обеспечение и контроль за соблюдением утилизации сточных вод (канализационное хозяйство);
- контроль за качеством обследования персонала, связанного с пищевой промышленностью;
- контроль и соблюдение технологии хранения, приготовления и транспортировки пищевых продуктов и воды.
К личным профилактическим мерам относится тщательное мытьё рук после посещения туалета, смены подгузников, а также перед приготовлением или приёмом пищи.
Вакцинация
Специфическим профилактическим мероприятием является проведение иммунизации против гепатита А: практически у 100% привитых двукратно людей вырабатывается стойкий иммунитет, предотвращающий развитие заболевания. Вакцинация — это самый лучший способ предотвратить заражение.
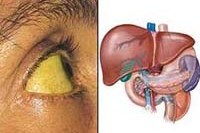
Гепатит – это диффузное воспаление печеночной ткани вследствие токсического, инфекционного или аутоиммунного процесса. Общая симптоматика – тяжесть и боли в правом подреберье с иррадиацией под правую лопатку, тошнота, сухость и чувство горечи во рту, отсутствие аппетита, отрыжка. В тяжелых случаях – желтуха, потеря веса, сыпь на коже. Исходом гепатита может быть хроническая форма, печеночная кома, цирроз и рак печени. Диагностика гепатитов включает исследование биохимических проб крови, УЗИ печени, гепатохолецистосцинтиографию, пункционную биопсию. Лечение основывается на соблюдении диеты, приеме гепатопротекторов, проведении дезинтоксикации, специфической этиотропной и патогенетической терапии.


Общие сведения
Гепатит – воспалительное заболевание печени. По характеру течения различают острые и хронические гепатиты. Острые гепатиты протекают с выраженной симптоматикой и имеют два варианта исхода: полное излечение, или переход в хроническую форму. Подавляющее большинство гепатитов (90%) имеют алкогольную, вирусную или лекарственную этиологию. Частота возникновения гепатита у разных групп лиц различается в зависимости от формы и причины заболевания.
Хроническим признают гепатит, который длится более полугода. Хронический процесс по морфологической картине представляет собой дистрофические изменения в ткани печени воспалительного происхождения, не затрагивающие дольковой структуры органа. Первично хронические гепатиты первоначально протекают либо без выраженной симптоматики, либо с минимальными проявлениями. Заболевание нередко обнаруживается при медосмотрах и обследованиях по поводу других патологий. Чаще развиваются у мужчин, но к некоторым специфическим гепатитам большую склонность имеют женщины. Особое внимание уделяют состоянию печени у больных, перенесших острый гепатит, и являющихся носителями австралийского антигена, а также у лиц, злоупотребляющих алкоголем, либо проходящих лечение гепатотоксическими препаратами.

Патогенез
Острый гепатит развивается либо вследствие непосредственного поражения печени гепатотоксическими факторами или вирусной инфекцией, либо вследствие развития аутоиммунной реакции – выработки антител к собственным тканям организма. В обоих случаях развивается острое воспаление в ткани печени, повреждение и разрушение гепатоцитов, воспалительный отек и снижение функциональной деятельности органа. Недостаточность желчеродной функции печени является первопричиной билирубинемии и, как следствие, желтухи. Поскольку в тканях печени нет болевых рецепторных зон, болевой синдром редко выражен и связан с увеличением печени, растяжкой ее хорошо иннервированной капсулы и воспалительными процессами в желчном пузыре.
Хроническое воспаление, как правило, развивается вследствие нелеченного или недостаточно залеченного острого гепатита. Зачастую безжелтушные и бессимптомные формы гепатита не выявляются вовремя, и воспалительный процесс приобретает хронический характер, возникают очаги дистрофии и перерождения печеночной ткани. Усугубляется снижение функциональной деятельности печени. Нередко хронический гепатит постепенно переходит в цирроз печени.
Классификация
- по причине развития - вирусные, алкогольные, лекарственные, аутоиммунный гепатит, специфические гепатиты (туберкулезный, описторхозный, эхинококковый и др.), гепатиты вторичные (как осложнения других патологий), криптогенный гепатит (неясной этиологии);
- по течению (острый, хронический);
- по клиническим признакам (желтушная, безжелтушная, субклиническая формы).
Вирусные гепатиты бывают острыми (вирусы гепатита А и В) и хроническими (гепатит В, D, С). Также гепатит может быть вызван не специфическими для печени вирусными и вирусоподобными инфекциями – мононуклеоз, цитомегаловирус, герпес, желтая лихорадка. Аутоиммунные гепатиты различаются по типам в зависимости от мишеней антител (тип 1, тип 2, тип 3).
Симптомы гепатита

Течение и симптоматика гепатита зависит от степени поражения печеночной ткани. От этого же зависит и тяжесть заболевания. Легкие формы острого гепатита могут протекать бессимптомно и, зачастую, перетекать в хроническую форму, если заболевание не будет выявлено случайным образом при профилактическом обследовании.
При более тяжелом течении симптоматика может быть выражена, быстро нарастать сочетаться с общей интоксикацией организма, лихорадкой, токсическим поражением органов и систем.
Как для острого гепатита, так и для обострения хронической формы болезни обычна желтушность кожных покровов и склер характерного шафранного оттенка, но заболевание может протекать и без выраженной желтухи. Однако обнаружить незначительную степень пожелтения склер, а так же выявить желтушность слизистой верхнего неба можно и при легкой форме гепатита. Моча темнеет, при выраженных нарушениях синтеза желчных кислот кал теряет цвет, становится беловато-глинистым.
Больные могут отмечать такие симптомы, как кожный зуд, возникновение на коже красных точек – петехий, брадикардию, невротические симптомы. При пальпации печень умеренно увеличена, незначительно болезненна. Так же может отмечаться увеличение селезенки. Хронический гепатит характеризуется постепенным развитием следующих клинических синдромов:
- астеновегетативный (слабость, повышенная утомляемость, расстройства сна, психическая лабильность, головные боли) – обусловлен интоксикацией организма в связи с нарастающей печеночной недостаточностью;
- диспепсический (тошнота, иногда - рвота, понижение аппетита, метеоризм, поносы, чередующиеся с запорами, отрыжка горечью, неприятный привкус во рту) связан с нарушениями пищеварения в связи с недостаточностью выработки печенью необходимых для пищеварения ферментов и желчных кислот);
- болевой синдром (боль постоянного, ноющего характера локализуется в правом подреберье, усиливается при физических нагрузках и после резких нарушений диеты) – может отсутствовать или выражаться в умеренном ощущении тяжести в эпигастрии;
- субфебрилитет (умеренное повышение температуры до 37,3 – 37,5 градусов может держаться по нескольку недель);
- стойкое покраснение ладоней (пальмарная эритема), телеангиэктазии (сосудистые звездочки на коже) на шее, лице, плечах;
- геморрагический (петехии, склонность к образованию синяков и кровоподтеков, носовые, геморроидальные, маточные кровотечения) связан с понижением свертываемости крови вследствие недостаточного синтеза факторов свертываемости в клетках печени;
- желтуха (пожелтение кожных покровов и слизистых – как следствие повышения уровня билирубина в крови, что в свою очередь связано с нарушением утилизации его в печени);
- гепатомегалия – увеличение печени, может быть сочетана со спленомегалией.
Диагностика

Диагностика гепатитов осуществляется на основании наличия симптоматики, данных физикального осмотра гастроэнтеролога или терапевта, функциональных и лабораторных исследований.
Лабораторные исследования включают: биохимические пробы печени, определение билирубинемии, снижения активности сывороточных ферментов, повышение уровня гамма-альбуминов, при понижении содержания альбумина; также отмечают снижение показателей содержания протромбина, факторов свертываемости VII и V, фибриногена. Наблюдается изменение показателей тимоловой и сулемовой проб.
При проведении УЗИ органов брюшной полости отмечают увеличение печени и изменение ее звуковой проницаемости и, кроме этого, отмечают увеличение селезенки и, возможно, расширение полой вены. Для диагностики гепатита также будут информативны реогепатография (исследование печеночного кровотока), гепатохолецистосцинтиография (радиоизотопное исследование желчевыводящих путей), пункционная биопсия печени.
Лечение гепатита
Лечение острого гепатита
Лечение обязательно проводится в стационаре. Кроме того:
- прописывается диета №5А, полупостельный режим (при тяжелом течении – постельный);
- при всех формах гепатита противопоказан алкоголь и гепатотоксичные лекарственные средства;
- производится интенсивная дезинтоксикационная инфузионная терапия, чтобы компенсировать эту функцию печени;
- назначают гепатопротективные препараты (эссенциальные фосфолипиды, силимарин, экстракт расторопши пятнистой);
- назначают ежедневную высокую клизму;
- производят коррекцию обмена – препараты калия, кальция и марганца, витаминные комплексы.
Вирусные гепатиты лечат в специализированных отделениях инфекционных больниц, токсические – в отделениях, специализирующихся на отравлениях. При инфекционных гепатитах производят санацию очага распространения инфекции. Противовирусные и иммуномодулирующие средства пока недостаточно широко применяются в терапии острых форм гепатитов.
Хорошие результаты по улучшению общего состояния при выраженной гипоксии дает кислородотерапия, оксигенобаротерапия. Если присутствуют признаки геморрагического диатеза, назначают витамин К (викасол) внутривенно.
Лечение хронического гепатита
Больным хроническим гепатитом также назначается лечебная диетотерапия (диета №5А в стадии обострения и диета №5 вне обострения), необходим полный отказ от употребления алкоголя, снижение физических нагрузок. В период обострения необходимо стационарное лечение в отделении гастроэнтерологии.
Фармакологическая терапия включает в себя базисную терапию препаратами-гепатопротекторами, назначение препаратов, нормализующих пищеварительные и обменные процессы, биологические препараты для коррекции бактериальной флоры кишечника.
Гепатопротективная терапия осуществляется препаратами, способствующими регенерации и защите печеночной ткани (силимарин, эссенциальные фосфолипиды, тетраоксифлавонол, калия оротат), назначается курсами по 2-3 месяца с полугодичным перерывами. В терапевтические курсы включают поливитаминные комплексы, ферментные препараты (панкреатин), пробиотики.
В качестве дезинтоксикационных мер применяют инфузию 5%-го раствора глюкозы с добавлением витамина С. Для дезинтоксикации кишечной среды назначают энтеросорбенты (активированный уголь, лигнин гидролизный, микроцеллулоза).
Противовирусную терапию назначают при диагностировании вирусных гепатитов В, С, D. При лечении аутоиммунного гепатита применяют кортикостероиды и иммунодепрессанты. Лечение проводят при постоянном мониторинге биохимических проб крови (активность трансфераз, билирубин крови, функциональные пробы).
Профилактика и прогноз
Первичная профилактика вирусных гепатитов – соблюдение гигиенических предписаний, осуществление санитарно-эпидемических мер, санитарный надзор над предприятиями, могущими стать очагом распространения инфекции, вакцинация. Профилактикой других форм гепатитов является избегание действия гепатотравмирующих факторов – алкоголя, лекарственных средств, токсических веществ.
Вторичная профилактика хронического гепатита заключается в соблюдении диеты, режима, врачебных рекомендаций, регулярном прохождении обследования, контроле клинических показателей крови. Больным рекомендовано регулярное санаторно-курортное лечение, водолечение.
Прогноз при своевременном диагностировании и лечении острого гепатита, как правило, благоприятен и ведет к выздоровлению. Острые алкогольные и токсические гепатиты заканчиваются летально в 3-10 % случаев, часто тяжелое течение связано с ослаблением организма другими заболеваниями. При развитии хронического гепатита прогноз зависит от полноценности и своевременности терапевтических мер, соблюдения диеты и щадящего режима.
Неблагоприятное течение гепатита может осложниться циррозом печени и печеночной недостаточностью, при которой весьма вероятен летальный исход. Другими распространенными осложнениями хронических гепатитов являются обменные нарушения, анемия и нарушения свертываемости, сахарный диабет, злокачественные новообразования (рак печени).
Острый гепатит – полиэтиологичное, возникшее остро, анатомическое и функциональное поражение печени. Проявляется астеническим синдромом; изменением окраски кожи, слизистых оболочек, стула и мочи; диспепсическими явлениями; геморрагическим синдромом; гепатоспленомегалией и др. Диагностика включает перечень лабораторных (печеночные пробы, серологические реакции), инструментальных (УЗИ, КТ, МРТ), морфологических (пункционная биопсия с исследованием биоптатов) исследований. Лечение консервативное: диетотерапия, специфическая этиологическая терапия, дезинтоксикация и антигистаминные препараты, исключение повреждающих факторов (токсинов, лекарств, аллергенов и др.).
Общие сведения
Острый гепатит имеет инфекционную, алкогольную либо лекарственную этиологию в 90% случаев, на остальные 10% приходятся септические, токсические и другие виды гепатитов. Среди острых вирусных гепатитов около половины представлены гепатитом В, менее 40% - гепатитом А, другие формы вирусных гепатитов диагностируются не более чем у десятой части пациентов. В последние годы отмечается рост заболеваемости лекарственными и алкогольными гепатитами, хотя точных данных об их распространенности в России нет. Гастроэнтерологи отмечают, что у молодых людей чаще встречается вирусная этиология гепатитов, у пожилых – токсические, алкогольные и лекарственные формы.
Летальность среди молодых до этого здоровых пациентов обычно не превышает 0,1%; с возрастом смертность среди госпитализированных больных увеличивается в десятки раз. Связано это не только со снижением защитных сил организма у пожилых пациентов, но и с наличием сопутствующей патологии (онкозаболеваний, сахарного диабета, сердечно-сосудистой недостаточности и др.). Самый неблагоприятный прогноз имеют беременные, пациенты с тяжелым течением алкогольного гепатита, с комбинированными вирусными гепатитами (особенно при инфицировании вирусом гепатита D).
Причины острого гепатита
Основной этиологический агент острых гепатитов – специфическая вирусная инфекция (вирусы гепатита А, В, С, D, Е). Кроме того, к формированию острой патологии печени может привести заражение возбудителями кишечных инфекций, энтеровирусами. Острый гепатит часто диагностируется у больных мононуклеозом, сепсисом, тропическими инфекционными и паразитарными заболеваниями.
Второй по значимости причиной острого гепатита является злоупотребление алкоголем. Также к данной патологии может приводить интоксикация организма при отравлении промышленными (ФОС, тринитротолуол) и обычными ядами, медикаментами (ингибиторы МАО, аминазин, противотуберкулезные препараты, барбитураты, ПАСК, мужские половые гормоны, антибактериальные средства и др.), ядами грибов. Иногда острый гепатит возникает на фоне ожоговой болезни, токсикоза беременных, радиационного поражения, переливания несовместимой крови и т. д.
Виды острых гепатитов
Острые гепатиты вирусной этиологии представлены разнородной группой заболеваний. Острый вирусный гепатит А имеет фекально-оральный путь передачи, для него не характерны длительный инкубационный период, тяжелые и хронические формы заболевания. Вирусный гепатит В передается от пациента к пациенту парентеральным и контактным путем, отличается длительной инкубацией вируса, развитием тяжелых и молниеносных вариантов поражения печени, частым вирусоносительством, хронизацией процесса. Возбудитель гепатита Дельта представлен дефективным вирусом, способным к размножению только в комбинации с вирусом гепатита В. Указанный вирус значительно ухудшает течение острого гепатита В, увеличивает частоту молниеносных и фульминантных форм заболевания. Острый вирусный гепатит С имеет схожее с гепатитом В течение, но обладает повышенной частотой хронизации процесса, а острые варианты заболевания протекают легче. Часто обнаруживается уже на стадии хронического вирусного гепатита.
Острый гепатит алкогольной этиологии преимущественно возникает после периода длительного запоя. Люди с алкогольной зависимостью обычно скрывают данный факт от врачей, поэтому всем пациентам с клиникой острого гепатита рекомендуется проводить экспресс-исследование на этанол при поступлении в стационар. Кроме того, существует ряд клинических признаков, свидетельствующих о длительном употреблении алкоголя – расширение поверхностных сосудов кожи лица, гинекомастия, тремор конечностей и языка, гипертрофия околоушных слюнных желез. Алкогольный гепатит вызывает повышение активности ГТТФ в сыворотке 80% пациентов.
В патогенезе лекарственного гепатита большую роль играет не только вид медикаментозного препарата, но и предшествующее состояние печени, длительность лечения, сочетание нескольких препаратов. Все лекарственные средства могут оказывать как непосредственное гепатотоксическое действие (парацетамол), так и опосредованное - связанное с гиперчувствительностью немедленного типа (препараты пенициллинового ряда, сульфаниламидные антибиотики), замедленного типа (гидролазин). Известно, что женщины страдают лекарственными гепатитами в три раза чаще мужчин, но причина этого явления до сих пор не выяснена. При употреблении лекарственных средств, обладающих гепатотоксическим действием, рекомендуется два раза в месяц контролировать уровни АЛТ, АСТ, Г-ГТП и билирубина.
Острый токсический гепатит формируется в результате воздействия различных ядов: ФОС, пестицидов и инсектицидов, соединений с фенольным кольцом и пр. Первые проявления токсического гепатита обычно внезапны и быстро нарастают. Если лечение не будет начато своевременно, заболевание переходит в хроническую форму и заканчивается циррозом печени.
Симптомы острого гепатита
Клиника острых гепатитов включает в себя как общие, так и специфические для каждого вида гепатита признаки. Общие симптомы: слабость и повышенная утомляемость, снижение аппетита, боли в суставах, мышцах, правом подреберье. Практически у всех пациентов отмечается гепатомегалия, у меньшей части – спленомегалия. Другие симптомы острого гепатита могут варьировать в зависимости от этиологии заболевания.
Выделяют несколько клинических вариантов острого гепатита. Бессимптомная форма характеризуется отсутствием каких-либо клинических признаков. В биохимических анализах отмечается повышение уровней трансаминаз не менее чем в 2,5 раза на протяжении семи суток подряд. Бессимптомные формы обычно выявляются при обследовании контактного по гепатиту контингента.
Типичная форма острого гепатита может протекать в желтушном и безжелтушном варианте. Желтушная форма проявляется субфебрилитетом, болями в области печени, иктеричной окраской кожи и слизистых. С течением времени в крови нарастает уровень прямого билирубина, в моче – уробилина, а уровень стеркобилина в кале снижается. Значительное повышение температуры, острые сильные боли в области печени говорят о тяжелом течении заболевания и возможности перехода в молниеносную форму. Желтушный период длится около полутора месяцев. В этот период может появляться симптоматика, свидетельствующая о развитии острой печеночной недостаточности: нарастание явлений интоксикации, повышенная кровоточивость, усиление желтухи, угнетение сознания. Безжелтушная форма отличается более легким течением болезни, отсутствием значительной гипербилирубинемии.
Холестатический вариант острого гепатита преимущественно развивается у пациентов с патологией печени и желчевыводящих путей в анамнезе, у пожилых людей. Патогномоничными признаками являются: выраженный кожный зуд, увеличение активности ЩФ, длительный период желтухи и полное отсутствие стеркобилина в кале.
Молниеносный вариант острого гепатита еще описывается как тотальный некроз печени. Практически всегда эта форма гепатита формируется у больных вирусным и лекарственным острым гепатитом. Никаких предикторов, способных указать на развитие молниеносного варианта острого гепатита, не существует, поэтому заподозрить данную форму заболевания заранее невозможно. О переходе гепатита в молниеносную форму говорят уменьшение гепатомегалии на фоне сохранения иктеричности кожи, тахикардия, усиление кровоточивости, сладкий запах изо рта, клиника энцефалопатии (дезориентация, дневная сонливость в сочетании с бессонницей, раздражительность).
Начало периода реконвалесценции знаменуется уменьшением явлений гепатоспленомегалии, исчезновением основных симптомов заболевания, улучшением лабораторных показателей. В периоде реконвалесценции возможно как полное выздоровление, так и появление рецидивов желтухи, переход острого гепатита в хроническую форму.
Острый алкогольный гепатит имеет ряд особенностей клинического течения. Так, в клинической картине преобладают анорексия, тошнота и рвота, блуждающие боли в верхней половине живота. Печеночная энцефалопатия может развиться даже при остром гепатите средней степени тяжести, причем выраженность энцефалопатии часто не соответствует тяжести гепатита. Заболевание часто осложняется острой печеночной недостаточностью. Развитие отечно-асцитического синдрома значительно ухудшает прогноз – в этом случае летальность в течение года после развития острого гепатита практически 100%.
Выявление лекарственного острого гепатита зачастую затруднено из-за того, что в клинике превалируют симптомы основного заболевания, по поводу которого получались медикаменты, а также потому, что у трети пациентов желтуха не развивается. Клиника лекарственного гепатита отличается умеренностью желтухи, редким появлением болей в области печени, значительной ферментативной активностью.
Диагностика острого гепатита
Консультация гастроэнтеролога требуется для постановки диагноза острого гепатита любой этиологии. После сбора анамнеза и осмотра пациента решающее значение для диагностики имеют биохимические пробы печени, серологические анализы. УЗИ печени и желчного пузыря, МРТ печени и желчевыводящих путей, МСКТ органов брюшной полости позволяют визуализировать воспалительные изменения в печени, нарушения кровообращения, выявляют холестаз. Достоверно подтвердить диагноз помогут пункционная биопсия печени с морфологическим исследованием биоптатов (чаще это исследование требуется при подозрении на острый алкогольный гепатит).
Для проведения дифференциального диагноза может потребоваться консультация эндоскописта, ЭРХПГ, радиоизотопная сцинтиграфия печени. Дифференцировать острый холестатический гепатит следует с опухолями и камнями желчевыводящих путей. Другие острые гепатиты дифференцируют с острой жировой печенью при беременности. Значительное увеличение размеров печени при остром алкогольном гепатите может имитировать новообразование (рак печени или доброкачественную опухоль печени).
Лечение и прогноз острого гепатита
Пациенты в тяжелом состоянии нуждаются в госпитализации в отделение гастроэнтерологии или инфекционную больницу. В основе терапии лежит исключение этиологического фактора (токсинов, лекарственных препаратов), диетотерапия, ограничение физической активности. Пациентам с легким и среднетяжелым течением острого гепатита медикаментозное лечение максимально ограничивается (назначаются только витамины, обильное питье). При тяжелом течении проводится дезинтоксикационная и симптоматическая терапия, назначаются гепатопротекторы. Лечение молниеносных форм проводится в условиях отделения интенсивной терапии. На сегодняшний день не доказана эффективность и безопасность использования противовирусных, иммунокорригирующих и глюкокортикостероидных препаратов при остром гепатите.
Прогноз большинства разновидностей острого гепатита благоприятный – при своевременном начале лечения наступает полное выздоровление. Прогноз значительно ухудшается при развитии молниеносной формы острого гепатита, алкогольном генезе заболевания. Часть случаев острого гепатита переходит в хроническую форму, что может заканчиваться циррозом, острой дистрофией печени, острой или хронической печеночной недостаточностью и приводить к смерти пациента.
Профилактика острых гепатитов заключается в соблюдении санитарно-противоэпидемических мероприятий, правил личной гигиены. Следует соблюдать технику безопасности при работе с ядами, исключить бесконтрольный прием медикаментов, проводить санитарно-просветительскую работу в период сбора грибов.
Гепатит В — инфекционное заболевание, которое поражает печень и приводит к её воспалению. Может протекать в разных клинических формах: от вирусоносительства до цирроза печени. Возбудителем является вирус гепатита В (HBV).
Причины гепатита В
Заразиться гепатитом В можно непосредственно от носителя вируса. Концентрация возбудителя в крови больного острой или хронической формой чрезвычайно высока: 1 мл крови содержит целый миллиард вирусов. Такого количества хватит для того, чтобы заразить несколько сотен человек.
Но гепатит В передается не только через кровь. Среда его обитания — почти все телесные жидкости:
- сперма;
- пот;
- слюна;
- моча;
- слезы;
- влагалищный секрет.
Также существует вероятность передачи гепатита В через материнское молоко при кормлении ребенка, но пока эта теория не подтверждена. Тем не менее, матерям, которые болеют хроническим или острым гепатитом В, не рекомендуется начинать кормить грудью без консультации врача.
Гораздо выше риск заражения младенцев от больной матери при родах. В этом случае инфицирование вирусом происходит через слизистые оболочки родовых путей. В 2-10% случаев вирус проникает в организм плода через плаценту.
Основные пути инфицирования гепатитом В сегодня — половой и гематогенный. В связи с этим группа повышенного риска включает:
- наркоманов;
- тюремных заключенных;
- медицинских сотрудников;
- членов семьи больного.
Также к ней относятся люди, которые ведут беспорядочную половую жизнь и практикуют незащищенные сексуальные контакты. Кроме того гепатитом В рискуют заразиться пациенты, которые нуждаются в частном переливании крови.
К сожалению, когда речь идет об этом штамме вируса, в группе риска оказывается каждый. Он очень устойчив к влиянию внешней среды и может жить на открытом воздухе около недели. Заразиться можно везде:
- в парикмахерских;
- в салонах красоты;
- в тату-салонах;
- на пляжах;
- при посещении стоматолога.
Инфицироваться можно даже в общественном транспорте — на поручнях может находиться пот или частички крови больного человека. Особую опасность представляет засохшая кровь на лезвии бритвы, маникюрных принадлежностях или игле шприца.
Один неосторожный укол либо незащищенный половой акт может привести к заражению — это наиболее распространённые пути передачи вируса гепатита В. Особенно часто он передается при анальных контактах.
Но следует помнить, что гепатит В не передается контактно-бытовым путем — через разговор или объятия. Больного человека нельзя изолировать от общества. Осторожность стоит проявлять только в том случае, если на вашей коже есть повреждения или ранки.
Симптомы и признаки гепатита В

Гепатит В опасный тем, что может протекать в разных формах. Инкубационный период длится от 2 до 6 месяцев. В это время вирус никак себя не проявляет — в большинстве случаев человек даже не подозревает, что уже является носителем.
Гепатит В может протекать в хроническом или остром виде. Как правило, заражение вирусом со временем приводит к развитию острого гепатита. Он может проявляться в разных формах:
- желтушной;
- субклинической;
- затяжной;
- холестатической.
После окончания скрытого периода, болезнь начинает давать о себе знать. У больного наблюдается ряд характерных симптомов:
- повышение температуры тела;
- тянущая боль в мышцах;
- головная боль;
- слабость и головокружение.
Первичные симптомы напоминают острое респираторное заболевание. Но уже через несколько дней возникают осложнения в виде тошноты, рвоты и снижения аппетита. Развивается желтуха, которую можно распознать по обесцвеченному калу и потемневшей моче. Возникает болевой синдром в области печени, при этом интенсивность боли может быть разной.
Появление желтухи свидетельствует об адекватном ответе иммунной системы. После этого начинается обратное развитие симптомов, которое длится несколько недель. В 90% случаев у больных острым гепатитом В наблюдается полное выздоровление, после которого у них вырабатывается иммунитет к повторному заражению.
Бессимптомное протекание болезни — намного опаснее. Если острый гепатит не развился, заболевание принимает вялотекущую хроническую форму.
О хроническом гепатите свидетельствует перечень следующих симптомов:
- расстройства органов пищеварения;
- увеличение печени;
- субфебрильная лихорадка;
- зуд кожных покровов;
- сонливость и апатия;
- неприятный запах изо рта;
- боль, дискомфорт или чувство тяжести в правом подреберье.
Хронический гепатит В, который длится в течение нескольких месяцев, приводит к необратимым последствиям. Здоровые клетки печени постепенно отмирают, развивается цирроз. Из-за этого печень прекращает нормально функционировать и осуществлять очищение онанизма. Происходит интоксикация со всеми сопутствующими последствиями.
Диагностика гепатита В
При подозрении на гепатит В необходимо сразу же обратиться к специалисту. Для начала достаточно консультации терапевта. Он способен выявить поражения печени на самой ранней стадии с помощью лабораторных и инструментальных методов исследований. Если состояние больного не требует лечения в стационаре, он может собственнолично назначить курс лечения.
Форма хронического гепатита — гораздо более опасная, и требует консультации врача узкого профиля. Больного обязательно направят к гастроэнтерологу, который специализируется на органах желудочно-кишечного тракта. Ведь один из характерных симптомов гепатита В — нарушения пищеварительной функции.
В зависимости от жалоб пациента доктор проведет УЗИ органов брюшной полости, колоноскопию или эндоскопию кишечника. Также нужно сдать анализ кала, который поможет обнаружить скрытые патологии.
Окончательный диагноз может поставить гепатолог — врач, который специализируется на заболеваниях печени. Если вы уверены в наличии у себя гепатита, стоит сразу обратиться за помощью в гепатологический центр. Там исследуют печень на наличие изменений с помощью ультразвуковой диагностики и других инструментальных методов.
Кроме того больному понадобится консультация инфекциониста. С точностью подтвердить или опровергнуть наличие вируса в организме может анализ крови на маркеры гепатита В.
Лечение гепатита В
Выбор методов лечения гепатита В напрямую зависит от формы заболевания. Пациенты с острой формой гепатита выздоравливают самостоятельно. Назначается только поддерживающая терапия, которая направлена на выведение токсинов з организма. Противовирусные препараты в этом случае не нужны — против заболевания борется иммунная система.
Хроническая форма гепатита В требует использование противовирусной терапии. Выбор конкретных препаратов зависит от многих факторов. Врач определяет степень поражения печени и то, насколько стремительно развивается заболевание. Лечение длится в течение полугода, а в некоторых случаях — годами.
Профилактика гепатита В

Отгородиться от заражения крайне сложно — вирус гепатита В буквально повсюду. Но все же есть несколько действенных способов максимально себя обезопасить. Для этого необходимо:
- вести здоровый способ жизни;
- не допускать незащищенные половые контакты;
- соблюдать правила личной гигиены;
- не касаться незнакомых предметов на улице;
При прогулке или отдыхе на пляже нужно проявлять особую внимательность, ведь в песке могут находиться лезвия, использованные шприцы или осколки стекла, на которых осталась кровь больного человека. Не стоит ходить босиком, лучше обуть легкую, но закрытую обувь.
Перед вирусом гепатита В — все равные, но в зоне особого риска находятся дети. Родители должны внимательно следить за тем, где играет их ребенок. Если он случайно уколется зараженной иголкой, опасной болезни не избежать.
Современная медицина предлагает эффективный метод профилактики гепатита В — вакцинацию. Вакцину вводят детям в массовом порядке согласно календарю плановых прививок.
Иммунизация показана не только детям, но и взрослым. Особенно, если они входят в группу повышенного риска:
- при работе в медицинских учреждениях;
- при необходимости в частых переливаниях крови;
- при постоянном контакте с больным человеком и т. д.
При хронической форме болезни лучшая профилактика — своевременное обращение к доктору. Гепатит лучше всего поддается лечению на первых стадиях, когда противовирусная терапия наиболее эффективна.
Читайте также:

