Когда исчезнет китайский коронавирус атипичной пневмонии
Обновлено: 24.04.2024
Если грипп поражал город, то сильно: молодой человек мог проснуться утром в хорошем настроении и умереть через 24 часа. Половина людей, умерших от гриппа в 1918 году, были в возрасте от 20 до 30 лет.
Так как же человечество, как вид, победило испанский грипп? Мы этого не сделали. Мы пережили его. Он сжигал отдельные сообщества, пока не закончились люди, которых можно было заразить. Считалось, что треть населения мира заразилась испанским гриппом во время этой пандемии, и уровень летальности во всем мире составлял от 10% до 20%.
Примерно 675 тысяч человек из 103,2 миллиона населения в Америке умерли, что недавно было превзойдено числом жертв COVID-19 из 329,5 миллиона населения США в 2020 году. Вакцины против гриппа не были разработаны до 1930-х годов и не стали широко доступными в течение следующего десятилетия.
В конечном итоге вирус прошел процесс, называемый аттенуацией. У нас все еще есть потомки испанского гриппа, циркулирующие сегодня. Это эндемия, а не пандемия.
Как общество, мы принимаем определенное количество смертей от известных болезней. Обычный сезонный грипп обычно убивает менее 0,1% заболевших. В течение последнего десятилетия в США ежегодно умирало от 12 тысяч до 52 тысяч человек.
Обычный сезонный грипп менее заразен и менее смертелен, чем COVID-19. То, что люди мыли руки, работали из дома и социально дистанцировались в зимний сезон 2020 года, вероятно, способствовало тому, что это был сравнительно легкий сезон гриппа. Хотя закрытия предприятий и школ было недостаточно, чтобы предотвратить разрушительный зимний всплеск COVID-19, этих мер было достаточно, чтобы сдержать грипп.
По мере того, предприятия снова открываются и люди чувствуют себя более уверенно в общении и путешествиях, грипп может вернуться с катастрофическими последствиями.
Как это закончилось: Грипп стал эндемическим заболеванием.
Полиомиелит
Как это началось: первая задокументированная эпидемия полиомиелита в Соединенных Штатах случилась в 1894 году. Вспышки происходили на протяжении первой половины ХХ века, в основном убивая детей и оставляя многих других парализованными.
Полиомиелит, как и COVID-19, может иметь разрушительные долгосрочные последствия, даже если вы пережили первоначальную инфекцию. Президент Франклин Рузвельт был среди тысяч людей, которые жили с постоянным параличом от полиомиелита.
Меры предосторожности были приняты во время пандемии полиомиелита. Школы и общественные бассейны закрыты. Затем, в 1955 году, произошло чудо: появилась вакцина.
Двухдозовый курс вакцины против полиомиелита оказался эффективным примерно на 90% — аналогично эффективности наших нынешних вакцин против COVID-19. Технология вакцин была все еще относительно новой, и вакцина против полиомиелита не была лишена побочных эффектов. Небольшое количество людей, получивших эту вакцину, заразились от нее полиомиелитом. У другой подгруппы реципиентов развился синдром Гийена-Барре, незаразное аутоиммунное заболевание, которое может вызвать паралич или повреждение нервов. Неудачная партия вакцины убила некоторых людей, которые ее получили.
Чем это закончилось: вакцинация победила.
Оспа
Как это началось: Болезнь наблюдалась в Восточном полушарии еще в 1157 году до нашей эры, а европейские колонизаторы впервые занесли оспу ранее не подвергавшемуся ее воздействию коренного населения Северной Америки в начале 1500-х годов. Исследование 2019 года показало, что оспа и другие вирусы, завезенные колонизаторами, убили до 90% коренного населения в некоторых районах. По оценкам, только в ХХ веке оспа унесла жизни более 300 миллионов человек во всем мире. Летальность от натуральной оспы, которая вызвала большинство инфекций оспы, составляет около 30%.
Вспышки продолжались в Северной Америке на протяжении столетий после того, как оспа прибыла сюда, в какой-то момент заразив половину населения города Бостон.
Болезни сопротивлялись, пытаясь заразить людей ее ослабленной версией задолго до того, как появились вакцины. Считается, что раб по имени Онесимус представил концепцию прививки от оспы в Северной Америке в 1721 году, когда он сказал рабовладельцу Коттону Мэзеру, что он прошел ее в Западной Африке. Мэзер пытался убедить бостонских врачей подумать о вакцинации жителей во время этой вспышки, но безуспешно. Один врач, сделавший прививку 287 пациентам, сообщил, что только 2% из них умерли от оспы, по сравнению с 14,8% смертности среди населения в целом.
Эдвард Дженнер впервые продемонстрировал эффективность своей недавно созданной вакцины против оспы в Англии в 1796 году. Вакцинация распространилась по всему миру, и смертность от оспы со временем стала реже.
Но в то время как ранние вакцины уменьшили силу оспы, болезнь все еще существовала: вспышка поразила Нью-Йорк в 1947 году. Исраэль Вайнштейн, уполномоченный по вопросам здравоохранения города, провел пресс-конференцию, призывая всех жителей Нью-Йорка сделать прививку от оспы.
Мэр и президент Гарри Трумэн сделали прививку на камеру. Менее чем за месяц 6,35 миллиона жителей Нью-Йорка были вакцинированы. Окончательные потери от вспышки в Нью-Йорке: 12 случаев оспы, в результате которых 2 человека скончались. Последняя вспышка в США затронула восемь человек в долине Рио-Гранде в 1949 году.
В 1959 году Всемирная организация здравоохранения объявила о плане искоренения оспы во всем мире с помощью вакцинации. Болезнь была объявлена ликвидированной в 1980 году.
Чем это закончилось: вакцинация искоренила болезнь.
ВИЧ/СПИД
Как это началось: В 1981 году Центры по контролю и профилактике заболеваний (CDC) объявили о первых случаях того, что мы позже назовем СПИДом.
Примерно половина американцев, заразившихся ВИЧ в начале 1980-х годов, умерли от заболевания, связанного с ВИЧ/СПИДом, в течение двух лет. Пик смертности от ВИЧ пришелся на 1990-е годы (примерно 50 тысяч человек в 1995 году), и с тех пор неуклонно снижался: по состоянию на 2019 год примерно 1,2 миллиона американцев являются ВИЧ-позитивными; в том году было 5 044 случая смерти от ВИЧ.
Администрация президента Рейгана годами не относилась к ВИЧ серьезно. В отличие от COVID-19, который был быстро идентифицирован как респираторное заболевание, ВИЧ распространялся в течение многих лет, прежде чем ученые точно узнали, как он передается.
Сегодня медики знают, как предотвратить распространение ВИЧ, а методы лечения продвинулись до такой степени, что раннее вмешательство может сделать вирус полностью неопределяемым.
Около 700 тысяч человек в США умерли от болезней, связанных с ВИЧ, за 40 лет с момента появления болезни. Менее чем за два года пандемии COVID-19 Соединенные Штаты превысили 820 000 смертей от COVID-19.
Как это закончилось: болезнь стала эндемической.
Атипичная пневмония
Как это началось: атипичная пневмония впервые появилась в Китае в 2002 году, а затем добралась до США и 28 других стран.
Тяжелый острый респираторный синдром, быстро сокращенный до атипичной пневмонии в заголовках и новостях, вызывается коронавирусом под названием SARS-CoV или коронавирусом, ассоциированным с атипичной пневмонией. COVID-19 вызывает вирус, настолько похожий, что его называют SARS-CoV-2.
Во всем мире более 8 тысяч человек заразились атипичной пневмонией во время вспышки, 916 человек умерли. (Для сравнения, к концу февраля 2020 года случаев заболевания COVID-19 было в 10 раз больше, чем во всем мире.)
Как и в случае с COVID-19, уровень смертности от атипичной пневмонии был очень низким для молодых людей — менее 1% для людей моложе 25 лет и более 50% для людей старше 65 лет. В целом уровень летальности составил 11%.
Общественное беспокойство было широко распространено, в том числе в районах, не затронутых атипичной пневмонией.
И наоборот, по его словам, реакция на атипичную пневмонию была решительной и немедленной. 12 марта 2003 г. ВОЗ выпустила глобальное предупреждение о неизвестной тяжелой форме пневмонии в Азии. К 14 марта Центр по контролю и профилактике заболеваний (CDC) активировал свой Центр операций по чрезвычайным ситуациям и выпустил предупреждение для путешественников, въезжающих в США из Гонконга и некоторых районов Китая.
В случае с атипичной пневмонией болезнь остановилась до того, как удалось создать вакцину или лекарство. Ученые знали, что может появиться другой коронавирус, более заразный. Они заложили основу для разработки вакцин против COVID-19, которые у нас есть сейчас.
Как это закончилось: Вирус вымер после того, как был взят под контроль мерами общественного здравоохранения.
Свиной грипп
Как это началось: И испанский грипп, и свиной грипп были вызваны одним и тем же типом вируса: гриппом A H1N1.
Впервые он был обнаружен в Калифорнии 15 апреля 2009 года, и до конца того же месяца CDC и администрация Обамы объявили чрезвычайную ситуацию в области общественного здравоохранения. Как и в случае с COVID-19, количество посещений больниц резко возросло. Сотни школ временно закрылись.
В том же месяце, когда были впервые обнаружены случаи, CDC начал идентификацию штамма вируса для потенциальной вакцины. Первые прививки от гриппа с защитой от гриппа H1N1 поступили в продажу в октябре 2009 года. ВОЗ объявила об окончании пандемии свиного гриппа в августе 2010 года. Но, как и испанский грипп, свиной грипп так и не исчез полностью.
Как это закончилось: Болезнь стала эндемиком.
Лихорадка Эбола
Как это началось: с 2014 по 2016 год 28 616 человек в Западной Африке заболели лихорадкой Эбола и 11 310 человек умерли, что составляет 39,5% летальности. Несмотря на широко распространенные опасения по поводу ее распространения в мире, только два человека заразились лихорадкой Эбола на территории США, и ни один из них не умер.
Так как же американцы избежали Эболы? В отличие от COVID-19, лихорадка Эбола не передается по воздуху, и бессимптомного распространения не бывает. Он распространяется через биологические жидкости людей, активно испытывающих симптомы, либо напрямую, либо через постельное белье и другие предметы, к которым они прикасались. Если вы не были в пределах метра от человека, зараженного лихорадкой Эбола, у вас почти нет риска заразиться.
По словам Бенджамина, часть проблемы в Африке заключается в том, что семьи традиционно обмывали тела умерших, подвергая себя воздействию зараженных жидкостей. И медицинские работники, которые лечили пациентов без надлежащего защитного оборудования или осведомленности о повышенных мерах безопасности, подвергались риску. Как только в пострадавшие районы доставляется необходимое оборудование, а медицинские работники и семьи жертв принимают меры предосторожности, болезнь можно взять под контроль. Людям нужно было временно изменить свое поведение, чтобы отреагировать на кризис общественного здравоохранения, и они это сделали.
Хотя эта конкретная вспышка закончилась в 2016 году, вполне возможно, что в будущем мы увидим еще один случай лихорадки Эбола. Вакцина против лихорадки Эбола была одобрена Федеральным управлением по лекарственным средствам в 2019 году.
Как это закончилось: утихло после того, как его взяли под контроль мерами общественного здравоохранения.
Чем закончится COVID?
Что касается вирусов, у COVID-19 есть много преимуществ: в отличие от лихорадки Эбола и атипичной пневмонии, он может распространяться людьми, которые не осознают, что он у них есть. В отличие от оспы, она может переходить из одного вида в другой, заражая животных, а затем потенциально повторно заражая нас. В отличие от полиомиелита, один человек может невольно распространить его на комнату, полную людей, и недостаточно людей готовы сразу сделать прививку, чтобы остановить его.
Коронавирус менее заразен, чем свиной грипп, и менее смертоносен, чем лихорадка Эбола, поэтому он попадает в своего рода извращенную золотую середину, где он заражает множество людей, но не убивает их достаточно, чтобы не осталось жертв. Для многих людей он достаточно мягкий, чтобы убедить других, что им не нужно серьезно относиться к болезни или мерам предосторожности против нее. Никто так не думал об оспе или лихорадке Эбола.
Паула Кэннон говорит, что если бы кто-то разрабатывал вирус с максимальной способностью к успеху, он был бы очень похож на этот коронавирус.
Что будет дальше? В некоторых популяциях будет вакцинировано достаточное количество людей, чтобы достичь чего-то вроде коллективного иммунитета. В других случаях вирус будет преследовать популяцию до тех пор, пока не переболеют все, и люди либо приобретут естественный иммунитет (который обеспечивает менее длительную защиту, чем вакцинация), либо умрут. Люди по-прежнему умирают от гриппа и ВИЧ в Соединенных Штатах; так что болезнь, ставшая эндемической, не означает полностью счастливый конец.
Как это закончится: сочетание вакцины и приобретенного естественным путем иммунитета, ослабления, доступности экспресс-тестирования и улучшения лечения активных случаев может превратить его в то, что скептики ошибочно называли с самого начала: сильная простуда или грипп.

В пятницу 24 января стало известно, что число заразившихся новым коронавирусом, получившим название 2019-nCoV резко возросло, сейчас их насчитывается более 800 человек в Китае и за рубежом. А американские вирусологи вообще считают, что количество заболевших может доходить до 1700!
Вторая плохая новость – вирус все-таки передается от человека к человеку. Китайские власти подтвердили, что медработники, которые первыми приняли удар на себя, могли заразиться вирусом от своих пациентов. И, наконец, самое страшное – болезнь унесла жизни уже 26 человек.
Все это не может не вызывать тревогу, ведь сегодня в Китае отмечают восточный Новый год, а это время самых активных поездок жителей Поднебесной по всей стране и за рубеж. Наступление нового года в Китае, как и в России, принято встречать в кругу семьи, поэтому китайцы в эти дни совершают до 10 млн. поездок.
А теперь представьте, что новый тип коронавируса, который вызывает воспаление лёгких и из-за которого погибло уже 26 человек, а общее число пострадавших может составлять 1,7 тысяч, разлетится с китайскими туристами по всей планете. Врачи уже дали вирусу название, известны его примерные симптомы, вот только главного ещё никто не знает: как его лечить.
– А почему дали такое красивое название, у вируса есть корона?
– Если учесть, что ВОЗ впервые заговорил об опасности нового коронавируса только в конце декабря, а сейчас уже заболели сотни людей и 26 умерли, заболевание развивается стремительно.
– Вирусные инфекции вообще распространяются очень быстро. Возьмите банальное ОРВИ, пришел один заболевший на работу, а через неделю уже пол офиса кашляет и чихает. Но если сравнивать коронавирус 2020-го года с тем, что мы наблюдали в 2010, то тогда болезнь распространялась намного быстрее. Тогда чрезвычайно патогенные коронавирусы легко передавались от человека к человеку, а сейчас китайские медики только предполагают, что их коллеги, контактировавшие с первыми больными, могли от них заразиться. Да и по количеству смертных случаев их сравнивать нельзя: в начале 2000-х годов умерло почти 800 пациентов. В начале 2010-х годов заразилось почти 2500 человек, умерло порядка 850.
– А сколько длится инкубационный период?
– Предположительно, около недели. Но поскольку новый тип коронавируса еще очень плохо изучен, и даже нет ясности с тем, от какого животного люди могли заразиться, то и говорить об инкубационном периоде определенно нельзя.
– Но писали, что заразились те жители Ухани, которые покупали на оптовом рынке змей.
– Да, ряд китайских ученых предположили, что резервуаром для вируса могли служить змеи, но есть и другое мнение, что распространителями нового вируса стали летучие мыши. На самом деле такой тип вирусов встречается у многих животных, в том числе, и у домашнего скота. Когда вирус попадает в организм человека, он может вызвать лихорадку, респираторные заболевания и воспаление в легких. У людей с ослабленным иммунитетом, особенно у стариков, такие вирусы могут вызывать тяжелые респираторные заболевания.
– Когда человек, заразившийся коронавирусом, становится опасен для окружающих?
– Обычные вирусные инфекции передаются от человека к человеку воздушно-капельным путем, а ротовирусные инфекции – через грязные руки. Как распространяется этот тип вируса, сказать с точностью пока сложно. Но китайским ученым удалось выделить и расшифровать его генетический код у пациентов, исключив другие потенциальные причины, такие как грипп, и подтвердив, что вирус является совершенно новым. Однако генетический код показывает, что этот вирус имеет около 70% сходства с коронавирусом атипичной пневмонии.
– А чем может помочь расшифровка генетического кода?

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Коронавирусная инфекция - ОРВИ, которая характеризуется картиной ринита и доброкачественным течением болезни.
ТОРС (атипичная пневмония) - тяжело протекающая форма коронавирусной инфекции, характеризующаяся циклическим течением, выраженной интоксикацией, преимущественным поражением альвеолярного эпителия и развитием острой дыхательной недостаточности.
Тяжелый острый респираторный синдром (ТОРС) вызывается коронавирусом, распространяющимся, возможно, воздушно-капельным путем, имеет инкубационный период 2-10 дней. Развиваются гриппоподобные симптомы, которая иногда приводит к развитию тяжелой респираторной недостаточности. Смертность составляет около 10 %. Диагноз клинический. Для профилактики распространения пациенты изолируются.
Код по МКБ-10
Эпидемиология
Источник возбудителя ОРВИ - больной и носитель коронавирусов. Путь передачи воздушно-капельный, восприимчивость к вирусу высокая. Болеют преимущественно дети, после перенесённой болезни формируется гуморальный иммунитет, сезонность зимняя. У 80% взрослых есть антитела к коронавирусам.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12], [13]
Что вызывает атипичная пневмония?
Атипичная пневмония вызывается коронавирусами. Впервые вирус был выделен в 1965 г. от больного острым ринитом, а в 1968 г. было организовано семейство Coronaviridae. В 1975 г. коронавирус был обнаружен Е. Caul и S. Clarke в испражнениях детей, страдающих гастроэнтеритом.
Коронавирусы - крупные РНК-содержащие вирусы сферической формы диаметром 80-160 нм. Поверхность вириона покрыта булавовидными отростками из гликопротеина, которые придают ему легко распознаваемый при электронной микроскопии вид, напоминающий солнечную корону во время солнечного затмения, отсюда и название этого семейства вирусов. Вирион имеет сложное строение, в центре расположена спиралевидная однонитевая молекула РНК, нуклеокапсид окружён белково-липидной оболочкой, в состав которой входят 3 структурных белка (мембранный белок, трансмембранный белок и гемагглютинин). Репликация вируса происходит в цитоплазме поражённых клеток.
Коронавирусы обладают сложной антигенной структурой, их подразделяют на антигенные группы, которые имеют разные антигенные перекресты.
- Первая группа - человеческий коронавирус 229 Е и вирусы, поражающие g свиней, собак, кошек и кроликов. S
- Вторая группа - человеческий вирус ОС-43 и вирусы мышей, крыс, свиней, крупного рогатого скота и индюков.
- Третья группа - кишечные коронавирусы человека и вирусы кур и индюков.
Возбудитель ТОРС - неизвестная ранее разновидность коронавируса.
Секвенирование вируса ТОРС показало, что он отличается по нуклеотидным последовательностям от известных ранее групп коронавирусов на 50-60%. Результаты секвенирования изолятов вируса, проведённые китайскими учёными, существенно отличаются от данных, полученных канадскими и американскими исследователями, что позволяет предположить способность вируса быстро мутировать. Коронавирусы неустойчивы в окружающей среде, мгновенно погибают при нагревании до 56°С, под воздействием дезинфицирующих средств. Имеются данные о более высокой устойчивости вируса ТОРС. Так. на пластиковой поверхности вирус может сохраняться до 2 сут. в канализационных водах до 4 сут. Однако в течение этих сроков количество вирусных частиц постоянно падает. Предполагают, что вирус атипичной пневмонии стал результатом мутаций известных ранее видов коронавируса.
Передача инфекции, вероятно, осуществляется воздушно-капельным путем и требует тесного личного контакта. Тем не менее передача может осуществляться случайно, аэрозольным путем. Поражаются люди от 15 до 70 лет.
Вспышка коронавирусной инфекции в 2013 году
Правительство королевства Саудовской Аравии, так же как и эксперты ВОЗ, обеспокоены вспышкой нового, пока неизученного заболевания, которое провоцируется коронавирусом нКоВ или nCoV. Первый случай неизвестной болезни был зафиксирован в 2012-м году, но, начиная с мая месяца текущего года, в течение первой недели в стране госпитализировано уже 13 пациентов, семь человек к настоящему моменту скончались. Согласно обновленным сведениям сайта Всемирной организации здравоохранения, вирус может передаваться от человека к человеку, то есть контактным путем.
Коронавирус нКоВ (nCoV) - это штамм, который ранее не встречался у человека, он генетически отличается от вируса, вызывающего SARS – атипичную пневмонию. Новый штамм вируса неизбирателен в смысле возрастных границ, самому младшему больному было 24 года, старшему – 94 года, в основном инфицируются мужчины. Буквально месяц назад специалисты ВОЗ считали, что главное отличие коронавируса от SARS – это низкая трансмиссивность и быстрое развитие почечной недостаточности. Однако, в мае французские медики сообщили о случае заражения человека после пребывания в одной палате с больным коронавирусной инфекцией, эту же информацию подтвердили и эксперты Великобритании. На недавней пресс-конференции в Эль-Рияде помощник генерального директора Всемирной организации здравоохранения К. Фукуда официально заявил о возможности контактного пути передачи нового опасного коронавируса. Поскольку господин Фукуда отвечает за безопасность в области здравоохранения и эпидемического контроля, его слова были восприняты весьма серьезно.
Симптомы, которые может вызвать коронавирус нКоВ, начинаются с острых респираторных осложнений. Клиническая картина очень схожа с картиной SARS - ТОРС или ТОРИ (тяжелый острый респираторный синдром или тяжелая острая респираторная инфекция), симптоматика развивается стремительно, сопровождаясь почечной недостаточностью. Вакцина против нКоВ (nCoV) еще не разработана, поскольку сам вирус пока изучается.
Тем временем, 9 мая 2013 года министр здравоохранения Саудовской Аравии предоставил ВОЗ информацию о двух очередных, лабораторно подтвержденных заболеваниях. Оба пациента живы, один уже выписан. Состояние второго больного оценивается как стабильно тяжелое.
Анализируя тревожную текущую ситуацию, ВОЗ настоятельно рекомендует всем странам, особенно, находящимся в юго-западном секторе Азии, проводить тщательный эпидемический надзор, фиксировать и оповещать ВОЗ обо всех нетипичных случаях инфекций. По состоянию на сегодняшний день, выявленный штамм не обладает высокой трансмиссивностью, тем не менее резкая вспышка заболеваний в Саудовской Аравии в мае этого года вызывает вполне обоснованную тревогу.
Официальные статистические данные о количестве заболевших коронавирусом нКоВ (nCoV) таковы:
- С сентября 2012- го года по май 2013-го года зафиксировано 33 подтвержденных лабораторными исследованиями случая коронавирусной инфекции нКоВ (nCoV).
- Один случай заболевания в Иордании до сих пор вызывает сомнения в смысле принадлежности возбудителя к коронавирусной группе.
- С сентября 2012- го года по 9 мая 2013-го года от коронавируса нКоВ (nCoV) погибло 18 человек.
Специалисты ВОЗ продолжают координировать действия врачей тех стран, в которых диагностируется основное количество заболеваний. Кроме того эксперты разработали руководство по эпиднадзору, с помощью которого клиницисты могут дифференцировать признаки инфекции, уже распространяется руководство по инфекционному контролю и алгоритмы действий врачей. Благодаря совместным усилиям микробиологов, медиков, аналитиков и экспертов созданы современные лабораторные тесты на определение штамма вируса, все крупные больницы стран Азии и Европы снабжены реагентами и прочими материалами для проведения анализов, выявляющих новый штамм.
Патогенез
- Первичное поражение вирусом альвеолярного эпителия.
- Повышение проницаемости клеточных мембран.
- Утолщение межальвеолярных перегородок и скопление жидкости в альвеолах.
- Присоединение вторичной бактериальной инфекции.
- Развитие тяжёлой дыхательной недостаточности, которая служит основной причиной смерти в острой фазе болезни.
Симптомы атипичной пневмонии
Атипичная пневмония имеет инкубационный период, который составляет 2-5 сут., по некоторым данным, до 10-14 сут.
Основной симптом ОРВИ - профузный серозный ринит. Температура тела нормальная или субфебрильная. длительность болезни до 7 сут. у детей раннего возраста возможны пневмония и бронхит.
Атипичная пневмония имеет острое начало, первые симптомы атипичной пневмонии - озноб, головная боль, боли в мышцах, общая слабость, головокружение, повышение температуры тела до 38 °С и выше. Эта лихорадочная (фебрильная) фаза длится 3-7 сут.
Респираторные симптомы атипичной пневмонии, першение в горле не характерны. Большинство пациентов имеет легкую форму заболевания, и они выздоравливают через 1-2 недели. Удругих больных спустя 1 неделю развивается острый респираторный дистресс, который включает диспноэ, гипоксемию и реже ОРДС. Смерть наступает в результате прогрессирования дыхательной недостаточности.
Помимо указанных выше симптомов у части больных наблюдают кашель, насморк, боли в горле, при этом отмечают гиперемию слизистой оболочки нёба и задней стенки глотки. Возможна также тошнота, одно- или двукратная рвота, боли в животе, жидкий стул. Через 3-7 сут. а иногда и раньше болезнь переходит в респираторную фазу, которая характеризуется повторным повышением температуры тела, появлением упорного непродуктивного кашля, одышки, затруднённого дыхания. При осмотре выявляют бледность кожного покрова, цианоз губ и ногтевых пластинок, тахикардию, приглушение тонов сердца, тенденцию к артериальной гипотензии. При перкуссии грудной клетки определяют участки притупления перкуторного звука, выслушивают мелкопузырчатые хрипы. У 80-90% заболевших в течение недели состояние улучшается, симптомы дыхательной недостаточности регрессируют и наступает выздоровление. У 10-20% больных состояние прогрессивно ухудшается и развиваются симптомы, сходные с респираторным дистресс-синдромом.
Таким образом, атипичная пневмония - циклически протекающая вирусная инфекция, в развитии которой можно выделить три фазы.
- Лихорадочная фаза. Если течение болезни завершается на этой фазе, констатируют лёгкое течение болезни.
- Респираторная фаза. Если характерная для этой фазы дыхательной недостаточности быстро разрешается, констатируют среднетяжёлое течение болезни.
- Фаза прогрессирующей дыхательной недостаточности, которая требует проведения длительной ИВЛ, часто завершается летальным исходом. Такая динамика течения болезни свойственна тяжёлому течению ТОРС.
Что беспокоит?
Диагностика атипичной пневмонии
Так как начальные симптомы атипичной пневмонии не специфичны, подозрение на ТОРС может возникнуть при соответствующей эпидситуации и клинических симптомах. О подозрительных случаях следует сообщать в государственные органы здравоохранения и проводить все мероприятия, как при тяжелой внебольничной пневмонии. Данные рентгенологического исследования легких в начале болезни нормальные; при прогрессировании респираторных симптомов появляются интерстициальные инфильтраты, которые иногда сливаются с последующим развитием ОРДС.
Клинически коронавирусная инфекция не отличается от риновирусной. Диагностика атипичной пневмонии также представляет большие трудности, так как отсутствуют патогномоничные симптомы атипичной пневмонии; определённое значение, но только в типичных тяжёлых и среднетяжёлых случаях, имеет характерная динамика болезни.
В связи с этим в качестве ориентира используют критерии, разработанные CDC (США), согласно которым к подозрительным на ТОРС относят респираторные заболевания неустановленной этиологии, протекающие:
- с повышением температуры тела свыше 38 °С;
- с наличием одного или нескольких признаков респираторного заболевания (кашель, учащённое или затруднённое дыхание, гипоксемия);
- у лиц, выезжавших в течение 10 сут до заболевания в регионы мира, поражённые ТОРС, или общавшиеся в эти сроки с больными, подозрительными на ТОРС.
С клинической позиции также важно отсутствие сыпи, полиаденопатии, гепатолиенального синдрома, острого тонзиллита, поражения нервной системы, наличие лимфопении и лейкопении.

[14], [15], [16], [17], [18], [19], [20], [21], [22]
Специфическая и неспецифическая лабораторная диагностика атипичной пневмонии
Лабораторные данные неспецифичны, но количество лейкоцитов нормально или снижено, иногда снижено абсолютное количество лимфоцитов. Активность трансаминаз, креатинфосфокиназы, лактатдегидрогеназы могут быть повышены, но функция почек - нормальная. При проведении КТ могут быть выявлены периферические субплевральные матовые тени. Могут быть известные респираторные вирусы из соскобов рото- и носоглотки, причем лаборатория должна быть предупреждена о САРС. Хотя для САРС активно разрабатываются серологические и генетические методы диагностики, их польза для клиники невелика. С эпидемиологической точки зрения, необходимо исследовать парные сыворотки (взятые с интервалом 3 недели). Образцы сывороток должны быть представлены в государственные медицинские учреждения.
Картина периферической крови при ТОРС характеризуется умеренной тромбоцитопенией, лейко- и лимфопенией, анемией: часто наблюдают гипоальбуминемию, реже гипоглобулинемию, что связано с выходом белка во внесосудистое пространство вследствие повышенной проницаемости. Возможно повышение активности АЛТ. ACT и КФК. что указывает на вероятность органных поражений (печень, сердце) или развитие генерализованного цитолитического синдрома.
Иммунологическая диагностика атипичной пневмонии позволяет достоверно выявлять антитела к вирусу ТОРС после 21 сут от начала болезни, ИФА через 10 сут от начала болезни, таким образом, они пригодны для ретроспективной диагностики или для популяционных исследований с целью выявления ИИП.
Вирусологическая диагностика атипичной пневмонии позволяет выявить вирус в образцах крови, фекалий, респираторных секретов на клеточных культурах, а затем идентифицировать его при помощи дополнительных тестов. Этот метод дорогостоящий, трудоёмкий и используется в научных целях. Наиболее эффективный метод диагностики - ПЦР, которая позволяет обнаружить специфические фрагменты РНК вируса в биологических жидкостях (кровь, кал, моча) и секретах (смывах из носоглотки, бронхов, в мокроте) на самых ранних стадиях болезни. Установлено не менее 7 праймеров - нуклеотидных фрагментов, специфичных для вируса ТОРС.
Инструментальная диагностика атипичной пневмонии
Дифференциальная диагностика атипичной пневмонии
Дифференциальная диагностика атипичной пневмонии на первом этапе болезни следует проводить с гриппом, другими респираторными инфекциями и энтеровирусными инфекциями группы Коксаки-ЕСНО. В респираторной фазе прежде всего следует исключить атипичную пневмонию (орнитоз, микоплазмоз, респираторный хламидиоз и легионеллёз).
- Орнитоз характеризуется выраженной лихорадкой и развитием интерстициальной пневмонии, чаще всего болеют лица, имеющие профессиональный или бытовой контакт с птицами. В отличие от ТОРС при орнитозе нередки плевральные боли, увеличение печени и селезёнки, возможен менингизм, но выраженной дыхательной недостаточности не наблюдают. При рентгенологическом исследовании выявляют преимущественные поражения нижних отделов лёгких. Вероятны интерстициальные, мелкоочаговые, крупноочаговые и лобарные пневмонии, характерно расширение корней лёгких и увеличение медиастинальных лимфоузлов, в крови - резкое повышение СОЭ.
- Микоплазменную пневмонию наблюдают преимущественно у детей старше 5 лет и взрослых до 30 лет. Болезнь развивается постепенно, начинаясь с катаральных явлений, субфебрилитета, реже остро, характерен изнурительный непродуктивный кашель с первых дней болезни, который через 10-12 сут становится продуктивным. Лихорадка умеренная, интоксикация выражена слабо, признаков дыхательной недостаточности нет. Рентгенологически выявляют сегментарную, очаговую или интерстициальную пневмонию, возможен плевральный выпот, интерлобит. Регресс пневмонии медленный в сроки от 3-4 нед до 2-3 мес, нередки внелёгочные поражения: артрит, менингит, гепатит.
- Легионеллёзная пневмония характеризуется выраженной интоксикацией, высокой лихорадкой (39-40 °С) длительностью до 2 нед и плевральными болями. Наблюдают кашель со скудной мокротой, нередко с прожилками крови и внелёгочные поражения (диарейный синдром, гепатит, почечную недостаточность, энцефалопатию). Физикальные данные (укорочение перкуторного звука, мелкопузырчатые хрипы) довольно чёткие, рентгенологически выявляют плевропневмонию, обычно обширную одностороннюю, реже двухстороннюю, при исследовании крови определяют нейтрофильный лейкоцитоз, значительное увеличение СОЭ. Возможно развитие тяжёлой дыхательной недостаточности, требующее применения ИВЛ.
Что касается респираторного дистресс-синдрома взрослых, то дифференциальную диагностику проводят на основании выявления перечисленных выше этиологических факторов синдрома. Во всех подозрительных случаях целесообразно использование лабораторных тестов для исключения перечисленных выше инфекций.

[23], [24], [25], [26]
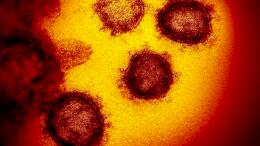
О вспышке атипичной пневмонии (ТОРС — тяжелый острый респираторный синдром) 2003 года многие уже либо забыли, либо просто не запоминали (потому что были маленькими или еще не родились). Но я помню, что в 2004 году во время моей поездки в Китай температуру измеряли на каждом шагу.
К счастью, тогда это уже делали на автомате. Последние случаи ТОРС наблюдали 16 лет назад. А потом вирус исчез из человеческой популяции. Как? Попробую объяснить.
ТОРС появился внезапно в конце 2002 года в провинции Гуандун в Китае, потом он пришел во Вьетнам. Гонконг. Канаду. 29 стран, более 8000 заболевших и 774 смерти.
Причину заболевания определили только в марте-апреле 2003 года: как и в случае COVID-19, ТОРС вызывался коронавирусом (SARS-CoV), который человечество подхватило от летучих мышей через промежуточного хозяина (цивет, по-видимому).
В 2003 году изучать последовательности геномов было не так дешево и быстро, как сейчас. Первые данные о геноме SARS-CoV появились в мае 2003 года. Для сравнения, первый геном SARS-CoV-2 был доступен через пару недель после объявления вспышки.
Именно разнообразие геномов SARS-CoV помогло найти часовую бомбу, которая вывела вирус из человеческой популяции.
SARS, как все остальные вирусы, да и вообще все организмы, распространялся по миру медленно, но постоянно изменялся. Это неизбежно: любому организму (или вирусу) нужно просто воспроизводить свою ДНК или в случае РНК-вирусов — РНК.
Геном коронавирусов довольно большой, а значит, вероятность ошибки при его копировании выше. Чтобы этого избежать, у коронавирусов есть механизм репарации, который заменяет неправильно вставленные нуклеотиды на правильные. Но даже этот механизм ошибается, и в РНК могут возникать точечные мутации. Они могут привести к изменениям в белках вируса, хотя это происходит далеко не всегда.
Кроме того, изменения в РНК-геноме могут возникнуть, если РНК-полимераза для синтеза каждого участка РНК-генома будет использовать разные молекулы РНК. При таком перескакивании с молекулы на молекулу РНК-полимераза может случайно забыть скопировать часть РНК-генома.
Считается, что в геноме вируса SARS-CoV-2 в год возникает 25 мутаций. Для сравнения: в геноме гриппа — 50.
В 2005 году китайские исследователи проанализировали 61 геном SARS-CoV из разных временных периодов пандемии.
Одна из самых распространенных мутаций — отсутствие 29 нуклеотидов в гене ORF8.
Полную версию гена находили в совсем ранних образцах вируса и у животных, и у человека. На поздних этапах пандемии такую поломку находили почти всегда, причем отсутствовали и бóльшие куски гена. За что конкретно отвечал ген ORF8, тогда было не очень понятно, тем более что вирусы и без него распространялись в человеческой популяции.
Объяснить это можно так: на первых этапах вспышки могли существовать и обычные версии SARS-CoV, и разные мутанты. Но каким-то образом много людей заразилось именно вирусом с мутацией в гене ORF8 (может быть, источник был очень общительным и много на кого кашлял), вирус размножился, какой был, и его просто стало больше, чем вариантов-конкурентов. Такой эффект называется эффектом основателя.
Только недавно стало понятно, что, по-видимому, эта мутация снизила эффективность размножения SARS-CoV. А значит, человечеству крупно повезло. SARS-CoV медленней размножался, и меры по его сдерживанию (карантин, изоляция и диагностика) быстро помогли.
На сегодняшний день в нашем распоряжении почти 3500 публично доступных геномов SARS-CoV-2. А значит, мы все больше и больше можем узнать о новом вирусе.
— Как происходит его эволюция?
— Откуда родом вирусы на отдельной территории? Сейчас известно более 120 геномов SARS-CoV-2 из России, и они родственники вирусам из Италии, Голландии, Египта, США и других территорий.
— Где в геноме появляются мутации?
— Наблюдается разнообразие ORF8, но и в гене белка S они тоже встречаются.
Все эти данные доступны каждому благодаря проекту Nextstrain, который объединил на одном сайте информацию о распространении и эволюции не только SARS-CoV-2, но и вирусов гриппа, лихорадок Эбола, Зика и многих других патогенов.
Так есть ли надежда на то, что SARS-CoV-2 исчезнет? В ранних версиях SARS-CoV-2 ген ORF8 целый. Существует гипотеза, что это делает его таким заразным. Однако в марте в Сингапуре нашли варианты SARS-CoV-2 с дефектом в том же гене. Это звучит здорово. Но мы не знаем, сколько людей действительно переболели вирусом с этой мутацией. И вполне вероятно, что подобные мутации в SARS-CoV-2 возникают нередко, но быстро вытесняются диким, более злым вариантом. Нам остается только наблюдать, изучать и верить в лучшее.
Как и когда исчезнет SARS-CoV-2 — мы не знаем. Но я надеюсь, что уроки ТОРС и COVID-19 будут усвоены, чтобы человечеству не пришлось еще раз проходить через такую пандемию.
Читайте также:

