Красные щеки что за вирус
Обновлено: 15.04.2024
Инфекционная эритема - пятая болезнь. Диагностика и лечение
Инфекционную эритему часто называют пятой болезнью, поскольку она является пятой из шести описанных распространенных вирусных экзантем детского возраста.
б) Распространенность (эпидемиология):
• Инфекционная эритема (ИЭ) распространена во всем мире. Большинство больных инфицируется в школьные годы.
• Инфекционная эритема (ИЭ) - острозаразное заболевание, распространяется воздушным путем и чаще всего развивается в конце зимы - начале лета. В некоторых популяциях каждые 4-10 лет наблюдаются циклические местные эпидемии.
• У 30-40% беременных женщин отсутствуют уровни IgG-антител к возбудителю инфекции, поэтому они считаются восприимчивыми к данному заболеванию. Инфекция во время беременности в некоторых случаях может привести к гибели плода.
в) Этиология (причины), патогенез (патология):
• Инфекционная эритема (ИЭ) - легкая вирусная лихорадочная инфекция, ассоциированная с сыпью. Возбудитель инфекции - парвовирус В19.
• У большинства лиц, инфицированных парвовирусом В19, клиническая картина ИЭ не развивается.
• Парвовирус В19 инфицирует быстро делящиеся клетки и цитотоксичен для клеток-предшественников эритроцитов человека.
• После первичного инфицирования развивается виремия в сочетании с резким падением числа ретикулоцитов и анемией. У здоровых пациентов анемия редко проявляется клинически, но она может стать серьезной проблемой, если число эритроцитов было низким еще до заболевания. Пациенты с хронической анемией, например, серповидно-клеточной или талассемией, могут перенести транзиторный апластический криз.
• Если женщина заражается во время беременности, вертикальная передача может привести к врожденной инфекции. Риск потери плода или водянки плода наиболее высокий (частота потери плода 11%), если инфицирование происходит в течение первых 20 не дель беременности.
Инфекционная эритема - пятая болезнь
е) Анализы при заболевании. Лабораторные исследования обычно не требуются, если диагноз установлен, исходя из данных анамнеза и клинического осмотра. У беременных женщин, которые подверглись опасности заражения, иногда определяют наличие специфических к B19 сывороточных IgM-антител. На наличие инфекции указывает четырехкратное или большее возрастание титров специфических к В19 сывороточных IgG-антител через 3 недели.
У пациентов с симптомами анемии и усиленным разрушением эритроцитов в анамнезе (например, при серповидно-клеточной анемии, наследственном сфероцитозе) или с пониженной выработкой эритроцитов (например, при железодефицитной анемии) необходимо корригировать анемию.
Парвовирус В19 под трансмиссионным электронным микроскопом Классические сетчатые высыпания на конечностях
ж) Дифференциальная диагностика инфекционной эритемы:
• Острая ревматическая лихорадка проявляется в виде мелкой папулезной (как наждачная бумага) сыпи на фоне стрептококковой инфекции.
• Аллергическая реакция гиперчувствительности проявляется васкулитическими высыпаниями.
• Болезнь Лайма характеризуется распространяющимися высыпаниями с разрешением в центре.
з) Лечение инфекционной эритемы:
• ИЭ (пятая болезнь) обычно разрешается самостоятельно и не требует специфической терапии.
• Нестероидные противовоспалительные препараты и прием ацетаминофена могут облегчить симптомы лихорадки и артралгии.
• Транзиторная апластическая анемия может быть достаточно тяжелой и потребовать переливания крови до восстановления выработки эритроцитов в организме пациента.
• Беременные женщины, подвергшиеся риску заражения или имеющие симптомы парвовирусной инфекции, должны пройти серологическое тестирование. Женщин с положительным результатом теста на острую инфекцию в период до 20 недели беременности (например, положительным на IgM и отрицательным на IgG) необходимо осведомить о незначительном риске потери плода и развитии врожденных аномалий. При положительных результатах тестирования некоторые специалисты рекомендуют выполнение ультразвукового исследования для обнаружения признаков водянки плода. Внутриматочное переливание крови - единственный эффективный способ лечения анемии плода.
и) Консультирование врачом пациента.
• Родителям следует разъяснить, что заболевание в типичных случаях разрешается самостоятельно. Пациент может продолжать обычную жизнедеятельность, при этом необходимо избегать пребывания на солнце.
• При появлении классических признаков ИЭ дети уже не контагиозны и могут посещать школу/детский сад.
• Женщин, перенесших острую инфекцию до 20 недели беременности, необходимо осведомить о незначительном риске потери плода и развитии врожденных аномалий. После 20 недели беременности некоторыми врачами рекомендуются повторные ультразвуковые исследования с целью выявления признаков водянки плода.
к) Список использованной литературы:
1. Naides SJ. Erythema infectiosum (fifth disease) occurrence in Iowa. Am JPublic Healht. 1988;78: 1230.
2. Serjeant GR, Serjeant GE, Thomas PW, et al. Human parvovirus infection in homozygous sickle cell disease. Lancet. 1993; 341: 1237.
3. Jordan JA. Identification of human parvovirus B19 infection in idiopathic nonimmune hydrops fetalis. Am J Obstet Gynecol. 1996; 174: 37.
4. Enders M, Weidner A, Zoellner I, et al. Fetal morbidity and mortality after human parvovirus В19 infection in pregnancy: Prospective evaluation of 1018 cases. Prenat Diagn. 2004; 24: 513.
5. de Jong EP, de Haan TR, Kroes ACM, Beersma MFC, Oepkes D, Walther FJ. Parvovirus B19 infection in pregnancy. J Clin Virol. 2006; 36 (1); 1-7.
Видео этиология, патогенез сыпи у детей - экзантем (кори, краснухи, инфекционной эритемы, розеоле, ветряной оспе)
Редактор: Искандер Милевски. Дата обновления публикации: 31.3.2021
Парвовирус В19 широко распространен в популяции, ассоциируется с рядом заболеваний, у беременных — с развитием спонтанных абортов, неиммунной водянки, внутриутробной гибели плода. Рассмотрены пути передачи инфекции, клинические проявления, методы диагност
Parvovirus В19 is widely spread in population and it is associated with a number of diseases. With pregnant women it is associated with development of spontaneous abortion, nonimmune hydrops fetalis, pre-natal fetal death. The ways of contagion, clinical manifestations, methods of diagnostics and therapy aimed on prevention of intrauterine infection are analyzed in the article.
Геном парвовируса В19 кодирует: два капсидных протеина VP1 и VP2; неструктурный протеин NS-1; малые неструктурные протеины 11-Da, 9-Da и 7,5-kDa. Протеин NS-1 является трансактиватором вирусного Р6 промотора экспрессии WAF1/CIP1 гена, продукт которого р21WAF ингибирует циклин-Cdk комплексы, блокируя клеточный цикл в G1-фазу, также NS-1 нарушает функцию E2 F-семейства транскрипциональных факторов, блокируя клеточный цикл в G2/M-фазы, что обеспечивает репликацию вирусной ДНК [5–7]. Протеин VP2 обладает способностью к самосборке вирусного капсида в отсутствии вирусной ДНК, с образованием частиц, сходных по антигенным и иммуногенным свойствам с вирионом [8]. Протеин VP1 содержит подобную фосфолипазе А2 область (VP1 u), отвечающую за инвазию вируса в ядро инфицированной клетки [9]. 11-Da протеин играет важную роль в репликации вирусной ДНК и апоптозе инфицированных клеток [10].
Клеточным рецептором для парвовируса В19 является Р-антиген, расположенный на клетках трофобласта, костного мозга, печени, почек, легких, синовиальной оболочки, эпителии, эндотелии, миоцитах, лимфоидной ткани [11, 12]. Люди, у которых отсутствует Р-антиген (1 на 200 000 человек), не восприимчивы к парвовирусной инфекции [13]. Жизненный цикл парвовируса B19 состоит из следующих этапов: связывание с Р-антигеном; интернализация — проникновение внутрь клетки с помощью a5b1-интегринов; переход в ядро клетки, репликация ДНК; транскрипция, сборка капсида; упаковка генома в капсид, лизис клетки-хозяина и выход вирионов [14]. Основные компоненты клеточного и гуморального иммунного ответа на парвовирус В19 представлены на рис. 2 [15].
.jpg)
Парвовирус В19 широко распространен в популяции людей, более чем 80% взрослого населения являются серопозитивными, частота выявления IgG к парвовирусу у детей первых десяти лет жизни составляет от 2% до 21% (рис. 3). В 25–68% случаев парвовирусная инфекция В19 протекает бессимптомно [16]. Во время беременности к парвовирусной инфекции восприимчивы 1–5% женщин, в период подъема заболеваемости до 3–34%, у 50% женщин парвовирусная инфекция протекает бессимптомно [17, 18]. Максимальный уровень Р-антигена на ворсинах трофобласта регистрируется в первом и втором триместре беременности, что определяет трансплацентарную передачу вируса с развитием спонтанных абортов, неиммунной водянки, внутриутробной гибели плода [19, 20].
Основной путь передачи парвовирусной инфекции В19 — воздушно-капельный, также возможны трансплацентарный, трансфузионный, трансплантационный пути заражения [21–23]. Характерна зимне-весенняя сезонность, с максимальным подъемом заболеваемости в весенние месяцы. Эпидемические подъемы заболеваемости парвовирусной инфекцией наблюдаются каждые 3–6 лет. Инкубационный период в среднем составляет от 4 до 14 дней (максимальный до 21 дня), вирусемия развивается приблизительно через 7 дней после инокуляции вируса и продолжается в течение 4–7 суток [24]. Патофизиологические компоненты парвовирусной инфекции В19 представлены на рис. 4.
Парвовирус В19 ассоциируется с разнообразными заболеваниями, развитие которых сопряжено с особенностями иммунологического и гематологического статуса человека (таблица).
Инфекционная эритема
Синдром полиартропатии
Синдром полиартропатии наблюдается у 75% взрослых с инфекционной эритемой, чаще у женщин средних лет. В процесс вовлекаются пястно-фаланговые, лучезапястные, локтевые, коленные, голеностопные суставы. Обычно наблюдается симметричное поражение суставов. Синдром полиартропатии клинически напоминает ревматоидный артрит, может персистировать в течение 3 месяцев, повторяться несколько раз в течение года [29].
Транзиторный апластический криз
Транзиторный апластический криз развивается при парвовирусной инфекции В19 у пациентов с наследственным микросфероцитозом, серповидно-клеточной и железодефицитной анемией, талассемией. Характеризуется не только парциальной гипоплазией эритроидного ростка, но и развитием тромбоцитопении, нейтропении и даже панцитопении [30, 31].
Поражение ЦНС
Неврологическая манифестация парвовирусной инфекции В19 сопровождается развитием: энцефалита, менингоэнцефалита, судорожного синдрома, периферических невропатий, синдрома запястного канала [32].
Поражение печени
Парвовирус В19 может вызывать острый гепатит, фульминантную печеночную недостаточностью, хронический гепатит, гепатит-ассоциированную апластическую анемию, гепатит с гемофагоцитарным лимфогистиоцитозом [33]. При биопсии печени выявляется гепатоцеллюлярный и каналикулярный холестаз, апоптоз и некроз гепатоцитов [34, 35].
Кардит
Энтеровирусы и аденовирусы до недавнего времени считались основными причинами вирусных кардитов, однако с внедрением метода полимеразной цепной реакции с гибридизационно-флюоресцентной детекцией, при проведении эндомиокардиальной биопсии все чаще стали регистрироваться парвовирус В19 и вирус герпеса 6-го типа [36]. Многочисленные копии вирусного генома парвовируса В19 определяются в эндотелии интрамиокардиальных артериол, капилляров и посткапилярных венул, инициируя синтез фактора некроза опухоли альфа (ФНО-a), интерлейкинов (ИЛ): ИЛ-6, ИЛ-8, ИЛ-2, интерферона гамма (ИФН-g), рецепторов ИЛ-2 [37]. Прямое цитопатическое действие парвовируса, апоптоз, активация врожденного и адаптивного иммунного ответа приводят к эндотелиальной дисфункции с последующим вентрикулярным ремоделированием и развитием дилатационной кардиомиопатии [38–40].
.jpg)
Неиммунная водянка плода
Неиммунная водянка плода может развиваться при поражении парвовирусом В19 плода с гестационным возрастом 13–20 недель. Сопровождается анемией, гипоксией, гепатитом (непосредственное повреждение гепатоцитов вирусом и опосредованное — за счет отложения гемосидерина), кардитом, с формированием печеночной и сердечной недостаточности. При проведении ультразвукового исследования плода выявляется: кардиомегалия, отек грудной клетки, асцит, выпот жидкости в плевральные полости и перикард, отек плаценты [41]. При своевременной диагностике и проведении гемотрансфузии плоду внутриутробно, благоприятный исход возможен в 83% случаев [42].
Врожденная парвовирусная инфекция В19
В первые месяцы жизни ребенка врожденная парвовирусная инфекция манифестирует развитием анемии Даймонда–Блекфена, гидроцефалии, полимикрогирии, кардита, гепатита [43, 44].
Диагностика парвовирусной инфекции В19
Гематологические изменения чаще носят преходящий характер в виде анемии, ретикулоцитопении или полного отсутствия ретикулоцитов, нейтропении, эозинофилии, моноцитоза, тромбоцитопении. Возможно повышение печеночных трансаминаз (аланинаминотрансферазы и аспартатаминотрансферазы), С-реактивного белка, скорости оседания эритроцитов.
Методы диагностики парвовирусной инфекции В19:
В случае, если у беременной женщины регистрируются симптомы парвовирусной инфекции В19 (инфекционная эритема, артропатии) или она была в контакте с больным данной инфекцией, рекомендовано проведение ПЦР и/или ИФА сыворотки крови. При выявлении IgM к парвовирусу или положительном результате ПЦР необходимо УЗИ плода каждые 2 недели. При наличии УЗ-признаков неиммунной водянки плода показано проведение кордоцентеза или амниоцентеза (ПЦР крови плода или амниотической жидкости на парвовирус В19) [45]. При положительных данных на парвовирус B19 и ультразвуковых признаках поражения плода ставится вопрос о прерывании беременности.
Терапия парвовирусной инфекции В19
В настоящее время специфической этиотропной терапии парвовирусной инфекции не существует. В зависимости от клинической формы парвовирусной инфекции В19 проводится посиндромная терапия (нестероидные противовоспалительные препараты, глюкокортикостероидные препараты, трансфузия эритромассы и т. д.). При поражении нервной системы, кардите, гепатите — внутривенный человеческий иммуноглобулин. Наиболее эффективны препараты иммуноглобулина, полученные от большого числа доноров: Октагам, Интраглобин, Пентаглобин.
Профилактика парвовирусной инфекции В19
Эффективной профилактики парвовирусной инфекции в настоящее время не существует. Ведется разработка безопасной и иммуногенной вакцины против парвовирусной инфекции В19 [46].
Основные меры профилактики направлены на предотвращение внутриутробного инфицирования плода: введение скрининга до планируемой беременности и во время беременности на наличие IgG к парвовирусу В19; информирование серонегативной беременной женщины о существовании парвовирусной инфекции В19, а также о необходимости ограничения контакта с детьми, особенно с типичными проявлениями парвовирусной инфекции [47].
В заключение необходимо отметить, что в нашей стране не ведется статистика заболеваемости парвовирусной инфекцией В19, а также нет точных данных о случаях врожденной парвовирусной инфекции. Наш опыт свидетельствует, что в ряде случаев, при клинических проявлениях врожденной инфекции, парвовирус B19 может ассоциироваться в частности с герпесвирусами, что существенно затрудняет как диагностику, так и лечение данных пациентов. Учитывая это, следует признать рациональным включение обследования на парвовирус В19 новорожденных детей при подозрении на врожденную инфекцию.
Литература
Ю. Б. Белан 1 , доктор медицинских наук, профессор
М. В. Старикович, кандидат медицинских наук
Как врач общей практики может диагностировать инфекцию, вызванную парвовирусом В19? В чем заключается опасность этой инфекции для детей с гематологическими заболеваниями?
Как врач общей практики может диагностировать инфекцию, вызванную парвовирусом В19?
В чем заключается опасность этой инфекции для детей с гематологическими заболеваниями?
Хотя другие представители данного рода вирусов поражают собак, кошек, лисиц и даже медведей гризли, штамм В19 патогенен только для людей и размножается исключительно в предшественниках эритроцитов человека.
Антитела-IgG к этим вирусам выявляются приблизительно у 50% подростков, достигших 15 лет, и более чем у 90% пожилых людей [2]. Ежегодно вираж серологических проб происходит у 1,5% женщин детородного возраста. Повышение заболеваемости отмечается каждые три-четыре года, обычно в конце зимы, весной и в начале лета.
Большинство специалистов считают, что данная инфекция передается воздушно-капельным путем, хотя, в отличие от других вирусных заболеваний, в данном случае репликации возбудителя в носоглотке не обнаружено. Парвовирус В19 не выделяется ни с мочой, ни с калом.
Подобно тому как выпускаемые в Бордо изысканные вина в 1855 году были разделены на пять сортов, еще в прошлом веке экзантемы у детей были разбиты на пять групп. Инфекционная эритема получила название пятой болезни, корь — первой, скарлатина — второй, краснуха — третьей, болезнь Филатова-Дьюка — четвертой; в настоящее время четвертая болезнь не признается отдельным заболеванием [3]. Впоследствии была описана младенческая розеола (roseola infantum).
Инфекционной эритемой поражаются преимущественно дети в возрасте 4-10 лет. В течение двух-пяти дней и до появления сыпи клинические симптомы неспецифичны и могут включать насморк, фарингит, головную боль, тошноту, понос и общее недомогание, а также лихорадку. В это время ребенок наиболее заразен.
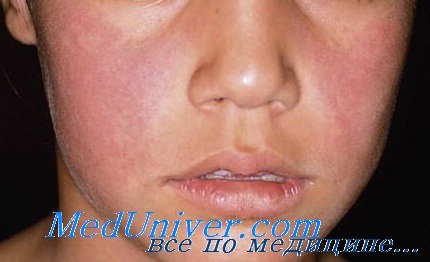
Затем появляются кожные симптомы; это означает, что ребенок уже не заразен. Сначала на обеих щеках появляется ярко-красная сыпь, при этом вокруг рта кожа бледная, что похоже на следы от пощечин. Удивительно то, что у заболевших взрослых кожа щек не изменяется.
Такую сыпь трудно выявлять у детей-негров, для которых своевременная диагностика может иметь особое значение, если у них одновременно наблюдается серповидноклеточная анемия. Установлению диагноза помогают жалобы на зуд в подошвах. Действительно, зуд, особенно на подошвах, может быть самым выраженным симптомом заболевания, хотя неясно, чем объяснить такую связь. У взрослых в результате инфицирования парвовирусом В19 часто наблюдаются боли в суставах и артрит. Эти же явления встречаются приблизительно у 10% детей с инфекционной эритемой.
Хотя артрит обычно вскоре проходит, у небольшой части детей он принимает затяжной характер, при этом его можно спутать с юношеским ревматоидным артритом (с болезнью Стилла [Still]). Как бы то ни было, парвовирус В19 в отдаленные сроки не вызывает деструкции суставов [4].
Во время этих кризов (которые у ребенка часто могут быть первым проявлением гематологической патологии, до этого хорошо компенсированной) быстро развиваются симптомы анемии: бледность, утомляемость, одышка и спутанность сознания. На поздней стадии развиваются застойная сердечная недостаточность и некроз костного мозга, что может привести к смерти. Однако переливание крови в начале криза обычно позволяет добиться полного выздоровления у большинства детей.
Гематологические изменения во время инфекции, вызванной парвовирусом В19, могут наблюдаться и у детей, которые ранее были здоровы.
Как и при многих вирусных инфекциях, часто наблюдаются в разной степени выраженные нейтропения и тромбоцитопения; эти признаки не имеют почти никакого диагностического значения. В литературе сообщалось о возможной связи инфекции, вызываемой вирусом В19, с идиопатической тромбоцитопенической пурпурой [6], а также с пароксизмальной холодовой гемоглобинурией (при которой гемолитическая анемия начинает развиваться под воздействием холода).
Наибольшую тревогу вызывает то, что ребенок с инфекционной эритемой может заразить свою беременную мать при отсутствии у нее специфического иммунитета [7]. Плод весьма подвержен воздействию парвовируса В19, особенно между 20 и 28 неделями внутриутробного развития.
Как и у детей с сопутствующими гематологическими заболеваниями, вирус поражает клетки-предшественники эритроцитов, что ведет к глубокой анемии. Это может вызвать неиммунный отек плода (из-за застойной сердечной недостаточности) и его гибель.
Из всех беременных, впервые заражающихся данной инфекцией на указанном сроке (при этом только у 30% из них выражены клинические симптомы), у 10% женщин наступает гибель плода [8]. Обнадеживает то, что у выживших младенцев, родившихся от матерей, которые были инфицированы парвовирусом В19 во время беременности, не отмечается повышенной частоты врожденных пороков развития, неврологической патологии или задержки развития.
Что же должен предпринять врач общей практики, если есть подозрение, что беременная заразилась парвовирусом? Путем определения специфических противовирусных антител можно подтвердить факт инфицирования только через некоторое время: антитела-IgM появляются через десять дней после попадания вируса в организм, а антитела-IgG — через две недели. У такой беременной необходимо регулярно проводить ультразвуковое исследование, чтобы не пропустить развитие отека плода, при котором следует решать вопрос о раннем фетальном переливании крови [9].
Создать такую вакцину вполне реально. Белок оболочки вируса — это сильный стимулятор гуморальной иммунной реакции, что делает вакцину в высшей степени эффективной [11]. Необходимо использовать конъюгаты и вспомогательные вещества (адъюванты). Может быть применен рекомбинантный белок оболочки вируса.
Вакцинацию целесообразно будет проводить у молодых женщин и детей с гематологическими заболеваниями, однако в настоящее время спорным остается вопрос о введении универсальной вакцины против кори, эпидемического паратита, краснухи и парвовирусной инфекции.
Литература
В повседневной практике педиатру часто приходится сталкиваться с различными изменениями на коже пациентов. По статистике, различные поражения кожи являются причиной почти 30% всех обращений к педиатру. Иногда это только дерматологические проблемы, иногда высыпания являются проявлениями аллергической или соматической патологии, но в последнее время существенно вырос процент дерматологических проявлений инфекционных заболеваний. Иными словами, синдром инфекционной экзантемы прочно входит в нашу практику и требует определенной осведомленности, так как порой он является одним из главных диагностических признаков, позволяющих своевременно поставить диагноз и избежать тяжелых последствий.
Экзантемы являются одним из наиболее ярких и значимых в диагностическом и дифференциально-диагностическом отношении симптомов. Они встречаются при многих инфекционных заболеваниях, которые даже получили название экзантематозных (корь, краснуха, скарлатина, брюшной и сыпной тифы, ветряная оспа, герпетические инфекции). При них сыпь - обязательный компонент клинической картины заболевания, вокруг нее как бы разворачивается диагностический процесс, на нее опирается и дифференциальный диагноз. Существует также группа инфекций, при которых сыпь встречается, но она непостоянна и эфемерна. Такого рода экзантемы возможны при многих вирусных инфекциях (энтеро- и аденовирусных, ЦМВ, ЭБВ и др.). В этих случаях диагностическая ценность экзантем невелика.
Экзантема почти всегда сосуществует с энантемой, причем последняя обычно появляется за несколько часов или 1-2 дня до экзантемы. Например, обнаружение розеол или петехий на небе у больного с симптомами ОРВИ позволит доктору заподозрить герпетическую инфекцию, сыпной тиф или лептоспироз, а пятна Филатова - Коплика являются единственным по-настоящему патогномоничным симптомом кори. Это лишний раз доказывает чрезвычайную важность тщательного осмотра не только кожи, но и слизистых оболочек.
Единой классификации инфекционных экзантем в настоящее время не существует. Наиболее удобно их разделять на генерализованные и локализованные. Классическими называют экзантемы потому, что заболевания, относящиеся к данной группе, всегда протекают с синдромом экзантемы. Атипичные же заболевания сопровождаются высыпаниями часто, но не всегда (рис. 1, 2).
В статье речь пойдет о генерализованных вирусных атипичных экзантемах.
Рис. 1. Классификация экзантем
Рис. 2. Генерализованные экзантемы
Экзантема при парвовирусной инфекции постепенно исчезает в течение 5-9 дней, но при воздействии провоцирующих факторов, таких как солнечное облучение, горячая ванна, холод, физическая нагрузка и стресс, могут персистировать недели и даже месяцы. Исчезает сыпь бесследно.
У части больных на фоне сыпи или после ее исчезновения может отмечаться поражение суставов. Характерно симметричное поражение преимущественно коленных, голеностопных, межфаланговых, пястно-фаланговых суставов. Болевой синдром зависит от тяжести заболевания и может быть слабым или сильным, затрудняющим самостоятельное передвижение, суставы опухшие, болезненные, горячие на ощупь. Течение полиартритов доброкачественное.
В анализе крови в высыпной период выявляется легкая анемия, низкое содержание ретикулоцитов, в ряде случаев - нейтропения, тромбоцитопения, повышенная СОЭ [6]. Для более точной диагностики возможно использовать ПЦР (сыворотка, ликвор, пунктат костного мозга, биоптат кожи и т. д.) для определения ДНК парвовируса. Также применяется метод ИФА с определением в сыворотке крови уровня специфических антител: IgM в сыворотке крови пациента обнаруживаются одновременно с появлением симптомов заболевания (на 12-14-й день после заражения), их уровень достигает максимума на 30-й день, затем снижается в течение 2-3 месяцев. Через 5-7 дней от момента клинических проявлений парвовирусной инфекции появляются IgG, которые сохраняются в течение нескольких лет [7].
Специфической этиотропной терапии парвовирусной инфекции не существует. В зависимости от клинической формы проводится посиндромная терапия.
Внезапная экзантема
Внезапная экзантема (син.: розеола детская, шестая болезнь) - это острая детская инфекция, вызывающаяся вирусом герпеса 6-го типа, реже 7-го типа и сопровождающаяся пятнисто-папулезной экзантемой, возникающей после снижения температуры тела. Вирус герпеса типа 6 был впервые выделен и идентифицирован в 1986 году у больных с лимфопролиферативными заболеваниями, а в 1988 году было доказано, что данный тип вируса является этиологическим агентом внезапной экзантемы. Инфекция, вызванная вирусом герпеса человека типа 6, является актуальной проблемой современной педиатрии, что связано с ее широкой распространенностью: почти все дети инфицируются в возрасте до 3 лет и сохраняют иммунитет на всю жизнь [8, 9]. При данном заболевании четко выражена сезонность - чаще внезапная экзантема регистрируется весной и осенью.
После снижения температуры тела, реже за день до или через сутки после, появляется экзантема. Высыпания вначале появляются на туловище и затем уже распространяются на шею, верхние и нижние конечности, редко - лицо. Представлены округлыми пятнами и папулами до 2-5 мм в диаметре, розового цвета, окруженными белым венчиком, бледнеющими при надавливании. Элементы сыпи редко сливаются и не сопровождаются зудом. Продолжительность высыпаний - от нескольких часов до 3-5 дней, после чего они исчезают бесследно [10, 11]. Особенностью заболевания является то, что, несмотря на болезнь, самочувствие ребенка страдает не сильно, может сохраняться аппетит и активность. В клиническом анализе крови отмечаются лейкопения и нейтропения, лимфоцитоз, могут обнаруживаться атипичные мононуклеары и тромбоцитопения. Течение внезапной экзантемы доброкачественное, склонное к саморазрешению.
Заболевание склонно к саморазрешению и в подавляющем большинстве случаев не требует специфического лечения.
Инфекционный мононуклеоз
Инфекционный мононуклеоз - это острое инфекционное заболевание, вызываемое вирусами группы герпесов, наиболее часто ЭБВ, и характеризующееся лихорадочным состоянием, ангиной, увеличением лимфатических узлов, печени и селезенки, лимфоцитозом, появлением атипичных мононуклеаров в периферической крови [13].
ЭБВ повсеместно распространен среди человеческой популяции, им поражено 80-100% населения земного шара [14, 15]. Большинство детей инфицируется к 3 годам, а все население - к совершеннолетию. Максимальная заболеваемость отмечается в 4-6 лет и подростковом возрасте. Выражена сезонность -с весенним пиком и незначительным подъемом в октябре. Характерны подъемы заболеваемости каждые 6-7 лет.
Инкубационный период составляет от 2 недель до 2 месяцев. Основной симптомокомплекс включает следующие ведущие симптомы:
Заболевание в большинстве случаев начинается остро, с подъема температуры тела до высоких цифр. Обычно весь симптомокомплекс разворачивается к концу первой недели. Наиболее ранними клиническими проявлениями являются: повышение температуры тела; припухание шейных лимфатических узлов; наложения на миндалинах; затруднение носового дыхания. К концу первой недели от начала заболевания у большинства больных уже пальпируются увеличенная печень и селезенка, в крови появляются атипичные мононуклеары.
Помимо основного симптомокомплекса, при инфекционном мононуклеозе часто отмечаются различные изменения кожи и слизистых оболочек, появляющиеся в разгар заболевания и не связанные с приемом лекарственных препаратов. Практически постоянным симптомом является одутловатость лица и отечность век, что связано с лимфостазом, возникающем при поражении носоглотки и лимфатических узлов. Также нередко на слизистой оболочке полости рта появляются энантема и петехии. В разгар заболевания часто наблюдаются различные высыпания на коже. Сыпь может быть точечной (скарлатиноподобной), пятнисто-папулезной (кореподобной), уртикарной, геморрагической. Сыпь появляется на 3-14-й день заболевания, может держаться до 10 дней и разрешается бесследно. Отличительной чертой является ее большая интенсивность на акральных участках, где она обычно сливается и дольше держится. Экзантема не зудит и проходит бесследно.
Нельзя не упомянуть еще об одном очень характерном проявлении инфекционного мононуклеоза - появлении сыпи после назначения антибиотиков пенициллинового ряда [16]. Сыпь возникает, как правило, на 3-4-й день от начала приема антибиотиков, располагается преимущественно на туловище, представлена пятнисто-папулезной сливающейся экзантемой (кореподобный характер). Некоторые элементы сыпи могут быть более интенсивно окрашены в центре. Сыпь разрешается самостоятельно без шелушения и пигментации. Важным моментом является то, что данная экзантема не является проявлением аллергической реакции на лекарственный препарат: пациенты как до, так и после ЭБВ-инфекции могут хорошо переносить антибактериальные препараты пенициллинового ряда. Эта реакция до конца не изучена и на данный момент рассматривается как взаимодействие вируса и лекарственного препарата. Отличительными чертами такой сыпи являются следующие:
Инфекционный мононуклеоз в большинстве случаев протекает гладко, без осложнений. Заболевание заканчивается через 2-4 недели. В некоторых случаях по истечении этого срока сохраняются остаточные проявления болезни.
Этиотропнаятерапия инфекционногомононуклеоза окончательно не разработана. При среднетяжелой и тяжелой формах можно использовать препараты рекомбинантного интерферона (виферон), индукторы интерферона (циклоферон), иммуномодуляторы с противовирусным эффектом (изопринозин) [17, 18]. В основном применяется патогенетическая и симптоматическая терапия [19, 20].
Энтеровирусная экзантема может быть вызвана различными типами энтеровирусов, а в зависимости от этиологии различается и симптоматика. Выделяют три вида энтеровирусных экзантем:
Кореподабная экзантема возникает преимущественно у детей раннего возраста. Заболевание начинается остро, с подъема температуры тела, головной боли, мышечных болей. Практически сразу появляются гиперемия ротоглотки, инъекция склер, нередко в начале болезни бывают рвота, боли в животе, возможен жидкий стул. На 2-3-й день от начала лихорадочного периода одномоментно появляется обильная распространенная экзантема на неизмененном фоне кожи. Сыпь располагается всегда на лице и туловище, реже на руках и ногах, может быть пятнистой, пятнисто-папулезной, реже петехиальной, размеры элементов - до 3 мм. Сыпь сохраняется 1-2 дня и исчезает бесследно. Примерно в это же время снижается температура тела.
Розеолоформная экзантема (бостонская болезнь) начинается также остро, с повышения температуры до фебрильных цифр. Лихорадка сопровождается интоксикацией, першением и болью в горле, хотя при осмотре ротоглотки никаких существенных изменений, кроме усиления сосудистого рисунка, нет. В неосложненных случаях лихорадка держится 1-3 дня и резко падает до нормы. Одновременно с нормализацией температуры появляется экзантема. Она имеет вид округлых розовато-красных пятен размером от 0,5 до 1,5 см и может располагаться по всему телу, но наиболее обильной бывает на лице и груди. На конечностях, особенно на открытых участках, сыпь может отсутствовать. Сыпь сохраняется 1-5 дней и бесследно исчезает [22].
Генерализованная герпетиформная экзантема возникает при наличии иммунодефицита и характеризуется наличием мелкой везикулезной сыпи. Отличием от герпетической инфекции является отсутствие сгруппированности везикул и помутнения их содержимого.
Одним из локальных вариантов энтеровирусной экзантемы является заболевание, протекающее с поражением кожи рук и ног, слизистой оболочки полости рта - так называемая болезнь рук, ног и рта (син.: ящуроподобный синдром, вирусная пузырчатка конечностей и полости рта). Наиболее частыми возбудителями данного заболевания служат вирусы Коксаки А5, А10, А11, А16, В3 и энтеровирус типа 71 [23, 24].
Заболевание встречается повсеместно, болеют преимущественно дети до 10 лет, однако отмечаются случаи заболеваний и среди взрослых, особенно молодых мужчин. Так же как и при других энтеровирусных заболеваниях, встречается чаще летом и осенью.
Инкубационный период короткий, от 1 до 6 дней, продромальный - невыразительный или отсутствует вовсе. Заболевание начинается с незначительного повышения температуры тела, умеренной интоксикации. Возможны боли в животе и симптомы поражения респираторного тракта. Практически сразу на языке, слизистой щек, твердом небе и внутренней поверхности губ появляется энантема в виде немногочисленных болезненных красных пятен, которые быстро превращаются в везикулы с эритематозным венчиком. Везикулы быстро вскрываются с формированием эрозий желтого или серого цвета. Ротоглотка не поражается, что отличает заболевание от герпангины [25]. Вскоре после развития энантемы у 2/3 пациентов появляются аналогичные высыпания на коже ладоней, подошв, боковых поверхностей кистей и стоп, реже - ягодиц, гениталий и лице. Так же как и высыпания во рту, они начинаются как красные пятна, которые превращаются в пузырьки овальной, эллиптической или треугольной формы с венчиком гиперемии. Высыпания могут быть единичными или множественными [26].
Заболевание протекает легко и разрешается самостоятельно без осложнений в течение 7-10 дней. Однако необходимо помнить, что вирус выделяется до 6 недель после выздоровления [27, 28].
Диагностика энтеровирусных экзантем носит комплексный характер и предусматривает оценку клинических симптомов заболевания совместно с данными эпидемиологического анамнеза и обязательного лабораторного подтверждения (выделение энтеровируса из биологических материалов, нарастание титра антител) [29].
Лечение носит в большинстве симптоматический характер. Применение рекомбинантных интерферонов (виферон, реаферон), интерфероногенов (циклоферон, неовир), иммуноглобулинов с высоким титром антител может потребоваться только при лечении больных тяжелыми формами энтеровирусного энцефалита [30].
Таким образом, проблема инфекционных заболеваний, сопровождающихся экзантемами, остается актуальной по сей день. Высокая распространенность данной патологии среди населения требует повышенного внимания от врачей любой специальности.
Эпидемиология. По всему миру распространеный парвовирус В19, который в 1983 году был идентифицирован как вызывающий Erythema infectiosum, связан также и с другими отчасти тяжелыми заболеваниями такими, как апластическая анемия, тромбоцитопении, артралгии, а также Handschuh-Socken-Syndrom (синдром носка и перчатки) (см. следующий раздел).
Erythema infectiosum в основном имеет место в зимние и первые месяцы года и поражает в основнмо детей школьного возраста женского пола. Вирусы передаются капельной инфекцией. Время инкубации составляет 4-14 дней. Наибольшая инфекциозность наблюдается отмечается на первой неделе после инкубации, при развитии экзантемы она опасности уже более не представляет. 60% взрослых имеют антитела к парвовирусу 19. Документированы парентеральный (препараты свертывания) и диаплацентрный пути передачи во время беременности.
Этиопатогенез. Парвовирус В19 по своим молекулярным характеристикам отнесен к роду эритровирусов семейства парвовирусов (односпиральные ДНК вирусы). Клетками мишенями являются предшественники эритроцитов, которые снабжены недавно открытыми клеточными рецепторами (эритроцитарный Р антиген, Globosid). Внутриутробная инфекция через анемию вызывает развитие Hydrops fetalis.
Экзантема часто сопровождается полиартритом/полиарталгией (мелкие суставы рук и ног), а также увеличением лимфатических узлов и симптомами гриппа.
Осложнения. Приблизительно 10% плодов инфицируется диаплацентарно через инфекцию матери. Риск развития Hydrops fetalis с опасностью внутриутробной гибели через анемию наиболее вероятен между 4 и 5 месяцами и составляет 10-15% . Эпидемиологические данные показывают, что 300-400 абортов в год в Германии ассоциируют с парвовирусом В19.
Пациенты с гемоглобинопатиями (серповиднклеточная анемия, талассемия) подвержены развитию апластических кризов.
Диагностика. Экзантема при Erythema infectiosum имеет характерный вид и как правило не вызывает диагностических затруднений. Для подтверждения диагноза в распоряжении имеются иммунофлюоресцентные исследвоания и иммунофлюоресцентный тест для определения антител (IgM, IgG). Для выявления инфекции плода, апластических кризов, энцефалитов и некротизирующих васкулитов при-меняется определение ДНК методом PCR.
Инфекции при беременности должны находится под постоянным УЗИ-контролем и определением aльфа-фетопротеина.
Терапия. Erythema infectiosum в норме не требует никакого лечения. Ассоцирующие жалобы на суставы хорошо отвечают на нестероидные противовоспалительные препараты. При Hydrps fetalis рационально произвести внутриутробное переливание крови. При хронических инфекциях парвовирусом В19 и у иммуносупримированных пациентах оправдыет себя назначение иммуноглобулинов.
Дифференциальный диагноз. Важнейшими в дифференциально диагностическом плане являются ювенильный артрит, который также может ассоциировать с экзантемой. Далее следует рассмотреть вирусные (классические заболевания детей, энтеровирусные инфекции) и медикаментозно обусловленные экзантемы.
HANDSCHUH-SOCKEN-SYNDROM
Cинонимы: Papular-Purpuric Gloves and Sacks Syndrome
Эпидемиология. Handschuh-Socken-Syndrom (HSS) впервые был описан Harms et al. в 1990 году и касался в основном молодых взрослых. Описывалось сезонное учащение в весенние и летние месяцы.
Этиопатогенез. В большинстве случаев удавалось выделить парвовирус В19, реже вирусы Coxsackie, цитомегалии, кори и гепатита В.. Наряду с клетками предшественниками эритроцитов (Erythema infectiosum), экстрацеллюлярные рецепторы к парвовирусу В19 имеют также и эндотелиальные клетки (Globosidantigene). Так как в качестве возбудителей были описаны и другие вирусы, то патогенез нельзя объяснить только взаимодействием парвовирусов с эндотелиальными клетками.
Клиника. На руках и ногах с четко выраженной границей в области запятсных суставов и лодыжек у пациентов появляются множественные 1-3 мм в диаметре, красные, зудящие или жгучие папулы, которые через 1-2 дня в результате сливания становятся одематозной эритемой. Часто имеют место и разбросанные петехии. Наряду с кожными изменениями типичными оказываются и изменения на слизистой, прежде всего, ротовой в форме везикул, эрозий и афтен. Заболевание сопровождается умеренно высокой лихорадкой, лимфоаденопатией и артральгией.
Осложнения. Заболевание в норме самоограничивается. Осложнения соотвествуют таковым при других инфекциях парвовирусом В10 (см. Erythema infectiosum). Инфекции во время беременности и у пациентов с гемоглобинопатиями требуют тщательного наблюдения.
Терапия. Лечение симптоматично; при осложнениях применяются лечебные мероприятия как и при Erythema infectiosum.
Дифференциальный диагноз: В начальной стадии в качестве дифференциального диагноза должна включаться Erythema exsudativum multiforme (при HSS однако отсутствуют типичные кокарды). Оральные отеки напоминают о синдроме Кавасаки, петехии о менингококковом сепсисе; оба дифференциальных диагноза однако связаны с жизнеугрожающими сопутствующими симптомами.
Читайте также:

