Красный плоский лишай при гепатите с
Обновлено: 19.04.2024
Все ценыАдрес клиники
Красным плоским лишаем называют хронический дерматоз, проявлениями которого являются папулы. Помимо кожи могут быть поражены поверхности слизистой и ногтя. Существует множество форм этого заболевания, отличаются они местом локализации и характером высыпаний. Плоский лишай может появиться в любом возрасте, от него чаще страдают женщины.
Это заболевание доставляет много неприятных минут его обладателям: оно сложно диагностируется и лечится. Именно эти факторы должны стать главным стимулом для обращения к врачу — чем раньше начнется лечение, тем быстрее наступит облегчение. Сдать анализы на красный плоский лишай и вылечить болезнь можно в частной клинике Диана.
Причины возникновения красного лишая
Увы, но точные причины возникновения болезни до сих пор неизвестны. Предполагаемыми причинами красного лишая являются:
воздействие на кожу различных химических средств и интоксикация организма;
нарушение иммунных процессов, сахарный диабет, хроническая инфекция в организме — кариес, тонзиллит и др.;
реакция организма на медикаменты;
нарушения работы органов желудочно-кишечного тракта.
Это заболевание может иметь наследственную основу, поэтому обязательно сообщите доктору, если такие случаи уже были в вашей семье.
Симптомы красного лишая
Распознать болезнь можно по следующим признакам:
множественные высыпания красного или красного с синевой цвета: напоминающие блестящие бородавки или пузырьки;
шелушение кожи;
зуд в месте, пораженном лишаем;
нервозность и бессонница;
гиперпигментация;
при высыпаниях на волосистой части головы возможно появление залысин.
Лишай обычно располагается на сгибах конечностей, в ротовой полости, в промежности и подмышках.
Опытный дерматолог легко определит красный плоский лишай по внешнему виду, но бывают редкие формы, которые практически неотличимы от проявлений других заболеваний. Это относится, например, к высыпаниям на слизистой.
После осмотра, пациент сдает кровь, чтобы исключить наличие других проблем с похожей симптоматикой. При красном лишае в анализе крови обычно почти не наблюдается нарушений. Лишь в некоторых случаях возможно превышающее норму количество лейкоцитов, эозинофилов, также может наблюдаться повышенная скорость оседания эритроцитов.
В тех случаях, когда клиническая картина неясна, дерматолог проводит биопсию пораженных тканей. Тщательно изучив биоптат, он может обнаружить у пациента сопутствующие кожные заболевания, такие как, к примеру, кератоз.
Лечение красного плоского лишая
Из-за того, что точные причины возникновения заболевания неизвестны, больному с диагнозом красный плоский лишай, назначают комплексное, подбираемое индивидуально, лечение, в которое входят следующие категории препаратов:
антигистаминные;
успокоительные;
противозудные.
Часто для лечения этого недуга применяют ПУВА- и фототерапию. В основе этих процедур лежит облучение кожи длинноволновым ультрафиолетовым излучением. В дополнение к этим процедурам, больному прописывают глюкокортикостероиды местного применения и противомалярийные препараты.
Во многих случаях, при лечении красного плоского лишая не проводят местную терапию. За исключением гипертрофической формы. В этом случае, в кожу, в местах поражения, вкалывают глюкокортикостероид, назначают лечение при помощи лазерного оборудования (способствует прекращению распространения высыпаний). Также нередко применяют радиоволновой метод лечения.
Если высыпание сконцентрировано на поверхности слизистой, применяются глюкокортикостероидные кремы, натуральные растительные масла, противовоспалительные средства, мази, способствующие регенерации тканей.
Описаны клинические признаки красного плоского лишая, этиология и патогенез заболевания, диагностика и подходы к лечению с использованием гистаминовых Н1-блокаторов и антисеротониновых препаратов и блокаторов катехоламинов, кортикостероидов, витаминотерап
Clinical signs of red flat herpes were described, as well as aetiology and pathogenesis of the disease, diagnostics and approaches to the treatment using histamine H1-blockers and anti-serotonin medications and catecholamine blockers, corticosteroids, vitamin therapy, system treatment and prevention.
.jpg)
Красный плоский лишай (lichen ruber planus), описанный Уилсоном в 1869 г., является хроническим воспалительным заболеванием, которое характеризуется мономорфными высыпаниями папул на коже и видимых слизистых оболочках, чаще на слизистой оболочке рта и красной кайме губ, сопровождающимися зудом различной тяжести. На сегодняшний день это заболевание остается актуальной проблемой, связанной с постоянной частотой его выявления, отсутствием единой патогенетической концепции, а также наличием тяжело протекающих форм и хроническим течением, часто резистентным к проводимой терапии [1, 4, 6, 13]. В общей структуре дерматологической заболеваемости красный плоский лишай (КПЛ) составляет 0,78–2,5%, среди болезней слизистой оболочки рта — 35%. Данное заболевание встречается у всех рас, во всех возрастных группах и у обоих полов, хотя слизистая оболочка чаще поражается у женщин от 40 до 60 лет [1, 19].
Этиология и патогенез. В современной литературе прослеживаются различные теории развития КПЛ, такие как вирусная, неврогенная, наследственная, интоксикационная и иммуноаллергическая [1, 10, 15, 17].
Наиболее пристального внимания в настоящее время заслуживает иммуноаллергическая теория развития данной патологии, основанная, по данным разных авторов, на снижении в крови больного числа Т-клеток и их функциональной активности. Некоторые авторы показывали снижение Т-хелперов и увеличение коэффициента Т-хелперы/Т-супрессоры [11–14].
На слизистой оболочке рта проявления КПЛ связаны с наличием у больных патологии желудочно-кишечного тракта (гастриты, колиты и др.), печени, поджелудочной железы. Также у ряда больных отмечается несомненная связь развития болезни с сосудистой (гипертония) и эндокринной (сахарный диабет) патологией. Определенное значение в развитии заболевания на слизистой оболочке рта имеет травма последней, в том числе обусловленная дентальной патологией: острые края зубов, плохо припасованные съемные пластинчатые протезы из пластмассы, отсутствие зубов и др. [1, 6, 7].
Клинические проявления КПЛ характеризуются образованием мономорфной сыпи, состоящей из плоских, полигональных, с блестящей поверхностью и с центральным западением папул розовато-фиолетового или малиново-красноватого цвета, диаметром 2–3 мм. На поверхности папул имеется своеобразный блеск с восковидным оттенком, который особенно хорошо заметен при боковом освещении. Папулы, сливаясь, образуют небольшие бляшки, на поверхности которых имеются мелкие чешуйки. При смазывании поверхности папул и в особенности бляшек растительным маслом отмечаются мелкие беловатые точки и переплетающиеся в виде паутины полосы, просвечивающие через роговой слой (симптом Уикхема), это обусловлено неравномерным утолщением зернистого слоя эпидермиса. При разрешении патологических очагов часто остается стойкая гиперпигментация. Дерматоз сопровождается зудом, нередко весьма интенсивным, лишающим больных покоя и сна [1, 7–10, 15, 19].
Локализуется КПЛ на сгибательных поверхностях предплечий, в области лучезапястных суставов, на внутренней поверхности бедер и разгибательной — голеней, а также в паховых и подмышечных областях, слизистой оболочке рта. В патологический процесс обычно не вовлекается кожа лица, волосистой части головы, ладоней и подошв. В области конечностей сыпь может иметь линейное (зониформное) расположение.
Около 25% больных КПЛ имеют только поражения слизистых оболочек (рот, головка полового члена, преддверие влагалища) и не сопровождаются проявлениями на коже. На слизистой оболочке щек образуются серовато-опаловые точечные папулы, группирующиеся в виде колец, сети, кружев, на поверхности языка — плоские, напоминающие очаги лейкоплакии, белесоватые опаловые бляшки с четкими зазубренными краями, на красной кайме губ (чаще нижней) — небольшие фиолетового цвета бляшки, слегка шелушащиеся, имеющие на поверхности серовато-белую сетку [1, 7–10, 15, 19].
Изменение ногтей с выраженной продольной исчерченностью, иногда в виде гребешков, гиперемией ногтевого ложа с очаговым помутнением ногтевых пластинок кистей и стоп отмечается у некоторых больных с КПЛ [1, 15].
Для КПЛ характерна изоморфная реакция на раздражение. Нередко типичные элементы дерматоза располагаются линейно на местах экскориаций (феномен Кебнера). Заболевание протекает длительно, нередко многие месяцы. Отмечены случаи генерализации дерматоза с развитием явлений вторичной эритродермии (lichen ruber planus generalisata) [1, 7–10].
Выявляют несколько атипичных форм красного плоского лишая [2, 3, 17]:
- гипертрофическая, бородавчатая форма (lichen planus hypertro-phicus, seu verrucosus);
- атрофическая и склеротическая формы (lichen planus atrophicus, lichen planus sclerosus);
- пемфигоидная, или пузырчатая, форма (lichen ruber pemphi goides, seu bullosus);
- монилиформный красный лишай (lichen ruber moniliformis);
- остроконечная, перифолликулярная форма (lichen planus acuminatus, sen planopilaris);
- эрозивно-язвенная форма (слизистой оболочки).
Диагноз. При классических проявлениях КПЛ диагностика не представляет трудностей и он устанавливается клинически. В сомнительных случаях может помочь гистологическое исследование, где будет присутствовать типичный мононуклеарный инфильтрат, нарушающий базальную линию кератиноцитов [1, 3].
Клиническую картину КПЛ слизистой оболочки рта дифференцируют с лейкоплакией, красной волчанкой, сифилитическими папулами и другими заболеваниями.
Лейкоплакия в отличие от КПЛ имеет ороговение в виде сплошной бляшки серовато-белого цвета, не имеет рисунчатого характера поражения.
При красной волчанке очаг поражения гиперемирован, инфильтрирован, гиперкератоз имеется только в пределах очага воспаления в виде нежных точек, коротких полосок, иногда по краю очага сливающихся в виде полос и дуг; в центре очага — атрофия, которой не будет при КПЛ.
Папулы при сифилисе обычно более крупные, круглой или овальной формы, поверхность их покрыта серовато-белым налетом, который при травмировании обычно снимается, на поверхности их обнаруживаются бледные трепонемы. Положительные серологические реакции на сифилис [1, 3, 15, 19].
Подходы к лечению
КПЛ зачастую является хроническим, но доброкачественным заболеванием, иногда бессимптомным, не требующим системного лечения. Однако, принимая во внимание частую хронизацию процесса и множество тяжелых и атипичных форм, сложность его патогенеза, успешное лечение возможно лишь при комплексном и индивидуализированном лечении с использованием современных средств и методов [4, 11, 16, 18].
Особенно важно учитывать факторы, которые способствовали появлению болезни. Необходимо устранить факторы риска — бытовые и профессиональные вредности, сопутствующие заболевания, очаги фокальной инфекции. Проводят санацию полости рта, протезирование. Пищевые продукты не должны вызывать раздражение слизистых оболочек рта. Обращается внимание на предшествующее лечение и переносимость лекарственных веществ [11].
В связи с тем, что материальной основой заболевания является иммунное воспаление (реакция гиперчувствительности замедленного типа — ГЗТ), коррекция иммунитета приобретает особое значение и само заболевание хорошо реагирует на иммунодепрессанты. Для прерывания кооперативной связи иммунокомпетентных клеток в качестве базисной терапии назначают глюкокортикостероиды в сочетании с производными 4-аминохинолина (гидроксихлорохин, хлорохин), особенно при распространенных и резистентных формах. Однако препараты, подавляющие иммунные процессы, необходимо применять только при наличии документально подтвержденного висцерального поражения или если эрозивный процесс мешает приему пищи или процессу речи.
При наличии интенсивного зуда, в остром периоде заболевания, показаны гистаминовые Н1-блокаторы и антисеротониновые препараты и блокаторы катехоламинов. Наряду с этим назначают седативные средства и антидепрессанты, способствующие нормализации сна и уменьшению зуда.
Благоприятное влияние на метаболические процессы оказывает витаминотерапия. На пролиферацию и дифференциацию кератиноцитов оказывает влияние витамин А (суточная доза для взрослых — 100 000 МЕ). Ретиноиды — дериваты витамина А (Тигазон, Неотигазон, Этретинат) уменьшают интенсивность воспалительной реакции, влияют на состояние клеточных мембран и нормализуют процессы пролиферации. Ретиноиды эффективны при поражении слизистой оболочки рта и красной каймы губ. В последние годы с успехом применяются аналоги витамина А — каротиноиды, особенно при атипичных формах, в частности эрозивно-язвенной, а также при поражении слизистой рта и половых органов.
Витамин Е (альфа-токоферола ацетат), используемый как антиоксидант и ингибитор системы цитохрома Р450, позволяет при комплексном лечении кортикостероидами снизить суточную дозу и сократить сроки стероидной терапии. Поливитаминный препарат Аевит показан больным при длительном хроническом течении болезни, при веррукозных формах и поражении слизистых оболочек.
При хроническом рецидивирующем течении дерматоза показаны средства, улучшающие кислородное обеспечение тканей.
Наружное лечение аппликациями кортикостероидных мазей, растворами и взбалтываемыми смесями с ментолом, анестезином, лимонной кислотой, антигистаминными средствами назначают при интенсивном зуде. Гипертрофические очаги разрушают путем криодеструкции или электрокоагуляции. Эрозивно-язвенные очаги подлежат местной терапии эпителизирующими средствами, в их числе Солкосерил, облепиховое масло, масло шиповника.
В настоящее время с успехом используется метод комбинированной фототерапии (UVAB, ультрафиолетовое облучение). Данная терапия оказывает влияние на иммунные реакции, повреждая иммунокомпетентные клетки в коже. При этом исчезает поверхностный лимфоцитарный инфильтрат в дерме, нормализуется клеточный состав в эпидермисе.
Из перечисленных средств и методов лишь рациональный их выбор — последовательное этапное (курсовое) применение с учетом индивидуальных особенностей больного, характера течения заболевания — позволяет достичь положительных результатов.
В последнее время все шире используется иммунотропная терапия красного плоского лишая, в том числе с применением экзогенных интерферонов (Реаферон, Интерлок) и интерфероногенов (Неовир, Ридостин).
При подозрении, что болезнь вызвана каким-либо лекарственным препаратом или химическим веществом, его применение следует прекратить. Необходимо тщательное обследование больных для выявления у них внутренних болезней. В первую очередь нужно исследовать желудочно-кишечный тракт, показатели сахара крови, нервно-психическое состояние [1, 11, 15, 19].
В отсутствие симптомов лечение не требуется. Для уменьшения зуда используют противоаллергические средства. Также врач может назначить витамины, успокоительные средства, физиопроцедуры.
Из физиотерапевтических процедур используют электросон, диадинамические токи паравертебрально, индуктотермию поясничной области. Наружно назначают противозудные взбалтываемые взвеси, кортикостероидные мази, 2–5% дегтярно-нафталанные мази. Прогноз для жизни благоприятный.
Как при любом хроническом процессе, КПЛ требует местной и системной терапии [15, 19].
Местно препаратами выбора являются кортикостероиды. Назначают кортикостероиды I и II класса. При веррукозном процессе рекомендуются окклюзионные повязки с кортикостероидами II класса. Используется введение препаратов внутрь очагов, но данный метод следует применять только при очень стойких веррукозных бляшках.
Кортикостероиды эффективны при lichen planopilaris волосистой части головы, однако их следует наносить по периферии бляшки, а не в ее центре. Также препараты бетаметазона в форме пены очень подходят при данной локализации поражения.
Для очагов на слизистой оболочке, особенно если они эрозивные или изъязвлены, назначают пасты или гели с триамцинолоном, который улучшает состояние у 65% таких пациентов через 2 нед. Применение 0,025% флуоцинолона на основе 4% геля гидроксицеллюлозы в комбинации с гелем хлоргексидина и миконазола для противогрибкового эффекта улучшало состояние у 50% пациентов и служило профилактикой кандидоза полости рта.
Можно назначать полоскание полости рта в течение 5 мин с применением одной растворимой таблетки (500 мкг) препарата бетаметазона, изначально предназначенного для системного применения. Однако этот метод полоскания полезен только для очагов, эрозивных de novo, а не для очагов, которые подверглись эрозии вследствие травмы.
Флуоцинонид 0,025% 6 раз в день в течение 2 мес действует активно по сравнению с плацебо и без побочных эффектов. Бетаметазона валерат в форме аэрозоля применяли в течение 2 мес с хорошими результатами у 8 из 11 пациентов. Недавно установили, что 0,05% клобетазола пропионат более эффективен, чем 0,05% флуоцинонид.
Введение кортикостероидов внутрь очага применяли при плоском лишае слизистой оболочки полости рта. Предпочтительным препаратом является триамцинолона ацетонид, его назначают в дозе 5–10 мг/мл еженедельно или 2 раза в неделю в течение 3–4 нед [4, 18, 19].
Местно ретиноиды применяются при поражении полости рта. Фенретинид, например, давал отличные результаты при двукратном ежедневном применении, причем без местных или отдаленных побочных действий. Ретиноевая кислота 0,1%, третиноин 0,025% и 1% гель изотретиноина — все были эффективны, однако менее, чем местное применение триамцинолона или флуцинонида [19].
Системное лечение
Циклоспорин А (ЦиА) специфически нацелен на клеточно-опосредуемые реакции гиперчувствительности, и это препарат выбора при КПЛ. Начальная доза обычно составляет 5 мг/кг/сут. Ее снижают до 2 мг/кг/сут так скоро, как это возможно: схем с продолжительностью лечения более 6 мес следует избегать. Еженедельно следует контролировать артериальное давление, ежемесячно — функцию почек. Лучшим показанием для применения ЦиА является тяжелый эрозивный КПЛ.
Системные кортикостероиды могут применяться вместо ЦиА. Можно назначать преднизон в дозе 1 мг/кг/сут (или более низкую дозу). Дозу снижают в течение 1 мес. При отмене препарата может возникнуть эффект рикошета. Типично наблюдаются обычные побочные эффекты кортикостероидов.
При эрозивном КПЛ с хроническим активным гепатитом рекомендуется азатиоприн (50–100 мг/сут). Обычно нормализация уровней трансаминаз сопровождается улучшением очагов в полости рта. Однако если у пациента обнаружены антитела к вирусу гепатита С, следует избегать всех иммуносупрессивных воздействий, поскольку иммуносупрессивные препараты могут способствовать развитию рака печени.
Другие препараты, обладающие полезным действием для регрессии клинического процесса при КПЛ, включают Талидомид, гидроксихлорохин, ретиноиды и левамизол.
Гидроксихлорохин применяется в дозе 200–400 мг/сут в течение нескольких месяцев у пациентов, которые имеют очаги в полости рта. При анализе соотношения риска и пользы необходимо учитывать побочное действие на сетчатку глаза и тщательно его контролировать.
Для системного лечения КПЛ применяются ацитретин (0,25–0,75 мг/кг/сут) и изотретиноин (0,25–0,50 мг/кг/сут). Однако данные препараты нельзя назначать женщинам детородного возраста из-за их хорошо известной тератогенности [19].
Оценка эффективности лечения. При условии правильно подобранной терапии регресс патологического процесса наступает в течение 1–2 нед, высыпания исчезают через 1–1,5 мес. Клиническое излечение (выздоровление) характеризуется полным исчезновением папул, на месте которых остаются гиперпигментированные или депигментированные пятна. Последние могут оставаться на неопределенное время (от нескольких недель до нескольких месяцев). Эрозивно-язвенная, гипертрофическая и атрофическая формы красного плоского лишая обычно резистентны к терапии, и высыпания сохраняются на протяжении нескольких месяцев или даже лет.
Первичная профилактика заключается в санации очагов хронической инфекции, лечении психоневрологических расстройств; следует также избегать переутомлений, стрессов. Профилактика обострений: назначение водных процедур — ванн, душа (в остром периоде заболевания не рекомендуются), сероводородных и радоновых ванн; соблюдение диеты (исключение из рациона кофе, пряностей, шоколада, меда, алкоголя) [1, 10, 17, 19].
Литература
А. С. Бишарова, кандидат медицинских наук
ГБОУ ДПО РМАПО Минздравсоцразвития России, Москва
Красный плоский лишай (КПЛ) (lichen ruber planus, lichen planus, лишай Вильсона, красный плоский лихен) в общей структуре дерматологической заболеваемости составляет 0,16-1,2% и до 35-70% среди болезней слизистой оболочки полости рта [1–5]. Эрозивно-язвенные формы КПЛ в 4-5% cлучаев рассматривают как преканцерозы [1, 6, 7]. Число больных этим заболеванием неуклонно растет, причем чаще стали болеть дети.
Клиническая картина КПЛ характеризуется зудящей узелковой сыпью, расположенной симметрично преимущественно на сгибательных поверхностях верхних конечностей, передней поверхности голеней, стоп, в области лодыжек, половых органов; высыпания могут локализоваться и на других участках кожного покрова. Весьма часты поражения слизистых оболочек и ногтей. В настоящее время выделяют клинические варианты КПЛ в зависимости:
1) от конфигурации очагов;
2) от морфологической структуры;
3) от локализации поражения [5].
Типичные папулы могут претерпевать изменения с модификацией расположения, распространения и морфологии самого элемента. Кроме того, при оценке особенностей дерматоза и динамики его течения приходится учитывать не только характер морфологических элементов, их локализацию, но и степень распространенности высыпаний. Начальные признаки неоднотипны: у одних процесс начинается с ограниченных очагов поражения кожи, которые существуют в течение всего заболевания, у других высыпания приобретают сразу распространенный характер. У одного и того же больного по мере развития дерматоза распространенность сыпи может изменяться от локализованных до диссеминированных высыпаний и, наоборот, при регрессе диссеминированных элементов могут длительное время сохраняться отдельные очаги. По характеру морфологических элементов выделяют следующие формы: типичную (узелки полигональной формы розово-фиолетового цвета с пупкообразным вдавлением в центре и поперечной исчерченностью - сетка Уикхема); эритематозную (диффузные очаги вплоть до эритродермии); гипертрофическую (бородавчатую); пигментную; атрофическую; буллезную и пемфигоидную.
По современным представлениям, КПЛ является специфическим типом клеточно-опосредуемой реактивности кожи к ряду антигенов экзо- и эндогенного характера (вирусы, лекарства, химические вещества, собственные метаболиты), которые можно рассматривать как параэтиологические. Аутоиммунный характер патологического процесса доказан для пемфигоидной формы дерматоза (обнаружены антитела к некоторым структурным компонентам базальной мембраны) [5].
Болезни, сочетающиеся с КПЛ, предшествуют или возникают на фоне развившегося дерматоза, а нередко представляют собой результат его трансформации. С другой стороны, сопутствующие заболевания могут влиять на инициацию, характер и течение кожного процесса. При КПЛ, как при любом хроническом воспалительном дерматозе, создается благоприятная почва для появления иных поражений кожи и ее придатков, что позволило выделить характерные синдромы, например синдром Литтла-Лассуэра. Кроме того, появляются изменения, иногда заканчивающиеся малигнизацией. Иммунные и метаболические нарушения, характерные для дерматоза, изменяют гомеостаз и могут способствовать развитию заболеваний, связанных не только с поражением эпителия (кератозы, кератоакантомы, карциномы, витилиго), но и диффузных болезней соединительной ткани, а также другой аутоиммунной патологии [14].
Коморбидность может быть причинной (одна причина нескольких болезней); осложненной (результат осложнения основного заболевания); ятрогенной (проявляется при вынужденном медикаментозном воздействии, при условии заранее установленной опасности того или иного лекарства или медицинской процедуры); неуточненной (предполагает наличие единых механизмов развития заболеваний); случайной [19, 20].
При КПЛ возможны практически все виды коморбидности. Причинной коморбидностью может стать малигнизация гипертрофических очагов на коже, буллезных, эрозивных и язвенных - на слизистых оболочках рта и половых органов, кроме того, ее можно считать и осложненной. В результате лечения дерматоза глюкокортикостероидами как результат ятрогенного воздействия лекарств могут возникнуть сахарный диабет, язвенная болезнь желудка, но эти заболевания имеют и много общего в механизме развития. Сочетание КПЛ с аутоиммунными заболеваниями, гепатитом С, язвенной болезнью, билиарным циррозом печени, аденокарциномой печени, описанные многими авторами, можно трактовать как неуточненную коморбидность, которая, скорее всего, обусловлена общей патогенетической близостью.
Возможно сочетание дерматоза с многоочаговой бляшечной склеродермией, склероатрофическим лишаем [1, 44]. Представлен случай буллезной формы КПЛ с последующим образованием язвенных поверхностей на подошвенной поверхности стоп, сочетающийся с синдромом Шегрена [45, 46].
Г.Ф. Романенко и соавт. [47] наблюдали больного дерматомиозитом, у которого имелась полиморфная сыпь: цианотичная эритема и отек на лице, шее, тыльной поверхности кистей и голенях. Кроме того, на кистях и внутренней поверхности предплечий преобладали папулезные высыпания, на туловище - уртикарные элементы. При гистологическом исследовании установлены признаки, характерные для КПЛ. A. Al-Najjar и соавт. [48] ставят вопрос - является ли КПЛ манифестацией дерматомиозита или случайной ассоциацией.
Описаны сочетания острого генерализованного КПЛ и подострой кожной дискоидной красной волчанки, КПЛ слизистой рта и типичных очагов дискоидной красной волчанки в области век [51, 52]. Нередки сочетания системного эритематоза с различными формами КПЛ [39, 53].
T. Miller (1971), R. Tan (1986) описали одновременное появление миастении, язвенного колита и КПЛ. Ассоциацию язвенного колита и КПЛ отмечали многие авторы. Существует даже мнение, что язвенный колит - это пемфигоидная форма КПЛ 60. Множественные типичные папулы КПЛ на языке и головке полового члена возникли у больного 47 лет, длительно лечившегося у терапевтов по поводу неспецифического язвенного колита [62].
В современной литературе [63] при описании поражения кожи при неспецифических воспалительных заболеваниях кишечника (неспецифический язвенный колит и болезнь Крона) КПЛ отводится одно из первых мест.
Особенно отчетливо определяется связь дерматоза с патологией желудочно-кишечного тракта при поражении слизистой оболочки рта и красной каймы губ [1]. В 1991 г. группа итальянских ученых, обследовав 711 больных КПЛ и 1395 лиц контрольной группы, определили корреляционный риск хронического гепатита при этом заболевании равным 4,7; язвенного колита - 0,7; очаговой алопеции - 2,7 [64].
А.Л. Машкиллейсон [1] отмечает, что у 75% больных КПЛ имелись различные заболевания пищеварительной системы (гастриты, язвенная болезнь желудка и двенадцатиперстной кишки, дуоденит, перидуоденит, хронический колит, хронический проктосигмоидит и др.). Из 311 больных, у которых выявлена патология желудочно-кишечного тракта, у 242 была зрозивно-язвенная форма КПЛ слизистых оболочек рта.
Несмотря на результаты многочисленных наблюдений, еще нет прямых доказательств, является ли патология желудочно-кишечного тракта непосредственной причиной возникновения КПЛ или изменения развиваются одновременно. Возможно, поражение слизистой оболочки рта способствует желудочно-кишечным заболеваниям. Однако имеются сведения о том, что обкладочные клетки желудка при язвенной болезни претерпевают те же изменения, что и кератиноциты при КПЛ, т.е. механизм их повреждения идентичен и, скорее всего, имеет аутоиммунный характер [22]. Это можно объяснить так называемым хоминг-эффектом, когда в иммунный ответ вовлекаются все имеющие одинаковое строение клетки (в данном случае кератиноциты кожи и обкладочные клетки желудка).
Метаболические изменения в организме, связанные с изменениями функции печени, дислипидемией, метаболическим синдромом, нарушениями углеводного обмена, могут привести не только к сердечно-сосудистым заболеваниям, но и к неадекватным иммунным реакциям, поэтому сочетание КПЛ с хроническим гепатитом, биллиарным циррозом печени, ксантоматозом, сахарным диабетом, липоидным некробиозом, амилоидозом описываются в литературе довольно часто 70. В 2013 г. группа мексиканских исследователей провела анализ дерматологической заболеваемости в Мехико за 24 года, обнаружив всего 18 случаев пигментной формы КПЛ, причем в 50% случаев дерматоз сочетался с дислипидемией, в 38,8% - с сахарным диабетом, в 22,2% - с аутоиммунными заболеваниями щитовидной железы, в 11,1% - с гипогонадотропным гипогонадизмом и лишь у одного больного был обнаружен гепатит С [75].
G. Mirowski и соавт. [85] в исследовании, посвященном вульвовагинальной локализации КПЛ, практически у всех больных констатируют урогенитальную инфекцию (хламидийную, кандидозную, вирус папилломы человека).
У многих больных КПЛ чаще гипертрофическая (бородавчатая) форма в виде изолированных элементов, бляшек и очагов возникает на фоне варикозного симптомокомплекса. Хроническая венозная недостаточность отмечена у 21,4% из 325 наблюдаемых больных [62].
Кроме того, описываемые многими авторами сочетания КПЛ со склеродермией или красной волчанкой подтверждают существование этой ситуации, разных ее этапов, возможно, как проявления клеточной эпидермальной и дальнейшей соединительнотканной реакции в аспекте ее защитной и агрессивной роли. Сочетания КПЛ с аутоиммунными заболеваниями, злокачественными опухолями, иногда появление акантолиза при буллезных высыпаниях, в результате чего затрудняется дифференциальная диагностика с паранеопластической пузырчаткой, позволили выделить паранеопластический аутоиммунный полиорганный синдром, в котором высыпаниям КПЛ (лихеноидным и буллезным) отводится определенное место [3, 5].
Заключение
КПЛ, рассматриваемый в настоящее время как иммунозависимое, а при пемфигоидной форме - аутоиммунное заболевание, может свидетельствовать о сопутствующей соматической патологии и даже о системности патологического процесса.
В связи с этим больной КПЛ требует определенной тактики ведения, связанной с тщательным обследованием и консультациями многих специалистов.

Что такое красный плоский лишай? Это хроническое рецидивирующее воспалительное заболевание кожи, ногтевой пластинки или слизистой оболочки. Симптомами заболевания, в зависимости от места импетиго, являются, прежде всего, изменения кожи — внезапное появление красных вздутий, зуд и болезненные эрозии.
Как лечится красный плоский лишай? Какие могут быть причины этого недуга?
Красный плоский лишай — что это за болезнь?
Хотя красный плоский лишай (также известный как красный лишайник) является распространенным заболеванием, которое довольно легко диагностировать, причины его возникновения до сих пор полностью не изучены. По статистике, этот тип хронического заболевания кожи, ногтей, кожи головы или слизистых оболочек чаще всего встречается у людей в возрасте от 30 до 60 лет.
Как выглядит лишайник?
В ходе болезни появляются высыпания — чаще всего они принимают форму небольших красных или коричнево-пурпурных комков (на коже) — характерным признаком является блеск пораженных участков.
- На коже головы красный плоский лишай может принимать форму небольших зудящих вздутий.
- Во рту — на поверхности слизистой оболочки — он может проявляться как ретикулярное изменение белого цвета.
- На ногтевой пластине лишайник может образовывать полости и желтоватые борозды, а в крайних случаях — приводить к атрофии ногтевой пластинки.
Красный плоский лишай — воспалительное заболевание. Стоит подчеркнуть, что это не инфекционное заболевание.




Красный плоский лишай — причины
Красный плоский лишай может появиться у людей, у которых диагностирован диабет, витилиго, очаговая алопеция, некоторые заболевания печени (в том числе гепатит и цирроз), язвенный энтерит (болезнь Крона). Аналогичным образом, красный плоский лишай чаще встречается у людей, перенесших трансплантацию (особенно в качестве реакции трансплантат против хозяина — РТПХ) или принимающих определенные лекарства, например, пеницилламин, метилдоп.
Красный плоский лишай — симптомы
Симптомы заболевания хорошо выражены:
- папулы красного или пурпурного цвета;
- поражения кожи обычно блестящие;
- образования, которые, как правило, слипаются и появляются группами;
- беловатые линии на поверхности кожи (так называемая сетка Уикхема);
Симптомы плоского лишая обычно появляются внезапно — поражения кожи в течение плоского лишая обычно ограничиваются, высыпания не увеличиваются после появления первых симптомов.
Виды красного плоского лишая
Существует много разновидностей плоского лишая, в том числе: красный плоский лишай, пигментный, узелковый, пемфигоидоподобный, линейный, фолликулярный, эрозивный.
Тип лишайника также может быть определен по месту его появления: красный плоский лишай во рту, лишайник на ногтях, лишай перианальной области, лишайник на половых органах: у мужчин красный плоский лишай встречается на крайней плоти и на головке, у женщин лишайник может встречаться на половых губах — и напоминают лейкоплакию.
Лечение красного плоского лишая
В случае поражения, характерного для красного плоского лишая, следует обратиться к дерматологу. Дифференциация красного плоского лишая основана на исключении заболеваний с аналогичным течением, например, псориаза, чесотки. В некоторых случаях требуется гистопатологическое исследование, чтобы поставить более точный диагноз.

Лечение красного плоского лишая
Красный плоский лишай — это состояние, которое обычно проходит самостоятельно — по оценкам, у 90% людей лишайник исчезает в течение 2 лет. Основное лечение этого заболевания заключается в облегчении его симптомов.
Дерматолог назначает лекарства:
- глюкокортикоидные мази — цель использования этого типа мазей для лишайников — уменьшить экзантему и зуд;
- глюкокортикостероиды, кортикостероиды, цитостатики — используются в общем лечении лишайников;
- циклоспорин — мощный иммунодепрессант, используемый в устойчивых к лечению лишайниках;
- ретиноиды — производные витамина А, включая третиноин, изотретиноин, используются главным образом в случае лишайника, который поражает слизистые оболочки.
Фармакологическое лечение лишайников может быть дополнено фотохимиотерапией, подразумевающей прием препаратов, повышающих чувствительность кожи к облучению, а затем облучение кожных образований длительным облучением.
Причины появления лишая
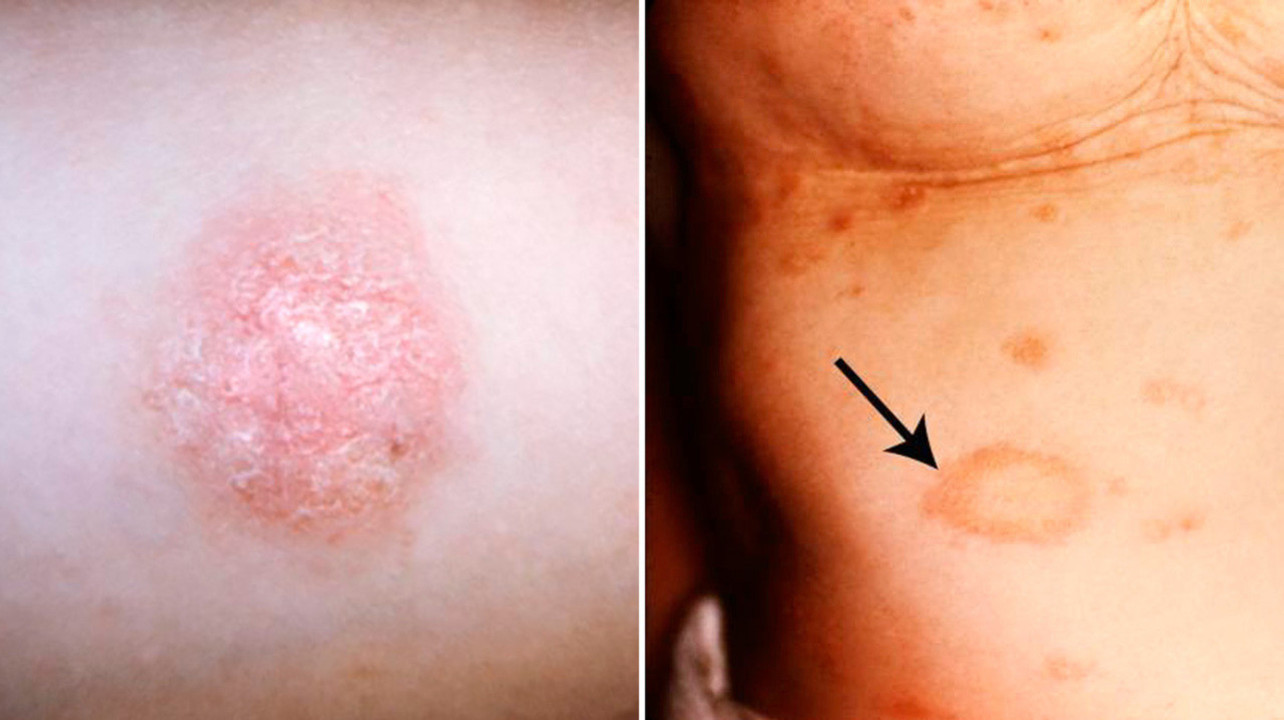
Рисунок 1. Бляшки розового лишая обычно имеют четкие очертания. Источник: PHIL CDC
Поскольку речь идет о различных заболеваниях, причины лишая могут быть разными. Большинство вариантов патологии возникает в связи с воздействием вредных микроорганизмов (вирусы, грибки, бактерии), которые проявляют особую активность на фоне ослабленного иммунитета. В некоторых случаях решающую роль играет контакт с больными животными. Для отдельных видов лишая вопрос о причинах развития до сих пор остается открытым — существуют гипотезы, которые требуют дальнейшего изучения.
В роли предрасполагающих факторов для развития или обострения заболевания выступают:
- стрессовые воздействия,
- переохлаждение,
- перенесенные ранее инфекции,
- несоблюдение правил гигиены.
В группу риска входят как дети, так и взрослые, у которых наблюдается снижение иммунной защиты, гормональные сбои, неврологические нарушения. Наследственный фактор рассматривается только для некоторых видов лишая с неустановленной инфекционной причиной развития.
Все виды лишая, которые возникают в связи с воздействием на организм микроорганизмов, передаются контактным путем, поэтому считаются достаточно заразными. Для других вариантов заболевания убедительных данных об опасности для окружающих нет.
Виды лишая
В зависимости от причины развития и особенностей проявления выделяют несколько вариантов лишая:
| Вид лишая | Степень заразности |
| Стригущий | Самая высокая |
| Розовый | Низкая (существует мнение, что лишай не заразен) |
| Опоясывающий | Высокая, особенно в фазе активных высыпаний |
| Отрубевидны | Низкая (существует мнение, что лишай не заразен) |
Симптомы и проявления
Сыпь при лишае сопровождается изменением цвета кожи (покраснением), умеренным или выраженным зудом и шелушением. Появление чешуек может быть изолированным, а может быть связано с постоянным расчесыванием зудящих зон. Если очаг локализуется на волосистой части головы, в этом месте происходит выпадение волос. Важно, что элементы высыпаний не трансформируются в другие, а сохраняют свой внешний вид вплоть до излечения от лишая.
Хотя кожные симптомы при разных видах лишая похожи между собой, они часто отличаются локализацией и дополнительными проявлениями:
- Розовый лишай. Пятна на коже диаметром до 10 см приобретают розовый оттенок, сыпь сопровождается шелушением. Зуд и болезненные ощущения обычно отсутствуют. Типичная локализация — конечности, область паха. В среднем болезнь проходит за 3–8 недель, при правильном подходе к лечению осложнения маловероятны.
- Опоясывающий лишай. Высыпания чаще всего появляются по ходу межреберных нервов, сопровождаются зудом и болезненностью — невралгией. При правильном лечении симптомы проходят за 2–4 недели, при отсутствии противогерпетической терапии болезнь может осложниться тяжелыми поражениями нервной системы.
- Отрубевидный лишай. Характерна сыпь в виде розоватых и желто-коричневых пятен без зуда. Типичная локализация — кожа груди, спины и плеч. При соблюдении врачебных рекомендаций высыпания проходят за 2–3 недели, не оставляя тяжелых последствий.
- Стригущий лишай. Локализация сыпи — волосистая часть головы, участки гладкой кожи, ногти. Волосы в месте поражения приобретают вид остриженных, а на коже появляется белый налет. Инкубационный период болезни длится до 1,5 месяцев, а длительность лечения может составлять до 6 недель. Как правило, стригущий лишай проходит без осложнений.
- Красный плоский лишай. Отличается сыпью в виде плотных возвышений с характерным вдавлением в центре, цвет высыпаний — красный с фиолетовым оттенком. Острая форма болезни проходит за несколько недель, подострая длится до 6 месяцев и может переходить в хронический процесс. Возможные осложнения патологии связаны с присоединением инфекции, психической реакцией на постоянный зуд и риском развития плоскоклеточного рака кожи в случае отсутствия должного лечения.
- Чешуйчатый лишай. Псориаз — это хроническое заболевание, которое проявляется по-разному в зависимости от степени поражения кожи. Главный элемент сыпи — объемные пятна с белыми чешуйками без зуда, трещины из-за нарушения целостности кожных покровов. Кожа пациентов приобретает отталкивающий вид, а в связи с болезнью в разы увеличивается риск артритов, патологий сердечно-сосудистой и нервной систем, желудочно-кишечного тракта.
Кроме характерных изменений на коже (рис. 2), лишай нередко проявляется слабостью, ухудшением самочувствия и даже повышением температуры.
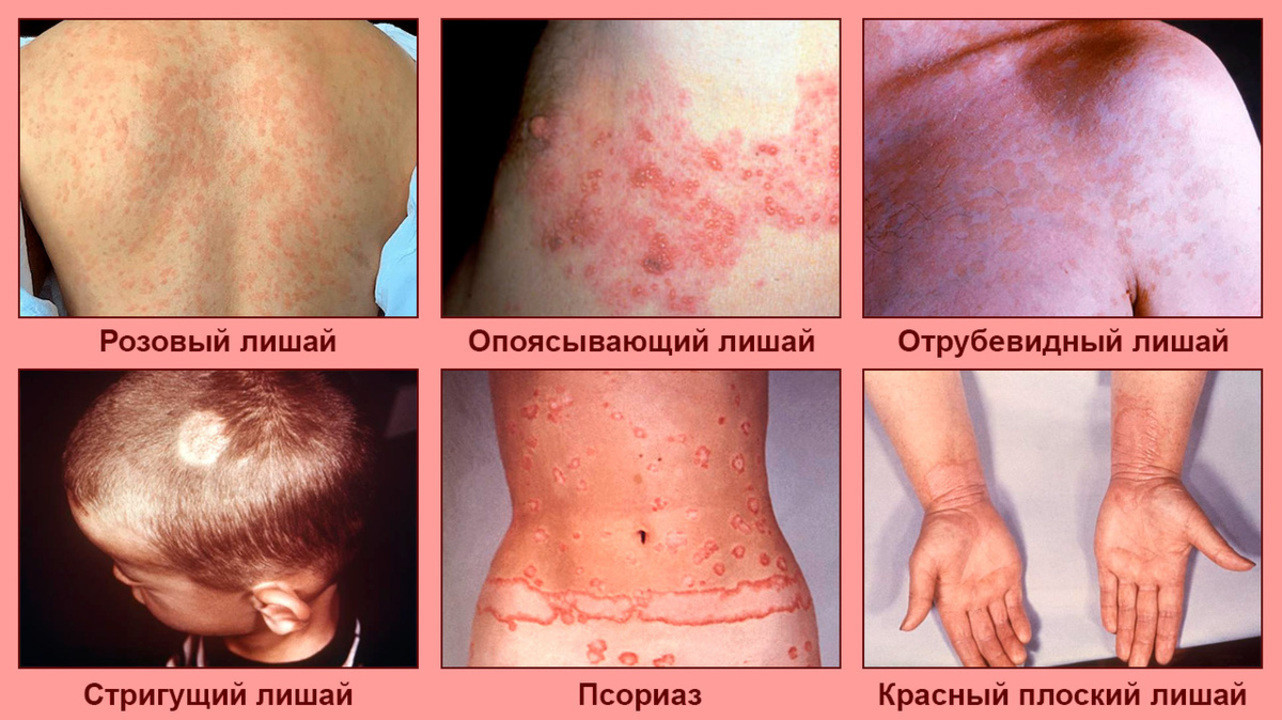
Рисунок 2. Некоторые виды лишая. Источник: ResearchGate, PHIL CDC
Когда стоит пойти к врачу?
Все виды лишая необходимо лечить, поэтому важно обратиться к врачу при первых проявлениях сыпи. Только врач сможет оценить результаты специфических тестов, чтобы установить точный диагноз и назначить правильную терапию.
Диагностика
Иногда для определения типа лишая достаточно внешнего осмотра и сбора анамнеза — истории развития симптомов болезни и возможной связи с факторами риска (переохлаждение, контакт с домашними животными). Но в некоторых случаях диагностический поиск оказывается более сложным.
Чтобы правильно определить вид лишая, дерматолог проводит:
Также для оценки общего состояния здоровья врачи нередко назначают анализы крови и мочи, исследование иммунологического статуса.
Лечение лишая у взрослых и детей
Кремы с глюкокортикостероидами эффективны против лишая, вызванного заражением герпесвирусом. Фото: AGLPhotoproduction/Depositphotos
Лечение основных вариантов заболевания:
- Терапия патологий, которые вызваны вирусом герпеса (розовый и опоясывающий лишаи), сводится к назначению противогерпетических препаратов (ацикловир), противовоспалительных и противоаллергических средств (антигистаминных таблеток), а также к применению местных стероидных противовоспалительных мазей.
- Грибковые виды патологии (отрубевидный лишай) лечатся с помощью противогрибковых, антимикотических мазей.
- Для быстрого лечения стригущего лишая необходимо избавиться от волос, а затем использовать противогрибковые мази. Между аппликацией лечебных составов необходимо смазывать пятна йодом.
Для видов болезни с неизвестными причинами конкретные схемы лечения не разработаны — подбор терапии происходит индивидуально. Известны данные о неизлечимости чешуйчатого лишая — возможно только бессимптомное течение болезни.
Самолечение: последствия и опасности
Расчесывание сыпи может привести к формированию рубцов на коже. Фото: LaCameraChiara / Depositphotos
Лечение лишая без помощи врачей чаще всего оказывается неэффективным — самостоятельно установить точную причину болезни практически невозможно. Самолечение может быть также опасным — например, ошибочный прием антибиотиков при герпетическом лишае не только влияет на проявление вирусного заболевания, но и становится причиной токсического действия на организм и развития антибиотикорезистентности в будущем. Частое осложнение опоясывающего лишая — постгерпетическая невралгия. При несвоевременном обращении к врачу любой из вариантов болезни может прогрессировать, тяжелее поддаваться лечению, переходить в форму хронической патологии и становиться причиной формирования необратимых изменений на коже — рубцов.
Заключение
Читайте также:

