Лечение аспергиллеза у вич инфицированных
Обновлено: 24.04.2024
Лечение аспергиллеза - препараты, дозировки
Успех в терапии инвазивного аспергиллеза определяется прежде всего быстротой его диагностики и незамедлительностью, даже агрессивностью лечения. Не следует стремиться доказать этиологию (биопсия легкого) во всех случаях инвазивного аспергиллеза. Рекомендуется назначать антимикотики в адекватных дозах при подозрении на аспергиллез.
До недавнего времени препаратом выбора являлся амфотерицин В. В настоящее время синтезированы и применяются в клинической практике новые противогрибковые препараты (вориконазол, каспофунгин), эффективность которых доказана в ряде исследований.
Амфотерицин В назначают внутривенно в дозе 1,0—1,5 мг/кг в сутки, но и при таком дозировании выживаемость не превышает 50 %. Неуспехи в терапии инвазивного аспергиллеза, если исключить факторы со стороны макроорганизма, обусловлены, как правило, недостаточной концентрацией амфотерицина В в ткани легких.
В процессе терапии суммарная доза амфотерицина В не должна превышать 4—5 г, в противном случае возникают повреждения в канальцевом аппарате почек. Однако токсическое действие на почки амфотерицина В, используемого в дозе 1,5 мг/кг, появляется намного раньше допустимой суммарной дозы препарата. При повышении уровня креатинина дозы амфотерицина В снижают или урежают его введение (через 1—2 дня).
Длительная инфузия амфотерицина В (в течение 24 ч) приводит к меньшей частоте возникновения таких токсических эффектов, как повышение уровня креатинина, ознобы, лихорадка (отличия достоверные), чем короткая (в течение 4 ч).
Снизить токсическое действие амфотерицина В можно заменой его липосомальной формой (амбизом, амфолип), которую назначают в дозе по 3— 5 мг/кг в сутки. Ввиду высокой стоимости применение липосомального амфотерицина В ограничивается следующими показаниями: почечная недостаточность (уровень креатинина в сыворотке крови взрослых 221 мкмоль/л или более, детей — 133 мкмоль/л и более либо клиренс креатинина менее 25 мл/мин), неэффективность терапии амфотерицином В после применения его в суммарной дозе 7 мг/кг и более, существенное повышение уровня креатинина на фоне лечения амфотерицином В, тяжелые токсические реакции при инфузии амфотерицина В.
При аспергиллезной инвазии может применяться итраконазол. Препарат представлен в форме только для перорального назначения, стабильная концентрация в крови достигается примерно через 2 нед его применения, поэтому его нельзя назначать больным в качестве стартового лекарственного средства. В то же время при стабилизации инфекционного процесса, когда проявления инвазивного аспергиллеза незначительны, при вторичной профилактике в период цитостатической терапии назначение итра-коназола вполне оправдано.
Высокую активность в отношении аспергилл проявляют препараты вориконазол, каспофунгин.
В многоцентровом рандомизированном сравнительном исследовании у 52,8 % (76 из 144) больных с инвазивным аспергиллезом получены положительные результаты при терапии вориконазолом и у 31,6 % (42 из 133) больных при лечении амфотерицином В. Выживаемость в течение 12 нед лечения вориконазолом составила 70,8 %, амфотерицином В — 57,9 % (р = 0,02). Токсические проявления возникали достоверно реже при лечении вориконазолом.
Таким образом, стартовая терапия инвазивного аспергиллеза вориконазолом была эффективнее и безопаснее, чем лечение амфотерицином В. В настоящее время вориконазол рассматривается как препарат первого этапа в терапии инвазивного аспергиллеза.
Эффективность каспофунгина при резистентном течении инвазивного аспергиллеза (n = 90), когда лечение стандартно применяемыми антимикотиками (амфотерицин В, липидные формы амфотерицина В, итраконазол) не было успешным, составила 56 %. Препарат хорошо переносился, и только у 2 (2,2 %) из 90 пациентов введение прекратили в связи с развитием нежелательных реакций.
Наряду с медикаментозным проводится хирургическое лечение инвазивного аспергиллеза. Оперативное вмешательство показано во всех случаях вовлечения в процесс придаточных пазух носа. Показаниями к хирургическому лечению являются наличие солитарного очага и легочное кровотечение. Более часто операции при инвазивном аспергиллезе стали проводить в последнее время. В исследовании Т. Yeghen и соавт. двухлетняя выживаемость в группе оперированных больных (n = 37) составила 36 %, среди неоперированных (n = 12) — 20 %. Хирургическое лечение включало частичную лобэктомию у 4 больных, удаление более одной доли или более одного сегмента легких у 11, лобэктомию у 18, пневмонэктомию у 2 больных.
Операции были проведены всем больным инвазивным аспергиллезом, которым впоследствии предполагалась трансплантация костного мозга (7 пациентам аллогенная, одному аутологичная). Двухлетняя выживаемость в этой группе больных составила 71 %, никто из больных не умер от аспергиллеза. Всем больным до и после оперативного вмешательства проводили лечение обычным или липосомальным амфотерицином В.
При аспергиллезе можно назначать факторы роста Г-КСФ или ГМ-КСФ в расчете на укорочение периода нейтропении и повышение активности нейтрофилов и макрофагов при системных микозах. В проведенных исследованиях это никоим образом не сказалось на выживаемости при системных микозах.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Аспергиллёз лёгких – это заболевание грибковой этиологии, которое поражает все отделы дыхательной системы, протекает в острой или хронической форме, характеризуется разнообразием клинических симптомов, наличием признаков аллергии. Клиническая картина болезни включает кашель, кровохарканье, лихорадку и одышку. Диагноз устанавливается на основании рентгенографии и КТ органов грудной клетки, бронхоскопии, серологической диагностики, лабораторного исследования патологического материала. Назначается консервативное лечение фунгицидами, при необходимости в сочетании с антибиотиками и глюкокортикостероидами. Аспергилломы удаляются хирургическим путём.
МКБ-10

Общие сведения
Аспергиллёз лёгких по распространенности занимает первое место среди лёгочных микозов. 75% всех случаев грибковых поражений респираторного тракта вызваны аспергиллами. Плесневые грибы, провоцирующие развитие болезни, распространены повсеместно. Самое высокое содержание спор аспергилл в окружающей среде отмечается в арабских странах. Их концентрация выше в закрытых помещениях.
Болеют лица, вынужденные контактировать с обсеменённым спорами грибов материалом в силу своей профессиональной деятельности, а также пациенты с иммуносупрессией любого генеза. 20% реципиентов органов и тканей заболевают аспергиллёзом в послеоперационном периоде. У половины из них болезнь приводит к летальному исходу.

Причины
Возбудителями болезни являются плесневые грибы рода Aspergillus. Их споры содержатся в воздухе, почве и воде, мицелий активно растет в условиях повышенной влажности. Споры аспергилл устойчивы к высушиванию и длительно сохраняются в частицах пыли. Распространению способствуют мухи, тараканы и другие насекомые. Люди регулярно сталкиваются с патогенами, многие ежедневно вдыхают споры грибов, однако аспергиллёз лёгких развивается у сравнительно небольшой части населения. Факторами риска возникновения патологии являются:
- Иммунодефицитное состояние. Заболеванию подвержены пациенты с нарушением функций иммунитета. Грибковое поражение часто выявляется у лиц с первичным иммунодефицитом, больных СПИДом, онкологическими болезнями, сахарным диабетом. Трансплантация лёгких осложняется микозом у каждого пятого пациента, несколько реже аспергиллёз развивается у реципиентов костного мозга, поджелудочной железы и почек. Возникновению патологического состояния способствует длительный приём антибактериальных препаратов, кортикостероидов и цитостатиков.
- Хроническая патология лёгких. Излюбленными местами локализации аспергиллом являются полостные образования лёгочной ткани, бронхоэктазы. Заболевание часто диагностируют у больных хроническими формами туберкулёза, онкопатологией дыхательной системы, пациентов с муковисцидозом, ХОБЛ.
- Массивная инвазия аспергилл. Заболевают лица с нормально функционирующей иммунной системой, но работающие в условиях массивного обсеменения внешней среды спорами плесневых грибов. В группу риска входят работники мельниц, птицефабрик, пивоварен, фермеры и представители некоторых других профессий. Споры аспергилл в большом количестве могут содержаться в прядильном сырье, системах вентиляции и кондиционирования воздуха, сантехническом оборудовании.
Патогенез
Экзогенный лёгочный аспергиллёз обычно развивается при вдыхании спор грибов. При выраженной имуносупрессии возможна активация сапрофитных аспергилл, обитающих на коже и слизистых оболочках. Происходит аутоинфицирование. Аспергиллы попадают в дыхательную систему. При полноценном клеточном иммунном ответе наблюдается уничтожение и фагоцитоз гифов грибов.
При массивном попадании грибных спор в организм и/или нарушении функций клеточного иммунитета преобладает гуморальный ответ. Образуются гранулёмы, содержащие гифы патогенных грибов – аспергилломы. Они выявляются в бронхоэктазах, туберкулёзных кавернах и других полостях лёгких, на слизистых оболочках трахеи и бронхов. Такая форма болезни является неинвазивной.
Инвазивный аспергиллёз возникает на фоне выраженного иммунодефицита, при значительном снижении уровня гранулоцитов крови. Грибковая инфекция распространяется гематогенным путём, поражает лёгочную паренхиму, плевру, лимфатические узлы. Образуются множественные гранулёмы в различных органах и тканях. Течение болезни приобретает септический характер. Кроме того, некоторые виды аспергилл продуцируют большое количество микотоксинов, другие – являются мощными аллергенами. Развиваются микотоксикозы и аллергические реакции.
Классификация
Существует несколько классификаций лёгочной формы заболевания. По механизму инфицирования различают экзогенный и эндогенный аспергиллёз бронхолёгочной системы. Процесс может протекать остро и хронически. Некоторые специалисты в сфере пульмонологии отдельно выделяют поражение лёгких и дыхательных путей. Рабочая классификация отражает степень инвазии патогенов, их токсические свойства, локализацию процесса, наличие сенсибилизации организма и особенности течения болезни. Она включает:
- Неинвазивный лёгочный аспергиллёз. Возникают единичные и множественные аспергилломы лёгких с относительно доброкачественным течением.
- Инвазивный аспергиллёз респираторного тракта.Инвазивными легочными формами являются изолированный некротический аспергиллёз бронхов, пневмония, плеврит и хроническая лёгочная диссеминация грибковой этиологии.
- Аллергический аспергиллёз бронхов и лёгких. Гиперчувствительность к грибковым аллергенам приводит к развитию аллергического бронхолегочного аспергиллеза - микогенной бронхиальной астмы и экзогенных аллергических альвеолитов.
Симптомы аспергиллёза лёгких
Неинвазивный аспергиллез
Клиническая картина при микотическом поражении респираторных органов зависит от формы патологического процесса. Для неинвазивных аспергиллом характерно бессимптомное течение. Определить длительность инкубационного периода не представляется возможным. Заболевание обнаруживается случайно при прохождении профилактического рентгенологического обследования лёгких. Появление крови в мокроте свидетельствует о прорастании сосудов мицелием грибов и начале инвазивного процесса.
Инвазивный аспергиллез
При вдыхании большого количества патогенов развивается аспергиллёзный трахеобронхит или интерстициальная пневмония. Клиническим проявлениям предшествует короткий – от 1-3 часов до 3 дней – инкубационный период. Появляется стойкое непрекращающееся ощущение горечи во рту, першение в горле. Отмечается повышение температуры до высоких цифр, сопровождающееся ломотой в костях, ознобом. Для аспергиллёзной пневмонии характерна лихорадка неправильного типа. Температура повышается в утренние часы, снижается до нормальных или субфебрильных значений к вечеру.
Заболевание протекает бурно. Кашель в начале болезни мучительный, носит приступообразный характер, позднее становится продуктивным. Отделяется серо-зелёное или кровянистое содержимое бронхов. Больного мучает одышка даже при небольшой нагрузке. Беспокоят интенсивные боли в грудной клетке, усиливающиеся при дыхании и перемене положения тела.
Выражены симптомы общей интоксикации: слабость, потливость, отсутствие аппетита, повышенная утомляемость, похудание. Определяется учащённое сердцебиение и перебои сердечного ритма. Острому инвазивному лёгочному аспергиллёзу часто сопутствует поражение придаточных пазух носа и макулопапулёзные кожные высыпания.
Хронический аспергиллез
При эндогенном инфицировании лёгочный аспергиллёз принимает первично-хроническое течение. Его клинические проявления отличаются от картины интерстициальной пневмонии вялой симптоматикой с длительным субфебрилитетом, незначительным болевым синдромом. Микоз развивается на фоне персистирующего туберкулёза, саркоидоза, ХОБЛ, другой лёгочной патологии и несколько меняет картину основного заболевания. Пациенты обычно отмечают усиление одышки и кашля, обнаруживают серо-зелёные комочки в мокроте.
Аллергический аспергиллез
Аллергический аспергилёз чаще всего протекает в форме тяжёлой гормональнозависимой бронхиальной астмы. Проявляется частыми дневными и ночными приступами удушья, свистящими хрипами и тяжестью в груди, приступами сухого кашля. Больные аллергическим альвеолитом предъявляют жалобы на нарастающую одышку и отхождение небольшого количества слизистой мокроты. Острая форма альвеолита сопровождается признаками общего недомогания, артралгиями.
Осложнения
Своевременная диагностика и правильно выбранная тактика лечения позволяют добиться выздоровления у 25-50% больных респираторным аспергиллёзом. Осложнения возникают при любой форме заболевания. Их частота и тяжесть напрямую зависят от состояния иммунной системы и наличия фоновых патологий. Аспергиллёз утяжеляет течение основного патологического процесса.
У больных с аспергилломами нередко развивается кровохарканье. 25% таких пациентов погибают от лёгочного кровотечения. Острый инвазивный бронхолёгочный аспергилёз при выраженном снижении иммунитета приводит к возникновению микогенного сепсиса с высокой (50%) летальностью. Хроническое течение осложняется сердечно-легочной недостаточностью и последующей инвалидизацией больного.
Диагностика
Пациенты с лёгочными проявлениями аспергилёза обследуются у пульмонолога. При сборе анамнеза уточняется профессия, наличие хронической бронхолёгочной патологии, первичного или вторичного иммунодефицита. При осмотре и физикальном исследовании выявляются разнообразные неспецифичные симптомы. При аспергиллёзной пневмонии выслушиваются распространённые сухие и влажные мелкопузырчатые хрипы. В остальных случаях аускультативные данные обычно бывают скудными или отражают течение фонового процесса. Основными методами диагностики являются:
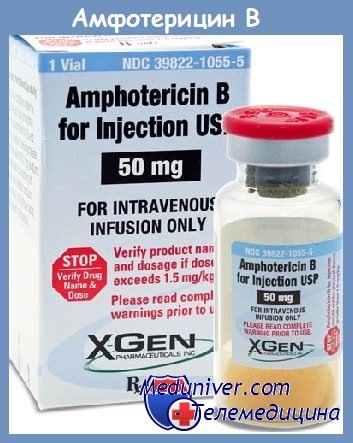
- Лучевая диагностика.Рентгенологическая картина в легких отличается разнообразием. Определяются нестойкие эозинофильные инфильтраты, плотные округлые или шаровидные тени с полостями распада, расположенные преимущественно в верхних долях лёгких, мелкоочаговая диссеминация. Характерным признаком аспергилломы является наличие серповидного просветления в полости округлого или овального образования, которое смещается при изменении положения тела (симптом погремушки). При заполнении полости аспергилломы контрастом грибные массы всплывают (симптом поплавка).
- Лабораторные исследования. В общеклиническом анализе крови отмечается лейкоцитоз, эозинофилия, повышение СОЭ. При микроскопии мокроты, промывных вод бронхов обнаруживаются грибные гифы. Культуральный метод позволяет вырастить колонии аспергилл на питательных средах. С помощью серологических реакций (ИФА, РСК) выявляются антитела к плесневым грибкам. Для пациентов с аллергической формой болезни характерен подъём уровня общего IgЕ. При хроническом аспергилёзе повышается IgG.
- Бронхоскопия. При эндоскопии бронхов определяется деформация трахеобронхиального дерева, признаки катарального воспаления слизистой оболочки бронхов. При попадании бронхоскопа в аспергиллому обнаруживается пушистый налёт серо-жёлтого или зеленоватого цвета, с трудом отделяющийся от стенок полости. Выполняется микроскопия и культуральное исследование полученного патологического материала.
Лёгочный аспергилёз необходимо дифференцировать с заболеваниями опухолевой природы, туберкулёзом, саркоидозом, деструктивной пневмонией другой этиологии. В последнее время микоз часто утяжеляет течение вышеуказанной патологии, поэтому в диагностическом поиске нередко принимают участие фтизиатры и онкологи. Из-за частого поражения патогенами ЛОР-органов все пациенты с подозрением на аспергиллёз направляются на консультацию к оториноларингологу.

КТ ОГК. Полостное объемное образование в нижней доле правого легкого, частично заполненное грибковыми массами.
Лечение аспергиллёза лёгких
Длительность терапии и объём лечебных мероприятий зависят от формы заболевания и состояния иммунитета больного. Аспергиллёз бронхов, нетяжёлая микотическая пневмония у иммунокомпетентных лиц излечиваются за 7-10 дней в амбулаторных условиях. Показаниями к госпитализации являются кровохарканье, длительный эпизод фебрильной лихорадки, затяжной приступный период бронхиальной астмы. Основной группой препаратов, применяющихся для лечения данной патологии, являются с активные в отношении аспергилл антифунгальные средства.
Параллельно осуществляется медикаментозная терапия фонового процесса. Используются антибактериальные препараты и кортикостероидные гормоны. Питание больных аспергиллёзом должно быть полноценным, сбалансированным, высококалорийным. Аспергилломы, сопровождающиеся кровохарканьем, подлежат хирургическому удалению. Выполняется резекция лёгкого или лобэктомия. При выраженной дыхательной недостаточности для профилактики кровотечения в качестве временной меры применяется перевязка соответствующей бронхиальной артерии.
Прогноз и профилактика
При лёгких формах аспергиллёза прогноз благоприятный, наступает полное выздоровление. Хронизация процесса приводит к формированию лёгочного сердца и инвалидности. Выраженный иммунодефицит может способствовать генерализации микоза и закончиться смертью больного. В качестве профилактики лица из групп профессионального риска должны использовать индивидуальные средства защиты и проходить регулярные профилактические осмотры. Пациенты с выраженными нарушениями функций иммунной системы подлежат рациональному трудоустройству и регулярному серологическому обследованию на аспергиллёз. Им запрещается употреблять в пищу продукты с плесенью, долго находиться в сырых и пыльных помещениях.
1. Аспергиллез легких: клинические формы, диагностика, лечение/ Гаврисюк В.К., Кривец В.А.//Украинский пульмонологический журнал – 2015 - №4.
2. Обзор рекомендаций американского общества по инфекционным болезням по лечению аспергиллеза/ Масчан А.А., Клясова Г.А., Веселов А.В.// Клиническая Микробиология и Антимикробная Химиотерапия. – 2008 – Т10, № 2.
3. Клинико-иммунологические особенности неинвазивного аспергиллеза легких: Автореферат диссертации/ Павленко Т.Г. – 2008.
Инвазивный аспергиллёз лёгких – это поражение органов дыхания плесневыми грибами рода Aspergillus, для которого характерно распространение инфекции через эпителиальный барьер и ангиоинвазия. Заболевание протекает по типу тяжёлой рефрактерной к антибиотикам пневмонии с повышением температуры до высоких цифр, кашлем, кровохарканьем и болями в грудной клетке. Диагноз выставляется на основании гистологического исследования биопсийного материала, данных бронхоскопии, КТ лёгких, обнаружения аспергилл лабораторными методами в мокроте и (или) лаважной жидкости. Лечение включает антифунгальные препараты, иммуномодуляторы, хирургическую резекцию поражённых тканей.
МКБ-10
Общие сведения
Инвазивный аспергиллёз лёгких обычно возникает у лиц с выраженными иммунными нарушениями и протекает в острой или хронической форме. В течение последних 20 лет наблюдается стойкая тенденция к росту заболеваемости данной формой микоза. Количество диагностированных случаев за этот период времени увеличилось приблизительно на 15%. По частоте развития инвазивный аспергиллёз занимает первое место среди всех агрессивных микотических поражений лёгких. Заболевает до 40% пациентов с первичными иммунодефицитами, до 30% реципиентов различных органов и тканей, до 25% больных гемобластозами, около 4% ВИЧ-инфицированных. Летальность среди иммуноскомпроментированных пациентов с данной патологией составляет 50% и выше.

Причины
Инвазивный лёгочный аспергиллёз наблюдается при попадании в дыхательную систему спор плесневых грибов рода Aspergillus. Существует 15 видов аспергилл, способных вызывать заболевание при появлении определенных предпосылок. Условно патогенные грибы являются повсеместно распространёнными сапрофитами, обитают в почве, воде. Споры аспергилл вместе с частицами пыли в большом количестве поднимаются в воздух. Человек заражается аэрогенным путём. У большинства инфицированных патология не развивается благодаря барьерным функциям организма. К факторам риска возникновения инвазивной формы болезни относятся:
Патогенез
При вдыхании спор аспергилл здоровым человеком большинство из них удаляется из респираторного тракта благодаря работе мукоцилиарной системы. Остальные уничтожаются и поглощаются клетками иммунной защиты. Повреждения слизистой оболочки бронхов приводят к колонизации воздухоносных путей микромицетами. Из-за абсолютного снижения количества альвеолярных макрофагов и нейтрофилов не осуществляется киллинг и фагоцитоз микромицетов. Споры грибов бесконтрольно прорастают. Гифы аспергилл могут повреждать сосудистый эндотелий, вызывая артериальные и венозные тромбозы, лёгочные кровотечения. Дальнейшее распространение инфекции происходит гематогенным путём и приводит к диссеминации процесса.
Классификация
Инвазивный аспергиллёз лёгких включает в себя все формы микотического поражения респираторного тракта с прорастанием его эпителия гифами грибов. Деление на лёгочную инвазию и аспергиллёз дыхательных путей является условным из-за быстрого распространения патологии. Изолированный процесс в области трахеи и бронхов возможен только при хроническом течении болезни и локальном поражении участка трахеобронхиального дерева. Лечебно-диагностическое значение имеет разделение микоза на острую и хроническую формы. Различают следующие варианты инвазивного лёгочного аспергиллёза:
- Острый инвазивный. Характеризуется неспецифическими симптомами лёгочного воспаления, по течению напоминает тяжёлую пневмонию или инфаркт лёгкого.
- Хронический некротический. Является медленно прогрессирующим процессом. Приводит к образованию полостей распада в лёгочной паренхиме.
Симптомы
Патогномоничные признаки острого варианта течения болезни отсутствуют. Первыми симптомами лёгочного аспергиллёза являются повышение температуры тела и сухой непродуктивный кашель. Лихорадка сопровождается повторными ознобами, проливными ночными потами. Температура поднимается до фебрильных и гипертермических значений. Её кривая нередко носит неправильный характер с утренними подъёмами и вечерним снижением до субфебрильных или нормальных цифр. У пациентов, получающих кортикостероиды, температурная реакция выражена слабее. Лихорадочное состояние сохраняется в течение 7 и более дней, несмотря на проводимую антибактериальную терапию.
Кашель постепенно становится продуктивным. Отделяется серо-зелёная мокрота. При прорастании лёгочных сосудов гифами грибов в ней появляется примесь крови. Обычно наблюдается умеренное кровохарканье, редко – массивное лёгочное кровотечение. Диффузное поражение респираторной системы и аспергиллёзный трахеобронхит сопровождаются одышкой смешанного характера. Иногда пациентов беспокоят довольно интенсивные, усиливающиеся при глубоком дыхании плевральные боли.
Другая форма инвазивного процесса – хронический некротический аспергиллёз лёгких – протекает вяло, иногда бессимптомно. В течение нескольких месяцев выявляется субфебрилитет или умеренная лихорадка. Отмечается общая слабость, повышенная утомляемость, снижение аппетита, заметное похудание. Больные жалуются на постоянный продуктивный кашель. В мокроте присутствуют серо-зелёные комочки, содержащие аспергиллы. Часто наблюдается кровохарканье.
Осложнения
Инвазивный аспергиллёз респираторного тракта, распространяясь гематогенным путём, вызывает поражение центральной нервной системы, органов брюшной полости, сердца, щитовидной железы и селезёнки. Диссеминированный процесс может протекать по типу микотической септицемии. Ангиоинвазия нередко приводит к развитию массивных лёгочных кровотечений и сосудистых тромбозов, являющихся причиной инфарктов лёгкого и миокарда. Летальность при осложнениях лёгочного аспергиллёза составляет 50-90%.
Диагностика
Своевременное выявление инвазии аспергилл позволяет повысить выживаемость пациентов. Диагностика заболевания затруднительна из-за отсутствия патогномоничных симптомов и сходства клинической картины с другими тяжёлыми болезнями лёгких. Больные с подозрением на инвазивный аспергиллёз органов дыхания обследуются у пульмонолога и инфекциониста. При сборе анамнеза обязательно учитывается наличие факторов риска и ответ организма на лечение антибиотиками. Физикальное исследование малоинформативно. Определяются такие неспецифические признаки поражения бронхолёгочной системы, как сухие и влажные хрипы, шум трения плевры. Окончательный диагноз устанавливается с помощью:
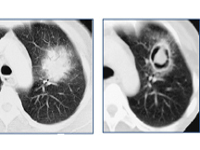
- Рентгенографии. На рентгенограммах инвазивный аспергиллёз выявляется с запозданием, поэтому рекомендуется проведение компьютерной томографии с высоким разрешением. В течение первой недели болезни на КТ легких определяются множественные узлы с характерным венчиком (симптом гало). Позднее в результате некроза в инфильтрате появляется зона просветления в виде полумесяца (симптом мениска).
- Бронхоскопии. При проведении бронхоскопии у пациентов с аспергиллёзным трахеобронхитом отмечаются изменения слизистой оболочки в виде изъязвлений или плёночных налётов. Иногда выявляются множественные эндобронхиальные узелки. Диагностическое значение имеют гистологическое и цитологическое исследование узлов.
- Биопсии. Гистологическое исследование биопсийного материала легких считается золотым стандартом диагностики данной формы микоза. Наличие перегородок и ветвящегося под острым углом мицелия, а также выделение культуры аспергилл из лёгочной ткани являются достоверными критериями болезни.
- Лабораторных методов. Плесневые грибы определяются при микроскопии мокроты и промывных вод бронхов. Посев биологических жидкостей на питательные среды даёт рост культуры в течение 3-5 дней. Антиген аспергилл – галактоманнан обнаруживается в сыворотке крови методом иммуноферментного анализа за несколько дней до появления клинико-рентгенологических признаков болезни. В ряде европейских стран галактоманнановый тест применяется у больных гемобластозами с целью обнаружения инвазивного роста грибов на доклиническом этапе. Недостатком исследования являются нередкие ложноположительные реакции из-за низкой видовой специфичности и всасывания антигена в кровь из продуктов питания.
Лечение инвазивного аспергиллёза лёгких
При подозрении на инвазивный микоз лёгких лечение должно быть начато незамедлительно. В качестве этиотропных лекарственных средств используются антимикотики широкого спектра действия. К этой группе препаратов относятся триазолы, полиены и эхинокандины. Возможно применение комбинации из двух антифунгальных препаратов, относящихся к разным классам. Для коррекции функций иммунной системы назначаются иммуномодуляторы. При выраженной нейтропении осуществляется трансфузия гранулоцитов. Аспергиллёз лёгких с инвазивным ростом не всегда подлежит хирургическому лечению. Резекция паренхимы выполняется при риске прорастания мицелием грибов крупных сосудов и перикарда, для уменьшения объёма грибных масс перед назначением препаратов, ведущих к иммуносупрессии.
Прогноз и профилактика
Прогноз при инвазивном аспергиллёзе дыхательной системы всегда серьёзный. Летальный исход наступает у 50% больных с нейтропенией. Смертность от микоза среди реципиентов костного мозга достигает 90%. Рано (до 10 дней от начала болезни) начатое лечение обеспечивает выздоровление приблизительно у 60% пациентов. В отношении первичной профилактики проводятся экспериментальные клинические исследования, но превентивные меры пока разработаны недостаточно. Для предотвращения рецидива заболевания у людей с факторами риска успешно применяются антимикотики полиенового или триазолового ряда, иммуномодуляторы. В целях предупреждения госпитального инфицирования аспергиллёзом палаты пациентов из групп риска оснащаются приточно-вытяжной вентиляцией и системой фильтрации воздуха, надёжно изолируются на время проведения ремонтных работ. Количество аспергилл в воздухе таких помещений не должно превышать установленных норм.
1. Лечение аспергиллеза: обзор рекомендаций американского общества по инфекционным болезням / Масчан А.А., Клясова Г.А., Веселов А.В.// Клиническая микробиология и антимикробная химиотерапия. – 2008. – Т.10, №2.
2. Современная лучевая диагностика инвазивного аспергиллеза легких у больных гемобластозами и депрессиями кроветворения: Автореферат диссертации/ Яцык Г.А. – 2010.
Инвазивный аспергиллез легких - лечение в Москве
Комментарии к статье
Добрый день. Мне нужна помощь. Я и дочь заболели системным аспергиллёзом, это установили врач частной клиники, врач занимающаяся частной практикой (у неё обширная клиентура со всех концов страны, в том числе из Москвы, Санкт-Петербурга, с ближнего зарубежья), женщина, переболевшая этой болезнью). Но официальная медицина не признаёт эту болезнь. Анализы крови ничего не показывают. Они хотели все симптомы (которых более 15) одной болезни свести к разным заболеваниям, но ни инструментальные обследования, ни всевозможные анализы, ни опыт врачей, ни их огромное желания не позволили им сделать это. Сей час они просто игнорируют нас. 7 месяцев, например, мы не могли попасть к неврологу, пока на привезли на скорой. Врачи открыто враждебно относятся к нам. Симптомы болезни по возрастающей по времени: отёки на руках, рядом красные точки, отёки глаз, губ; лёгкая головная боль, боль в носовой пазухе, отёк левой щеки, слизь с кровью при сморкании, чёрные крупинки из носа (аспергиллёз носовой пазухи-смертность до 50%), ярко красная сыпь на руках, шее, на груди, на лице, крупная сыпь по всему телу, из некоторых образуются язвочки, на их месте остаются тёмные пятна, коричневые пятна по всему телу, впоследствии они шелушатся, сыпь во рту, налёт на языке, отёки на коленных суставах, сухой частый кашель, озноб, ночная потливость. Это ярко выраженные видимые симптомы, на которые врачи даже не обращают внимание, в лучшем случае предполагают, что это аллергия, но их лечение не помогает; страшные, мучительные. , невыносимые жгучие боли от пяток до головы, только стороны спины, такие же боли в ЖКТ, в мочевом пузыре, вокруг коленного сустава, начались такие же боли вокруг тазобедренного сустава, боли в ушах, глазах, покалывание языка, боли в суставах ног, головные боли, боли в груди и бронхах, а боли врачи совсем не считают за ни за симптом, ни за болезнь. Написал письмо Президенту и Премьер министру, приехала Министр здравоохранения, но никаких мер не принято, участковый врач, молодая ещё, кричит во время приёма, заведующая районной поликлиникой написали абсолютно ложную информацию про нашу болезнь. Никакого лечения, никакой помощи нам не оказывается. Из-за болезни влезли в огромные долги за которые уже не сможем расплатиться, если не продадим квартиру и не переселимся в какую нибуть глухую заброшенную деревню. Лечимся травами, противогрибковыми препаратами, которые стоят очень дорого (до 25 000 руб за 1 упаковку). Выживаем только из-за того, что своевременно я поставил себе диагноз болезни. Вот самое главное, которое не могут принят ни врачи, ни чиновники. Это ясно и чётко выразила одна чиновница из областной администрации у которой я был на приёме: "Сами себе ставите диагноз, сами себе назначаете лечение, сами с кем хотите связываетесь". Удел быдла молча подыхать.
Возбудитель — плесневые грибы рода Aspergillus. Наибольшее значение в патологии человека имеют: A. fumigatus, A. flavus, A. niger и др.
Аспергиллез - космополитный микоз, им поражены многие виды птиц и других животных. Споры гриба обнаруживаются в различных объектах внешней среды. Человек заражается аэро- генно. У людей заболевания часто имеют профессиональный характер среди животноводов, рабочих ткацких и хлопчатообрабатывающих предприятий, пивоваренных заводов, у персонала элеваторов и зернохранилищ. Мужчины болеют чаще, чем женщины. Регистрируются спорадические случаи и единичные групповые вспышки.
Возможно заболевание вследствие активизации эндогенной аспергиллезной флоры.
Патогенез (что происходит?) во время Аспергиллеза:
Аспергиллез обычно развивается у лиц с пониженной иммунологической реактивностью, вызванной сопутствующей патологией или применением цитостатиков и иммуиосупрессоров, а также генетическими факторами.
Попадая в патологически измененную ткань легкого или на поверхность кожи и слизистых оболочек, аспергиллы вызывают образование абсцессов и свищей с выделением густого гноя. Аспергиллез легких наиболее часто проявляется поражением бронхолегочного аппарата в виде бронхитов, пневмоний, чаще в нижней доле, формированием аспергиллом - полостей, содержащих гной и дренирующихся в бронх, некротической пневмонией. Возможно диссеминирование процесса из легких в другие органы. Гистологическое исследование выявляет в очаге наружный слой, состоящий из лимфоцитов, плазмоцитов и соединительнотканных элементов, средний слой, представленный эпите- лиоидными и гигантскими клетками, и внутренний слой - зону некроза, в которой обнаруживается нитевидный мицелий аспер- гнллов.
Симптомы Аспергиллеза:
Первичный аспергиллез легких встречается редко, вторичный - развивается у ослабленных лиц, часто у больных туберкулезом или опухолями легких, коллагепозами, болезнями крови и т. п.
Наиболее частый вариант болезни - аспергиллома, опухоле- подобная форма локализованного аспергиллеза, которая характеризуется наличием полости, сообщающейся с бронхом и выполненной массой, состоящей из нитей гриба. В подавляющем большинстве случаев аспергилломы возникают в санированных туберкулезных кавернах, бронхоэктазах, полостях после абсцессов, инфарктов легкого и т. п. Аспергилломы локализуются в верхних отделах легких, чаще справа.
Общие проявления болезни характеризуются постепенным нарастанием слабости, анорексии, повышением температуры тела, часто с ознобами и значительной потливостью. Кардинальным симптомом является сильиый приступообразный кашель с выделением обильной мокроты, содержащей зеленоватые хлопья (скопления мицелия гриба) и прожилки крови. Мокрота может иметь вид грязновато-кровянистой жидкости без запаха. Периодически возникает кровохарканье, иногда значительное. При отсутствии бронхолегочного дренажа описанные симптомы отсутствуют. У некоторых больных определяется одышка, возникают боли в груди, физикалыюе исследование выявляет признаки инфильтративного или полостного процесса в легком.
Первичный острый аспергиллез легких развивается внезапно: появляются сухой мучительный кашель, одышка, лихорадка, ознобы. Вскоре присоединяется кровохарканье. В легких выслушиваются разнокалиберные хрипы. Постепенно нарастают слабость, анорексия, состояние больного прогрессивно ухудшается. Рентгенограмма демонстрирует наклонность к инфильтрации легочной ткани, абсцедированию и распаду с образованием полостей, увеличиваются прикорневые лимфоузлы.
При хроническом аспергиллезе легких кровохарканье отмечается в период обострения процесса. Количество мокроты постепенно увеличивается, она приобретает гнойный характер. В период обострений отмечаются ухудшение состояния, сильная одышка, скачкообразное повышение температуры, ознобы и ночные поты. Аускультативно определяются сухие и мелкопузырчатые хрипы, перкуторно - коробочный оттенок легочного тона и его притупление в случае пристеночного расположения очага поражения. Клиническая и рентгенологическая картина напоминает туберкулез легких.
Хронический диссеминированный аспергиллез легких развивается торпидно, с нерезко выраженными обострениями, протекает по типу хронической пневмонии.
Диагностика Аспергиллеза:
Диагноз основан на совокупности клинико-инструментальных признаков болезни и подтверждается обнаружением нитей мицелия гриба в мокроте, гное, промывных водах бронхов или биоптатах легких и других органов и выделением чистой культуры возбудителя. Используют серологические методы - РСК, РПГА, реакцию преципитации.
Дифференциальный диагноз проводят с туберкулезом, брон- хоэктазами, паразитарными кистами, опухолями легких.
Лечение Аспергиллеза:
Лечение осуществляется препаратами йода в виде перораль- ного приема 3-10 % калия йодата или внутривенного введения 10 % натрия йодата после предварительной десенсибилизации аутовакциной. Положительный эффект получен при использовании нистатина, амфотерицина Б и его производных. Лечение абсцессов - хирургическое.
Прогноз аспергиллеза при своевременной терапии благоприятный.
Профилактика Аспергиллеза:
Профилактика предусматривает проведение мероприятий, препятствующих попаданию инфицированного материала на кожные покровы или слизистые оболочки.
К каким докторам следует обращаться если у Вас Аспергиллез:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Аспергиллеза, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Читайте также:

