Лечение медуллобластомы вирусом кори
Обновлено: 23.04.2024
Лечение медуллобластомы и ее прогноз
Операция не дает лечебного результата при медуллобластоме, и обычно после ее проведения назначают лучевую терапию. Такая практика утвердилась с 1920-х годов, когда впервые было обнаружено, что эти опухоли обладают большой радиочувствительностью. По мере совершенствования планирования схем облучения, разработки нового высоковольтного оборудования, и введения в практику профилактического облучения всего головного мозга и позвоночника удалось увеличить 10-летнюю выживаемость больных до 50%.
Попытки использовать хирургический метод приводят к осложнениям. Однако, хотя эти опухоли являются радиочувствительными, они часто образуют локальные рецидивы, и хирургическое удаление основной массы первичной опухоли снижает риск ее локального рецидивирования. Большинство нейрохирургов стремятся, насколько возможно, максимально удалить опухоль и после операции назначают курс лучевой терапии. Необходимо облучать весь краниоспинальный отдел, причем делать это в возможно более короткий срок после операции.
Следует тщательно планировать схему облучения, уделяя особое внимание облучению основания и ствола мозга, а также ретроорбитальной области. Если при разработке схемы облучения руководствовались анатомическими границами, характерными для взрослого человека, и не учитывали особенности анатомии развивающегося мозга, то для этих областей доза может оказаться недостаточной. В нашей практике обычно используется следующая схема облучения.
1. Облучение всей области мозга с двумя большими латеральными полями по обеим сторонам черепа, включая средний мозг и верхние шейные позвонки до нижней границы С2, в дозе 30 Гр по средней линии в режиме фракционирования в течение 3 недель.
2. Дополнительное облучение области заднечерепной ямки и среднего мозга в дозе 45 Гр в том же режиме. При этом передняя граница поля облучения ограничивается выступом переднего наклоненного отростка клиновидной кости.
3. Одновременно с началом дополнительного облучения области заднечерепной ямки начинают облучение спинного мозга от нижней границы церебральных полей до нижней границы позвонка S2. Таким образом, облучают весь спинной мозг, включая мозговой конус и конский хвост. На спинной мозг дают дозу не менее 30 Гр в продолжение 4-5 недель.
4. На заключительном этапе сеанса облучения заднечереп-ную ямку облучают в еще большей дозе. Таким образом, суммарные дозы на головной мозг составляют: для заднечереп-ной ямки 50-55 Гр за 6-7 недель; на средний мозг 45 Гр за 5-6 недель; на полушария и переднюю часть 35 Гр за 4 недели, и на спинной мозг минимум 30 Гр за 4-5 недель.
5. При распространении опухоли, которое выявляется с помощью миелографического или магнитно-резонансного исследования, эффективно дополнительное облучение некоторых отделов спинного мозга.
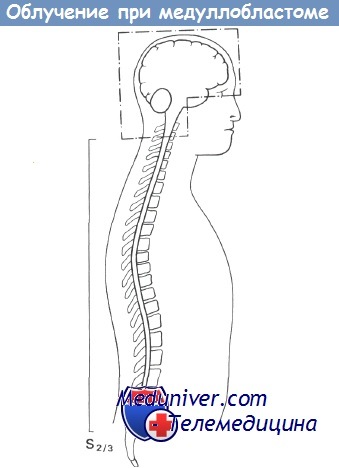
Схема краниоспинального облучения.
Схематически показано расположение полей при краниоспинальном облучении больных с медуллобластомой и другими опухолями, которые распространяются с цереброспинальной жидкостью.
При облучении спинного мозга необходимо регулярно проводить анализ крови, хотя при выбранной схеме облучения и дозовых нагрузках лишь в редких случаях приходится прерывать курс лечения. Однако к концу курса терапии уровень лейкоцитов часто снижается до 2 х 109/л.
Облучение черепа и спинного мозга имеет ряд недостатков. К счастью, у подавляющего большинства больных к моменту облучения уже не происходит рост костей черепа, и поэтому облучение лишь в крайне редких случаях вызывает снижения объема черепа. Тем не менее после облучения позвоночника и гипофиза следует ожидать некоторого укорачивания роста (особенно это ощущается в сидячей позе).
Вместе с тем, такие органы, как щитовидная железа, гортань, пищевод, зобная железа и сердце, расположенные вдоль средней линии, лежат прямо на пути выходного пучка, а почки и яичники, даже при тщательном планировании схемы облучения, могут получить значительную дозу рассеянного излучения. Поэтому необходимость облучения позвоночника подвергается сомнению, особенно если принимать во внимание, что метастазы в спинной мозг наблюдаются только у 10% детей.
Несмотря на эти опасения и возможность развития дефектов познавательной деятельности и обучаемости, свыше 75% вылеченных детей ведут нормальный образ жизни, и по крайней мере в одном исследовании показано, что интеллектуальные способности у них не нарушены. Тем не менее всегда следует иметь в виду потенциальный риск облучения ЦНС.
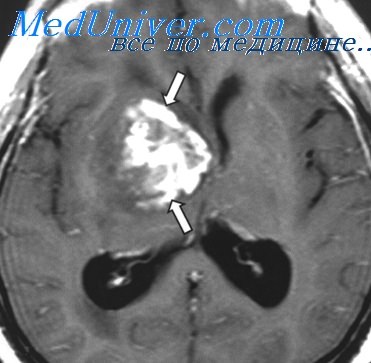
МРТ при медуллобластоме
Детей с признаками рецидива обычно лечат химиотерапией. Этот метод также используется в качестве первичного метода лечения маленьких детей (в возрасте до двух лет), для которых облучение ЦНС оказывается особенно опасным. Используют препараты и их комбинации, растворимые в липидах. Обычно наблюдается кратковременный лечебный эффект, и применение комбинированной терапии в случае рецидива, наступившего вскоре после облучения краниоспинальной области, может оказаться невозможным из-за последствий облучения большого участка костного мозга.
Метотрексат, который проявляет некоторое лечебное действие, нельзя применять в течение 6 месяцев после проведения курса лучевой терапии, поскольку препарат способен вызывать лейкоэнцефалопатию.
Применение химиотерапевтических рецептур обладает большим лечебным действием, чем изолированное назначение препаратов. Сообщалось, что рецептуры эффективны в 75% случаев. Недавно продемонстрирована эффективность цисплатина и карбоплатина. Все чаще химиотерапия используется при лечении рецидивирующей злокачественной глиомы у детей, и в нескольких исследованиях получены обнадеживающие результаты с использованием ЦХНМ, винкристина и преднизолона.
Химиотерапия также используется в качестве адъювантного метода при хирургическом и лучевом лечении опухолей. Международное общество педиатров-онкологов провело большие исследования для оценки роли адъювантной химиотерапии винкристином и ЦХНМ. Проанализировав более 330 случаев, авторы пришли к выводу, что у детей в возрасте до трех лет при неполном удалении опухоли и ее распространении на мозговой ствол адъювантная химиотерапия дает благоприятные результаты.
У больных с рецидивом опухоли повторная лучевая терапия часто приводит к неплохому симптоматическому эффекту, особенно если первичное лечение проводили, по крайней мере, три года назад.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Медуллобластома (medulloblastoma) — злокачественная опухоль из медуллобластов, незрелых клеток глии, локализующаяся обычно в черве мозжечка, который находится рядом с четвертым желудочком мозга. Характерны симптомы раковой интоксикации, нарастающей интракраниальной гипертензии и мозжечковой атаксии. Диагноз ставится на основании клинической картины, результатов анализа спинномозговой жидкости, ПЭТ, КТ или МРТ, биопсии. Лечение включает хирургическое удаление опухоли, восстановление нормальной циркуляции спинномозговой жидкости, лучевую и химиотерапию.
Общие сведения
Медуллобластома (гранулобластома, нейроглиома эмбриональная, глиома саркоматозная) — весьма злокачественная патология задней черепной ямки. Опухоль, как правило, находится в черве мозжечка, а у детей старше шести лет может локализоваться в полушариях органа. Медуллобластома обычно быстро метастазирует по ликворным путям, чем отличается от других опухолей мозга.
На долю медуллобластомы приходится 7-8% от общего числа известных в неврологии объемных образований, среди опухолей мозга в педиатрии — 30%. Медуллобластома стоит на втором месте по частоте среди опухолей мозга у детей. Распространенность данного вида новообразований – 1,5-2 случая на сто тысяч. Чаще развивается у мальчиков, по сравнению с девочками (соотношение 65/35).
Причины медуллобластомы
Обычно случаи медуллобластомы — спорадические. Однако есть наследственные болезни, ассоциированные с высоким риском развития данной опухоли. К ним относятся: синдром Рубинштейна-Тейби, синдром Горлина, синдром Тюрко и синдром голубых невусов.
Почему развивается медуллобластома, на сегодняшний день остается неясным. Известны лишь факторы риска данной патологии, к ним относятся: возраст до 10 лет, действие ионизирующего излучения, влияние канцерогенов пищи, лаков, красок, бытовой химии; вирусные инфекции (цитомегаловирус, ВПЧ, инфекционный мононуклеоз, герпетические инфекции), повреждающие геном клеток; отягощенная наследственность. Медуллобластома — это примитивная нейроэктодермальная опухоль (PNET). Обычно она расположена субтенториально, то есть под наметом мозжечка, быстро прорастает в его червь и заполняет весь четвертый желудочек мозга. Это ведет к блокированию ликворооттока, так как увеличивающаяся в размерах опухоль перекрывает пути циркуляции спинномозговой жидкости. Внутричерепное давление у пациента резко повышается, что проявляется синдромом выраженной интракраниальной гипертензии. Поражение бульбарных отделов возникает на поздних стадиях болезни за счет прорастания опухоли в ствол мозга.
Гистологическая картина медуллобластомы представляет собой сосредоточение небольших, округлых, малодифференцированных, пролиферирующих эмбриональных клеток с очень тонкой цитоплазмой и гиперхромным ядром.
Классификация медуллобластом
Эта злокачественная опухоль в 80% случаев возникает в черве мозжечка, а в 20% — в его двух полушариях. По гистологическому строению различают следующие виды новообразования:
- Медулломиобластома, содержащая в составе мышечные волокна
- Меланотическая медуллобластома, которая состоит из нейроэпителиальных клеток, имеющих в составе меланин
- Липоматозная медуллобластома, в которой есть жировые клетки (самый доброкачественный вариант опухоли).
Помогает определить клинический прогноз для каждого больного медуллобластомой классификация, предложенная Чангом в 1969 году. Она основана на принципах TNM и учитывает размер новообразования, метастазирование и степень инфильтрации.
Симптомы медуллобластомы
Клинические проявления медуллобластомы могут быть разными. Они зависят от локализации новообразования, от выраженности общемозгового синдрома, который напрямую связан с повышением внутричерепного давления, и от расположения метастазов.
Для общемозговых проявлений медуллобластомы характерны изменения сознания в виде психомоторного возбуждения, повышенной раздражительности, нарушения ориентации в месте, времени, собственной личности. Нередко у больного отмечаются судорожные приступы. Пациент предъявляет жалобы на утреннюю головную боль, постоянную тошноту, многократную рвоту, которые являются составляющими синдрома интракраниальной гипертензии. Своевременное диагностирование медуллобластомы у детей раннего возраста затрудняют особенности строения их черепа. Синдром внутричерепной гипертензии может долгое время не проявляться, так как размеры черепной коробки у детей увеличены, мозг пластичен, а сосуды очень эластичные. Нередко диагноз ставится поздно, когда медуллобластома занимает червь, гемисферу мозжечка и четвертый желудочек мозга; прорастает в бульбарные структуры.
Метастазы значительно ухудшают состояние пациента. Клиническая картина зависит от их локализации и размеров. Медуллобластома — опухоль необычная, в отличие от первичных новообразований головного мозга (астроцитомы, глиомы), которые не дают метастазы за пределами центральной нервной системы, эта опухоль способна метастазировать в печень, легкие и кости (примерно в 5% случаев).
Наиболее частое осложнение медуллобластомы — развитие гидроцефалии (водянки мозга). Это происходит за счет перекрытия оттока ликвора растущей опухолью, либо в области водопровода мозга, либо отверстий Люшка и Мажанди. Для гидроцефалии характерны: круглосуточные упорные головные боли, тошнота, частое запрокидывание головы, смещение глазных яблок вниз, нистагм и косоглазие; у детей - увеличенный в объеме череп.
Диагностика медуллобластом
С диагностический целью врачом неврологом производится суммарная оценка данных неврологических, офтальмологических, ликворологических исследований, а также результатов КТ или МРТ головного мозга. Для комплексного обследования и поставки диагноза медуллобластомы могут потребоваться результаты следующих видов исследований: общий анализ крови, общий анализ мочи, биохимия крови; осмотр офтальмолога, который при проведении офтальмоскопии выявляет застойные диски зрительных нервов, свидетельствующие об интракраниальной гипертензии; нейросонография у детей с незакрытыми родничками, обеспечивающий наиболее раннюю диагностику опухоли; компьютерная томография (КТ), которая дает возможность определить точно местоположение и размеры опухоли, степень инфильтрации окружающей мозговой ткани; магнитно-резонансная томография (МРТ), позволяющая выявить самые незначительные изменения в структуре головного мозга; позитронно-эмиссионная томография (ПЭТ), оценивающая процесс метастазирования; определение онкомаркеров в крови; биопсия (гистопатологический анализ тканей) для выставления окончательного клинического диагноза; консультация нейрохирурга.
Лечение медуллобластомы
Радикальным методом лечения медуллобластомы является ее хирургическое удаление. Если позволяет состояние пациента, лучше тотально удалять раковую опухоль. Во время операции используются микрохирургические методики, интраоперационная МРТ-навигация.
Радиотерапия занимает важное место в терапии данной патологии. Если медуллобластома удалена полностью и отсутствуют метастазы, после оперативного вмешательства назначается радиотерапия в низких дозах, что сводит к минимуму побочные эффекты. Если выявлены метастазы или новообразование удалено не совсем, применяется радиотерапия в больших дозах. При внушительных размерах медуллобластомы лучевая терапия показана до удаления опухоли с целью уменьшения ее размеров до операбельных. Детям младше трех лет радиотерапия не проводится.
Химиотерапия в лечении этой опухоли является частью комплексных мер и используется после хирургической и радиологической терапии. Наиболее эффективно применение следующих химиотерапевтических препаратов: винкристина, нитрозомочевины и прокарбазина.
Американские ученые совсем недавно предложили в комплексном лечении медуллобластомы использовать вирус кори, предварительно подвергнув его генетической модификации. Опыты на мышах подтвердили, что модифицированный вирус кори убивает злокачественные клетки медуллобластомы всего за 72 часа.
Режим и диета — другая часть системного лечения опухоли. Есть нужно небольшими порциями, но часто. Не следует заставлять больного принимать пищу. Рекомендуется есть больше цитрусовых. При приготовлении блюд нужно учитывать пожелания больного, ведь его вкусовые пристрастия на фоне лечения могут измениться и даже показаться странными. Реабилитация — неотъемлемая часть лечения медуллобластомы. Она разрабатывается индивидуально для каждого пациента.
Прогноз и профилактика медуллобластомы
На сегодняшний день летальность и инвалидизация при медуллобластоме остаются очень высокими. Важное значение для снижения частоты неблагоприятных исходов опухоли имеют: раннее выявление заболевания, полнота обследования и выбор оптимального метода хирургического лечения новообразования.
Послеоперационная летальность равна 5%, а после пяти лет выживают только 20 - 30% больных медуллобластомой. Выживаемость более пяти лет у мальчиков составляет около 24%, а у девочек всего 10%. Чем младше возраст больного ребенка, тем злокачественнее новообразование, и тем быстрее в патологический процесс вовлекается ствол мозга, отвечающий за витальные функции. Самый худший прогноз имеют больные с рецидивом опухоли после ее удаления.
Специфических методов профилактики медуллобластомы в настоящее время не существует. Есть исследования американских врачей, которые сообщают, что прием витаминных добавок во время беременности уменьшает риск возникновения этой опухоли.
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК - 2014
Общая информация
Краткое описание
Корь – высоко контагиозное острое вирусное инфекционное заболевание с воздушно-капельным механизмом передачи, вызываемое РНК-содержащим вирусом кори. Протекает с характерной лихорадкой, катаральным воспалением слизистых оболочек глаз, носоглотки и верхних дыхательных путей, специфическими высыпаниями на слизистой оболочке рта и пятнисто-папулезной сыпью на коже [1].
Пользователи протокола: терапевты, врачи общей практики, инфекционисты, аллергологи, неврологи, акушеры-гинекологи, врачи/фельдшеры скорой медицинской помощи.
Классификация
• негладкое (с осложнениями, с наслоением вторичной инфекции, с обострением хронических заболеваний).
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
• определение специфических Ig M в сыворотке крови методом ИФА с коревым антигеном (5-7-й день болезни);
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию: не проводится.
• общий анализ мочи.
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи: не проводятся.
• цикличное течение заболевания с выраженными катаральными явлениями в первые дни болезни, высыпаниями с 4-5 дня болезни;
• контакт с лабораторно-подтвержденным случаем кори за 7-18 дней до появления симптомов заболевания.
• нарастающий катаральный синдром (кашель, ринит, конъюнктивит, слезотечение, светобоязнь, блефароспазм);
• коревая энантема: красные неправильной формы пятна на слизистой оболочке мягкого, отчасти твердого неба;
• пятна Бельского-Филатова-Коплика (в конце периода) на слизистой оболочке щек против малых коренных зубов, реже – на слизистой оболочке губ, десен.
• этапное появление сыпи за ушами, на лице, в течение суток с распространением на шею, верхнюю часть груди, на 2-й день экзантема распространяется на туловище, на 3-й день на проксимальные отделы конечностей;
• интоксикация, катаральные явления со стороны слизистых оболочек дыхательных путей и конъюнктивы глаз (насморк, кашель, слезотечение, светобоязнь) усиливаются;
• сыпь угасает в той же последовательности, что и появляется, оставляя пигментацию.
Серологический метод диагностики (определение специфических Ig M в сыворотке крови методом ИФА с коревым антигеном):
• выявление специфических антител класса IgM (за исключением случаев, когда образование IgM было вызвано вакцинацией) в сыворотке крови.
ПЦР: обнаружение РНК вируса кори в крови.
Дифференциальный диагноз
Таблица 1. Дифференциальная диагностика кори
Лечение
Обильное теплое питье. Молочно-растительная диета.
• интерферон альфа-2b 500 000 МЕ, по 1 свече 2 раза в сутки per rectum, курс лечения 10 дней.
• сорбитола 20,00 г, натрия лактата 1,90 г (в пересчете на 100% вещество), натрия хлорида 0,60г, кальция хлорида 0,01г (кальция хлорида гексагидрата, в пересчете на сухое веществол), калия хлорида 0.03г, магния хлорида 0,02 г (магния хлорида гексагидрата, в пересчете на сухое вещество) 400,0;
• сорбитола 6,00 г, натрия лактата 1,90 г (в пересчете на 100% вещество), натрия хлорида 0,60г, кальция хлорида 0,01г (кальция хлорида гексагидрата, в пересчете на сухое вещество), калия хлорида 0,03г, магния хлорида 0,02г (магния хлорида гексагидрата, в пересчете на сухое вещество) 400,0;
• раствор ретинола в масле, 10 мл во флаконе, 50000 МЕ в сутки внутрь через 10-15 минут после еды.
• амброксол 30 мг по 1 таблетке 3 раза в сутки, до угасания клинических симптомов.
• этамзилат 250 мг/2мл в ампулах - 10-20 мг/кг в/м или в/в, суточная доза, разделенная на 3-4 приема, до исчезновения риска кровотечения.
• амоксициллин+клавулановая кислота 500/125 мг, 875/125 мг по 1 таблетке 2-3 раза в день, курс 7-10 дней;
• цефазолин порошок для приготовления раствора для инъекций во флаконе 1г, 2г 2-3 раза в сутки в/м, в/в, курс 7-10 дней;
• цефтриаксон порошок для приготовления раствора для инъекций во флаконе 1г, 2г 2-3 раза в сутки в/м, в/в, курс 7-10 дней.
• диуретики (фуросемид 10мг/мл в ампулах по 2 мл в/м, в/в).
Медикаментозное лечение, оказываемое на амбулаторном уровне
Основные лекарственные средства, имеющие 100% вероятность применения:
• амброксол, таблетки 30 мг.
Медикаментозное лечение, оказываемое на стационарном уровне
Основные лекарственные средства, имеющие 100% вероятность применения:
• амброксол, таблетки 30 мг.
Дополнительные лекарственные средства, имеющие менее 100% вероятности применения:
• сорбитола 20,00 г, натрия лактата 1,90 г (в пересчете на 100% вещество), натрия хлорида 0,60 г, кальция хлорида 0,01 г (кальция хлорида гексагидрата, в пересчете на сухое вещество), калия хлорида 0,03 г, магния хлорида 0,02 г (магния хлорида гексагидрата, в пересчете на сухое вещество) 400,0;
• сорбитола 6,00 г, натрия лактата 1,90 г (в пересчете на 100% вещество), натрия хлорида 0,60 г, кальция хлорида 0,01 г (кальция хлорида гексагидрата, в пересчете на сухое вещество), калия хлорида 0,03 г, магния хлорида 0,02 г (магния хлорида гексагидрата, в пересчете на сухое вещество) 400,0;
• фуросемид, ампулы 10 мг/мл по 2,0 мл.
Разобщение непривитых контактных лиц с 8 дня инкубации до 17 дней, контактных, подвергшихся пассивной иммунизации, до 21 дня.
Иммунизация контактных лиц в эпидемических очагах в возрасте до 25 лет (не привитых, без данных о прививке или привитых одной дозой):
Экстренная профилактика нормальным иммуноглобулином человека проводится беременным в первые 5 дней после контакта с больным корью.
Препараты (действующие вещества), применяющиеся при лечении
| Амброксол (Ambroxol) |
| Амоксициллин (Amoxicillin) |
| Аскорбиновая кислота (Ascorbic acid) |
| Вакцина против кори (Measles) |
| Вакцина против кори, краснухи и эпидемического паротита (The vaccine against measles, mumps and rubella) |
| Дексаметазон (Dexamethasone) |
| Декстроза (Dextrose) |
| Диклофенак (Diclofenac) |
| Иммуноглобулин человеческий нормальный (Human normal immunoglobulin) |
| Инозин пранобекс (Inosine pranobex) |
| Интерферон альфа 2b (Interferon alfa-2b) |
| Калия хлорид (Potassium chloride) |
| Кальция глюконат (Calcium gluconate) |
| Кальция хлорид (Calcium chloride) |
| Клавулановая кислота (Clavulanic acid) |
| Лоратадин (Loratadine) |
| Магния хлорид (Magnesium chloride) |
| Натрия лактат (Sodium lactate) |
| Натрия хлорид (Sodium chloride) |
| Нафазолин (Naphazoline) |
| Парацетамол (Paracetamol) |
| Преднизолон (Prednisolone) |
| Ретинол (Retinol) |
| Сорбитол (Sorbitol) |
| Сульфацетамид (Sulfacetamide) |
| Фуросемид (Furosemide) |
| Хлоропирамин (Chloropyramine) |
| Цефазолин (Cefazolin) |
| Цефтриаксон (Ceftriaxone) |
| Этамзилат (Etamsylate) |
Госпитализация
Информация
Источники и литература
Информация
Указание условий пересмотра протокола: пересмотр протокола через 3 года и/или при появлении новых методов диагностики и/или лечения с более высоким уровнем доказательности.
Медуллобластома головного мозга – злокачественное новообразование, берущее начало из эмбриональных клеток в зоне задней черепной ямки, где находится средняя линия мозжечка. Чаще всего опухоль данного вида диагностируется в детском возрасте, у взрослых встречается значительно реже. Комплексное лечение предполагает оперативное удаление медуллобластомы, назначение химио- и лучевой терапии.
Эпидемиология
Патологическая анатомия и локализация медуллобластомы головного мозга

Морфологически опухоль имеет вид узлового новообразования розово-серого цвета, обособленного от здоровых тканей головного мозга. Гистологическая структура медуллобластомы представлена густыми недифференцированными клетками, формирующими правильные или неправильные ряды, напоминающие колонны. Также для этих опухолей свойственно формирование розетковидных структур, образованными патогенными клетками, имеющими кольцевидное расположение. При этом их отростки локализованы в центре, образуя форму, напоминающую розетку.
Для клеток медуллобластомы головного мозга характерна высокая скорость деления (митотическая активность). Клеточные ядра чаще темные большие и круглые, однако, они могут быть овальной или удлиненной формы, или крупные, содержащие мало хроматина, с отчетливо различимым ядрышком.
Строма новообразования пронизана небольшой численностью капилляров. Рост опухоли инфильтративный, т. е. клетки прорастают в соседние ткани головного мозга и его мягкие оболочки. Формирование кист или некрозов для данного вида рака не характерно.
Обратите внимание. Медуллобластомы головного мозга принадлежат к редкому типу злокачественных новообразований ЦНС, для которых характерен метастатический процесс.
Метастазирующие клетки, отделившиеся от опухоли, распространяются в основном через циркуляцию спинномозговой жидкости в ткани головного и спинного мозга, а также их оболочки. Вторичные очаги напоминают небольшие белесые узелки, которые разрастаются. В редких случаях метастатический процесс распространяется за пределы ЦНС.
Локализация медуллобластомы: чаще всего первичная опухоль образуется в области средней линии мозжечка. Это область низа затылка головного мозга, которую называют задней черепной ямкой. Такая локализация обуславливает проявление характерных клинических признаков, потому что мозжечок ответственен за координацию, равновесие и движение.
Причины образования медуллобластомы головного мозга
Особой закономерности, которая бы позволила достоверно понять причины формирования рака в головном мозге нет, как правило, в этом случае опухолевый процесс носит спорадический характер. Имеются наследственные предпосылки к образованию медуллобластомы, например, такие синдромы:
- Рубинштейна-Тейби;
- голубых невусов;
- Тюрко;
- Горлина.
Факторами риска являются:
- возраст до десяти лет;
- некачественное питание, употребление канцерогенов;
- ионизирующее облучение;
- контакт с токсическими веществами;
- онкогенные вирусы;
- травмы головы.
Заметка. У взрослых медуллобластомы образуются редко, поэтому начиная с 11-летнего возраста, риски развития болезни крайне низки.
Классификация
Классификация основывается на положении TNM (величина опухоли, ее локализация и наличие метастаз). Установление степени помогает определиться с методами лечения и давать прогноз выживаемости по каждому конкретному случаю:
- Первая степень. Т1 (узел до 3 см, находится в черве мозжечка и не выходит за крышу четвертого желудочка головного мозга). М0 (метастаз нет). М1 (атипичные клетки в спиномозговой жидкости).
- Вторая степень. Т2 (неоплазия более 3 см, распространяется на соседние структуры, и на крышу 4 желудочка). М2 (метастатические клетки обнаруживаются в субарахноидальном пространстве, в 3 и 4 желудочках ГМ).
- Третья степень. Т3 – узел более 3 см (Т3а – прорастает в отверстия Люшка и Мажанди или в зону водопровода ГМ, поэтому развивается скопление ликвора в головном мозге (гидроцефалия)), Т3б – ткани опухоли проникают в субарахноидальном пространство ствола головного мозга. Т3в – поражение самого ствола. М3 – наличие метастатических клеток в стволе ГМ.
- Медуллобластома 4 степени – терминальная стадия. Т4 – развитие сильной гидроцефалии из-за нарушения дренажа спинномозговой жидкости, поражение ствола мозга. М4 – метастатический процесс выходит за пределы ЦНС. Патологические симптомы выражены очень ярко.
Как правило, Т стадии определяются во время оперативного удаления. Как показывает практика, большую долю (от 55%) составляют Т 3 и Т 4 степени (grade IV). Обычно на момент обнаружения опухоли головного мозга, у большинства пациентов уже имеются метастазы, примерно 10% из них выходят за пределы ЦНС, их диагностируют с помощью КТ или МР-томографии.
Симптомы
Признаки зависят от места локализации опухоли и увеличения внутричерепного давления. Последний фактор вызывает появление головной боли или головокружения, тошноты и рвоты. Не исключены расстройства рассудка и судороги в виде припадков.
При повреждении мозжечка нарушается координация и возможность правильно держать тело, нарушается устойчивость, развивается статическая атаксия. Больному трудно держать равновесие, он вынужден балансировать руками и широко расставлять ноги. Еще одним симптомом является особенность походки. Она напоминает пьяную, при этом тело может быть ненормально выпрямлено.
Лечение и диагностика
Основными видами диагностики в этом случае являются компьютерная и магниторезонансная томография с использованием контрастного вещества, поскольку опухоль неоднородно его впитывает. Также назначается рентгенологическое и ультразвуковое исследование. Лечение проводится всегда комплексно.
Оперативное лечение медуллобластомы
Для получения доступа к опухоли хирургу понадобиться вскрыть заднюю черепную ямку в черепе. Как правило, при оперативном вмешательстве удаляют полудуги у двух первых шейных позвонков. Полное (тотальное) удаление медуллобластомы невозможно, если поражен 4й желудочек или ствол головного мозга. Примерно в 3.5% случаев после удаления медуллобластомы нужно проводить шунтирование для полноценного оттока ликвора и профилактики гидроцефалии, при этом риски распространения метастаз по установленному шунту не превышают 20%.
Радио- и химиотерапия
Лечение медуллобластомы предполагает после удаления использование ионизирующего излучения и назначение цитостатических препаратов. Облучают как первичную опухоль, так и метастатические очаги. Химиотерапия основывается на введение (различными путями) токсичных веществ, которые стабилизируют рост патогенных клеток, при этом часть их погибает. Эти виды лечения не являются избирательными, поэтому страдают здоровые ткани, что приводит к сильным побочным эффектам.
Прогноз выживаемости
Лечение медуллобластомы во многом зависит от стадии, на которой был обнаружен рак. Больных разделяют на две группы, согласно прогнозу выживаемости. В первую входят пациенты на стадии Т1 или Т2 М0. В этом случае при тотальном радикальном удалении опухоли успех лечения оценивается достаточно высоко, 75% больных проживут 5 лет или более. Во второй группе больные с Т3, Т4, (4 степени/grade IV) и наличием метастатического процесса разной стадийности, при субтотальном удалении новообразования прогноз выживаемости будет умеренный или плохой. Более трех лет проживут лишь 35% пациентов, при условии адекватного комплексного лечения.
Самые худшие прогнозы у больных с рецидивами или если диагностирована медуллобластома 4 степени. В этом случае большинство больных не проживет более полутора лет.
Консультация нейрохируга

Гаврилов Антон Григорьевич
Нейрохирург, доктор медицинских наук, профессор
Я не занимаюсь радиохирургией, эндоваскулярной нейрохирургией и лечением аневризмы вены Галена.
Задать вопрос нейрохирургу
По предварительной записи, я могу принять вас на очную консультацию.
Медуллобластома – наиболее распространенное педиатрическое злокачественное заболевание центральной нервной системы, составляющее около 20% всех опухолей мозга детского возраста. Медуллобластома локализуется в мозжечке – регионе мозга, обеспечивающем чувство равновесия и другие сложные двигательные функции. Современные методы лечения этого заболевания почти в 70% случаев обеспечивают пациентам 5-летнюю выживаемость, однако они в обязательном порядке включают хирургическое вмешательство, химио- и радиотерапию.
Используемые для производства вакцин непатогенные штаммы вируса кори уже применялись для уничтожения злокачественных клеток ряда опухолей, в том числе одного из типов рака мозга взрослых. Для своего исследования ученые Государственной детской больницы в Колумбусе (штат Огайо), работающие под руководством доктора Кори Раффеля (Corey Raffel), выбрали особый штамм вируса, получивший название штамм Эдмонстона. Этот штамм проникает внутрь клеток-мишеней посредством взаимодействия с рецептором клеточной поверхности CD46, высокая степень экспрессии которого характерна для многих типов опухолей.
Проведенный авторами анализ поверхности клеток пяти линий медуллобластомы и 13 биопсийных образцов во всех случаях выявил высокий уровень экспрессии рецептора CD46. Согласно основанным на полученных результатах ожиданиям авторов, обработка тех же пяти клеточных линий медуллобластомы модифицированным вирусом кори в течение 72 часов приводила к гибели значительного количества клеток всех линий.
Исследователи также протестировали эффективность модифицированного вируса кори для лечения мышей с имплантированной человеческой медуллобластомой. В течение 10-дневного курса терапии 11 животным через день вводили дозу терапевтического вируса. Такое лечение значительно увеличивало продолжительность жизни животных по сравнению с мышами группы контроля, которым вводили инактивированный вирус.
По словам доктора Раффеля, полученные результаты свидетельствуют о том, что модифицированный вирус кори обладает терапевтическим потенциалом в отношении лечения медуллобластомы. Он предполагает, что вирус можно будет вводить в ложе опухоли после ее хирургического удаления для уничтожения микроскопических остаточных раковых клеток. Такой подход позволит смягчить традиционные жесткие режимы послеоперационной химио- и радиотерапии.
Раффель также отмечает, что сотрудники его лаборатории получили предварительные результаты, указывающие на эффективность модифицированного вируса кори в лечении мышиной модели диссеминированной (метастазировавшей в спинномозговую жидкость и субарахноидальное пространство головного мозга) медуллобластомы. Традиционные методы лечения в таких случаях практически бессильны.
В ближайшее время исследователи планируют заняться разработкой оптимальной дозировки и схемы введения вирусного препарата. Они также заинтересованы в тестировании различных модификаций вируса, потенциально способных повысить эффективность лечения медуллобластомы.
Читайте также:

