Менингит какие противовирусные принимать
Обновлено: 24.04.2024
Лечение бактериального менингита у детей. Антибиотики
Терапевтические подходы при предполагаемом бактериальном менингите зависят от характера его первых проявлений. У ребенка с быстрым прогрессированием заболевания, дебютирующего менее 24 ч назад, при отсутствии повышения ВЧД антибиотикотерапия должна назначаться немедленно после Л П. Если имеются признаки повышения ВЧД или очаговые неврологические симптомы, антибиотики должны назначаться без ЛП до получения результатов КТ. Одновременно следует проводить терапию внутричерепной гипертензии. Показана неотложная терапия ассоциированного полиорганного поражения, включая шок и респираторный дистресс-синдром взрослых.
Пациентов с более длительным, подострым течением 1-7 дней необходимо обследовать на наличие признаков повышения ВЧД и очаговых неврологических симптомов. Одностороння головная боль, отек дисков зрительных нервов и другие симптомы повышения ВЧД указывают на фокальное поражение мозга — абсцесс мозга, эпидуральный абсцесс или субдуральную эмпиему. В этих случаях антибиотикотерапия должна начинаться до ЛП и КТ. При отсутствии симптомов повышения ВЧД выполняется ЛП.
Первичная антибиотикотерапия бактериального менингита у детей. Выбор препаратов для первичной (эмпирической) антибиотикотерапии у иммунокомпетентных пациентов младенческого и детского возраста определяется главным образом чувствительностью к антибиотикам S. pneumoniae. Необходимо выбирать антибиотики, для которых достигается бактерицидный уровень в СМЖ. Хотя существуют значительные географические различия по частоте резистентности S. pneumoniae к антибиотикам в целом резистентность повышается во всем мире. В нашей стране 25-50 % штаммов S. pneumoniae резистентно к пенициллину; относительная резистентность (минимальная ингибирующая концентрация (MIC) — 0,1-1,0 мкг/мл) встречается чаще, чем высокий ее уровень (MIC > 2,0 мкг/мл).
До 25 % штаммов резистентны к цефотаксиму и цефтриаксону. Напротив, большинство штаммов N. meningitidis чувствительны к пенициллину и цефалоспоринам, хотя резистентность также описана в редких случаях. Примерно в 30-40 % случаев Н. influenzae типа b вырабатывает b-лактамазы, которые обеспечивают резистентность к амципиллину. Эти штаммы, продуцирующие b-лактамазу, остаются чувствительными к цефалоспоринам широкого спектра действия.
На основании достаточно частой резистентности S. pneumoniae к b-лактамным антибиотикам рекомендуется эмпирическая терапия ванкомицином (60 мг/кг/сут, каждые 6 ч) в комбинации с цефалоспоринами III поколения — цефотаксимом (200 мг/кг/сут, каждые 6 ч) или цефтриаксоном (100 мг/кг/сут 1 раз в день или по 50 мг/кг 2 раза в сутки). У пациентов с аллергией на Р-лактамные антибиотики возможно назначение хлорамфеникола в дозе 100 мг/кг/сут (каждые 6 ч).

Если предполагается инфекция, вызванная L. monocytogenes, у детей в возрасте 1-2 мес. или у пациентов с иммунодефицитом (дефицитом Т-лимфоцитов), рекомендуется ампициллин (200 мг/кг/сут, каждые 6 ч) в сочетании с цефтриаксоном или цефотаксимом, так как цефалоспорины неактивны в отношении L. monocytogenes. Альтернативным методом лечения при инфекциях, вызванных L. monocytogenes, служит внутривенное введение триметоприм/сульфаметоксазола.
При подозрении на менингит, вызванный грамотрицательными бактериями у пациентов с иммунодефицитом, начальная терапия должна включать цефтазидим и аминогликозиды.
Продолжительность антибиотикотерапии бактериального менингита у детей. Терапия неосложненного менингита, вызванного штаммами S. pneumoniae, чувствительными к пенициллину, должна проводиться цефалоспорином III поколения или посредством внутривенного введения пенициллина (400 000 ЕД/кг/сут, каждые 4-6 ч) в течение 10-14 дней. В случае резистентности бактерий к пенициллину и цефалоспоринам III поколения проводится терапия ванкомицином. При неосложненном менингите, вызванном N. meningitidis, препаратом выбора служит пенициллин, который вводится внутривенно (400 000 ЕД/кг/сут) в течение 5-7 дней.
Продолжительность антибиотикотерапии при неосложненном менингите, вызванном Н. influenzae типа Ь, составляет 7-10 дней. Ампициллин назначается при чувствительности выделенных штаммов к этому препарату.
Пациенты, получающие антибиотики внутривенно или перорально перед ЛП, у которых не выделен возбудитель инфекции, но в наличии признаки острой бактериальной инфекции при исследовании СМЖ, должны продолжать получать цефотаксим или цефтриаксон в течение 7-10 дней. Если выявляются очаговые симптомы или ребенок не отвечает на терапию, рекомендуется КТ или МРТ для исключения параменингеального очага инфекции.
Повторная люмбальная пункция (ЛП) не показана при неосложненном менингите, вызванном чувствительными к антибиотикам штаммами S. pneumoniae, N. meningitidis и Н. influenzae типа b. Повторное исследование СМЖ рекомендуется в некоторых случаях у новорожденных, у пациентов с менингитом, вызванном грамотрицательной флорой, или при инфекции, вызванной штаммами S. pneumoniae, резистентными к |3-лактамным антибиотикам. СМЖ должна стать стерильной в течение 24-48 ч после начала адекватной антибиотикотерапии.
При менингите, вызванном Escherichia coli или P. aeruginosa, требуются цефалоспорины III поколения, активные против выделенных штаммов in vitro. Большинство штаммов Escherichia coli чувствительно у цефотаксиму или цефтриаксону, большинство штаммов P. aeruginosa — к цефтазидиму. При Менингите, вызванном грамотрицательной флорой, лечение должно продолжаться в течение трех или, по крайней мере, 2 нед. после стерилизации СМЖ, возможной через 2-10 дней терапии.
Побочные эффекты антибиотикотерапии менингита — флебит, лекарственно-обусловленная лихорадка, сыпь, рвота, кандидоз полости рта и диарея. Цефтриаксон может вызвать обратимый (желчный) псевдолитиаз, выявляемый при УЗИ брюшной полости. Обычно этот состояние не проявляется клинически, однако возможна рвота и боль в правом подреберье.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Лекарства для лечения инфекций ЦНС. Вирусный менингит и энцефалит
Использование лекарственных средств для контроля или устранения инфекций ЦНС. После идентификации инфекционного агента необходимо выбрать препарат с наибольшей селективной токсичностью к агенту.
Препарат должен проникать через гематоэнцефалический барьер и достигать очага инфекции в адекватных концентрациях (абсцессы необходимо удалять хирургически в дополнение к фармакологическому лечению).
Использование лекарственных средств при инфекциях ЦНС для контроля реакции организма на инфекцию. Такими реакциями могут быть судороги, которые купируют противоэпилептическими препаратами, а также аллергические и другие иммунологические ответы, которые лечат глюкокортикостероидами.
Антибиотики и антивирусные препараты плохо проникают в ЦНС. Относительная концентрация пенициллина G в СМЖ, по сравнению с концентрацией в сыворотке, составляет 5%, ампициллина — 15%, нафцилли-на — 5%, ванкомицина — 10%, хлорамфеникола — 30%, гентамицина — 20%, цефотаксима — 15%, цефтриаксона — 5% и цефтазидима — 20%.
На вопрос, нужно ли антибиотики вводить непосредственно в СМЖ, ответа нет, но уровень смертности детей с менингитом, вызванным грамотрицательными возбудителями, увеличивался, когда гентамицин вводили в желудочки мозга. Таким образом впрыскивание антибиотиков в СМЖ представляет значительный риск.
Вирусный менингит и энцефалит
Практически любой вирус может вызвать энцефалит с различной степенью менингеального воспаления, включая вирус краснухи или вирус паротита, разнообразные вирусы герпеса, типы 1 и 2, вирус Эпштейна-Барр, цитомегаловирус, вирус ветряной оспы, вирус Коксаки и вирус иммунодефицита человека.
Для лечения используют соответствующий антивирусный препарат (если таковой существует), и почти всегда необходимо внутривенное введение:
• ацикловира — препарата выбора для лечения энцефалита, вызванного HSV-1. Использование ацикловира уменьшило смертность с 80 до 20%;
• фоскарнета — для лечения ацикловир-резистентного энцефалита, вызванного HSV-1;
• соривудина — для лечения инфекций, вызванных VZV;
• ганцикловира — для лечения цитомегаловирусного энцефалита, но препарат нужно использовать с осторожностью из-за его токсичности в отношении костного мозга; поскольку ганцикловир экскретируется прежде всего почками, необходимо проверить почечную функцию.
Лечение церебральной болезни у пациентов с ВИЧ затрагивает проблемы терапии ВИЧ или других агентов (грибы или паразиты), вызывающих патологию.
Некоторые вирусы, которые вызывают энцефалит (например, вирус бешенства), не восприимчивы к антивирусным средствам.
Бактериальный менингит и энцефалит
Способность бактерии вызывать менингит зависит от возраста пациента. Наиболее частые причины бактериального менингита:
• грамотрицательные бациллы и стрептококки группы В (у младенцев до 1 мес);
• Haemophilus influenzae, N. meningitidis и S. pneumoniae (у детей в возрасте от 1 мес до 15 лет);
• N. meningitidis, S. pneumoniae и стафилококк у людей старше 15 лет.
Бактериальные инфекции ЦНС необходимо диагностировать как можно быстрее, чтобы использовать определенные антибиотики. Для идентификации бактерий культурируют спинномозговую жидкость и определяют чувствительность к антибиотикам.
Если этиология инфекции ЦНС неизвестна, но есть уверенность, что она бактериальная, то первоначально используют антибиотики. Если бактериальная этиология известна, то используют антибиотики для начальной терапии.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Вирусный менингит — поражение оболочек головного мозга, протекающее по типу серозного воспалительного процесса и обусловленное вирусной инфекцией. Подобно менингитам другой этиологии вирусный менингит проявляется головной болью, тошнотой, повторными рвотами, наличием менингеальных симптомов. Его отличительными чертами являются острое начало, легкая степень нарушения сознания, непродолжительное течение и благоприятный исход. Вирусный менингит диагностируется на основании клинических данных, результатов анализа цереброспинальной жидкости и ее ПЦР-исследования. Лечение пациентов с вирусным менингитом заключается в проведении симптоматической терапии (жаропонижающие, анальгетики), по показаниям проводится противовирусная терапия.
МКБ-10

Общие сведения
Вирусный менингит представляет собой воспаление оболочек головного мозга (менингит), вызванное проникновением в них вирусов. В отличие от гнойного менингита, обусловленного бактериальной флорой, вирусный менингит сопровождается серозным воспалительным процессом. Для серозного воспаления характерно образование серозного выпота, который пропитывает оболочки головного мозга, приводя к их утолщению. Отек мозговых оболочек при вирусном менингите вызывает нарушение оттока цереброспинальной жидкости и приводит к повышению внутричерепного давления. Однако серозный тип воспаления не сопровождается массовой экссудацией нейтрофилов и гибелью клеточных элементов, поэтому вирусный менингит имеет более благоприятное течение, чем бактериальный.

Причины
Вирусный менингит является инфекционным заболеванием. Его возбудителями могут выступать различные вирусы, которые попадают в мозговые оболочки гематогенным, лимфогенным или периневральным путем. В зависимости от типа вируса вирусный менингит может возникнуть при контактном или воздушно-капельном заражении. Попадая в организм, вирусы проникают в подпаутинное пространство и инфицируют паутинную и мягкую мозговые оболочки. Распространение вирусов в вещество мозга с развитием энцефалита наблюдается в крайне редких случаях.
В 75-80% случаев вирусный менингит обусловлен энтеровирусной инфекцией (вирусами Коксаки и ЕСНО). Реже причиной вирусного менингита становится вирус эпидемического паротита, вирус Эпштейна-Барр (возбудитель инфекционного мононуклеоза), аренавирусы, цитомегаловирус, герпетическая инфекция, аденовирусы. ВИЧ-инфекция также может приводить к развитию вирусного менингита. Однако чаще при ней отмечаются лишь изменения в цереброспинальной жидкости, а вирусный менингит имеет бессимптомное течение. Вирусный менингит имеет сезонную заболеваемость зависящую от вида возбудителя. Большинство случаев заболевания приходится на летнее время, для вируса эпидемического паротита характерен пик заболеваемости зимой и весной.
Симптомы вирусного менингита
Как правило, инкубационный период вирусного менингита занимает от 2 до 4 дней. Характерно острое начало с подъема температуры тела до высоких цифр, общего недомогания и интоксикационного синдрома. Могут наблюдаться боли в мышцах, тошнота и рвота, анорексия, понос и боли в животе. Пациент может жаловаться на насморк, боли в горле и/или кашель. У грудных детей наблюдается напряжение или выбухание родничка. При вирусном менингите нередко отмечаются легкие нарушения сознания: сонливость или оглушенность. В некоторых случаях наоборот возможно беспокойство и возбуждение больного. При возникновении более тяжелых расстройств сознания (сопор, кома) необходимо проведение повторного обследования пациента и пересмотр диагноза.
Вирусный менингит сопровождается ярко выраженным менингеальным синдромом, который может проявляться с первого дня заболевания или манифестировать на вторые сутки. Он характеризуется постоянной мучительной головной болью, плохо снимаемой приемом анальгетиков, повторными рвотами, повышенной чувствительностью кожи (гиперестезией) и болезненным восприятием внешних раздражителей (шума, резких звуков, яркого света и т. п.). Характерно положение больного в постели: лежа на боку, голова запрокинута назад, колени приведены к животу, руки прижаты к груди.
При осмотре пациента, имеющего вирусный менингит, отмечается избыточное напряжение (ригидность) разгибательной группы мышц шеи, затрудняющее приведение подбородка к груди; положительные менингеальные симптомы. Симптомы Брудзинского: верхний — при пассивном сгибании головы происходит непроизвольное сгибание ног; нижний — разгибание согнутой под прямым углом ноги приводит к сгибанию второй ноги. Симптом Кернига — затруднение пассивного разгибания ноги согнутой под прямым углом. У детей грудного возраста показательным является симптом Лесажа (симптом подвешивания): если ребенка поднять, держа под мышки, то наблюдается сгибание ног и подтягивание их к животу.
Вирусный менингит отличается относительно коротким течением. Уже на 3-5 сутки температура тела падает до нормальных цифр, хотя в некоторых случаях наблюдается вторая волна лихорадки. Весь период заболевания длится от 7 до 14 дней, в среднем около 10 дней.
Диагностика
Заподозрить вирусный менингит неврологу позволяют характерные жалобы пациента, острое начало заболевания и наличие менингеальных симптомов. Для установления вирусного характера воспаления мозговых оболочек проводят люмбальную пункцию с исследованием цереброспинальной жидкости, ПЦР-исследования и выделение возбудителя.
Анализ цереброспинальной жидкости при вирусном менингите показывает незначительное увеличение белка, нормальное содержание глюкозы и лейкоцитоз. В первые 1-2 сутки вирусный менингит может сопровождаться нейтрофильным лейкоцитозом ликвора, что более характерно для бактериального воспаления. Однако отсутствие возбудителя при микроскопии различно окрашенных мазков цереброспинальной жидкости свидетельствует в пользу вирусной этиологии заболевания. Для ее подтверждения необходимо повторное исследование ликвора спустя 12ч, при котором в случае вирусного менингита наблюдается уменьшение числа нейтрофилов и нарастание количества лимфоцитов.
Анализ цереброспинальной жидкости позволяет дифференцировать вирусный менингит от других видов воспаления мозговых оболочек. Так, при лептоспирозной и туберкулезной этиологии менингита, а также при его опухолевом характере, наблюдающийся в цереброспинальной жидкости лимфоцитоз сочетается со снижением уровня глюкозы.
Выделение вируса является весьма сложной задачей, поскольку в цереброспинальной жидкости он содержится в небольшом количестве, а в других источниках (кровь, моча, кал, мазок из носоглотки) может находиться при носительстве или после перенесенной инфекции без развития вирусного менингита. Поэтому основным современным методом диагностики возбудителя при вирусном менингите является ПЦР- исследование цереброспинальной жидкости. Серологические реакции для диагностики вирусного менингита показательны только в случае сравнения их результатов в начале заболевания и спустя 2-3 недели. Из-за большой длительности такой диагностики она может носить лишь ретроспективный характер.
Пациентам, имеющим вирусный менингит, дополнительно проводят клинический анализ крови, биохимические пробы печени, определение электролитного состава крови, содержание в ней глюкозы, креатинина, липазы и амилазы. При атипичном течении вирусного менингита и сомнениях при его диагностике возможно проведение электромиографии, ЭЭГ, МРТ и КТ головного мозга.
Лечение вирусного менингита
В отношении вирусного менингита в большинстве случаев проводится симптоматическая терапия. Пациенту рекомендован покой, постельный режим, нахождение в затемненном помещении. Для купирования головной боли назначают анальгетики. Но зачастую она значительно уменьшается после снижения внутричерепного давления в результате диагностической люмбальной пункции. Температура тела выше 38°C является показанием к приему жаропонижающих препаратов (парацетамол, ибупрофен и др.).
Специфическая и неспецифическая противовирусная терапия вирусного менингита необходима у пациентов с ослабленным состоянием иммунной системы и у грудных детей. В таких случаях проводится внутривенное введение иммуноглобулина. Если вирусный менингит вызван вирусом герпеса или вирусом Эпштейн-Барр, то возможно применение ацикловира.
Прогноз
У взрослых вирусный менингит в большинстве случаев заканчивается полным выздоровлением. Примерно в 10% случаев отмечаются остаточные явления в виде астении, головной боли, небольших расстройств координации, легких нарушений интеллектуальной сферы (ухудшения памяти, затруднение способности к сосредоточению, некоторая невнимательность и пр.). Однако и они проходят спустя несколько недель, реже — месяцев. В грудном возрасте вирусный менингит может приводить к тяжелым осложнениям в виде стойкой тугоухости, задержки психического развития, нарушений интеллекта.
Менингит у детей – инфекционно-воспалительный процесс, затрагивающий мозговые оболочки. Течение менингита у детей сопровождается общеинфекционным (гипертермией), общемозговым (головной болью, рвотой, судорогами, нарушением сознания) и менингеальным синдромом (ригидностью затылочных мышц, общей гиперестезией, менингеальной позой, положительными симптомами Кернига, Лессажа, Брудзинского, выбуханием большого родничка). Диагностика менингита у детей требует проведения люмбальной пункции, исследования ликвора и крови. Основными принципами лечения менингита у детей являются: госпитализация ребенка, постельный режим, проведение антибактериальной/противовирусной, дезинтоксикационной, дегидратационной терапии.
Общие сведения
Менингит у детей – нейроинфекция, вызывающая преимущественное поражение мягкой мозговой оболочки головного и спинного мозга; протекающая с развитием общеинфекционных, общемозговых, менингеальных симптомов и воспалительных изменений в цереброспинальной жидкости. В структуре педиатрии и детской инфекционной патологии менингитам уделяется повышенное внимание, что объясняется частым органическим поражением ЦНС, высокой летальностью от данной патологии, тяжелыми медико-социальными последствиями. Уровень заболеваемости менингитом среди детей до 14 лет составляет 10 случаев на 100 тысяч населения; при этом около 80% заболевших составляют дети до 5 лет. Риск летальности при менингите зависит от возраста детей: чем младше ребенок, тем выше вероятность трагического исхода.

Причины менингита у детей
Менингиты у детей могут вызываться самыми различными возбудителями: бактериями, вирусами, грибами, простейшими. Наиболее многочисленная группа возбудителей менингита у детей представлена бактериями: менингококком, пневмококком, гемофильной палочкой серогруппы b, стафилококком, энтеробактериями, микобактериями туберкулеза. Вирусные менингиты у детей чаще всего ассоциированы с вирусами ECHO, Коксаки, эпидемического паротита, ветряной оспы, кори, краснухи, полиомиелита, клещевого энцефалита, Эбштейна-Барр, герпеса, энтеровирусами, аденовирусами и др. Менингиты у детей, вызываемые грибами, риккетсиями, спирохетами, токсоплазмой, малярийным плазмодием, гельминтами и другими патогенами, относятся к числу редко встречаемых форм.
Потенциальным источником инфекции служит больной человек или бактерионоситель; инфицирование может происходить воздушно-капельным, контактно-бытовым, алиментарным, водным, трансмиссивным, вертикальным, гематогенным, лимфогенным, периневральным путями.
Развитию менингита у новорожденных детей способствует неблагоприятное течение беременности и родов, гипоксия плода, недоношенность, внутриутробные инфекции. У детей раннего возраста факторами риска развития менингита служат гнойные заболевания различной локализации (отиты, мастоидиты, синуситы, фарингиты, тонзиллиты, гастроэнтероколиты, фурункулы лица и шеи, остеомиелит, эндокардит), ОРВИ, инфекционные заболевания детского возраста, кишечные инфекции, черепно-мозговые травмы. Предрасположенность к менингиту детей первых лет жизни объясняется незрелостью иммунной системы и повышенной проницаемостью гематоэнцефалического барьера. Фоном для развития патологического процесса в оболочках мозга могут служить гипотрофия, дефекты ухода за ребенком, переохлаждение, смена климатических условий, стресс, чрезмерные физические нагрузки.
Для вспышек менингита у детей характерна сезонность (пик заболеваемости приходится на зимне-весенний период) и цикличность (подъем заболеваемости отмечается каждые 10-15 лет).
Патогенез менингита у детей
При первичных менингитах у детей входными воротами для инфекции чаще всего служат слизистые оболочки респираторного или желудочно-кишечного тракта. Проникновение возбудителя в полость черепа и мозговые оболочки происходит гематогенным, сегментарно-васкулярным или контактным путями. Выраженная токсемия и нарастание уровня биологически активных веществ создают условия для повышения проницаемости сосудистых мембран, гематоэнцефалического барьера, проникновения микроорганизмов и их токсинов в ЦНС с развитием серозного, серозно-гнойного или гнойного воспаления мозговых оболочек.
Скопление воспалительного экссудата вызывает раздражение сосудистых сплетений желудочков головного мозга, что сопровождается увеличением продукции цереброспинальной жидкости и увеличением внутричерепного давления. Именно с развитием гипертензионно-гидроцефального синдрома связаны основные клинические проявления менингита у детей. Следствием расширения ликворных пространств и сдавления тканей мозга служит ухудшение перфузии, развитие гипоксии, выход жидкости из сосудистого русла и возникновение отека головного мозга.
При правильном лечении менингита у детей в фазу обратного развития происходит резорбция воспалительного экссудата, нормализация ликворопродукции и внутричерепного давления. В случае нерационального лечения менингита у детей может произойти организация гнойного экссудата и формирование фиброза, следствием чего будет являться нарушение ликвородинамики с развитием гидроцефалии.
Классификация
Первичные менингиты у детей возникают без предшествующего локального воспалительного процесса или инфекции; вторичные менингиты у детей развиваются на фоне основного заболевания и выступают его осложнением.
С учетом глубины поражения в структуре менингитов у детей различают: панменингит – воспаление всех мозговых оболочек; пахименингит – преимущественное воспаление твердой мозговой оболочки; лептоменингит – сочетанное воспаление паутинной и мягкой мозговых оболочек. Отдельно выделяют арахноидит - изолированное поражение паутинной оболочки, имеющее свои клинические особенности.
По выраженности интоксикационного и общемозгового синдрома, а также воспалительных изменений в спинно-мозговой жидкости, различают легкую, среднюю и тяжелую форму менингита у детей. Течение нейроинфекции может быть молниеносным, острым, подострым и хроническим.
В этиологическом отношении, в соответствии с принадлежностью возбудителей, менингиты у детей делятся на вирусные, бактериальные, грибковые, риккетсиозные, спирохетозные, гельминтные, протозойные и смешанные. В зависимости от характера ликвора, менингиты у детей могут быть серозными, геморрагическими и гнойными. В структуре патологии в педиатрии преобладают серозные вирусные и бактериальные (менингококковый, гемофильный, пневмококковый) менингиты у детей.
Симптомы менингита у детей
Независимо от этиологической принадлежности, течение менингита у детей сопровождается общеинфекционными, общемозговыми, менингеальными симптомами, а также типичными воспалительными изменениями ликвора.
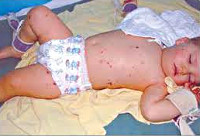
Общеинфекционная симптоматика при менингите у детей характеризуется резким повышением температуры, ознобами, тахипноэ и тахикардией, отказом ребенка от еды и питья. Может отмечаться бледность или гиперемия кожных покровов, геморрагическая сыпь на коже, связанная с бактериальной эмболией или токсическим парезом мелких сосудов. Отдельные неспецифические симптомы встречаются при определенных формах менингита у детей: острая надпочечниковая недостаточность - при менингококковой, дыхательная недостаточность - при пневмококковой, тяжелая диарея - при энтеровирусной инфекции.
Для общемозгового синдрома, сопровождающего течение менингита у детей, типичны интенсивные головные боли, связанные как с токсическим, так и механическим раздражением мозговых оболочек. Головная боль может быть диффузной, распирающей или локализованной в лобно-височной или затылочной области. Вследствие рефлекторного или прямого раздражения рецепторов рвотного центра в продолговатом мозге возникает повторная, не связанная с приемом пищи и не приносящая облегчения рвота. Нарушение сознания при менингите у детей может выражаться в сомнолентности, психомоторном возбуждении, развитии сопорозного состояния или комы. Нередко при менингите у детей возникают судороги, выраженность которых может варьировать от подергиваний отдельных мышц до генерализованного эпиприступа. Возможно развитие очаговой симптоматики в виде глазодвигательных расстройств, гемипареза, гиперкинезов.
К течению гнойного менингита у детей могут присоединяться другие инфекционно-септические осложнения - пневмония, артриты, эндокардит, перикардит, эпиглоттит, остеомиелит, сепсис. Поздними осложнениями со стороны нервной системы могут стать нарушения интеллекта, гипертензионно-гидроцефальный синдром, эпилепсия, параличи и парезы, гипоталамический синдром, поражение черепных нервов (косоглазие, птоз верхнего века, тугоухость, асимметрия лица и др.).
Диагностика менингита у детей
В процессе распознавания менингита у детей для педиатра и детского инфекциониста важен учет эпиданамнеза, клинических данных, менингеальных симптомов. Для правильной оценки объективного статуса ребенка необходимы консультации детского невролога, детского офтальмолога с осмотром глазного дна (офтальмоскопией); при необходимости – детского отоларинголога и нейрохирурга.
Подозрение на менингит у детей является показанием к проведению люмбальной пункции и получению ликвора для биохимического, бактериологического/вирусологического и цитологического исследования. Результаты исследования цереброспинальной жидкости позволяют дифференцировать менингизм и менингит, определить этиологию серозного или гнойного менингита у детей.
С помощью серологических методов (РНГА, РИФ, РСК, ИФА) выявляется наличие и нарастание специфических антител в сыворотке крови. Перспективно ПЦР-исследование спинномозговой жидкости и крови на наличие ДНК возбудителя. В рамках диагностического поиска проводятся бактериологические посевы крови и отделяемого носоглотки на селективные питательные среды.
По назначению консультантов может рекомендоваться расширенное обследование с выполнением нейросонографии через родничок, рентгенографии черепа, ЭЭГ, МРТ головного мозга ребенку.
Дифференциальную диагностику менингита у детей необходимо проводить с субарахноидальным кровоизлиянием, артериовенозными мальформациями головного мозга, ЧМТ, опухолями головного мозга, синдромом Рея, нейролейкозом, диабетической комой и др.
Лечение менингита у детей
Подозрение на менингит является абсолютным показанием к госпитализации детей в инфекционный стационар. В остром периоде детям показан постельный режим; максимальный покой; полноценная, механически и химически щадящая диета; контроль показателей гемо- и ликвородинамики, физиологических отправлений.
Этиотропная терапия менингита у детей предполагает внутримышечное или внутривенное назначение антибактериальных препаратов: пенициллинов, цефалоспоринов, аминогликозидов, карбапенемов. При тяжелом течении менингита у детей антибиотики могут вводится эндолюмбально. До установления этиологии антибиотик назначается эмпирически; после получения результатов лабораторной диагностики проводится коррекция терапии. Длительность антибиотикотерапии при менингите у детей составляет не менее 10-14 дней.
После установления этиологии менингита у детей может осуществляться введение противоменингококкового гамма-глобулина или плазмы, антистафилококковой плазмы или гамма-глобулина и др. При вирусных менингитах у детей проводится противовирусная терапия ацикловиром, рекомбинантными интерферонами, индукторами эндогенного интерферона, иммуномодуляторами.
Патогенетическая подход к лечению менингита у детей включает дезинтоксикационную (введение глюкозо-солевых и коллоидных растворов, альбумина, плазмы), дегидратационную (фуросемид, маннитол), противосудорожную терапию (ГОМК, тиопентал натрия, фенобарбитал). С целью профилактики мозговой ишемии используются ноотропные препараты и нейрометаболиты.
При тяжелом течении менингита у детей показана респираторная поддержка (кислородотерапия, ИВЛ), УФО крови.
Прогноз и профилактика менингита у детей
Прогноз менингита у детей определяется его этиологией, преморбидным фоном, тяжестью течения заболевания, своевременностью и адекватностью терапии. В настоящее время в большинстве случаев удается достичь выздоровления детей; летальные исходы регистрируются в 1-5% случаев. В резидуальном периоде менингита у детей чаще всего отмечаются астенический и гипертензивный синдромы.
Дети, переболевшие менингитом, подлежат наблюдению педиатра, инфекциониста и невролога с проведением инструментальных исследований (ЭЭГ, ЭхоЭГ, ультрасонографии).
В числе мер, направленных на снижение заболеваемости менингитом, главная роль принадлежит вакцинопрофилактике. При выявлении ребенка, больного менингитом в детском учреждении, осуществляются карантинные мероприятия, проводится бакобследование контактных лиц, введение им специфического гамма-глобулина или вакцины. Неспецифическая профилактика менингита у детей заключается в своевременном и полном лечении инфекций, закаливании детей, приучению их к соблюдению норм личной гигиены и питьевого режима (мытью рук, употреблению кипяченой воды и т. д.).
Читайте также:

