Методы заражения вирусом куриного эмбриона
Обновлено: 24.04.2024
Цель занятия: ознакомить студентов с методами заражения куриных эмбрионов для культивирования вирусов.
Оборудование и материалы: куриные эмбрионы 9-12 дневного возраста инкубации, овоскоп, спиртовые тампоны, подставки для эмбрионов, пинцеты, ножницы, лейкопластырь, иглы, шприцы, простые карандаши, пробойники, иголочки, таблицы, схемы, мультимедийное оборудование, презентации MS Office Power Point по теме занятия.
Методика проведения занятия и методические указания по теме.
Объяснение преподавателя. Существенно влияет на размножение вирусов в эмбрионах метод заражения. Перед заражением инкубированные яйца просвечивают, погибшие отделяют. На скорлупе яиц с живыми эмбрионами, которые различают по красному цвету кровеносных сосудов и движению эмбриона, карандашом отмечают место заражения.
8.1 Методы экспериментального заражения куриных эмбрионов.
Заражают эмбрионы в стерильном боксе, имеющем рабочий стол, два табурета, подводку газа, водопровод и вакуум. Заражение в амниотическую полость проводят в затемненной комнате. Рабочее место должно быть хорошо освещено. Перед работой стол дезинфицируют. Для дезинфекции поверхности яиц подготавливают антисептический раствор (70%-ный спирт, 2%-ный раствор йода) и обернутую ватой деревянную палочку, согнутый зубной зонд или бормашину для просверливания яичной скорлупы. Яйца заражают при помощи стерильных шприца для туберкулинизации и специальных игл. Место заражения на яйце заливают парафином. Для этого готовят парафиновые палочки: в пробирку, заполненную расплавленным парафином, вводят стеклянную палочку, следя за тем, чтобы она находилась в центре пробирки до остывания парафина.
Когда парафиновая палочка понадобится, стенки пробирки нагревают на горелке и за стеклянную палочку вытягивают парафин из пробирки. Подержав палочку над пламенем, расплавляют необходимое для закрытия отверстия в яйце количество парафина. Этот способ очень чист, и при нем не образуются пары парафина.
Кроме того, на рабочем столе в боксе размещают стакан со стерильными ватными тампонами, стакан с 3 % раствором едкого натра для использованных инструментов и сосуд с раствором хлорамина для использованных стеклянных предметов. В случае надобности можно приготовить подставку для яиц, небольшую эмалированную чашку и стерильные питательные среды. Подготовленный таким образом рабочий стол в течение 1–2 ч подвергают УФ-облучению.
Учитывая патогенность исследуемых вирусов, работы ведут в маске, резиновых перчатках и защитных очках.
Существует шесть методов заражения эмбрионов. Наиболее часто используют заражение в аллантоисную полость и на хорионаллантоисную оболочку, реже – в амниотическую полость и в желточный мешочек и совсем редко – в тело зародыша и в кровеносные сосуды ХАО. Выбор метода определяется тропизмом вируса, а также целью заражения. При любом методе заражения вводят 0,1–0,2 мл инфекционного материала.
8.1.1 Заражение в аллантоисную полость. При заражении этим методом хорошо размножаются вирусы гриппа, ньюкаслской болезни, ринопневмонии лошадей, везикулярного стоматита и др. Существует несколько вариантов метода.
Первый вариант. Эмбрион фиксируют вертикально тупым концом вверх. В скорлупе на стороне зародыша, а иногда с противоположной зародышу стороны на 5–6 мм выше границы воздушной камеры делают отверстие диаметром около 1 мм. Иглу вводят параллельно продольной оси на глубину 10–12 мм (рис. 16). После инъекции вируссодержащего материала иглу извлекают, а отверстие в скорлупе закрывают каплей расплавленного стерильного парафина.
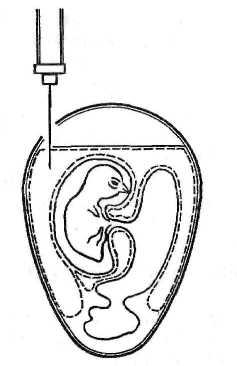
Рисунок 16. Заражение в аллантоисную полость (первый вариант) (по Николау)
Второй вариант. Сделанное в скорлупе над воздушной камерой отверстие используют лишь для выхода части воздуха. Отверстие же для самого заражения делают на участке бессосудистой зоны хорионаллантоисной оболочки (ХАО) со стороны зародыша. Иглу вводят на глубину не более 2–3 мм. Инъецируют инфицирующую жидкость в объеме 0,1–0,2 мл и закрывают отверстие парафином (см. рис. 17).
8.1.2 Заражение на хорионаллантоисную оболочку. Этот метод заражения куриных эмбрионов чаще используют для культивирования эпителиотропных и пантропных вирусов оспы, инфекционного ларинготрахеита птиц, чумы плотоядных, болезни Ауески, катаральной лихорадки овец и др.
Такое заражение может быть выполнено через естественную или искусственную воздушную камеру.
Для заражения через естественную воздушную камеру эмбрион помещают в штатив вертикально тупым концом вверх и в скорлупе против центра воздушной камеры вырезают круглое окно диаметром 15–20 мм. Через это окно пинцетом снимают подскорлупную оболочку. На обнажившийся участок ХАО наносят 0,2 мм вируссодержащей суспензии (рис. 18), отверстие закрывают лейкопластырем или реже покровным стеклом, укрепив его расплавленным парафином.
Заражение через искусственную воздушную камеру применяют чаще первого, так как оно обеспечивает контакт вируссодержащего материала с большей поверхностью ХАО и, следовательно, ведет к образованию большего количества вируса.
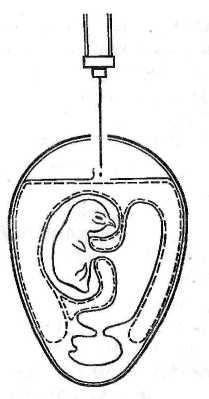
Рисунок 17. Заражение куриного эмбриона в аллантоисную полость (второй вариант) (по Николау)

Рисунок 18. Заражение на ХАО через естественную воздушную камеру (по Николау и др.)
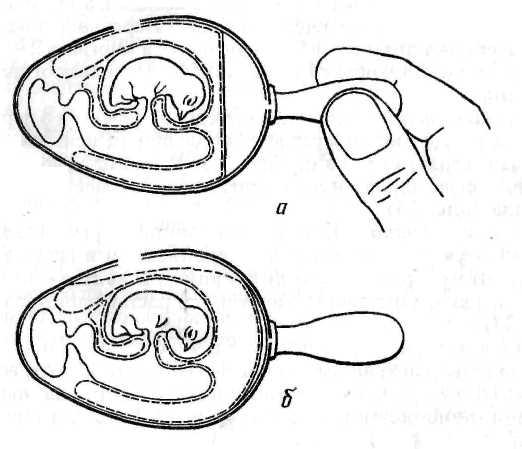
Рисунок 19. Заражение куриного эмбриона на ХАО через искусственную воздушную камеру (по Николау и др.)
Для заражения эмбриона этим методом его помещают в штатив горизонтально зародышем вверх. В скорлупе делают два отверстия: одно небольшое над центром воздушной камеры (предназначено для отсасывания из нее воздуха), а другое диаметром 0,2–0,5 см сбоку, со стороны зародыша. Сложность метода в том, что, делая второе отверстие, необходимо осторожно снять вначале кусочек скорлупы, затем скользящим движением, не повреждая ХАО, сдвинуть подскорлупную оболочку в сторону так, чтобы через образовавшийся дефект мог пройти воздух. После этого резиновой грушей через первое отверстие отсасывают воздух из естественной воздушной камеры (рис. 19, а). В результате через боковое отверстие наружный воздух устремляется внутрь, образуя искусственную воздушную камеру, дном которой является ХАО (рис. 19, б).
Через боковое отверстие на поверхность ХАО наносят инфекционную жидкость и отверстие закрывают кусочком лейкопластыря. Закрывать первое отверстие нет необходимости, так как внутренний листок подскорлупной оболочки при этом методе заражения не нарушается и продолжает выполнять роль барьера для микрофлоры окружающей среды.
Дальнейшую инкубацию эмбрионов, зараженных этим методом, проводят в горизонтальном положении боковым отверстием вверх.
8.1.3 Заражение в желточный мешок. Большей частью им пользуются для размножения хламидий, а также вирусов болезни Марека, ринопневмонии лошадей, катаральной лихорадки овец и др. Заражают эмбрионы 5–7-дневного, а иногда и 2–3-дневного возраста (вирус лихорадки долины РИФ). Используют два варианта заражения.
Первый вариант. Эмбрионы помещают в штатив в вертикальном положении. Делают отверстие в скорлупе над центром воздушной камеры и вводят иглу на глубину 3,5–4 см под углом 45° к вертикальной оси в направлении, противоположном месту нахождения зародыша (рис. 20).
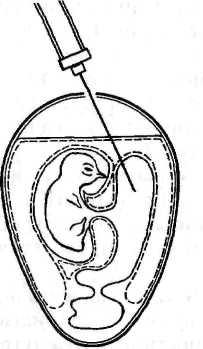
Рисунок 20. Заражение куриного эмбриона в желточный мешок (по Николау и др.)
Второй вариант. Иногда аналогичный путь заражения осуществляется на горизонтально укрепленном в штативе эмбрионе; при этом зародыш находится внизу, а желток–над ним. Отверстие в скорлупе закрывают каплей расплавленного парафина.
8.1.4 Заражение в амниотическую полость. Для этой цели используют эмбрионы 6–10-дневного возраста. Метод используется при культивировании вирусов гриппа, ньюкаслской болезни, ринопневмонии лошадей и др. Есть два способа заражения.
Закрытый способ. Заражение проводят в затемненном боксе. Яйцо помещают на овоскопе в горизонтальном положении зародышем вверх. Через отверстие в скорлупе над воздушной камерой вводят иглу с затупленным концом по направлению к зародышу. Доказательством того, что игла проникла в амнион, служит движение тела зародыша в направлении передвижения.
Открытый способ. Скорлупу над воздушной камерой срезают так, чтобы образовалось окно диаметром 1,5–2,5 см. Через него пинцетом под контролем глаза снимают подскорлупную оболочку. Затем анатомический (14 см) пинцет с сомкнутыми браншами ведут, продавливая хорионаллантоисную оболочку по направлению к зародышу. Когда пинцет достигнет его, бранши размыкают, захватывают амниотическую оболочку вместе с ХАО и подтягивают к окну. Удерживая левой рукой пинцет с фиксированной в нем оболочкой амниона, вводят вируссодержащий материал (рис. 21). Далее все оболочки опускают, окно закрывают лейкопластырем и эмбрион инкубируют в вертикальном положении.
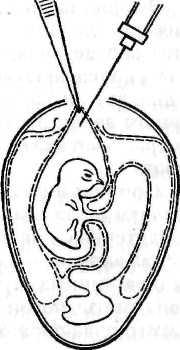
Рисунок 21. Заражение куриного эмбриона в амнион открытым способом (по Николау и др.)
8.1.5 Заражение в кровеносные сосуды ХАО. При овоскопировании 11– 13-дневных эмбрионов отмечают крупный кровеносный сосуд. По его ходу удаляют участок скорлупы, наносят 1–2 капли спирта, что делает на некоторое время подскорлупную оболочку прозрачной. Под контролем глаза на овоскопе иглу вводят в сосуд, что подтверждается его подвижностью при небольших боковых движениях иглы. Обнаженный участок подскорлупной оболочки закрывают кусочком лейкопластыря.
Можно материал в сосуды ввести и несколько отличающимся способом: срезают скорлупу над воздушной камерой, подскорлупную оболочку смачивают спиртом и в ставшие видными сосуды ХАО вводят материал. Отверстие закрывают кусочком стерильного лейкопластыря.
Описанные технические приемы экспериментального заражения куриных эмбрионов не единственные, а имеют различные варианты.
8.1.6 Заражение в тело зародыша. Для заражения используют эмбрионы 7–12-дневного возраста. Известно два варианта метода.
Первый вариант. Заражают так же, как в амнион закрытым способом, с той лишь разницей, что берут острую иглу и на овоскопе показателем попадания иглы в тело считают подчинение зародыша движениям иглы.
Второй вариант. Заражают так же, как в амнион открытым способом: через окно в скорлупе подтягивают пинцетом тело зародыша. Материал вводят в головной мозг или определенные участки тела. При таких методах заражения бывает значительный процент неспецифической гибели эмбрионов.
8.2 Накопление вируса в курином эмбрионе. Перед дальнейшей инкубацией на скорлупе зараженных любым методом куриных эмбрионов простым (графитным) карандашом пишут, чем заражен эмбрион и когда, а если нужно, то и другие сведения. Зараженные куриные эмбрионы помещают в термостат для дальнейшей инкубации, в процессе которой происходят репродукция внесенных вирусов и их накопление в соответствующих структурах. Температура инкубации эмбрионов варьирует от 33 до 38 °С в зависимости от свойств вируса, которым проведено заражение. За эмбрионами ведут постоянное наблюдение, просматривают на овоскопе, отбирая павшие. Гибель эмбрионов в первые 24 ч после заражения чаще всего обусловлена размножением грибов, бактериальной микрофлоры, внесенных в эмбрион вместе с инокулятом, или травмированием при заражении. Эта гибель считается неспецифической. В более поздние сроки эмбрионы гибнут в результате, как правило, размножения в эмбрионах вируса. Обнаружив погибшие эмбрионы, их сразу же переносят в холодильник с температурой 4 °С. Такие условия, с одной стороны, способствуют сохранению активности накопившегося в эмбрионе вируса, с другой – уплотнению тканей и запустению сосудов, что значительно облегчает последующее вскрытие.
Эмбрионы инкубируют до момента максимального накопления вируса. Для каждого вируса и даже штамма этот срок является определенным и варьирует в пределах от 2 до 7-8 сут. Так, для вируса ньюкаслской болезни штамма Н он составляет 2-3 дня, для того же вируса штамма В,– 5 дней, для вируса инфекционного ларинготрахеита птиц – 5 дней и т. д. Затем все эмбрионы умерщвляют охлаждением при 4 °С в течение не менее 3–4 ч и вскрывают.
8.3 Деэмбринированные яйца. В основе метода лежит удаление эмбриона из яйца в период, когда к его скорлупе изнутри полностью прилегает хорионаллантоисная оболочка. Если внутрь такого яйца добавить питательную среду, то образуется своеобразная культура ткани, в которой может размножаться вирус. Метод обладает рядом преимуществ: он позволяет получить более чистый вирус, чем в аллантоисно-амниотической жидкости, что важно для снижения аллергизирующих свойств вакцин, приготовленных из этого материала; отсутствие желточного мешка и, следовательно, содержащихся в нем специфических антител позволяет лучше размножаться некоторым вирусам. В некоторых случаях этот метод дает хорошие результаты в диагностических работах, так как при нем можно вводить большие количества исследуемого материала, что увеличивает возможность выделения вируса.
Метод предложил Бернкопф еще в 1949 г., но из-за трудностей применения широко не используется. Трудности эти связаны со свойством хорионаллантоисной оболочки в процессе инкубации отделяться от скорлупы, что снижает ценность культуры и затрудняет манипуляции получения вируса и замены питательной среды.
Е. Гройель (1963) ввел ряд модификаций, которые позволили устранить эти трудности. Он предложил использовать 15-дневные и даже более старые яйца, которые в процессе инкубации следует часто переворачивать для равномерного развития оболочки на скорлупе яйца. При просвечивании обозначают границы воздушной камеры. Скорлупу отпиливают на 0,5 см выше этой линии, на край скорлупной оболочки наливают расплавленный парафин (56-58 С°), который застывая, фиксирует край яйца. Затем вырезают круглое отверстие в оболочке над зародышем, оставляя вокруг узкий ободок. Следующий этап – осторожное удаление зародыша из яйца. При этом яйцо следует удерживать в горизонтальном положении и медленно поворачивать. Таким путем находят сосуды, связывающие эмбрион с ХАО, и перерезают их ножницами. Если яйцо держать вертикально, то зародыш своей массой оттягивает оболочку, отрывая ее обычно в области острого конца яйца. Попадание даже небольшого количества жидкости между ХАО и скорлупой вызывает полную отслойку оболочки в течение 1–2 дней.
После удаления зародыша оболочку, выстилающую яйцо, несколько раз промывают физиологическим раствором, охлажденным до 4–0°С, до тех пор, пока жидкость не станет прозрачной. Затем в полость яйца вводят 20 мл питательной среды, подогретой до 37 °С, и яйцо закрывают стерильным резиновым колпачком, предварительно погрузив его в парафин. Трубка с резиновой пробкой, вмонтированная в яйцо, обеспечивает как взятие, так и введение жидкости без опасности бактериального заражения. Такой биологический объект сохраняет жизнеспособность в течение нескольких дней.
По методике Йошино и других, полость деэмбринированных яиц заполняют раствором агара в растворе Хенкса. Заражают деэмбринированные яйца через трубку в колпачке.
1. Провести овоскопию куриного эмбриона, определить его жизнеспособность и отметить границы теней естественных образований.
2. Подготовить куриные эмбрионы к заражению.
3.Заразить куриные эмбрионы вирусами ньюкаслской болезни и оспы голубей (кур).
Самостоятельная работа студентов
Самостоятельная работа студентов: а) овоскопирование трех куриных эмбрионов; б) дезинфекция этих же куриных эмбрионов; в) подготовка рабочих мест и спецодежды к заражению эмбрионов; г) заражение 9-дневного куриного эмбриона вирусом ньюкасл-ской болезни (штамм В1 или Н) в аллантоисную полость, подписывание его; д) заражение 11-дневного куриного эмбриона вирусом оспы голубей (кур) на ХАО через искусственную воздушную камеру, подписывание его; е) укладка зараженных куриных эмбрионов и их размещение в термостате для инкубирования.
Подведение итогов занятия
Задание к следующему занятию
Контрольные вопросы:
1. Какие методы можно использовать для заражения куриных эмбрионов вирусами?
Не все виды клеток способны расти в виде монослон, в некоторых случаях поддержание дифференцированных клеток возможно только в культуре органа. Обычно это суспензия ткани, обладающей специализированной функцией, также обозначаемая как культура переживающей ткани.
Куриные эмбрионы при диагностике вирусных инфекций
Куриные эмбрионы (рис. 11-20) — практически идеальные модели для культивирования некоторых вирусов (например, гриппа и кори). Замкнутая полость эмбриона препятствует проникновению микроорганизмов извне, а также развитию спонтанных вирусных инфекций. Эмбрионы применяют для первичного выделения вирусов из патологического материала; для пассирования и сохранения их, а также для получения необходимых количеств вируса. Некоторые возбудители (например, герпесвирусы) вызывают характерные изменения (по ним можно распознавать заболевание). Заражение проводят на хорион-аллантоисную оболочку, в амниотическую или аллантоисную полость либо в желточный мешок.
Заражение вирусом на хорион-аллантоисную мембрану. Обычно используют 10-12-суточные эмбрионы. Яйца просматривают в проходящем свете, отмечают локализацию воздушного мешка и выбирают область без сосудов. Осторожно удаляют фрагмент скорлупы, освобождают наружную оболочку и отслаивают её осторожным надавливанием. Затем делают отверстие у края воздушного мешка. При отсосе через это отверстие хорион-аллантоисная оболочка отслаивается от наружной оболочки. На неё наносят исследуемый материал, свободный от бактерий и простейших (пропущенный через бактериальные фильтры и обработанный бактерицидами). Заражение в амниотическую полость. Обычно используют 7-14-суточные эмбрионы, у которых после отслоения хорион-аллантоисной оболочки (см. выше) расширяют отверстие, захватывают пинцетом амниотическую оболочку и выводят через хорион-аллантоисную оболочку. Через неё в амниотическую полость вводят исследуемый материал.
Заражение вирусом в аллантоисную полость. 10-суточные эмбрионы заражают через отверстия, сделанные в скорлупе и подлежащих оболочках (см. выше).
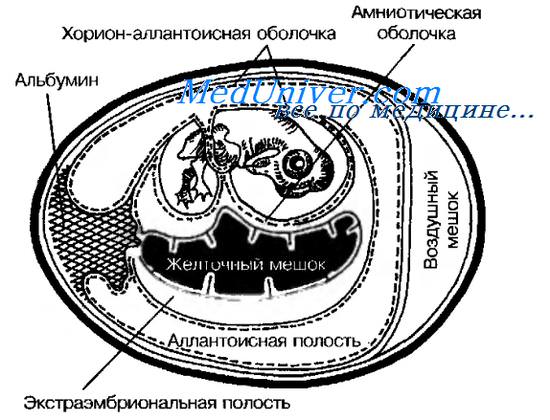
Рис. 11-20. Схематическое изображение развивающегося куриного эмбриона.
Наблюдение и учет результатов заражении вирусом куриного эмбриона
В качестве вируссодержащего материала можно использовать содержимое желточного мешка, аллантоисную и амниотическую жидкости либо весь эмбрион, нарезанный вместе с окружающими тканями на кусочки. Для выявления характерных поражений на хорион-аллантоисной мембране удаляют скорлупу и наружную оболочку. Затем мембрану извлекают и помещают в стерильную воду. Характер поражений изучают на тёмном фоне.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Лабораторные методы при диагностике вирусных инфекций включают:
• выделение и идентификацию возбудителя;
• обнаружение и определение титров противовирусных AT;
• обнаружение Аг вирусов в образцах исследуемого материала;
• микроскопическое исследование препаратов исследуемого материала.
Забор материала для выявления вирусов
При заборе материала для исследований необходимо выполнять следующие условия:
• образцы следует отбирать как можно раньше либо с учётом ритма циркуляции возбудителя;
• материал следует отбирать в объёме, достаточном для всего комплекса исследований;
• образцы следует доставлять в лабораторию незамедлительно (!), при относительно кратковременной транспортировке (не более 5 сут) образцы сохраняют на льду, при более длительной — при температуре -50 С.
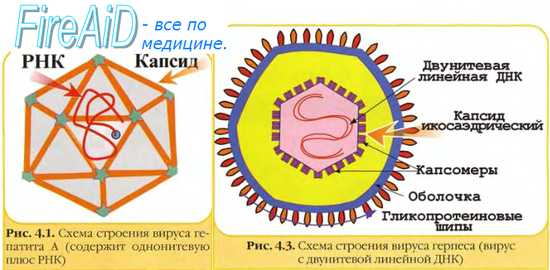
Выделение и культивирование вирусов
Выделение и идентификация возбудителя — золотой стандарт в диагностике вирусных инфекций.
Культуры клеток для выявления вирусов
Вирусы размножаются только в живых клетках, и выделение возбудителя в заражённой культуре клеток — один из основных методов диагностики вирусных инфекций. Поскольку большинство патогенных вирусов отличает тканевая и типовая специфичность, то почти к каждому вирусу можно подобрать соответствующие клеточные или тканевые чультуры, а также создать стандартные условия культивирования (наличие клеток одного типа). Размножение вируса обеспечивают чувствительные (пермиссивные) клетки. Поэтому при выделении неизвестного возбудителя проводят одномоментное заражение 3~4 культур клеток, предполагая, что одна из них может оказаться пермиссивной. Культуры клеток получают диспергированием соответствующих органов и тканей, но чаще используют эмбриональные ткани (человека и животных) либо трансформированные опухолевые клетки. При помещении на соответствующую плоскую поверхность клеточные культуры обычно растут в виде монослоя. Первично-трипсинизированные культуры. Суспензии клеток получают гомогенизированием соответствующих тканей, предварительно обработанных трипсином. Культуры часто представлены клетками смешанного типа и не подлежат повторному культивированию. Жизнеспособность таких культур составляет 2-3 нед.
Полуперевиваемые линии клеток представлены диплоидными клетками человека и животных. Культуры ограниченно пригодны к повторному диспергированию и росту (как правило, не более 20-30 пересевов), сохраняя при этом жизнеспособность и не подвергаясь спонтанной трансформации.
Перевиваемые линии клеток (гетероплоидные культуры) представлены клетками, подвергнутыми длительному культивированию и спонтанным трансформациям. Культуры способны к многократному диспергированию и перевиванию. Работа с ними менее трудоёмка по сравнению с приготовлениями первичных культур; перевиваемые клетки относительно одинаковы по своей морфологии и стабильны по свойствам.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Выявление противовирусных антител ( AT ) в сыворотке крови. РТГА. РСК. РИФ. Иммуносорбционные методы выявления противовирусных антител.
Более простой и доступный подход — выявление противовирусных антител ( AT ) в сыворотке. Образцы крови необходимо отбирать дважды: немедленно после появления клинических признаков и через 2~3 нед. Чрезвычайно важно исследовать именно два образца сыворотки. Результаты однократного исследования нельзя считать окончательными из-за невозможности связать появление AT с настоящим случаем. Вполне возможно, что эти AT циркулируют после предшествующей инфекции. В подобной ситуации роль исследования сыворотки, полученной в период рекон-валесценции, трудно переоценить. На наличие заболевания в период отбора первой пробы указывает не менее чем четырёхкратное увеличение титра AT, выявленное при исследовании второй пробы.
Перечисленные ниже методы не позволяют дифференцировать антитела ( AT ), образующиеся во время болезни и циркулирующие после выздоровления (продолжительность этого периода вариабельна для различных инфекций). Поскольку для адекватной диагностики необходимо подтвердить достоверное увеличение титров AT в двух пробах, то первую пробу исследуют в острой фазе, а вторую — в период выздоровления (через 2-3 нед). Полученные результаты носят ретроспективный характер и более пригодны для проведения эпидемиологических обследований.
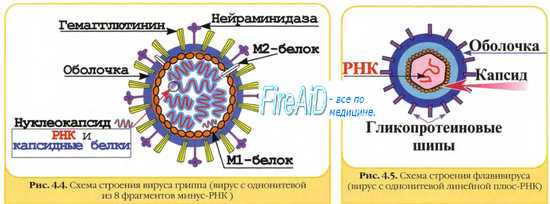
РТГА выявляет AT, синтезируемые против гемагглютининов вирусов (например, вируса гриппа). Метод позволяет легко выявлять подобные антитела ( AT ) в сыворотке больного.
РСК — основной метод серодиагностики вирусных инфекций (среди доступных). Реакция выявляет комплементсвязывающие IgM и IgG, но не дифференцирует их; для оптимизации получаемых результатов постановка реакции требует определённых навыков персонала.
РИФ. При возможности получить биоптат инфицированной ткани и доступности коммерческих наборов AT, меченных флюоресцеином, диагноз может подтвердить реакция прямой иммунофлюоресценции. Постановка реакции включает инкубацию исследуемой ткани с AT, их последующее удаление и люминесцентную микроскопию образца.
Иммуносорбционные методы выявления противовирусных антител
Иммуносорбционные методы (например, ИФА и РИА) более информативны, поскольку выявляют IgM и IgG по отдельности, что позволяет делать определённые выводы о динамике инфекционного процесса или состоянии реконвалесценции. Для выявления AT известный Аг сорбируют на твёрдом субстрате (например, на стенках пробирок, пластиковых микропланшетах, чашках Петри) и вносят различные разведения сыворотки пациента. После соответствующей инкубации несвязавшиеся AT удаляют, вносят антисыворотку к Ig человека, меченную ферментом, повторяют процедуру инкубирования и отмывания несвязанных AT и вносят какой-либо хромогенный субстрат (чувствительный к действию фермента). Поскольку изменение окраски пропорционально содержанию специфических AT, то вполне возможно определение их титра спектрофотометрическим способом. В диагностике ВИЧ-инфекции наи- большее распространение нашёл метод иммуноблотннга.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Перед заражением КЭ скорлупа на месте вскрытия или инъекции обрабатывается спиртом, обжигается, затем обрабатывается 5% раствором йода и вновь обжигается. Можно обрабатывать йодированным спиртом. Только после этого делаем прокол или вскрытие скорлупы. Методов заражения КЭ много, основные из них следующие:
1. Заражение на хорион- аллантоисную оболочку. КЭ должен быть 7-10 дневного возраста. На хорион-аллантоисной оболочке можно культивировать вирусы оспы, ящура. Доза заражения - 0,1 мл. Имеются три метода заражения на хорионаллантоисную оболочку:
А. Со стороны пути. Ножницами вскрывают пугу, иглой или пинцетом отпрепаровываем второй листок подскорлуповой оболочки в месте хорошо развитых кровеносных сосудов, наносим вирусосодержащий материал и тем же листком прикрываем. Окошечко в скорлупе закрывается покровным стеклом (или мелким часовым стеклом) и заливаем парафином.
Б. На границе пуги выпиливается скорлупа - 5x5x5 мм, отпрепаровывается подскорлуповая оболочка, а затем все также как в пункте "а".
С. Окошечко делается сбоку против зародыша. В этом случае иногда надо делать противоотверстие со стороны пуги и с помощью груши отсасывать воздух.
2. Заражение в аллантоисную полость. Применяется чаще других. Возраст эмбриона 9-11 дней. Доза заражения - 0,1 мл. Можно культивировать вирус гриппа, чумы птиц, чумы собак, инфлуэнцы. Существует два способа.
А. Через пугу. Делаем отверстие для иглы. Иглу погружаем настолько, чтобы попасть в аллантоисную полость. После введения вируссодержащего материала отверстие закрываем расплавленным парафином.
Б. Против предлежания К.Э. Яйцо фиксируем крестиком вверх, отступив от крестика 2-3 мм вверх делаем прокол иглой приблизительно на 0,5 см. Отверстие закрываем парафином.
3. Заражение в амниотическую полость. Возраст эмбриона 9-11 дней. Доза заражения - 0,1 мл. Существует два способа.
А. Через пугу. Делаем отверстие для иглы. Иглу погружаем настолько, чтобы попасть в амниотическую полость. После введения вируссодержащего материала отверстие закрываем расплавленным парафином.
Б. Против предлежания К.Э. Яйцо фиксируем крестиком вверх, отступив от крестика 2-3 мм вверх делаем прокол иглой приблизительно на 1,5 см. Отверстие закрываем парафином.
3. В желточный мешок. В этом случае используют 5-7 дневные эмбрионы. Доза заражения 0,5-1,0 мл. Применяют при орнитозе, пситтакозе, энцефалитах, риккетсиозах, бруцеллезе. Существует два способа.
А. Яйцо фиксируется крестиком вниз, сверху в центре яйца делается прокол скорлупы и вводится игла на 1,5-2 см, чтобы попасть в желточный мешок. Отверстие закрывается парафином.
Б. Яйцо оставляют в том же положении, прокол делают со стороны пути, иглу вводим с уклоном вверх, чтобы попасть в желточный мешок на 3-4 см. Отверстие закрывается парафином.
Зараженные куриные эмбрионы помещают в термостат для дальнейшей инкубации при температуре +37°С - +38°С в процессе которой происходит культивирование вирусов.
Читайте также:

