Миалгия после гриппа у ребенка
Обновлено: 19.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Определение
Вирус SARS-CoV-2 распространяется в микроскопических частицах жидкости, выделяемых больным человеком во время кашля, чихания, разговора, пения или тяжелого дыхания и попадает на слизистые носа, рта, либо глаз другого человека.
Кроме того, вирус может также распространяться контактно-бытовым путем, когда частицы с вирусом, находящиеся на поверхностях или предметах, через руки попадают на слизистые респираторного тракта.
Передача инфекции аэрозольным путем происходит в закрытых, переполненных и плохо вентилируемых помещениях.
Симптомы COVID-19 при тяжелой и средней тяжести форме заболевания
Наиболее распространенные симптомы
- Одышка, учащенное дыхание (55%).
- Усиление кашля, появление мокроты (30-35%).
- Кровохарканье (5%).
- Потеря аппетита (20%).
- Спутанность сознания (9%).
- Ощущение сдавления и заложенности в грудной клетке (> 20%).
- Температура тела выше 38°С (80%) более 5 дней.
- Насыщение крови кислородом по данным пульсоксиметрии (SpO2) ≤ 95% (до 20%).
- тахикардия,
- дефицит витамина D,
- раздражительность,
- судороги,
- тревожность,
- угнетенное состояние,
- нарушения сна.
Важно! Симптомы могут не обнаруживаться во время инкубационного периода COVID-19 или проявляться в любой комбинации (например, без температуры). Точный диагноз устанавливает врач по результатам обследований.
У пациентов старше 65 лет может наблюдаться атипичная картина заболевания, которая включают делирий (помутнение сознания), нарушения речи, двигательные расстройства, а также более тяжелые и редкие неврологические осложнения – инсульт, воспалительное поражение мозга и другие.

Большинство (около 80%) пациентов, у которых появляются симптомы заболевания, выздоравливают без госпитализации. Примерно у 15% пациентов развивается серьезная форма заболевания, при которой необходима кислородотерапия, а у 5% – крайне тяжелая форма, требующая лечения в условиях отделения интенсивной терапии.
Отличия новой коронавирусной болезни COVID-19 от ОРВИ и гриппа
COVID-19 тоже относится к ОРВИ – острым респираторным вирусным инфекциям, характеризующимся сходными симптомами: кашель, насморк, повышение температуры, головная боль, першение и боли в горле. Наиболее четко выраженную клиническую картину вызывают вирусы гриппа, парагриппа, аденовирусы. Коронавирус может протекать в более тяжелой форме, нежели другие ОРВИ, приводя к осложнениям и даже летальному исходу. Именно поэтому крайне важно отличать новый тип коронавируса от относительно безобидной простуды.

В чем отличие коронавируса от гриппа
Надо отметить, что COVID-19 и грипп имеют много общего:
- передаются воздушно-капельным и контактным путем;
- могут проявляться ломотой в суставах, головной болью, сильной слабостью и общим ощущением разбитости;
- могут возникать кишечные расстройства.
- Грипп начинается остро с повышения температуры сразу до фебрильных значений (39-40⁰С). На первый план выступают симптомы общей интоксикации: головная боль, слабость, боли в мышцах и суставах, слезотечение, боль в глазах.
- Коронавирус развивается постепенно - от общего недомогания в первые дни до выраженных симптомов, включая значимое повышение температуры тела через неделю.
Другие заболевания со схожими симптомами
Пневмонии, в том числе атипичные.
Аллергии. Одышка, проблемы с обонянием и другие симптомы могут возникать в результате воздействия аллергенов. Проблему решают антигистаминные препараты, которые при вирусной инфекции неэффективны.
Бронхиальная астма, которая также дает о себе знать затрудненным дыханием и мучительным кашлем, но имеет неинфекционную природу.
Отличаются ли симптомы у детей и у взрослых?
Дети составляют лишь около 2% от числа всех заболевших COVID-19. При этом они легче переносят коронавирусную инфекцию и часто являются ее бессимптомными носителями.
Протекание COVID-19 у детей разного возраста:
От 1 года до 3 лет
Инфекция обычно проявляется как легкое недомогание. Характерные симптомы COVID-19 не наблюдаются. Иногда присутствует потеря аппетита, которая проходит через 2-3 дня и никак не сказывается на общем самочувствие малыша.
Дети в этом возрасте болеют около семи дней и выздоравливают без осложнений. У них может появиться осиплость голоса и легкая заложенность носа. Кашля нет, не исключены редкие чихания.
У младших школьников и подростков может наблюдаться незначительное повышение температуры тела и легкое недомогание. Возможен сухой кашель, еще реже - головная боль.
По данным Роспотребнадзора, легкая форма заболевания, как правило, обусловлена сильным иммунитетом пациента.
Иммунная система детей и подростков, как правило, хорошо подготовлена к борьбе с вирусами. Они могут заразиться, но заболевание у них протекает в более мягкой форме или вообще бессимптомно.
Этапы развития заболевания с учетом симптомов
Симптомы коронавируса у взрослого человека по дням
1-3-й день. Заболевание начинается с легкого недомогания, незначительного повышения температуры, заложенности носа и боли в мышцах, как при ОРВИ или гриппе.
3-5-й день. Повышается температура тела, возможен несильный, поверхностный кашель. Может пропасть обоняние, а вкусовые ощущения сильно измениться. Возникают пищеварительные расстройства, выражающиеся, в том числе, диареей. Этот период считается кульминацией легкой формы течения COVID-19.
5-10-й день. Важный период для определения тяжести заболевания коронавирусной инфекцией. У 80% заболевших COVID-19 наблюдаются улучшения, которые через несколько дней могут привести к полному выздоровлению. Второй сценарий подразумевает ухудшение состояния, которое проявляется увеличением количества и тяжести симптомов. При таком развитии событий у пациента появляются сильный насморк, изнуряющий кашель, озноб, боль в теле, одышка.
10-12-й день. Этот период характеризуется сильной одышкой, болью в груди, прогрессированием слабости, бледностью, что свидетельствует о развитии пневмонии. Повреждение легких приводит к кислородному голоданию. Требуется госпитализация. Это состояние считается среднетяжелым.
12-14-й день. При COVID-19 75% пациентов с вирусной пневмонией начинают идти на поправку в среднем через 2 недели от начала заболевания. Однако тем, у кого развивается тяжелая форма заболевания, может потребоваться искусственная вентиляция легких.
14-30-й день. На излечение от тяжелой формы пневмонии, вызванной коронавирусом, требуется в среднем до двух недель с момента наступления серьезного осложнения.
Но даже после полного выздоровления может сохраняться одышка в легкой форме, проявляться слабость и недомогание в течение длительного времени (до нескольких месяцев).
- Поражение только верхних отделов дыхательных путей.
- Пневмония без дыхательной недостаточности.
- Острый респираторный дистресс-синдром (пневмония с острой дыхательной недостаточностью).
- Сепсис, септический (инфекционно-токсический) шок.
- Синдром диссеминированного внутрисосудистого свертывания, тромбозы и тромбоэмболии.
- Насыщение крови кислородом менее 88%.
Цитокиновый шторм при COVID-19 - реакция организма на воспалительный процесс, приводящая к тому, что иммунные клетки атакуют не только вирус, но и ткани собственного организма. Следствием этого может стать разрушение тканей и органов, и, как следствие, гибель организма.
Очень важно, что иногда COVID-19 опасен не только пневмонией и ее осложнениями, но и негативным влиянием на сосуды, мозг и сердце, что повышает риск развития инсульта. В таких случаях у пациента наблюдается головокружение, могут случаться обмороки, синеет лицо и немеют мышцы.
Симптомы, свидетельствующие о процессе выздоровления
Внимание! Временные интервалы течения болезни условны, они зависят от индивидуальных особенностей организма. COVID-19 в легкой форме, как правило, протекает не более 14 дней. Но подтвердить окончательное выздоровление может только тест на антитела.
Учитывая тяжесть заболевания, процесс выздоровления может проходить по-разному. Критерий выздоровления – если два последовательно сделанных теста на коронавирус методом ПЦР дали отрицательный результат.
Для проведения исследования в медицинских офисах необходимо предъявить СНИЛС и документ удостоверяющий личность. Запись на исследование В случае получения положительного или сомнительного результата на COVID-19 и при необходимости проведения подтверждающего тестирования обра.
Вирусные воспалительные миопатии. Синдром Рейе.
Острые и подострые воспалительные миопатии могут иметь вирусное происхождение. Наиболее часто встречается острый вирусный миозит, вызванный вирусами гриппа и коксаки. Вирусы также могут провоцировать развитие подострого полиомиозита при синдроме Рейе. Воспалительные миопатии могут наблюдаться при синдроме приобретенного иммунодефицита человека (СПИДе) и при его лечении зидовудином. А. Течение заболевания, прогноз и лечение
1. Миозит, вызванный вирусами гриппа, встречается как у детей, так и у взрослых. Вирусное заболевание имеет продромальный период и затем течет с высокой лихорадкой, миалгиями, слабостью, болью в горле и ринореей. Иногда отмечается рвота и миоглобинурия. Мышечная сила не снижена, но проверка ее затруднительна из-за выраженных болей в мышцах. Сходная клиническая картина характерна и для заболеваний, вызванных вирусами парагриппа, респираторным синцитиальным вирусом, вирусом простого герпеса и микоплазмой пневмонии. Большинство лабораторных показателей в пределах нормы, но уровень креатинкиназы может быть повышен.
Прогноз обычно благоприятный. Больному показан постельный режим, обильное питье и жаропонижающие средства, за исключением аспирина. У взрослых заболевание протекает более тяжело. Могут развиться осложнения со стороны сердечно-сосудистой системы, миоглобинурия и почечная недостаточность. Больным с миоглобинурией показана внутривенная гидратация для профилактики развития острой почечной недостаточности.

2. Вирусы коксаки В вызывают плевродинию — эпидемическую миалгию Борнгольма, которая сопровождается воспалительной миопатией. Заболевание развивается в летне-осеннее время и передается фекально-оральным путем. Больные жалуются на внезапно начавшиеся острые боли в нижней части грудной клетки или в животе, усиливающиеся при глубоком вдохе и кашле. Острая фаза длится около недели, но слабость и боли в мышцах могут сохраняться еще длительное время. Могут наблюдаться рецидивы. Данные лабораторных анализов не показывают отклонений от нормы. Лечение симптоматическое,
3. Синдром Рейе — это синдром, представленный острой энцефалопатией и жировой дегенерацией печени, развивающийся после вирусных инфекций, вызванных вирусами опоясывающего лишая и гриппа. Это очень редкое заболевание, поражающее как детей, так и взрослых. Оно манифестирует неукротимой рвотой, затем развиваются изменения личности, спутанность сознания, летаргия и кома. Смертность очень высока. В данных лабораторных исследований выявляются отклонения, указывающие на острое нарушение функции печени. Уровень креатинкиназы ММ, специфичной для скелетных мышц, может быть повышен в 300 и более раз по сравнений) с нормой.
Прогноз заболевания коррелирует с уровнем креатинкиназы в крови. Провоцирующим фактором в развитии синдрома может быть назначение салицилатов. Лечение поддерживающее.
4. ВИЧ может вызвать развитие подострой или хронической миопатии как на ранних, так и на поздних стадиях СПИДа. ВИЧ-миопатия наблюдается только у взрослых. Отмечается симметричная слабость и в части случаев атрофия проксимальных групп мышц верхних и нижних конечностей. Может одновременно наблюдаться миелопатия или периферическая нейропатия. Уровень креатинкиназы повышен в 10-15 раз по сравнению с нормой. Синдром проявляется практически так же, как полиомиозит. Поэтому всем больным полиомиозитом рекомендовано проведение лабораторных исследований на ВИЧ. Данные электрофизиологических исследований и биопсии мышц также не отличаются от таковых при полиомиозите.
- В период развернутой клинической картины СПИДа наблюдается синдром ВИЧ-атрофии, который характеризуется диссоциацией между выраженной потерей мышечной массы и слабостью, последняя может быть незначительна или вообще отсутствовать. Уровень креатинкиназы нормален. При биопсии выявляется атрофия мышечных волокон типа II — это частая, неспецифическая находка, типичная для больных, страдающих кахексией, обездвиженных лиц и при нарушении питания.
- Пиомиозит — это мышечный абсцесс, вызванный Staphylococcus aureus. Такой диагноз можно предположить у больных СПИДом, жалующихся на локализованную боль и отек мышц. Иногда повышается температура тела и нарастает уровень креатинкиназы в крови. Для подтверждения диагноза проводят ультразвуковое исследование мышц, МРТ или КТ с контрастом, часто в режиме гидрограммы. В лечебных целях назначают антибиотики и дренаж абсцесса. Провоцирующими факторами к развитию пиомиозита могут служить травма и гематогенное распространение бактериальной инфекции, даже если посев крови отрицателен.
- Прогноз и лечение. В связи с эпидемией СПИДа и улучшением диагностических возможностей этой патологии, выявляется большее число больных ВИЧ-миопатией. Лечение эмпирическое. Если миопатия умеренная, то можно применять нестероидные противовоспалительные средства. Если миопатия прогрессирует, то можно начать антиретровирусную терапию (зидовудин).
- Зидовудиновая (АЗТ) миопатия развивается при длительном приеме этого препарата в результате токсического воздействия зидовудина на митохондрии скелетных мышц. Больные жалуются на миалгии в нижних конечностях и проксимальную слабость. После физической нагрузки отмечается повышение уровня креатинкиназы в крови. Заболевание обычно начинается через год после начала лечения и, выраженность симптомов зависит от дозы и длительности приема зидовудина. После прекращения терапии симптомы частично регрессируют. Очень трудно провести дифференциальную диагностику зидовудиновой миопатии и ВИЧ-миопатии только на основании клинической картины. При проведении биопсии мышц видны беспорядочно расположенные мышечные волокна —- признак митохондриальной болезни, что характерно для зидовудиновой миопатии.
Лечение заключается в прекращении терапии зидовудином. Можно назначить нестероидные противовоспалительные средства. Обычно регресс симптомов наблюдается через несколько недель после прекращения лечения АЗТ, хотя мышечная слабость может сохраняться в течение нескольких месяцев.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Клиника неврологических осложнений гриппа. Профилактика осложнений гриппа
Выделяют 2 основные формы церебрального поражения при гриппе — энцефалические реакции и токсико-геморрагический энцефалит.
Энцефалические реакции характеризуются наличием главным образом общемозговых расстройств. На высоте гриппозной инфекции возникают рвота, головная боль, судороги, затемнение или потеря сознания. Судороги чаще носят генерализованный, клонический или клонико-тонический характер.
Возможно появление менингеальных симптомов в виде гиперестезии кожных покровов, выбухание большого родничка, легкой ригидности мышц затылка. Эти симптомы держатся недолго, состояние оольных улучшается, проясняется сознание. Вялость или возбуждение могут сохраняться более длительно. В некоторых случаях общемозговые и менингеальные симптомы бывают более выражены: продолжительность потери сознания может быть до 1 — 172 сут, она более глубокая, судороги повторяются, более отчетливы менингеальные симптомы.
Такое течение может сопровождаться расстройством дыхания и сердечно-сосудистыми нарушениями, выраженной мышечной гипотонией, повышением или угнетением сухожильных рефлексов, снижением реакции зрачков на свет, корнеальных и конъюнктивальных рефлексов. У некоторых больных наблюдаются гиперемия и отек сосков зрительных нервов. После прояснения сознания длительно сохраняется вялость или возбуждение.
Давление спинномозговой жидкости повышено. Ее состав нормальный или имеется небольшой лимфоцитарный плеоцитоз — до 30—40 клеток в 1 мм 3 .
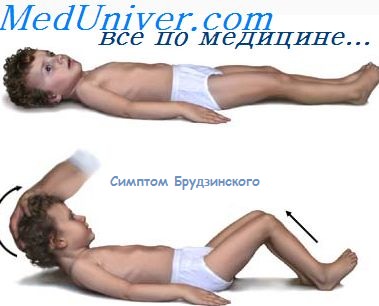
Токсико-геморрагический энцефалит характеризуется острым, иногда бурным апоплектиформным развитием на 2—7-й день с начала заболевания гриппом. При этом наблюдаются высокий подъем температуры, озноб, судороги, потеря сознания. Могут быть психомоторное возбуждение, бред.
В зависимости от локализации очаговых симптомов у детей раннего возраста выделяют следующие формы токсико-геморра-гического гриппозного энцефалита: корковый, в симптоматике которого преобладает выраженное психомоторное возбуждение; корково-подкорковый с моно- и гемипарезами, гиперкинезами; стволовой с геми- или тетрапарезами, выраженными глазодвигательными нарушениями, атаксией. Неврологические расстройства могут сохраняться различное время в зависимости от глубины поражения и тяжести заболевания.
Наиболее тяжело у детей первых лет жизни протекает стволовая форма, при которой отмечается расстройство дыхания, терморегуляции и сердечной деятельности. Прогностически неблагоприятным является длительное выключение сознания.
После энцефалита возможны стойкие последствия: глазодвигательные расстройства, различные двигательные нарушения, задержка психомоторного развития, судороги.
Профилактика и лечение осложнений гриппа
Во время вспышек эпидемий гриппа с целью повышения сопротивляемости организма назначают аскорбиновую кислоту в дозе 0,3—1 г в зависимости от возраста. Имеются предварительные данные об эффективности применения интерферона в коллективах, где были случаи заболевания гриппом, однако основное значение имеют профилактические мероприятия по уменьшению распространения воздушно-капельной инфекции.
При наличии симптомов поражения нервной системы показаны дегидратирующие препараты, литические смеси, противосудорожная терапия. Проводятся мероприятия, направленные на нормализацию дыхания и кровообращения. Для лечения и предупреждения вторичных инфекций назначают антибиотики.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Эпидемическая миалгия – это острое инфекционное заболевание, вызываемое энтеровирусами, с преимущественно фекально-оральным механизмом передачи. Клиническая картина характеризуется повышением температуры тела, появлением приступов выраженных спастических болей в диафрагме, мышцах грудной клетки, брюшной стенки и конечностей. Для диагностики используют серологические методы, обнаружение РНК патогена и непосредственно самого вируса в биоматериале. Дополнительно проводят общеклинические исследования. Этиотропное лечение не разработано. Назначается симптоматическая терапия.
МКБ-10

Общие сведения

Причины
Возбудитель – РНК-содержащий вирус, относящийся к роду Enterovirus, семейству Picornaviridae. Данный род включает множество серотипов. Один серотип патогена может вызывать различные формы энтеровирусной инфекции. Эпидемическую миалгию чаще провоцируют вирусы Коксаки В 1-6 серотипов, реже – Коксаки А. Энтеровирусы длительно сохраняются в холодной воде и почве, устойчивы к замораживанию, однако быстро инактивируются при нагревании свыше 50° С, высушивании, использовании для дезинфекции растворов йода, формальдегида и хлора, ультрафиолетовом облучении.
Резервуаром и источником инфекции могут служить вода, почва и продукты питания, контаминированные возбудителем, а также больной человек и бессимптомный вирусоноситель. Механизм передачи – фекально-оральный, осуществляемый через водный, пищевой и контактно-бытовой пути. Обнаружение вируса в отделяемом из верхних дыхательных путей позволяет предположить возможность заражения воздушно-капельным путем, однако подобной теории придерживаются лишь некоторые исследователи. Ее противники склоняются к версии, что вирус поступает в ротовую полость с последующим попаданием в кишечник и реализацией традиционного механизма заражения. Возможна трансплацентарная передача патогена.
Патогенез
Вирус попадает в организм человека через слизистые оболочки ротовой полости, кишечника и дыхательных путей. Отсутствие белковой капсулы способствует устойчивости возбудителя к действию желудочного сока. Проникая в эпителиальные клетки и клетки лимфоидной ткани, патоген активно реплицируется. Примерно на 3 сутки заболевания инфекционный агент попадает в кровь – наступает вирусемия.
С током крови микроорганизм разносится в органы и ткани. В зависимости от тропности вируса поражаются различные структуры. Чаще всего отмечается вовлечение в процесс мышечной ткани и ЦНС. Возможно повреждение поджелудочной железы, сосудов глаз, легочной ткани, сердца, почек и печени с развитием соответствующей клинической симптоматики. Морфологически в пораженных тканях определяется отек, признаки воспаления и некроза.
Симптомы эпидемической миалгии
Инкубационный период составляет до 10 дней, в среднем около 3-4 суток. Характерно появление выраженных головных болей, слабости и недомогания. Температура тела повышается до фебрильных, а иногда и до гиперпиретических цифр. Возможно появление рвоты на высоте температурной реакции. Нередко отмечается увеличение шейных лимфоузлов. Определяется гиперемия зева и кожи лица, зернистость задней стенки глотки. Пациенты жалуются на першение и боль в горле. Обнаруживается ринит, конъюнктивит.
После приступа отмечается повышение температуры, появление миоглобинурии. Через 2-3 дня характерен повторный подъем температуры тела с формированием волнообразной лихорадки. Длительность плевродинии составляет около недели. Данная форма редко выявляется изолированно, обычно сопровождается другими симптомами энтеровирусной инфекции, такими как экзантема, герпангина. После перенесенного заболевания формируется стойкий типоспецифический иммунитет.
Осложнения
В большинстве случаев болезнь Борнхольма протекает доброкачественно и заканчивается выздоровлением. На 5-6 день после манифестации эпидемической миалгии у отдельных пациентов развивается серозный менингит с формированием характерной клинической симптоматики и лабораторных признаков, отека мозга, эпилептических припадков. В некоторых случаях отмечаются пневмонии и острая дыхательная недостаточность.
В иностранной литературе имеются данные о таких осложнениях, как перикардит и миокардит. Иногда после перенесенной инфекции возникают пароксизмальные тахиаритмии. У мальчиков возможны орхиты. При поражении мышц нижних конечностей редко наблюдаются преходящие нарушения походки.
Диагностика
При объективном осмотре врач-инфекционист обращает внимание на гиперемию лица, инъекцию сосудов склер, наличие соответствующей энтеровирусной экзантемы кожи. Возможно выявление герпангины, фарингита, конъюнктивита. При развитии вирусного менингита определяются положительные менингеальные симптомы. По показаниям назначаются консультации невролога, хирурга и офтальмолога. Для диагностики эпидемической миалгии используются следующие клинико-лабораторные методы:
- Общелабораторные методики. В общем анализе мочи после приступа миалгии обнаруживается миоглобинурия. При проведении биохимического анализа крови отмечается повышение активности КФК и ЛДГ. При развитии серозного менингита и вовлечении в патологический процесс структур ЦНС выявляются соответствующие изменения в спинномозговой жидкости, на КТ и МРТ.
- Определение инфекционных маркеров. Применяют серологические методы: реакцию связывания комплимента, реакцию торможения гемагглютинации. Наиболее точным вариантом диагностики является обнаружение РНК возбудителя методом ПЦР и определение вируса в культуре клеток. В качестве исследуемого материала используют кровь, ликвор, смывы из носоглотки и образцы фекалий. Возможны ложноположительные результаты в виду широкого распространения бессимптомного вирусоносительства.
Дифференциальная диагностика проводится с острыми респираторными заболеваниями, плевритом и стенокардией. При выраженном напряжении мышц живота необходимо исключить острую хирургическую патологию. Важно отличить энтеровирусную экзантему от ветряной оспы и афтозного стоматита. При развитии эпидемий постановка диагноза не представляет затруднений, однако многообразие клинических проявлений энтеровирусной инфекции вызывает сложности при возникновении спорадических случаев.
Лечение эпидемической миалгии
Препараты для этиотропного лечения не разработаны. Проводят симптоматическую терапию. Пациентам показан постельный режим до стабилизации состояния, сухое тепло на пораженные мышцы. С целью дезинтоксикации рекомендуют инфузионную терапию либо обильный питьевой режим. Для купирования болевого синдрома и снижения температуры тела используют нестероидные противовоспалительные препараты, ненаркотические анальгетики.
По решению врача применяют седативные лекарственные средства, глюкокортикостероиды короткими курсами. При сочетании эпидемической миалгии с герпангиной назначают полоскание горла дезинфицирующими растворами, при присоединении конъюнктивита – глазные капли.
Прогноз и профилактика
Прогноз при эпидемической миалгии относительно благоприятный, так как данная форма энтеровирусной инфекции без развития осложнений протекает в виде легких и среднетяжелых форм. О смертельных исходах как о прямом результате плевродинии не сообщается. Диспансеризация после выздоровления не требуется, проводится только в случае присоединения неврологических осложнений.
Специфическая профилактика не разработана. Неспецифические мероприятия включают соблюдение правил личной гигиены и культуры питания. Большое значение имеет проведение санитарно-гигиенических и противоэпидемических мероприятий. Особую роль играет раннее выявление и изоляция больных. Для детей, контактировавших с пациентами, устанавливается карантин.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Теги: миозит, COVID-19, туберкулез, токсоплазмоз, гипотиреоз, гипертиреоз, сахарный диабет, ожирение, системная красная волчанка, рассеянный склероз
Миалгия: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Миалгия – это синдром боли в мышцах, связках, сухожилиях и фасциях – соединительнотканных оболочках мышц. При миалгии человек может чувствовать локальную или разлитую, тупую или острую, ноющую мышечную боль различной интенсивности. Боль может быть кратковременной, длительной и даже постоянной, возникать при физической нагрузке или в состоянии покоя, сопровождаться мышечными спазмами. При миалгии могут наблюдаться и другие симптомы: лихорадка и озноб (при наличии инфекции), боль в суставах, усталость.
Разновидности миалгии
Миалгия бывает острой и хронической. Острая миалгия возникает внезапно, быстро проходит, хорошо поддается лечению. Хроническая миалгия имеет длительное течение и часто является симптомом заболеваний мышц и костей, ревматических, аутоиммунных заболеваний.
Возможные причины миалгии
К основным причинам появления болей в мышцах можно отнести:
- чрезмерное напряжение мышц (особенно нетренированных),
- неврогенные миопатии,
- травмы,
- растяжение мышц,
- сосудистые патологии (например, артериальную недостаточность),
- действие токсических (в том числе лекарственных) веществ,
- первичные воспалительные заболевания мышечной ткани (идиопатические воспалительные миопатии),
- инфекционные миозиты,
- врожденные нарушения обмена,
- эндокринные заболевания,
- электролитные нарушения (например, дефицит калия).
Миалгии являются симптомом таких заболеваний, как дерматомиозит и миозит, инфекционные и паразитарные поражения (туберкулез, токсоплазмоз), заболевания эндокринной системы (гипотиреоз, гипертиреоз), метаболические нарушения (сахарный диабет, ожирение, амилоидоз), ревматические заболевания (ревматическая полимиалгия, болезнь Стилла у взрослых, гранулематоз Вегенера, узелковый полиартериит, системная красная волчанка), некоторые нейрогенные миопатии, миофасциальный синдром, фибромиалгия, синдром хронической усталости, аутоиммунные заболевания (рассеянный склероз).
Миалгия часто сопровождает различные ОРВИ, например, грипп, парагрипп, кроме того, боли в мышцах являются одним из частых симптомов постковидного синдрома.
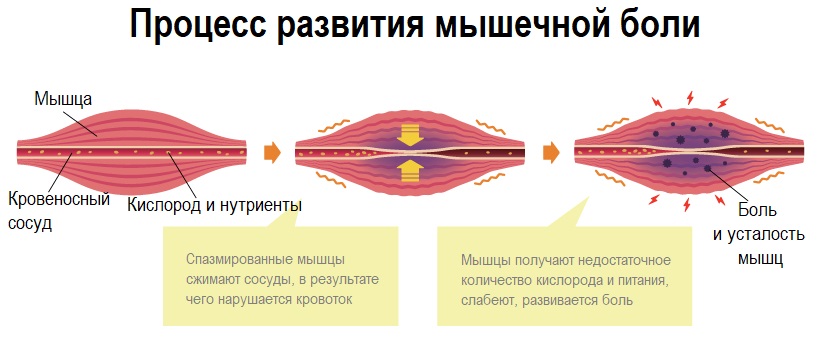
Наиболее распространенной патологией мышечно-связочного аппарата, сопровождающейся миалгией, является миофасциальный синдром (МФС), характеризующийся нарушением функции мышцы и формированием локальных уплотнений в пораженных мышцах. Синдром проявляется в любом возрасте, одинаково часто у мужчин и женщин, причиной его становится перенапряжение мышц. Боль возникает в отдельной спазмированной мышце или группе мышц – сначала острая, затем переходящая в хроническую с тенденцией к рецидивированию.
Ревматическая полимиалгия обычно проявляется у людей старше 55-60 лет характерной болью в области шеи, плечевых суставов и плеч, тазобедренных суставов с отсутствием мышечной слабости, лихорадкой, похудением и изменениями в анализах крови (повышением СОЭ и уровня СРБ). Боль двусторонняя, симметричная, постоянная, усиливающаяся во время движения. Типична мышечная скованность, наиболее выраженная после длительного периода неподвижности.
Фибромиалгия чаще диагностируется у женщин 40-60 лет. Для нее характерна хроническая генерализованная боль в мышцах, костях, связках, имеются специфические чувствительные точки – в затылочной области, шее, межлопаточной области, пояснице, ягодицах. Причина развития фибромиалгии неизвестна.
Сосудистые нарушения, например атеросклеротические бляшки в артериях, могут стать причиной интенсивной боли в мышцах вследствие недостаточности кровообращения.
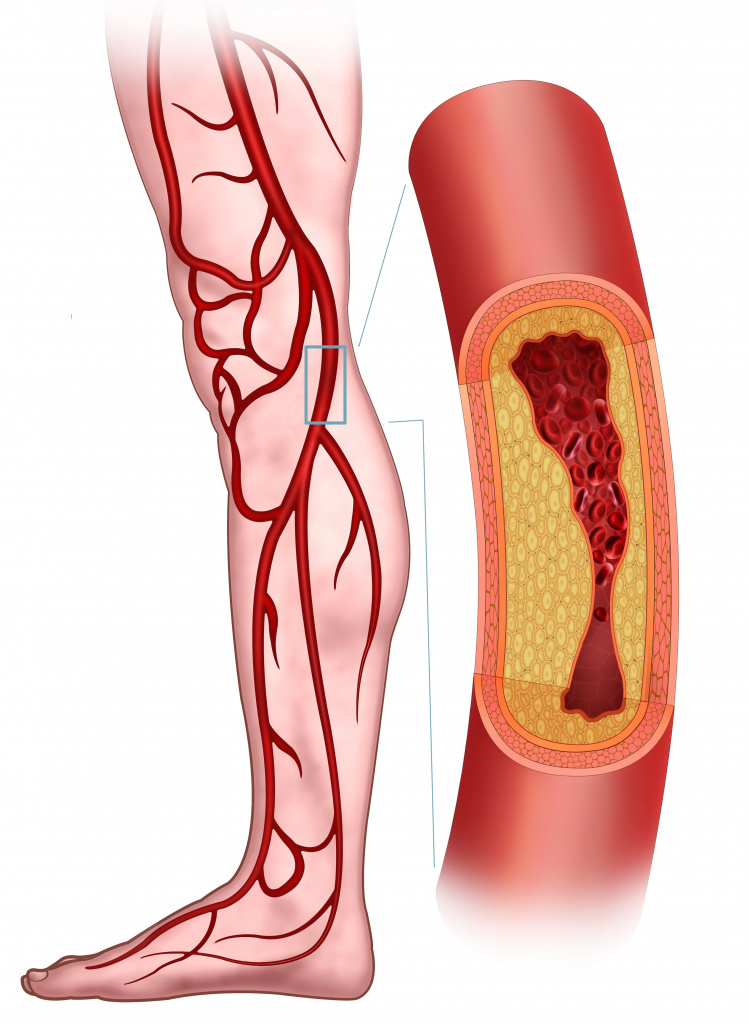
Атеросклеротические бляшки в артериях
Среди лекарственных препаратов влияние на мышечную систему могут оказывать глюкокортикостероиды, иммуносупрессанты, антивирусные препараты, галоперидол.
Симптомы слабости и боли в мышцах могут развиваться при приеме статинов – препаратов, снижающих уровень холестерина в крови и широко применяемых в протоколах лечения сердечно-сосудистых заболеваний.
От 7 до 29% больных, получающих статины, отмечают симптомы поражения мышц, обычно сопровождающиеся нормальной или слегка повышенной концентрацией креатинфосфокиназы в крови. Такие симптомы могут появляться через 4-6 недель после начала приема препаратов, обычно носят симметричный характер, локализуются в больших мышечных группах (бедрах, ягодицах, икроножных мышцах, мышцах спины). Редко прием статинов вызывает рабдомиолиз – синдром, при котором повреждение поперечнополосатой мускулатуры приводит к высвобождению в кровоток продуктов распада мышечных клеток – миоглобина.
К каким врачам обращаться при миалгии
При появлении болей в мышцах следует обратиться к терапевту или неврологу . Могут потребоваться консультации других специалистов – ревматолога (при подозрении на ревматическую природу миалгии), кардиолога (если пациент принимает статины), эндокринолога , инфекциониста, сосудистого хирурга.
Диагностика и обследования при миалгии
Важную роль в постановке диагноза играют лабораторные исследования.
-
Общий анализ крови с определение СОЭ.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Читайте также:

