Могут ли быть вши у вич инфицированного
Обновлено: 23.04.2024
Неврологические заболевания вызванные ВИЧ. ВИЧ-энцефалопатия.
1. Анамнез вич энцефалопатии. ВИЧ-энцефалопатия (ВИЧ-деменция, комплексная ВИЧ-деменция, ВИЧ-энцефалит) наблюдается у 15—20% больных СПИДом. Она обычно развивается на стадии глубокого иммунодефицита. В редких случаях она может быть первым признаком СПИДа. ВИЧЭ неуклонно прогрессирует и средняя продолжительность жизни после появления первых признаков заболевания составляет, как правило, не более 6 месяцев. В настоящее время патогенез заболевания не до конца понятен. Клиническая картина никогда не соответствует степени патологических изменений, найденных при аутопсии мозга умерших. Поэтому считается, что основным патофизиологическим механизмом являются нецитолитические изменения функции нейронов.
2. Клиническая картина вич энцефалопатии. Характерна клиническая триада симптомов: нарушение когнитивных функций, поведенческие расстройства и нарушение двигательных функций. Признаками когнитивных нарушений являются замедленность мышления, персеверации и гипомнезия с нарушением припоминания при относительной сохранности узнавания. Пациенты становятся апатичными, ограничивают социальную активность. Первоначально это напоминает картину депресии. Изредка состояние дебютирует атипичным психозом. Двигательные нарушения включают гиперрефлексию и атаксию преимущественно в нижних конечностях на начальных этапах. Экстрапирамидные нарушения характеризуются брадикинезией, маскообразным лицом, нарушением постуральных рефлексов. Также может наблюдаться тремор и признаки дисфункции лобных долей: появление хватательных рефлексов, рефлексов орального автоматизма.
3. Диагностика вич энцефалопатии. Диагностика ВИЧЭ основана на данных клинической картины — прогрессирующего нарушения когнитивных функций, характерного поведения и двигательных нарушений у больных СПИДом с низким содержанием CD4+ лимфоцитов. Необходимо исключить оппортунистическую инфекцию посредством проведения МРТ-обследования и анализа цереброспинальной жидкости (ЦСЖ). МРТ может выявить атрофию или симметричную лейкоэнцефалопатию. В ЦСЖ может наблюдаться умеренное повышение концентрации белка или отсутствие патологических изменений.

4. Лечение вич энцефалопатии.
- Зидовудин (AZT) ингибирует обратную транскриптазу ВИЧ. Это единственное антиретровирусное средство, эффективность котрого при лечении ВИЧЭ доказана на сегодняшний день. Препарат частично восстанавливает нарушенные когнитивные функции. Показано, что чем выше дозы применяемого средства, тем лучше терапевтический эффект. Рекомендуется назначение дозы 1200-2000 мг/сут., разделенной на 5—6 приемов, что способствует лучшей переносимости препарата. Нередким побочным эффектом лечения является подавление костномозгового кроветворения. Для профилактики этого осложнения рекомендуется одновременный прием эритропоэтина до достижения уровня гемоглобина более 100 г/л, а также колониестимулирующего фактора до достижения абсолютного числа нейтрофилов более 1000/мм3. В некоторых случаях может потребоваться переливание крови. Кроме вышеописанного побочного эффекта, AZT может вызывать головные боли, миалгии и миопатию с повышением уровня креатинкиназы, а также токсическое поражение печени, тошноту, рвоту и общее недомогание. AZT, как и другие антиретровирусные средства, обладает лишь вирусостатическим эффектом, поэтому в процессе лечения развивается резистентность ВИЧ к AZT, и срок эффективности лечения препаратом ограничен.
- Другие антиретровирусные средства. В настоящее время существует еще несколько антиретровирусных препаратов, которые являются ингибиторами обратной транскриптазы ВИЧ. Для борьбы со штаммами ВИЧ, резистентными к AZT, применяются дидеоксинуклеозиды (DDI, DDC, D4T), которые, к сожалению, неэффективны в лечении ВИЧЭ. Более эффективным считается назначение комбинированного лечения. К побочным эффектам и осложнениям терапии дидеоксинуклеозидами относятся развитие периферической нейропатии, панкреатита, токсического поражения печени и желудочно-кишечных расстройств. В настоящее время проводятся испытания нового класса лекарств, называемых ингибиторами протеаз. Считается, что они обладают синергичным действием с ингибиторами обратной транскриптазы при комбинированной терапии. Эффективность комбинированного лечения ВИЧЭ пока не установлена.
- Вспомогательная терапия вич энцефалопатии. В настоящее время проводятся клинические испытания препаратов, обладающих способностью противостоять повреждению клеток ВИЧ. Такой вывод был сделан на основании снижения уровня цитокинов или токсического воздействия ВИЧ в культуре клеток in vitro под влиянием препарата. Применение таких средств в сочетании с антиретровирусной терапией позволит добиться лучших результатов лечения больных СПИДом.
- Поддерживающая терапия вич энцефалопатии
При апатии и аутизме у больных СПИДом рекомендуется назначение метилфенидата в дозе 5—10 мг 2—3 раза в сутки. К побочным эффектам препарата относятся токсическое поражение печени, желудочно-кишечные расстройства, делирий, припадки, тревожные состояния и нарушения сна.
При депрессии назначают трициклические антидепрессанты, например, амитриптилин, в начальной дозе 25 мг на ночь. Еженедельно увеличивают дозу препарата на 25 мг при условии хорошей переносимости — до достижения клинического эффекта. Альтернативным методом лечения является назначение ингибиторов обратного захвата серотонина, например, флуоксетина в начальной дозе 10-20 мг/сут. с еженедельным повышением дозы на 10 мг. К побочным эффектам трициклических антидепрессантов относятся их антихолинергические свойства (например, задержка мочи, запоры, сухость во рту), нарушения проводимости и ритма сердца, артериальная гипотензия, преходящий седативный эффект, токсический делирий, припадки, тремор, парестезии, нарушения сна, желудочно-кишечные расстройства, усиление аппетита, ведущее к повышению массы тела, и изменение вкуса. Также могут наблюдаться угнетение костномозгового кроветворения, токсическое поражение печени и экстапирамидные симптомы. Побочные эффекты флуоксетина включают озноб, лихорадку, тошноту, головные боли, нарушения проведения и ритма сердца, стенокардию, артериальную гипер- или гипотензию, артралгии. Описаны желудочно-кишечные расстройства, токсическое поражение печени, атаксия, гипомания, ажитация и двигательное возбуждение, раздражение дыхательных путей, нарушение менструального цикла и припадки. В редких случаях можно наблюдать экстапирамидные нарушения, обмороки и угнетение костномозгового кроветворения.
При ВИЧЭ могут развиться припадки, требующие назначения противосудорожных средств. Можно применять любые антиконвульсанты, но, возможно, предпочтение следует отдать фенобарбиталу, который не имеет таких побочных эффектов, как подавление костномозгового кроветворения и реакции гиперчувствитсльности. Самый частый побочный эффект фенобарбитала — его седативное действие.
Уход и наблюдение за больным. Прогрессирование ВИЧЭ приводит к утрате способности больного не только к профессиональной деятельности и управлению финансовыми вопросами, но и к элементарному самообслуживанию. Создается необходимость официального оформления опекунства пациента с передачей опекуну ведения всех финансовых и бытовых аспектов жизни больного. Пациенту становится необходима помощь в контроле за его лечением, в приготовлении пищи и др. Одиноким больным рекомендовано обращение в хосписы, где разработаны специальные программы помощи, адаптированные к условиям прогрессирования болезни.
5. Ожидаемый результат лечения вич энцефалопатии. Отдельные исследования показали, что лечение AZT продлевает жизнь больным, снижает риск развития или замедляет прогрессирование ВИЧ-деменции. Неясно, играют ли какую-либо положительную роль другие антиретровирусные средства или иные виды лечения. Лечение высокими дозами AZT должно осуществляться под контролем клинического анализа крови, функциональных проб печени и уровня креатикиназы, а также неврологического статуса больного. При резком изменении в состоянии больного необходимо исключить присоединение оппортунистической инфекции.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Поражение глаз при ВИЧ-инфекции. Глазные инфекции при СПИДе
ВИЧ является покрытым липидной оболочкой РНК-вирусом семейства ретровирусов с уникальным типом репродукции, которая в качестве обязательного этапа включает обратную транскрипцию от РНК к ДНК. Он отнесен к подсемейству лентивирусов, вызывающих медленные инфекции. Выделено две группы вируса иммунодефицита человека — ВИЧ-1 и ВИЧ-2. Наиболее широко распространен ВИЧ-1, который подразделяется на субтипы.
Источником инфекции являются инфицированные люди — больные или вирусоносители. Вирус в большой концентрации содержится в их крови, сперме, менструальных выделениях и цервикальном секрете.
Вирус, попавший в кровь или на слизистые оболочки, поглощается мононуклеарными фагоцитами, которые представляют его CD4-хелперам. ВИЧ проникает в них, размножается и разрушает эти клетки. Через 3-6 нед он в большом количестве определяется в крови, распространяется по организму, инфицируя лимфоидную ткань, центральную нервную систему, ткани глаза и другие. Цитотоксические лимфоциты уничтожают зараженные клетки, уровень ВИЧ в крови падает, но полного подавления ВИЧ-репликации не происходит. Первые антитела обнаруживаются через 1—3 мес после заражения, лишены прямой антивирусной активности и не препятствуют распространению вируса между клетками.
Репликация вируса продолжается, количество CD4-хелперов постепенно и прогрессивно уменьшается и развивается хроническая ВИЧ-инфекция, которая вначале протекает бессимптомно и может продолжаться месяцы и годы. При снижении количества CD4-хелперов менее 200/мкл больной становится беззащитным против инфекций и опухолей, болезнь вступает в стадию вторичных заболеваний.
У большинства больных в этой стадии болезни выявляются различные поражения глаз в связи с поражением сосудов, инфекциями, неоплазмами или неврологическими нарушениями.
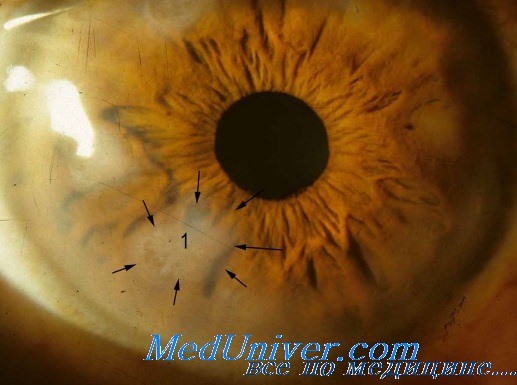
Первым проявлением ВИЧ-инфекции может быть глазная форма опоясывающего герпеса. В связи с этим, при таком поражении глаза у молодого человека, должна подозреваться возможность ВИЧ-инфекции. Вирусы опоясывающего и простого герпеса у ВИЧ-инфицированных могут вызывать двусторонний некротический ретинит с одновременным поражением сосудистой оболочки и роговицы, что сопровождается болью и нарушением зрения, возможна отслойка сетчатки.
Наиболее частой клинической формой оппортунистической глазной инфекции у больных СПИДом является цитомегалови-русный ретинит, обычно как проявление генерализованной формы болезни, который практически постоянно развивается при снижении CD4-хелперов менее 50/мкл.
Другими инфекционными болезнями, развивающимися при СПИДе и протекающими с поражением глаз, являются пневмоцистоз и токсоплазмоз.
Саркома Капоши — многоочаговая неоплазма, состоящая из множественных сосудистых узелков, встречается примерно у 10% ВИЧ-инфицированных. У некоторых больных она вначале появляется на веках или конъюнктивах в виде мелких приподнятых узелков темно-красного или фиолетового цвета. Мелкие очаги могут быть приняты за конъюнктивальные кровоизлияния.
Внутричерепные опухоли и асептический менингит могут вызывать различные неврологические нарушения в виде параличей черепных нервов, дефектов поля зрения, патологии со стороны зрачков, атрофии зрительного нерва или отека диска зрительного нерва.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Вирус иммунодефицита человека – ретровирус, провоцирующий ВИЧ-инфекцию. Это медленнотекущее заболевание, которое является неизлечимым. Во время болезни происходит угнетение иммунной системы, из-за чего организм теряет способность бороться с опухолями, инфекциями и другими вирусами. Симптомы ВИЧ у женщин не проявляются на протяжении длительного времени, что осложняет диагностику и лечение.

Основные симптомы проявления ВИЧ у женщин
Заражение вирусом происходит незаметно для организма, на протяжении нескольких недель никаких изменений не наблюдают. Первые признаки у девушек появляются через 2-10 недель. Симптоматика напоминает обычную простуду: поднимается температура (до 39-40 градусов), болит горло, начинается сухой кашель. Постепенно клиническая картина дополняется другими признаками нарушения в организме.
У всех инфицированных ВИЧ наблюдаются:
- потеря веса;
- постоянная слабость;
- проблемы с координацией;
- постоянные обострения герпеса;
- усиленная потливость;
- сыпь на коже;
- боли в суставах и мышцах;
- нарушение пищеварения;
- проблемы со стулом;
- увеличение селезенки и печени;
- отечность в области лимфоузлов.
При наличии хронических болезней происходит их обострение. Лечение практически не помогает, периоды ремиссии становятся всё короче или полностью пропадают. Мнимые простуды сопровождаются патологиями, которые развиваются во рту – стоматитом, гингивитом, пародонтитом.
Заметны дисфункции в эндокринной системе, женский организм переживает постоянные гормональные сбои. Из-за этого нарушается менструальный цикл: месячные становятся нерегулярными, выделения могут быть скудными или слишком обильными, обостряется ПМС, усиливаются маточные боли.
Когда организм распознаёт вирус, начинается выработка интерлекина – биологического вещества, посылающего сигнал головному мозгу. Отдача тепла понижается, а выработка энергии увеличивается. Это приводит к периодическому повышению температуры, которое повторяется произвольно.
Лимфатические узлы увеличиваются из-за запуска выработки антител против вируса. Со временем к внутренним симптомам присоединяются внешние проявления: уплотнения, мелкие кровоизлияния, красные пятна на теле. Это происходит из-за того, что клетки вируса повреждают макрофаги и Т-лимфоциты в коже. Местный иммунитет также снижается, усиливается восприимчивость болезнетворных микроорганизмов.
Распространенные заболевания у ВИЧ-инфицированных женщин
При ВИЧ-инфекции женщины чаще сталкиваются с разными заболеваниями половой системы и органов малого таза.

Самая распространенная патология – хроническая молочница.
Бактериальный вагиноз
Гарднереллез (бактериальный вагиноз) – невоспалительная болезнь, которая не передаётся половым путём. Причины возникновения – патологическое нарушение естественной микрофлоры влагалища. При нормальном состоянии в половых путях сохраняется кислая среда, которая мешает размножению патогенных микроорганизмов.
Важно! При ВИЧ происходит гибель лактобактерий, необходимых для поддержания кислой среды. Бактериальные агенты начинают активное размножение, формируется неспецифическая микрофлора.
Проявляется болезнь следующими симптомами:
- болезненностью во время секса;
- резью при мочеиспускании;
- неприятными выделениями;
- зудом;
- жжением;
- сухостью слизистых влагалища.
Выявить вагиноз позволяет мазок. Лечение включает в себя санацию влагалища и восстановление количества лактобактерий. Болезнь хорошо поддаётся терапии, но из-за действия вируса может регулярно обостряться и быстро переходит в хроническую форму.
Вирус папилломы человека
ВПЧ – инфекционное заболевание, которое имеет несколько путей передачи. Для заражения достаточно прямого телесного контакта или использования личных вещей, которыми недавно пользовался больной. Многие люди десятилетиями являются носителями вируса и не подозревают об этом.
ВПЧ может длительное время находиться в спящем состоянии. Главным провокатором обострения становится снижение естественных защитных сил организма. Основной симптом папилломавируса – кожные проявления (как выглядит – видно на фото).


У больного появляются многочисленные мелкие новообразования – кондиломы или папилломы.
Основная опасность ВПЧ – трансформация новообразований в злокачественную опухоль. При ВИЧ вероятность этого в разы увеличивается: ослабленная иммунная система не в состоянии бороться с патологическими клетками. Наросты рекомендуют удалять, возможны постоянные рецидивы.
Воспаления органов малого таза
Воспалительные процессы, затрагивающие органы малого таза – распространённая причина женского бесплодия. Возбудителями являются хламидии и гонококки.

Сопровождает заболевание ряд неприятных симптомов, к которым относятся:
- жжение и зуд во влагалище;
- боль внизу живота;
- зловонные обильные выделения;
- покраснение слизистой;
- отечность половых губ.
Половой акт сопровождается болью во влагалище. После секса наблюдаются выделения, содержащие следы крови. Болевой синдром постепенно усиливается и начинает проявляться во время любых движений.
Проявления ВИЧ-инфекции на разных стадиях
Сразу после заражения наступает инкубационный период, который обычно протекает бессимптомно. Скорость появления первичных признаков зависит от начального состояния организма.
При хорошем иммунитете инкубация продолжается до года, при ослабленном – симптомы проявляются уже через 2-4 недели.
К какому врачу обратиться?
Из-за того, что на ранних стадиях признаки заражения при ВИЧ напоминают обычную простуду, больные обычно обращаются за первой консультацией к терапевту.

При подозрении на вирус иммунодефицита выдается направление к инфекционисту, который назначает необходимые диагностические мероприятия и в случае подтверждения диагноза подбирает лечение.
Диагностика ВИЧ
Чтобы подтвердить или опровергнуть ВИЧ-инфекцию, назначают:
Анализ сдают утром, обязательно на голодный желудок. Результат не показывает самого вирусного агента, но определяет факт наличия или отсутствия антител.
Во время инкубационного периода антитела ещё не формируются, определить заболевание невозможно. Первый ИФА-тест делают приблизительно через месяц после возможного заражения. Также можно сдавать такой анализ в профилактических целях раз в 6-12 месяцев.
Если скрининг дал положительный результат, для окончательного подтверждения диагноза выполняют иммунный блоттинг.
Пациент снова сдаёт кровь, из которой отделяется сыворотка, содержащая антитела к вирусу. Жидкость наносится на полоску-тест с антигенами. Точность анализа — 100%.

При желании любой человек может сдать экспресс-тест на ВИЧ . Сделать это можно в СПИД-центре или в специальных мобильных пунктах. Исследование проводится анонимно, результат будет готов в течение получаса. Сдаются капиллярная кровь, моча или слюна.
В некоторых аптеках продаются экспресс-тесты для домашнего использования. На специальную полоску наносятся биологические жидкости, при наличии в их антител отображается положительный результат. В таком случае рекомендуется повторить исследование через 3 месяца, но лучше сразу же обратиться к инфекционисту или в СПИД-центр.
Последствия заражения вирусом иммунодефицита человека
При подтверждении диагноза подбирают антиретровирусная терапия. Она включает в себя постоянный прием препаратов (обычно назначаются Невирапин, Диданозин, Зидовудин). Эти препараты предотвращают попадание вируса в клетки, сохраняя иммунную систему от разрушения. Пить таблетки придётся на протяжении всей оставшейся жизни.
Если болеющие люди не принимают медикаментозные препараты, разрушение иммунной системы продолжается.
Постепенно ВИЧ переходит в СПИД — синдром приобретенного иммунодефицита. На этой стадии организм не в состоянии сопротивляться любым болезням, и убить может даже лёгкая простуда. Жить больному остаётся несколько месяцев, лекарственная терапия не действует.
Беременность при ВИЧ
Сдать анализы на ВИЧ-инфекцию рекомендуется ещё при планировании зачатия. Исследования предлагают также в женской консультации во время беременности. При положительном результате немедленно подбирается лечение, что позволяет успешно выносить и родить здорового ребёнка.
Болезнь переходит от мамы к малышу во время вынашивания, так и при родах или кормлении.
Повысить вероятность инфицирования ребёнка могут:
- родовые осложнения;
- иммунный статус мамы;
- фенотип вируса;
- качество лечения;
- генотип вируса;
- сопутствующие болезни.
У беременных может быть ложноположительный результат на ВИЧ-инфекцию. В некоторых случаях организм выдает негативную реакцию на ДНК отца и пытается вырабатывать антитела для защиты. Они определяются во время анализа. Для уточнения диагноза тесты сдаются несколько раз.
ВИЧ – опасное заболевание, которое требует постоянного медицинского контроля. Ответственное отношение больного к своему состоянию поможет снизить вероятность осложнений и перехода инфекции в СПИД. Вовремя начатое лечение позволяет сохранить нормальный уровень жизни и избежать раннего летального исхода.
Кожа — самый крупный орган тела и первая линия защиты от внешних инфекций. Когда эта защита прорвана — через порезы или царапины, — тело становится уязвимым для инфекций. Проблемы с кожей, волосами и ногтями могут быть первым сигналом о том, что у человека что-то не так со здоровьем.
Исследования показывают: больше половины людей, живущих с ВИЧ, отмечают проблемы с кожей. Не все эти проблемы требуют немедленного вмешательства, но, если есть сомнения, лучше проконсультироваться с вашим лечащим врачом.
Какие причины вызывают проблемы с кожей?
Бактериальные инфекции, включая Staphylococcus aureus — золотистый стафилококк, который может вызывать различные гнойничковые заболевания кожи, а в некоторых случаях приводить к развитию сепсиса и другим грозным заболеваниям, таким как менингит, пневмония и т.д. Большая часть из них лечится антибиотиками в форме мазей или таблеток. Но есть штаммы микроорганизма, устойчивые к действию антибиотиков.
Вирусные инфекции, включая бородавки, контагиозныого моллюска и герпетические язвы. Лечение может включать прижигание или замораживание жидким азотом в случае бородавок и антивирусные препараты в других случаях.
по теме

Лечение
Депрессия и ВИЧ
Грибковые инфекции могут поражать не только кожу, но и ногти на ногах и руках, обычно лечатся мазями, а в агрессивных случаях таблетками.
Рак кожи может проявляться в виде родинок странной формы, красных бугорков и обесцвечивания кожи и должен быть обследован дерматологом. Лечение в этом случае варьируется от простейших операций по удалению новообразования до химиотерапии или лучевой терапии. Один из видов раковых заболеваний, называемый саркомой Капоши, наиболее часто встречается среди людей с пониженным количеством CD4-клеток (как правило, менее 200 кл/мкл), но также может появиться и у людей, показатели которых в норме. Наиболее действенная профилактика в этом случае — держать ВИЧ под контролем и укреплять свою иммунную систему. Тем не менее, лечением саркомы Капоши являются химио- и лучевая терапия или использование специальных гелей.
Псориаз, вызванный гиперактивностью иммунной системы, приводит к возникновению шелушащихся красных пятен, обычно вблизи суставов. Обычно лечится с использованием стероидных препаратов или кремов. Похожее заболевание — экзема — тоже лечится кремами, но хроническое шелушение или пропадание волосяного покрова могут потребовать использования лосьонов и лечебных ванн.
Могут ли препараты АРВТ вызывать проблемы с кожей?
Кожная сыпь — довольно частый побочный эффект, который возникает у людей, начинающих прием ННИОТ (ненуклеозидных ингибиторов обратной транскриптазы), таких как эфавиренз, интеленс, невирапин и рилпивирин. Сыпь обычно проходит сама собой в течение пары недель и не требует особого лечения.
НИОТ (нуклеозидные ингибиторы обратной транскриптазы), такие как абакавир, известны тем, что часто вызывают сыпь, а также могут вызывать серьезное осложнение — реакцию гиперчувствительности, которая развивается примерно у 5 % принимающих их людей. Специальный тест крови поможет определить, кто находится в группе риска появления аллергических реакций, еще перед началом приема препарата. Если у вас проявляется аллергическая реакция, вам никогда не следует принимать абакавир снова.

Некоторые ингибиторы протеазы (ИП) могут вызывать кожные высыпания, это такие препараты, как дарунавир, фосампренавир. Такие ИП, как атазанавир и индинавир, могут также вызвать желтуху — иными словами, пожелтение кожи и слизистых оболочек. Однако желтуха может быть проявлением серьезных нарушений в работе печени, а значит, следует сразу же обратиться к вашему лечащему врачу для обследования.
Такой класс препаратов, как ингибиторы интегразы, также могут вызывать кожную сыпь. Это является наиболее частым побочным эффектом в случае приема таких препаратов, как ралтегравир, элвитегравир и долутегравир.
В последнее время обесцвечивание (или гиперпигментация) кожи и ногтей наблюдается у некоторых пациентов, принимающих зидовудин и эмтрицитабин. Чаще этот побочный эффект встречается у пациентов с темным цветом кожи.
Простые советы:
Накладывайте повязки на царапины и порезы, чтобы облегчить заживление и предотвратить инфицирование.
Поддерживайте вашу иммунную систему и следите за уровнем CD4-клеток, чтобы избежать проблем с кожей.
Используйте крем от загара с SPF 30 или больше. Не стоит находиться на солнце во время приема препаратов, так как они делают вашу кожу более уязвимой к той части спектра, которая вредна для нее. Проконсультируйтесь с вашим лечащим врачом, если сомневаетесь.
ВИЧ сам по себе может вызывать сухость кожи, как и определенные препараты. Хорошей идеей будет использование увлажняющего лосьона каждый раз после приема душа.
Расскажите вашему лечащему врачу о возникновении любых проблем с кожей, а также предоставьте ему информацию о том, как менялись форма и размер беспокоящих вас родинок или обесцвеченных участков кожи.
Читайте также:

