Могут ли при гепатите пропасть месячные
Обновлено: 15.04.2024
— Ольга Валерьевна, Людмила Викторовна, скажите, пожалуйста, какой менструальный цикл считается нормой, а когда стоит говорить о том, что менструация пропала? Как долго должна длиться задержка, чтобы женщина поняла: пора идти к гинекологу?
— Ольга Черепанова: В норме у женщины должен быть цикл от 24 до 38 дней. Если менструальный цикл согласуется с этим периодом, то он считается регулярным. Задержка месячных на срок более 38 дней — это уже звоночек к тому, чтобы прийти к гинекологу.
В медицинских кругах существует такое понятие, как аменорея. О ней можно говорить, когда у женщин, которые до этого момента имели нормальный менструальный цикл, выделения отсутствуют более 3 месяцев. Если у женщины нерегулярные месячные (с разницей между ними более двух месяцев), аменореей считается их отсутствие в течение более полугода.
В любом случае важно помнить, что нерегулярность цикла — уже повод посетить гинеколога, не доводя себя до состояния, когда менструаций не будет вовсе.
— Людмила Белкина: Отдельно стоит сказать о девочках, которые входят в репродуктивный возраст. У них бывает первичная аменорея, когда вроде бы срок начала менструации уже подошёл, а её ещё нет. Это не считается потерей месячных, но о причинах стоит проконсультироваться с гинекологом.
— При прекращении менструаций выделений крови нет вообще или же они есть, но могут быть скудными?
— Людмила Белкина: О потере месячных (сейчас мы имеем в виду только те случаи, которые нормой не являются) можно говорить лишь при их полном отсутствии. Скудные выделения — уже другая патология.
— Итак, если у женщины пропали месячные, по каким причинам это может быть? Наверняка такое бывает не только при заболеваниях. Например, первое, что приходит в голову – беременность. Давайте сначала поговорим о случаях, когда женщине не нужно волноваться, что менструация вовремя не началась. Расскажите о физиологических причинах
— Ольга Черепанова: Среди физиологических причин можно назвать три состояния женщины:
- Беременность, как и было сказано. Если женщина беременна, одно из первых изменений, которые она увидит, — задержка месячных. Они будут отсутствовать на протяжении всей беременности. Женщина делает тест, выясняет, что он положительный. В этом случае надо записаться к гинекологу для наблюдения за изменениями организма и развитием будущего малыша.
- Лактация. В этот период образуется молоко в молочных железах.
- Менопауза. Если женщина старше 50 лет, в её организме обычно начинают происходить возрастные изменения, приводящие к отсутствию месячных. В случае, когда здоровье женщину не беспокоит, но менструальные выделения пропали, можно не идти к гинекологу: это нормальный процесс. Впрочем, в 50 лет беременность тоже может наступить, и тогда прекращение месячных свидетельствует о соответствующих процессах в организме.
Отдельно хотела бы сказать о контрацепции. Менструация может на время пропадать при приёме некоторых противозачаточных средств. С их помощью можно, в частности, регулировать появление месячных. Если женщина, например, едет в отпуск и не хочет менструировать месяц, то после консультации с гинекологом она может принять противозачаточный препарат, который позволяет отсрочить появление менструации. Однако нужно помнить, что не все оральные средства контрацепции так влияют на организм.
— А каковы причины прекращения месячных, если речь идёт о патологии? При каких заболеваниях это встречается?
— Ольга Черепанова: Менструации могут пропасть при:
- некоторых заболеваниях эндокринной системы;
- приёме каких-либо токсических препаратов или воздействии на организм пациентки ряда химических веществ;
- изменении веса, в частности, ожирении или резком снижении массы тела. Некоторые пациентки спрашивают у нас, могут ли месячные пропасть из-за диеты. Такой риск имеется: резкое уменьшение массы тела негативно влияет на гормональный фон женщины. Для молоденьких девушек это особенно актуально, так как у них даже незначительная потеря веса может вызвать исчезновение месячных.
— Людмила Белкина: Ещё нас часто спрашивают, могут ли месячные пропасть из-за стресса. Да, могут.
— Прекращение менструации происходит на начальных этапах патологии и является первым её симптомом? Или менструация пропадает, когда болезнь уже явно выражена?
— Людмила Белкина: Так как отсутствие менструации может быть следствием многих заболеваний, сказать однозначно нельзя.
У девушки может быть нарушение менструального цикла в течение долгого времени, что в конечном счёте приведёт к потере месячных, если её не обследовать и не лечить.
Отсутствие менструальных выделений часто становится одним из целого комплекса проявлений.
Этот симптом может быть и первым звоночком заболевания.
— Расскажите, пожалуйста, что нужно делать женщине, если у неё пропали месячные по тем или иным причинам? Каковы принципы лечения при прекращении менструаций?
— Ольга Черепанова: Самое важное — прийти к гинекологу. Иногда спрашивают, как вернуть месячные народными средствами, если они пропали. Скажу сразу, что заниматься самолечением (в том числе и с помощью средств народной медицины) не стоит: патология чаще всего комплексная, и подобрать лечение без врача и необходимых обследований крайне сложно.
Как только организм просигналил нарушением цикла и тем более отсутствием месячных — надо посетить врача.
— Людмила Белкина: Мы выявляем, на каком уровне имеется нарушение. От этого зависит способ лечения и назначаемые препараты. Надо понимать, как у женщины идёт регуляция менструального цикла. Происходит ряд биохимических процессов, который начинается в головном мозге и заканчивается, достигнув репродуктивных органов. На любом из этапов может произойти сбой. Врачу важно выяснить, где именно имеется проблема, для чего проводятся определённые анализы, процедуры, осмотры.
Лечение патологии может быть следующее:
- комплекс мер для корректировки гормонального фона;
- витаминотерапия;
- при стрессе — успокоительные препараты, антидепрессанты, ноотропы.
Но это далеко не все методы лечения.
— Что ждёт женщину на приёме у гинеколога?
— Людмила Белкина: Если отсутствует менструация, будут необходимы как минимум два приёма, а также обязательное УЗИ. Первый приём — ознакомительный, во время которого мы собираем анамнез, осматриваем репродуктивные органы и молочные железы. Замечу, что 50% успешного диагноза — это правильно собранный анамнез.
— Может ли женщина не приходить в клинику, а проконсультироваться онлайн, из дома?
— Людмила Белкина: Чаще всего этого недостаточно. Пациентке стоит прийти на очную консультацию, ведь в связи с медицинской спецификой она не сможет всё о себе рассказать. Зато при осмотре доктор задаст вопросы, необходимость которых при беседе онлайн неочевидна. Далее он назначит обследование, включая ультразвуковое. Затем, уже со всеми анализами, пациентка должна прийти на приём повторно.
По результатам врач сможет назначить лечение. Возможны также повторные УЗИ.
— Ольга Черепанова: Во многих случаях после того, как мы определились с лечением, пациентка в течение 3-6 месяцев следует рекомендациям гинеколога, а потом приходит снова для контроля заболевания. Возможно, на этом приёме будет установлено то, что женщина выздоровела. Например, при стрессе: причину нашли, провели комплексное лечение, цикл восстановился, всё закончилось. Далее можно будет приходить на профилактические осмотры.
Если патологии ещё остались, продолжаем лечить.
— Допустим, девушка замечает у себя отсутствие месячных, но не идёт к гинекологу. Чем это может ей грозить?
— Ольга Черепанова: Начнём с того, что она может пропустить начало беременности, если к этому были предпосылки.
Как мы говорили ранее, отсутствие месячных может указывать и на проблемы в репродуктивной системе. Есть риск, что у женщины сформируется киста в репродуктивных органах — так женщина может попасть на операционный стол.
Может развиться синдром истощённых яичников (менопауза придёт намного раньше срока).
Одна из возможных причин прекращения менструаций – снижение выработки эстрогенов (женских половых гормонов). При уменьшении количества этих гормонов будут страдать эстрогензависимые органы. Это могут быть, например, кости, кожа, мочевыделительная система. Пациентка будет чувствовать повышенную утомляемость. Возможно усугубление хронического стресса, ухудшение работы головного мозга.
При несвоевременном лечении возникают и другие проблемы, например, связанные с сердечно-сосудистой системой.
— Как не допустить прекращения месячных? Расскажите о профилактике
— Ольга Черепанова: Нужно регулярно ходить на приём к гинекологу один раз в год и проходить ультразвуковое исследование малого таза и молочных желёз. Также следует избегать стрессов, правильно питаться и в целом вести здоровый образ жизни.
Беседовала Юлия Коваленко
Записаться на приём к врачу – акушеру-гинекологу можно здесь
Записаться на УЗИ можно здесь
ВНИМАНИЕ: услуги доступны не во всех городах
Редакция рекомендует:
Для справки:
Черепанова Ольга Валерьевна, врач – акушер-гинеколог
Белкина Людмила Викторовна, врач ультразвуковой диагностики
Другие статьи по теме
Делать что-то в первый раз – всегда непросто. А когда речь заходит. Не страшно и не стыдно: в первый раз к гинекологу
Беременность — счастливый период в жизни женщины и ее семьи. Чтобы девять. Планируете ребенка? Чекап подготовки к зачатию
Практически каждой женщине во время беременности врачи рекомендуют принимать различные витаминные препараты. Быть или не быть, пить или не пить… Нужны ли беременным витаминные препараты?
Нарушение месячных при гепатите связано как с нарушением гормонального баланса, так и с ухудшением функций свертывающей системы. Степень изменений женского цикла определяется активностью патологического процесса, выраженностью морфологических изменений печеночной ткани, а также отсутствием или проведением противовирусной терапии.
Влияние заболевания на протекание менструации
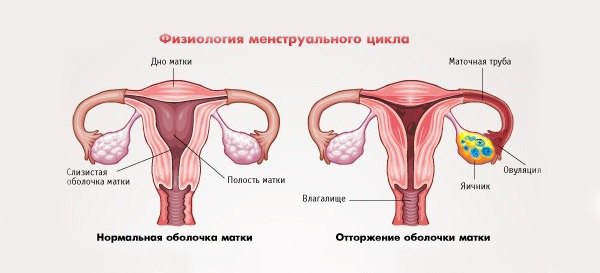
Печень человека выполняет множество функций, в том числе и синтетическую. Если нарушена структура печеночной ткани, то становится невозможным полноценный синтез белков, расщепление гормонов, образование факторов свертывания. Все это оказывает непосредственное влияние на характер женского цикла и его изменения.
Нарушение белкового обмена приводит к тому, что в недостаточной мере образуются продукты этого вида метаболизма. Снижение концентрации общего белка, а также его альбуминовой и глобулиновой фракции приводит к тому, что уменьшается онкотическое давление – развивается отечный синдром.
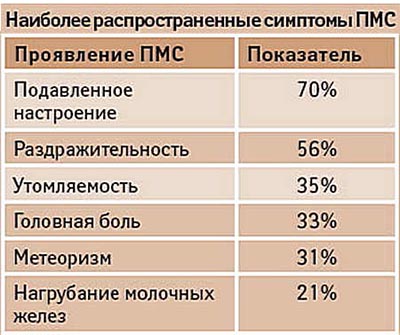
В период менструации женщина отмечает пастозность тканей лица, постоянную слабость и не связанную с физической нагрузкой усталость. Этот же механизм лежит в основе ярко выраженного предменструального синдрома. Даже если до заболевания гепатитом женщина не отмечала признаков ПМС, то на фоне острого вирусного гепатита или обострения хронического это становится привычным явлением.
Выраженные изменения печеночной ткани приводят к тому, что уменьшается синтез факторов свертывания. Эту функцию не может компенсировать другой орган, а депо у свертывающей системы нет. В результате ухудшаются реологические свойства крови, требуется больше времени для остановки кровотечения. У женщины увеличивается длительность собственно кровотечения, количество отделяемого уменьшается медленно.
Может укорачиваться весь женский цикл, его продолжительность может быть меньше физиологической нормы (21 день).
Длительно протекающее заболевание печени оказывает влияние на гормональный баланс. При гепатите С и других хронических парентеральных гепатитах отмечается повышение концентрации:
- гонадотропных гормонов;
- тестостерона;
- эстрадиола.
Клинически это проявляется разнообразными нарушениями женского цикла: задержкой месячных, обильными или скудными выделениями, в отдельных случаях – вплоть до аменореи. Установлено, что более выраженные изменения менструального цикла отмечаются при гепатите В, чем при гепатите С.
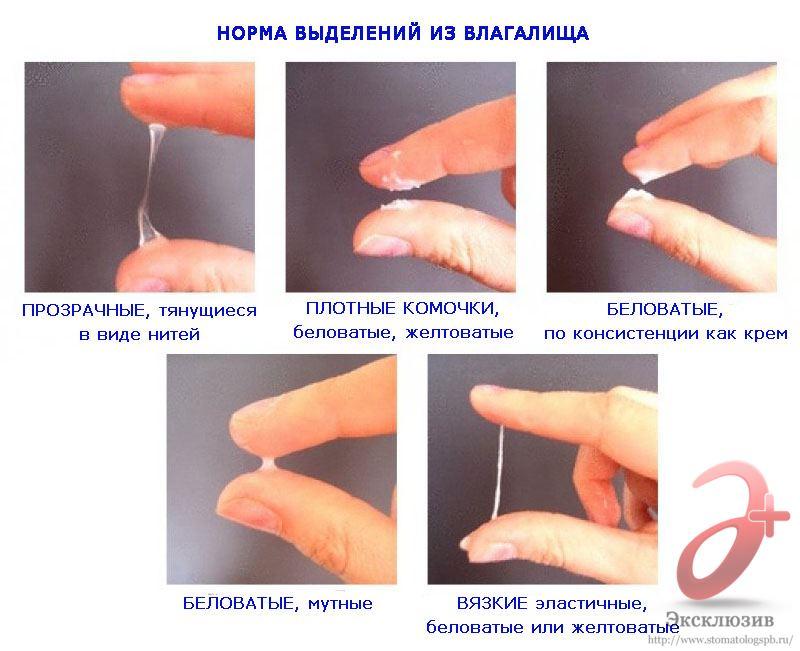
Содержится ли вирус гепатита во влагалищном секрете и менструальной жидкости
Вирусы гепатита В и С содержатся во всех биологических жидкостях пациентки, но в различной концентрации. Наибольшее количество вирусных частиц отмечается в крови и вагинальном секрете, все остальные биологические жидкости (слюна, моча, грудное молоко, спинномозговая жидкость), содержат меньшее количество вируса, поэтому опасны в меньшей степени.
Важное значение имеет степень активности патологического процесса, а также противовирусное лечение. Если пациентка не знает о своей болезни или по каким-то другим причинам не принимает противовирусные средства, то концентрация вируса (вирусная нагрузка) будет высокой и вероятность инфицировать окружающих также высока.
Если пациентка принимает необходимую терапию или закончила полный курс лечения, то концентрация вируса в биологических жидкостях очень низкая, невозможно определить вирус современными лабораторными способами. Если терапия проводилась современными препаратами прямого противовирусного действия, то речь идет о полном прекращении репликации вируса. В таких ситуациях риск заразиться от пациентки и заболеть меньше 1%.
Риск инфицирования зависит также от длительности контакта и характера отделяемого. Чем больше продолжительность контакта, тем выше риск. В свежей (не свернувшейся и не засохшей) крови вируса гепатита В и С больше, чем в высохшей биологической жидкости.
Вероятность заразиться гепатитом во время месячных
Вероятность инфицирования вирусами парентеральных гепатитов описана выше, так как нет особых закономерностей для пациентки в период менструального кровотечения. Через месячные возбудитель парентеральных гепатитов передается так же, как и через кровь в других ситуациях.
Вероятность заражения членов семьи женщины, инфицированной вирусом парентерального гепатита, зависит от конкретной ситуации, которые были описаны выше.
Риск инфицирования женщины при месячных увеличивается только при половом контакте с инфицированным партнером. Все остальные пути передачи не взаимосвязаны с женским циклом:
- гемоконтактный;
- артифициальный;
- инъекционный.

Гигиенические процедуры
Возбудители парентеральных гепатитов чувствительны к действию дезинфектантов.
Половой контакт
Половые сношения во время месячных нежелательны, так как внутренняя поверхность матки представляет собой сплошную раневую поверхность, то есть это входные ворота для любой инфекции. Вытекающая кровь также является прекрасной средой для размножения микроорганизмов. Снижается сопротивляемость организма, а также повышается проницаемость естественных барьеров.
Если женщина соглашается на половой акт в период менструации, то необходимо использовать презерватив. Возможно сочетанное применение с другими средствами барьерной контрацепции, но только как дополнительный компонент. Никакие спермициды не могут создать безмикробную среду при наличии выделений из полости матки.
Так как половой секрет содержит достаточное количество вируса гепатита В, а инфицирующая доза (количество вируса, необходимое для развития болезни) очень маленькое, то возможна передача вируса от зараженного партнера еще здоровому. Женщина также может передать вирус гепатита В мужчине, если не используется презерватив. Риск инфицирования повышается, если есть микротравмы слизистой половых органов обоих партнеров, практикуется агрессивный секс.
В ситуации с гепатитом С риск передачи вируса половым путем крайне низкий. Специалисты полагают, что постоянные половые партнеры, если один из них инфицирован вирусом гепатита С, могут не использовать презерватив. Но эта рекомендация не касается периода менструации. В эти несколько дней половые пути женщины постоянно содержат определенное количество крови, которая является главным фактором передачи. Риск инфицирования в этот период мал, но возможен, поэтому лучше использовать презерватив.
Рекомендации, описанные выше, распространяются в том числе и на анальный секс. Риск повреждения слизистой при таком варианте половых сношений выше для обоих партнеров, особенно для женщины. Поэтому и риск инфицирования парентеральными гепатитами больше, чем в случае классического полового акта.
Оральный секс – ситуация с наименьшим риском инфицирования, так как в слюне концентрация как вируса гепатита В, так и вируса гепатита С очень низкая. Заражение таким способом является редким исключением, а не закономерностью. Менструация на риск инфицирования парентеральными гепатитами в такой ситуации не влияет.
Меры профилактики
Меры предосторожности женщины, направленные на недопущение инфицирования окружающих, в период менструации и после ее завершения существенно не отличаются. Никому не приходит в голову совместное или повторное использование средств интимной гигиены (прокладки) или презерватива.
Как уже говорилось выше, если половые партнеры практикуют половые сношения в период менструального кровотечения, то необходимо обязательно использовать презерватив, чтобы свести к нулю даже небольшой риск инфицирования.
Заключение
Гепатит С и месячные, а также другие парентеральные гепатиты – процессы, оказывающие взаимное влияние. Длительно протекающий без необходимого лечения хронический гепатит оказывает негативное влияние на гормональный фон женщины, вызывая нарушения менструального цикла. В период менструального кровотечения несколько увеличивается риск инфицирования половых партнеров в зависимости от конкретной ситуации.
Признаки болезни печени. Сигналы организма о нарушении работы печени
Гиппократ считал, что пессимистичный настрой человека и его раздражительность непременно связаны с застоем желчи в печени. И в некоторой степени "отец медицины" был прав. Во время злости и гнева рефлекторно задерживается отток желчи из печени и желчного пузыря. Вероятно, отсюда и корни выражения "желчный человек".
В наше время определять наличие заболеваний печени по настроению человека уже не будет ни один врач, так как существуют более явные признаки, сигнализирующие о проблемах с работой этого жизненного важного органа.
Печень выполняет огромное количество функций, среди которых главные - очищение организма от шлаков, токсинов и излишков гормонов, синтез холестерина и участие в обмене веществ. Поэтому крайне важно своевременно выявить признаки развития заболеваний печени и начать ее лечить, пока болезнь не успела нанести непоправимый вред здоровью. Вот характерные сигналы организма о нарушении работы печени:
- Боль в правом подреберье. Может быть от умеренной до интенсивной (трудно согнуться), отдавать в спину или правое плечо;
- Пожелтение склер глаз и кожи, тремор рук;
- Неприятные ощущения во рту: сухость, появление кисло-горького вкуса, тошнота;
- "Печеночные ладони". Внутренние стороны кистей (иногда подошвы) становятся ярко-красными. При надавливании бледнеют, затем красный цвет восстанавливается;
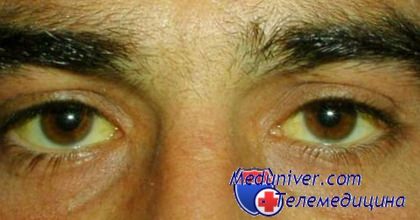
Желтуха при болезни печени - гепатите от воды
- Проблемы со сном. Он становится тревожным, прерывистым, особенно в один-три часа ночи, часто мучает бессонница;
- Язык становится ярко- красного цвета, иногда с фиолетовым оттенком, сухим, отечным, гладким;
- Запах - сладковатый, напоминающий запах свежего мяса или печени, чувствуется при дыхании и от тела больного;
- Постоянная жажда, которая не проходит даже после принятия достаточного количества жидкости;
- Поражение волос и ногтей. У мужчин волосы редеют на голове, у женщин - чаще под мышками и в лобковой области;
- Ногти становятся бледными и тусклыми, на них могут появиться бороздки, белые пятна;
- Пигментация кожи. Пятна обычно появляются на боковой поверхности щек с переходом на шею. Может темнеть кожа в подмышечных впадинах и на руках;
- Головокружение, головная боль, тахикардия;
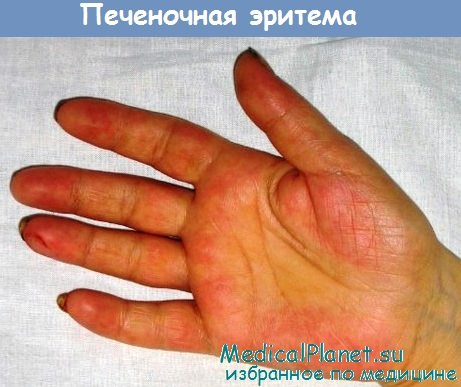
Пальмарная эритема - печеночные ладони
- Нарушение зрения, особенно в вечернее время;
- Появление аллергического дерматита, а также фурункулеза, атрофических полос (стрий) на бедрах, ягодицах, в нижней части живота;
- Кожный зуд. Чаще на отдельных местах туловища, ног и рук. Может сопровождаться сыпью. В основном имеет приступообразный, кратковременный характер;
- Появление натоптышей на мизинцах ног.
- Изменение окраса и запаха кала и мочи. Моча приобретает нездоровый коричневый оттенок, а кал меняется в цвете на светло-жёлтый или зелёный.
Чтобы избежать проблем в работе печени, не злитесь, не раздражайтесь по пустякам. А если обнаружили у себя признаки нарушения, не игнорируйте SOS-сигналы организма - пройдите обследование. Одним из самых опасных заболеваний является рак печени, которому характерно постепенное нарастание симптомов. Среди онкологических заболеваний он находится на 7-м месте по распространённости. Выявить рак печени можно по беспричинному резкому похудению и чувству тяжести под правым подреберьем. Мучают тупые боли в этой области, изжога и жажда.
При обнаружении первых симптомов неполадок в работе печени нужно, прежде всего, пересмотреть свой рацион. Исключить из рациона жирное мясо, консервы, копчености, острые блюда, алкоголь, наваристые бульоны. А также острые пряности и овощи: горчицу, хрен, чеснок, редис, поскольку они вызывают раздражение стенок желчного пузыря и, как следствие, спазмы.
Есть больше фруктов, особенно полезны для печени авокадо, свежие и запеченные яблоки, сырая и вареная свекла, зелень и мед. Пить свежевыжатые соки. Самая полезная для печени пряность - куркума. Добавляйте его по щепотке в каждое блюдо. Это поможет облегчить пищеварение, снизить уровень холестерина в крови, защитить от воздействия на печень токсичных веществ. Откажитесь от употребления сладостей, сахар тоже разрушает печень.
Для очищения печени от токсинов каждый день по утрам пейте на голодный желудок стакан теплой воды с добавлением 2 столовых ложек лимонного сока.
- Вернуться в оглавление раздела "Профилактика заболеваний"
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Менструальный цикл Frautest 20 Декабря 2018
Менструация — один из этапов женского репродуктивного цикла. Под влиянием гормонов протекает процесс разрыхления и отторжения внутреннего маточного слоя.
Учитывая, что месячные свидетельствуют об отсутствии беременности, любая задержка менструации служит причиной для беспокойства. Рассмотрим основные ее причины и факторы, провоцирующие сдвиг репродуктивного цикла.
Физиологическая норма
Существует несколько ситуаций, при которых задержку менструации не считают патологическим процессом. Это временные дисфункции, проходящие сами по себе без каких-либо последствий для организма.
Стрессы, физические и эмоциональные нагрузки

Нагрузки на работе или, возможно, чрезмерное усердие в спорте на фоне сильной физической нагрузки могут стать причиной нарушения цикла.
В истории немало фактов, свидетельствующих о прекращении цикла у женщин во время техногенных катастроф и военных конфликтов. Эти стрессовые ситуации влияют на физиологию организма и работу головного мозга.
Последствием этого являются гормональные изменения, приводящие к задержкам менструации. При этом результатом постоянного стресса может стать не просто олигоменорея, а полное отсутствие менструаций на год и более.
Беременность и грудное вскармливание
При беременности репродуктивная система женского организма очень уязвима и претерпевает значительные изменения. Ее функционирование контролируется гормонами.
Прикрепившись в матке, оплодотворенная яйцеклетка начинает вырабатывать хорионический гонадотропин, прерывающий репродуктивный цикл и дающий возможность женщине выносить плод.
В послеродовом периоде наступлению менструации мешают гормоны лактации. Но поскольку каждый организм индивидуален, рассматривать лактацию в качестве средства контрацепции не стоит.
Период полового созревания и климакса
Гормональная дисфункция в период созревания (10-15 лет) и угасания (45-58 лет) половой функции — частая причина неустойчивости цикла. В обоих случаях это не должно быть причиной для переживаний.
Отмена противозачаточных средств
Длительное использование внутриматочной спирали или пероральных контрацептивов погружает организм в период искусственного бесплодия. После отмены контрацепции в течение 2-4 месяцев может сохраняться неустойчивость цикла. Она считается причиной гиперторможения яичников, развившегося на фоне контрацепции.
Прием лекарств для экстренной контрацепции

Прием средств, содержащих ударную дозу гормонов, для предотвращения нежелательной беременности или после незащищенного полового акта неизбежно приводит к смещению цикла. Нестабильность может сохраняться в течение 2-3 месяцев.
Смена климата
Для организма это огромный стресс. В первую очередь страдает гормональная система, ведь именно она обеспечивает постоянство внутренней среды.
Железы секреции в спешке перестраивают свою работу, чтобы обеспечить оптимальное взаимодействие тела с кардинально изменившимися условиями среды. И беременность в это время крайне нежелательна.
Голодание
О сдвиге цикла в голодные военные и послевоенные годы мы уже говорили. Но сейчас, когда в моде стройная подтянутая фигура, многие женщины буквально изнуряют себя диетами.
Нерациональное питание, а, точнее, его отсутствие, — лечебное голодание, безбелковая диета — может стать проблемой нерегулярного цикла. Во многом, из-за недостатка витаминов, особенно — витамина E.
Быстрое похудение
Посещение косметологической клиники с целью похудения в случае получения желаемого результата — быстрого сброса веса — может способствовать проблемам с репродуктивным циклом. Виновником этого может стать липосакция, прием специальных антилипидных коктейлей и другие процедуры.
Задержка менструации или полное ее отсутствие может наблюдаться у женщин с синдромом анорексии, при котором происходит потеря или снижение аппетита, а также стремительная потеря массы тела. Течение анорексии приводит к отсутствию питательных веществ в организме, к истощению и белковой недостаточности. Поэтому, отсутствие месячных при таком синдроме — распространенная проблема.
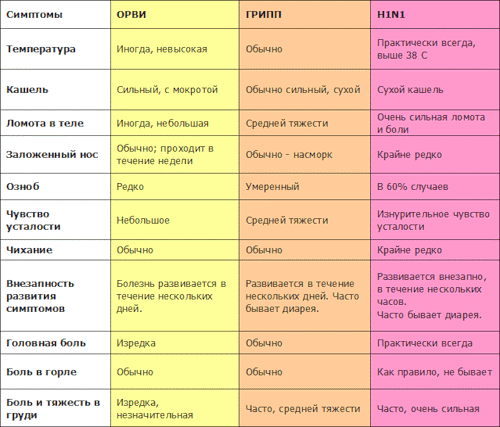
ОРЗ: ОРВИ и грипп
Вирусные заболевания выбивают организм “из колеи” на пару месяцев. Как результат — сдвиг цикла.
Прием лекарств
Нельзя списывать со счетов задержку из-за препаратов. Некоторые природные или химические соединения влияют на репродукцию. Среди них противозачаточные, антибиотики, антидепрессанты, гормоны (гестагены, глюкокортикоиды), препараты от язвы ЖКТ, противоопухолевые, обезболивающие, БАДы, фитопрепараты (крапива, лимон).
Роль патологии
Многие случаи срыва сроков наступления менструации являются патологией. В медицине данная патология именуется олиго- и аменореей и считается одной из основных причин бесплодия.
Олигоменорея — нарушение менструального цикла, сопровождающееся сбоем его более чем на 10-14 дней. Данный диагноз ставят женщинам с подтвержденной длительностью цикла от сорока дней.
Чаще всего задержку вызывает дисфункция яичников, характеризующаяся их недостаточностью и другими заболеваниями. Также четко прослеживается след инфекций, травм, различных негативных факторов. Начнем по порядку, чтобы полностью очертить круг проблем.
Провоцирующие факторы
Среди факторов, негативно влияющих на женский цикл, можно отметить:
- профессиональные вредности;
- частые инфекции мочеполовых путей;
- сидячий и малоподвижный образ жизни;
- переохлаждения и ношение тесного белья;
- гормональные и соматические заболевания.
В большинстве случаев нарушается кровоснабжение органов малого таза, и это губительно сказывается на функционировании всей репродуктивной системы.
- Воспалительные процессы (очаги инфекции), которые ведут к задержке, — на их фоне происходит нарушение кровообращения, отеки, истощение жизненных сил.
- Отказ от профосмотров и обращения к врачу при стертой симптоматике.
- Беспорядочные сексуальные связи, повышающие вероятность подхватить какую-либо инфекцию.
- Несвоевременное и неполное лечение гинекологических заболеваний и инфекционных процессов.
Все эти проблемы, поодиночке и в комплексе, способствуют ухудшению женского здоровья. Снижается иммунитет, и организм уже не в силах противостоять негативному влиянию.
Гормональные проблемы
Наиболее частой причиной задержки месячных, не связанной с беременностью, считается патология эндокринной системы. Это обширная группа болезней человеческого организма, связанная с нарушением секреции внутренних желез.
При задержке менструации гормональный фон нередко изменен. И хотя это так, установить диагноз очень сложно из-за отсутствия специфической симптоматики.
Большинство болезней щитовидки, гипофиза проявляются общим разладом организма. Часто именно по таким вторичным проявлениям, как сдвиг менструального цикла, можно выявить дисфункцию яичников, и далее, после углубленного обследования, определить, что первоисточником ее была гормональная патология.
Есть несколько десятков эндокринных заболеваний, из-за которых может меняться длительность репродуктивного цикла. Чаще всего это патология щитовидки. Кроме щитовидной железы встречаются болезни надпочечников и головного мозга.
- Гиперандрогения — чрезмерная продукция мужских половых гормонов (тестостерона) или повышенная чувствительность тканей-мишеней к ним.
- Диабет - нарушение функционирования поджелудочной железы. Меняется гормональный фон, появляется ожирение и все это негативно влияет на репродуктивный цикл.
- Гипотериоз. В 33% случаев приводит к гиперпролактинемии. Этот синдром сопровождается набуханием молочных желез, разрастанием эндометрия — как в периоде грудного вскармливания.
Онкологическая патология
Во время борьбы с опухолями организм использует все свои ресурсы. Иммунная система и органы внутренней секреции работают на пределе. К причинам задержки также относится состояние после химиотерапии и облучения.
Аборт
Искусственное (аборт) или естественное (выкидыш) прерывание беременности может стать причиной репродуктивных сбоев из-за гормональной перестройки организма.
Операции на матке, яичниках и органах малого таза
Оперативные вмешательства снижают иммунитет, являются стрессом для тела, сопровождаются кровопотерей. Регенерация часто протекает в условиях прерывания цикла. Свое негативное влияние также оказывают рубцы и спайки внутренних органов.
“Женские” болезни

Помехой менструации часто бывает синдром поликистозных яичников. При нем нарушается созревание яйцеклетки. Многие врачи считают его одним из основных факторов в патогенезе заболевания. Также причинами задержки могут быть:
Эндометрит — воспаление внутреннего маточного слоя.
Эндометриоз — расположение ткани эндометрия в других частях тела (например — на маточной шейке).
Гиперплазия эндометрия — чрезмерное доброкачественное разрастание тканей внутреннего маточного слоя.
Аднексит и оофорит — воспаления в придатках (яичниках, трубах). Могут стать причиной проблемы с циклом, связанной с отсутствием овуляции.
Внематочная беременность - обычно внематочная беременность диагностируется в фаллопиевых трубах (в 97% случаев), реже в одном из яичников, брюшине или шейке матки. Важно помнить о том, что это угрожает жизни женщины!
Генетические нарушения
В большинстве случаев генетическая патология проявляется в пубертатный период. Это связано со значительной нагрузкой на все органы и системы, являющейся толчком к появлению яркой и характерной симптоматики. У пациенток выявляются хромосомные аномалии, отсутствие или недоразвитие органов (репродуктивный инфантилизм). Все это становится причиной задержки.
Соматические заболевания
Нерегулярные менструации встречаются при болезнях ЖКТ, поджелудочной железы, почек. Следующие соматические заболевания могут стать причиной нарушения работы половой сферы:
- циститы, пиелонефриты, опухоли мочевого пузыря, камни в почках;
- опухоли, воспаления, спайки, абсцессы кишечника и других органов ЖКТ, аппендицит.
Любой из вышеперечисленных патологических процессов может стать причиной задержки от 5-10 дней и до нескольких месяцев. Но главное — это всего лишь симптом тяжелого заболевания, нуждающегося в немедленном лечении.
Диагностика

Внимание! Очень опасно не считать задержку проблемой!
Не связанный с беременностью разлад работы организма — причина обратиться к врачу. Важно не откладывать поход в женскую консультацию. Позиция “страуса” может способствовать развитию множества проблем, в том числе - и бесплодия. Потребуется тщательное обследование, чтобы выявить причины проблемы.
Что нужно делать женщине, если есть задержка менструации?
- Сделать тест на беременность. Во всех случаях, связанных с задержкой, и ведением открытой половой жизни рекомендуется проведение тестов на беременность. Повторить дважды перед дальнейшим обследованием.
- Обратиться к гинекологу. Врач проведет осмотр и сделает соответствующие выводы - подтвердит беременность, выявит воспаления, обнаружит участки эндометриоза, спайки, кисты и другие проблемы. Возьмет мазок из цервикального канала для определения микрофлоры и выявления возбудителей инфекций.
- Пройти УЗИ. Лучше всего вагинальным датчиком - это более современный и высокоточный метод исследования. Неинвазивный и недорогой, он доступен для широких слоев населения и помогает диагностировать 95% патологии. С его помощью можно заметить гиперплазию эндометрия, кисты, миомы, абсцессы, спайки. Он также показателен в плане определения фазы цикла.
- Сдать общий анализ крови и мочи. По наличию/отсутствию лейкоцитов можно будет судить о наличии очага инфекции в организме.
- Сдать анализ крови на TORCH-инфекции. Хламидиоз, токсоплазмоз, вирус герпеса - причины большинства извечных женских проблем.
- Пройти КТ, МРТ, рентгенографию. Эти методы исследования позволяют получить исчерпывающую информацию о состоянии органов малого таза. КТ и МРТ - неинвазивная высокоточная диагностика. Рентген с контрастным веществом называется гистеросальпингографией.
Это обязательный минимум для постановки диагноза. Если все благополучно с точки зрения репродуктивной системы, потребуется дополнительное обследование.
Дополнительное обследование
- Консультация терапевта. Необходимо будет сдать анализ крови на сахар.
- Консультация эндокринолога. Поскольку гормональный след в патогенезе - самый яркий, без посещения этого врача не обойтись. Дополнительные анализы: кровь на липиды, гормоны (андрогены, эстрогены, ХГЧ и т.д.). УЗИ щитовидки, надпочечников, маммография, МРТ мозга для выявления опухолей гипофиза.
- Консультация генетика. Выявление роли наследственности в нерегулярности цикла. Возможен генетический скрининг.
- Консультация невролога. Если причина - в постоянном стрессе и неумении справляться с ним своими силами, невролог сможет подобрать правильное лечение.
Лечение и профилактика
Ситуации с задержкой до 10 дней можно считать нормой. В остальных случаях понадобится терапия. Мы не будем останавливаться подробно на лечении при значительной эндокринной, генетической или неврологической патологии, поскольку главное правило - не навреди.
Наша задача - раскрыть простые и безопасные методы, позволяющие улучшить здоровье организма, а также дать общее понимание того, как лечат задержку месячного цикла, вызванную не беременностью.
Терапия при данной проблеме чаще всего консервативная. Операции могут потребоваться при наличии кист, значительной гиперплазии эндометрия и ряде других заболеваний. Среди основных методов - диатермо- и радиоволновая коагуляция, лазеролечение.
Лечение у каждой пациентки строго индивидуальное. Необходимо неукоснительно следовать врачебным рекомендациям, чтобы восстановить свое здоровье.
Правильное питание, здоровый способ жизни, посильные физические нагрузки. Все это позволяет укрепить иммунитет, снизить нагрузку на железы внутренней секреции.
Дополнительно рекомендуется физиотерапия - иглорефлексотерапия (иглоукалывание), массаж, ЛФК (лечебная физкультура).
Для профилактики данной проблемы нужно правильно питаться, вести дневник менструаций, принимать и прекращать прием контрацептивов по рекомендации врача, избегать случайных незащищенных связей, своевременно лечить воспалительные и инфекционные заболевания органов малого таза, не пропускать профилактические визиты к гинекологу.

Гепатит – это повреждение печени, одного из крупнейших внутренних органов человека. Существует множество инфекций, влияющих на его работу. Образ жизни, питание и чрезмерное употребление алкоголя тоже играют немаловажную роль в уничтожении нормальной, здоровой печени. Гепатит А, В и С, самые распространенные вирусы гепатита, их возбудители опасны тем, что это вирусы особой группы.
Против гепатита А и В уже изобретены прививки и их часто рекомендуют делать младенцам. Прививку от гепатита С новорожденным не делают. Дело в том, что сам вирус был открыт относительно недавно, чуть больше двадцати лет назад, и он так изменчив, что подобрать эффективную вакцину до сих пор не удается. На данном этапе известны основных шесть генотипов вирусного гепатита С (HCV) и более пятидесяти подтипов (1, 1b и т.д.). Научные исследования данного вопроса продолжаются.

Что это такое?
Гепатит C, сокращённо ГС – вирусное, инфекционное заболевание, которое развивается в печени в результате инфицирования вирусом гепатита (HCV). Распространяется вирус посредством контакта с инфицированным человеком, а именно через кровь. Инфекционный гепатит c имеет острую и хроническую форму.
HCV – мелкая цепь рибонуклеиновых (РНК) вирусных оболочек, которая использует для размножения, материал печёночных клеток. Механизм деятельности РНК запускает воспалительные процессы в печени, постепенно разрушает клетки печени (процесс цитолиза), запускает иммунный механизм синтезирования специфических антител, аутоиммунной агрессии защитных функций организма по отношению к воспалительным процессам гепатоцитов (атака на здоровые клетки, иммунной системы).
Как передается гепатит С
В мире около 150 миллионов человек хронически инфицированы вирусом гепатита C и подвергаются риску развития цирроза печени и/или рака печени. Ежегодно более 350 тысяч человек умирают от связанных с гепатитом C болезней печени. Ежегодно 3—4 миллиона человек инфицируются вирусом гепатита C. Сегодня известно 7 генотипов вируса.
Как передается гепатит С? Источником инфекции являются больные с активным гепатитом C и латентные больные — носители вируса. HCV-инфекция является инфекцией с парентеральным механизмом заражения — через инфицированную кровь и её компоненты, а также через сперму и влагалищные выделения (примерно 3 %). Инфицирование возможно при парентеральных манипуляциях, в том числе в медицинских учреждениях, включая оказание стоматологических услуг, через инъекционное оборудование, при акупунктуре, пирсинге, нанесении татуировок, при оказании ряда услуг в парикмахерских, однако при половых контактах вероятность заболеть гепатитом C гораздо меньше, чем гепатитом B, и сводится к минимальным показателям. В 20% случаев не удаётся установить способ передачи вируса.
Заразиться гепатитом С нельзя:
- при пользовании одними бытовыми приборами (за исключением бритвенных, маникюрных и прочих принадлежностей, на которых могут присутствовать следы крови);
- при рукопожатии, объятиях;
- при поцелуях;
- при совместном приеме пищи.
Наиболее опасны, с точки зрения источника, больные с хроническим гепатитом C.
Генотипы
Генотипы имеют специфическое территориальное распространение. В отношении одинаковых генотипов разных территорий действуют единые принципы лечения. Они обозначаются арабскими цифрами (от одного до шести), а квазитипы или подтипы обозначают буквами латинского алфавита (a, b, c, d, e) и так далее:

Симптомы гепатита С у женщин и мужчин
Инкубационный период заболевания до появления первых признаков длится от 1,5 до 6 месяцев (в среднем – 2–3). Острый гепатит С (см. фото) характеризуется доброкачественным течением, состояние быстро нормализуется, симптомы заболевания выражены слабо или умеренно:
- невыраженные диспепсические симптомы (1-2-кратная рвота, тяжесть или тупая распирающая боль в правом подреберье, неустойчивый стул, тошнота, снижение аппетита, чувство горечи во рту);
- подъем температуры тела до субфебрильных цифр (отмечают около трети пациентов), высокая лихорадка нехарактерна;
- увеличение печени;
- желтушное окрашивание кожных покровов и видимых слизистых, иктеричность склер;
- темное окрашивание мочи, обесцвечивание кала.
Характерно, что тяжесть заболевания при остром гепатите С менее выражена, чем при прочих формах вирусных гепатитов. Выздоровление на фоне острого процесса происходит у 15–35% инфицированных лиц, в остальных случаях заболевание приобретает хроническую форму и продолжается многие годы и даже десятилетия.
Симптомы хронического гепатита С
К сожалению, в 70-80 % случаев гепатит С имеет первичное хроническое течение. Долгие годы болезнь течет скрыто, практически не проявляя себя. Человек не подозревает о своей болезни, ведет обычный образ жизни, употребляет алкоголь, усугубляя свое состояние, имеет незащищенные половые контакты и заражает других. Функция печени при гепатите С долгое время остается компенсированной, но часто такое мнимое благополучие заканчивается острой печеночной недостаточностью.
Какие косвенные признаки могут натолкнуть человека на мысль о нарушении функции печени?
Наиболее часто (приблизительно в 70% случаев) какие-либо симптомы как острого, так и (впоследствии) хронического гепатита в течение многих лет отсутствуют, инфицированного человека беспокоят повышенная утомляемость, периодически возникающая тяжесть в правом подреберье, непереносимость интенсивных физических нагрузок. В этом случае носительство вируса определяется случайно во время профилактических осмотров, при госпитализации или попытке сдать кровь в качестве донора.
Как лечить?
В терапии хронического гепатита С нет единого стандарта лечения, каждый случай сугубо индивидуален. Комплексное лечение назначается после тщательного анализа следующих факторов:
- Степени поражения печени;
- Вероятности успеха;
- Готовности пациента приступить к терапии;
- Наличии сопутствующих заболеваний;
- Потенциальных рисков развития нежелательных явлений.
Наиболее эффективное на сегодняшний день лечение вирусного гепатита С включает в себя проведение комплексной антивирусной терапии рибавирином и интерфероном. Эти препараты являются общегенотипическими, то есть эффективны против всех генотипов вируса.
Сложность лечения заключается в том, что некоторые пациенты плохо переносят интерферон, и этот препарат не является широкодоступным. Стоимость лечения гепатита С по карману далеко не каждому, поэтому многие пациенты просто не доводят лечение до конца и вирус развивает устойчивость к принимаемым препаратам. Если пациент в дальнейшем начнет новый курс терапии при резистентности к противовирусным препаратам эффекта от лечения не будет.
Больше шансов на положительные признаки ответа на комбинированную терапию гепатита С у лиц:
- Европейская раса;
- Женский пол;
- Вес менее 75 кг;
- Возраст моложе 40 лет;
- Низкая резистентность к инсулину;
- Отсутствие признаков выраженного цирроза печени.
Большинство врачей применяют комбинированную схему лечения гепатита, так называемую двойную терапию – комбинацию интерферона, который активно борется с вирусом и рибавирина, который усиливает действие интерферона.
Пациенту ежедневно, или раз в три дня вводят интерферон короткого действия, и раз в неделю — интерферон длительного действия (пегилированный интерферон), в комбинации с рибавирином (применяется ежедневно в виде таблеток). В зависимости от типа вируса, курс составляет 24 или 48 недель. Лучше всего на терапию реагирует генотип 2 и 3 – успех лечения составляет 80-90%.
При 1-ом генотипе комбинированная терапия успешна в 50% случаев. Если у пациента есть противопоказания к комбинированной терапии, назначается монотерапия интерфероном-альфа. В этом случае курс терапии длится 12-18 месяцев. Продолжительная монотерапия интерфероном-альфа снижает вирусную нагрузку в 30-50% случаев.

Новые препараты для лечения
На ноябрь 2016 г. заключительную, III фазу клинических исследований проходят терапевтические режимы следующего поколения в составе двух-трёх ингибиторов репликации софосбувир/велпатасвир/воксилапревир от компании Gilead и глецапревир/пибрентасвир ± софосбувир, тестируемый компанией AbbVie. Оба режима демонстрируют высокую пангенотипичную активность и эффективность у лиц с множественной лекарственной резистентностью.
I—II фазу клинических исследований проходят первые пангенотипичные представители класса ненуклеозидных ингибиторов NS5B-полимеразы CC-31244 и инъекционная форма пролонгированного действия GSK2878175. Оба ингибитора потенциально могут быть использованы в комбинированной терапии как с ПППД других классов, так и с противовирусными препаратами непрямого действия.
Может ли гепатит С пройти самостоятельно без лечения?
Вероятность переболеть гепатитом C в острой форме и выздороветь составляет, по разным данным, до 10-30%. Острый гепатит С практически не диагностируется и в большинстве случаев переходит в хронический.
Хронический гепатит С не проходит самостоятельно и требует лечения.
Сколько стоит лечение?
Затраты на современные лекарственные препараты, необходимые для лечения, могут составить от $550 до $2500 в месяц. Длительность курса лечения 12 месяцев (соответственно, $6600-30000 в год).
Более новые, эффективные, изученные, удобные для применения препараты, произведенные известными компаниями, стоят дороже — 40-100 тысяч долларов на курс терапии.
Основные затраты приходятся на препараты интерферона. Пегилированные интерфероны зарубежного производства стоят дороже обычных интерферонов любых производителей.
Как долго может продолжаться терапия?
Выбор схемы и продолжительность курса лечения зависит от течения и стадии гепатита С, что устанавливает врач. Лечение комбинацией интерферона и рибавирина может длиться 12 месяцев.
При этом в отличие от многих других инфекционных заболеваний, при хроническом гепатите С нет единого стандарта лечения, рекомендовано индивидуальное планирование в особых случаях. Предусмотрены сложные протоколы лечения, принимающие во внимание генотип вируса, состояние печени (показатели ее функции и изменения ее ткани при биопсии), вирусную нагрузку.
Дозы препаратов и схема их назначения могут изменяться, и зависят также от разновидностей препаратов (например, разных форм интерферона).

Существует ли вакцина от гепатита С?
Действующей вакцины пока нет. Однако поиски ее ведутся.
Ученые долгое время не могут обнаружить стабильный вирусный белок, специфичный для всех генотипов и подвидов вируса гепатита С, на который бы вырабатывались нейтрализующие антитела. Изучаются возможности генно-инженерных технологий для создания такой вакцины.
В настоящее время несколько команд исследователей ведет поиск технологий создания вакцин против вируса гепатита С. По данным ВОЗ, клинические испытания в Европе проходит вакцина для лечения гепатита С. Существует несколько международных проектов по разработке профилактической вакцины против гепатита C.
Как защитить свою печень, если гепатит C уже обнаружен
Если анализы показали наличие инфекции (анти-НСV), то следует:
Питание и диета
Питание при гепатите С должно отличаться от стандартного рациона. Соблюдение специфической диеты остро необходимо, поэтому следует отнестись к переменам со всей ответственностью. Полное исключение алкогольных напитков – первый и обязательный пункт. Кроме этого, существует вполне приемлемый перечень продуктов питания, разрешенных к употреблению:
- говядина, кролик, телятина, приготовленные на пару или отваренные. Фрикадельки, котлеты и прочие вариации блюд из мяса надо готовить в пароварке;
- простокваша, кефир и обезжиренный творог;
- макароны все виды каш;
- растительное и легкое сливочное масло;
- прозрачные, вегетарианские супы (овощи, крупы, лапша);
- нежирная курица и рыба в отварном виде;
- свежие и отварные овощи, кроме бобовых, чеснока и редиса;
- изюм, курага, чернослив и спелые, сочные, сладкие фрукты.
Сладости, острое, соленое, копченое, жареные продукты и сырые яйца необходимо исключить бесповоротно. Выбирая тактику правильного питания, вспомните о том, что для полного удовлетворения организма и построения новых клеток, в составе пищи должны быть не только углеводы, белки и жиры, но и витамины, минералы, вода. Строгая, но сбалансированная диета очень важна первые полгода лечения, а лучше придерживаться подобного рациона несколько лет. Чем дольше питаться согласно приведенного списка, тем проще окончательно отказаться от запрещенных продуктов
Профилактика
Специализированной вакцины против гепатита С на сегодняшний день не существует. Поэтому в качестве профилактики заболевания рекомендуется соблюдать ряд несложных правил:
- При инъекциях нельзя использовать одну иглу на нескольких человек.
- Инструменты для пирсинга и нанесения татуировок должны стерилизоваться после каждого использования, а мастер должен использовать одноразовые перчатки.
- Инструменты для маникюра, бритвы, зубные щетки должны быть личными и не использоваться другими людьми.
- Безопасные половые контакты. Необходимо помнить, что хотя вероятность заражения при незащищенном половом акте сравнительно невелика, она резко повышается при случайных связях. В таких случаях использование презерватива является обязательным.
Во избежание заражения будущего ребенка женщина при планировании беременности должна сдать анализ на гепатит С.
Прогноз для жизни, сколько живут?
У пациентов с активным течением гепатита, т.е. с постоянно повышенной активностью трансаминаз, риск трансформации в цирроз в течение 20 лет достигает 20%. У 5% пациентов с циррозом возможно развитие первичного рака печени.
Вероятность развития рака печени выше при одновременном течении двух инфекций – гепатита В и гепатита С. Длительное употребление алкоголя также связано с более высоким риском развития рака печени.
Сколько живут с таким диагнозом? Общая статистика исходов гепатита С такова. Из каждых 100 человек, инфицированных вирусом гепатита С,
- у 55-85 человек будет хроническая инфекция (хронический гепатит или носительство без симптомов);
- у 70 человек будет хроническое заболевание печени;
- у 5-20 человек в течение 20-30 лет разовьется цирроз печени;
- 1-5 человек погибнут от последствий хронического гепатита С (цирроз или рак печени);
Чтобы не допустить этих последствий хронического гепатита С, нужно пройти лечение.
Читайте также:

