Может ли ребенок заболеть ветрянкой если у мамы герпес на губе
Обновлено: 15.04.2024
Ветрянка (ветряная оспа) – это острое инфекционное вирусное заболевание, передающееся воздушно-капельным путем и свойственное преимущественно детям. Типичное проявление ветрянки – обильная пузырьковая сыпь по всему телу.
Чаще всего ветрянкой болеют в возрасте от 6 месяцев до 7 лет. У ребёнка до 6 месяцев действует иммунитет, полученный от организма матери. После 10 лет заболевание встречается редко. Однако если человек не болел ветряной оспой в детстве, он может заболеть, будучи взрослым, и в этом случае, болезнь протекает, как правило, тяжело.
Причины ветряной оспы
Ветрянка у детей и взрослых
Возбудителем заболевания является один из типов вируса герпеса. Он переносится с мельчайшими частицами слизи, попадающими в воздух при кашле, чихании и даже при разговоре. Во внешней среде вирус быстро погибает (в течение 10 минут). В то же время болезнь очень заразна, и при контакте с больным человек, не имеющий иммунитета к ветрянке, заболеет практически наверняка.
Инкубационный период ветрянки составляет от 10-ти до 21-го дня (чаще 14-17 дней). Уже за сутки до появления сыпи больной может быть заразен, поэтому о том, что был контакт с инфекцией, часто можно узнать лишь постфактум. Угроза заражения сохраняется в течение всего периода высыпаний, и только по истечении пяти дней с момента появления последних элементов сыпи, контакт с больным перестаёт быть опасным.
Считается, что ветрянкой болеют только один раз в жизни. Поэтому ветрянка числится "детским" заболеванием: большинство из нас сталкиваются с возбудителем первый раз, еще будучи детьми. Однако если у человека сильно ослаблен иммунитет, он может быть инфицирован повторно.
После перенесенного заболевания вирус длительное время сохраняется в организме в неактивной форме. Это может привести к развитию другого заболевания – опоясывающего герпеса (опоясывающего лишая), вызываемого той же разновидностью вируса, что и ветряная оспа. Контакт ребёнка с больным опоясывающим герпесом может привести к заболеванию ветряной оспой.
К началу 2017 года было известно 86 герпесвирусов, 8 из которых живут и вызывают болезни только в организме человека. Остальные выбрали себе для персистенции (бессимптомного, бесконечно долгого по времени нахождения без размножения) и острых периодов с фазой воспроизводства млекопитающих, птиц, рыб и рептилий.
Каковы виды, симптомы и лечение герпеса у детей волнует большинство молодых мам. Особенно тех, кто узнает, что все разновидности вирусов герпеса человека (ВГЧ) поселяются в организме навсегда, избавиться от них невозможно, и они присутствуют у 95 % населения планеты.

Оставшиеся 5 % малышей и взрослых не инфицируются герпесвирусами, так как имеют спонтанную генную мутацию, которая не позволяет вирусам герпеса встраивать фрагмент своего генома в ДНК-структуру нейроцитов человеческих ганглий и/или ядер черепно-мозговых нервов, являющимися местами их персистенции. В настоящее время учеными медиками создано несколько противогерпесных вакцин, но их действие пока слишком краткосрочно, всего лишь около 3 месяцев, поэтому исследования в этом направлении продолжаются.
Виды герпеса у детей
Типичные герпесные инфекции у детей — это:
Увы, но и генитальный (половой) герпес у маленьких детей также возможен. Эта болезнь вызывается вирусами простого герпеса 2 типа, которые ребенок может получить от мамы, еще в периоде внутриутробного развития, а именно в I триместре беременности, или при рождении, во время прохождения по родовым путям, если в этот момент у роженицы ВГЧ-2 находятся в активизированном состоянии.
К сведению. В возрасте до 2 лет, у детей герпес 6, а иногда и 7 типа, вызывает внезапную экзантему или детскую розеолу. В нашей стране это заболевание диагностируют редко, принимая дебют болезни за респираторную инфекцию, а появление сыпи относят к атипичному дерматиту.
ВГЧ-1 передается контактно-бытовым и воздушно-капельным путем. Малыши до года, находящиеся на грудном вскармливании, более-менее защищены от инфицирования мамиными антителами, которые они получают с молоком.
А вот младенцы, растущие на адаптированных молочных смесях, и малыши, которым исполнился 1 год, и их начали прикармливать, а также те, кто постарше, и кого уже перевели на взрослую пищу, могут быть защищены от заражения ВГЧ-1 только соблюдением правил гигиены.
Вирус Эпштейна-Барра передается воздушно-капельным, водно-пищевым и контактно-бытовым путями, в том числе и при поцелуях. Во время рождения его можно получить с секретом, который выделяется из канала шейки матки.

Кроме этого существуют люди, у которых вирусы Эпштейна-Барра периодически размножаются, но не вызывают характерных симптомов ангины, и поэтому они нехотя заражают окружающих. Дети до года болеют крайне редко.
Мононуклеозная герпесная инфекция у детей до 4-х лет протекает бессимптомно или маскируется по ОРЗ. К 21 году около 60 %, а к 40 годам — 95–98% имеют в организме ВГЧ-4.
Варицелла\зостер или ВГЧ-3 — возбудитель ветряной оспы и опоясывающего лишая, передается воздушно-капельным путем, и относится к высококонтагиозным инфекционным агентам. Ветрянкой болеют легко, и в основном дети дошкольного и младшего школьного возраста.
А вот у малышей до года и молодежи старше 18 лет ветрянка может вызвать серьезные осложнения, причем у новорожденных младенцев — вплоть до летального исхода. Но смертность от тяжелой ветрянки у взрослых почти в 200 раз выше, чем у детей.
Герпес у детей: симптомы и лечение
Каждый из видов герпесвирусов проявляет себя по-разному, а лечение хоть и схоже, но имеет свои специфические особенности.
Оральная герпесная инфекция у детей
Лечение у малышей до 5 лет — это смазывание характерной группы скученных пузырьков (везикул) с прозрачной жидкостью внутри, которые располагаются на воспаленной коже или слизистой оболочке. Делают это мазью с действующим веществом ацикловир или валацикловир.
Прижигать места поражения кожи спиртом, зеленкой, йодом или другими спиртовыми растворами, например, Валокордином, бесполезно. Герпесвирусы не боятся спирта, а этиловый ожог кожи может увеличить время, необходимое для окончательного заживления язвочек.
Важно! Мамам маленьких девочек, у которых периодически проявляется герпес на лице, следует провести с дочками профилактическую беседу об опасности мастурбации. Во время этого процесса можно своими руками перенести ВГЧ-1 на гениталии и получить рецидивирующий половой
Не менее важна и гигиена детей при герпесе у взрослых. Имея простуду на губах необходимо чаще мыть руки, а также не стоит целовать детей.
Мамам и бабушкам, выказывающим свою нежность к грудничкам через поцелуи их ягодиц или области гениталий, следует помнить, что они могут обречь ребенка на пожизненные, крайне болезненные приступы герпетических высыпаний на половых органах.
В сети довольно часто задают вопрос: Что будет если выдавить герпес?
- Возможно присоединение бактериальной инфекции, и как следствие сложности с заживлением язвочек и образование рубцов на коже. Кстати, если герпетические папулы не трогать и не прижигать активно спиртом, то изъязвления заживут без малейших следов.
- Вполне вероятно произойдет ползущее распространение ВГЧ-1 и расширение зоны поражения (на фото вверху).
Поэтому если не хотите усугубления проблем, не выдавливайте герпетические везикулы у детей, и доходчиво объясните почему это делать нельзя им самим, в том числе и не касаться пораженного места своими руками.
Ветрянка — самый типичный детский герпес
Лечение ветряной оспы у детей обычно выполняется дома, и включает в себя:
Ацикловир и другие противовирусные препараты при ветрянке у детей не применяются. Если есть необходимость, врач может выписать наружные средства с аллантоином и/или с синтетическими танинами.

Симптомы герпеса у детей, вызванные варицеллой\зостером обычно проявляются через 2 недели после инфицирования. В подавляющем большинстве случаев высыпания не сопровождаются сильными нарушениями самочувствия, а лихорадка проявляется не сильно и волнами.
Постоянно образующиеся папулы и везикулы созревают в течение 3 дней, после чего лопаются и образуют язвочки, которые заживают в течение 1–2 дней. Лихорадочный период с образованием сыпи может длиться от 2 до 10 дней.
Ребенок прекращает быть заразным для окружающих, которые еще не болели ветряной оспой, через 5 дней после того, как появится последний пузырек.
Важно. Высокая температура при герпесе у детей не сбивается ибупрофеном, так как это может привести к нежелательным осложнениям. Ветрянка и аспирин несовместимы! Он может вызвать развитие синдрома Рея, который зачастую приводит к летальному исходу.
Тем не менее врачи рекомендуют тем, у кого есть средства на приобретение настоящей вакцины, сделать ее, а не ходить по гостям. Ребенок из такой прививки получит не живой, а мертвый штамм ВГЧ-3, а это менее рискованно для здоровья.
Поцелуйная болезнь, моноцитарная ангина или инфекционный мононуклеоз
В отличие от других видов герпесвирусов, ВГЧ-4 или вирус Эпштейна-Барра во время активизации и размножения не вызывает гибели человеческих клеток, а наоборот стимулирует патологическое разрастание тканей, в которых происходит репродукция. Полная клиническая картина инфекционного мононуклеоза развивается лишь у подростков и молодежи.
Пик заболеваемости малышей приходится на 5–6 летних детей, посещающих детский садик, для девочек-подростков он приходится на 14–16 лет, а для мальчиков — на 16–18 лет. К 35-летнему возрасту практически у всех вырабатываются антитела к ВГЧ-4, и этот вид герпеса латентно персистируют в организме до конца жизни человека.

Признаки герпеса у детей подросткового возраста, вызванные ВГЧ-4, включают в себя различные комбинации симптомов из следующих проявлений:
Инкубационный период (время от момента заражения до появления первых признаков) поцелуйной болезни может длиться от 5 до 60 дней. Ее первые смазанные симптомы проявляются в течение 5 дней.
Период разгара с высокой температурой длится 2–3 недели, а затем наступает 4–5 недельный период реконвалесценции, когда все признаки исчезают и организм приходит в норму.
Увы, но специфической терапии от инфекционного мононуклеоза не существует. Тогда как лечить герпес у детей, подростков и молодежи, который вызывается вирусом Эпштейна-Барра?
В протокол комплексного медикаментозного симптоматического лечения входят:
- жаропонижающие препараты;
- антигистаминные десенсибилизирующие средства;
- препараты на основе интерферона;
- витаминные комплексы;
- при необходимости — антибиотики.
Ацикловир и другие противогерпетические лекарства при инфекционном мононуклеозе не эффективны. Ампициллин не назначается, так как у большинства детей он вызывает аллергические реакции. Гормональные лекарства задействуют только при сильном затруднении дыхания и отечности горла.
Внимание! Во избежание разрыва увеличенной в размерах селезенки при инфекционном мононуклеозе вводится ограничение на физические нагрузки на срок от 1,5 до 2 месяцев.
В финальном видео в этой статье доктор Комаровский рассказывает, как всегда, очень понятно и кратко, об особенностях передачи и лечения герпесвирусных инфекций у детей.
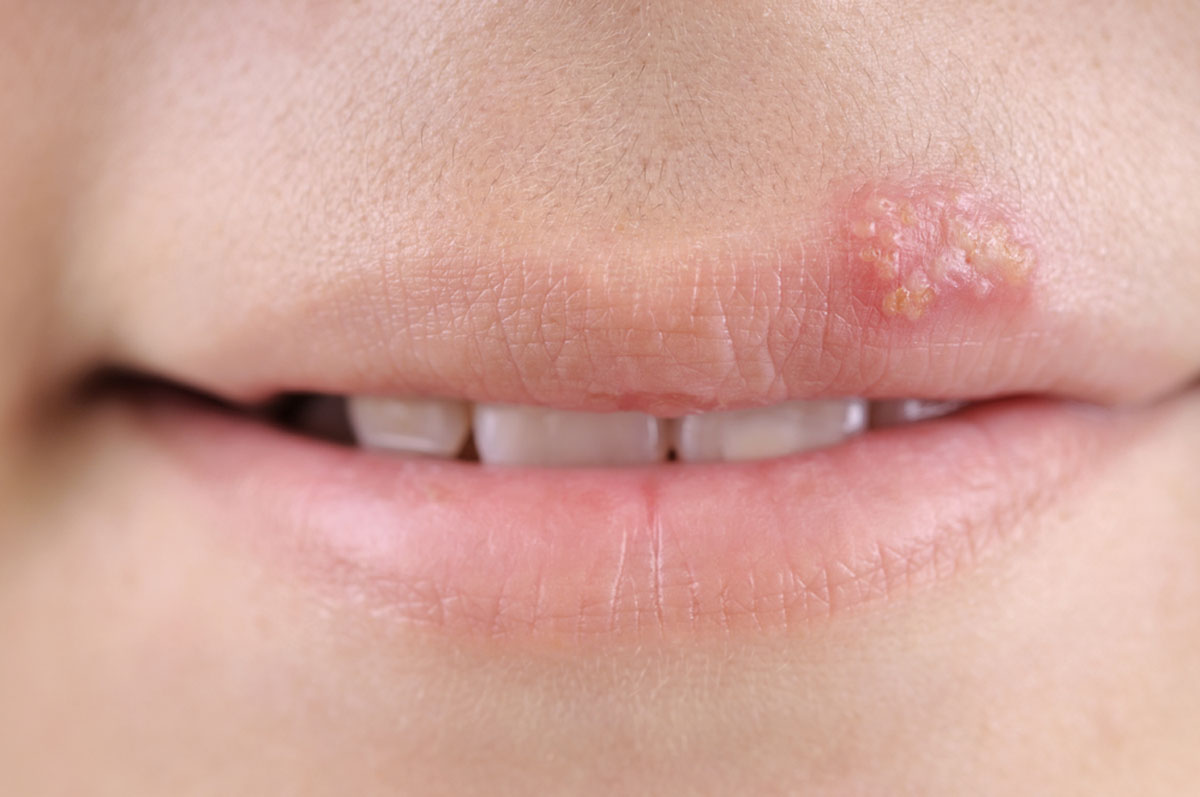
Однако семейство вирусов герпеса довольно обширно. Существует несколько типов вируса герпеса, способных поражать организм человека. Самые изученные типы это:
- вирус простого герпеса 1-го типа (ВПГ-1). Именно он ответственен за прыщики на губе. ВПГ-1 поражает, прежде всего, слизистую губ, ротовой полости и носоглотки. Герпетические высыпания также могут появиться в пределах носогубного треугольника (в частности, на крыльях носа), реже – на щёках и других участках лица. В последнее время ВПГ-1 довольно часто становится причиной герпетического поражения генитальной области, куда заносится посредством орального секса;
- вирус простого герпеса 2-го типа (ВПГ-2) – генитальный герпес. Основные проявления: покраснения, появление в области покраснения пузырьков, заполненных жидкостью, тяготеющих к слиянию, возникновение эрозий и корочек на месте пузырьков, зуд, головная и мышечная боль, учащение мочеиспускания;
- вирус ветряной оспы (varicella) – вирус герпеса 3-го типа. У людей, уже переболевших ветрянкой, этот тип вируса вызывает опоясывающий лишай (zoster). Поэтому данный тип герпеса также называется Varicella-Zoster;
- вирус Эпштейна-Барр (Эпштейн-Барр вирусная иинфекция – ЭБВИ) – вирус герпеса 4-го типа. Является возбудителем мононуклеоза , вызывает злокачественные заболевания лимфоидной ткани, считается причиной синдрома хронической усталости;
- цитомегаловирус – вирус герпеса 5-го типа. Вирус представляет угрозу для детей в период внутриутробного развития. Может поражать внутренние органы.
Причины герпеса
Вирус простого герпеса 1-го типа (ВПГ-1) может передаваться контактно-бытовым путём. Возможен также воздушно-капельный путь передачи.
Воздушно-капельный путь является основным при заражении вирусом ветряной оспы.
Генитальный герпес и цитомегаловирус передаются половым путём.
Также заразиться герпесом можно через кровь или слюну. Со слюной вирус может передаться при поцелуе. Маленькие дети, то и дело что-то берущие в рот, также весьма уязвимы. Если в детском коллективе инфицирован хотя бы один ребенок, можно ожидать быстрого распространения инфекции.
Симптомы герпеса
В настоящее время большинство людей инфицировано тем или иным типом вируса герпеса. Считается, что антитела к вирусу Эпштейна-Барр могут быть выявлены практически у каждого взрослого (до 98% взрослого населения Земли). Антитела к вирусу простого герпеса 1-го типа выявляются у 90% взрослого населения крупных городов.
Однако, как правило, носительство герпетической инфекции не приводит к развитию заболевания. Вирус герпеса активизируется при снижении защитных сил организма. Чем слабее иммунитет, тем вероятнее переход вируса из спящего в активное состояние.
При заражении вирусом простого герпеса 1-го типа инкубационный период составляет от 1 до 8 дней. Типичные симптомы: озноб, повышение температуры до 39-40°C, головная боль, общая слабость и сонливость. Затем появляются покраснения, на месте которых образуются характерные пузырьки. При поражении слизистой рта пузырьки, как правило, обнаруживаются на внутренней стороне губ, языке, реже – на нёбе, нёбных дужках и миндалинах. Пузырьки возникают в месте внедрения вируса в слизистую. В дальнейшем пузырьки лопаются, оставляя после себя болезненные эрозии.
Исчезновение симптомов не означает окончательного выздоровления. Вирус остаётся в организме и через какое-то время (в условиях снижения иммунитета) возможен рецидив заболевания. Рецидивы могут наблюдаться от 1-3 раз в год на протяжении нескольких лет и даже десятилетий.
Инкубационный период генитального герпеса длится от 1 до 10 дней, после чего могут наблюдаться зуд (жжение) в местах будущих высыпаний. После чего появляются отеки, а затем группы пузырьков на слизистых половых органов. Увеличиваются паховые лимфоузлы. Пузырьки лопаются и на их месте образуются эрозии и язвы. Процесс может продолжаться от двух до пяти недель.
Рецидив болезни возможен уже через две недели после первичного поражения. Рецидивы встречаются не менее, чем у половины переболевших.
Методы диагностики герпеса
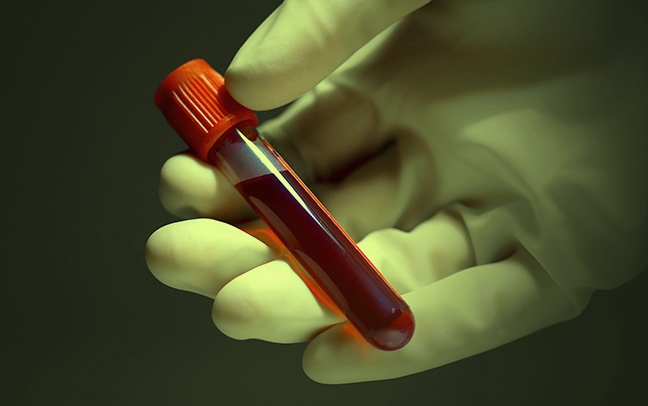
Диагностика герпеса проводится, прежде всего, на основании осмотра пациента, поскольку герпетические высыпания имеют определённую специфичность. Однако врач может назначить лабораторные исследования. Лабораторные исследования позволяют выявить инфекцию даже при отсутствии явных проявлений.
Будьте готовы, что при подозрении на герпетическую инфекцию, врач выпишет направление на сдачу анализа крови, который позволит установить наличие антител к вирусу герпеса в крови. По результатам анализа можно будет судить не только о наличии возбудителя, но и о его активности.
Методы лечения герпеса
Лечение герпеса направлено на подавление вирусной активности, а также на повышение иммунитета. Могут быть назначены препараты для приема внутрь, а также средства местного действия.
Подбор препаратов осуществляется врачом в зависимости от вида заболевания (типа инфекции), а также от локализации поражения.
Полностью элиминировать вирус герпеса из организма нельзя. Именно поэтому важно всегда поддерживать защитные силы организма на достаточно высоком уровне, а также не допускать повторного проникновения вируса.
- пользуйтесь индивидуальным полотенцем и средствами личной гигиены (мылом, зубной щеткой и т.д.);
- будьте осторожны с косметикой: не пользуйтесь помадой заболевшего человека;
- при генитальном герпесе исключите половые контакты.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Что такое ветряная оспа (ветрянка)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Ветряная оспа (Chickenpox) — острое инфекционное заболевание, вызываемое вирусом ветряной оспы, поражающим кожные покровы и нервную систему.
Симптомы ветрянки: умеренно выраженная общая интоксикация и везикулёзная экзантема. При длительной персистенцией вируса в виде латентной инфекции, при активизации которой (чаще после 60 лет) протекает в форме опоясывающего лишая. Течение доброкачественное при отсутствии осложнений.
Этиология
Возбудитель принадлежит к семейству Herpesviridae (от греч. herpes — ползучая), роду Varicellavirus. Вирус герпеса 3 типа — Varicella zoster. ДНК-содержащий, покрыт липидной оболочкой. Антигенная структура вируса устойчива, и не было выявлено измененных вариантов возбудителя. Крайне неустойчив во внешней среде, солнечная радиация, свежий воздух при проветривании, дезинфицирующие средства убивают вирус почти мгновенно. [1] [3] [5]
Эпидемиология
Антропоноз. Источник инфекции — больной человек (ветряной оспой и опоясывающим лишаём) независимо от степени тяжести и клинических проявлений. Больной заражает неболевших восприимчивых людей (восприимчивость 100%) с последних 48 часов инкубационного периода и до 5 суток с момента появления последнего свежего элемента сыпи.
Пути заражения
Механизм передачи воздушно-капельный (пути — аэрозольный, контактно-бытовой). Заболевание очень контагиозно, но для реализации заражения необходим тесный контакт больного и восприимчивого организма.
До 50% заболеваний приходится на возраст 5-9 лет, к 15 годам остается неиммунной прослойка не более 10% населения. Заболеваемость повышается в холодное время года.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы ветряной оспы
Сколько длится ветряная оспа (ветрянка)
Инкубационный период длится от 10 до 21 дня. В типичных случаях (у детей и подростков) заболевание начинается остро. В среднем ветряной оспой болеют 7-10 дней.
Симптомы ветряной оспы у взрослых и детей
Ветрянка у взрослых из-за утраты лабильности иммунной системы проявляется подострым и постепенным началом (т. е. основной синдром появляется на 2-3 и более поздние дни от начала заболевания). Дети, как правило, заболевание переносят легче.
Симптомы ветрянки у детей и взрослых:
- общая инфекционная интоксикация (СОИИ);
- везикулёзная экзантема;
- везикулёзная энантема (афты);
- лимфаденопатия (ЛАП);
- лихорадка постоянного типа.
В типичных случаях разгару заболевания предшествует продромальный период длительностью до одних суток, маловыраженный, сопровождающийся небольшой слабостью, субфебриллитетом, редко мелкопятнистой rash-сыпью.
Очень характерна динамика высыпаний: вначале появляется округлое красноватое пятно размерами 5-10 мм, далее в центре образуется папула, далее — везикула (пузырёк) с прозрачным содержимым до 10 мм (однокамерная и спадающаяся при проколе). Далее при присоединении вторичной флоры возможно её нагноение, после — подсыхание и образование корочек, отпадение которых происходит через 6-8 дней, обычно без последующих дефектов. В редких случаях (выраженное нагноение, расчесывание) могут образовываться рубчики.
Одновременно с высыпаниями на кожных покровах на слизистой оболочке рта образуются нежные везикулы, которые, быстро вскрываясь, образуют афты (эрозии) и могут вызывать чувство дискомфорта, жжения во рту.
Ветряная оспа у новорождённых
Грудные дети ветряной оспой болеют редко, так как большинство из них защищены материнскими антителами. Если ребёнку от матери передались антитела против вируса, то болезнь может протекать стёрто в лёгкой форме. Если защитных материнских антител нет, то ветрянка протекает бурно: выражены симптомы интоксикации, возможны судороги, нарушается сознание, возникают осложнения со стороны внутренних органов и нервной системы.
Ветряная оспа у беременных
Виду широкого распространения заболевания преимущественно в детском и подростковом возрасте к моменту наступления беременности женщины оказываются в большинстве случаев иммунны к вирусу ветряной оспы (т. е. если ветрянка была перенесена до беременности, риска повторного заболевания и угрозы для ребёнка нет, соответственно, нет рисков при контакте беременной с больным ветряной оспой или опоясывающим лишаём). В редких случаях, когда беременная не имеет титра протективных антител и вступает в контакт с больным человеком, возможны различные исходы, зависящие от срока беременности. Значительную опасность представляет острое заболевание ветряной оспой для самой беременной (о чём зачастую забывает как сама женщина, так и врач, диагностировавший заболевание).
Патогенез ветряной оспы

Классификация и стадии развития ветряной оспы
1. По клинической форме:
- рудиментарная (отсутствует синдром общей инфекционной интоксикации, из сыпи — розеолы);
- пустулёзная (присоединение вторичной — бактериальной флоры, нагноение и выраженное усиление интоксикации, частое образование рубчиков);
- буллёзная (выраженные проявления интоксикации, образование пузырей с жидкостью до 3 см);
- геморрагическая (геморрагическое пропитывание содержимого пузырьков, нейротоксикоз);
- гангренозная (образование язв, нейротоксикоз, развитие сепсиса);
- генерализованная (врожденная у детей, прогноз неблагоприятен);
- абортивная (быстрое обратное развитие сыпи).
2. По степени тяжести:
- легкая (умеренный СОИИ, повышение температуры тела до 38°С, необильные высыпания);
- средняя (выраженный СОИИ, повышение температуры тела до 39°С, обильные высыпания);
- тяжелая (резко выраженный СОИИ, повышение температуры тела свыше 39°С, гиперинтенсивные высыпания, сопровождающиеся образованием язв, геморрагиями). [1][2][3]
Стадии заболевания
Осложнения ветряной оспы
Осложнения ветрянки у детей и взрослых
Ветряная оспа у детей и взрослых протекает схоже, но у взрослых осложнения развиваются чаще.
Специфические осложнения:
- стенозирующий ларинготрахеит;
- неврологические осложнения — менингит, энцефалит, миелит;
- кератит;
- геморрагический нефрит.
Неспецифические осложнения:
- абсцессы;
- флегмоны;
- отит;
- пневмония;
- сепсис.
Осложнения ветрянки у беременных
По разным данным, развитие пневмонии у беременных при ветрянке достигает в среднем 22% от общего числа заболевших, а из них 42% случаев заканчивается летально. Вирус проникает через плацентарный барьер и может поражать ребёнка, выраженность проявлений зависит от сроков беременности. Так, при заражении в 1 триместре абортов не отмечается, но риск развития пороков развития достигает 5%, смертность от которых у новорожденных доходит до 34%. Во 2-3 триместрах тяжесть поражения возрастает, однако частота заражения ребёнка резко падает. Наибольший риск для ребёнка представляет заболевание матери за 5 дней до родов и 5 дней после них (риск врожденной инфекции до 20% и смертность до 30%), поэтому при развитии заболевания в предродовом периоде вариантом спасения может быть задержка родов на 5-7 дней (при возможности) и введение специфического иммуноглобулина. [1] [4] [5]
Что такое ветряночная пневмония
Ветряночная пневмония — это опасное осложнение, которое в основном возникает у беременных. Для заболевания характерно двустороннее воспаление лёгких, в тяжёлых случаях приводящее к их отёку и дыхательной недостаточности.
Диагностика ветряной оспы
При каких симптомах нужно обратиться к врачу
В каких случаях проводят анализ крови на ветряную оспу
В общей практике лабораторная диагностика ветряной оспы проводится редко. При необходимости в сомнительных или сложных случаях могут использоваться:
- клинический анализ крови с лейкоцитарной формулой (лейкопения и нормоцитоз, лимфо- и моноцитоз, при наслоении бактериальных осложнений — нейрофильный лейкоцитоз со сдвигом влево, т. е. изменения, свойственные большинству вирусных инфекций);
- общий анализ мочи (изменения редки, указывают на степень интоксикации);
- биохимические анализы крови (иногда повышение АЛТ как проявление герпетического гепатита, креатинина при поражениях почек);
- серологические реакции (возможна ретроспективная диагностика методами РСК, РА, ИФА классов IgM и G наиболее широко применяемый метод, позволяет провести дифференциальную диагностику между острой инфекцией и более старым инфекционным процессом, что наиболее важно при беременности. Достаточно информативен метод ПЦР).
Специальная подготовка для сдачи анализов не требуется. Расшифровкой анализов занимается врач.
При риске или произошедшем развитии осложнений производятся соответствующие лабораторные и инструментальные исследования (люмбальная пункция, рентген придаточных пазух носа, органов грудной клетки, КТ, МРТ и др.). [2] [4]
Как отличить ветрянку от других заболеваний

Лечение ветряной оспы
Ввиду всеобщей заболеваемости и в большей степени наличия форм лёгкой и средней тяжести заболевания больные ветряной оспой проходят лечение дома, в случае тяжелого заболевания (с риском развития и развившимися осложнениями), лица, проживающие в организованных коллективах, беременные должны проходить терапию в условия инфекционного стационара (до нормализации процесса и появлении тенденций к выздоровлению).
Самолечение ветряной оспы недопустимо. При появлении первых признаков нужно обратиться к терапевту или педиатру. Далеьнейшим ведением пациента занимается инфекционист.
Больной должен быть изолирован от окружающих (неболевших) людей до 5 дня со времени появления последнего свежего элемента сыпи.
Режим дня
Желателен постельный режим, строгое соблюдение санитарных норм (чистое бельё, коротко остриженные ногти, интимная гигиена).
Питание
Пища должна быть разнообразная, механически и химически щадящая, богатая витаминами, показаны мясные нежирные бульоны, обильное питьё до 3 л/сут. (теплая кипяченая вода, чай, морсы).
Медикаментозная терапия
Лечение ветрянки включает в себя этиотропную (т. е. воздействующую на возбудителя заболевания), патогенетическую (дезинтоксикация) и симптоматическую (облегчающую состояние больного путем уменьшения беспокоящих симптомов) терапию.
Этиотропная терапия назначается лишь при заболеваниях тяжелой степени тяжести и риске развития осложнений. Отдельно стоит указать на желательность данного вида лечения ветрянки и у взрослых больных, т. к. именно у них есть повышенный риск развития осложнений.
В качестве патогенетической и симптоматической терапии могут быть использованы препараты следующих групп:
Особенности ухода и лечения детей с ветрянкой
Ветряную оспу у детей и взрослых лечат схоже. Жаропонижающие детям следует давать при температуре свыше 38,5℃ (взрослым от 39,5℃). При уходе за ребёнком с ветрянкой важно не допускать расчёсывания кожи и срывания корочек.
Признаки выздоровления
К критериям выписки пациента, переболевшего ветрянкой, относятся:
- с момента появления последнего свежего элемента сыпи прошло не менее пяти дней;
- нормализация температуры тела;
- отсутствие изменений лабораторных показателей (при тяжёлом течении);
- отсутствие осложнений.
Ввиду нестойкости вируса в окружающей среде заключительную дезинфекцию в очаге заболевания не проводят (достаточно проветривания). [1] [2] [4]
Прогноз. Профилактика
- ведущую роль в профилактике распространения ветряной оспы играет изоляционное разобщение больных и здоровых (детей до 7 лет, не болевших, разобщают с 9 по 21 день с момента контакта с больным);
- мытьё рук и лица с мылом после общения с больными;
- прогулки на свежем воздухе;
- здоровое питание, поливитамины;
- частое проветривание помещения.
Вакцинация. Стоит ли делать прививку от ветрянки взрослым
Вакцинация в раннем возрасте предотвращает в 99 % развитие заболевания у детей, при контакте в подавляющем большинстве случаев — в первые 72 часа, предотвращает развитие тяжёлых форм и патологий плода у беременных. Однако есть ряд ограничений, существенно препятствующих распространению вакцинации в нашей стране — высокая стоимость вакцины, отсутствие массового вакцинирования (по данным ВОЗ, для реализации коллективного иммунитета необходимо привить не менее 90% детского населения, иначе возрастает риск заболевания неболевших и непривитых лиц взрослого состава). [1] [5]
- небеременным женщинам детородного возраста;
- медицинским работникам;
- людям с ослабленным иммунитетом и родственникам, проживающим с ними;
- учителям и воспитателям;
- персоналу домов престарелых и людям, проживающих в них;
- международным путешественникам [6] .
Можно ли второй раз заболеть ветрянкой
Иммунитет после болезни стойкий, повторные заболевания возможны у лиц с иммунодефицитом, врожденным дефицитом иммуноглобулина А. [1] [2] [5]
К заражению устойчивы:
- люди, переболевшие ветряной оспой;
- новорождённые с защитными антителами, которые передались им от матери;
- вакцинированные пациенты.
Постконтактная профилактика
Предотвратить развитие инфекции или ослабить её течение поможет внутримышечное введение иммуноглобулина к вирусу ветряной оспы (VariZIG).
Профилактика после контакта с заболевшим показана:
- пациентам с лейкемией, иммунодефицитом или другими тяжёлыми заболеваниями;
- беременным женщинам, не имеющим антител к вирусу;
- новорождённым, чьи матери были инфицированы ветряной оспой за пять дней до родов или через два дня после них;
- новорождённые младше 28 недель, контактировавшие с возбудителем не через мать, даже если у неё есть специфический иммунитет [7] .
Профилактика рубцов и шрамов
Как правило, изменения кожи при ветряной оспе полностью исчезают после выздоровления. Важно лишь не расчёсывать кожу, не срывать корочки и ограничить применение косметических средств.
Читайте также:

