Может ли вирус герпеса вызвать пневмонию
Обновлено: 17.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Определение
Вирус SARS-CoV-2 распространяется в микроскопических частицах жидкости, выделяемых больным человеком во время кашля, чихания, разговора, пения или тяжелого дыхания и попадает на слизистые носа, рта, либо глаз другого человека.
Кроме того, вирус может также распространяться контактно-бытовым путем, когда частицы с вирусом, находящиеся на поверхностях или предметах, через руки попадают на слизистые респираторного тракта.
Передача инфекции аэрозольным путем происходит в закрытых, переполненных и плохо вентилируемых помещениях.
Симптомы COVID-19 при тяжелой и средней тяжести форме заболевания
Наиболее распространенные симптомы
- Одышка, учащенное дыхание (55%).
- Усиление кашля, появление мокроты (30-35%).
- Кровохарканье (5%).
- Потеря аппетита (20%).
- Спутанность сознания (9%).
- Ощущение сдавления и заложенности в грудной клетке (> 20%).
- Температура тела выше 38°С (80%) более 5 дней.
- Насыщение крови кислородом по данным пульсоксиметрии (SpO2) ≤ 95% (до 20%).
- тахикардия,
- дефицит витамина D,
- раздражительность,
- судороги,
- тревожность,
- угнетенное состояние,
- нарушения сна.
Важно! Симптомы могут не обнаруживаться во время инкубационного периода COVID-19 или проявляться в любой комбинации (например, без температуры). Точный диагноз устанавливает врач по результатам обследований.
У пациентов старше 65 лет может наблюдаться атипичная картина заболевания, которая включают делирий (помутнение сознания), нарушения речи, двигательные расстройства, а также более тяжелые и редкие неврологические осложнения – инсульт, воспалительное поражение мозга и другие.

Большинство (около 80%) пациентов, у которых появляются симптомы заболевания, выздоравливают без госпитализации. Примерно у 15% пациентов развивается серьезная форма заболевания, при которой необходима кислородотерапия, а у 5% – крайне тяжелая форма, требующая лечения в условиях отделения интенсивной терапии.
Отличия новой коронавирусной болезни COVID-19 от ОРВИ и гриппа
COVID-19 тоже относится к ОРВИ – острым респираторным вирусным инфекциям, характеризующимся сходными симптомами: кашель, насморк, повышение температуры, головная боль, першение и боли в горле. Наиболее четко выраженную клиническую картину вызывают вирусы гриппа, парагриппа, аденовирусы. Коронавирус может протекать в более тяжелой форме, нежели другие ОРВИ, приводя к осложнениям и даже летальному исходу. Именно поэтому крайне важно отличать новый тип коронавируса от относительно безобидной простуды.

В чем отличие коронавируса от гриппа
Надо отметить, что COVID-19 и грипп имеют много общего:
- передаются воздушно-капельным и контактным путем;
- могут проявляться ломотой в суставах, головной болью, сильной слабостью и общим ощущением разбитости;
- могут возникать кишечные расстройства.
- Грипп начинается остро с повышения температуры сразу до фебрильных значений (39-40⁰С). На первый план выступают симптомы общей интоксикации: головная боль, слабость, боли в мышцах и суставах, слезотечение, боль в глазах.
- Коронавирус развивается постепенно - от общего недомогания в первые дни до выраженных симптомов, включая значимое повышение температуры тела через неделю.
Другие заболевания со схожими симптомами
Пневмонии, в том числе атипичные.
Аллергии. Одышка, проблемы с обонянием и другие симптомы могут возникать в результате воздействия аллергенов. Проблему решают антигистаминные препараты, которые при вирусной инфекции неэффективны.
Бронхиальная астма, которая также дает о себе знать затрудненным дыханием и мучительным кашлем, но имеет неинфекционную природу.
Отличаются ли симптомы у детей и у взрослых?
Дети составляют лишь около 2% от числа всех заболевших COVID-19. При этом они легче переносят коронавирусную инфекцию и часто являются ее бессимптомными носителями.
Протекание COVID-19 у детей разного возраста:
От 1 года до 3 лет
Инфекция обычно проявляется как легкое недомогание. Характерные симптомы COVID-19 не наблюдаются. Иногда присутствует потеря аппетита, которая проходит через 2-3 дня и никак не сказывается на общем самочувствие малыша.
Дети в этом возрасте болеют около семи дней и выздоравливают без осложнений. У них может появиться осиплость голоса и легкая заложенность носа. Кашля нет, не исключены редкие чихания.
У младших школьников и подростков может наблюдаться незначительное повышение температуры тела и легкое недомогание. Возможен сухой кашель, еще реже - головная боль.
По данным Роспотребнадзора, легкая форма заболевания, как правило, обусловлена сильным иммунитетом пациента.
Иммунная система детей и подростков, как правило, хорошо подготовлена к борьбе с вирусами. Они могут заразиться, но заболевание у них протекает в более мягкой форме или вообще бессимптомно.
Этапы развития заболевания с учетом симптомов
Симптомы коронавируса у взрослого человека по дням
1-3-й день. Заболевание начинается с легкого недомогания, незначительного повышения температуры, заложенности носа и боли в мышцах, как при ОРВИ или гриппе.
3-5-й день. Повышается температура тела, возможен несильный, поверхностный кашель. Может пропасть обоняние, а вкусовые ощущения сильно измениться. Возникают пищеварительные расстройства, выражающиеся, в том числе, диареей. Этот период считается кульминацией легкой формы течения COVID-19.
5-10-й день. Важный период для определения тяжести заболевания коронавирусной инфекцией. У 80% заболевших COVID-19 наблюдаются улучшения, которые через несколько дней могут привести к полному выздоровлению. Второй сценарий подразумевает ухудшение состояния, которое проявляется увеличением количества и тяжести симптомов. При таком развитии событий у пациента появляются сильный насморк, изнуряющий кашель, озноб, боль в теле, одышка.
10-12-й день. Этот период характеризуется сильной одышкой, болью в груди, прогрессированием слабости, бледностью, что свидетельствует о развитии пневмонии. Повреждение легких приводит к кислородному голоданию. Требуется госпитализация. Это состояние считается среднетяжелым.
12-14-й день. При COVID-19 75% пациентов с вирусной пневмонией начинают идти на поправку в среднем через 2 недели от начала заболевания. Однако тем, у кого развивается тяжелая форма заболевания, может потребоваться искусственная вентиляция легких.
14-30-й день. На излечение от тяжелой формы пневмонии, вызванной коронавирусом, требуется в среднем до двух недель с момента наступления серьезного осложнения.
Но даже после полного выздоровления может сохраняться одышка в легкой форме, проявляться слабость и недомогание в течение длительного времени (до нескольких месяцев).
- Поражение только верхних отделов дыхательных путей.
- Пневмония без дыхательной недостаточности.
- Острый респираторный дистресс-синдром (пневмония с острой дыхательной недостаточностью).
- Сепсис, септический (инфекционно-токсический) шок.
- Синдром диссеминированного внутрисосудистого свертывания, тромбозы и тромбоэмболии.
- Насыщение крови кислородом менее 88%.
Цитокиновый шторм при COVID-19 - реакция организма на воспалительный процесс, приводящая к тому, что иммунные клетки атакуют не только вирус, но и ткани собственного организма. Следствием этого может стать разрушение тканей и органов, и, как следствие, гибель организма.
Очень важно, что иногда COVID-19 опасен не только пневмонией и ее осложнениями, но и негативным влиянием на сосуды, мозг и сердце, что повышает риск развития инсульта. В таких случаях у пациента наблюдается головокружение, могут случаться обмороки, синеет лицо и немеют мышцы.
Симптомы, свидетельствующие о процессе выздоровления
Внимание! Временные интервалы течения болезни условны, они зависят от индивидуальных особенностей организма. COVID-19 в легкой форме, как правило, протекает не более 14 дней. Но подтвердить окончательное выздоровление может только тест на антитела.
Учитывая тяжесть заболевания, процесс выздоровления может проходить по-разному. Критерий выздоровления – если два последовательно сделанных теста на коронавирус методом ПЦР дали отрицательный результат.
Для проведения исследования в медицинских офисах необходимо предъявить СНИЛС и документ удостоверяющий личность. Запись на исследование В случае получения положительного или сомнительного результата на COVID-19 и при необходимости проведения подтверждающего тестирования обра.
Клиника и диагностика поражений вирусом простого герпеса при иммунодефиците
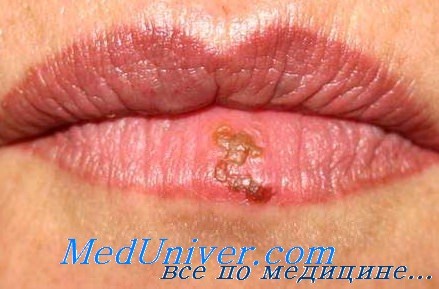
Поражение лица и ротоглотки наиболее типично для реактивации герпесвирусной инфекции. Морфология герпетических высыпаний зависит от типа пораженной эпителиальной ткани. На красной кайме губ и коже лица первичными элементами являются мелкие везикулы, которые возникают последовательно, имеют тенденцию к быстрому слиянию и формированию крупного вялого пузыря. Эти элементы умеренно болезненны, типично ощущение жжения.
После отторжения некротизированного эпителия обнажаются эрозированные кровоточащие поверхности, по краям которых появляются новые мелкие везикулы, и элемент начинает расти от центральной части к периферии.
Суперинфицирование элементов часто приводит к возникновению глубоких некрозов, заживающих с формированием рубца. Поражение лица вирусом герпеса следует дифференцировать от поражения зигомицетами (Absidia, Rhisopus, Mucor) и Aspergillus, которые вызывают тяжелые некрозы тканей лица, расплавление хрящей и костей лицевого скелета с быстрым обезображиванием внешнего облика пациента.
На слизистой оболочке рта наиболее типичным является возникновение нескольких одинаковых поверхностных некротических элементов диаметром 1—3 мм, которые затем углубляются и увеличиваются в размерах, часто сливаются. В самых тяжелых случаях значительная площадь полости рта поражена крайне болезненными глубокими некрозами серого цвета с кровоточащими участками эрозий.
В прошлом, до введения всеобщей профилактики ацикловиром, у больных после ТКМ герпетические поражения ротоглотки нередко становились причиной обструкции верхних дыхательных путей, в связи с чем возникала необходимость в протективной интубации трахеи.
Процесс заживления глубоких некрозов часто проходит стадию отторжения фибриновых пленок с обнажением ригидных сосудов десен, что может быть чревато значительной кровопотерей, особенно у детей младшего возраста. Мы наблюдали кровотечения из язв на деснах в объеме до 400 мл в сутки. Кроме того, заживление язв нередко сопровождается обильной саливацией: потерей до 700—900 мл слюны в сутки, что может стать причиной обезвоживания у детей.
Знание закономерностей развития герпетического стоматита позволяет сделать вывод, что при нейтропении лечение его нельзя ограничивать ацикловиром: необходимо назначать препараты, активные в отношении стрептококков, анаэробов, грамотрицательной флоры и грибов. Монотерапии, отвечающей таким требованиям, не существует, поэтому при фебрильной нейтропении, сопровождающейся стоматитом, мы наряду с ацикловиром всегда используем бета-лактам с расширенным спектром антианаэробной активности (пиперациллин/тазобактам, имипенем, амоксициллин/клавуланат) либо к другим бета-лактамам добавляем метронидазол.
Часто драматического улучшения удается добиться при использовании клиндамицина или пенициллина. Кроме того, мы рекомендуем и сами всегда используем системную противогрибковую терапию.
Поражение вирусом простого герпеса пищевода
При распространении инфекции из полости ротоглотки поражается верхний сегмент пищевода. Другой путь — контаминация инфицированной герпес-вирусом слюной эрозированного (в результате желудочно-пищеводного рефлюкса или рвоты) пищевода. В этом случае поражается нижний сегмент пищевода. Клиническая картина среднего и дистального эзофагита очень типична: больные жалуются на ощущение кома за грудиной, сильное жжение и боли, которые значительно усиливаются после глотания и рвоты.
Следует отметить, что последняя локализация — одно из самых опасных проявлений герпесвирусной инфекции, поскольку именно дистальный эзофагит служит воротами для развития инвазивных бактериальных и грибковых инфекций. По морфологической картине (язвенно-некротические элементы, захватывающие все слои пищевода) отличить герпетическое поражение от цитомегаловирусного, бактериального или грибкового не представляется возможным. Без проведения биопсии установить точный микробиологический диагноз невозможно.
Если принято решение выполнить эзофагоскопию и биопсию, то для диагностики герпес-вирусного поражения необходимо получить биоптат эпителия края язвы, а для диагностики ЦМВ-поражения — ее дна. Это связано с тем, что герпес-вирус поражает эпителий, а цитомегаловирус — строму.
При герпетическом эзофагите, как и при герпетическом стоматите, особенно больным с фебрильной нейтропенией, наряду с ацикловиром всегда следует назначать антимикотик системного действия (амфотерицин В внутривенно в дозе 0,3—0,5 мг/кг в сутки, флюконазол внутривенно или внутрь, возможно вориконазол и итраконазол) и системные антибиотики, обладающие антианаэробной активностью.
Важную роль играют антацидная и антирефлюксная (ранитидин или омепразол, дофаминовые антагонисты) терапия и адекватное обезболивание наркотиками.
Поражение бронхиального дерева и легких вирусом простого герпеса
Чаще всего герпетический трахеобронхит развивается у иммунокомпрометированных больных с герпетическим эзофагитом, которые интубированы и находятся на искусственной вентиляции легких. Наблюдаются также фокальные герпетические пневмонии. Диффузные пневмонии с развитием дыхательной недостаточности, напротив, являются следствием диссеминированной герпетической инфекции у больных с глубоким дефицитом клеточного или гуморального иммунитета.
Поражение вирусом простого герпеса центральной нервной системы
Герпетический энцефалит — очень редкое проявление реактивации герпесвирусной инфекции у онкогематологических больных. Он не отличается от энцефалита у иммунокомпетентного хозяина, т. е. характеризуется энцефалитическим синдромом и признаками воспаления и некроза на компьютерных и ядерно-магнитных томограммах. Поражение спинного мозга вирусом герпеса является казуистикой. Описаны случаи восходящего поперечного миелита.
Диагностика поражений вируса простого герпеса
Известно несколько методов быстрой и специфической диагностики герпесвирусной инфекции. Классическим методом является выделение вируса, основанное на его цитопатическом действии на чувствительные культуры клеток млекопитающих. Этот метод достаточно быстрый (90 % позитивных результатов в первые 3 дня, 100% —в первые 7 дней культивирования) и весьма специфичный.
Существует более быстрый метод (комбинация иммуноферментного и культурального методов), которым выявляют наличие вирусных антигенов в чувствительной клеточной культуре, зараженной исследуемым материалом. Этот метод аналогичен описанному ранее методу shell vial для ЦМВ и позволяет получить результаты в течение суток.
Следует отметить, что, как и при ЦМВ-инфекции, серологические данные (наличие специфического IgM или повышение титра IgG) и выделение вируса простого герпеса со слюной не несут полезной оперативной информации. Особенно важно это при диагностике герпесвирусного энцефалита. Нам доводилось наблюдать неадекватную интерпретацию серологических тестов у больных с энцефалитическим синдромом и необоснованное назначение ацикловира в высоких дозах. Единственным надежным методом диагностики является проведение биопсии ткани головного мозга и вирусологического исследования.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Вирусная пневмония является вариантом пневмонии, которую ранее называли атипичной. В прошлом все пневмонии называли атипичными, если бактериальный возбудитель не мог быть выявлен с помощью бактериологии и если пневмония не поддавалась лечению антибиотиками.
Клинические проявления различных вирусных пневмоний практически не отличаются друг от друга и от смешанных вирусно-бактериальных пневмоний, что делает невозможной только клиническую диагностику. Однако точная и ранняя диагностика этиологического агента важна, так как в некоторых случаях определяет необходимость специфической противовирусной терапии и отказ от эмпирической антибактериальной терапии.
Вирусный возбудитель пневмонии даже в настоящее время не может быть выявлен у 50-80% пациентов с характерными симптомами.
Этиология и патогенез
Как ДНК-, так и РНК-вирусы являются причиной вирусных пневмоний. Наиболее часто встречаемые:
- Adenoviridae (аденовирусы);
- Coronaviridae (коронавирусы);
- Bunyaviridae (арбовирусы), например, Hantavirus;
- Orthomyxoviridae (ортомиксовирусы), например, вирус гриппа;
- Papovaviridae (полиомавирусы), например, JC вирус, вирус BK;
- Paramyxoviridae (парамиксовирусы) - вирус парагриппа (PIV), респираторно-синцитиальный вирус (RSV), метапневмовирус человека (hMPV), вирус кори;
- Picornaviridae (пикорнавирусы) - энтеровирусы, вирус Коксаки, ЕСНО-вирус, энтеровирус 71, риновирусы;
- Reoviridae (ротавирус);
- Retroviridae (ретровирусы) - вирус иммунодефицита человека, лимфотропный вирус человека типа 1 (HTLV-1).
Причины внебольничных вирусных пневмоний: вирус гриппа, респираторно-синцитиальный вирус, аденовирус, вирус парагриппа, коронавирус, риновирусы и человеческий метапневмовирус.
Для иммунокомпрометированных пациентов этиологическими факторами также являются:
- вирус простого герпеса первого типа (ВПГ-1) и вирус простого герпеса второго типа (ВПГ-2), также называемые вирусом герпеса человека первого типа (ВГЧ-1) и вирусом герпеса человека второго типа (ВГЧ-2);
- вирусы герпеса типов 6, 7, 8;
- вирус ветряной оспы (ВВО);
- цитомегаловирус (CMV);
- вирус Эпштейна-Барр (EBV).
Возраст пациента и состояние его иммунного статуса позволяют предположить вероятного возбудителя вирусных пневмоний (представлены ниже в порядке убывания значимости).
Вирусы, обычно вызывающие пневмонию у детей:
- респираторно-синцитиальный вирус;
- вирусы гриппа А и В;
- вирус парагриппа;
- аденовирус;
- метапневмовирус человека;
- коронавирус;
- вирус кори (у невакцинированных детей).
Вирусы, обычно вызывающие пневмонию у иммунокомпетентных взрослых:
- вирусы гриппа А и В;
- аденовирус;
- респираторно-синцитиальный вирус;
- вирус парагриппа;
- коронавирус;
- вирус ветряной оспы.
Вирусы, обычно вызывающие пневмонию у пациентов с ослабленным иммунитетом:
- цитомегаловирус;
- вирус простого герпеса;
- грипп;
- респираторно-синцитиальный вирус;
- вирус парагриппа;
- аденовирус;
- вирус ветряной оспы.
Полного понимания патофизиологии и патогенеза вирусных заболеваний в настоящее время не существует. После инфицирования большинство респираторных вирусов, как правило, размножаются в эпителии верхних дыхательных путей и могут вторично инфицировать легкие, распространяясь с секретом или кровью. Тяжелая пневмония может привести к обширной консолидации (вплоть до сублобарной, двусторонней) очагов воспаления легких. У некоторых пациентов отмечались кровавый выпот Выпот - скопление жидкости (экссудата или транссудата) в серозной полости.
и диффузные альвеолярные повреждения.
Эпидемиология
На типы вирусов гриппа А и В приходится более 50% всех внебольничных вирусных пневмоний у взрослых. Вирус гриппа является самым серьезным этиологическим фактором для развития пневмоний у пожилых больных.
Исследования показали различную частоту других вирусов, вызывающих внебольничную пневмонию: RSV - 1-4%, аденовирусы - 1-4%, PIV - 2-3%, hMPV - 0-4%, коронавирус - 1-14% от диагностированных случаев пневмонии с типированным возбудителем.
RSV является наиболее распространенным в этиологии вирусных пневмоний у младенцев и детей. Кроме того, RSV становится все более важным патогеном у пожилых людей. Он является второй, наиболее часто упоминаемой, причиной пневмонии у пожилых людей (вызывает 2-9% госпитализаций и большинство случаев смерти от пневмонии в США в данной группе населения).
Парагриппозные инфекции являются вторым наиболее распространенным вирусным заболеванием, после RSV-инфекций, у младенцев.
Аденовирус составляет 10% причин пневмоний у детей. Различные серотипы аденовирусов отвечают по существу за непрерывные эпидемии острых респираторных заболеваний в закрытых коллективах (новобранцы, студенты, детские сады, детские дома, дома престарелых).
Факторы и группы риска
- младенцы и пожилые пациенты;
- младенцы без грудного вскармливания;
- беременные женщины (вирусы гриппа, ветряной оспы, кори);
- иммунокомпрометированные пациенты (ВИЧ-инфекция, врожденные дефекты иммунитета, реципиенты органов, пациенты, получающие иммуносупрессивную терапию);
- пациенты с отягощенным преморбидным фоном (пороки и заболевания легочной и сердечно-сосудистой системы);
- люди в закрытых коллективах;
- социально неблагополучные группы населения (недостаток питания, несоблюдение правил гигиены и прочее).
Клиническая картина
Клинические критерии диагностики
лихорадка, озноб, ринит, миалгия, головная боль, астения, непродуктивный кашель, физикальные признаки пневмонии.
Cимптомы, течение
Клинические проявления вирусной пневмонии значительно варьируют в зависимости от возбудителя, возраста пациентов, состояния их иммунной системы, преморбидного фона Преморбидный фон - предшествующее и способствующее развитию болезни состояние организма
и прочего.
Диагностика
Рентгенологические признаки, позволяющие различать пневмонии различной этиологии, отсутствуют.
Общая рентгенологическая симптоматика вирусных пневмоний:
2. RSV-пневмонии обычно свойственны неоднородные двусторонние альвеолярные инфильтраты и интерстициальные изменения (похожие на картину при гриппе).
3. Аденовирусная пневмония обычно протекает с диффузными, двусторонними и неоднородными инфильтратами в виде матового стекла (на компьютерной томографии высокого разрешения), выявляемыми чаще в нижних долях. Она также может проявляться долевой консолидацией, которая является редкостью для вирусных пневмоний.
4. Парагриппозная пневмония проявляется скудно. Инфильтраты в легких носят характер интерстициальных или смешанных альвеолярно-интестициальных, в зависимости от стадии процесса.
5. Метапневмовирусная пневмония характеризуется как односторонним, так и двусторонним инфильтративным процессом с равным количеством интерстициальных и интерстициально-альвеолярных инфильтратов.
6. Коронавирусная пневмония характеризуется очагами консолидации, особенно выраженными на периферии и в субплевральных областях нижних зон.
8. Вирус простого герпеса может вызывать очаговые поражения, которые начинаются как маленькие узелки в центре доли. По мере прогрессирования болезни, узелки сливаются с образованием обширных центродолевых инфильтратов.
10. Пневмония, вызванная хантавирусом, характеризуется интерстициальным отеком с быстрым развитием центральных, "плотных" альвеолярных инфильтратов и (возможно) плеврита. Центральная локализация инфильтратов позволяет отличать ее от острого респираторного дистресс-синдрома, при котором изменения смещены к периферии легких.
Компьютерная томография высокого разрешения рекомендуется в сомнительных случаях и для дифференциальной диагностики с другими процессами. Характерным признаком является симптом "матового стекла".
Лабораторная диагностика
Развитие диагностических методов привело к значительному улучшению способности обнаруживать вирусы в дыхательных путях. Тем не менее, обнаружение вирусных патогенов не всегда означает активное заболевание. Например, выявление вирусов герпеса может означать только их носительство, без развития активного заболевания. Точно так же, респираторно-синцитиальный вирус и цитомегаловирус могут быть обнаружены среди других известных (в том числе бактериальных) патогенов у здоровых носителей.
Вирусологические тесты в большинстве случаев являются основой этиологически точного диагноза. Комплекты быстрых тестов (панели) для обнаружения антигена могут давать результаты в течение нескольких часов, что делает их полезными в приемных покоях. Чувствительность и специфичность этих комплектов колеблется между 80% и 95%. Наибольшую роль, помимо ИФА-тестов (ELISA), играют ПЦР ПЦР - полимеразная цепная реакция
и иммунофлюоресцентные реакции.
Культуральный метод. Вирусная пневмония может быть диагностирована путем выделения и идентификации возбудителя в культуре. Идентификация вируса производится с учетом характерных цитопатических изменений и прямых и обратных реакций иммунофлюоресценции. Данный метод по разным причинам невыгоден при RSV, hMPV и коронавирусной инфекции.
Дифференциальный диагноз
1. Бактериальные пневмонии. Дифференциальная диагностика бактериальных и вирусных пневмоний проводится в первую очередь. Она представляет большую сложность с учетом относительно низкого процента выявления возбудителя при внебольничных пневмониях и значимого количества смешанных бактериально-вирусных пневмоний. Необходимость дифдиагностики диктуется необходимостью применения антибактериальной терапии при бактериальных пневмониях и полной ее необоснованностью при вирусных.
2. Вирусные бронхиты и бронхиолиты (особенно у младенцев и лиц с хронической обструктивной болезнью легких).
Осложнения
2. Развитие острого респираторного дистресс-синдрома.
3. Миокардиты (являются редким осложнением для большинства вирусных пневмоний).
4. Гематогенная диссеминация инфекции у иммунокомпрометированных пациентов.
Лечение
Медикаментозная терапия при вирусных пневмониях
| Вирус | Лечение | Профилактика и поддерживающая терапия |
| Вирус гриппа | Амантадин Ремантадин | Вакцина против гриппа Химиопрофилактика: амантадин, ремантадин, занамивир, осельтамивир |
| Респираторно-синцитиальный вирус | Рибавирин | Специфический иммуноглобулин (Palivizumab) |
| Вирус парагриппа | Рибавирин | |
| Вирус простого герпеса | Ацикловир | |
| Вирус ветряной оспы | Ацикловир | Специфический иммуноглобулин против ветряной оспы |
| Аденовирус | Рибавирин | |
| Вирус кори | Рибавирин | Противокоревой иммуноглобулин |
| Цитомегаловирус | Ганцикловир Foscarnet | Иммуноглобулин в/в |
Следует иметь в виду, что в большинстве случаев такие препараты как рибавирин (ингаляторно) или иммуноглобулин IgG (в/в) оправданы только у пациентов с тяжелым течением инфекции или нарушениями иммунитета.
В целом же лечение сводится к симптоматическому и поддерживающему и включает в себя по показаниям:
- оксигенотерапию;
- респираторную поддержку;
- бета-агонисты при бронхоспазме;
- ацикловир, если у пациентов с ветряной оспой или герпесом имеются подозрения в отношении пневмонии;
- ганцикловир и в/в IgG при цитомегаловирусной пневмонии у пациентов с ослабленным иммунитетом;
- изоляцию;
- антибиотики - при доказанной бактериальной суперинфекции.
Прогноз
Смертность
1. В группе пожилых пациентов, пневмония, связанная с гриппом, имеет непропорционально высокий уровень смертности по отношению как к другим пневмониям, так и к другим возрастным группам.
2. У здоровых детей смертность при RSV-пневмонии составляет 0,5-1,7%. У детей с иммунодефицитом - 22-44%. У взрослых иммунокомпрометированных пациентов RSV-пневмония связана со смертностью в 11-78% (в зависимости от тяжести поражения иммунитета).
3. Аденовирусная инфекция всегда характеризовалась низкой смертностью во всех возрастных группах иммунокомпетентных людей (однако во время вспышки в одном из закрытых коллективов в 2009 г. уровень смертности оказался неожиданно высоким - до 18%). Смертность от аденовирусной пневмонии и ее осложнений в группе иммунокомпрометированных взрослых составляет в среднем 56%.
4. Парагриппозная пневмония традиционно характеризуется низким уровнем смертности у лиц без нарушения иммунитета. В группе иммунокомпрометированных пациентов смертность колеблется в пределах 15-73% в зависимости от тяжести нарушений иммунитета.
5. Пневмония, связанная с метапневмовирусом человека смертельна для иммунокомпрометированных пациентов в 50-80%. Данные по здоровым пациентам неизвестны.
6. Из всех умерших от ветряной оспы, пневмония, связанная с ней, является причиной смерти в 25% случаев. Неблагоприятный исход особенно вероятен во втором и третьем триместре беременности и при иммунодефицитных состояниях, когда уровень смертности колеблется от 18 до 53%.
7. Пневмония развивается при кори только в 6,5%, но в 60% приводит к летальному исходу у детей. Процент традиционно выше у пациентов с иммунной патологией.
8. Цитомегаловирусная и герпесная пневмонии связаны со смертельным исходом только у лиц с недостаточностью иммунитета.
9. Хантавирусные пневмонии встречаются крайне редко и характеризуются высоким уровнем смертности среди здоровых лиц - до 35%.
Госпитализация
Госпитализация безусловно показана пациентам группы риска и пациентам с дыхательной недостаточностью.
Допустимо использовать шкалы PORT, CURB-65, CRB-65 с целью выбора места лечения.
Профилактика
- вакцинация для тех инфекций, для которых это возможно;
- соблюдение правил санитарии и гигиены;
- химиопрофилактика в очагах по показаниям.
Категории МКБ: Герпетическая болезнь глаз (B00.5+), Герпетическая инфекция неуточненная (B00.9), Герпетическая экзема (B00.0), Герпетический везикулярный дерматит (B00.1), Герпетический гингивостоматит и фаринготонзиллит (B00.2), Герпетический менингит (B00.3+) (G02.0*), Герпетический энцефалит (B00.4+) (G05.1*), Диссеминированная герпетическая болезнь (B00.7), Другие формы герпетических инфекций (B00.8)
Общая информация
Краткое описание
Герпетическая инфекция (простой герпес, herpessimplex) – широко распространенная антропонозная вирусная болезнь, вызываемая вирусом простого герпеса 1 и 2 типов, преимущественно контактным механизмом передачи возбудителя, характеризуемая поражением кожи и слизистых оболочек, нервной системы, глаз, мочеполовой системы и других, внутренних органов, склонная к хроническому рецидивирующему течению.
Пользователи протокола: терапевты, врачи общей практики, инфекционисты, невропатологи, дерматовенерологи, акушер-гинекологи, стоматологи, офтальмологи, отоларингологи, урологи, анестезиологи-реаниматологи.
Класс I – польза и эффективность диагностического метода или лечебного воздействия доказана и и/или общепризнаны
Класс III – имеющиеся данные или общее мнение свидетельствует о том, что лечение неполезно/ неэффективно и в некоторых случаях может быть вредным
Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию.
Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+).
Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию.
Классификация
Врожденная (внутриутробная инфекция).
- генерализованную (висцеральную, диссеминированную) ГИ.
- медленная форма герпетической инфекции.
- поражения слизистых оболочек желудочно-кишечного тракта (стоматит, гингивит, фарингит, эзофагит и др.);
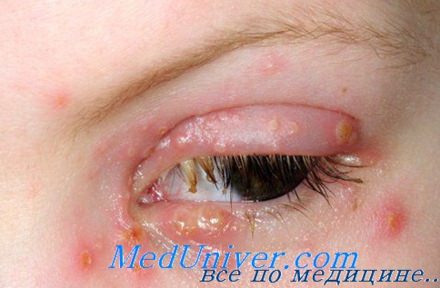
- поражения глаз: офтальмогерпес (герпетический конъюктивит, кератит, иридоциклит, неврит зрительного нерва, оптикомиелит и др.);
- генитальный герпес (герпетическое поражение слизистых оболочек полового члена, вульвы, влагалища, цервикального канала и т.д.);
- поражения нервной системы (менингит, энцефалит, менингоэнцефалит, неврит, менингоэнцефалорадикулит, поражения бульбарных нервов и др.);
- Активная стадия инфекции: продуктивная вирусная инфекция, реализация генетической информации завершается образованием вирусного потомства, дочерних вирусных частиц.
- Неактивная стадия инфекции — абортивная вирусная инфекция, реализуется генетическая информация только неструктурных (альфа-) генов без образования новых дочерних частиц вируса.
- Первичная инфекция. Развивается после заражения вирусом неинфицированного ранее лица. В крови пациентов антитела к ВПГ до развития герпетической инфекции не выявляются. Инфекция сопровождается появлением противовирусных антител (сероконверсией), 4-кратным нарастанием концентрации иммуноглобулинов класса G.
- Первичная инфекция с одиночным местом внедрения вируса (например, через слизистую гениталий или ротовой полости).
- Первичная инфекция с множественными входными воротами инфекции (слизистая гениталий, ротовой полости, сосков молочных желез, кожные покровы промежности, ягодиц, внутренней поверхности бедер, перианальной области и т.д.).
- Аутоинокуляция— механический перенос вируса у инфицированного с одного участка на другие участки тела (например, из ротовой полости на гениталии).
- Латентная инфекция — неактивная стадия инфекции. Инфекционный вирус не обнаруживается в биологических материалах (слюне, моче, секретах гениталий). Вирус сохраняется в виде ДНК-белкового комплекса в нервных ганглиях.
- Первый эпизод герпеса: впервые выявленные клинические проявления герпеса у ранее инфицированных лиц.
- Суперинфекция (субклиническая и клиническая): наслоение одной инфекции на другую (например, заражение вирусом простого герпеса 2 типа половым путем лица, страдающим герпетическим стоматитом, вызванным ВПГ-1).
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень основных и дополнительных диагностических мероприятий [1,2,3,4,5,6]
Основные диагностические исследования, проводимые на амбулаторном уровне:
- определение антител IgM и IgG к вирусу простого герпеса 1 и 2 типов (ВПГ-1, ВПГ-2) в сыворотке крови методом ИФА;
- определение ДНК ВПГ методом ПЦР (кровь, мазки со слизистых оболочек, содержимое герпетических пузырьков, СМЖ (в зависимости от локализации герпетических поражений));
- УЗИ плода (у беременных);
- определение антител к ВИЧ методом ИФА;
- офтальмоскопия (при поражении глаз);
- ЭКГ.
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию: согласно внутреннему регламенту стационара с учетом действующего приказа уполномоченного органа в области здравоохранения.
Основные диагностические исследования, проводимые на стационарном уровне:
- определение ДНК ВПГ методом ПЦР при поражении ЦНС, висцеральных и генерализованных формах ГИ (качественный);
- гистологическое исследование биопсийных материалов на ВПГ.
Дополнительные диагностические исследования, проводимые на стационарном уровне (в зависимости от клинической формы):
- биохимическое исследование крови (билирубин и фракции, АЛТ, АСТ, тимоловая проба);
- рентгенография органов грудной клетки;
- ЭГДС и колоноскопия;
- УЗИ органов брюшной полости;
- КТ, МРТ;
- спинномозговая пункция с исследованием СМЖ (маркеры ВПГ, антитела к ВПГ-1/-2, белок, лимфоциты и др.(при поражении ЦНС));
- офтальмоскопия;
- ЭКГ;
- определение антител к ВИЧ методом ИФА.
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи: не проводятся.
Жалобы и анамнез:
Клинические проявления ПГ зависят от локализации патологического процесса и его распространенности, состояния иммунной системы больного и антигенного типа вируса.
- пузырьковые высыпания на коже в области красной каймы губ, вокруг рта, в области крыльев носа, на кистях, в области ягодиц;
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Герпес: причины появления, симптомы, диагностика и способы лечения.
Определение
Герпесом, или герпетической инфекцией, называют несколько заболеваний, вызываемых вирусами отряда Herpesvirales семейства Herpesviridae.
Все они характеризуются поражением кожи, слизистых оболочек с локализацией либо в области глаз, носа и губ, гениталий, а также нервных волокон.
У лиц с иммунодефицитом могут наблюдаться генерализованные формы инфекции с вовлечением в процесс других органов и тканей.

Среди известных науке восьми типов герпеса самым распространенным является вирус герпеса простого типа (Herpes simplex virus).
Простой вирус герпеса достаточно неустойчив во внешней среде. В условиях комнатной температуры сохраняется до 24 часов, на металле — до 2 часов. Под действием температуры выше 50°C погибает за 30 минут, под действием спирта и хлорсодержащих веществ - в течение нескольких минут, при замораживании сохраняется до пяти суток.
Причины герпетической инфекции
Источником инфицирования всегда служит человек. Он заразен в любую фазу болезни или носительства, но преимущественно при обострении.
Возбудитель может передаваться воздушно-капельным, контактно-бытовым или половым путем, а также от матери плоду через плаценту, во время родов или грудного вскармливания.
К вирусу восприимчивы все люди, хотя у многих отмечаются бессимптомные формы заболевания. Попадая через слизистую рта, половых органов или дыхательные пути в организм человека, герпесная инфекция остается в нем навсегда. Вирус, скрытый внутри клетки-хозяина, не доступен для иммунных клеток, уничтожающих возбудителей. Вирус активизируется при ослаблении иммунитета в результате переохлаждения, перегрева, простудного заболевания, недостатка витаминов, переутомления, стресса, нехватки сна. Рецидив инфекции могут вызвать травмы, оперативные вмешательства, а также половой контакт при условии повреждения слизистой оболочки. Использование лекарственных и косметических средств, содержащих стероидные гормоны, также способствует манифестации вируса герпеса.
Классификация герпеса
В МКБ-10 (Международной классификации болезней) выделяют две группы заболеваний, связанных с вирусом простого герпеса:
- Инфекционные герпетические заболевания:
- герпетическая экзема (экзема Капоши);
- герпетический везикулярный дерматит;
- герпетический гингивостоматит и фаринготонзиллит;
- герпетический менингит;
- герпетический энцефалит;
- офтальмогерпес;
- диссеминированная герпетическая болезнь (герпетический сепсис);
- другие формы герпетических инфекций;
- неуточненная герпетическая инфекция.
- Генитальные герпетические инфекции:
- герпетические инфекции перианальных кожных покровов и прямой кишки;
- неуточненная аногенитальная герпетическая инфекция.
По клинической картине и локализации высыпаний:
- Типичные формы:
- герпес кожи — с поражением губ, крыльев носа, лица, рук, ягодиц и других частей тела;
- герпес глаз — иридоциклит, кератит, конъюнктивит, неврит зрительного нерва;
- герпес слизистых оболочек желудочно-кишечного тракта — стоматит, гингивит, фарингит, эзофагит;
- герпес половых органов — поражение слизистой оболочки полового члена, влагалища, вульвы, цервикального канала;
- герпес внутренних органов — гепатит, пневмония, панкреатит, трахеобронхит;
- герпес нервной системы — неврит, менингит, менингоэнцефалит, поражения бульбарных нервов, энцефалит;
- генерализованный простой герпес — висцеральная форма (пневмония, гепатит, эзофагит) и диссеминированная форма (сепсис).
- Атипичные формы:
- герпетиформная экзема Капоши — обширные сливающиеся высыпания по всему телу;
- абортивный герпес — почти незаметные папулы на грубой коже или дискомфорт без высыпаний;
- язвенно-некротический герпес — с развитием некроза тканей;
- эрозивно-язвенный герпес — с образованием язв и эрозий;
- геморрагический герпес — с кровянистым пропитыванием высыпаний и тканей;
- отечный герпес — с отеком тканей и болью в области губ и век;
- зостериформный простой герпес — с локализацией по ходу нервного ствола;
- диссеминированный герпес — с тенденцией перехода в генерализованную форму при ВИЧ;
- рупиоидный герпес — возникает на лице с присоединением вторичной бактериальной флоры;
- мигрирующий герпес — с тенденцией к изменению локализации высыпаний.
- латентная стадия — носительство с отсутствием симптомов;
- локализованная стадия — наличие одного очага поражения;
- распространенная стадия — наличие не менее двух очагов поражения;
- генерализованная стадия — висцеральная, диссеминированная.
При заражении герпесом детей в возрасте от 6 месяцев до 3 лет чаще всего развивается герпетический стоматит, для которого характерно острое начало с симптомами интоксикации и подъемом температуры.
На слизистой оболочке полости рта появляются сгруппированные пузырьки с прозрачным содержимым, на месте которых после вскрытия образуются болезненные эрозии. У детей старшего возраста первичный герпес характеризуется появлением зудящих пузырьков на красной кайме губ и коже носогубного треугольника. После их вскрытия остаются неглубокие язвочки, которые покрываются корочками. Корочки, отпадая, не оставляют следов на коже.
При первичном заражении взрослых вирусом простого герпеса симптомы более выражены, чем при дальнейших рецидивах. Больной испытывает озноб, головные боли, повышенную утомляемость, у него отсутствует аппетит, может наблюдаться расстройство сна. Покраснение, а затем характерные пузырьки появляются на губах, возле крыльев носа. В некоторых случаях увеличиваются подчелюстные лимфоузлы.
Герпетические нейроинфекции сопровождаются наиболее тяжелым течением, особенно если вирус поражает оболочки или ткань головного мозга.
В этих случаях симптомы включают головные боли, подъем температуры тела, напряжение затылочных мышц, психомоторное возбуждение (болезненное состояние, при котором наблюдается беспокойство и двигательная активность различной степени выраженности, вплоть до судорог). При несвоевременной диагностике заболевания существует риск летального исхода.
Офтальмогерпес сопровождается покраснением глаза, развитием блефаро- или кератоконъюнктивита, эрозиями роговицы.
Диагностика герпеса
Типичные случаи герпетической инфекции выявляются на основании клинической картины и анамнеза заболевания. Характерно его волнообразное течение со сменой периодов обострения и ремиссии.
Косвенным признаком служит склонность к простудным заболеваниям, чувствительность к переохлаждению, периодически возникающие состояния, сопровождаемые подъемом температуры, усталостью, депрессией.

При атипичных формах герпетической инфекции необходимы дополнительные обследования: клинический анализ крови, биохимический анализ крови (общий белок, белковые фракции, С-реактивный белок, АЛТ, АСТ, ЛДГ, креатинин, электролиты: калий, натрий, хлор, кальций) и клинический анализ мочи - для выявления поражения внутренних органов и предупреждения осложнений.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Читайте также:

