Может от герпеса быть перикардит
Обновлено: 19.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Вирус Эпштейна–Барр: причины появления, симптомы, диагностика и способы лечения.
Вирус Эпштейна–Барр может инфицировать различные типы клеток, включая B-клетки иммунной системы (разновидность лейкоцитов – белых кровяных телец) и эпителиальные клетки слизистых оболочек.
ВЭБ является представителем ДНК-содержащих вирусов из семейства Herpesviridae (герпесвирусы), подсемейства гамма-герпесвирусов и рода лимфокриптовирусов. В процессе репликации (самокопирования) вируса экспрессируется свыше 70 различных вирусспецифических белков. В настоящее время выделены группы иммуногенных белков, определение антител к которым дает возможность дифференцировать стадию инфекции (ЕА – ранний антиген, ЕВNА-1 — ядерный антиген, VCA — капсидный антиген, LMP — латентный мембранный белок).
Другой способ заражения – контактно-бытовой (вирус передается через зубные щетки, столовые приборы, полотенца и т.д.). ВЭБ также может распространяться через кровь и сперму.
ВЭБ размножается в В-лимфоцитах и эпителиальных клетках, в связи с чем характерно многообразие клинических проявлений данной патологии. Важной отличительной чертой вируса является то, что он не тормозит и не нарушает размножение В-лимфоцитов, а, наоборот, стимулирует его. В этом заключается особенность возбудителя - он размножается в клетках иммунной системы, заставляя их клонировать свою, вирусную, ДНК.
Хронический воспалительный процесс, вызванный ВЭБ, приводит к структурным и метаболическим нарушениям пораженных тканей, что является причиной возникновения разнообразной соматической патологии.
Классификация вируса Эпштейна-Барр
Единой классификации вирусной инфекции Эпштейна-Барр (ВИЭБ) не существует, к использованию в практической медицине предлагается следующая:
- по времени инфицирования – врожденная и приобретенная;
- по форме заболевания – типичная (инфекционный мононуклеоз) и атипичная: стертая, асимптомная, с поражением внутренних органов;
- по тяжести течения – легкая, средней степени и тяжелая;
- по продолжительности течения – острая, затяжная, хроническая;
- по фазе активности – активная и неактивная;
- смешанная инфекция – чаще всего наблюдается в сочетании с цитомегаловирусом.
- Инфекционный мононуклеоз (железистая лихорадка, болезнь Филатова) – распространенное инфекционное заболевание, основными проявлениями которого является подъем температуры до высоких значений, увеличение лимфатических узлов, воспаление слизистой оболочки глотки, увеличение печени и селезенки. ВЭБ в данном случае проникает через эпителий слизистых оболочек верхних дыхательных путей.
- Лимфогранулематоз (болезнь Ходжкина) и некоторые виды неходжкинских лимфом – группа заболеваний, объединенных злокачественной моноклональной пролиферацией лимфоидных клеток в лимфоузлах, костном мозге, селезенке, печени и желудочно-кишечном тракте.
- Синдром хронической усталости – состояние, характеризующееся длительным чувством усталости, которое не проходит после продолжительного отдыха.
- Синдром Алисы в стране чудес – состояние, клиническим проявлением которого является нарушение ощущения своего тела и отдельных его частей. Человек ощущает себя или части своего тела очень большими или очень маленькими по сравнению с действительностью.
- Гепатит, спровоцированный ВЭБ, часто является осложнением инфекционного мононуклеоза. Появляется слабость, тошнота, желтушность кожи и слизистых, увеличивается печень.
- Герпетическая инфекция в виде генитального или лабиального (на губах) поражения. Также возможен стоматит, вызванный ВЭБ. При активации инфекции появляется чувство жжения и боль, а затем множество маленьких пузырьков.
- Посттрансплантационная лимфопролиферативная болезнь – вторичное злокачественное заболевание, развивающееся после трансплантации гемопоэтических стволовых клеток (метод лечения, применяемый при онкологии, заболеваниях крови и др.), ассоциированное с ВЭБ-инфекцией.
- Рассеянный склероз – хроническое аутоиммунное заболевание, при котором поражается миелиновая оболочка нервных волокон головного и спинного мозга. Характеризуется большим количеством симптомов и зависит от уровня поражения: часто снижается мышечная сила, угасают рефлексы, появляются параличи (обездвиженность) различных локализаций.
- Волосатая лейкоплакия – на слизистой оболочке языка по бокам, на спинке либо на его нижней части появляются белые участки с шероховатой поверхностью. Они безболезненны и не причиняют существенного дискомфорта. Основная опасность заключается в возможности озлокачествления измененных клеток слизистой.
- Назофарингеальная карцинома – злокачественное образование глотки. Среди его симптомов часто встречаются заложенность носа, потеря слуха, частые отиты, появление крови в слюне, кровянистые выделения из носа, увеличение лимфоузлов, головные боли.
- Аутоиммунный тиреоидит – хроническое заболевание щитовидной железы, при котором в организме образуются антитела к тканям щитовидной железы. При данном заболевании возможно появление зоба (увеличение щитовидной железы), развитие симптомов гипотиреоза: отеки, повышенная утомляемость, сонливость, запоры, сухость кожи, выпадение волос.
Лабораторное обследование включает:
-
вирус Эпштейна–Барр, определение ДНК в крови (Epstein Barr virus, DNA);
Острый перикардит - острое воспаление париетального и висцерального листка различной этиологии. Может быть самостоятельным заболеванием или проявлением системных болезней.
Классификация
Клинико-морфологическая классификация острого перикардита
Острые перикардиты (менее 6 недель от начала заболевания):
1. Катаральный.
2. Сухой или фибринозный.
3. Выпотной или экссудативный (серозный, серозно-фибринозный, гнойный, геморрагический):
- с тампонадой сердца ;
- без тампонады сердца.
Этиология и патогенез
В зависимости от этиологии все перикардиты можно подразделить на три большие группы: идиопатические, инфекционные, неинфекционные.
В практике врача наибольшее значение имеют перикардиты, развивающиеся при системных заболеваниях соединительной ткани и васкулитах Васкулит (син. ангиит) - воспаление стенок кровеносных сосудов
, нарушениях метаболизма (почечной недостаточности, подагре), травме сердца, метастазах опухолей в сердце.
Этиологическая классификация перикардитов
I. Идиопатические перикардиты
II. Инфекционные перикардиты:
2. Вирусные:
- вирус Коксаки А, В, ECHO;
- вирус гриппа;
- вирус иммунодефицита человека;
- вирусы гепатита А, В, С;
- вирус инфекционного мононуклеоза;
- аденовирусы;
- вирус герпеса;
- вирус кори.
3. Грибковые (гистоплазмоз, кандидамикоз, бластомикоз).
5. Вызванные спирохетами (сифилис, желтушный лептоспироз).
III. Перикардиты при ваcкулитах и системных заболеваниях соединительной ткани:
- ревматоидный артрит;
- ревматическая лихорадка;
- системная красная волчанка;
- лекарственно-индуцированная красная волчанка;
- склеродермия;
- синдром Шегрена;
- смешанное соединительнотканное заболевание;
- анкилозирующий спондилоартрит;
- дерматомиозит;
- гранулематоз Вегенера;
- синдром Бехчета;
- узелковый периартериит;
- гигантоклеточный темпоральный артериит (болезнь Хортона);
- синдром Чарга-Стросса;
- лейкоцитокластический ангиит;
- тромбогемолитическая тромбоцитопеническая пурпура;
- гипокомплементарный уремический васкулитный синдром;
- мезенхимальная реакция на отмену глюкокортикоидной терапии;
- периодическая болезнь;
- неспецифический аортоартериит (синдром Такаясу).
IV. Перикардит, развивающийся при заболеваниях органов, с которыми контактирует перикард:
- расслаивающая аневризма аорты с прорывом в полость перикарда;
- заболевания легких и плевры (пневмония, плеврит, тромбоэмболия легочной артерии);
- аневризма желудочка сердца;
- острый инфаркт миокарда;
- постинфарктный синдром.
V. Перикардит при заболеваниях, сопровождающихся нарушением обмена веществ:
- почечная недостаточность (острая или хроническая почечная недостаточность, "диализный" перикардит);
- микседема;
- подагра;
- цинга (гиповитаминоз С).
VI. Неопластические перикардиты:
1. Вторичные, обусловленные метастазами опухоли в перикард, непосредственным прорастанием опухоли в перикард (при раке, саркоме, лимфоме, лейкемии, карциноидном синдроме, синдроме Сиппла - сочетании феохромоцитомы и медуллярного рака щитовидной железы)
2. Первичные (мезотелиома, саркома, фиброма, липома).
VII. Травматические перикардиты:
- проникающая травма грудной клетки
- перфорация пищевода
- перфорация желудка
- непроникающая травма грудной клетки
- повреждение перикарда при хирургических манипуляциях (во время установления водителя ритма, катетерной абляции при аритмиях, чрескожной транслюминальной коронарной ангиопластике, диагностической катетеризации сердца);
- перикардит, обусловленный инородным телом перикарда;
- перикардит после перикардотомии.
VIII. Перикардиты при лучевой терапии ("лучевой" перикардит).
IX. Перикардиты с неясным патогенезом и в сочетании с различными синдромами:
- перикардит после перенесенного повреждения миокарда и перикарда (результат иммунных нарушений);
- перикардиальный жировой некроз;
- воспалительные заболевания кишечника (неспецифический язвенный колит, болезнь Крона);
- болезнь Уиппла;
- цепиакия;
- синдром Леффлера;
- талассемия и другие врожденные анемии;
- лекарственно-индуцированные перикардиты (новокаинамид, гидралазин, апрессин, изониазид, миноксидип, метисергид, антикоагулянты, фенитоин, доксорубицин);
- панкреатит;
- саркоидоз;
- холестериновый перикардит, не связанный с гипотиреозом (микседемой);
- жировая эмболия;
- желчный свищ с проникновением в перикард;
- синдром Висслера-Фанкони (субсепсис аллергический);
- синдром Стивенса-Джонсона (буллезная форма обширной экссудативной многоформной эритемы);
- болезнь Гоше;
- диафрагмальная грыжа;
- дефект межпредсердной перегородки;
- болезнь Фабри (наследственный дефект галактозидазы);
- болезнь Кастлемана (гигантская гиперплазия лимфоузлов, ангиофолликулярная гиперплазия лимфоузлов);
- гистиоцитоз Х;
- синдром кампилодактилии-плеврита-перикардита;
- легкое фермера (экзогенный аллергический альвеолит, обусловленный актиномицетами);
- афибриногенемия, гипофибриногенемия;
- герпетиформный дерматит;
- гиперэозинофильные синдромы;
- ювенильная ксантогранулема;
- миелоидная метаплазия;
- врожденный констриктивный перикардит .
Патогенез
Все симптомы острого перикардита обусловлены воспалением перикарда. За счет воспаления происходит повышение проницаемости сосудистой стенки, выход в полость перикарда жидкой части крови, фибриногена, который откладывается в виде фибрина. Таким образом образуется катаральный, а затем фибринозный (сухой) перикардит.
Эпидемиология
Частота перикардита по данным аутопсий составляет около 5%, причем примерно в половине случаев он имеет острое течение. Мужчины болеют в 1,5 раза чаще, чем женщины.
Клиническая картина
Cимптомы, течение
Сухой (фибринозный) перикрадит
Экссудативный перикардит
Тампонада сердца
Тампонада сердца представляет собой декомпенсированную фазу сдавления сердца, которое обусловлено накоплением выпота и повышением давления в полости перикарда.
При "хирургической" тампонаде (кровотечениях в перикард) давление в полости перикарда повышается в течение нескольких минут или часов.
При воспалительных процессах небольшой интенсивности признаки сдавления сердца возникают через несколько дней или недель.
Факторы, способствующие развитию тампонады: гиповолемия Гиповолемия ( син. олигемия) - уменьшенное общее количество крови.
, пароксизмальные тахиаритмии Пароксизмальная тахиаритмия - это проявляющийся приступообразно патологически быстрый сердечный ритм (обычно от 100 до 400 ударов в минуту - либо в верхних камерах сердца (фибрилляция предсердий) или в нижних (фибрилляция желудочков))
и сопутствующий острый перикардит.
У больных экссудативным перикардитом с тампонадой сердца в клинической картине обычно преобладают симптомы, связанные с уменьшением венозного притока крови к сердцу и низким сердечным выбросом.
Основные симптомы:
- прогрессирующая общая слабость и неспособность больных выполнять даже минимальные физические нагрузки;
- сердцебиение (тахикардия рефлекторного происхождения);
- головокружение, а в тяжелых случаях - преходящие нарушения сознания, указывающие на недостаточную перфузию головного мозга;
- нарастающая одышка.
В результате сдавления органов, сосудов и нервных стволов, расположенных в непосредственной близости от сердца (трахеи, пищевода, полых вен, возвратного гортанного нерва) нередко появляются такие симптомы, как кашель (сдавление трахеи), дисфагия (сдавление пищевода), осиплость голоса (сдавление возвратного гортанного нерва).
Медленное прогрессирование тампонады сердца и ее длительное существование обуславливает нарастание признаков венозного застоя в большом круге кровообращения, причем увеличение печени и возникновение асцита Асцит - скопление транссудата в брюшной полости
обычно предшествуют появлению периферических отеков. Больные занимают вынужденное положение - сидя в постели, туловище наклонено вперед; иногда больные встают на колени, упираясь лбом и плечами в подушку (поза Брейтмана).
Диагностика
1. ЭКГ: регистрируются типичные изменения почти у 90% больных. Для перикардита характерно повышение интервала ST и зубца Т в остром периоде во многих отведениях с последующей инверсией зубца Т в течение 1-2 дней. Подъем сегмента ST часто бывает конкордантным, вогнутость его при перикардите направляется кверху. При наличии выпота в полости перикарда отмечается синусовая тахикардия и снижение вольтажа ЭКГ.
2. Трансторакальная ЭхоКГ - является стандартом диагностики выпотного перикардита и должна быть выполнена всем больным с острым перикардитом или подозрением на него. При наличии выпота визуализируется эхонегативное пространство между париетальными и висцеральными листками перикарда. При сухом перикардите параметры ЭхоКГ могут быть нормальными.
3. Рентгенография органов грудной клетки - при сухом остром перикардите тень сердца не изменена. При наличии выпота объемом более 250 мл наблюдают увеличение размеров и изменение конфигурации тени сердца (при остром выпоте - шаровидная форма, при длительно существующем выпоте форма сердца становится треугольной).
Лабораторная диагностика
1. Определяют СОЭ, количество лейкоцитов и С-реактивный белок. При наличии воспалительного процесса эти показатели будут повышены.
2. У 35-50% больных с вирусным и идиопатическим перикардитом повышается уровень тропонина, который постепенно нормализуется в течение 1-2 недель. Более длительное сохранение высокого уровня тропонина говорит о вовлечении в воспалительный процесс и миокарда.
3. При уремическом остром перикардите в крови повышается уровень креатинина и мочевины.
4. При подозрении на гнойный перикардит по показаниям проводят бактериологические посевы крови.
5. При подозрении на острую ревматическую лихорадку осуществляется определение АСО.
6. При подозрении на системные коллагенозы определяют ревмофактор, антитела к ДНК.
7. При выявлении больших выпотов в перикарде определяют уровень гормонов щитовидной железы для исключения гипотиреоза Гипотиреоз - синдром недостаточности щитовидной железы, характеризующийся нервно-психическими расстройствами, отеками лица, конечностей и туловища, брадикардией
.
Анализ перикардиального выпота должен включать исследование клеточного состава, белка ЛДГ, посев и микроскопию на микобактерии туберкулеза, определение онкомаркеров.
Дифференциальный диагноз
При остром перикардите нередко требуется дифференциальная диагностика с проявлениями ишемической болезни сердца (болевой синдром и нарушения деятельности сердца).
При перикардите, в отличие от болей коронарного генеза, боли имеют более постепенное начало, однообразны, длятся часами и сутками; не снимаются нитроглицерином, временно ослабевают при применении анальгетиков. Обычно отсутствует характерный для ишемической болезни сердца анамнез, боли появляются впервые.
На ЭКГ при остром перикардите отсутствуют изменения комплекса QRS и имеются специфические изменения, отличные от изменений ЭКГ при остром инфаркте миокарда.
Изменения на ЭКГ при остром перикардите:
- подъем сегмента SТ носит конкордантный характер;
- нередко отмечается постепенное распространение характерных изменений ЭКГ от нескольких отведений на почти все или на все отведения;
- сегмент ST в ранний период приподнят больше к концу электрической систолы и обращен вогнутостью вверх, а зубец Т сохранен и даже повышен;
- наблюдается более быстрая динамика изменений зубца Т уже в течение 1-2 дней;
- переход зубца Т в отрицательный происходит только после возвращения сегмента ST к изолинии.
При выпотных перикардитах опухолевой природы нередко возникает необходимость их дифференциации с туберкулезным перикардитом. Для опухолевого перикардита характерно постепенное начало (кроме случаев прорыва в полость перикарда распадающейся опухоли), неуклонное течение с постоянным накоплением выпота ("неиссякающий экссудат"), неэффективность противотуберкулезного и противовоспалительного лечения.
Отличительные признаки острого диффузного миокардита связаны с проявлениями остро развивающейся сердечной недостаточности. Важное значение имеют ритм галопа, данные ЭхоКГ, а также специфические изменения на ЭКГ: отсутствие предшествующей инверсии зубца Т, подъема сегмента ST, частые нарушения ритма и проводимости.
Осложнения
- тампонада сердца;
- рецидивы острого перикардита (15-30% больных идиопатическим перикардитом);
- хронический констриктивный перикардит в исходе (менее 10%).
Лечение
Показано ограничение физической нагрузки
У больных с острым перикардитом терапия направлена на уменьшение болей и активности воспаления.
Течение вирусного (идиопатического) перикардита обычно отличается доброкачественностью, без наклонности к значительному накоплению жидкости в перикарде или частым рецидивам.
Нестероидные противовоспалительные препараты (НПВП) являются основой терапии и эффективны у 85-90% больных (по имеющимся данным). Применяются индометацин (75-225 мг в день), ибупрофен (1600-3200 мг в день), диклофенак (25-50-100 мг в день).
Предпочтение отдается ибупрофену, так как при его приеме более редки побочные эффекты. Ограниченно следует использовать индометацин, который снижает коронарный кровоток, особенно у пожилых пациентов.
Эффективен в лечении острого перикардита колхицин (0,5 мг дважды в день) в виде монотерапии или в комбинации с ибупрофеном.
Через несколько дней после начала противовоспалительной терапии отмечается уменьшение симптомов заболевания. Показанием к смене НПВП или сочетанию их с колхицином является рецидивирующий характер болей в течение 2-недельного курса лечения НПВП.
Глюкокортикоиды используются если болевой синдром, несмотря на комбинированную терапию, рецидивирует. Слабый ответ на глюкокортикоиды обычно является следствием использования низких доз или быстрого снижения дозировки. У больных с острым перикардитом после увеличения дозировки преднизолона до 1-1,5 мг на 1 кг массы тела ежедневно в течение 4 нед. обычно отмечается уменьшение симптоматики.
Достаточно успешно использование "малых цитостатиков" - плаквенила и делагила (до 6-9 мес.).
Также проводится специфическая этиотропная терапия с учетом возбудителя.
Следует избегать дегидратации (назначение диуретиков может привести к развитию тампонады сердца), назначения В-блокаторов и других препаратов, урежающих сердечный ритм.
Тампонада сердца, развившаяся в результате выпотного перикардита, требует проведения неотложного перикардиоцентеза. Предварительно для стабилизации гемодинамики внутривенно капельно вводят 300-500 мл плазмы, коллоидных растворов или 0,9% раствора натрия хлорида, а также инотропные средства (дигоксин, добутамин). Это позволяет восстановить уровень системного АД и ударный объем и подготовить больного к проведению перикардиоцентеза.
Прогноз
Исходы острого перикардита:
- полное рассасывание выпота;
- организация выпота с образованием перикардиальных спаек;
- развитие констриктивного перикардита (у небольшого числа больных).
Летальность зависит от этиологии. Идиопатический и вирусный перикардит имеют легкое течение у 90% больных. Для туберкулезного, гнойного, опухолевого перикардита характерно более тяжелое течение. При нелеченном гнойном перикардите летальность составляет 100%.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Перикардит: причины появления, симптомы, диагностика и способы лечения.
Определение

Перикардит – наиболее распространенное заболевание перикарда в клинической практике. Частота острого перикардита составляет примерно 27,7 случаев на 100 000 человек в год. Риск заболеть перикардитом выше у мужчин в возрасте 16-65 лет.
Причины возникновения перикардита
Поражение перикарда может обнаруживаться при инфекционных, аутоиммунных, неопластических, метаболических заболеваниях, травмах и в результате медицинского вмешательства (ятрогенные перикардиты). Инфекционные перикардиты могут вызывать вирусы (энтеровирусы, вирусы герпеса, аденовирусы), бактерии (чаще всего микобактерии туберкулеза), реже грибки (гистоплазмы) и очень редко паразиты (эхинококки, токсоплазмы).
К неинфекционным причинам перикардитов относятся аутоиммунные и аутовоспалительные заболевания (системная красная волчанка, ревматоидный артрит, синдром Шёгрена, склеродермия), системные васкулиты, саркоидоз и др. Перикардиты могут стать следствием неопластических процессов – первичных опухолей (мезотелиома) и вторичных, например, при метастазах рака легкого и молочной железы.
Метаболические состояния, лежащие в основе возникновения перикардитов, – уремия (синдром, при котором в результате почечной недостаточности происходит интоксикация организма из-за накопления токсических веществ в крови), анорексия, микседема (крайняя форма гипотиреоза). Перикардит нередко развивается как осложнение амилоидоза, диссекции аорты, легочной артериальной гипертензии, хронической сердечной недостаточности.
Повреждения околосердечной сумки с развитием перикардита могут наблюдаться как результат прямого ранения или непрямого повреждения (непроникающего повреждения грудной клетки, радиации), ятрогенной травмы (в ходе проведения чрескожного вмешательства на коронарных артериях, внедрения электрода водителя ритма, в результате радиочастотной аблации), после инфаркта миокарда.
Редко к поражениям перикарда приводит употребление лекарственных препаратов.
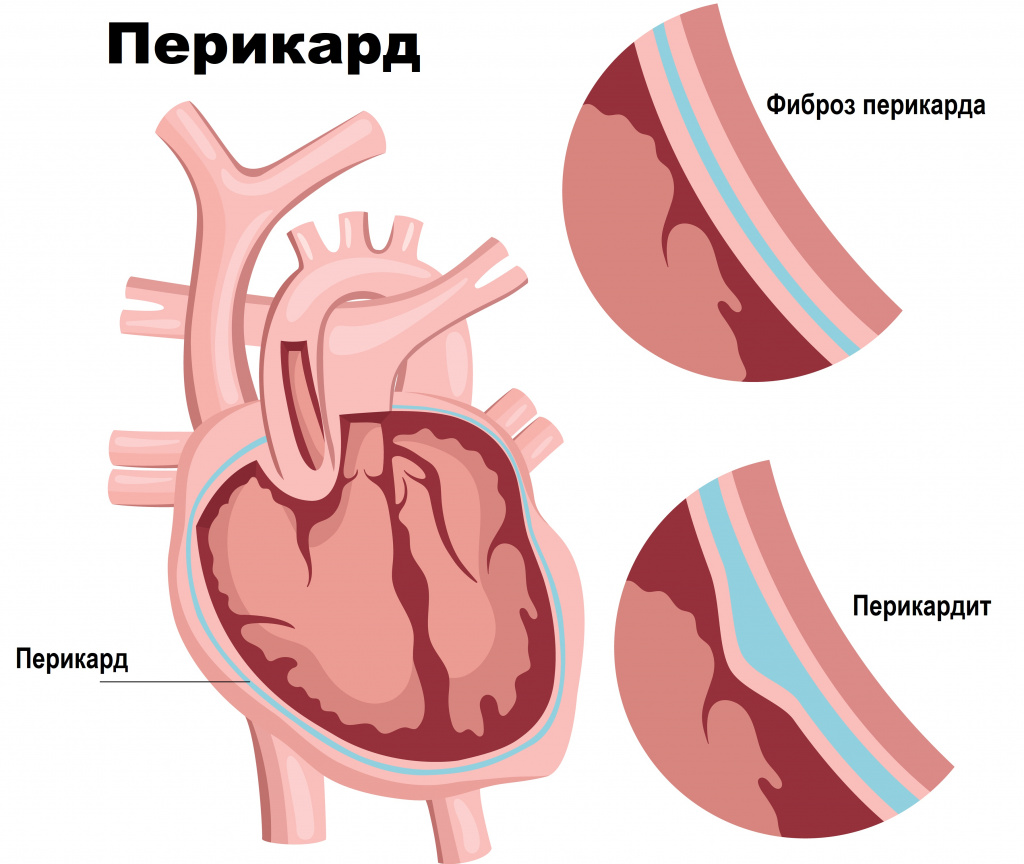
Классификация заболевания
В полости перикарда могут накапливаться невоспалительные выпоты:
- гидроперикард с накоплением жидкости – возникает при застойной сердечной недостаточности, циррозах печени, нефротическом синдроме, при микседеме, нарушениях оттока лимфы;
- гемоперикард с накоплением крови – при разрывах сердца в результате инфаркта, установки кардиостимулятора, при расслоении восходящего отдела аорты, при передозировке антикоагулянтов и др.;
- пневмоперикард, пневмогидроперикард с попаданием воздуха в околосердечную сумку – при свищах, разрывах, в результате медицинских манипуляций;
- хилоперикард с накоплением лимфы – при разрыве грудного лимфатического протока.
Острый перикардит – это воспалительное поражение перикарда с выпотом или без выпота в его полость. В начале заболевания может отмечаться повышение температуры тела (у пожилых и ослабленных пациентов лихорадка нередко отсутствует), слабость и боль в мышцах. В покое и при изменении положения тела отмечается одышка. Отмечены случаи появления сухого кашля, перебоев в работе сердца или учащенного сердцебиения, тошноты, рвоты, озноба.
Примерно в 85-90% случаев острый перикардит сопровождается болью за грудиной, ослабевающей в положении сидя с наклоном вперед. Иногда боль напоминает стенокардическую (отдает в левую руку или лопатку) или при плеврите (имеет колющий характер, усиливается на вдохе или при кашле). Боль при перикардите усиливается во время движения, в положении на спине, при глотании. Интенсивность боли может быть от незначительной до очень сильной, как при инфаркте миокарда. Когда в полости перикарда накапливается выпот, боль уменьшается или может даже исчезнуть.
Накопление большого объема выпота может привести к сдавлению сердца – тампонаде. При быстром развитии тампонады больной испытывает возбуждение или, наоборот, впадает в ступор. Набухают вены шеи, конечности становятся холодными, понижается давление, пульс учащается. При медленном развитии тампонады сердца основной жалобой является одышка даже при минимальной нагрузке и боли в сердце. При хроническом течении отмечается анорексия, выраженная слабость, утомляемость.
В результате перенесенного вирусного перикардита, операции на сердце и ряда других причин может развиться констриктивный перикардит. В этом случае наблюдается утолщение и сращение листков перикарда (в 50% случаев с кальцинацией), что приводит к сдавлению камер сердца. При констриктивном перикардите развиваются одышка во время ходьбы, слабость, неспособность к физическим нагрузкам, тяжесть и боль в правом подреберье, метеоризм, запоры. Позднее снижается аппетит, человек теряет вес, развиваются отеки, накапливается жидкость в брюшной полости – появляется асцит.
Диагностика перикардита
Для диагностики перикардита используют следующие методы:
-
общий анализ крови с определением числа лейкоцитов и СОЭ;
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Герпес: причины появления, симптомы, диагностика и способы лечения.
Определение
Герпесом, или герпетической инфекцией, называют несколько заболеваний, вызываемых вирусами отряда Herpesvirales семейства Herpesviridae.
Все они характеризуются поражением кожи, слизистых оболочек с локализацией либо в области глаз, носа и губ, гениталий, а также нервных волокон.
У лиц с иммунодефицитом могут наблюдаться генерализованные формы инфекции с вовлечением в процесс других органов и тканей.

Среди известных науке восьми типов герпеса самым распространенным является вирус герпеса простого типа (Herpes simplex virus).
Простой вирус герпеса достаточно неустойчив во внешней среде. В условиях комнатной температуры сохраняется до 24 часов, на металле — до 2 часов. Под действием температуры выше 50°C погибает за 30 минут, под действием спирта и хлорсодержащих веществ - в течение нескольких минут, при замораживании сохраняется до пяти суток.
Причины герпетической инфекции
Источником инфицирования всегда служит человек. Он заразен в любую фазу болезни или носительства, но преимущественно при обострении.
Возбудитель может передаваться воздушно-капельным, контактно-бытовым или половым путем, а также от матери плоду через плаценту, во время родов или грудного вскармливания.
К вирусу восприимчивы все люди, хотя у многих отмечаются бессимптомные формы заболевания. Попадая через слизистую рта, половых органов или дыхательные пути в организм человека, герпесная инфекция остается в нем навсегда. Вирус, скрытый внутри клетки-хозяина, не доступен для иммунных клеток, уничтожающих возбудителей. Вирус активизируется при ослаблении иммунитета в результате переохлаждения, перегрева, простудного заболевания, недостатка витаминов, переутомления, стресса, нехватки сна. Рецидив инфекции могут вызвать травмы, оперативные вмешательства, а также половой контакт при условии повреждения слизистой оболочки. Использование лекарственных и косметических средств, содержащих стероидные гормоны, также способствует манифестации вируса герпеса.
Классификация герпеса
В МКБ-10 (Международной классификации болезней) выделяют две группы заболеваний, связанных с вирусом простого герпеса:
- Инфекционные герпетические заболевания:
- герпетическая экзема (экзема Капоши);
- герпетический везикулярный дерматит;
- герпетический гингивостоматит и фаринготонзиллит;
- герпетический менингит;
- герпетический энцефалит;
- офтальмогерпес;
- диссеминированная герпетическая болезнь (герпетический сепсис);
- другие формы герпетических инфекций;
- неуточненная герпетическая инфекция.
- Генитальные герпетические инфекции:
- герпетические инфекции перианальных кожных покровов и прямой кишки;
- неуточненная аногенитальная герпетическая инфекция.
По клинической картине и локализации высыпаний:
- Типичные формы:
- герпес кожи — с поражением губ, крыльев носа, лица, рук, ягодиц и других частей тела;
- герпес глаз — иридоциклит, кератит, конъюнктивит, неврит зрительного нерва;
- герпес слизистых оболочек желудочно-кишечного тракта — стоматит, гингивит, фарингит, эзофагит;
- герпес половых органов — поражение слизистой оболочки полового члена, влагалища, вульвы, цервикального канала;
- герпес внутренних органов — гепатит, пневмония, панкреатит, трахеобронхит;
- герпес нервной системы — неврит, менингит, менингоэнцефалит, поражения бульбарных нервов, энцефалит;
- генерализованный простой герпес — висцеральная форма (пневмония, гепатит, эзофагит) и диссеминированная форма (сепсис).
- Атипичные формы:
- герпетиформная экзема Капоши — обширные сливающиеся высыпания по всему телу;
- абортивный герпес — почти незаметные папулы на грубой коже или дискомфорт без высыпаний;
- язвенно-некротический герпес — с развитием некроза тканей;
- эрозивно-язвенный герпес — с образованием язв и эрозий;
- геморрагический герпес — с кровянистым пропитыванием высыпаний и тканей;
- отечный герпес — с отеком тканей и болью в области губ и век;
- зостериформный простой герпес — с локализацией по ходу нервного ствола;
- диссеминированный герпес — с тенденцией перехода в генерализованную форму при ВИЧ;
- рупиоидный герпес — возникает на лице с присоединением вторичной бактериальной флоры;
- мигрирующий герпес — с тенденцией к изменению локализации высыпаний.
- латентная стадия — носительство с отсутствием симптомов;
- локализованная стадия — наличие одного очага поражения;
- распространенная стадия — наличие не менее двух очагов поражения;
- генерализованная стадия — висцеральная, диссеминированная.
При заражении герпесом детей в возрасте от 6 месяцев до 3 лет чаще всего развивается герпетический стоматит, для которого характерно острое начало с симптомами интоксикации и подъемом температуры.
На слизистой оболочке полости рта появляются сгруппированные пузырьки с прозрачным содержимым, на месте которых после вскрытия образуются болезненные эрозии. У детей старшего возраста первичный герпес характеризуется появлением зудящих пузырьков на красной кайме губ и коже носогубного треугольника. После их вскрытия остаются неглубокие язвочки, которые покрываются корочками. Корочки, отпадая, не оставляют следов на коже.
При первичном заражении взрослых вирусом простого герпеса симптомы более выражены, чем при дальнейших рецидивах. Больной испытывает озноб, головные боли, повышенную утомляемость, у него отсутствует аппетит, может наблюдаться расстройство сна. Покраснение, а затем характерные пузырьки появляются на губах, возле крыльев носа. В некоторых случаях увеличиваются подчелюстные лимфоузлы.
Герпетические нейроинфекции сопровождаются наиболее тяжелым течением, особенно если вирус поражает оболочки или ткань головного мозга.
В этих случаях симптомы включают головные боли, подъем температуры тела, напряжение затылочных мышц, психомоторное возбуждение (болезненное состояние, при котором наблюдается беспокойство и двигательная активность различной степени выраженности, вплоть до судорог). При несвоевременной диагностике заболевания существует риск летального исхода.
Офтальмогерпес сопровождается покраснением глаза, развитием блефаро- или кератоконъюнктивита, эрозиями роговицы.
Диагностика герпеса
Типичные случаи герпетической инфекции выявляются на основании клинической картины и анамнеза заболевания. Характерно его волнообразное течение со сменой периодов обострения и ремиссии.
Косвенным признаком служит склонность к простудным заболеваниям, чувствительность к переохлаждению, периодически возникающие состояния, сопровождаемые подъемом температуры, усталостью, депрессией.

При атипичных формах герпетической инфекции необходимы дополнительные обследования: клинический анализ крови, биохимический анализ крови (общий белок, белковые фракции, С-реактивный белок, АЛТ, АСТ, ЛДГ, креатинин, электролиты: калий, натрий, хлор, кальций) и клинический анализ мочи - для выявления поражения внутренних органов и предупреждения осложнений.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Читайте также:

