Может такое быть что кондиломы есть а вируса в организме уже нет
Обновлено: 24.04.2024
На сервисе СпросиВрача доступна консультация гинеколога по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Светлана, были везде: на лобке, на больших и малых половых губах, на ягодицах. убрали радиоволновым аппаратом Сургидрон. Сейчас появились в области анального отверстия. Все что я применяла, это назначения врача гинеколога. Могу прислать результаты исследований.


Я вам очень рекомендую проверить уровень ферритина витамина Д,которые принимают непосредственное участие в иммунной системе человека, при их дефиците будет истощение организма и у него не будет сил бороться с инфекцией, несмотря на лечение
Чтобы нормально функционировал витамин Д его значение должно быть в пределах 70-90, чтобы нормально функционировал ферритин он должен быть 60 и выше, несмотря на нормы лаборатории
Светлана, спасибо, доктор, обязательно сдам эти анализы. С результатами нужно к иммунологу обратиться или как дальше поступить? В нашем городе даже нет такого специалиста.

С результатами можете сюда же обратиться на сайт - как лично на консультацию так и общим вопросом, с радостью поможем


Валерия, сахарного диабета нет и была у дерматовенерога, специально спросила по контагиозный моллюск, доктор ответила категорично "нет", без сомнения это кондиломы.

Валерия, прикрепила результаты исследований, это все что мне делали. Врач назначил явку в октябре с целью проверить есть ли вирус или же уже нет.

Валерия, это для меня тоже было вопросом, на что врач сказала, что смысла нет искать какой именно впч, если кондиломы есть, значит в любом случае впч имеется, и проявления впч (кондиломы) удаляют и поднимают иммунитет. Это все, что "советовал" мне врач.

Это не так. За возникновение аногенитальных бородавок отвечают только 6 и 11 типы. Другое дело, что, к сожалению 100% специфического лечения нет. Только иммуномодуляторы с иммунологом подбирать

1. Удалить кондиломы
2. Сдайте кровь на ферритин и сывороточное железо, витамин д - если их дефицит, это может приводить к падению иммунитета и появлению кондилом

Искать причину иммунодефицита. Беременеть можно и с ВПЧ, но к сожалению, это приведет к обострению кондиломатоза. Поэтому надо разбираться сейчас

Здравствуйте. Кондиломы стоит удалять с помощью криодеструкции, лазерной деструкции или электрокоагуляции.
Согласно клиническим рекомендациям Рекомендовано назначение иммуномодуляторов для местного применения:
имихимод (кераворт, вартоцид) крем наносится тонким слоем на аногенитальные бородавки на ночь (на 6-8 часов) 3 раза в неделю (через день). Утром крем смывают с кожи теплой водой с мылом. Курсовое лечение (не более 16 недель) продолжают до исчезновения аногенитальных бородавок.
Принимайте препарат вартоцид и далее. Появление кондилом связано со снижением иммунитета. Можно сдать ферритин крови, обследовать функцию щитовидной железы - сдать ТТГ и Т4 свободный
Кондиломы — это бородавчатые разрастания особой вирусной природы. Их иначе называют генитальными или венерическими бородавками. Они являются часто встречающимся заболеванием, передающимся половым путем.
Кондиломы возникают в результате заражения вирусом папилломы человека. В настоящее время идентифицировано почти 200 типов вируса папилломы. Помимо этого, установлено большое количество новых, ранее не установленных типов ВПЧ.

Рис.1. Кондилом есть, а ВПЧ отрицательный
Сегодня изучением ВПЧ занимаются очень серьезно, поскольку вирус получил широкое распространение. Заражение приводит к образованию на коже бородавок или кондилом. Кроме того, доказана причастность вируса к раковым опухолям половых органов и прямой кишки.
На течение вирусной папилломатозной инфекции большое влияние оказывает состояние иммунитета заболевшего. Наличие иммуносупрессии негативно сказывается на тяжести течения инфекции и исходе.
Особенно неблагоприятное течение ВПЧ-инфекции отмечается у пациентов с сопутствующей ВИЧ-инфекцией и вирусным гепатитом С.
Типы ВПЧ встречаются у заболевших с неодинаковой частотой. Больше всего среди заболевших находят вирус папилломы 6 типа.
В ряде случаев при наличии кондилом стандартные мазки на ВПЧ, в том числе ПЦР диагностика дает отрицательный результат. В настоящее время установлено, что отрицательный тест ВПЧ при наличии кондилом возможен, если человек инфицирован ранее не установленными типами вируса.
Однако отрицательный анализ на ВПЧ при наличии кондилом возможен и в других случаях:
- Истинная серонегативная кондилома,
- Неправильный забор мазка,
- Неправильное проведение лабораторного теста,
- Обнаружение нового типа ВПЧ, который не определяется существующими методами.
Не удается обнаружить вирус при наличии кондилом, в 3.7% случаев. Это бывает нечасто, но все же имеет место.
Как поступить, если кондиломы есть, а тест на ВПЧ отрицательный?
В первую очередь, следует исключить ошибки при заборе материала для исследования:
Нужно пересдать анализ еще 2-3 раза. При этом желательно сменить врача и лабораторию.
Если результат остается отрицательным, то поступать в таком случае нужно как и при наличии ВПЧ-положительных кондилом. Т.е. нужно пройти диагностику у специалистов, определиться с масштабами поражения, уточнить нет ли отягчающих заболевание проблем, например, ВИЧ-инфекции.
Лечение ВПЧ-отрицательных кондилом проводится по общим правилам.
Мы советуем прибегнуть к их лазерному удалению, поскольку степень опасности кондилом неизвестна.
Образование в виде узелка на ножке, с зернистой поверхностью, которое появилось на коже или слизистой оболочке половых органов называется остроконечной кондиломой. У человека носителя вируса папилломы вирусные частицы располагаются в клетках кожи в районе промежности и заднего прохода, а также в ротовой полости. Внешне признаков болезни может не быть, но тесный контакт с таким человеком приводит к заражению. Не все пациенты осведомлены: что такое кондиломы, чем они опасны и как их лечить.

Рис. 1. Кондиломы влагалища опасны тем, что могут переродиться в рак шейки матки
Первые признаки кондилом
От момента инфицирования вирусом до появления первых симптомов может пройти от 2-х месяцев до 1 года, в редких случаях инкубационный период либо сокращается до пары недель, либо увеличивается до 3-х лет. Многое зависит от иммунной системы и состояния организма человека в целом.
Ранние признаки кондилом, на которые стоит обратить внимание:
- Появление бугорков небольшого размера или мелких узелковых образований на слизистой оболочке или коже заднего прохода и гениталий.
- Вначале отмечается образование очагов покраснения верхнего слоя кожи (эпидермиса), где впоследствии появятся наросты.
- Усиление зуда, который начинает беспокоить всё чаще, постепенно переходя в круглосуточный.
Вторичные более зрелые симптомы кондилом:
- Появление новообразований в виде бородавок или наростов, они бывают одиночные или располагаться группами.
- Кондиломы напоминают по форме и окраске кочан цветной капусты.
- Появление новых предпосылок поражения эпидермиса (воспаление, зуд, покраснение и т.д.)

Рис. 2. Кондиломы заднего прохода опасны тем, что могут переродиться в рак анального канала
Опасность кондилом для человека
Если учесть тот факт, что 8 из 10 жителей планеты заражены ВПЧ, можно судить о глобальности проблемы. Но проявление видимых признаков болезни встречается лишь у 50 % зараженных лиц. Выраженность симптомов ВПЧ-инфекции зависит от исходного состояния иммунитета.

Рис. 3. Болезнь Боуэна может развиться на фоне ВПЧ-инфекции и кондилом
Какие опасности несут новообразования – кондиломы:
- нарушение дикции, если наросты появляются в ротовой полости, эстетический дискомфорт, затруднение в приеме пищи;
- распространение образований внутрь ротовой полости, вплоть до гортани вызывает нарушение дыхательной функции, что влечет за собой кислородное голодание, периодические головные боли, обморочные состояния, головокружения; детям (особенно новорожденным) это заболевание грозит асфиксией;
- развитие кондиломатоза – разрастание единичных кондилом и формирование скоплений слившихся между собой образований, поражение охватывает значительные площади кожных покровов;
- развитие новообразований на половых органах может приводить к раку;
- выявление ВПЧ во время беременности ведёт к родоразрешению посредством Кесарева сечения, чтобы не заразить малыша;
- ВПЧ осложняет общее состояние здоровья, ослабляет иммунитет и приводит к возникновению кровоточащих ран.
Избежать обострения заболевания и появления новых кондилом можно, просто следует вовремя обратиться к врачу, который не только проведет диагностику, но и подскажет пути решения проблемы.
Кондиломы – это такие специфические наросты на поверхности кожи. Их появление вызвано наличием в человеческом организме вируса папилломы.
Многие люди задают вопрос о том, могут ли кондиломы пройти сами?
Ответ: да, в большинстве случаев ВПЧ-инфекции остроконечные кондиломы проходят сами по себе в течение 2-х лет. Но, даже если кондиломы прошли сами, у вас в организме остается вирус.
В части случаев без лечения кондиломы разрастаются в большие кластерные образования.
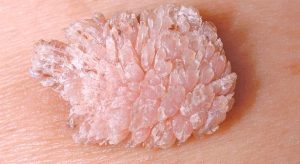
Рис. 1. Кондиломы вызываются вирусом папилломы
Причины появления кондилом
На образование кондилом влияют самые разные факторы, основные из которых заражение вирусом и ослабленный иммунитет.
Быстрое деление клеток и их дифференцированное созревание приводит к тому, что кондиломы становятся похожими на соцветия капусты брокколи. Такие образования могут оставаться на коже в течение всей жизни, при этом даже проведение противовирусной терапии не всегда дает ожидаемые результаты.
В каких случаях кондиломы могут пройти сами?
Без надлежащего лечения кондиломы могут пройти сами вследствие нескольких причин:
- прекращается проникновение вируса в человеческий организм, в результате чего снижается его концентрация в клетках;
- восстанавливается иммунитет человека в результате проведенной терапии;
- образование кондилом может носить сезонный характер, поэтому они появляются чаще всего осенью или весной тогда, когда снижаются защитные силы организма;
- после грамотно проведенного лечения таких заболеваний, как хламидиоз, генитальный герпес, гарднереллез и других.
- нормализация запасов в организме витаминов и микроэлементов.
Рис. 2. Кондиломы могут пройти сами
Как избавиться от кондилом, если они не прошли сами?
Прежде всего, кондиломы следует удалить.
Для лечения вируса папилломы человека используют следующие препараты:
- противовирусные средства;
- иммуностимуляторы;
- интерфероны.
Что еще нужно знать о кондиломах?
В том случае, когда кондиломы проходят сами, можно сделать вывод о том, что организм смог самостоятельно уничтожить вирус. Такое явление может иметь место у молодых и физически крепких людей.
Исчезнуть образования на коже также могут после перенесенного человеком сильного стресса.
К сожалению, у некоторых пациентов кондиломы не только не проходят, а, наоборот, разрастаются с новой силой. На этот процесс оказывает непосредственное влияние состояние иммунной системы человека. Поэтому надеяться на самостоятельное исчезновение кондилом не стоит. При малейшем подозрении на их наличие следует безотлагательно обратиться к врачу.
Что такое кондиломы остроконечные? Причины возникновения, диагностику и методы лечения разберем в статье доктора Богданова Дениса Валерьевича, проктолога со стажем в 21 год.
Над статьей доктора Богданова Дениса Валерьевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Остроконечные кондиломы — образования на коже, вызванные наличием в тканях вируса папилломы человека (ВПЧ). Активизация вирусов приводит к появлению разрастаний на поверхности кожи в области заднего прохода, наружных половых органов и анальном канале.
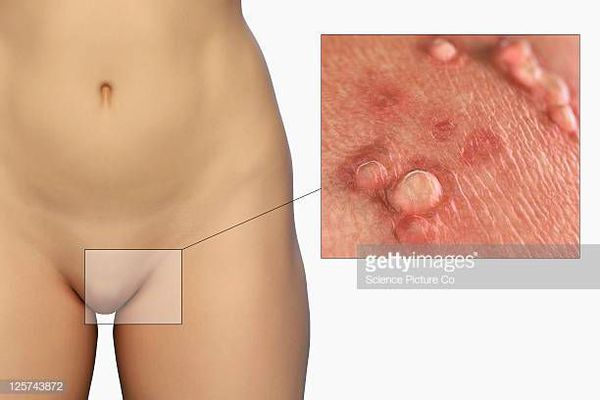
Аногенитальные бородавки представляют собой выступающие над поверхностью кожи объёмные мягкие выросты бледно-розового цвета с неоднородной поверхностью. Размеры и количество бородавок варьируются от единичных кондилом 1-2 мм в диаметре до множественных, часто сливных образований размером до 9-10 см и даже более.
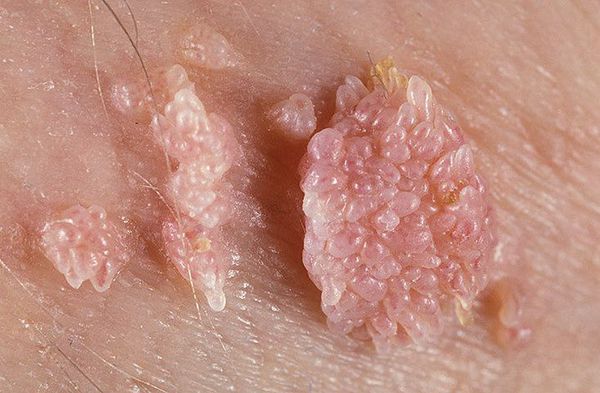
Кондиломы могут появляться и вырастать до значительных размеров буквально за несколько дней.
Причиной появления кондилом является присутствие вируса папилломы человека в крови. В организм вирус попадает при половом контакте через дефекты в слизистой или коже. Возможен перинатальный путь передачи — ребёнок заражается во время родов от больной матери при прохождении по родовым путям. Также имеет место контактно-бытовой путь передачи, но данные об этом варианте передачи немногочисленны.
Длительное время после заражения человек может не подозревать о своём носительстве ВПЧ. Период инкубации зависит от особенностей иммунитета индивида и может длиться от двух месяцев до трёх лет. В дальнейшем, при снижении активности иммунных механизмов, в характерных локациях появляются бородавки (кондиломы). [7] [8] [16]
ВПЧ относится к одной из наиболее частых инфекций, передающихся половым путём (ИППП) — до 55-65% от общего числа заболеваний. [1] [4] [6] Опасность его состоит также в том, что носитель может не подозревать о своём заболевании и не иметь внешних признаков инфекции (выростов, бородавок).
Известно до 600 видов ВПЧ (HPV), некоторые из которых проявляются бородавками кожи на груди, лице, подмышечных впадинах. Другие выбирают своей локализацией слизистые оболочки рта, половых органов или анального канала. При аногенитальных кондиломах чаще выявляют 6 и 11 типы HPV (папилломавируса). [4]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы остроконечных кондилом
Вне обострения наличие ВПЧ в крови никак не проявляется. При активации вирусной инфекции симптомы болезни могут появиться буквально за несколько часов:
- образование остроконечных кондилом (чаще в местах наибольшей травматизации, трения при половом контакте):
– на коже вокруг ануса, в промежности, на уздечке, головке полового члена, губках наружного отверстия мочеиспускательного канала у мужчин;
– на слизистой половых губ у женщин, в уретре у мужчин;
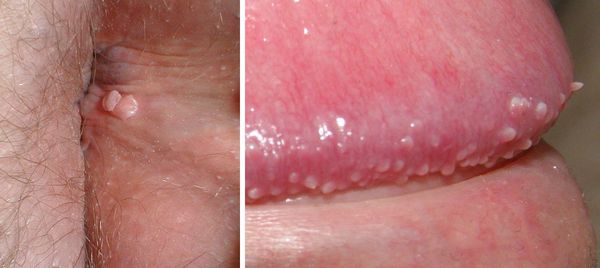
- зуд, жжение, дискомфорт в месте появления бородавок — такие неприятные ощущения часто бывают очень интенсивными и значительно влияют на самочувствие пациента;
- ощущение инородного предмета в анальном канале (при образовании кондилом внутри заднепроходного отверстия);
- выделение небольшого количества крови в виде алых полосок при дефекации (если кондиломы расположены внутри анального канала и травмируются при прохождении каловых масс);
- дизурия, болезненность при мочеиспускании, если бородавки находятся в уретре;
- болезненность во время полового акта (диспареуния).
Другим вариантом проявления ВПЧ может стать наличие в области промежности папул с бархатистой поверхностью или пятен серовато-бурого, розового или красновато-коричневого цвета. [2] Такие морфологические формы встречаются намного реже и часто вызывают затруднение при постановке первичного диагноза.
Патогенез остроконечных кондилом
Ключевым моментом в патогенезе заболевания становится проникновение HPV в организм хозяина. При однократном половом контакте вероятность заражения составляет 80%, затем при хорошем состоянии иммунной системы инфекционные агенты подвергаются элиминации (уничтожаются).
Вирусы различных типов адаптированы к определённому хозяину. Существуют сотни типов вирусов, многие из них не опасны для человека, так как тропны к тканям млекопитающих, рептилий и птиц и вызывают у них доброкачественные опухоли (образование папиллом). [3]
При изучении ВПЧ выделили три рода вирусов — альфа, бета, гамма. Из них аногенитальные поражения вызывают папилломавирусы первой группы (α). Инфекционные агенты, относящиеся к родам Бета и Гамма, чаще встречаются при папилломах ороговевающего эпителия [3] — появляются подошвенные, ладонные бородавки.
В родах при классификации вирусов выделили типы (генотипы). Они обозначаются арабскими цифрами. Из сотни генотипов вирионов выделяют частицы с высоким канцерогенным риском – это α 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59. Их выявляют в 90-95% случаев при злокачественных процессах шейки матки, влагалища и вульвы. Особенно значимы 16 и 18 типы. Такие онкогенные типы ВПЧ, содержащие в своём ДНК белки Е6 и Е7, способны подавлять активность белков-супрессоров опухолей р53 и рRb, приводя к быстрому злокачественному перерождению папиллом в карциномы.
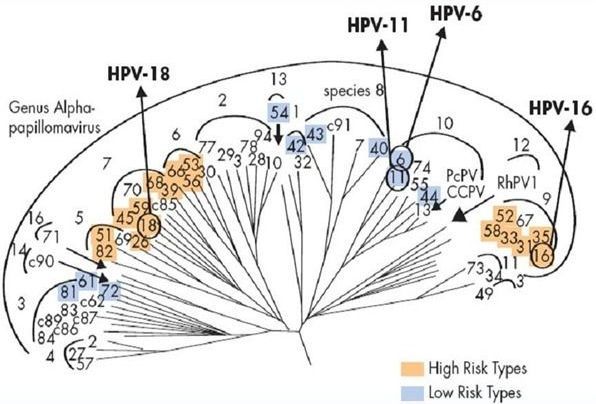
Порядка 90% случаев аногенитальных кондилом вызываются ВПЧ α 6 и 11. Это возбудители низкого канцерогенного риска. [5] К этой же группе низкого риска относят ВПЧ 40, 42, 43, 44, 54, 61, 72, 81.
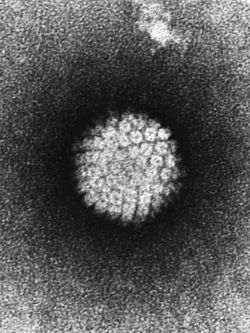
Проникновение
Вирионы через микроскопические повреждения проникают в базальный слой эпителия, затем прикрепляются к белкам мембраны клетки. Далее они задействуют механизм рецепторного эндоцитоза (при участии интегрина и белка L1 из вирусного капсида) и попадают в цитоплазму. Белок L2 из капсида вируса способствует высвобождению ДНК вируса и попаданию его в ядро. [5]
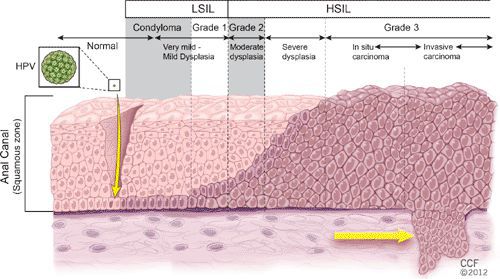
Размножение
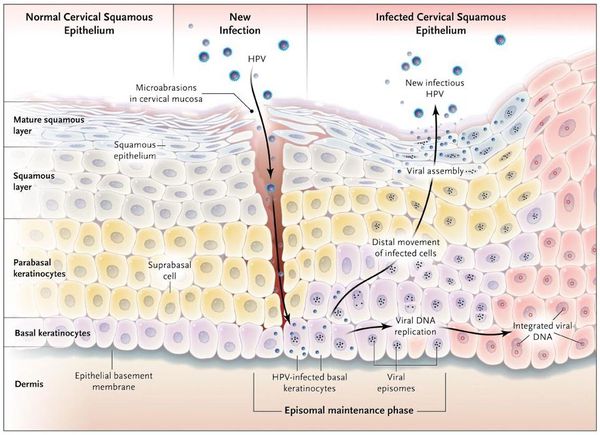
Проявления
Появляются аномальные эндофитные или экзофитные выросты эпителия — папилломы, пятна или кондиломы. Рыхлая слизистая или атипичный эпителий выростов склонен к быстрой травматизации и мацерации (размягчению). На таком фоне быстрее присоединяется вторичная инфекция, появляются болезненность, дискомфорт, обильное отделяемое, воспаление, отёк, неприятный запах, изъязвление кондилом. [2] [3]
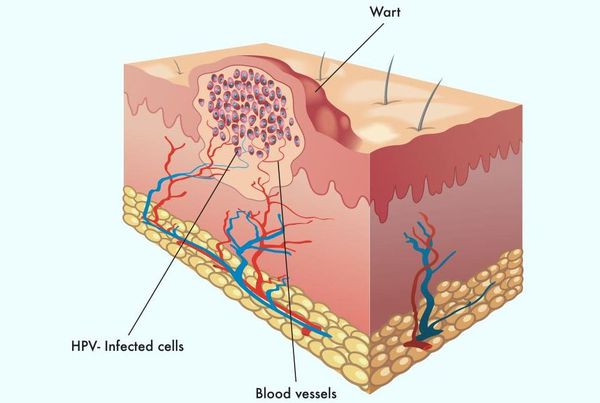
В клетках базального слоя происходит активная репликация вируса, по мере дифференцировки клеток кондилом их кровоснабжение резко обедняется, редуцируют центральные сосуды. Но, оставаясь в верхних слоях эпителия в неактивной форме, именно здесь вирус опасен в плане контактного инфицирования.
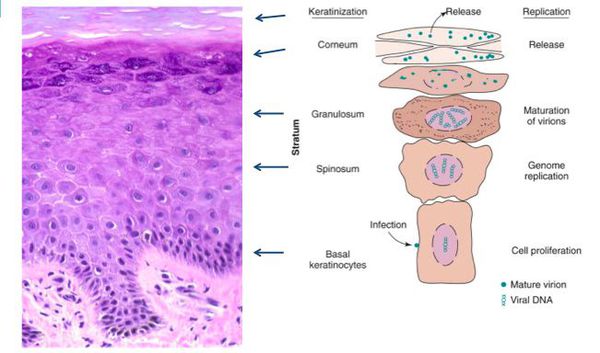
При гистоанализе биопсийных материалов эпителий утолщён, выявляются участки акантоза, папилломатоза. Обнаруживаются койлоциты (изменённые в размерах клетки со светлой цитоплазмой, множеством вакуолей, перинуклеарным светлым ободком). Их ядра гиперхроматичны. Часто встречаются клетки с двумя ядрами и более. [8]
Из вышеперечисленного можно сделать вывод: вирусы, вызывающие образование аногенитальных бородавок, в 90% случаев относятся к типам α 6 и 11 HPV. [6] [7] Они с низкой степенью вероятности могут вызвать малигнизацию (раковое перерождение). Однако часты случаи совместной персистенции (пребывания) вирусов различных типов у одного носителя. Это обязывает пациента и доктора особенно внимательно относится к профилактическим осмотрам, их качеству и регулярности для предотвращения аноректального рака.
Классификация и стадии развития остроконечных кондилом
Остроконечные кондилломы являются наиболее частыми, классическими проявлениями папилломавирусной инфекции кожи и слизистых в аногенитальной области — до 65% от числа заболеваний, передающихся половым путёv. [1]
Другими диагностическими находками могут быть:
- бородавки в виде папул;
- инфильтрация слизистой в виде пятен розовато-серого или коричневого цвета;
- внутриэпителиальная неоплазия;
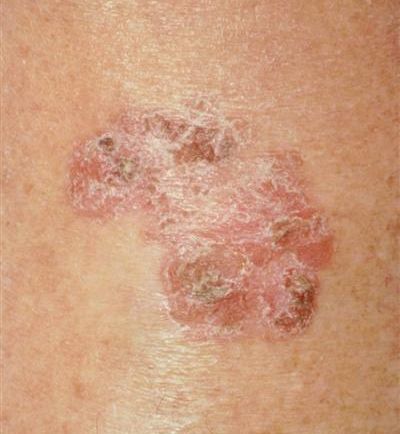
- бовеноидный папулёз, болезнь Боуэна — отдельный вид папул, они появляются как пятна на слизистых красновато-бурого, оранжево-бурого цвета, на коже цвет образований серовато-розовый;
- гигантская папиллома (Бушке — Левенштейна). Её рост начинается с остроконечных кондилом, которые довольно быстро увеличиваются в размерах и количестве, сливаются и превращаются в крупную опухоль с неровной поверхностью, покрытой вегетациями и ворсинчатоподобными выступами.
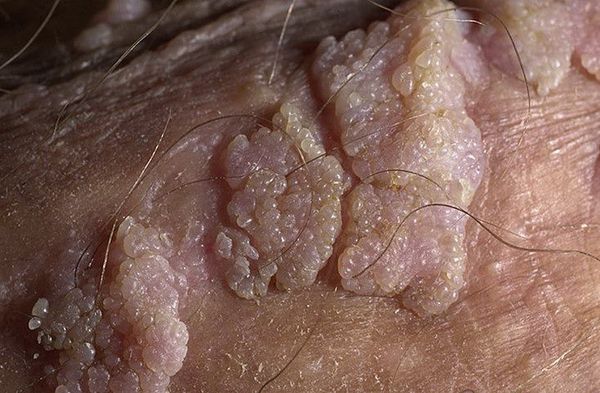
Хотя болезнь (гигантская папиллома) ассоциируется с типами вирусов 6 и 11, с низким риском канцерогенеза, именно в случаях гигантских папиллом происходит подавление белка-супрессора опухолей р53, и образование трансформируется в плоскоклеточный рак. Причиной такой частой малигнизации (озлокачествления) может быть наличие иммунодефицитных состояний, ассоциированных инфекций, хронических дистрофических состояний кожи (склероатрофический лихен, красный плоский лишай). Даже после радикального хирургического лечения [9] папиллома Бушке — Левенштейна склонна к частому рецидивированию. [10]
Осложнения остроконечных кондилом
Эстетические проблемы. Быстро разрастающаяся ткань кондилом, помимо физического дискомфорта, приносит массу неудобств пациенту. Выросты в области наружных половых органов, заднего прохода значительно снижают самооценку и мешают полноценной половой жизни и правильной гигиене.
Нагноение, воспаление. Аногенитальные бородавки имеют свойство быстро травмироваться при незначительных механических воздействиях или трении. Эти микротравмы, ранки становятся воротами для вторичного инфицирования. Появляются эрозии, перифокальное воспаление. Раны начинают мацерироваться (мокнуть), нагнаиваться. При развитии осложнения присоединяются неприятный запах и боль. Проводить тщательную гигиеническую обработку перианальной области из-за разрастаний становится невозможным, что ещё больше усугубляет воспалительный процесс.
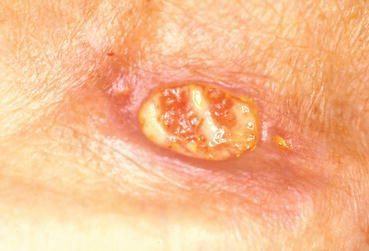
Малигнизация. Типы вирусов с высокой канцерогенной активностью, персистируя (долго находясь) в коже и слизистых, приводят к трансформации клеток и их перерождению в атипичные (раковые) клетки. Как уже упоминалось, аногенитальные бородавки обычно не так опасны в плане раковой трансформации, как вирусное поражение шейки матки (ВПЧ 16, 18 типов и т. д). Но проблема может появиться, если у пациента присутствует два и более типов вируса с различными индексами канцерогенности и имеется иммунодефицитное состояние.
Важно изменение образа жизни в целом для постоянного поддержания здоровья и предупреждения активизации дремлющих вирионов.
Диагностика остроконечных кондилом
При выявлении остроконечных кондилом в перианальной зоне целью дополнительных диагностических исследований является уточнение генотипа ВПЧ, а также исключение внешне схожих с ними образований:
- интрадермальный невус;
- контагиозный моллюск;
- сифилитический шанкр;
- себорейный кератоз.
Быстрым способом установления ВПЧ в образованиях (кондилломах) во время приёма является проба с 5% раствором уксусной кислоты. Под воздействием этого вещества папилломы, вызванные HPV, бледнеют, приобретая сероватый, бледный оттенок, в них визуализируется характерный капиллярный рисунок. Исследование носит предварительных характер.
Минимальные лабораторные исследования:
- серологическая реакция на возбудителей сифилиса;
- обнаружение антител к ВИЧ, гепатитам В,С;
- ПЦР для типирования вируса;
- цитология мазка из шейки матки у женщин;
- цитология мазков-отпечатков;
- исследование биоптатов и удалённых образований — аногенитальных бородавок.
При частых рецидивах болезни, крупных размерах опухолей, быстром их росте или сомнительном диагнозе прибегают к дополнительным методам исследования.
При частых обострениях проводится исследование имунного статуса.
При подозрении на злокачественное перерождение кондилом, папилломах на широком основании, нетипичных выделениях из влагалища или прямой кишки проводят:
- УЗИ вагинальным и ректальным датчиком;
- колоноскопию;
- УЗИ органов брюшной полости;
- рентгенографию органов грудной клетки;
- кольпоскопию;
- исследования на ИППП . [1][12][13]
Часто пациенты направляются на консультацию к гинекологу, урологу, онкологу и дерматовенерологу.
Лечение остроконечных кондилом
В случае с остроконечными кондиломами наиболее результативен комплексный подход к лечению. Следует обязательно информировать пациента о необходимости лечения половых партнёров, их возможном носительстве ВПЧ.
Даются общие рекомендации о необходимости модификации образа жизни для поддержания адекватного состояния иммунитета, предупреждения дополнительного инфицирования другими ИППП:
- упорядочение половой жизни;
- применение барьерных методов контрацепции;
- коррекция веса;
- достаточные физические нагрузки;
- правильное питание и т. д.
Консервативное лечение
Применяются препараты, стимулирующие местный и гуморальный иммунный ответ. Это необходимо, так как у всех больных с папилломатозным поражением выявлялись нарушения интерферонового статуса (системы врождённого иммунитета). [1] Противопоказаниями к терапии иммуномодуляторами являются папилломы на широком основании.
Редуцирование симптомов возможно в трёх из четырёх случаев (до 84%) при единичных кондиломах небольших размеров. [1] [17]
При упорном, рецидивирующем течении болезни, а также если больного беспокоят эстетические моменты, для профилактики раковой трансформации прибегают к хирургическим методам.
Хирургическое лечение
В зависимости от размеров, формы, расположения кондиломы и предпочтений хирурга возможно применение химических, физических, цитотоксических методов удаления.
Физические методы применяются при любых размерах и расположении аногенитальных бородавок. По выбору используется скальпель, лазерная вапоризация, криодеструкция (разрушение ткани бородавки экстремально низкими температурами под воздействием жидкого азота) или радиоволновой способ (radioSURG).
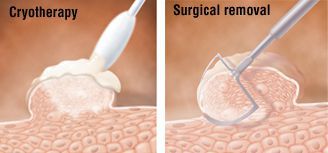
Ткани иссекаются включительно с собственной пластиной дермы. Если удаляется кондилома анального канала, дно раны образует внутренний сфинктер. В перианальной зоне дно раны должна составлять подкожная клетчатка.
Удаление образований не проводится без консультации онколога, если есть малейшие подозрения на малигнизацию (изъязвление, некроз, инфильтративный рост).
Обычно при иссечении кондиломы достаточно местной или спинальной анальгезии (снижения чувствительности к боли). Госпитализация может проводиться в случаях некоторых сопутствующих заболеваний (патология свертывания и другие), а также при невозможности амбулаторного лечения.
Прогноз. Профилактика
Прогноз при своевременном и адекватном лечении остроконечных кондилом благоприятный. Обязательно проведение гистологического исследования удалённых образований для исключения диагноза злокачественной опухоли. В сомнительных случаях необходимы дополнительные консультации гинеколога, дерматовенеролога, онколога, радиолога, лабораторные и инструментальные исследования.
При комплексном лечении обычно все симптомы исчезают. Однако не исключены рецидивы, частота которых колеблется от 10 до 50% и более. На увеличение риска рецидивов влияет общее состояние здоровья пациента, наличие у него сопутствующих заболеваний и иммунодефицитных состояний.
Профилактика включает в себя:
- своевременное, профилактическое обследование у гинеколога, уролога и проктолога;
- коррекцию образа жизни, питания;
- упорядочение половых отношений.
До начала половой жизни можно по схеме пройти вакцинацию поливалентной вакциной от ВПЧ 6, 11, 16, 18 типов (самые частые причины остроконечных кондилом — HPV 6 и 11) и рака шейки матки (HPV 16 и 18). Рекомендуемый возраст для введения вакцины — 9-17 лет (к примеру, в календаре США от 2015 года рекомендуемы возраст вакцинации — 9-11 лет). В ряде стран (США, Австрия, Германия, Франция и др.) вакцинация включена в календарь обязательных прививок. В России в настоящее время это добровольная процедура. [18]
Читайте также:

