Можно ли держать пост при хроническом гепатите
Обновлено: 19.04.2024
Лечение хронического гепатита требует комплексного подхода и огромного терпения, так как предполагает не только использование лекарственных средств, но и диету, придерживаться которой придется в течение многих лет, чтобы полностью восстановить функции печени и других органов. Питание, организованное правильно, при хроническом гепатите снимет лишнюю нагрузку с печени, а также поможет избежать осложнений, наиболее опасное из которых — цирроз.
В рационе у взрослых много продуктов, недопустимых при заболеваниях печени. Поэтому врачи и назначают жесткую диету. Она направлена на ограничение в еде жиров при сохранении количества белков и углеводов. И, конечно, полностью исключается употребление алкоголя, даже в очень небольших дозах. Диета при хроническом гепатите печени предполагает 5 приемов пищи в день, среди продуктов преобладают:
- нежирное диетическое мясо (кролик, куры, индейка);
- нежирная рыба, которую можно запечь, отварить, приготовить на пару;
- различные крупы;
- молоко, нежирная сметана, некислый творог, кефир;
- хлеб — либо подсушенный, либо вчерашний;
- свежие овощи и фрукты, сушеные или в виде соков, соки из некислых ягод;
- сладкое — желе, мармелад и пастила, мед и варенье, сахар (все то, что содержит углеводы, которые легко усваиваются организмом);
- соль — не более 6–8 гр. в день.
Полностью необходимо исключить:
- жареную, копченую и жирную пищу (например, свинина и баранина в рацион больного хроническим гепатитом входить не должны);
- острые приправы;
- свежий хлеб и сдобу;
- бобовые;
- грибной бульон;
- консервы;
- икру (и красную, и черную);
- сваренные вкрутую и поджаренные яйца;
- кислый творог;
- сливки;
- торты с кремом;
- мороженое и другие охлажденные продукты;
- кофе.
Не стоит думать, что есть будет нечего или пища будет пресной или невкусной. Стоит лишь проявить немного фантазии, чтобы лечебное питание стало разнообразным и полезным. Например, многие любят мясные котлеты, но ведь их можно легко заменить тефтелями и голубцами.
Предлагаем для примера два простых и нетрудоемких рецепта:
- Листья капусты немного проварите, при необходимости отбейте толстые прожилки (самые толстые места можно срезать, чтобы получить гладкие листы), из мяса сделайте фарш (желательно смешать мясо хотя бы двух видов), перемешайте его с сырым рисом и тертой морковью. У нас готовы и начинка, и листы, чтобы ее завернуть. Заворачиваем фарш в капустные листы, выкладываем в глубокую сковороду, долив в нее немного растительного масла и воды. Тушим на медленном огне. В качестве соуса для голубцов можно использовать обезжиренную сметану. Для приготовления удобно пользоваться пароваркой — точно ничего не пригорит, быстро и вкусно.
- Разнообразить меню, в котором приветствуются каши, можно омлетом (только не забудьте, что желток использовать надо как можно меньше, не более одного в день), а побаловать себя — желе из свежих ягод и сока. В сок добавляете желатин в той пропорции, которая указана на пакетике, слегка нагреваете и разливаете по формам, положив в каждую ягоды (некислые). Остается только подождать, пока застынет.
Диета при хроническом гепатите В
Изучить, как питаться правильно и вкусно при хроническом гепатите несложно, но не стоит забывать, что диеты при хронических вирусных гепатитах несколько отличаются друг от друга. Так, питание при хроническом гепатите В должно быть минимум четырехразовым и сбалансированным. Особо строгих рекомендаций нет, но рекомендуется есть небольшими порциями. При этом стоит уделять больше внимания злакам, овощам и фруктам, хлебу и рису, а употребление мяса и сыра ограничить. Увлекаться сладостями также нежелательно. И, конечно, исключить жирное, копченое, жареное, а также консервированные продукты. При соблюдении диеты гепатит В протекает легче и излечивается быстрее.
Диета при хроническом гепатите С
Питание при хроническом гепатите С предполагает более строгое соблюдение диеты и отказ от большего числа продуктов. Обычно врачи назначают диету № 5 по Певзнеру, полностью исключив из рациона больного жирные мясо и рыбу, колбасы и сосиски, все продукты, которые содержат консерванты и красители, чеснок, бобовые и многое другое.
Насколько эффективно голодание при гепатите С? Не получится ли так, что этим можно нанести организму вред, а не пользу?
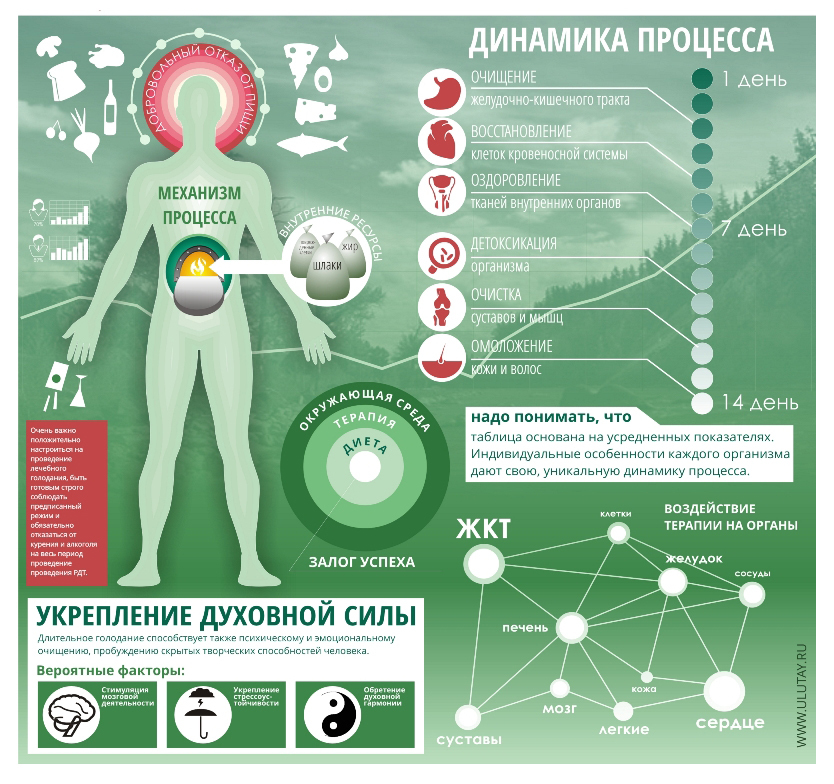
Лечебное голодание — это добровольный, проводимый с определенными целями отказ от употребления пищи. Определенные правила, выполняемые при этой процедуре, помогают не только восстановить здоровье и улучшить самочувствие. С помощью отказа от пищи можно худеть.
Но следует запомнить, что поститься можно далеко не каждому человеку и не во всех случаях. Существует множество противопоказаний для этого метода, каждый случай достаточно индивидуален.
Сущность метода
Метод лечебного голодания делится на 3 части:

- Подготовка заключается в последовательном отказе от некоторых продуктов и постепенной замене привычных блюд на естественные продукты (орехи, сырые овощи и фрукты, мед и некоторые травы). Затем производится очищение кишечника (клизмами) и печени. Особенно такие манипуляции необходимы тем людям, которые собираются строго соблюдать пост.
- Воздержание от приемов пищи. Во время отказа от питания ничего внутрь употреблять нельзя. В некоторых случаях можно пить немного воды, чуть подслащенной медом. Употребление белковой или растительной пищи, даже в небольших количествах, уже считается выходом из голодания и может нанести организму серьезный вред.
- Прекращать голодать надо постепенно. В начале можно употреблять фруктовые и овощные соки, затем переходить к салатам и кашам из злаков.
Кроме соблюдения этих правил, голодающему необходимо обеспечить себя чистой, в идеале дистиллированной водой, натуральными, а не консервированными овощами и фруктами и полностью отказаться от курения и употребления алкоголя.

Безопасна ли процедура при гепатитах?
Все гепатиты, включая и их вирусные формы, являются противопоказанием для ограничения себя в еде. Поэтому голодание при гепатите В, С, А — достаточно непростой вопрос. Так как все гепатиты вызывают патологические нарушения печени, а некоторые их формы приводят к циррозу, польза лечебного голодания при патологиях этого органа остается под большим сомнением.
Лечебное голодание при циррозе печени категорически противопоказано!
Печень, при отсутствии питательных веществ, получаемых организмом из пищи, теряет до половины своего объема, что связано с разрушением печеночных клеток. Голодание наносит существенный удар по этому органу, так как токсины из кишечника и продукты естественного распада других тканей проходят через печень, вызывая повышенный выброс в кровь ферментов трансаминаз. Чем выше уровень этих веществ, тем сильнее происходит распад клеток печени.

Но есть и обратная сторона медали. В организме человека при голодании запускается аутофагия. Это функция самопоедания, защитная реакция самоочищения, при которой организм отторгает патологически пораженные вирусами и токсинами клетки. Голодание значительно стимулирует этот естественный процесс, в результате чего печень самоочищается, избавляясь от всего лишнего.
Но процесс аутофагии не только благоприятен для клеток печени, для вирусов гепатита он естественный способ размножения! Именно клетки гепатита С способны использовать этот механизм для своего развития. В сочетании с голоданием создается благоприятная среда для возникновения и развития заболевания:
- В результате у больного гепатитом С после 7 дней голодания содержание вируса в крови повышается в разы.
- Естественно, никакой пользы таким пациентам отказ от пищи не приносит.
- Это вызывает только осложнения и еще больше влияет на пораженную печень.
Некоторые больные при хроническом гепатите предпочитают альтернативные, нелекарственные способы исцеления. Необходимо заметить, что некоторые из них действительно работают. В определенных случаях хронический гепатит любой формы проходит сам по себе, без лечения, благодаря лишь активизации иммунитета.
В любом случае, выбирая методы лечение гепатита, а тем более отдавая предпочтение голоданию, следует ознакомиться со всеми возможными последствиями и противопоказаниями, ведь некоторые из них достаточно серьезные и негативно влияют на весь организм.
Правильное питание может быть единственным методом лечения, например, при некоторых наследственных заболеваниях органов ЖКТ. Но чаще всего оно усиливает действие различных видов терапии и предупреждает прогрессирование заболевания. При инфекционных заболеваниях оно повышает сопротивляемость организма, ускоряет выздоровление.
Основные принципы правильного лечебного питания – это коррекция (увеличение или уменьшение отдельных компонентов) стандартного сбалансированного рациона с учетом характерных для данного заболевания нарушений.
Правильный подбор продуктов, их обработка и режим питания лежат в основе приспособления диеты к нарушенным процессам при различных заболеваниях.
Питание обеспечивает не только обновление и развитие клеток и тканей, но и обеспечивает энергией все процессы жизнедеятельности, а также является источником веществ для образования в организме собственных ферментов (белков) и других регуляторов обменных процессов.
Основные части пищи – белки, жиры, углеводы, вода, минеральные вещества и витамины, которые должны быть строго сбалансированы. Соотношение между белками, жирами и углеводами должно быть 1:1:4.
Белки животного происхождения должны составлять около 60 % от общего количества белков. Из общего количества жиров 20-25 % должны составлять растительные масла как источник полиненасыщенных жирных кислот.
Сбалансированность углеводов выражается в соотношении крахмала, сахара, клетчатки и пектинов. Сахара должны быть представлены фруктами, ягодами, молочными продуктами питания, медом. Крайне важно соблюдать сбалансированность витаминов и минеральных веществ, которые должны поступать в организм ежедневно в соответствии с суточной потребностью.
Это количество приемов пищи и интервал между ними а течение дня. Для здоровых людей 3-4 раза в день с 4-5 часовыми промежутками. При некоторых заболеваниях, например ожирении, необходимо принимать пищу 5-6 раз в день.
Питание при болезнях печени и желчных путей
Наиболее распространенной болезнью печени является гепатит, который чаще всего бывает инфекционного происхождения.
Диета при остром гепатите должна быть щадящей и создавать максимальный покой печени. Необходимо уменьшить количество жиров и обогатить диету продуктами-источниками полноценных белков витаминов, снизить содержание сахара и увеличить количество жидкости. Прием пищи должен быть частым и небольшими порциями.
При хроническом гепатите рекомендована диета №5. Необходимо исключить жирные сорта мяса, копчености, пряности, острое, сдобное тесто. Абсолютно запрещен алкоголь.
При выраженных явлениях застоя желчи в рацион питания вводят дополнительно овощи, фрукты, соки и растительные масла.
При циррозе готовят блюда без соли, уменьшают количество свободной жидкости и вводят продукты, богатые калием.
При остром холецистите или обострении хронического холецистита необходимо полное щадящее питание, первые 2 дня запрещают прием пищи, назначают только теплое питье. Затем можно в ограниченном количестве использовать протертые супы, жидкие каши без сливочного масла и без соли.
Далее приведены примеры правильного питания при заболеваниях органов желудочного тракта.
Общие диетические рекомендации при заболеваниях печени
Диета длительная — 1,5 — 2 года
Питание дробное 5-6 раз в сутки, каждые 3-4 часа
Суточный рацион пищи до 3,0 кг в сутки при ожирении — до 2,0 кг.
Калорийность 3000 ккал в сутки, при жировой болезни печени на фоне ожирения — 1800-2500 ккал/сутки или 30 ккал/кг массы тела в сутки
Количество жидкости до 3,0 л в сутки, при асците до 1,0 л (под контролем диуреза)
Способы приготовления пищи — отваривание, приготовление на пару, тушение в воде или овощном бульоне с удалением сока, запекание в духовом шкафу при температуре не более 180 градусов. Мясные и рыбные блюда запекаются после отваривания. Мука, сухари и овощи не пассируются, кляр исключается. Сливочное и растительное масла вводятся в готовые блюда. Хлеб вчерашний. Яйца используются для приготовления пищи, в основном белок. Протертая пища по показаниям.
Белок 100-110 в сутки. При печеночной энцефалопатии до 40 г в сутки или 0,6/кг массы тела в сутки
Жиры 80-140г в сутки, из них 70% животного и 30% растительного жиров. При жировой дистрофии печени до 80г в сутки. При задержке оттока желчи до 150 г, из них 50% — растительные.
При желтухе до 50-70г в сутки.
Низкое содержание жира — овощи, фрукты (кроме оливок, авокадо); несдобный хлеб, макароны, крупы, обезжиренное молоко, творог, кефир, мясо (грудка птицы, тощей говядины), рыба (треска, ледяная, хек); яичный белок, бобовые (фасоль, горох, бобы, чечевица).
Высокое содержание жира - масло сливочное или растительное, жирные сорта мяса, птицы, рыбы, сало, копчености, жирные молочные продукты, сыр, мороженое, хлеб сдобный, кондитерские изделия, выпечка.
Углеводы 400-450г, из них простые углеводы 50-100г, не сочетать с жиром.
При ожирении-250-300г в сутки
Простые углеводы — глюкоза, сахар, солод, молочный сахар, фруктовый сахар.
Сложные углеводы — усвояемые (крахмал зерна и картофеля) и неусвояемые клетчатка, гемицеллюлоза и пектины.
- Свежий хлеб, ржаной хлеб, слоеное и сдобное тесто, пирожки, торты, бисквит, печенье
- Жирные сорта мяса (свинина, баранина, утка, гусь), печень, почки, мозги, свиной, бараний, говяжий жир, маргарин, кулинарные жиры, жирные сорта рыбы (белуга, кета, осетрина, севрюга), соленая рыба, жаренные блюда и приготовленные на гриле
- Мясные, рыбные и грибные бульоны, окрошка, щи зеленые, солянка
- Копчености в любом виде, колбасы
- Жирный творог, соленый и острый сыр, мороженое
- Яйца вареные вкрутую и жареные
- Бобовые грибы, щавель, шпинат, редис, редька, лук, чеснок, квашенная капуста, кислые фрукты и ягоды, фрукты богатые клетчаткой, орехи
- Консервы, маринованные овощи и другие маринады
- Горчица, перец, хрен, пряности
- Шоколад, халва, черный кофе, какао
- Все алкогольные напитки, пиво
- Газированные напитки, квас
- Хлеб вчерашний выпечки, сухари, сухой бисквит, галеты
- Нежирные сорта мяса — говядина, кролик, птицы — курица, индейка и рыбы — судак, треска, лещ, окунь, навага, серебристый хек, рыба заливная речная на желатине, язык говяжий отварной
- Докторская колбаса, молочные сосиски нежирная ветчина, вымоченная сельдь
- Молоко и кисломолочные продукты, нежирный творог, творожные запеканки, ватрушки, ленивые вареники, суфле, неострые сорта сыра
- Рассыпчатые и полувязкие каши из различных круп (овсяная, геркулесова и гречневая)приготовленные на воде и с добавлением молока, пудинги, отварная вермишель, макароны, запеканки и гарниры из круп и макаронных изделий
- Супы молочные, на овощном отваре с крупами, макаронными изделиями и овощами, фруктовые борщи, свекольники, щи из свежей капусты
- Яйца 1шт или 2белка ля приготовления белкового омлета в день, белковые омлеты — 2, 3 раза в неделю
- Масло сливочное и растительное добавляют в готовые блюда, не поджаривая, масло сливочное 25-30 г и растительное масло 30-50 г в день
- Овощи, овощные соки, гарниры из овощей — капуста цветная, брокколи, морковь, тыква, кабачки, картофель, артишоки, фенхель, сельдерей, зеленые горошек, зеленя фасоль лук (после отваривания)
- Зелень петрушки и укропа в небольшом количестве, лавровый лист, корица, гвоздика, ваниль
- Сладкие сорта ягод и фруктов в сыром виде и в блюда, при хорошей переносимости лимон, черная смородина, сухофрукты — чернослив, курага, инжир, изюм
- Сахара, мед, варенье, джемы из спелых и сладких фруктов и ягод, мармелад, пастила, зефир, фруктовые и ягодные соусы
- Чай и кофе некрепкий с молоком и без молока, отвар шиповника, фруктовые, ягодные и овощные соки, ягодные морсы, компоты, пюре, кисели
Диетические рекомендации при хроническом панкреатите от момента обострения заболевания до наступления стойкой клинической ремиссии
Качественный состав рациона
Максимально механически, химически и термически щадящая пища с физиологической нормой белка (30% животного белка).
Температура блюд в диапазоне 25-45оС. Режим питания дробный (5-6 раз в сутки)
ПП начинают со слизистых супов, жидких протертых молочных каш, овощных пюре и киселей из фруктового сока. Разрешается некрепкий чай, минеральная вода, отвар шиповника
Бульоны, жирные сорта мяса и рыбы — баранина, свинина, гусь, утка, осетрина, севрюга, сом и т.п.; жареные блюда, сырые овощи и фрукты, копчености, консервы, колбасные изделия, сыры, сдобные мучные и кондитерские изделия, черный хлеб, мороженое, алкоголь, пряности и специи, масло, сахар, соль, цельное молоко
То же + сухари, мясо и рыба нежирных сортов, паровой белковый омлет, молоко в блюдах, творог свежий, некислый, паровые пудинги. Несоленое сливочное масло в готовые блюда (10г/сутки), яблоки печеные. Протертые компоты из сухих и свежих фруктов, желе, мусс на ксилите, сорбите
Постепенное включение расширение диеты, увеличение объема вводимой пищи и калорийности рациона.
То же + сахар до 30 г/сут, соль до 5 г/сут, масло сливочное до 30 г/сут в готовые блюда
То же + нежирные кисломолочные продукты — йогурты, кефир (200 г/сут), яйцо всмятку
15-60, весь период ремиссии
Белок — 120-140 г/сут (60% животного). Жиры (60 — 80г/сут) равномерное распределяются на все приемы пищи в течение дя. Углеводы 350г/сут, главным образом за счет простых легкоусвояемых. Режим питания дробный (5-6 раз/сут), равными по объему порциями. медленная еда и тщательное пережевывание. Температура горячих блюд до 52-62 о С, холодных — не ниже 15-17о С. Пищу готовят в протертом виде, на пару или запекают в духовке.
Те же продукты, что и при обострении, только блюда могут быть менее щадящими: протертые супы заменяют обычными вегетарианскими, каши могут быть более густыми, рассыпчатыми, включаются макаронные изделия, растительная клетчатка в сыром виде (овощи и фрукты), мягкие неострые сыры, докторская колбаса, отварное мясо кусками, печеная рыба. Сметана и сливки разрешаются в небольшом количестве только в блюдах, кефир -некислый. Соль до 6г в сутки.
Жиры в чистом виде, острые, кислые, пряные, консервированные продукты, мясные и рыбные бульоны, мороженое, кофе, какао, шоколад, бобы, горох, щавель, шпинат, редис, грибы, кислые сорта яблок, лимоны, клюква, вишня, смородина, кислые фруктовые соки, алкогольные и газированные напитки, квас, изделия из сдобного теста.
Общие диетические рекомендации
Кулинарная обработка: пища в измельченном вид, приготовленная на пару, отварная; овощи и фрукты — в сыром и вареном виде.
Режим питания: дробный (5-6 р/сут.)
Ржаной, пшеничный из муки грубого помола, печенье сухое, несдобная выпечка
Хлеб и хлебобулочные изделия
Хлеб из муки высших сортов, слоеное и сдобное тесто
Преимущественно из овощей на мясном бульоне. холодные фруктовые и овощные супы, борщи, свекольники, щи из свежей капусты
Рассыпчатые и полувязкие каши, особенно рекомендуются блюда из гречневой крупы. Из бобовых: зеленый горошек, соевый творог
Блюда и гарниры из крупы и бобовых
Рис и манную кашу ограничить
Нежирные сорта различных видов мяса, курица, индейка вареные или запеченные, куском или рубленные
Жирные сорта, утка, гусь, яйца вкрутую и жареные, копчености, консервы
Нежирные виды, отварная или запеченная; блюда из морских продуктов
Жирные сорта, копчености, консервы
Различные виды овощей и зелени, некислая квашенная капуста, особенно рекомендуется свекла
Редька, редис, чеснок, лук, репа, грибы
Особенно рекомендуются дыни, слива, инжир, абрикосы, чернослив, сахар, варенье, особенно рябиновое, мед, компоты
Черника, айва, кизил, шоколад, изделия с кремом
Простокваша, одно- и двухдневный кефир, ацидофильное молоко, варенец, сметана, творог
Растительные масла (оливковое, подсолнечное)
Животные и кулинарные жиры
Салаты из сырых овощей, винегреты с растительным маслом, икра овощная, фруктовые салаты, сыр ( неострый)
Закуски и приправы
Острые и жирные соусы, хрен, горчица, перец
Отвар из шиповника и пшеничных отрубей, соки фруктовые и овощные (из слив, абрикосов, моркови, томатов).
Рекомендуются напитки комнатной температуры натощак в постели

Гепатит В: носительство или болезнь, приводящая к циррозу и раку ?
Скрытая болезнь
Хроническая инфекция может протекать в виде двух основных форм:
Различить эти две формы на основании самочувствия больного, только клинических признаков болезни (которые, как и при неактивном носительстве, могут полностью отсутствовать у больного хроническим гепатитом В) невозможно.
Что делать, если у Вас выявлен HBsAg ?
К сожалению, гепатологи часто сталкиваются с недооценкой со стороны пациента, а также врачей других специальностей, серьезности выявляемого на протяжении многих лет HBsAg.
Пациент, у которого впервые выявлен HBsAg, обязательно должен пройти обследование, которое позволит поставить правильный диагноз – отграничить неактивное носительство HBsAg от активного хронического гепатита В, требующего лечения.
Для этого врач-гепатолог предложит Вам сделать ряд исследований:
- исследование биохимического анализа крови,
- исследование вирусной нагрузки с помощью количественной ПЦР (полимеразной цепной реакции)
- исследование на наличие другого белка (или антигена) вируса гепатита В, который характеризует высокую заразительность больного, - HBeAg
- исследование на наличие вируса-спутника гепатита В – вируса дельта
- исследование альфафетопротеина (онкомаркера опухоли печени)
- ультразвуковое исследование печени
- фиброэластографию для уточнения стадии фиброза печени
(по показаниям возможны и другие исследования)
Что делать, если диагностировано неактивное носительство HBsAg?
Пациенты, у которых диагностировано неактивное носительство HBsAg, должны регулярно наблюдаться, так как в некоторых случаях, особенно при снижении иммунитета, возможна активизация инфекции и развитие активного гепатита, что может потребовать специального лечения. Поэтому особенно тщательного контроля требует динамика вирусной нагрузки. Ваш врач определит интервалы между контрольными анализами и визитами, а также объем необходимых исследований.
Современное лечение хронического гепатита В способно остановить болезнь !
Если у Вас все-таки, диагностирован хронический гепатит В, необходимо назначение противовирусного лечения, то есть лечения с использованием препаратов, способных блокировать размножение вируса.
Целью современной противовирусной терапии хронического гепатита В является стойкое подавление размножения вируса, достижение ремиссии заболевания, то есть перевод процесса в неактивное состояние. При достижении такого результата предотвращается развитие цирроза печени и его осложнений (таких как асцит, внутренние кровотечения, печеночная недостаточность), а также многократно снижается риск развития рака печени.
Никакой особой диеты при хроническом вирусном гепатите не требуется, однако, Вам следует избегать употребления алкоголя даже в незначительных дозах, так как совместное действие алкоголя и вируса на печень значительно повышает риск развития цирроза и рака печени. Если у Вас избыточный вес, то следует ограничит употребление жиров, калорийной пищи, так как отложение жира в печени ускоряет развитие цирроза. Следует избегать факторов, снижающих иммунитет, в частности инсоляцию, то есть Вам не следует пользоваться солярием и загорать на пляже. Целесообразно отказаться от курения. Вы можете продолжать заниматься физическими упражнениями. Полезны плавание и закаливающие процедуры, поддерживающие состояние Вашего иммунитета.
Читайте также:

