Можно ли использовать лампу при гепатите
Обновлено: 18.04.2024

Особые свойства инфракрасного излучения дают возможность использовать его в различных сферах жизни. ИК-лампы получили широкое распространение и в медицине. Изначально считалось, что их польза заключается в тепловом воздействии, обогреве поверхности кожи. Однако со временем выяснились дополнительные возможности метода.
Читайте в этой статье:
Какие болезни лечат ИК-лампой?
Сегодня в физиотерапии инфракрасные лампы используются не только для прогревания, но и для лечения множества болезней и патологий:
- Отитов;
- Ушибов;
- Псориаза;
- Гастрита;
- Гепатита.
И это далеко не полный список заболеваний, при которых актуально применение инфракрасных ламп. Более того, эти приборы могут применяться в профилактических целях, предотвращая различные болезни. Важным их преимуществом является возможность использования в комфортных домашних условиях, без риска подхватить инфекцию в поликлинике или по пути в общественном транспорте. Однако необходимо учитывать, что при каждой болезни инфракрасная лампа для лечения должна работать определенным образом.
Инфракрасное излучение при отитах
При отитах воздействие ИК-излучения допускается только в случае, если патология развивается в наружном или среднем ухе без нагноения. Однако инфракрасные лампы применяют и при гнойной форме заболевания, предварительно обеспечив эвакуацию гноя.

Лечение ушибов ИК-лампой
В лечении ушибов мягких тканей основными задачами являются снятие отека и гематомы, поскольку именно эти проявления могут привести к осложнениям. При таких травмах польза инфракрасной лампы объясняется ее способностью:
- Снимать боль;
- Активизировать местный иммунитет;
- Предотвращать воспаления;
- Запускать процесс естественного оздоровления тканей;
- Стимулировать кровообращение и обмен веществ;
- Снижать гипертонус мышц.
Благодаря инфракрасному излучению, существенно ускоряется процесс выздоровления, снижаются объемы потребления обезболивающих лекарств, уменьшается их негативное воздействие на организм.
При ушибах лампой можно пользоваться не сразу после травмы, а со 2-3 дня. ИК-лучи нужно направлять на пораженную область на 10-15 минут, а полный курс должен включать 10-15 процедур. Болезненность во время первого сеанса связана со спазмом сосудов, но этот симптом должен пройти достаточно быстро. Если боль сохраняется, необходимо проконсультироваться с врачом.
Как инфракрасное излучение помогает при псориазе?
При псориазе инфракрасная лампа помогает ускорить химические и физические реакции в организме, что способствует заживлению тканей. Данный эффект усиливается за счет активному поступлению лейкоцитов и лимфоцитов к месту повреждения. ИК-излучение стимулирует выработку биологически активных веществ, улучшает кровоснабжение пораженной зоны за счет расширения сосудов, запускает процессы регенерации тканей.
Локальное тепловое воздействие лампы оказывает оздоравливающее действие, снимает боль и зуд, усиливает иммунитет и помогает организму бороться с заболеванием. Инфракрасное излучение также улучшает психоэмоциональное состояние и снижает уровень стресса, который нередко развивается на фоне дискомфорта от болезни. ИК-лампы помогают не только при псориазе, но и при многих других кожных болезнях: дерматите, угревой сыпи, раздражениях, экземе, а также при ожогах и обморожениях.
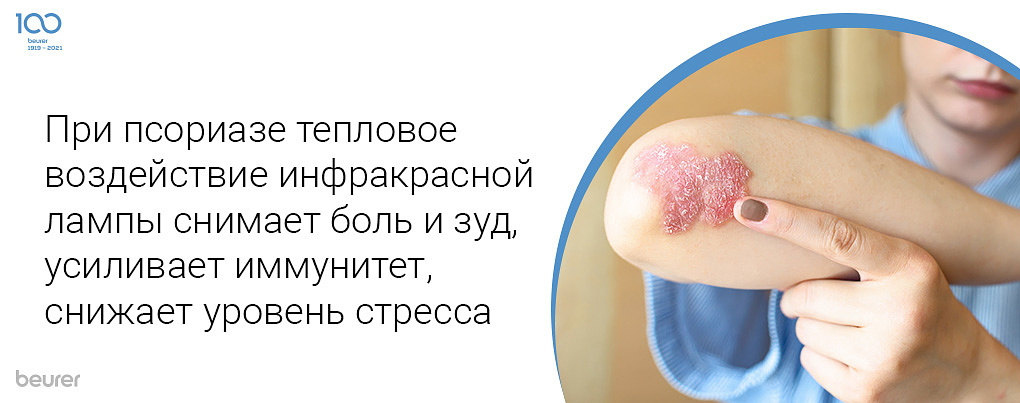
Особенностью лечения псориаза при помощи ИК-лампы является необходимость повторных курсов. Так, изначально проводится 15 ежедневных сеансов, каждый длительностью до получаса. Через каждые 10 дней проводятся 3 повторных курса.
ИК-лампа при гастрите
Использовать инфракрасную лампу при гастрите можно только вне периода обострение. Ее лечебное действие при таком заболевании заключается в усилении локальной иммунной защитой, заживлении слизистой оболочки желудка, активизации обмена веществ и ускорении кровотока.
ИК-терапия в лечении гепатита
При гепатите инфракрасную лампу применяют в период ремиссии либо выздоровления. Во время обострений такой вид физиотерапии противопоказан. Для получения лечебного эффекта лампу нужно направлять в область печени, а полный курс будет состоять из 10-12 процедур, которые проводятся ежедневно либо раз в 2 дня.
Когда еще поможет инфракрасная лампа?
С помощью инфракрасных ламп проводится физиотерапия суставов, мочеполовой и нервной систем. Приборы используются для лечения повреждений кожи и травм опорно-двигательного аппарата, болезней органов дыхания и пищеварения, сосудистых патологий, а также для ускоренного восстановления после хирургических операций.

ИК-лампы очень эффективны при гриппе и ОРВИ. Прогревание определенных участков стимулирует все системы организма к активной работе для лечения болезни. Инфракрасное излучение проникает глубоко в ткани, нормализует гормональный фон, повышает способность организма к самоочищению, а также оказывает противогрибковое и противомикробное действие.
При мышечных и суставных болях инфракрасное излучение с определенной длиной волны (измеряется в нм) дает расслабляющий эффект, а за счет усиления кровотока к мышцам поступает больше питательных веществ и кислорода. Это дает возможность снять болезненные ощущения, избавиться от судорог.
Что нужно учитывать при использовании прибора?
Однако необходимо учитывать некоторые факторы, способные снизить эффективность ИК-терапии или спровоцировать негативную реакцию организма на инфракрасное излучение. Так, использование прибора запрещено при:
- Онкологических заболеваниях;
- Открытых кровотечениях;
- Активной стадии туберкулеза;
- Беременности;
- Тяжелых формах легочной и сердечной недостаточности, артериальной гипертензии;
- Приеме некоторых лекарств, например, иммуномодуляторов и гормональных препаратов.
При гипертонии, ишемической болезни и атеросклерозе рекомендуется использовать инфракрасные лампы для улучшения состояния сосудов и нормализации давления. Однако прибор нужно применять с осторожностью, только после консультации с врачом, никогда не направляя поток света на область сердца.
В любом случае перед использованием инфракрасной лампы необходимо проконсультироваться с врачом и в точности выполнять его рекомендации. Если во время процедуры появляются дискомфортные или болезненные ощущения, сеанс необходимо сразу же прекратить, а затем сообщить о произошедшем доктору. Лампа должна располагаться на расстоянии 20-30 см от поверхности кожи, иначе появляется риск ожога.
Незаменимый прибор для здоровья всей семьи
Инфракрасные лампы широко используются в физиотерапии, поскольку выполняют антибаткериальную и болеутоляющую, антиспазматическую и согревающую, противовирусную и противовоспалительную, стимулирующую и гигиеническую функции. При этом прибор можно использовать в домашних условиях, соблюдая врачебные рекомендации, для всей семьи и в самых разных ситуациях.

Дорогие друзья! В 2001 году на нашем сайте была опубликована статья Татьяны Михайловны Игнатовой "Хронический гепатит С. Теперь это не приговор", которая вызвала больший отклик у посетителей сайта - за это время ее прочли уже более 30000 человек. Безусловно, медицина не стоит на месте – появляются новые технологии, методы диагностики и лечения, новые лекарственные препараты. Поэтому сегодня мы снова возвращаемся к обсуждению этого серьезного, но теперь, в большинстве случаев, излечимого заболевания.
Гепатит излечим?
Препараты, обладающие противовирусным действием, применяются для лечения хронического гепатита уже более 20 лет. Смысл их применения заключается в устранении причины развития хронического гепатита – удалении вируса. Удалив из организма вирус, можно добиться прекращения воспалительного процесса в печени и предотвратить прогрессирование болезни до развития цирроза и рака печени. За последние годы в мировой практике лечения хронических вирусных гепатитов, особенно хронического гепатита "С", наблюдается значительный прогресс. Если при хроническом гепатите "В" удается достичь излечения у 30-40%, а при хроническом гепатите "D" (дельта) лишь у 15-20% больных, то при хроническом гепатите "С" - более чем у 70% больных!
А ведь еще в начале 90-х годов прошлого века хронический гепатит "С" считали неизлечимым заболеванием. На раннем этапе применения противовирусного лечения его эффективность едва достигала 6-7%. Сегодня же, в XXI веке, обобщение результатов использования современных схем лечения и новейших препаратов показало, что удается вылечить 60-70% больных хроническим гепатитом "С". Таким образом, результативность лечения этого опасного заболевания повысилась в 10 раз!
Можно ли предсказать результат лечения?
Известно, что эффективность лечения зависит от многих факторов. Большое значение имеет генотип (разновидность) вируса гепатита "С". В России наиболее часто встречается генотип 1b, реже генотипы 1а, 2а, 3а. Наиболее высокая эффективность лечения (до 95%) у больных с генотипами 2а, 3а. Результат лечения зависит также от степени активности вируса (вирусная нагрузка). Поэтому исследования генотипа вируса и количественного анализа вирусной РНК обязательны перед началом лечения.
Результативность лечения зависит от возраста больного, длительности и стадии заболевания (эффективность ниже у больных циррозом печени), степени употребления алкоголя, наличия ожирения и некоторых других факторов.
Чрезвычайно важными в достижении успешного результата являются готовность больного к лечению, полное взаимопонимание с лечащим врачом (линк на расписание), четкое соблюдение рекомендованных доз препаратов и длительности лечения, регулярность контроля лабораторных показателей и посещений врача с целью своевременной коррекции лечения.
Большое значение имеет личный опыт врача в применении современных схем лечения, разработанных в мировой науке и практике. Только многолетний стаж работы позволяет индивидуализировать подход к лечению, достичь его максимального результата даже в самых сложных случаях, минимизировать побочные эффекты и предотвратить его преждевременную отмену.
Обширный мировой опыт показывает, что среди больных с высокой приверженностью к лечению, к которым относят пациентов, получивших не менее 80% рекомендуемых доз лекарственных препаратов на протяжении не менее 80% от рекомендуемой длительности лечения, результативность лечения превышает 70%.
Перечисленные здесь хорошо известные факторы, влияющие на эффективность лечения, помогают предсказывать его результат. Однако наиболее достоверное прогнозирование успеха лечения основывается на определении скорости исчезновения РНК вируса при исследовании методом полимеразной цепной реакции (ПЦР) в первые недели лечения.
Нужно ли лечиться?
Хронический гепатит "С" очень часто выявляется при случайном обследовании у людей, которые считают себя абсолютно здоровыми. В таких случаях больные нередко не понимают, для чего им нужно дорогостоящее и длительное лечение.
Пациенты должны знать, что гепатит "С" - это, как правило, медленно прогрессирующее заболевание. Цирроз печени формируется в среднем через 20-30 лет после инфицирования. Однако у лиц, употребляющих алкоголь, наркотики, принимающих "тяжелые" для печени медикаменты, формирование цирроза печени происходит значительно быстрее – в течение первых 10 лет после инфицирования. "Коварство" вируса гепатита "С" заключается в том, что на протяжении нескольких лет после заражения человек может себя чувствовать здоровым, и иногда первые симптомы заболевания появляются лишь на поздней стадии цирроза печени, когда лечение представляет большие трудности и прогноз неблагоприятен. После формирования цирроза, заболевание приобретает значительно более быстрые темпы прогрессирования с развитием осложнений: желтухи, скопления жидкости в животе, кровотечений, нарушений сознания. На этой стадии болезни требуются более радикальные меры, в частности операция по пересадке печени. У части больных вирус гепатита "С" поражает не только печень, но и другие органы. Он может вызвать развитие некоторых болезней крови, почек, суставов, кожи еще до формирования цирроза печени.
Если у пациента впервые выявлен хронический гепатит "С", это, конечно, не значит, что лечение должно быть начато немедленно. Однако необходимо знать, что эффективность лечения выше на ранних стадиях заболевания.
Несколько лет назад, когда эффективность противовирусной терапии была значительно ниже, лечение не было показано больным с нормальными биохимическими показателями и низкой активностью печеночного процесса по данным биопсии печени. Как правило, не лечились и больные циррозом печени, инфицированные генотипом 1а и 1b из-за очень низкой эффективности противовирусной терапии. В последнее время с применением новейших комбинированных схем лечения круг показаний к проведению противовирусной терапии существенно расширился. Противовирусное лечение показано большинству больных хроническим гепатитом "С" (в том числе с низкой активностью заболевания и на стадии компенсированного цирроза печени) за исключением пациентов, продолжающих злоупотреблять алкоголем, наркотиками, имеющих противопоказания к лечению.
Побочные эффекты возможны, но легко контролируются.
Пациенты должны знать, что общее самочувствие у большинства больных во время лечения несколько хуже, чем до лечения. Это обусловлено возможностью развития таких побочных эффектов, как повышение температуры (в начале лечения), снижение уровня гемоглобина, изменения в состоянии нервной системы (раздражительность, бессонница, снижение настроения), изменение функции щитовидной железы. Снижается аппетит, и, как правило, наблюдается небольшое снижение веса. Реже беспокоят сухость кожи и высыпания, сухость слизистых, кашель. Все побочные эффекты контролируются врачом и не опасны для жизни. Некоторые побочные эффекты могут потребовать дополнительных медикаментозных назначений, например препараты для регуляции функции щитовидной железы, нервной системы, для повышения уровня гемоглобина. Все побочные эффекты полностью исчезают в первые недели после завершения лечения.
Есть ли альтернатива противовирусному лечению?
На сегодняшний день альтернативы противовирусному лечению нет. Существует ряд препаратов, которые предлагаются в качестве альтернативы противовирусному лечению, но ни для одного из них не доказана возможность устранения вируса и излечения заболевания.
Наш век – век бурно развивающихся медицинских технологий. За последние два десятилетия разработаны и стали применяться десятки новых препаратов, обладающих противовирусным действием при различных вирусных инфекциях. Разрабатываются новые противовирусные препараты и для лечения хронического гепатита "С". Они появятся, по-видимому, через несколько лет. Но уже сегодня можно с уверенностью сказать, что диагноз гепатита не является смертельным или пожизненным приговором. Желание пациента и профессионализм врача сегодня могут победить болезнь и вернуть организму чистое и безоблачное небо здоровья.

Гепатит В: носительство или болезнь, приводящая к циррозу и раку ?
Скрытая болезнь
Хроническая инфекция может протекать в виде двух основных форм:
Различить эти две формы на основании самочувствия больного, только клинических признаков болезни (которые, как и при неактивном носительстве, могут полностью отсутствовать у больного хроническим гепатитом В) невозможно.
Что делать, если у Вас выявлен HBsAg ?
К сожалению, гепатологи часто сталкиваются с недооценкой со стороны пациента, а также врачей других специальностей, серьезности выявляемого на протяжении многих лет HBsAg.
Пациент, у которого впервые выявлен HBsAg, обязательно должен пройти обследование, которое позволит поставить правильный диагноз – отграничить неактивное носительство HBsAg от активного хронического гепатита В, требующего лечения.
Для этого врач-гепатолог предложит Вам сделать ряд исследований:
- исследование биохимического анализа крови,
- исследование вирусной нагрузки с помощью количественной ПЦР (полимеразной цепной реакции)
- исследование на наличие другого белка (или антигена) вируса гепатита В, который характеризует высокую заразительность больного, - HBeAg
- исследование на наличие вируса-спутника гепатита В – вируса дельта
- исследование альфафетопротеина (онкомаркера опухоли печени)
- ультразвуковое исследование печени
- фиброэластографию для уточнения стадии фиброза печени
(по показаниям возможны и другие исследования)
Что делать, если диагностировано неактивное носительство HBsAg?
Пациенты, у которых диагностировано неактивное носительство HBsAg, должны регулярно наблюдаться, так как в некоторых случаях, особенно при снижении иммунитета, возможна активизация инфекции и развитие активного гепатита, что может потребовать специального лечения. Поэтому особенно тщательного контроля требует динамика вирусной нагрузки. Ваш врач определит интервалы между контрольными анализами и визитами, а также объем необходимых исследований.
Современное лечение хронического гепатита В способно остановить болезнь !
Если у Вас все-таки, диагностирован хронический гепатит В, необходимо назначение противовирусного лечения, то есть лечения с использованием препаратов, способных блокировать размножение вируса.
Целью современной противовирусной терапии хронического гепатита В является стойкое подавление размножения вируса, достижение ремиссии заболевания, то есть перевод процесса в неактивное состояние. При достижении такого результата предотвращается развитие цирроза печени и его осложнений (таких как асцит, внутренние кровотечения, печеночная недостаточность), а также многократно снижается риск развития рака печени.
Никакой особой диеты при хроническом вирусном гепатите не требуется, однако, Вам следует избегать употребления алкоголя даже в незначительных дозах, так как совместное действие алкоголя и вируса на печень значительно повышает риск развития цирроза и рака печени. Если у Вас избыточный вес, то следует ограничит употребление жиров, калорийной пищи, так как отложение жира в печени ускоряет развитие цирроза. Следует избегать факторов, снижающих иммунитет, в частности инсоляцию, то есть Вам не следует пользоваться солярием и загорать на пляже. Целесообразно отказаться от курения. Вы можете продолжать заниматься физическими упражнениями. Полезны плавание и закаливающие процедуры, поддерживающие состояние Вашего иммунитета.

Хронический гепатит С – полностью излечимое заболевание
Вирус гепатита С сохраняет лидерство среди причин хронического гепатита и цирроза печени, а также первичного рака печени в мире, в том числе в России, занимающей шестое место по числу больных хроническим гепатитом С. За последние 25 лет в лечении хронического гепатита С достигнуты значительные успехи. Доказано, что при вирусном гепатите С в результате противовирусной терапии достигается полная элиминация вируса из организма человека. Это значит, что после успешного лечения вирус больше не возвращается, в результате - воспаление в печени прекращается, а заболевание полностью излечивается. Важно, что при лечении на стадии гепатита устраняется риск развития цирроза печени и опасных для жизни осложнений, в том числе рака печени. В случаях устранения вирусной инфекции на стадии цирроза печени риск развития рака печени значительно снижется, хотя не устраняется полностью. Поэтому хронический гепатит С необходимо лечить как можно раньше.
Препараты интерферона-альфа уходят в прошлое…
В последние годы значительно изменились подходы к лечению хронического гепатита С, в результате чего стало возможным достижение максимально высокой эффективности.
В самые последние годы за рубежом появились новые препараты прямого противовирусного действия, поражающие вирус гепатита С на различных этапах его жизненного цикла, и прекращающие его размножение. Комбинации таких препаратов позволяют добиться высокой эффективности (близкой к 100%) при хорошей переносимости лечения и сокращении его длительности. В клинических исследованиях показана высокая эффективность ряда комбинаций, состоящих из 2-3 препаратов прямого противовирусного действия. Некоторые из этих комбинаций применимы только при 1 генотипе вируса, другие - при всех генотипах вируса. Важно, что безинтерфероновые схемы терапии высоко эффективны и на стадии цирроза печени. В сочетании с препаратами прямого противовирусного действия у части больных сохраняет свое значение назначение рибавирина. Препараты же интерферона-альфа, представлявшие до последнего времени основу противовирусной терапии хронического гепатита С и создававшиеся наибольшие проблемы переносимости лечения, уходят в прошлое.
Что такое 3D –терапия хронического гепатита С?
Данная схема лечения показана больным хроническим гепатитом С, в том числе на стадии компенсированного цирроза печени, но только для больных, имеющих инфекцию генотипом 1 вируса гепатита С, который наиболее часто встречается в России.
Лечение представляет собой прием внутрь 3 таблеток утром и 1 таблетки вечером. Длительность лечения составляет 12 недель, за исключением некоторых подгрупп больных циррозом печени, у которых лечение может быть продлено до 24 недель. У части больных к этой схеме терапии добавляется прием рибавирина.
Другие безинтерфероновые схемы терапии
До конца 2015 года ожидается регистрация еще ряда препаратов прямого противовирусного действия. Станут доступны другие безинтерфероновые схемы терапии, которые будут применимы у больных с генотипами 2 и 3, а также у больных с декомпенсацией цирроза печени.
Есть ли ограничения и недостатки применения безинтерфероновых схем терапии?
Таким образом, безинтерфероновые схемы терапии хронического гепатита С отличаются от содержащих интерфернон-альфа схем более высокими эффективностью и безопасностью, а также более короткой длительностью терапии и удобством применения.
Применение безинтерфероноых схем лечения практически не имеет ограничений, за исключением случаев несовместимости препаратов прямого противовирусного действия с некоторыми лекарствами, принимаемыми пациентом по поводу другого заболевания, если эти лекарства нельзя заменить или временно отменить.
Важно также знать, что некоторые препараты прямого противовирусного действия выводятся из организма преимущественно почками и могут иметь ограничения в применении у больных с тяжелой почечной недостаточности, некоторые же - преимущественно печенью, что ограничивает их применение у больных с тяжелой печеночной недостаточностью.
Выбор оптимальной схемы терапии, оценку лекарственных взаимодействий, а также определение длительности лечения, целесообразности сочетания терапии с рибавирином определяет врач-гепатолог.
Что в будущем?
В будущем совершенствование терапии будет идти в направлении сокращения длительности лечения за счет повышения мощности противовирусного действия лекарств, а также в направлении создания препарата, который одинаково эффективен в отношении всех генотипов вируса, и разработки удобных для применения композиционных препаратов - одна таблетка будет содержать 2 или 3 препарата прямого действия. Достаточно будет приема одной таблетки в день в течение, по-видимому, 6-8 недель для полной элиминации вируса гепатита С.
Хроническая инфекция вируса гепатита С - первая хроническая инфекция в мире, искоренение которой реально возможно не с помощью вакцины (которой не существует), а с помощью эффективного лечения.
Читайте также:

