Можно ли купаться при вирусном коньюктивите
Обновлено: 07.05.2024

Дети часто болеют разными видами конъюнктивитов. Иногда воспаление наружной оболочки глаза проходит за неделю, в других случаях сохраняется более продолжительное время. В связи с этим у многих родителей, которые столкнулись с таким детским заболеванием, возникает вопрос, можно ли купать ребенка при конъюнктивите.
В этой статье
Особенности детских конъюнктивитов
Конъюнктивитом называют группу офтальмологических заболеваний, при которых воспаляется наружная оболочка глаза — конъюнктива. Воспаление у детей в 80% случаев имеет инфекционную природу, то есть вызвано патогенными микроорганизмами вирусного или бактериального характера. Но, помимо инфекционных разновидностей, бывают также аллергические и контактные конъюнктивиты. Они возникают как реакция на аллерген, инородное тело или другие внешние раздражители.
Почти всегда при конъюнктивитах у детей краснеют и слезятся глаза, может возникать зуд, раздражение, светобоязнь. При заболевании бактериальной природы из глаз может выделяться гной.
Инфекционные разновидности, с которыми дети сталкиваются наиболее часто, являются заразными и могут передаваться контактным или воздушно-капельным путем. Поэтому ребят с инфекционным конъюнктивитом необходимо изолировать от других детей. При контактной и аллергической форме заболевания угрозы для других людей нет, поскольку болезнь не является заразной.
У ребенка конъюнктивиты любой природы могут возникать как в раннем дошкольном, так и в подростковом возрасте. Задача родителей — вовремя заметить первые признаки патологии и незамедлительно проконсультироваться с врачом. Любой вид конъюнктивита можно и нужно лечить, но терапия будет различаться в зависимости от формы и причины заболевания.
Когда врач подтвердил, что у ребенка воспаление конъюнктивы и назначил схему лечения, у многих родителей возникает вопрос — можно ли при конъюнктивите мыть или купать ребенка.
Купание при конъюнктивите у ребенка: плюсы и минусы
Врачи-педиатры и офтальмологи не устанавливают строгих запретов на купание для грудничков или детей постарше, у которых диагностирован конъюнктивит. Но решение о том, можно мыть ребенка или пока не стоит, нужно принимать, взвесив плюсы и минусы.

Положительные стороны заключаются в том, что в процессе мытья Вы удаляете с поверхности тела загрязнения и микробы, которые могут усугублять воспалительный процесс и препятствовать излечению. Еще один плюс в том, что вымытый ребенок чувствует себя более комфортно, меньше капризничает и проще переносит заболевание.
Из отрицательных сторон купания при конъюнктивите можно отметить следующие. Если ребенок моется с высокой температурой тела, то его состояние после водных процедур может заметно ухудшиться. Кроме того, средства для купания (шампуни, гели) раздражающе действуют на воспаленные ткани и могут усугубить симптомы конъюнктивита или даже вызвать рецидив патологии.
Как мыть ребенка при конъюнктивите правильно?
Если Вы сомневаетесь, можно ли мыться при конъюнктивите определенной формы и тяжести протекания, обязательно проконсультируйтесь с врачом-офтальмологом. Чаще всего при лихорадке и высокой температуре врачи рекомендуют отложить водные процедуры до тех пор, пока состояние малыша не улучшится. Душ и теплую ванну на время тяжелой стадии болезни можно заменить обтиранием. Для этого просто намочите мягкое полотенце теплой водой и аккуратно протрите им тело ребенка.

Если температуры нет, малыш чувствует себя нормально и специалист разрешил купать ребенка, то при проведении водных процедур соблюдайте некоторые правила, которые помогут избежать осложнений.
- Если у ребенка гнойный конъюнктивит, то перед купанием нужно предварительно очистить глаза от выделений. Для этого используют ватный тампон, смоченный в отваре ромашки, физрастворе или растворе фурацилина. Удалив гнойное отделяемое из глаз, Вы уменьшите риск повторного заражения и распространения инфекции.
- При инфекционном конъюнктивите купать ребенка лучше всего под душем. Не стоит набирать ванну, потому что через воду микробы из глаз могут попасть на другие слизистые и спровоцировать ОРВИ или другие заболевания.
- Когда ребенок будет мыться, обязательно следите за тем, чтобы вода не попадала ему в глаза. В водопроводной воде, помимо разных микроорганизмов, зачастую содержится хлор и другие вещества, которые, попадая на слизистую, могут вызвать раздражение, боль, красноту. По этой же причине не разрешайте ребенку тереть глаза мокрыми руками. Если Вы купаете грудничка, то избежать попадания воды в глаза можно, разместив ребенка на специальной детской горке для купания. Также можно попросить помощи второго взрослого, который будет придерживать голову ребенка, пока Вы аккуратно моете его тело. Детям более старшего возраста просто необходимо держать душ ниже уровня плеч.
- Самая сложная задача при купании — вымыть голову так, чтобы в глаза не попали вода и шампунь. Если отложить мытье волос до полного выздоровления невозможно, специалисты рекомендуют воспользоваться защитными очками или специальными шапочками, которые предотвращают попадание воды в глаза. Важно помнить, что очки после водных процедур обязательно следует обработать, ведь на них могли остаться патогенные микроорганизмы.
- После купания нужно вытирать ребенка индивидуальным полотенцем, которым не пользуются другие члены семьи. Оптимальный вариант — заменять полотенце каждый раз после того, как малыш им воспользовался.
- Капли и мази от конъюнктивита начинайте использовать не сразу, а минимум через полчаса после купания.
Можно ли купаться в бане при конъюнктивите?
При воспалении конъюнктивы можно купать ребенка в ванне, чтобы поддержать гигиену его тела и предотвратить размножение микробов. На вопрос, можно мыть ребенка с конъюнктивитом в бане, врачи отвечают отрицательно. Это объясняется тем, что влажный и горячий воздух в бане является идеальной средой для распространения микробов. Кроме того, горячий пар раздражающе действует на слизистую оболочку глаз.
Заключение
Если у Вас возник вопрос, можно ли купаться при конъюнктивите ребенку, проанализируйте его состояние и тяжесть заболевания. Если воспаление конъюнктивы проходит в легкой форме, не сопровождается высокой температурой и общим недомоганием, то купаться разрешено. При этом важно соблюдать защитные меры, которые предотвратят попадание воды или шампуня в глаза. Полотенце, которым пользуется заболевший ребенок, не стоит брать другим членам семьи, чтобы избежать распространения инфекции.

Ответственные родители тщательно следят за здоровьем малыша и уже при обнаружении первых симптомов конъюнктивита бьют тревогу: насколько он опасен, надолго ли затянется лечение конъюнктивита и можно ли малышу гулять на улице? Именно этими вопросами задается каждая заботливая мама, заметив у ребенка признаки вирусного конъюнктивита.
В этой статье
Вирусный конъюнктивит — это патология слизистой оболочки глаза (или конъюнктивы), вызванная вирусной инфекцией и характеризующаяся проявлением таких воспалительных реакций, как отек, покраснение, образование слизистого отделяемого и легко снимающихся пленок.
На сегодняшний день конъюнктивиты вирусного происхождения распространены особенно широко. Они протекают в виде эпидемий и зачастую поражают детей школьного и дошкольного возрастов, хотя иногда — и взрослых. Для них характерно острое течение (заболевание продолжается до 4-х недель, симптомы выражены ярко) и наличие специфических образований — фолликулов (маленьких пузырьков на поверхности всей конъюнктивальной полости).
Причины возникновения и классификация
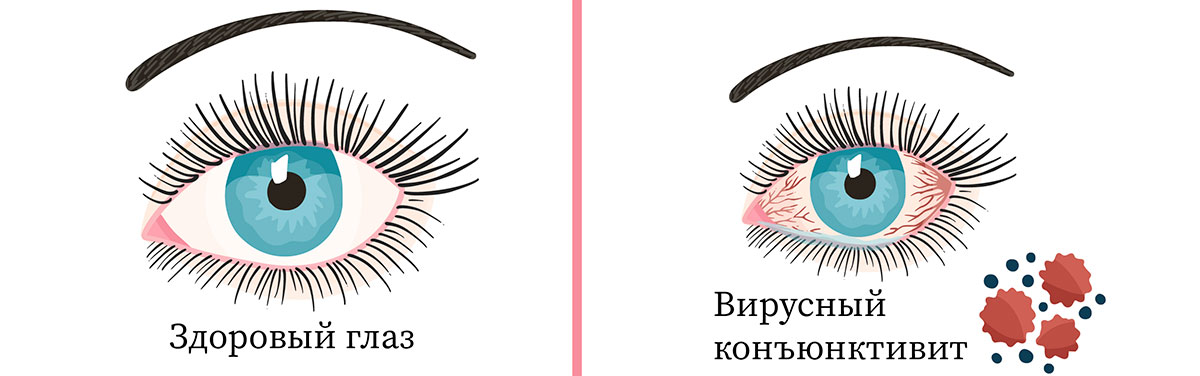
Чтобы правильно оценить тяжесть заболевания и предупредить развитие осложнений вирусной инфекции, необходимо выяснить, откуда оно берет начало и к какому из возможных вариаций конъюнктивитов вирусной природы относится.
В зависимости от вируса, являющегося возбудителем той или иной формы конъюнктивита, выделяют следующие разновидности:
Аденовирусный конъюнктивит
Клиническое проявление заражения аденовирусом может быть в виде фарингоконъюнктивальной лихорадки или эпидемического кератоконъюнктивита. Для первого вида аденовирусного конъюнктивита характерно поражение верхних дыхательных путей (воспаление носа и носоглотки, миндалин), в то время как второй проявляется исключительно в виде поражения слизистой оболочки глаза и его роговицы.

Обычно заразиться аденовирусным конъюнктивитом можно в детских коллективах (заболевание передается воздушно-капельным и контактным способом), и именно поэтому при вирусном конъюнктивите запрещается гулять с ребенком. Сначала поражается один глаз, а в течение 1-3 дней без своевременного обращения к врачу симптомы появляются и на втором глазу. Кроме того, клиническая картина включает: скудное слизистое отделяемое, покраснение, отечность, наличие пленок и образование фолликулов; отмечается сильная головная боль. В случае эпидемического кератоконъюнктивита на поверхности роговицы различают мелкие точечные инфильтраты (скопления кровяных клеток). Длительность такого типа патологии — до двух недель.
Герпесвирусный конъюнктивит
Редко родители знают, что возбудителем конъюнктивита у их малышей может быть всем известный герпес. Не все из них догадываются и о том, что при заражении герпесвирусным конъюнктивитом имеет место сезонность — стать жертвой вирусного конъюнктивита ребенок может во время прогулки, достаточно контакта с больным человеком.

Чаще герпесвирусный конъюнктивит проявляется в фолликулярной форме, и его клинические признаки мало чем отличаются от аденовирусного конъюнктивита: воспалительные процессы постепенно распространяются от одного глаза к другому, затрагивают края век и кожу вокруг глаз, роговицу. В течение жизни могут возникать рецидивы герпесвирусного воспаления конъюнктивы в фолликулярной или язвенной форме.
Эпидемический геморрагический конъюнктивит
Считается, что острый геморрагический конъюнктивит протекает в виде эпидемии и распространяется за считанные часы — с момента проникновения вируса в организм до появления первых симптомов насчитывается 12-48 часов. Основным путем его передачи является контактный — заболеть этим видом вирусного конъюнктивита можно не только в поликлиниках и стационарах, но и в иных местах скопления детей, где они могут свободно гулять и контактировать в процессе общения.
Для данного заболевания характерно острое течение — как и в первых двух случаях, сначала поражается один глаз, спустя сутки — второй. Малыш жалуется на сильную боль в глазах и ее усиление при включенном освещении. При осмотре отмечается резкое покраснение конъюнктивы, сильный отек слизистой оболочки глаза и глазного яблока. Отделяемое конъюнктивы может быть от слизистого до слизисто-гнойного, а обширные кровоизлияния нередко поражают всю её поверхность.
При обнаружении подобных признаков заболевания необходима срочная, безотлагательная помощь специалиста. В случае обращения к врачу на начальном этапе заболевания его продолжительность не составит более 2-х недель.
Конъюнктивиты общих вирусных инфекций
В отличие от других вирусных патологий конъюнктивы, при заражении возбудителями ветряной оспы, кори или краснухи поражение глаз происходит на фоне общего заболевания организма. Как известно, эти разновидности вирусного конъюнктивита передаются воздушно-капельным путем, поэтому заразиться можно внезапно — если гулять с не переболевшим данными заболеваниями ребенком на многолюдных детских площадках или же просто на улице.

Клинические проявления полностью зависят от вида вируса:
- При появлении сопутствующего ветряной оспе воспаления конъюнктивы наблюдается светобоязнь, характерное для данной патологии обильное слезотечение, покраснение кожи вокруг глаз и высыпание мелких пузырьков на веках;
- Для коревого конъюнктивита свойственно появление на слизистой оболочке глаза белых пятен, окруженных красным ободком; без помощи офтальмолога и грамотной терапии возможно образование язв на роговице;
- Конъюнктивиты, сопровождающие заражение вирусом краснухи, помимо конъюнктивы глаза затрагивают также роговицу и лимфатическую систему.
Диагностика и лечение
Как уже было отмечено ранее, все конъюнктивиты вирусного происхождения имеют сходный набор симптомов, что затрудняет выявление разновидности заболевания.
Именно поэтому, впервые столкнувшись с перечисленными признаками, родителям необходимо в обязательном порядке показать ребенка специалисту — только он может провести все обязательные исследования для того, чтобы определить тип заболевания и назначить соответствующее лечение.
Основные его принципы, вне зависимости от симптоматического проявления вирусного конъюнктивита и первопричины, имеет схожую с иной терапией вирусного заболевания схему. Она основывается в первую очередь на применении противовирусных препаратов (капель и мазей); помимо того, назначают антисептики, жаропонижающие, витамины и иммуноглобулины. Только комплексный подход к лечению вирусных конъюнктивитов обеспечивает успешный исход заболевания и профилактику осложнений и рецидивов.
Однако несмотря на то, что в 90% случаев прогноз любого вида вирусного конъюнктивита благоприятный, т. е. обещающий скорейшее выздоровление, специалисты настоятельно не рекомендуют во время лечения выходить с ребенком на прогулку, особенно зимой. Ослабленный иммунитет, создающий угрозу присоединения дополнительной инфекции, пораженная конъюнктива (а также роговица, органы дыхательной системы), погода и ее условия, возможность заразить других детей играют в этом вопросе ключевую роль. Главный принцип, применяемый врачами в лечении и профилактике конъюнктивитов вирусного происхождения, — ограничение контакта с потенциальными больными и внешней средой.
Конъюнктивит — одно из самых распространённых глазных заболеваний и у взрослых, и у детей. Несмотря на то, что эта инфекция не относится к кишечной, её тоже вполне можно назвать болезнью грязных рук: почти у любого ребёнка конъюнктивит возникает именно из-за того, что он трёт глаза, прежде чем привести руки в порядок.
Однако это далеко не единственная причина появления заболевания. Почему человека может поразить конъюнктивит, каким он бывает и как его лечить? Расскажем обо всём подробнее.
Почему возникает конъюнктивит?
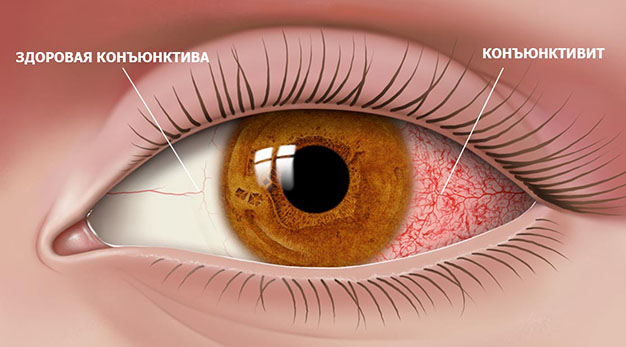
Пусть бактерии и остаются самой часто встречающейся причиной развития болезни, есть и другие факторы, которые могут её спровоцировать. Среди них следующие:
воздействие сильных химических веществ, пыли или дыма на протяжении долгого времени;
долговременный приём неподходящих препаратов с соответствующими побочными эффектами;
неправильное использование контактных линз;
постоянное переутомление зрения;
нарушение обмена веществ;
хронические болезни, касающиеся носа и слезных путей.
Основные типы конъюнктивита
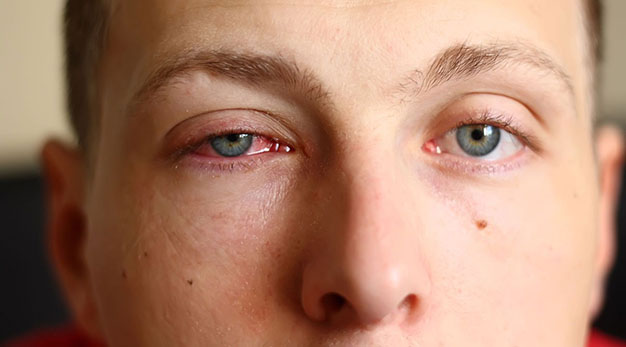
Прежде чем переходить к непосредственному лечению конъюнктивита, нужно установить, по какой именно причине он развился — и в соответствии с этим определить его тип. Выделяют несколько разновидностей конъюнктивита, и каждый предполагает конкретное лечение.
Вирусный конъюнктивит — это одно из проявлений острого респираторного заболевания. Характеризуется в первую очередь тем, что никогда не возникает сам по себе — его сопровождают признаки простуды: насморк, температура, заложенный нос.
Бактериальный конъюнктивит — вызывается различными типами бактерий при контакте, если у человека есть привычка часто тереть глаза, а за чистотой рук он при этом не следит. Проявляется стандартно для конъюнктивита: белки глаз краснеют, возникают боль и ощущение инородного тела, повышается светобоязнь.
Аллергический конъюнктивит — заболевание, которое возникает из-за контакта с аллергеном: пыльцой, шерстью, пылью, каким-либо продуктом. Как правило, сопровождается другими признаками реакции, характерными для конкретного человека — сыпью, отёками, чесоткой.
В свете последних событий многие специалисты выделяют ещё и конъюнктивит при ковиде — установлено, что слизистая оболочка является прекрасной средой для коронавируса. В этом случае болезнь обычно комбинируется с блефаритом — воспалением края век.
Чем лечить конъюнктивит?
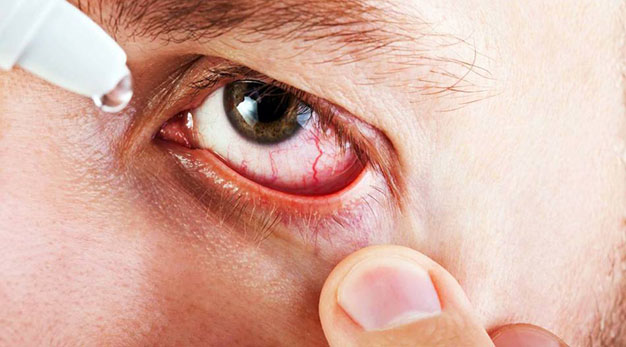
Думая о том, как быстро вылечить конъюнктивит, некоторые обращают внимание на народные средства. От конъюнктивита, однако, могут помочь лишь специальные препараты, которые врач подбирает в зависимости от вида болезни, её течения и стадии.
Немногое, что вы всё же можете сделать без указания профессионала — холодные компрессы: они нередко помогают, если проблемы с глазами были вызваны аллергической реакцией, и способны унять зуд.
Также при любом типе заболевания необходимы промывания. В поисках того, чем промыть глаза от конъюнктивита, ни в коем случае не выбирайте средство со спиртом — все растворы должны быть на водной основе. Подойдут водный раствор хлоргексидина, слабый раствор перманганата калия.
В остальном стоит учитывать тип болезни:
лечение вирусного типа не требует каких-то особенных препаратов от конъюнктивита — нужно в первую очередь избавиться от основного заболевания. Обратите внимание на противовирусные общего действия;
лечение бактериального типа подразумевает приём лекарств от конъюнктивита — как правило, специальных капель. Также врач обычно назначает антибиотик. При такой комбинации заболевание у взрослого проходит примерно за неделю, у ребёнка — зависит от того, насколько крепок в этот момент организм в целом;
лечение аллергического типа будет эффективным, если сразу начать принимать антигистаминные препараты, избавляющие от проявлений реакции. Ещё вам могут назначить местные кортикостероиды — они уменьшают воспаление.
Как правило, пациенты интересуются, есть ли возможность сохранять привычный образ жизни — например, можно ли гулять с конъюнктивитом, когда процесс лечения уже идёт полным ходом. В выходе из дома нет ничего плохого, главное — избегать яркого солнца, сильного ветра и осадков, иначе глазам может стать хуже.
Что такое халязион? Причины возникновения, диагностику и методы лечения разберем в статье доктора Нежибовской Юлии Валерьевны, офтальмолога со стажем в 8 лет.
Над статьей доктора Нежибовской Юлии Валерьевны работали литературный редактор Маргарита Тихонова , научный редактор Сергей Цыганок и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
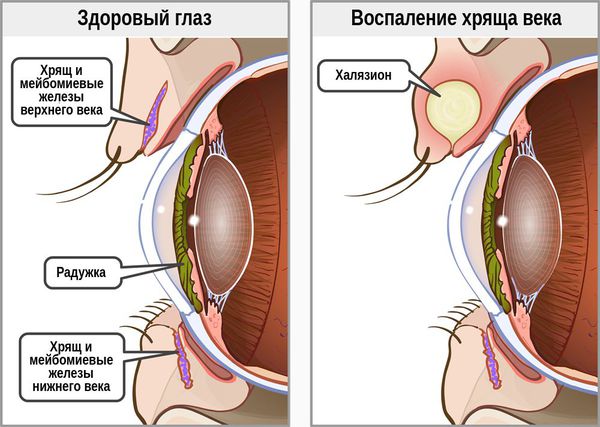
Халязион — это хроническое воспаление хряща века [3] . Сопровождается появлением на краю века небольшого образования в форме горошины, иногда наблюдается покраснение или отёк. Часто халязион ошибочно принимают за ячмень. Он не опасен для жизни и обычно не приводит к тяжёлым последствиям.
Краткое содержание статьи — в видео:
Халязион или ячмень?
Мало кого миновала такая неприятность, как ячмень или халязион на веке. Все, кто сталкивались с этими заболеваниями, знают, что при своих незначительных размерах они могут доставить массу неудобств.
Чтобы понять, чем же халязион отличается от ячменя, необходимо обратиться к анатомии.
В структуре век имеется хрящ, более выраженный у верхнего века. В толще хряща находятся продолговатые мейбомиевые железы, которые вырабатывают гидрофобный (жирный) компонент слёзной плёнки. Их протоки открываются в межкраевое пространство: если отодвинуть нижнее веко, то вдоль края будут видны маленькие отверстия этих протоков.
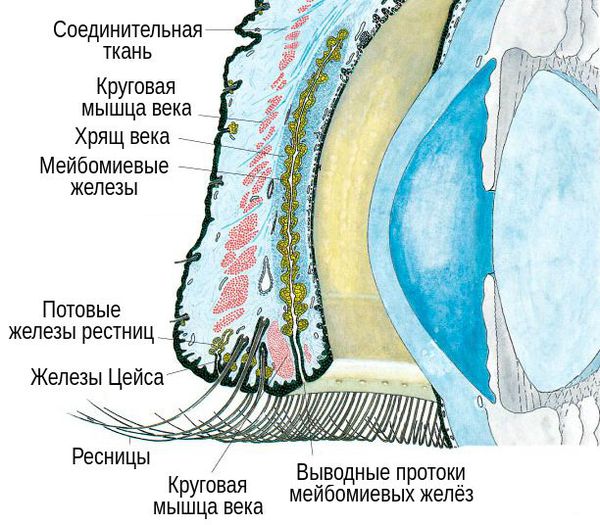
При хроническом воспалении желёз ( мейбомите ) их выводные протоки закупориваются. В результате содержимое собирается в толще века, образуя уплотнение — халязион (градину) [2] .
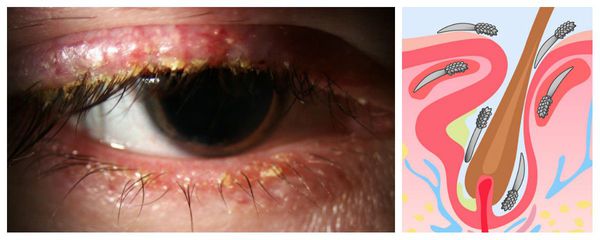
Ячмень же представляет собой острое гнойное воспаление, которое может локализоваться в железе Цейса, волосяном мешочке ресниц (наружный ячмень) либо дольках мейбомиевой железы (внутренний ячмень). Последний вид ячменя отличается по клинике только тем, что процесс сосредоточен не с наружной, а с внутренней стороны века [4] .
В целом халязион обычно более крупный и менее болезненный, чем ячмень. Но одно всегда может привести к другому: ячмень в конечном итоге может стать причиной хронического безболезненного халязиона, в то время как халязион — нагноиться и перерасти в острое гнойное воспаление.
Почему возникает халязион
Однозначного ответа на этот вопрос нет. По некоторым исследованиям, нарушение пассажа секрета мейбомиевых желёз может быть связано с сахарным диабетом, язвой желудка или двенадцатиперстной кишки, аллергическими заболеваниями, розацеа, себорейным дерматитом или гиперхолестеринемией (повышением концентрации холестерина в крови) [17] [18] [19] [20] [21] [22] . При этом утверждать, что именно эти заболевания способствуют возникновению халязиона, нельзя: они могут сопровождать воспаление хряща века, протекая параллельно.
Также халязион ассоциируется с угревой сыпью и хроническими блефаритами — группой заболеваний, сопровождающихся воспалением краёв век. Из паразитарных и инфекционных заболеваний можно отметить лейшманиоз, туберкулёз и частые вирусные инфекции [3] [5] [7] .
Как побочный эффект халязион может возникнуть у пациентов, получающих препарат Бортезомиб (Велкейд®) для лечения онкологических заболеваний [6] .
У детей развитие халязиона иногда связано с врождёнными иммунодефицитами (например, гиперглобулинемией E), а также вирусными конъюнктивитами и недостаточной гигиеной век [1] .
Некоторые врачи придерживаются гипотезы, что халязион вызывают кожные клещи демодекс. В небольшом количестве они присутствуют на коже всех людей, а их активное размножение и возникновение демодекоза действительно сопутствуют развитию халязиона [13] [23] . Но однозначно утверждать, что именно демодекс вызывает халязион нельзя, т. к. отсутствуют убедительные клинические данные [5] . Скорее всего, эти процессы возникают из-за одних и тех же не до конца установленных факторов и протекают параллельно.
Клиническая картина демодекоза часто наблюдается у пожилых пациентов, а также у людей с ослабленным иммунитетом, изменением преломляющей силы глаза (дальнозоркостью или астигматизмом), нарушениями обмена веществ, розацеа и себореей. Заболевание также может возникнуть у детей с хроническими заболеваниями лёгких и пищеварительного тракта, однако их роль ещё не доказана [5] [10] .
Часто ли болеют халязионом
Точных эпидемиологических данных по заболеваемости нет, но известно, что ячмени и халязионы — весьма распространённые болезни. У взрослых они встречаются чаще, чем у детей — это связывают с действием андрогенов на себум (кожное сало). Однако стоит отметить, что воспалительные заболевания глаз у детей занимают одно из ведущих мест в структуре офтальмологических проблем детского возраста. По данным профессора Ю. Ф. Майчука, на них приходится более 40 % случаев амбулаторного приёма окулиста и до 50 % случаев оформления в стационар [12] .
Среди взрослого населения заболеванию более подвержены люди 30-50 лет, причём в равной степени как мужчины, так и женщины [2] [15] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы халязиона
Самой распространённой жалобой при халязионе является локальное подкожное образование, чаще в области верхнего века. Зачастую оно видно невооружённым глазом. По величине может быть небольшим, как горошина, или достигать весьма значительных размеров.
Халязион склонен к спонтанному вскрытию и рассасыванию в течение 2-8 недель, хотя в некоторых случаях он может беспокоить пациента и дольше [16] . При медленном развитии воспаления халязион безболезненный, спаян с нижележащим слоем, но может слегка перекатываться под пальцами, кожа над ним чаще не воспалена, может быть приподнята или деформирована [4] . В случае острого развития болезни появляется краснота кожи, отёк и боли в месте уплотнения.
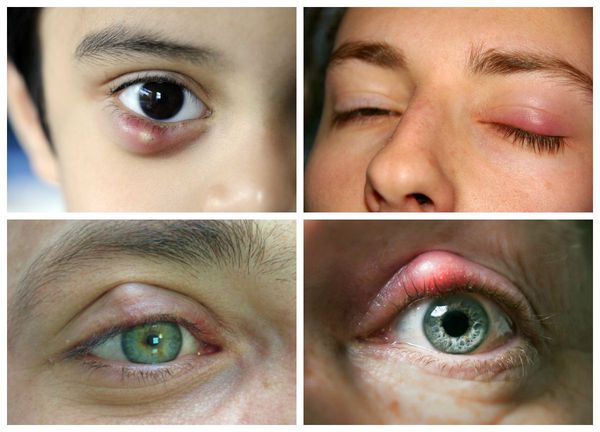
Наличие лихорадки и ухудшение общего состояния не характерны для халязиона. Изменений со стороны внутренних структур глаза нет, зрительные функции, как правило, не страдают, но иногда, в результате поражения роговицы, может наблюдаться астигматизм [16] .
Патогенез халязиона
Халязион образуется в результате обструкции (закупорки) мейбомиейвой железы. Он представляет собой массу грануляционной ткани с хроническим воспалением (с лимфоцитами и макрофагами, насыщенными липидами). В отличие от халязиона, ячмень, прежде всего, является острым воспалением, которое связано с некрозом и образованием гноя.
Из-за особенностей строения халязион иначе называют гранулёмой. На его гистологических срезах обнаруживается глубокое кожное или подкожное гнойное липогранулематозное образование, окружённое псевдокапсулой. Оно содержит нейтрофилы, плазматические клетки, лимфоциты, гистиоциты и гигантские клетки, которые указывают на наличие воспаления [1] .
Описать все механизмы развития халязиона непросто из-за многообразия причин его появления. Как правило, они связаны с нарушением микроциркуляции и развитием воспаления. Например, при сахарном диабете повышается уровень глюкозы в крови. Это состояние приводит к изменению микроциркуляции и проблемам с питанием в тканях. В итоге процесс заживления замедляется, присоединяются вторичные инфекции.
Классификация и стадии развития халязиона
В зависимости от глубины поражения халязион может быть поверхностным (воспаление в мейбомиевой железе) и глубоким (воспаление в самом хряще века). Клинически они никак не различаются.
- большой одиночный халязион;
- халязион, не поддающийся консервативному (медикаментозному) лечению;
- множественные халязионы [2] .
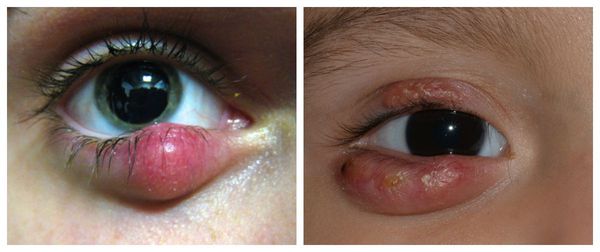
В отдельную категорию стоит отнести абсцедирующий халязион — пиогенную гранулёму. Это острый процесс, сопровождающийся нагноением (абсцедированием). Он развивается из-за постоянного воспаления и присоединения инфекции. При этом халязион увеличивается, кожа в его области краснеет и отекает, а прикосновение к нему вызывает острую боль.
Осложнения халязиона
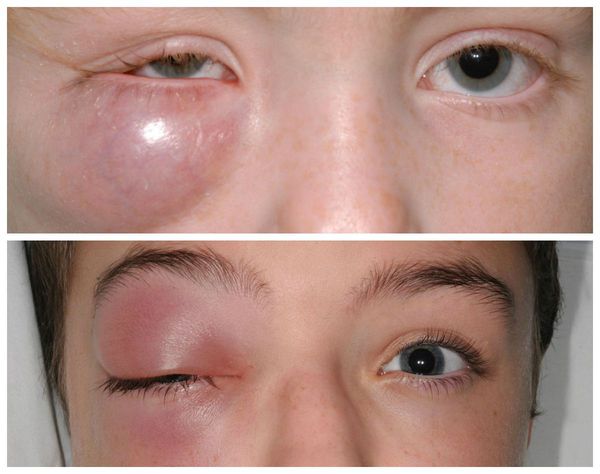
Большой халязион (размером с крупную фасоль или занимающий половину века), особенно расположенный в центре верхнего века, может вызывать нарушения зрения. Например, механическое воздействие на роговицу, которое пациент ощущает как катающийся шарик, приводит к постоянному давлению и изменению её формы. В результате этого развивается астигматизм: снижается зрение, предметы раздваиваются или кажутся искривлёнными, человек начинает путать схожие по написанию буквы [5] .
Также встречаются, хотя и достаточно редко, тяжёлые осложнения халязиона (например, пресептальный целлюлит — воспаление подкожно-жировой клетчатки орбиты). Такие осложнения в основном наблюдаются у пациентов, склонных к атопическим, нестандартным реакциям организма [5] . Появляется сильная боль и слезотечение , повышается температура тела, заметно снижается зрение. Кожа вокруг глаза становится красной, отёк усиливается. Зачастую многие пациенты не могут самостоятельно открыть глаз. В этих случаях необходима медицинская помощь в условиях стационара [8] .
Диагностика халязиона
Стандартный офтальмологический осмотр достаточно информативен, поэтому дополнительные методы диагностики, как правило, не требуются. У пациента обязательно уточняются следующие сведения:
- есть ли проблемы со зрением;
- возникали ли эпизоды острых вирусных инфекций;
- каков иммунный статус;
- есть ли хронические заболевания, кожные острые инфекции, туберкулёз или онкология;
- были ли травмы или хирургические вмешательства;
- подвергался ли пациент воздействию лекарств, токсинов или аллергенов.
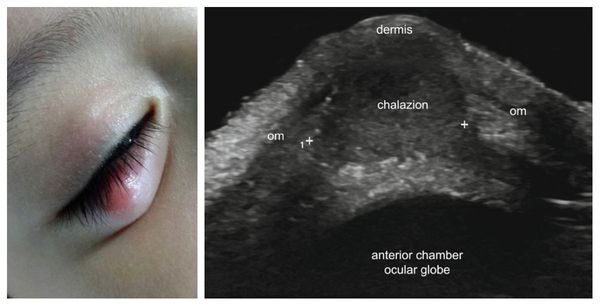
Возможно проведение ультразвукового исследования (УЗИ) халязиона для качественной оценки воспалительного процесса. Этот метод позволяет уточнить его локализацию, размеры, структуру и взаимосвязь с окружающими тканями. Однако в клинической практике УЗИ халязиона не нашло широкого применения [9] .
Так как развитие халязиона не связано с бактериями, необходимости в выполнении бактериологического посева нет. Он может потребоваться только при подозрении на присоединение инфекции. Гистологическое исследование целесообразно проводить только онкобольным при подозрении на метастазирование опухоли, во всех остальных случаях это обследование можно считать избыточным [10] .
Дифференциальная диагностика с внутренним ячменём проводится на основании осмотра. Однако в течение первых двух дней эти заболевания могут никак не отличаться. Заподозрить ячмень можно при повышении температуры тела, появлении озноба и сильного воспаления в области века [16] .
У пожилых людей под "бесконечный" (хронический) халязион может маскироваться группа онкологических заболеваний: плоскоклеточный рак, себорейная либо микроцистная карцинома. У пациентов с ослабленным иммунитетом, проходящих курс химиотерапии, иногда нарушается работа мейбомиевых желёз (изменяется их секрет). Это приводит к развитию мейбомита и блефарита, которые способствуют появлению халязиона. Однако при этом нельзя исключить вероятность метастазирования в веко [11] . Поэтому постановка диагноза "халязион" у людей со злокачественными опухолями требует повышенного внимания.
Лечение халязиона
Заболевания век лечатся чаще всего амбулаторно. Лечение довольно длительное (может занимать до нескольких месяцев) и требует от пациента терпения и тщательного выполнения процедур.
У взрослых небольшие халязионы рассасываются около двух недель с использованием местных комбинированных препаратов (с антибактериальным и противовоспалительным компонентом). Одновременно с этим назначают тёплые компрессы и гигиенический массаж век. Однако такое консервативное лечение помогает в 50 % случаев заболевания [2] [5] .
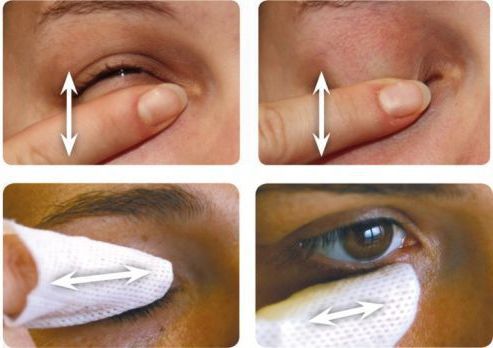
Общая (системная) антибактериальная терапия показана в случае первичной либо вторичной инфекции или при развитии выраженного гнойного воспаления. Также системная антибиотикотерапия показана при сочетании халязиона с блефаритом, розацеа или акне [5] .
Существуют предположения, что для снижения риска рецидивов лечение хронического блефарита и халязиона следует проводить совместно с гастроэнтерологом, под контролем уровня глюкозы в крови [7] . Исходя из этого врачи рекомендуют исключить сахар, если пациент злоупотребляет им, а также исключить острое, жирное и жареное тем, у кого проблемы с работой желудочно-кишечного тракта. Однако данная практика не имеет под собой убедительной доказательной базы.
Если помимо халязиона у пациента диагностирован демодекоз, лечение может быть направлено на устранение его причины. При низком количестве особей кожного клеща этиотропную терапию не проводят [10] [13] .
Если положительная динамика при консервативном лечении не наблюдается, взрослым пациентам назначают интралезиональную стероидную инъекцию — укол противовоспалительного препарата в халязион под местной анестезией. Стероид уменьшает воспаление в хряще и размер образования, иногда халязион полностью исчезает. Инъекция может использоваться отдельно или в сочетании с местными комбинированными каплями либо мазями.
Считается, что интралезиональные стероидные инъекции столь же эффективны, как и оперативное лечение халязиона. Однако введение стероидов часто (в 2% случаев) приводит к серьёзным осложнениям: потере зрения, атрофии подкожно-жировой клетчатки и депигментации кожи [26] [27] .
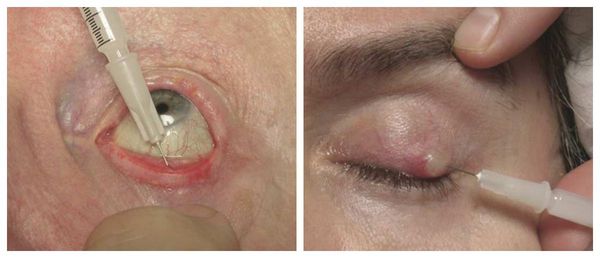
Активно применяется хирургическое лечение. Оно проводится при неуспешной консервативной терапии. Операция несложная, выполняется амбулаторно, под местной анестезией. Разрез может быть сделан как со стороны кожи, так и со стороны слизистой. На веко накладывается специальный окончатый зажим, полость вскрывается, вычищается, после чего накладывается асептическая повязка, и пациента отпускают домой. Ему назначается местное лечение в виде антибактериальных капель или мази. Швы накладывают крайне редко.
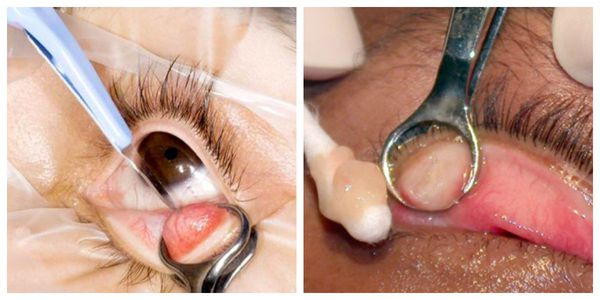
После операции на веке может возн икнуть синяк. Он возникает при наложении зажима, чаще является косметическим дефектом и проходит через две недели. Для уменьшения его размеров используют сухие холодные компрессы, но только в том случае, если во время диагностики у пациента не выявлено нарушения работы мейбомиевых желёз. Иначе холодные компрессы могут привести к закупорке протоков мейбумом и формированию новых халязионов.
В силу возраста выполнение хирургическог о вмешательства у детей сопровождается некоторыми сложностями, поэтому зачастую операция проводится в условиях стационара под общим обезболиванием.
Прогноз. Профилактика
Прогноз благоприятный. Рецидив возможен при неполном разрушении капсулы в ходе операции, причём халязион в таком случае может возникнуть на том же месте. Часто повторное развитие болезни обусловлено общим состоянием организма и другими заболеваниями век.
Чтобы избежать образования халязиона, важно соблюдать основные правила ухода за веками:
- Самомассаж век для устранения закупорки желёз.
- Очищение век с помощью тёплых компрессов и специальных косметических средств в виде крема или геля. Вместо гелей для гигиены век можно использовать разбавленный детский шам пунь, различные варианты мыла. Эти средства улучшают отток секрета мейбомиевых желёз, очищают веки от чешуек и загрязнений.
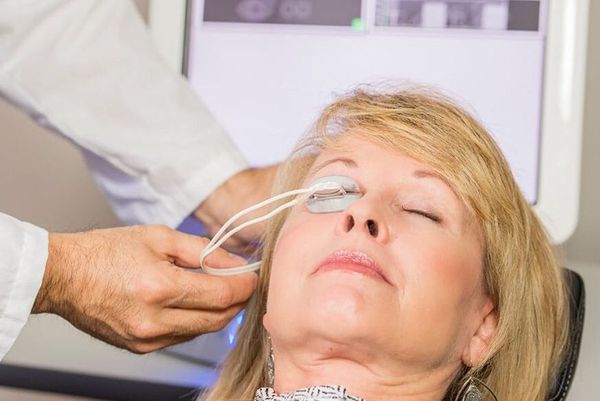
- Физиотерапевтическое воздействие аппаратом LipiFlow для более эффективного очищения и пассажа секрета мейбомиевых желёз. Принцип работы основан на прогревании век (40,5 °С) и мягкой пульсации, которая стимулирует отток секрета из мейбомиевых желёз и их очищение. Хорошо подходит для пациентов с хроническими блефаритами, осложнением которых очень часто становится халязион [5][14] .
- Употребление продуктов, содержащих незаменимые ненасыщенные жирные кислоты (моллюски, лосось, тунец, сельдь, рыбий жир и др.), либо использование препаратов Омега 3 и Омега 9 [5] .
Для профилактики рецидивов халязиона рекомендуется увлажнять воздух, сбалансировано питаться, соблюдать правила личной гигиены, делать массаж век и ухаживать за кожей, правильно подбирать мягкие контактные линзы и соблюдать режим их ношения. Также для кожи лица и век всегда полезен достаточный сон, умеренное пребывание на солнце и защита от ультрафиолета, физические упражнения и свежий воздух.
Читайте также:

