Можно ли при ветрянке принимать иммунал
Обновлено: 15.04.2024
В статье представлен опыт лечения детей, больных ветряной оспой.
Clinical experience of application of topical spray in children with chickenpox E. G. Pedchenko, A. N. Grigorenko
The article presents the experience of treatment of children suffering from chickenpox.
Ветряная оспа — вирусное заболевание, характеризующееся умеренно выраженной общей интоксикацией, доброкачественным течением, везикулезной экзантемой, длительной персистенцией вируса в виде латентной инфекции, при активации которой (чаще после 60 лет) протекает в виде опоясывающего лишая (опоясывающего герпеса) [1].
Ветряная оспа была описана итальянскими врачами V. Vidius и F. Ingrassia еще в XVI веке. Однако ее рассматривали как легкий вариант натуральной оспы. После эпидемии натуральной оспы в 1863–1874 гг. ветряная оспа была признана самостоятельным заболеванием. В нашей стране большой вклад в изучение этой инфекции внесли Н. Ф. Филатов, В. Н. Верцнер, Т. Т. Струке, М. А. Скворцов, А. Г. Рахманова, Ю. В. Лобзин, Б. М. Тайц [2].
Заболеваемость ветряной оспой остается высокой в связи с отсутствием массовой активной иммунизации детей. Всего в 2018 г. Роспотребнадзор зарегистрировал 837 829 случаев заболевания (571,22 случая на 100 000 населения), из них 768 762 случая у детей в возрасте до 14 лет (около 3000 случаев на 100 000 детей этого возраста или более 91% всех заболевших). Показатель заболеваемости ветряной оспой у взрослых находится в интервале от 300 до 800 и более на 100 000 населения, у детей составляет 7000 на 100 000 детского населения [3].
Ветряная оспа относится к детским инфекциям с очень высокой контагиозностью. Дети первых 2–3 месяцев жизни болеют редко, но при отсутствии иммунитета у матери могут заболеть даже новорожденные. После перенесенной инфекции формируется прочный иммунитет. Крайне редки повторные заболевания.
Единственный источник инфекции — больной человек, в том числе и больной опоясывающим герпесом. Инкубационный период — от 10 до 21 дня.
Основные патоморфологические изменения отмечаются в коже и слизистых. Кроме того, вирус нейротропен. Количество элементов у пациентов различно — описано появление максимально до 800 элементов. Характерен ложный полиморфизм сыпи — поскольку высыпания появляются толчкообразно и кожные элементы проходят следующие стадии развития: пятно, папула, везикула, корочка; а в случае нагноения везикулы — пустула с глубоким поражением кожи, что может приводить к образованию небольших западений в центре пустулы и, соответственно, рубца.
В соответствии с классификацией типичная (кожная) форма по тяжести подразделяется на легкую, среднетяжелую и тяжелую. К атипичной форме относят рудиментарную, геморрагическую, гангренозную, генерализованную (висцеральную) форму [4].
Осложнения редки и подразделяются на специфические, связанные с непосредственным действием вируса: энцефалит, менингоэнцефалит, миелит, пневмония, нефрит, миокардит, кератит, синдром Рея, артриты, ларингит; и неспецифические, обусловленные присоединением бактериальной инфекции: флегмона, абсцесс, стрептодермия, импетиго, стоматит, рожа, конъюнктивит, лимфаденит.
Диагностика основана на типичной клинической картине. В повседневной практике применяются специфические методы лабораторной диагностики (микроскопический — выявление телец Арагана (скопления вируса) в окрашенных серебрением по Морозову мазках жидкости везикул при обычной или электронной микроскопии; полимеразная цепная реакция для выявления ДНК вируса в везикулярной жидкости и крови, серологическая диагностика — реакция связывания комплемента и иммуноферментный анализ, иммунофлюоресцентный метод для определения ветряночного антигена в мазках-отпечатках из содержимого везикул. Вирус можно выделить на эмбриональных культурах клеток человека.
В лечении пациентов с ветряной оспой очень важно соблюдать гигиенические мероприятия, цель которых — предотвращение вторичной инфекции. В период высыпания и лихорадки требуется соблюдение постельного режима. Элементы сыпи смазывают раствором анилиновых красителей. Показаны антигистаминные препараты. Эффективны в отношении лечения ветряной оспы противовирусные препараты (ацикловир, видарабин), применяют интерфероны, иммуностимуляторы — меглюмина акридонацетат (Циклоферон).
При тяжелой форме заболевания с выраженными симптомами интоксикации проводится дезинтоксикационная терапия. Антибиотики при ветряной оспе назначают в случае присоединения вторичной бактериальной инфекции и гнойных осложнений.
Поскольку высыпания при ветряной оспе, как правило, сопровождаются выраженным зудом, актуальным в местной терапии является применение средства, уменьшающего интенсивность, купирующего зуд и одновременно позволяющего предупредить вторичную бактериальную инфекцию [5].
Целью нашего исследования было оценить клиническую эффективность местного применения спрея для кожи Ветригард у детей, больных ветряной оспой.
Спрей Ветригард образует защитный слой на инфицированной коже, действуя как барьер, обеспечивает защиту кожных покровов, профилактику инфекции, оказывает успокаивающее и охлаждающее действие, мгновенно снимая за счет этого зуд и тем самым предотвращая появление рубцов.
Механизм действия обусловлен составом спрея Ветригард (комплекс на основе растительных экстрактов листа оливкового дерева и спирулины, обладающий доказанной противомикробной активностью (в том числе против Staphylococcus aureus)). Оксид цинка — обладает подсушивающим и заживляющим действием. Бисаболол — оказывает успокаивающий и противовоспалительный эффект. Глицерин — обеспечивает увлажнение. Полидеканол — местно-анестезирующий и обезболивающий эффект [6].
Под нашим наблюдением находилось 30 детей, больных ветряной оспой (табл. 1): от 6 месяцев до 1 года — девочек — 3, мальчиков — 4; от 1 года до 3 лет — 4 девочки и 5 мальчиков; от 4 до 7 лет — соответственно 4 и 7; мальчик 11 лет и 2 девочки 9 и 14 лет.
Школьников — 5 человек; посещающих детский сад — 8; не посещающих детские организованные коллективы — 17 человек.
Пациенты находились на лечении в детском инфекционном (боксированном) отделении городской многопрофильной клинической больницы № 20 г. Ростов-на-Дону.
Все дети заболели остро. Госпитализированы в среднем на третий день заболевания (самое раннее — в первый день, максимально — в пятый день). Среднее время пребывания в стационаре составило 8 суток (минимально — 6, максимально — 13 суток).
У мальчика 7 лет, с легким течением ветряной оспы (госпитализация по эпидемическим показаниям), синдром интоксикации был выражен незначительно, повышение температуры даже на фоне высыпания не превышало 38,5? С.
У всех пациентов со среднетяжелым течением заболевания — с первого дня болезни отмечался умеренно выраженный синдром интоксикации: повышение температуры тела — максимум до 39? С, слабость, вялость, снижение аппетита. У детей раннего возраста отмечались капризность, раздражительность, беспокойство. Школьники жаловались на головную боль.
У детей с тяжелым течением ветряной оспы наблюдалась выраженная интоксикация. Лихорадка превышала 39,6? С, экзантема обильно покрывала всю поверхность тела, на слизистых оболочках также множественные пузырьковые высыпания. У мальчика (2 года 7 месяцев) заболевание с первого дня осложнилось флегмоной правого бедра, что потребовало при поступлении в детское инфекционное отделение консультации детского хирурга и соответствующего оперативного лечения.
Чаще всего экзантема появлялась на второй день заболевания на фоне лихорадки около 39? С — у 21 ребенка (70%). Однако у 5 детей (16,7%) высыпание появилось в первый день, а у 4 (13,3%) детей высыпания были замечены в третий день болезни.
Существовали определенные трудности в объективной оценке интенсивности зуда, поскольку группы пациентов (и исследуемая, и контрольная) были неоднородны по возрастному составу, представлены большим количеством детей раннего возраста.
Лечебные мероприятия проводились в соответствии с клиническими рекомендациями (протоколом лечения) оказания медицинской помощи детям, больным ветряной оспой. Объем медикаментозной терапии зависел от тяжести состояния. В качестве противовирусного препарата назначался ацикловир в возрастной дозировке. По показаниям назначалась с дезинтоксикационной целью инфузионная терапия, парентальная антибактериальная терапия, антигистаминные препараты — хлоропирамин (Супрастин, таблетки), цетиризин (Зодак, капли для орального применения), симптоматическая терапия — жаропонижающие препараты [7].
В качестве антисептика и дезинфицирующего препарата для туширования элементов сыпи в контрольной группе применяли 1% спиртовой раствор бриллиантового зеленого, а в исследуемой группе — спрей Ветригард для кожи. Спрей наносили детям на кожу 3 раза в день, распыляя с расстояния 10–15 см.
У всех пациентов кожный зуд купировался в первый день лечения. Появление корочки на месте везикул — через день у 16 детей (53,3%), через 2 дня — у 14 (46,7%).
Контрольную группу составили 26 детей, единственным отличием в лечении которых был препарат для местной обработки кожных покровов: пациенты получали традиционный 1% спиртовой раствор бриллиантового зеленого 3 раза в день (от 6 месяцев до 1 года — девочек — 2, мальчиков — 6; от 1 года до 3 лет — 2 девочки и 7 мальчиков; от 4 до 7 лет — по трое детей разного пола; мальчики 11 лет и 9 лет и девочка 10 лет) (табл. 2).
У 4 детей (15,4%) диагностировано легкое течение, у 21 ребенка (80,8%)– среднетяжелое течение ветряной оспы и у 1 (3,8%) — тяжелое. Появление корочки в контрольной группе наблюдалось в среднем на четвертый день (от третьего до пятого дня) от начала лечения. Исчезновение зуда — в среднем через 3,7 суток (от третьего до пятого дня) (табл. 3, 4).
Никаких нежелательных реакций (местных или общих), связанных с гиперчувствительностью к препаратам ни в исследуемой (применение спрея Ветригард), ни в контрольной (1% спиртовой раствор бриллиантового зеленого) группах пациентов не отмечалось.
Таким образом, результаты сравнения итогов местного лечения 1% спиртового раствора бриллиантового зеленого и спрея для кожи Ветригард детей, больных ветряной оспой, следующие:
Литература
Е. Г. Педченко* , 1 , кандидат медицинских наук
А. Н. Григоренко**
Клинический опыт применения наружного спрея у детей с ветряной оспой/ Е. Г. Педченко, А. Н. Григоренко
Для цитирования: Лечащий врач № 11/2019; Номера страниц в выпуске: 39-41
Теги: ветряная оспа, детские инфекции, иммунитет
Известно, что до 90% острых инфекционных заболеваний респираторного тракта у детей обусловлено именно респираторными вирусами. Особую актуальность проблема респираторных инфекций приобретает у детей раннего возраста. Это обусловлено значительной распространенностью данной патологии в детской популяции, а также высоким риском развития серьезных осложнений.
Наиболее часто острые респираторные заболевания вызываются вирусами гриппа, парагриппа, адено- и респираторно-синцитиальными вирусами, нередко и бактериальными возбудителями: Haemophilus influenzae (наибо лее часто тип b), Streptococcus pneumoniae, Streptococcus pyogenes, Staphylococcus aureus, Moraxella (Branhmanella) catharalis, а также оппортунистическими инфекциями Chlamydia и Mycoplasma pneumonia. При этом в зоне воспаления отмечается усиление кровотока, изменение проницаемости сосудистой стенки, повышение активности макрофагов, полиморфонуклеарных клеток, выделение медиаторов воспаления и иммунных комплексов.
Практические врачи знают, что для эффективного лечения и сдерживания роста штаммов возбудителей необходимо использовать препараты этиотропного воздействия. Но несмотря на это, патогенетические средства лечения, направленные на коррекцию недостаточности иммунного ответа, в настоящее время назначаются гораздо быстрее, и это в какой-то степени оправданно, так как нередко при острых респираторных заболеваниях новейшие этиотропные препараты не способны прекратить инфекционный процесс, в связи с чем развивается вторичный иммунодефицит, при котором возможно развитие осложнений.
Иммуномодуляторы растительного происхождения
Использование высокоактивных иммунотропных препаратов не всегда оправданно, поэтому в качестве выбора могут служить иммуномодуляторы растительного происхождения, длительное применение которых безопасно и эффективно, а также способно вызывать неспецифический ответ по отношению к различным респираторным вирусам.
Одним из средств патогенетической терапии при инфекционных заболеваниях респираторного тракта является препарат Иммунал, выпускаемый в виде раствора для приема внутрь и в таблетках. В производстве Иммунала используется сок свежесобранных растений эхинацеи (E. Purpurea), что обеспечивает высокое содержание активных веществ в препарате. Кроме того, в состав Иммунала входят полисахариды, обладающие иммунокорригирующим действием за счет активизации неспецифических факторов иммунитета, макрофагов и полиморфонуклеарных клеток в периферической крови, усиливает антителообразование и активность Т-лимфоцитов. Перед использованием Иммунала нет необходимости в дополнительной консультации у специалистов и в оценке иммунного статуса. Препарат разрешен к применению у детей с года жизни. Доза Иммунала (раствор для приема внутрь) для взрослых и детей старше 12 лет составляет 2,5 мл, для детей в возрасте 6–12 лет – 1,5 мл, от 1 до 6 лет – 1,0 мл 3 раза в день. Применение таблеток Иммунала возможно с 4 летнего возраста. Детям от 4 до 6 лет рекомендуется применять по 1 таблетке 1–2 раза в день, детям 6–12 лет – по 1 таблетке 1–3 раза в день, старше 12 лет по 1 таблетке 3–4 раза в день. С профилактической целью Иммунал рекомендуется применять 3 раза в год курсами продолжительностью 1–1,5 месяца (не более 8 недель). Поскольку эффект Иммунала начинает развиваться через 1 неделю, курс лечения перед сезонными и эпидемическими подъемами заболеваемости инфекционными респираторными заболеваниями необходимо начинать заблаговременно.
Клинические исследования
Оценка эффективности применения Иммунала с целью профилактики и лечения инфекционных заболеваний респираторного тракта проводилась на различных исследовательских базах: НИИ гриппа РАМН, г. Санкт-Петербург (1999–2000), Московская медицинская академия имени И.М. Сеченова (2003), Волгоградский государственный медицинский университет (2006) и др. Под наблюдением находилось более 1000 человек, получающих Иммунал. В результате проведенных исследований было показано, что при профилактическом использовании Иммунала во время эпидемии гриппа заболеваемость регистрировалась в 2 раза меньше по сравнению с группой, получавшей плацебо. В группе, получавшей плацебо, в 2,5 раза чаще наблюдались затяжное течение и осложнения после заболевания, а также в 1,82 раза чаще обострения патологии (НИИ гриппа РАМН, г. Санкт-Петербург, 1999–2000). Исследования НИИ гриппа РАМН показали, что назначение Иммунала с целью профилактики гриппа и острых респираторных вирусных инфекций эффективно у взрослых и детей, в организованных коллективах интернатного типа с высоким риском перекрестного инфицирования.
По данным Московской медицинской академии имени И.М. Сеченова, применение Иммунала оказалось эффективным при неосложненных острых респираторных заболеваниях. Было показано, что использование препарата Иммунал является целесообразным при снижении реактивности организ ма, проявляющейся склонностью к частым респираторным заболеваниям, к затяжному течению хронических инфекционных заболеваний, при длительном назначении антибактериальной терапии. Побочные действия при лечении препаратом Иммунал отмечались редко.
По данным Волгоградского государственного медицинского университета, у детей, получающих Иммунал, по сравнению с группой контроля быстрее купировался кашель, миалгия, лихорадочный период был менее длительным.
Таким образом, использование препарата Иммунал с профилактической целью и в составе комбинированной терапии в период эпидемий гриппа и сезонных подъемов заболеваемости острыми респираторными инфекциями приводит к снижению частоты обострений патологии и хорошо переносится при длительном приеме.
Л. Н. Мазанкова 2 , д-р мед. наук, проф., зав. кафедрой детских инфекционных болезней, Заслуженный врач России, Э. Р. Самитова, канд. мед. наук, зам. главного врача по инфекции 1 , ассистент кафедры детских инфекционных болезней 2 , С. Г. Горбунов 2 , д-р мед. наук, проф., В. П. Зыков 2 , д-р мед. наук, проф., зав. кафедрой детской неврологии, И. М. Османов 1 , д-р мед. наук, проф., главный врач, В. В. Никитин 1 , зав. отделением общей реанимации и интенсивной терапии, М. Н. Ермакова 1 , зав. 1-м инфекционным отделением.
Резюме: В статье представлено клиническое описание случая ветряной оспы у ребенка 11 месяцев, осложнившейся энцефалитом и флегмоной мягких тканей подбородка на фоне гипогаммаглобулинемии с благоприятным исходом. Показан алгоритм диагностики хирургического и неврологического осложнений ветряной оспы, в том числе методы нейровизуализации. На данном примере продемонстрирована эффективность комплексного лечения осложненной формы этой инфекции, включающего противовирусную, антибактериальную и противосудорожную терапию, позволившего добиться благоприятного исхода.
Ключевые слова: ветряная оспа, дети, осложнения ветряной оспы, менингоэнцефалит, васкулит, флегмона
Summary: The article presents a clinical description of a chickenpox case in a 11-month-old child, complicated by encephalitis and phlegmon of the soft tissues of the chin against the background of hypogammaglobulinemia with a favorable outcome. The algorithm for diagnosing surgical and neurological complications of chickenpox, including methods of neuroimaging, is shown. This example demonstrates the effectiveness of the complex treatment of a complicated form of this infection, including antiviral, antibacterial and anticonvulsant therapy, which has led to a favorable outcome.
Keywords: chickenpox, children, chickenpox complications, meningoencephalitis, vasculitis, phlegmon
Ветряная оспа (МКБ-10: В01) - острое инфекционное заболевание, вызываемое вирусом Varicella-zoster (VZV) из семейства Herpesviridae, передающееся воздушно-капельным путем, характеризующееся лихорадкой, интоксикацией, появлением характерной макулопапулезной и везикулезной сыпи и доброкачественным течением [1].
Ветряная оспа - широко распространенное заболевание в детском возрасте, что связано со всеобщей восприимчивостью, легкостью передачи инфекции и отсутствием массовой специфической профилактики. Заболевают дети всех возрастов, включая новорожденных и детей 1-го года жизни. Возможна трансплацентарная передача инфекции, развитие врожденной ветряной оспы, отличающейся тяжелым течением, генерализацией процесса в виде висцеральной формы с полиорганным поражением [2]. Ветряная оспа может быть причиной летальных исходов, в том числе у детей с онкогематологическими заболеваниями, у новорожденных, а также у пациентов, получающих химиотерапию, глюкокортикостероиды, лучевую терапию, у иммунокомпрометированных больных, в том числе при ВИЧ-инфекции [3].
Тяжесть состояния при ветряной оспе часто обусловлена развитием осложнений, частота которых составляет от 4,83 до 67,7%, по данным разных авторов. По оценке ВОЗ, в мире ежегодно госпитализируются по поводу осложнений ветряной оспы около 4 млн больных, а умирают от этой инфекции более 4000 больных. В России среди госпитализированных детей с ветряной оспой в 40,4% случаев регистрируются осложнения, наиболее часто встречаются бактериальные инфекции кожи (8,4%) и неврологические осложнения (4,2%) [4, 5].
Самым частым неврологическим осложнением при ветряной оспе у детей является энцефалит, составляющий 75% среди других неврологических синдромов и характеризующийся развитием церебеллярной (мозжечковой) формы с атаксией [6], [7]. Реже встречаются оптикомиелит, поперечный миелит, серозный менингит, менингоэнцефалит, энцефалит с деменцией, нейропатии, асептический менингит, синдром Гийена-Барре, парез лицевого нерва [2]. Разнообразие клинических форм поражения нервной системы при ветряной оспе представлено в работе Билялетдиновой И.Х. с соавт. (2016) такими состояниями, как мозжечковая атаксия (44%), менингоэнцефалит (40,5%), менингит (8,3%), полирадикулонейропатия (4,8%), острый диссеминированный энцефаломиелит (1,2%), ишемический инсульт (1,2%) [8]. При наблюдении за 65 детьми в возрасте от 1 года до 17 лет с ветряночным энцефалитом Скрипченко Н.В. с соавт. (2009) установлено преобладание мозжечковой формы заболевания, составляющей 93,9%, над церебральной формой. При этом изменения на МРТ являются редкостью и составляют 12,3%. Исходом мозжечковой формы было выздоровление в 100% случаев, а при церебральной форме - развитие эпилепсии в 50% и летального исхода у 25% [9].
Бактериальные осложнения ветряной оспы характеризуются развитием вторичного инфицирования элементов ветряночной сыпи с образованием на коже абсцессов, импетиго, флегмоны, стрептодермии, рожи и др. Возможно сочетание бактериальных и неврологических осложнений у детей с иммунодефицитными состояниями, однако такие формы встречаются редко, отличаются тяжестью течения и неблагоприятным исходом. Ниже представлен случай ветряной оспы у ребенка 11 месяцев с развитием комбинированного осложнения в виде флегмоны и менингоэнцефалита.
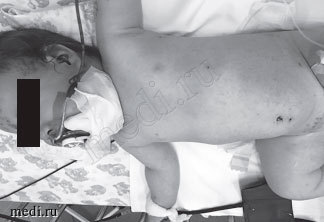
Рис. 1. Ребенок 11 месяцев с признаками ветряной оспы
На 3-й день госпитализации (7-й день болезни) отмечалось ухудшение состояния за счет гипертермии, распространения флегмоны с подбородочной области на шею и грудь, появления правостороннего гемипареза и тонико-клонических судорог в пораженной конечности. В анализе крови при этом отмечалась анемия 1-2-й степени, тромбоцитопения до 100 х 10 9 /л, гиперлейкоцитоз 43,3 х 10 9 /л со сдвигом влево до миелоцитов по типу лейкемоидной реакции миелоидного типа, повышение СОЭ до 55 мм/ч. Наблюдался выраженный системный воспалительный ответ в виде повышения уровня С-реактивного белка до 98,3 мг/л (норма до 10 мг/л) и прокальцитонина до 1,5 нг/л (норма до 0,5 нг/л). В протеинограмме отмечалась гипогаммаглобулинемия до 6,63%. Коагулограмма без изменений. На ЭКГ -неполная блокада правой ветви пучка Гиса.
Появление неврологической симптоматики в сочетании с воспалительными изменениями в анализах крови послужили показанием к проведению компьютерной томографии (КТ) головного мозга, на которой визуализированы ишемические изменения вещества головного мозга левой лобной и затылочной доли с очагами пониженной плотности до 2 см в диаметре, не изменяющимися при введении контрастного вещества, что характерно для течения энцефалита (рис. 2). Ребенку была выполнена спинномозговая пункция.
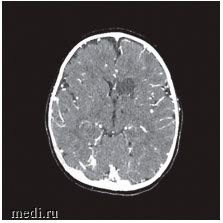
Рис. 2. КТ головного мозга: ишемические изменения вещества головного мозга левой лобной и затылочной долей, что, вероятнее всего, является проявлением энцефалита
В анализе ликвора наблюдался невысокий преимущественно нейтрофильный цитоз (24 клетки, из них 19 -нейтрофилы, 5 - лимфоциты), содержание белка и глюкозы в норме. При ПЦР исследовании ликвора на ДНК вирусов группы герпеса обнаружена ДНК VZV.
Ребенок был осмотрен оториноларингологом, офтальмологом, хирургом, неврологом. Учитывая ухудшение состояния, появление правостороннего гемипареза, судорог, выраженных воспалительных изменений в анализах крови, данные молекулярно-генетического исследования ликвора и КТ головного мозга, можно было думать о развитии у пациента осложнений ветряной оспы в виде энцефалита с высокой вероятностью церебрального васкулита и флегмоны мягких тканей подбородочной области, шеи и грудной клетки. В связи с этим для дальнейшего лечения ребенок был переведен в ОРИТ, где находился 14 дней.
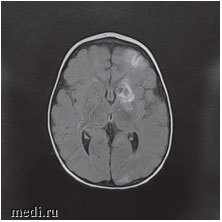
Рис. 3. МРТ головного мозга: ишемические изменения в бассейне левой средней мозговой артерии и атрофия коры головного мозга в височной и лобной долях слева
Консультация проф., зав. кафедрой неврологии детского возраста РМАНПО Зыкова В.П. от 14.03.17: ветряночный энцефалит с высокой вероятностью церебрального васкулита. По данным видео-ЭЭГ-мониторинга, выявлена эпилептиформная активность теменно-лобной лотенции. С учетом клинико-ЭЭГ-проявлений рекомендуется продолжить антиконвульсантную терапию в течение 6 месяцев от начала заболевания, с повторным видео-ЭЭГ-монторингом.
Консультация в НПЦ медицинской радиологии ДЗМ канд. мед. наук, доц. Петряйкина А.В. от 23.03.17: по результатам представленных КТ и МРТ изображений, учитывая клиническую картину вероятно речь идет о течении ветряночного VZV. Зона поражения затрагивает корково-подкорковые области левого полушария (всех долей), область головки хвостатого ядра. Вероятно, имел место васкулит с поражением периферических отделов сосудистого русла, без убедительных данных за геморрагический компонент.
Была продолжена антибактериальная терапия с последовательной сменой антибиотиков на 10-дневные курсы меропенема и ванкомицина (в комбинации), линезолида, ципрофлоксацина и рифампицина. Кроме того, пациент получал ацикловир по 160 мг х 3 р/сут. внутривенно в течение 3 недель, инфузионную терапию глюкозо-солевыми растворами, человеческий иммуноглобулин для внутривенного введения из расчета 1,5 г/кг на курс, трансфузию эритроцитарной взвеси, противосудорожную (диазепам, затем вальпроевую кислоту), сосудистую и прочую симптоматическую терапию.
На фоне проводимого лечения отмечалась положительная клинико-лабораторная динамика. При выписке состояние ребенка удовлетворительное, температура тела стойко в пределах нормы, симптомы интоксикации отсутствуют. Кожные покровы и слизистые оболочки чистые, обычной окраски. В подчелюстной области вокруг послеоперационного рубца сохранялась небольшая инфильтрация мягких тканей размерами 10 х 4 мм, цвет кожи на данном участке не изменен, флюктуация отсутствовала. Со стороны сердечно-сосудистой системы, легких и ЖКТ патологии не выявлено. Физиологические отправления в норме. Неврологический статус: сознание ясное, очаговых и менингеальных симптомов нет. Снижен объем движений в правой руке. Сухожильные рефлексы и сила в мышцах рук справа снижены, в ногах - одинаковы с обеих сторон.
В анализах крови в динамике нормализовалось количество эритроцитов, лейкоцитов и тромбоцитов с преобладанием в лейкоцитарной формуле лимфоцитов (76%). Показатели СОЭ и прокальцитонина также пришли в норму, сохранялось небольшое повышение уровня С-реактивного белка (15,2 мг/л). Содержание общего белка приблизилось к нижней границе нормы (58 г/л). Показатели ликвора при повторной люмбальной пункции - без патологии, ДНК VZV при контрольном ПЦР-исследовании не обнаружена.
При выписке пациенту рекомендован домашний режим и диета по возрасту, продолжить прием вальпроевой кислоты до 1 года с контролем концентрации через 1 месяц, витамины В1, В6, В 12, L-карнитин, медицинский отвод от профилактических прививок на 1 год, ежемесячный контроль общего анализа крови, ежеквартальный контроль ЭЭГ, повторить видео-ЭЭГ-мониторинг через 1 месяц и МРТ головного мозга через полгода, продолжить ЛФК и массаж под наблюдением участкового педиатра и невролога.
Катамнез невролога от 10.12.18. Диагноз: последствие ветряночного менингоэнцефалита с явлениями васкулита. Симптоматическая эпилепсия, левополушарная лобно-височная. Медикаментозная ремиссия. Рекомендовано: продолжить конвулекс, программу отмены начать постепенно, под контролем ЭЭГ. Судороги не повторялись.
На данном примере продемонстрированы особенности раннего развития поражения ЦНС в виде менингоэнцефалита с явлениями васкулита и формированием симптоматической фокальной эпилепсии с благоприятным исходом у ребенка 11 месяцев с тяжелой типичной формой ветряной оспы, осложненной флегмоной мягких тканей подбородочной области, шеи и грудной клетки на фоне гипогаммаглобулинемии. Применяемые методы диагностики, в том числе нейровизуализация, позволили своевременно диагностировать развившиеся осложнения и скорректировать проводимую терапию.
ЛИТЕРАТУРА
1. Детские инфекции: Справочник практического врача / Под ред. Л.Н. Мазанковой. 2-е изд., перераб. и доп. М.: МЕД-пресс-информ, 2016.
2. Ветряная оспа у детей в современных условиях (эпидемиология, клиника, диагностика, терапия, профилактика): Учебное пособие / Под ред. Ю.В. Лобзина. СПб., 2011.
3. Зрячкин Н.И., Бучкова Т.Н., Чеботарева Г.И. Осложнения ветряной оспы (обзор литературы) // Журнал инфектологии. 2017. Т. 9. № 3. С. 117-128.
4. Лещинская Е.В., Мартыненко И.И. Острые вирусные энцефалиты у детей. М.: Медицина, 1990.
5. Сорокина М.Н., Скрипченко Н.В. Вирусные энцефалиты и менингиты у детей. М., Медицина, 2004.
6. Ветряная оспа у детей: Руководство для врачей / Под ред. Н.В. Скрипченко. СПб.: Тактик-Студио, 2015.
7. Science M., MacGregor D., Richardson S.E. Central nervous system complication of varicella-zoster virus // J. Pediatr. 2014. Vol. 165. № 4. Р. 779-785.
8. Билялетдинова И.Х., Малинникова Е.Ю., Митрофанова И.В., Прыткова М.И. Поражения нервной системы, вызванные вирусом варицелла-зостер // Детские инфекции. 2016. № 3. С. 10-15.
9. Скрипченко Н.В., Иванова Г.П., Команцев В.Н., Савина М.В. Современные особенности ветряночных энцефалитов у детей // Журнал инфектологии. 2009. Т. 1. № 4. С. 36-43. Л. С. Чутко 1 , д-р мед. наук, проф., С. Ю. Сурушкина 1 , канд. мед. наук, Е. А. Яковенко 1 , канд. биол. наук, Т. Л. Корнишина 2 , канд. мед. наук
На сервисе СпросиВрача доступна бесплатная консультация педиатра онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно. Задайте свой вопрос и получите ответ сразу же!


Здравствуйте. Да , зеленка это прошлый век. Обрабатывайте каламином. Обильное питье. Супрастин. Взрослым лечение такое ж как детям можно добавить таблетки ацикловир 5 раз в день по 1 таб .

Здравствуйте! Каламином хорошо . Можно фукорцином бесчестным. Питье чистой воды без газа 30 мл на кг веса в сутки стабильно, антигистаминные

Здравствуйте, каламин замечательный препарат во всех смыслах, антигистаминные при наличии зуда, ежедневно гигиенический душ без мочалки, во избежание вторичного инфицрования

Татьяна, путь передачи ветрянки воздушно-капельный, инкубационный период до 21-23 дней. Старайтесь это время поменьше контактировать с ребенком, если это возможно, конечно. Лечение при заражении идентично. Ребенку на время острого периода поменьше контактировать с водой, высыпания стараться не расчесывать, чтобы не было в дальнейшем рубцов.

Здравствуйте. Ребенка не мыть. Мазать каламином, пить Супрастин, препараты совместимы. Вы можете заболеть в течение 3 недель после контакта. Если сами заболеете-начните принимать ацикловир 400 мг 3 раза в день 5 дней, обрабатывать и Супрастин так же по 1 только таблетка до 3 раз в день

Татьяна, добрый день! В случае возникновения ветряной оспы у здорового ребенка заболевание не требует особого лечения. Можно использовать местные противозудные средства (Каламин или Поксклин), жаропонижающие препараты (парацетамол) и антигистаминные препараты (зодиак) для облегчения зуда. Но в целом заболевание проходит самостоятельно. У Вас ветряная оспа может протекать в более тяжелой форме


Здравствуйте. Дааааа. Лекарств много. Вопрос ваш понятен. Предлагаю другой вариант : убрать все! Обильное питье, вибрационный массаж по спинке от кашля, в носик солевой раствор, высмаркиваться. Горло полоскать ромашкой, пить её вместо чая. Единственное, что можно добавить это Зодак при сильном зуде. Всё. Дайте время, организм сам справится и все пройдёт.

Почему зеленка? 1. Прижигание спиртовым раствором для профилактики присоединения бактериальной инфекции. 2. Отметить старые элементы, чтобы было видно новые. От зуда поможет только препарат внутрь (Супрастин, Зодак). В связи с этим не вижу никакого смысла в Каламине. Очередной раскрут пациентов на деньги, ведь зеленка то дешёвая.


Каламин гораздо лучше зеленки. По описанию не похоже на ветряную оспу. Где появились высыпаний? Добавьте фото высыпаний.

Здравствуйте,если это действительно ветрянка,достаточно обработки кожи ,новых высыпаний можно как зеленку так и каламин,антигистаминное при сильном зуде( Супрастин).,обильное питье,прием жаропонижающих при температуре выше 38,5 градусов.В душ ходить можно,только нельзя тереть элементы.Вам же если вы не ьолели ветрянкой и еще не прошло 72 часа можно вакцинироваться против ветрянки,так как у взрослых протекает более тяжелее.
По поводу вирусной инфекции,оставить солевой раствор в нос,обильное питье,полоскание ротоглотки,как только закончиться насморк то и пройдет кашель.
На сервисе СпросиВрача доступна консультация педиатра онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Здравствуйте! Ацикловир не помогает при ветряной оспе, к сожалению. Высыпания мазать каламином наружно. А сироп вы хотели для снятия зуда или уменьшения количества высыпаний?


Здравствуйте.
Ацикловир 200,0 - по 1т 4 р в день - 5 дней.
Обязательно антигистаминное: зодак или зиртек, фенистил, 7 дней.
Ну и местное лечение: обработка 1%р-ром бриллиантовой зелени или фукарцином.
Не купать.
Если есть на слизистой рта высыпания - мирамистин 3 р в дн. Если в области половых органов - обработка отваром ромашки.
Температуры нет?

Здравствуйте! Местно несколько раз в день смазывайте Каламином. Температуру сбивайте если повышается выше 38.5. Можно подавать Зиртек 5к 2р/д в случае если малыша беспокоит сыпь.

Ацикловир крайне тяжёлый препарат с кучей побочных эффектов дозировка его очень большая на такого ребёнка 6 таблеток в сутки, он вам не нужен. Давайте Зодак или Зиртек 8 капель 2 раза, обрабатываются прыщики только зелёнкой, все остальные препараты не очень хорошо снимают зуд. Не купать не гуляют жаропонижающее, противовирусное только при токсическом течение с высоченной температурой и генерализованными высыпаниями ,если так, я бы всё-таки рекомендовала нормомед

Здравствуйте, ацикловир до 6 лет противопоказан. Ребёнку можно дать антигистаминное для облегчения зуда, и мазать высыпания зеленкой 2 р/д. Температура повышается на новые высыпания, скоро они прекратятся и температура нормализуется.

Здравствуйте, Оксана. При тяжёлом течении ветряной оспы приём ацикловир оправдан. По 100 мг 5 раз в день в течение 5-7 дней пить. Зодак/зиртек/эриус 10 мг 1 раз в день пить при зуде. Обработка элементов сыпи средством каламин. Питьевой режим из расчёта 30мл/кг веса. Гигиенические процедуры и оплоскавания в душе можно в комфортной воде. Если есть высыпания на слизистой глаз,половых органов - орошать физраствором/фурациллином, глазки можно затем окомистин,половые органы затем мирамистин
Читайте также:

