Можно ли заболеть ветрянкой второй раз при вич
Обновлено: 19.04.2024
Ветряная оспа или, как иначе говорят, варицелла, – острое вирусное заболевание, возникающее преимущественно в юном возрасте и поражающее кожные покровы. Возбудитель относится к разновидности герпесвирусов и после проникновения внутрь организма сохраняется в нем на всю жизнь. Так, по прохождению болезни он сохраняется в нервных клетках.
Причины возникновения
В качестве причины ветряной оспы можно назвать лишь попадание в организм человека специфического вируса, который в подавляющем большинстве случаев передается воздушно-капельным путем и также может быть следствием опоясывающего лишая.
Кто наиболее подвержен недугу?
Согласно исследованиям, более подвержены недугу жители больших городов в отличие от проживающих в сельской местности.
Имеет значение и возраст: ветрянка у детей 2,5-6 лет, а также младших школьников встречается чаще всего. Однако имеют место и случаи заболевания среди мужчин и женщин средних лет. Чем позже человек заболевает ею, тем более ярко выраженными становятся симптомы.
Симптоматика заболевания
Возникновение первых симптомов ветряной оспы происходит по прошествии инкубационного периода. В среднем, он длится от 7 до 21 дня после проникновения возбудителя в организм человека.
В большинстве случаев в качестве начального проявления недуга выступает сильная лихорадка, которая сохраняется на протяжении 3-7 дней и может сопровождаться ломотой в теле, головной болью, бессонницей, тревожным сном, потерей аппетита.

Далее следует главный симптом ветрянки – сыпь, которая появляется на туловище и голове (вплоть до ее волосистой части) и распространяется на конечности. Высыпания могут быть обнаружены на самых неожиданных участках, например, в зоне влагалища, на слизистой оболочке рта и роговице глаз.
Диаметр одного такого образования составляет 1-4 мм. Сначала они имеют вид окруженных покрасневшей тканью пузырьков, внутри которых скапливается прозрачная жидкость. Затем пузырьки становятся суше и образуют вместо себя корочки.
На данном этапе большинство заболевших ветряной оспой страдают от нестерпимого зуда. Однако расчесывать папулы категорически запрещено: в противном случае после них останутся следы в виде рубцов.
В некоторых случаях у пациентов среди симптомов ветряной оспы может быть отмечено увеличение лимфатических узлов – выборочно или всех сразу.
Возможные осложнения
Как правило, болезнь проходит без тяжелых последствий, в особенности, если не расчесывать папулы. Однако в редких случаях осложнения после ветрянки все же могут иметь место.
- бактериальная инфекция, спровоцированная стрептококком;
- вирусная пневмония, чаще встречаемая у малышей первого года жизни и проявляемая в виде высокой температуры тела, излишнего побледнения кожи, сухого кашля и сильной одышки даже в состоянии покоя;
- временное нарушение работы центральной нервной системы;
- энцефалит;
- ветряночный менингит.
Чтобы избежать подобных последствий, наблюдение за развитием болезни и лечение необходимо проводить под контролем врача – терапевта, педиатра или инфекциониста.
Особенности диагностики
Диагностикой ветряной оспы, как и ее лечением, занимается педиатр, терапевт (если заболел взрослый) или инфекционист.
За основу принимается общая клиническая картина заболевшего. Для уточнения диагноза возможен забор крови (проводится общий анализ, а также ПЦР или ИФА, которые берутся дважды – в начальной и завершающей стадиях болезни) и микроскопическое исследование содержимого образовавшихся пузырьков на коже.
Лечение
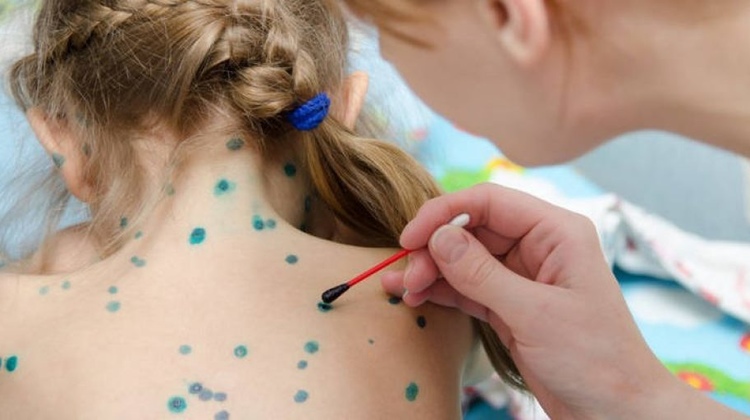
Лечение ветрянки при ее стандартном протекании происходит в домашних условиях после консультации врача. Оно направлено на улучшение общего самочувствия пациента: для снижения повышенной температуры тела используются препараты, действующим веществом которых является парацетамол.
В подавляющем большинстве случаев заболевшие страдают от нестерпимого зуда кожи. Для облегчения состояния назначаются специальные мази и растворы на основе цинка и перманганата калия, с добавлением масла чайного дерева. Могут быть рекомендованы антигистаминные средства. Нередко специалист назначает мази, действие которых направлено на уничтожение вирусного возбудителя.
В более серьезных случаях (в особенности при наличии сопутствующего опоясывающего лишая) доктор прописывает прием анальгетиков. При предельно сниженном иммунитете пациенту вводятся иммуноглобулины, а при интенсивной интоксикации организма – дезинтоксикационные растворы.
Когда записываться на прием?
Обнаружив первые симптомы ветрянки у детей или взрослых, следует как можно скорее изолировать заболевшего и вызвать врача на дом. С подозрением на данный недуг категорически не рекомендуется самостоятельно прибывать в медучреждение. Такие меры продиктованы защитой других людей, которые легко могут заразиться.
Чем раньше специалист осмотрит пациента, тем лучше.
Самолечение ветряной оспы
За процессом лечения должен обязательно наблюдать врач. Это связано с возможными осложнениями, продиктованными индивидуальными особенностями организма и неграмотным подбором препаратов.
Так, лекарства на основе ибупрофена при ветряной оспе противопоказаны, тогда как парацетамол разрешен. Эти и другие нюансы знают только специалисты.
Ответы на распространенные вопросы
Существует ли профилактика ветрянки?
Профилактическая мера – не контактировать с заболевшими – не всегда действенна. Дело в том, что заражение может произойти еще до обнаружения у больного первых проявлений недуга. То есть он может общаться с друзьями, не зная, что заразен.
Предупредить появление недуга возможно при помощи вакцинации специальными живыми вакцинами, в основе которых лежит ослабленный вирус ветрянки.
К какому специалисту следует обратиться для лечения?
Лечением ветряной оспы у детей занимается педиатр или детский инфекционист. Если заболел взрослый, то следует вызвать терапевта или взрослого инфекциониста сразу после обнаружения первых симптомов ветрянки.
Можно ли купаться при ветрянке?
В связи с тем, что качество водопроводной воды в большинстве городов оставляет желать лучшего, при данном заболевании следует принимать душ (не ванну), используя кипяченую или фильтрованную воду. В противном случае, возможен риск присоединения к вирусной форме бактериальной инфекции, которая, в свою очередь, способна вызвать серьезные осложнения. Мыться лучше теплой водой. Категорически запрещается при этом использовать мочалку, тереть кожу и распаривать ее.
Считается, что у детей, которые переболели ветрянкой, чаще всего формируется стойкий иммунитет против этой болезни. Но не бывает правил без исключения. Около 3% людей заболевают повторно.
Причина – снижение иммунитета. При отсутствии в организме взрослого или ребенка к сопротивлению болезни, риск заражения вирусом Varicella Zoster возрастает, а значит, увеличивается вероятность повторной ветрянки.
Ветрянка может быть второй раз у:
онкологических больных, получающих химиотерапию (детей и взрослых);
маленьких детей, имеющих тяжелые патологии или перенесших какое-либо тяжелое заболевание;
детей и взрослых, испытавших большую кровопотерю.
Также причиной вторичной ветрянки может быть, неправильно поставленный в первом случает заболевания диагноз. Диагноз при первичном заболевании ветрянкой ставиться на основании внешних симптомов и обычно не подтверждается анализами. Иногда случаются ошибки, и за ветрянку принимают какую-то другую болезнь, течение которой тоже происходит с высыпаниями и температурой.
Во второй раз ветрянка у ребенка начинается так же, как и при первичном заражении: головная и мышечная боль, першение в горле, общая слабость организма. На следующий день появляется сыпь. Обычно ее намного меньше, чем при первичном заражении. Наблюдается небольшое повышение температуры (не всегда). Новые высыпания появляются не больше недели, а иногда возникают однократно.

Повторная ветрянка во взрослом возрасте протекает намного сложнее: высокая температура, которую трудно сбить, нестерпимый зуд, не поддающийся лечению, большое количество высыпаний. Вторичная ветрянка у взрослых чревата многочисленными осложнениями: невралгией, потерей зрения (полной или частичной), потерей слуха и т.д. При вторичной ветрянке симптомы болезни могут сохраняться и после выздоровления. Человек может испытывать болезненные ощущения кожных покровов, зуд, жжение. В основном это касается пожилых людей с ослабленным иммунитетом.
При первых же симптомах повторной ветрянки следует обратиться к врачу. Необходимо медикаментозное лечение. Без приема лекарственных препаратов процесс выздоровления может затянуться на неопределенный срок. Для того, чтобы сбить температуру, необходимо принимать жаропонижающие средства на основе Парацетамола. Высыпания обрабатывать либо зеленкой, либо ее бесцветными аналогами, либо Цинокапом. Чтобы уменьшить зуд – Супрастин, Кларитин, Зодак и т.д.

Как только появилась сыпь, в течение трех дней запрещены все водные процедуры. Высыпания продолжаются до трех недель. Для того, чтобы избежать расчесывания, и появления шрамов, рекомендуется смазывать места высыпаний противозудными мазями или гелями. Процесс выздоровления можно ускорить, если в период болезни соблюдать постельный режим, много пить и соблюдать молочную диету. Если состояние больного тяжелое, то врач назначит комплексную терапию, которая включает в себя противовирусные лекарства (Ацикловир, Герпевир и др.)
Удивительно, сколько еще вопросов оставила нам ветрянка уже после того, как мы написали две подробнейшие статьи: о ветрянке у детей и о ветрянке для взрослых. Начнем по порядку:
Можно ли заболеть ветрянкой второй раз?
Да, такое возможно на фоне слабого иммунитета. По статистике, примерно 3% людей заболевают ветрянкой повторно. Это связано с особенностью иммунитета к ветряной оспе. И на этом надо остановиться подробнее.
Чаще всего бывает повторное заражение ветрянкой у взрослых. Но случается ветрянка повторно и у детей. При этом хочется предупредить родителей: если у малыша, ранее перенесшего ветряную оспу, вы увидели такие же симптомы, стоит немедленно обращаться к врачу, поскольку это могут быть проявления другого, схожего заболевания.
Каковы симптомы повторной ветрянки?
Первые симптомы повторного заболевания оспой таковы: головная боль, першение в горле, общее ухудшение состояния человека, повышение температуры. В большинстве случаев человек даже не понимает, что с ним происходит, пока несколько дней спустя на коже не начнет появляться сыпь. Само заболевание длится около трех недель.
Хуже всего в этой ситуации то, что при повторной ветрянке возможны осложнения, да и сама оспа переносится достаточно тяжело в возрасте старше 10-12 лет. А вот узнать, заболеете ли вы повторно или нет, невозможно.
Осложнения после ветрянки чем грозят?
Осложнениями ветрянки иногда бывают: гингивиты, стоматиты, гнойный паротит, конъюнктивиты, кератиты, отиты, сепсис, пневмонии, гломерулонефриты, энцефалит, миелит, нефрит, миокардит, кератит, синдром Рея, артриты, ларингит.
Но наиболее грозным осложнением является геморрагическая форма течения ветряной оспы, при которой везикулы (прыщи) наполняются геморрагическим (кровяным) содержимым, появляются множественные кровоизлияния в кожу или слизистые, возникают кровотечения из носа или кровохарканье. И другие осложнения, вплоть до отека головного мозга.
При любых симптомах атипичного течения ветряной оспы срочно вызывайте врача!
Прививка от ветрянки – делать или нет?
В число обязательных эта прививка не входит. Многие педиатры считают, что ребенку до 10-12 лет лучше переболеть ветрянкой и выработать собственный иммунитет к ней. А вот подросткам и взрослым, и в особенности женщинам, планирующим беременность (но еще не беременным) стоит задуматься о прививке от вируса ветряной оспы, учитывая тяжесть протекания этой болезни у взрослых и опасности для плода. Вакцинация от ветрянки проводится вакцинами Варилрикс, Окавакс.
Существует мнение, что лучше сделать прививку от ветрянки, чем переболеть вирусом, который потом навсегда останется в организме. Надо отдавать себе отчет в том, что вакцинация – это тоже введение в организм живого ослабленного вируса. Фактически, это такое же заражение вирусом, но только слабым. И точно также, как при естественном заражении, после инкубационного периода, то есть спустя одну-три недели после вакцинации, довольно часто можно наблюдать появление сыпи и повышение температуры. Так в организме происходит активная выработка антител к вирусу ветрянки. После чего вирус навсегда остается в организме привитого человека - точно также, как и у переболевшего.
Противопоказанием к прививке от ветрянки являются беременность и кормление грудью, а также ослабленный иммунитет. Поэтому, если женщина не болела ветрянкой в детстве, прививка заблаговременно до зачатия будет мудрым решением.
Ветрянка без симптомов возможна?
Так что, если, например, в детском саду была ветрянка, все переболели с явными симптомами, а ваш ребенок нет, то через три недели после вспышки заболевания стоит проверить его кровь на антитела к вирусу ветрянки, сдав анализ на антитела к вирусу варицелла-зостер. Быть может, малыш переболел, но бессимптомно. Тест покажет, действительно ли ребенок перенес ветрянку, было ли это недавно или еще раньше (но бессимптомно).
Существует мнение, что если ребенок перенес ветрянку практически без симптомов, то он обязательно заболеет ею повторно. Это заблуждение. Ветрянка вызывается вирусом, попадающим в организм, и уже попав однажды, вирус остается в организме пожизненно. Поэтому совершенно не имеет значения, насколько интенсивными были внешние симптомы ветрянки. Если вирус попал в организм - вы уже имеете от него иммунитет. Собственно, на этом же принципе основана работа вакцины от ветряной оспы: в организм вводится ослабленный вирус варицелла-зостер, после чего иммунная система вырабатывает антитела на него (часто как раз с такими же, но сильно облегченными симптомами).
Поражения вирусом ветряной оспы у гематологических больных (VZV-инфекции) - диагностика, лечение
Подавляющее большинство населения Земли переносит ветряную оспу в детстве, поэтому первичная инфекция вирусом Varizella zoster (VZV) у больных с гематологическими заболеваниями наблюдается редко.
В то же время практически всеобщая контаминация вирусом и клинически значимые проявления вторичной реактивации латентного вируса (опоясывающий лишай) позволяют считать контроль VZV-инфекции серьезной проблемой у некоторых групп больных. Как и для других герпес-вирусов, доминирующим механизмом иммунологического контроля латенции вируса является достаточная функция специфических цитотоксических эффекторов, поэтому риску реактивации VZV подвержены пациенты с подавлением клеточного иммунитета.
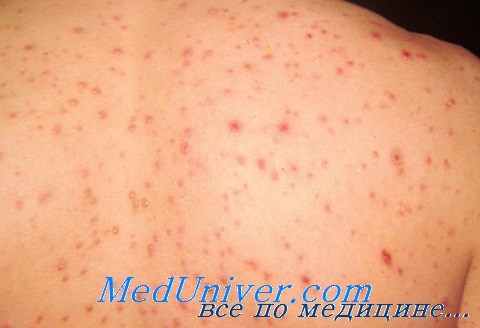
У иммунокомпетентного хозяина ветряная оспа характерезуется малоспецифическим продромальным периодом, умеренно повышенной температурой тела и появлением розовых пятнисто-папулезных элементов сыпи, на поверхности которых быстро образуются пузырьки размером 1—4 мм. У иммунокомпрометированных детей мы наблюдали необычно крупные (диаметром около 10 мм) вялые пузыри, появление которых на 5—7 дней предшествовало массовому высыпанию типичных ветряночных элементов.
Характерна центробежная динамика сыпи: вначале сыпь появляется на голове, лице, животе, груди, а затем распространяется на конечности.
В отличие от иммунокомпетентного хозяина средняя длительность периода высыпания у иммунокомпрометированных пациентов значительно дольше (7 против 3 дней) и сыпь значительно обильнее.
Главным отличием течения ветряной оспы у иммунокомпрометированных больных является склонность к генерализации с развитием тяжелых органных поражений. В доацикловировую эпоху примерно у трети больных ветряной оспой развивались тяжелые висцеральные формы болезни с вовлечением легких, печени и ЦНС.
Риск висцеральных поражений резко возрастает при количестве лимфоцитов менее 0,5•10 9 /л, достигая 71 % при лимфопении ниже 0,1•10 9 /л. Смертность при висцеральных формах ветряной оспы высока — около 7 % и достигает 25 % при развитии ветряночной пневмонии.
Особенность ветряночной пневмонии — несоответствие между тяжелой, быстро прогессирующей гипоксемией и скудостью физикальной и рентгенологической симптоматики. Ветряночное поражение печени, часто выявляемое у иммунокомпетентных пациентов при лабораторных тестах, у больных с тяжелой иммуносупрессией сопряжено с риском фуль-минантного гепатита с развитием коагулопатии и печеночной энцефалопатии. Ветряночный менинго-энцефалит обычно ассоциирован с другими висцеральными поражениями и не имеет специфичной клинической картины.
Висцеральные поражения развиваются в сроки от 2 до 7 сут после появления первых элементов сыпи, что, с одной стороны, является запасом времени для клинициста, с другой — повышает значение оценки кожных изменений. Кроме собственно ветряночного поражения, необходимо отметить склонность ветряночных элементов к суперинфекции и развитию фульминантных бактериальных (стрептококковых, стафилококковых, синегнойных) инфекций.
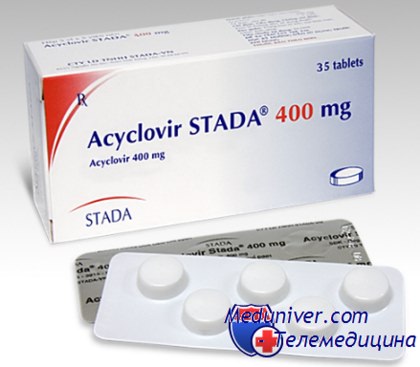
Лечение у иммунокомпрометированных пациентов ветряной оспы надо начинать немедленно после установления предположительного диагноза. Препаратом выбора является ацикловир. Чувствительность VZV к ацикловиру по сравнению с вирусами простого герпеса в 5—10 раз меньше, поэтому препарат необходимо вводить только внутривенно в дозе 500 мг/м 2 каждые 8 ч.
Длительность курса терапии 7 дней. Интересно, что лечение ацикловиром не влияет на длительность периода высыпания, но снижает интенсивность высыпаний, ускоряет заживление элементов и, что самое главное, надежно предупреждает висцеральную диссеминацию. Важно еще раз подчеркнуть необходимость раннего начала лечения, поскольку при уже развившемся диссеминированном поражении эффективность ацикловира значительно ниже.
Реактивация инфекции, вызванной VZV. Наиболее часто вторичная инфекция, обусловленная VZV, проявляется локализованным опоясывающим лишаем. Высыпаниям обычно предшествует (за 1—5 дней) развитие болевого синдрома в области вовлеченного дерматома, что нередко служит причиной ошибочного диагноза плеврита, панкреатита, инфаркта миокарда и т. д.. Морфологически высыпания идентичны таковым ветряночной сыпи с тенденцией к слиянию и образованию эрозированных поверхностей, которые легко могут суперинфицироваться.
Самая частая локализация опоясывающего лишая — торакальные дерматомы, они поражаются примерно в 50 % случаев. Крестцовые дерматомы инфицируются в 20 %, шейные — в 16 %, краниальные—в 17 % случаев. Это соотношение не различается у иммунокомпетентных и иммуносупрессированных пациентов. Длительность периода высыпания примерно 8 дней, полное заживление элементов наступает через несколько недель. Примерно у 25 % взрослых иммуносупрессированных пациентов, перенесших опоясывающий лишай, развивается постгерпетическая невралгия, боли при которой могут быть настолько интенсивными, что часто вызывают инвалидизацию. У детей частота этого осложнения крайне низка.
Самым тяжелым осложнением опоясывающего лишая является висцеральная диссеминация, которая, подобно диссеминированной ветряной оспе, поражает легкие, печень и головной мозг и сопровождается высокой летальностью. В группах риска вероятность висцеральной диссеминации весьма высока. Например, после трансплантации костного мозга нелеченый опоясывающий лишай диссеминирует в 13 % случаев. Опасной особенностью является возможность висцеральной диссеминации еще до появления характерных кожных элементов.
У иммунокомпрометированных пациентов последствия опоясывающего лишая тяжелые. В связи с этим необходимо рано начинать лечение, аналогичное терапии ветряной оспы у всех больных группы риска. Ацикловир назначают в дозе 500 мг/м2 или 10 мг/кг каждые 8 ч в течение 7 дней. Лечение ацикловиром не только является профилактикой висцеральной диссеминации, но также сокращает период высыпания и предупреждает развитие постгерпетической невралгии. В последние годы появились данные о высокой эффективности орального фамцикловира в дозе 500 мг каждые 8 часов в лечении и профилактике постгерпетической невралгии.
Предупреждение первичной и вторичной VZV-инфекции
Если не болевший ветряной оспой пациент с нарушением клеточного иммунитета находился в контакте с больным ветряной оспой, то риск развития болезни у него крайне высок. Таким пациентам следует вводить либо специфический ветряночный иммуноглобулин, либо обычный поливалентный внутривенный иммуноглобулин (100 мг/кг). Эта мера, если она предпринята в первые 96 ч после контакта, может предотвратить развитие тяжелой ветряной оспы, но эффективность ее далеко не абсолютна. Контактных лиц необходимо тщательно наблюдать, чтобы своевременно назначить терапию ацикловиром и не пропустить появление типичных высыпаний.
Больные опоясывающим лишаем должны быть изолированы от неболевших, однако нет необходимости переводить их в инфекционные боксы.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Читайте также:

