Можно ли заразиться антиген гепатита
Обновлено: 23.04.2024
Советы хирургам по защите от инфекций передающихся через кровь
1. Какие заболевания, передающиеся с кровью, имеют наибольшее значение для хирурга?
Обычно среди возбудителей, передающихся при контакте с зараженной кровыо, основное внимание уделялось вирусу иммунодефицита человека (ВИЧ), однако рост заболеваемости гепатитом С в Северной Америке привел к тому, что именно гепатит сейчас является наиболее частым среди заболеваний, передающихся таким путем.
В настоящее время инфицирование вирусом гепатита В, который уже почти 50 лет считается профессиональной патологией хирургов, реже приводит к развитию заболевания, что связано с распространением прививок и разработкой сравнительно эффективной схемы лечения в случае контакта с вирусом.
2. Каков сравнительный риск заражения ВИЧ, HBV и HCV?
а) ВИЧ. На данный момент приблизительно 1 миллион жителей США инфицированы ВИЧ. Последние наблюдения показывают, что передача ВИЧ в больничных условиях происходит редко. Медработники составляют только 5% от всех больных СПИДом, и у большинства из них есть другие факторы, помимо профессиональных, вероятно, и вызвавшие заболевание. Наибольший профессиональный риск отмечен у медицинских сестер и работников лабораторий.
С 1 января 1998 года не отмечено ни одного документированного случая передачи ВИЧ от больного к врачу в результате профессионального контакта.
б) HBV. Нет сомнений, что все хирурги за время нормальной трудовой карьеры контактируют с HBV. Считается, что 1,25 миллиона жителей США болеют хроническим гепатитом В. Чрескожная инъекция инфицированной иглой приблизительно в 30% случаев приводит к развитию острого заболевания. В 75% гепатит В протекает клинически скрыто, а 10% инфицированных на всю жизнь остаются носителями вируса.
У многих носителей, потенциально заразных для окружающих, заболевание протекает бессимптомно, с минимальным прогрессированием или без прогрессирования. Примерно в 40% болезнь постоянно прогрессирует, приводя к циррозу, печеночной недостаточности или даже к генатоцеллюлярному раку.
в) HCV. Гепатит С стал для хирургов самой главной проблемой. Считается, что хроническим гепатитом С страдают приблизительно 4 миллиона жителей США. Риск сероконверсии при чрескожной инъекции инфицированной иглой составляет около 10%, однако в 50% острое заболевание приводит к хроническому носительству инфекции. О течении гепатита С до сих пор существуют различные мнения, однако почти у 40% больных хроническая HCV-инфекция приводит к развитию цирроза.
В последнем случае высок риск развития рака печени, вероятность которого достигает 50% в течение 15 лет.
3. Обеспечивает ли вакцинация против гепатита В полную защиту от заболевания?
В настоящее время для всех хирургов и лиц, работающих в операционной, доступна эффективная вакцинация против гепатита В. Вакцину против гепатита В получают с помощью рекомбинантной технологии; она не является разрушенными частицами вируса, полученными от инфицированных людей. Вводят три дозы вакцины, после чего следует определить титр поверхностных антител, чтобы убедиться в успешности вакцинации.
Приблизительно у 5% вакцинированных людей выработки антител не происходит и требуется повторная вакцинация. Некоторые люди остаются рефрактерными к вакцинации, для них сохраняется риск острого гепатита В. Вакцинация не гарантирует иммунизацию.
Согласно некоторым исследованиям, 50% практикующих хирургов не обладают достаточным иммунитетом к HBV из-за различных причин: отсутствия вакинации у старых хирургов, более чем 5-летнего срока после вакцинации, недостаточного количества рекомбинантной вакцины или неправильной вакцинации и, наконец, неспособности выработать соответствующий иммунный ответ.
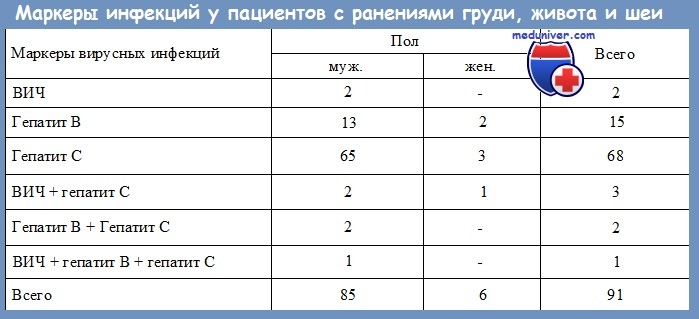
4. Существует ли риск заражения больных от хирургов, инфицированных HBV?
Передача вируса гепатита В от хирурга к больному документирована. Анализ крови хирургов, которые могут заразить больных, как правило, положителен на е-антиген вируса гепатита В. Е-антиген является продуктом распада вирусного нуклеокапсида и говорит об активной репликации вируса в печени. Обнаружение е-антигена свидетельствует о высоких титрах вируса и сравнительно высокой заразности больного.
Большое количество документированных случаев передачи гепатита В больным от лиц, занятых в хирургии, может вызвать особенные проблемы и ограничение клинической деятельности для клиницистов, передавших эту инфекцию. В одном из последних отчетов из Англии сообщается о передаче вируса гепатита В больному даже от хирурга с отрицательным анализом па е-антиген HBV.
В последнее время одна национальная организация призывает ограничить деятельность е-антиген-положительных хирургов. Вопрос, можно ли хирургу с хроническим гепатитом В продолжать практику, будет обсуждаться в будущем.
5. Какова правильная тактика при чрескожном контакте с кровью больного, у которого есть гепатит В?
Тактика зависит от вакцинированности медработника. Если он вакцинирован и имеет положительный титр антител, то ничего предпринимать не надо. Если медработник не вакцинирован и не имеет антител к HBV, то ему или ей следует ввести дозу анти-HBV иммуноглобулина и начать серию вакцинации против гепатита В.
Медработникам, которые ранее были успешно вакцинированы от гепатита В, однако не имеют или имеют незначительный титр антител, следует ввести дозу анти-HBV иммуноглобулина и повторную дозу вакцины против гепатита В. Поскольку в большинстве случаев таких контактов с больным неизвестно, инфицирован он или нет, то, в общем, хирургам необходимо знать, есть ли у них антитела, и периодически повторять иммунизацию против гепатита В через каждые 7 лет.
6. Чем HCV отличается от HBV? Кто из них опаснее?
а) Заболеваемость в США:
- HBV: примерно 1,25 миллиона больных.
- HCV: примерно 4 миллиона больных.
б) Путь и последствия заражения:
- HBV: ДНК-вирус, передающийся с кровью; острая форма переходит в хроническую в 10% случаев.
- HCV: РНК-вирус, передающийся с кровью; острая форма переходит в хроническую в 50% случаев.
в) Профилактика:
- HBV: эффективная рекомбинантная вакцина.
- HCV: в настоящее время вакцины не существует.
г) Защита после контакта:
- HBV: людям, которые не были вакцинированы и не имеют антител к HBV, целесообразно введение анти-HBV иммуноглобулина.
- HCV: клиническая эффективность анти-HCV иммуноглобулина не доказана. Среди больных, с которыми имеют дело хирурги в США, больше лиц с хроническим гепатитом С, чем с хроническим гепатитом В, а вакцины против HCV-инфекции нет. Риск сероконверсии для гепатита С составляет 10% против 30% для гепатита В, однако HCV-инфекция гораздо чаще переходит в хроническую форму (50% против 10%). Поэтому HCV-инфекция представляет для хирургов гораздо большую угрозу.
7. Насколько высок риск для медработника заразиться ВИЧ?
Передача инфекции подтверждалось, если был зафиксирован контакт медработника с кровью или биологическими жидкостями инфицированного больного, после чего была отмечена сероконверсия ВИЧ. Профессиональный риск безусловно выше у медицинских сестер и работников лабораторий. Общее число заражений несравнимо с большим количеством контактов с вирусом, которые, по всей видимости, имели место с начала эпидемии (начало 1980-х годов).
8. Меньше ли риск заражения ВИЧ при выполнении операций лапароскопическим способом?
В последнее время лапароскопическую хирургию у ВИЧ-инфицированных больных считают хорошей заменой открытым вмешательствам. Данный метод уменьшает вероятность контакта с кровью и острыми инструментами, однако за счет некоторых его особенностей возможно заражение хирургов иными путями, чем при обычной операции. При десуфляции пневмонеритонеума во время лапароскопических вмешательств происходит разбрызгивание капелек ВИЧ-инфицированной крови в операционной. Риск заражения можно уменьшить, направляя воздух в закрытую систему и принимая соответствующие меры предосторожности при смене инструментов.
9. Является ли эффективным методом защиты использование двойных перчаток?
Вследствие возможности контакта поврежденной кожи с кровыо риск заражения людей, работающих в операционной, вирусом гепатита или ВИЧ повышен. Хотя двойные перчатки могут не предотвратить повреждения кожи, показано, что они явно уменьшают вероятность контакта с кровыо. Исследования, посвященные контакту с кровыо в операционной, показали, что в 90% такой контакт происходит па коже рук хирурга дистальнее локтя, включая область, защищенную перчатками. Согласно одному исследованию, если хирург надевает две пары перчаток, то вероятность контакта его кожи с кровыо уменьшается па 70%. Прокол наружной пары перчаток наблюдали в 25% случаев, в то время как прокол внутренней пары — только в 10% (в 8,7% у хирургов и в 3,7% у ассистентов). Прокол внутренней пары перчаток отмечался при операциях, длившихся более 3 часов; он всегда сопровождался проколом наружной пары. Наибольшее повреждение происходило па указательном пальце неведущей руки.
10. Представляет ли большую угрозу для хирургов попадание капелек в глаза?
Исследование эпидемиологических центров показало, что приблизительно в 13% случаев документированной передачи ВИЧ имел место контакт со слизистой и кожей. Попадание капелек в глаза часто недооценивают, хотя этот вид контакта легче всего предотвратить. В недавно проведенном исследовании изучали 160 пар защитных экранов для глаз, используемых хирургами и ассистентами. Все операции длились 30 минут и более. На экранах подсчитывали количество капелек, вначале макроскопических, потом микроскопических. Кровь была обнаружена на 44% из исследуемых экранов. Хирурги замечали брызги всего в 8% случаев. Лишь 16% капелек были видны макроскопически. Риск попадания капелек в глаза был выше для хирурга, чем для ассистента, и увеличивался с увеличением времени операции. Доказано, что важным является также тип вмешательства: риск выше при сосудистых и ортопедических операциях. Защита глаз должна быть обязательной для всех работающих в операционной, особенно для непосредственно оперирующих лиц.
11. Как часто кровь хирурга контактирует с кровью и биологическими жидкостями больного?
Контакт с кровью возможен при повреждениях кожи (уколы, порезы) и соприкосновении с кожей и слизистыми (прокол перчатки, царапины на коже, попадание капелек в глаза). Контакт вследствие повреждения кожи наблюдают в 1,2-5,6% хирургических процедур, а контакт вследствие соприкосновения с кожей и слизистыми — в 6,4-50,4%. Разница в приводимых цифрах обусловлена различиями в сборе данных, выполняемых процедурах, хирургической технике и мерах предосторожности. Например, хирурги в San Francisco General Hospital принимают крайние меры предосторожности, надевая водонепроницаемую форму и две пары перчаток. Случаев передачи инфекции какому-нибудь медработнику при контакте его неповрежденной кожи с инфицированными кровью и биологическими жидкостями не отмечено. Однако сообщалось о заражении ВИЧ медработников, не имеющие других факторов риска, вследствие контакта с их слизистыми и кожей ВИЧ-инфицированной крови. Вероятность передачи инфекции при таком контакте остается неизвестной, поскольку в проспективных исследованиях у медработников после контакта их слизистой и кожи с ВИЧ-инфицированной кровью сероконверсии отмечено не было.
Риск заражения существует для всех работающих в операционной, однако он намного выше для хирургов и первых ассистентов, поскольку 80% случаев загрязнения кожи и 65% случаев повреждений приходится именно на них.
12. Только ли хирургической техникой объясняется загрязнение кожи?
Кожа с царапинами может контактировать с кровью или биологическими жидкостями даже при соблюдении всех мер предосторожности. К сожалению, далеко не вся защитная одежда защищает в равной степени. В одном исследовании отмечены дефекты у 2% стерильных хирургических перчаток сразу после их распаковки.
13. Какова вероятность сероконверсии после контакта крови медработника с кровью больного для ВИЧ и HBV?
Вероятность сероконверсии после укола иглой составляет 0,3% для ВИЧ и 30% для HBV.
14. Какова вероятность для хирурга заразиться ВИЧ на рабочем месте за все время его карьеры?
Риск передачи ВИЧ хирургу можно вычислить, зная частоту обнаружения ВИЧ у хирургических больных (0,32-50%), вероятность повреждения кожи (1,2-6%) и вероятность сероконверсии (0,29-0,50%). Таким образом, риск заразиться ВИЧ от конкретного больного находится в интервале от 0,11 на миллион до 66 на миллион. Если хирург выполняет 350 операций в год в течение 30 лет, то риск заражения на протяжении всей карьеры для него составляет от 0,12% до 50,0%, в зависимости от переменных величии. В этом подсчете допущено несколько предположений:
а) Мы допустили, что заболеваемость ВИЧ является величиной постоянной, однако считается, что в Соединенных Штатах за год она увеличивается на 4,0-8,6%.
б) Учитывается только контакт с зараженной кровью при повреждении кожи; возможность контакта со слизистыми и кожей (без ее повреждения) не принимается во внимание.
в) Риск считается одинаковым для всех операций, однако известно, что он зависит от длительности и срочности операции, а также от объема кровопотери.
Очевидно, что эти предположения не способствуют точности вычислений, поэтому подсчитанная вероятность — всего лишь грубая оценка на основании имеющихся данных.
15. Знают ли хирурги о своем профессиональном риске?
16. Есть ли эффективные методы уменьшить риск заражения хирургов инфекциями, передающимися с кровью?
Профилактике заражения HBV, помимо общих мер предосторожности, способствует высокоэффективная вакцина, которая, однако, не используется так часто, как следовало бы. Большинство хирургов в возрасте 45 лет и старше не вакцинированы. Также отработан протокол лечения после контакта. Наиболее прагматичный подход для профилактики передачи HCV и ВИЧ — уменьшить вероятность повреждения кожи и контакта с кожей и слизистыми за счет применения оптимальных методик и мер предосторожнсти.
Наконец, при попадании крови необходимо быстро ее удалить. При загрязнении кистей или рук следует их немедленно обработать. Если это невыполнимо, то область контакта надо смочить раствором повидон-йода, а когда это будет возможно — обработать.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Потребность в интерпретации лабораторных тестов при вирусных гепатитах больше, чем при других инфекционных заболеваниях, потому что многочисленные тесты, назначаемые при подозрении на вирусный гепатит, предназначены для решения различных задач.
Врачами СИТИЛАБ подготовлены информационные материалы по лабораторным тестам при вирусных гепатитах в помощь специалистам.
Гепатит А
Вирус гепатита А (HAV), семейство Picornaviridae, родHepatoviridae.
Распространён по всему миру, самая низкая заболеваемость в Северной и Центральной Европе.
Почти всегда фекально-оральным путём через загрязненную пищу. Например, в мидиях вирус может сохраниться в течение многих месяцев. Из-за гигиенических мер профилактики новые случаи инфекции стали редкими в Северной Европе. Встречающиеся случаи - чаще привозные.
Всегда острый гепатит, часто проходящий незамеченным у детей, живущих в эндемичных районах. У взрослых течение болезни более тяжёлое, в редких случаях приводит к печеночной недостаточности. Никогда не переходит в хроническую форму и никогда не вызывает цирроз печени. Вирус выделяется с калом.
Медицинский персонал, сантехники, рабочие водоканала, наркоманы. Жители эндемичных районов, особенно старшего возраста, путешественники. Инфицирование HCV-положительных пациентов вирусом гепатита А может привести к тяжёлой форме заболевания.
При активной иммунизации длительно сохраняется иммунитет (10 лет). Иммунизация может быть проведена даже перед поездкой. Возможна также пассивная иммунизация в случае контакта с зараженными людьми.
Диагностика гепатита А
Определяются антитела классов IgG и IgM. Скрининговый тест при подозрении на новую или прошлую инфекцию. В начале заболевания может быть отрицательным. Тест может также использоваться для оценки напряжённости иммунитета перед прививкой.
Положительный в случае новой инфекции. Следует отметить, что тест может быть положительным в течение двух лет после перенесенного гепатита A. Антитела к HAV класса IgM могут быть положительными в течение короткого времени после прививки. В редких случаях, например, инфекция вирусом Эпштейна-Барр, тест может быть сомнительным или слабо положительным.
При гепатите А РНК вируса может определяться в крови.
Гепатит В
Вирус гепатита В (HBV), ДНК-содержащий вирус, семейство Hepadnaviridae, род Orthohepadnaviridae.
Распространён по всему миру, самая высокая заболеваемость в Юго-восточной Азии и Африке. Распространённость в Центральной Европе - 1-2%. В России больны хроническим гепатитом В около 8 млн человек.
HBV наиболее часто передается при половых контактах. Возможна вертикальная передача плоду при родах, через кровь от больного (переливание крови, препаратов крови; татуировки; пирсинг; повреждения кожи). HBV может обнаруживаться во всех жидкостях организма. Самая высокая концентрация вируса определяется в крови (до 1000 блн. инфекционных частиц/мл). Попадание в кровь приблизительно 10 вирусов достаточно для инфицирования.
2-3 месяца, в единичных случаях до 1 года.
HBV может вызывать как острый, так и хронический гепатит. Клиническое течение острого гепатита может быть различным от инапарантной формы (носительство) до молниеносного течения. Приблизительно у 10% инфицированных гепатит В протекает в хронической форме, выделяют хроническую инфекцию без клинической активности и хронический гепатит В. Приблизительно у 10% больных хроническим гепатитом В развивается цирроз печени. Кроме того, больные хроническим гепатитом В имеют высокий риск развития гепатоцеллюлярной карциномы.
Медицинский персонал, лица, перенёсшие переливание крови, реципиенты органов и тканей, диализные больные, лица, имеющие контакты с больными гепатитом В, новорождённые, рожденные от больных матерей, жители домов инвалидов и престарелых.
Иммунизация является успешной, если титр антител кHBsAg 100 мМЕ/мл или больше спустя 4-8 недель после третьей прививки. В этом случае иммунитет к заболеванию может сохраняться достаточно долго (по крайней мере, 10 лет). Лицам, у которых после 3-х должным образом проведённых прививок, через 8 недель титр антител к HBsAgне повысился, необходимо провести повторную вакцинацию (другой вакциной или большими дозами). Все новорождённые и подростки между 12 и 14 годами должны быть привиты, так же как и лица, входящие в группу риска. До проведения вакцинации необходимо провести исследование на антитела к HBsAg, если титр антител меньше 10 мМЕ/мл, то необходима срочная вакцинация.
Диагностика гепатита В
При гепатите В возможно определение антител, антигенов и ДНК вируса.
Поверхностный белок вируса гепатита В, обнаруживается в сыворотке в трех различных формах: на поверхности неповрежденных инфекционных частиц, или как свободный протеин (нитевидный или сферический). Основной маркер острого и хронического гепатита В. В большинстве случаев HBsAg обнаруживается уже в инкубационном периоде и при остром течении гепатита выявляется в крови в течение 5-6 месяцев. Обнаружение поверхностного антигена вируса гепатита В дольше 6 месяцев после начала заболевания свидетельствует о возможной хронизации процесса. Возможно пожизненное носительство HBsAg. Из-за наличия различных форм HBsAg в сыворотке, при его обнаружении невозможно дифференцировать заболевание и HBsAg-носительство. Для этого необходимо провести дополнительные исследования (определение ДНК вируса гепатита В, HBeAg и антител к HBeAg).
Методы иммуноферментного анализа, применяемые для определения HBsAg в сыворотке крови, являются скрининговыми и в очень редких случаях могут давать ложноположительные результаты. Поэтому в случае получения положительного результата для подтверждения его специфичности специалисты лаборатории ставят подтверждающий тест - повторное исследование сыворотки крови пациента с иммуноингибированием и разведением. Исследование проводится для подтверждения положительного результата исследования на HBsAg.
Показатель наличия иммунитета к вирусу гепатита В, проводится перед вакцинацией и через 4-8 недель после вакцинации для контроля за эффективностью вакцинации.
Антитела к HBcAg класса IgM выявляются в сыворотке при остром гепатите и реактивации хронического гепатита. При молниеносной форме течения заболевания только этот тест может давать положительный результат.
Определение антител к НBcAg класса IgG применяют в целях диагностики текущего или перенесенного в прошлом гепатита В. Однако наличие антител не дает возможности дифференцировать острую, хроническую или перенесенную в прошлом инфекцию.
HBeAg - маркер активной репликации вируса гепатита B. HBеAg является продуктом распада сердцевинного антигена вируса гепатита В (НBсAg).
Является показателем начала сероконверсии, свидетельствует о прекращении репликации вируса. Однако обнаружение антител к HBeAg не всегда является показателем отсутствия инфекционности. Иногда возможно появление мутантной, дефектной HBeAg-отрицательной формы вируса, то есть вирус данный антиген синтезировать не способен или синтезирует в малых количествах, при этом, хотя в крови обнаруживаются антитела к HBeAg, высокая репликативная активность вируса сохраняется.
Определяется ДНК вируса гепатита В в крови. При положительном результате исследования необходимо провести количественное исследование.
Определяется количество копий ДНК вируса гепатита B в 1 мл крови (вирусная нагрузка). Исследование проводится для контроля за эффективностью лечения.
Гепатит С
РНК-содержащий вирус, семейство Flaviviridae. В настоящее время выделяют 8 генотипов (1-7, 10) с многочисленными подгруппами.
Распространён повсеместно, наиболее высокая заболеваемость в Южной Азии, Египте и Центральной Африке. По данным Robert-Koch-Institute (RKI). гепатит С является причиной 20% острых гепатитов, больше чем 40 % всех случаев цирроза печени, 70-85% хронических гепатитов и 60% всех опухолей печени.
Как и при гепатите В, заражение происходит при переливании крови и продуктов крови. Передача инфекции половым путём не играет значительной роли; перинатальная передача низка (4%). Возможно заражение при инъекциях, аутогемотерапии, через инструменты стоматолога, при эндоскопии.
6-12 недель, иногда до 1 года.
Острый гепатит С часто имеет умеренное клиническое течение и остается незамеченным, у 85% заболевших развивается хронический гепатит и у 20% больных хроническим гепатитом развивается цирроз печени. Характерной особенностью клинического течения заболевания является небольшое увеличение активности трансаминаз, которое часто не связывают с возможностью вирусного гепатита. Это приводит к поздней диагностике заболевания.
Медицинский персонал, лица после переливания крови, диализные пациенты, дети, рождённые от матерей, больных гепатитом С.
В настоящее время вакцин нет.
Диагностика гепатита С
Антитела к HCV обычно определяются спустя 6-8 недель после инфицирования. В единичных случаях позже. Отрицательный результат не исключает недавно приобретенную инфекцию HCV. Положительный результат может свидетельствовать об остром или хроническом гепатите С. Данное исследование не позволяет различить острый и хронический гепатит, а также стадию выздоровления после гепатита С. Антитела к HCV необходимо определять у всех пациентов с незначительным повышением активности трансаминаз и у людей, относящихся к группе риска.
Определение суммарных антител к вирусу гепатита С является скрининговым тестом для диагностики заболевания. В случае получения положительного результата для подтверждения его специфичности используют подтверждающий тест - определение широкого спектра антител к белкам специфичным для вируса гепатита С (сore, NS1 NS2, NS3, NS4, NS5) в сыворотке крови больного. Исследование считается положительным, если выявляются антитела к 2 или более белкам вируса гепатита С. Подтверждающий тест на антитела к вирусу гепатита С используют для подтверждения специфичности скринингового метода.
Положительный результат может свидетельствовать об остром гепатите С или обострении хронического гепатита С. Отрицательный результат свидетельствует о том, что гепатит С не выявлен (при отрицательном результате исследования суммарных антител к гепатиту С), или у пациента хронический гепатит С вне обострения (при положительном результате исследования суммарных антител).
Определяется РНК вируса гепатита С в крови. Положительный результат свидетельствует о репликации вируса. При положительном результате должно проводиться количественное исследование, чтобы определить степень виремии. Метод выбора - так называемый "Real time" ПЦР. РНК вируса необходимо определять в случае положительного результата исследования на антитела, кроме того, и при отрицательном результате, если подозревается гепатит С (особенно в случае диализных пациентов). Исследование на РНК вируса гепатита С показано для новорожденных, рождённых от матерей больных гепатитом С. Так как у новорожденных в крови могут определяться материнские антитела, по этой причине обнаружение антител к HCV не может использоваться у этой категории пациентов.
Исследование проводится для определения вирусной нагрузки.
Определяется генотип вируса для выбора схемы лечения. В настоящее время в лабораторной практике определяется 5 генотипов.
Гепатит D
Дефектный РНК-содержащий вирус. Для репликации необходим вирус гепатита В. Обнаруживается только у лиц, инфицированных вирусом гепатита В.
Низкий уровень заболеваемости в Северной Европе; более высокий в Средиземноморских странах и в странах Черноморского региона; высокая заболеваемость в Центральной Африке и Южной Америке.
Как и гепатит B, парентеральным путем, при переливании зараженной крови или при сексуальных контактах.
Несколько недель или месяцев.
В случае коинфекции (одновременное заражение гепатитом B и гепатитом D) - острый гепатит с очень тяжёлым клиническим течением, часто наблюдается высокая смертность. В случае суперинфекции (заражение вирусом гепатита D HBV-положительных пациентов) развивается хронический гепатит с более тяжёлым течением, чем просто хронический гепатит B.
Такие же, как и для гепатита B, и лица, проживающие в эндемичных областях.
В настоящее время вакцин против гепатита D нет, но иммунизация против гепатита B защищает от инфицирования.
Диагностика гепатита D
Определяются IgG и IgM антитела. Скрининговое исследование назначается, если подозревается новая или хроническая инфекция. Антитела к HDV обнаруживаются спустя 1-2 недели после появления клинических признаков заболевания.
РНК к вирусу гепатита D обнаруживается в крови при появлении клинических признаков заболевания. Как правило, результат исследования на ДНК вируса гепатита В в этот период отрицательный.
Гепатит Е
РНК-содержащий вирус семейства Caliciviridae.
Высокая заболеваемость встречается в Центральной Америке, Южной Азии и в некоторых регионах Африки.
Как и у гепатита А - фекально-оральный.
Острый гепатит, который никогда не переходит в хроническую форму. У беременных женщин может развиться тяжёлый гепатит с молниеносной формой клинического течения с высокой летальностью.
Жители эндемичных районов, путешественники.
Вакцин в настоящее время нет.
Диагностика гепатита Е
Обнаружение антител класса IgM к вирусу гепатита Е свидетельствует об острой стадии гепатита Е. Антитела к вирусу гепатита Е IgM выявляются в крови после появления желтухи. Чувствительность данного исследования, по данным литературы, составляет более 93%. Отрицательный результат исследования не исключает инфицирования вирусом гепатита Е. Показания к назначению исследования: наличие клинической картины заболевания или лабораторных данных (повышение АЛТ, АСТ, билирубина), обследование в эндемичных районах.
Антитела класса IgG к вирусу гепатита Е появляются в период разгара заболевания. Антитела класса IgG могут исчезать после перенесенного заболевания в течение 6 месяцев, но у некоторых лиц могут определяться в крови до 6-8 лет и более. Показания к назначению исследования: диагностика гепатита Е, проведение эпидемиологических исследований.
М.А. ГОМБЕРГ, кандидат медицинских наук, заведующий лабораторией вирусных урогенитальных инфекции.
При участии О.Н. ПОТЯТЫННИК. Число инфекций, в отношении которых доказана способность передаваться при половых контактах, давно перешагнуло за 20. Среди них кроме "классических" венерических болезней, таких, как сифилис, гонорея и прочие бактериальные инфекции, все большую роль начинают играть те, которые давно известны, но по разным причинам ранее не рассматривались как инфекции, передаваемые половым путем (ИППП). Типичным примером такой инфекции могут служить вирусные гепатиты.
Согласно имеющимся оценкам ВОЗ, в мире около 2 млрд. человек инфицированы вирусами гепатитов В и С, причем в последние годы отмечается выраженный рост заболеваемости ВГ. По данным официальной статистики, только за 1992-1996 гг. заболеваемость в России увеличилась с 18,1 до 35,8 на 100 тыс. населения. Эти данные практически не учитывают случаи острого гепатита, протекающие в безжелтушной, субклинической и инапарантной форме. Считается, что на одну желтушную форму приходится 6-8 безжелтушных.
Возможность передачи гепатита В половым путем уже давно ни у кого не вызывает сомнений. Половой путь передачи других вирусов гепатита изучен намного меньше, во всяком случае данные по этому вопросу достаточно противоречивы. В принципе, структура передачи вирусов гепатита в популяции - предмет специальных эпидемиологических исследований. Год от года эта структура может претерпевать существенные изменения. Разумеется, основным путем передачи вирусов гепатита (за исключением энтеральных А и Е) всегда будет оставаться гемотрансфузионный, т.е. при прямом попадании вируса в кровь. Однако, по данным Центра госсанэпиднадзора, за несколько последних лет в таком показательном регионе, как Москва, выявилось заметное увеличение удельного веса полового пути передачи гепатита В.
Принято считать, что существует всего два основных пути передачи вирусов гепатита: искусственный (инфицирование при переливании крови, использовании медицинского инструментария, загрязненного вирусом, внутривенное применение наркотиков) и естественный (вертикальный, контактно-кровяной и половой).
В последние годы отмечается явная тенденция к росту заболеваемости острым вирусным гепатитом В, обусловленным половым путем передачи возбудителя. Только за 3 года, с 1994 по 1997-й в Москве доля острого гепатита В с половым путем передачи возбудителя выросла с 28,6 до 42,3%.
Существенно изменилась и возрастная структура заболевших острым гепатитом В. Среди них преобладают лица от 15 до 29 лет, т.е. наиболее сексуально активная часть населения.
Безусловно, непросто доказать в каждом конкретном случае, что имеет место именно половой путь передачи, поскольку даже при наличии соответствующего анамнеза бывает трудно полностью исключить другие возможные факторы, способные привести к попаданию инфекции в кровь (медицинские манипуляции, употребление наркотиков и пр.).
Косвенным подтверждением эпидемиологической значимости полового пути передачи вирусов гепатита может служить их обнаружение в различных биологических средах, контакт с которыми происходит во время полового акта. Для этого необходимо использовать методики обнаружения вирусов гепатита в семенной жидкости, цервикальной слизи, слюне, поте, менструальной крови, а также в другом биологическом материале (моча, фекалии), роль которого может проявляться при нетрадиционных видах секса.
К контактам высокого риска относят:
- Пассивного партнера при анальном половом акте (особенно с эякуляцией).
- Женщин-партнеров при вагинальном половом акте (особенно с эякуляцией).
- Фелляцию, сопровождающуюся эякуляцией.
- Половой контакт при наличии кровяных выделений на фоне гинекологических заболеваний или после акушерско-гинекологических вмешательств.
- Половой контакт во время менструации.
- Половой контакт, сопровождающийся дефлорацией.
К контактам умеренного риска относят:
- Активного партнера при анальном половом акте.
- Мужчин-партнеров при вагинальном половом акте.
- Мастурбацию гениталий, ануса (фистинг).
- Клизмы или "ректальные души".
- Использование сексуальных (фаллоподобных) приспособлений.
- Анилингус.
- Фелляцию без контакта с семенной жидкостью.
Контакты низкого риска:
- Контакты с мочой.
- Мастурбация с эякуляцией на партнера.
- "Влажные" (глубокие) поцелуи.
- Куннилингус.
Для обнаружения вирусов гепатита в таких различных биологических средах могут использоваться следующие основные методики: исследование на наличие маркеров инфицирования вирусами гепатита с помощью иммуноферментного анализа, а также определение РНК и ДНК вирусов в отобранных образцах с помощью полимеразной цепной реакции. Наиболее достоверным доказательством инфицирования одного полового партнера от другого служит филогенетический анализ выделенных вирусов, поскольку даже наличие одинаковых вирусов у обоих партнеров не гарантирует, что произошло заражение одного от другого при половом контакте, так как инфицирование у каждого могло произойти и ранее. В любом случае при выявлении вирусов у половых партнеров при отсутствии других возможных причин инфицирования можно думать о половом пути передачи.
Так как вероятность проникновения вируса от больного человека к здоровому зависит от вероятности повреждения кожных покровов или слизистых при контакте, можно оценить риск различных видов сексуальных контактов в отношении заражения вирусами гепатита. По этому признаку различают контакты высокого, умеренного и низкого риска.
Сравнительный анализ заболеваемости ИППП и гепатитом В показал, что с ростом заболеваемости сифилисом происходит одновременный рост заболеваемости и гепатитом В (ГВ). Сходство эпидемического процесса сифилиса и острого ГВ подтверждают и последние исследования, в которых установлены общие эпидемиологические закономерности в распространении вирусных гепатитов и сифилиса, свидетельствующие об общих факторах риска и необходимости использовать данные о заболеваемости ИППП в эпидемиологическом надзоре за вирусными гепатитами (Дроздова О.М. с соавт., 1998).
На сегодня известно шесть вирусов гепатита с парентеральным путем передачи: В, С, D, F, G и TTV. Последний был открыт совсем недавно (около двух лет назад). Учитывая тот факт, что этот вирус был выделен у больных с постгрансфузионным гепатитом, он и получил название (TTV - transfusiontransmitted virus, т.е. вирус, передающийся при переливании). Еще не до конца ясны механизм и пути передачи этого вируса. Очевидно, что и этот вирус не последний. Понятно, что для каждого вируса с парентеральным путем передачи нельзя исключить вероятность распространения в результате половых контактов.
Что касается специфической профилактики, то из всех вирусов с парентеральным путем передачи она существует только для гепатита В. Для других вирусов гепатита с парентеральным путем передачи вакцин не существует.
Результаты применения вакцины против гепатита В свидетельствуют о ее высокой иммуногенной активности, значительной профилактической эффективности, проявляющейся в выраженном протективном действии в отношении НВ-вирусной инфекции, слабой реактогенности и полной безопасности.
М.И. МИХАЙЛОВ, член-корреспондент РАЕН, профессор, руководитель лаборатории.
В соавторстве с Т.А. СЕМЕНЕНКО. Гепатит В - широко распространенная вирусная инфекция, в клинически выраженных случаях характеризуется симптомами острого поражения печени и интоксикации, отличается многообразием клинических проявлений и исходов заболевания (выздоровление, развитие хронического гепатита, цирроза и рака печени).
Для исследователя, занимающегося вирусными инфекциями человека, гепатит В представляет особый интерес. Отвечая на вопрос, почему это так, можно привести следующие основные доводы:
- вирус гепатита В (HBV) - самый изменчивый ДНК-содержащий вирус;
- разнообразие антигенов вируса и антител к ним позволяет проводить диагностику, предсказание характера течения и исходов заболевания и профилактику постгрансфузионного гепатита, при этом требуя новых, наиболее информативных тестов индикации;
- множественность путей передачи возбудителя, определяющих его глобальное, но неравномерное распространение, что вызывает повышенный интерес эпидемиологов;
- существующие параллели между гепатитом В и ВИЧ-инфекцией делают правомерным определение, сформулированное как "гепатит В - кузина ВИЧ", заставляя организаторов здравоохранения разрабатывать новые подходы в работе;
- HBV - этиологический агент первичного рака печени.
Кроме того, наличие эффективной вакцины против гепатита В и ее применение позволяют получить удовлетворение от работы, реально ощущая воможность защиты людей от этой страшной инфекции.
Вирус, его размножение и мутантные формы
HBV - основной представитель семейства гепаднавирусов, от "hepar" - печень; "dna" - ДНК. Помимо вируса гепатита В человека в это семейство входят вирусы гепатита сурков, земляных белок, сусликов, пекинских уток и других животных. Объединяющие характеристики этих вирусов: сходное строение; циркулярная дезоксирибонуклеиновая кислота (ДНК); общая стратегия размножения вируса; преимущественное размножение в клетках печени; возможность длительной (иногда пожизненной) циркуляции вируса в организме; взаимосвязь с развитием первичного рака печени.
Частицы вируса гепатита В представляют собой сферические частицы размером 42 нм, имеющие ядро и оболочку, состоящую из поверхностного антигена вируса гепатита В (HBsAg). Информация о вирусных антигенах и белках, необходимых для его существования, заключена в небольшой (всего 3200 нуклеотидов) двуцепочечной кольцевой молекуле ДНК. В ней выделяют 4 гена - несущих информацию о HBsAg (S-ген); ядерном антигене - НВсАд (С-ген), ферменте ДНК - полимеразе (Р-ген) и Х-белке (Х-ген).
Заражение гепатитом В происходит при непосредственном попадании вируса в кровь, через слизистые оболочки или поврежденные кожные покровы. Считается, что любой человек, не имеющий антител к HBsAg, может заболеть гепатитом В. Чрезвычайно высокая инфекционность вируса (некоторые образцы сывороток крови с наличием HBV могут вызвать заболевания в разведениях 10 -7 - 10 -8 и устойчивость к различным физико-химическим воздействиям определяют широкое распространение гепатита В. Достигая по кровеносным сосудам клеток печени, вирус адсорбируется на их поверхности. Изучение механизма адсорбции и проникновения в клетку позволило выявить несколько специфических рецепторов на HBsAg и гепатоците. Помимо рецепторов, информация о которых заложена непосредственно в ДНК вируса (Pre-S1 и Pre-S2), в процессе адсорбции принимает участие печеночный белок аннексии V. В последние два года определено, что процесс адсорбции и проникновения вируса гепатита В представляет собой сложный механизм, вовлекающий несколько клеточных белков. Кроме того, установлено, что размножение вируса гепатита В может происходить не только в гепатоцитах, но и в других клетках организма человека: клетках крови, селезенки, поджелудочной железы и др.
Из всех известных ДНК-содержащих вирусов человека вирус гепатита В имеет самый сложный цикл размножения. Для того, чтобы получить новые вирусные частицы, репликация ДНК включает в себя дополнительный этап, когда с ДНК синтезируется РНК и лишь только с нее считывается информация о ДНК-HBV. Этот дополнительный этап репликации, не свойственный для других ДНК-содержащих вирусов, приводит к возможному появлению мутантных форм вируса гепатита В.
Изучение изолятов вируса гепатита В, выявленных в различных регионах мира, позволило установить наличие 6 основных генотипов, обозначенных А, В, С, D, Е и F. Определено, что HBV генотип F чаще выявляется у больных с тяжелым течением заболевания. В последние годы интерес исследователей вируса гепатита В был сконцентрирован на мутантной форме, обозначенный как Pre Core мутант вируса гепатита В. Установлено, что эта мутация возникает из-за замены одной аминокислоты (гуанин) на другую (аденин) в участке С-гена. У носителей вируса это приводит к прекращению синтеза НВеАg, атаке иммунных клеток на пораженные клетки и ухудшению самочувствия пациента. В подавляющем большинстве случаев эти больные плохо поддаются лечению препаратами интерферона. Всесте с тем продемонстрировано, что применяемые вакцины против гепатита В защищают человека от заражения различными генотипами и Pre Core мутантом вируса гепатита В.
Более тяжелому течению острого гепатита В способствуют следующие факторы: сопутствующие заболевания, такие, как сахарный диабет, язвенная болезнь, системные заболевания крови, прием наркотиков, тяжелые физические нагрузки и др.
Заражение вирусом гепатита В приводит к развитию инфекции с острым или хроническим течением заболевания. Причем инфекция может протекать как в желтушной, так и безжелтушной форме, их соотношение 1:6 - 1:8. Считается, что поражение гепатоцитов в основном связано не с непосредственным действием вируса, а с иммунопатологическими процессами. Так, механизм разрушения гепатоцитов в самых общих чертах может быть описан следующим образом: попав в кровь, вирус вызывает активацию В- и Т-клеточного звена иммунитета человека. Т-киллеры взаимодействуют с антигенами вируса гепатита В и антигенами главного комплекса гистосовместимости, представленными на поверхности печеночной клетки, вызывая разрушение гепатоцитов.
Кроме этого, значительную роль в развитии патологического процесса гепатита В играют аутоиммунные реакции, т.е. реакции на собственные компоненты гепатоцитов (полиальбумин, липополипротеид, фрагменты мембран митохондрий и др.). При этом происходит разрушение не только зараженных, но и незараженных гепатоцитов. В данном случае HBV играет пусковую роль в развитии аутоиммунного компонента гепатита В. Определенную роль имеют и циркулирующие иммунные комплексы HBsAg с антителами к нему. Считается, что эти комплексы определяют внепеченочные поражения при гепатите В, такие, как гломерулонефрит, узелковый периартериит и др.
Гепатит В может иметь легкое, средне-тяжелое и тежелое течение заболевания, включая фульминантный гепатит, который в большинстве случаев заканчивается смертью больного. Летальность при гепатите В составляет 0,4-1%. Более тяжелому течению острого гепатита В способствуют следующие факторы: сопутствующие заболевания, такие, как сахарный диабет, язвенная болезнь, системные заболевания крови, прием наркотиков, тяжелые физические нагрузки и др. К утяжелению инфекции приводит одновременное заражение вирусами гепатитов А, С и D. Так, например, известно, что острый гепатит С в подавляющем большинстве случаев имеет легкое течение, однако при сочетании с гепатитом В он протекает тяжело, иногда с летальным исходом.
Особенностью гепатита В является возможное развитие хронического гепатита В, который регистрируется в 5-10% случаев, при этом, очевидно, большая часть из них ассоциирована с присоединением дельта вирусной инфекции. Причины развития хронического процесса окончательно не установлены. Считается, что прежде всего это может быть связано с наличием у больного нарушений в клеточном звене иммунитета и с низкой продукцией эндогенно синтезированного интерферона. При гепатите В существует общая закономерность - чем в более раннем возрасте человек инфицируется вирусом, тем больше вероятность развития хронического гепатита. Так, при перинатальном инфицировании новорожденных, чьи матери помимо HBsAg имели НВеАg, хронический гепатит формируется в 80-90% случаев. У 15-20% больных хроническим гепатитом В происходит постепенное (5-20 лет) прогрессирование в цирроз, а у части из них - в первичный рак печени.
Гепатит В - "кузина СПИД"
Пaраллели между этими заболеваниями очень велики. Наличие вируса специфического фермента - ДНК-полимеразы, обладающей функцией обратной транскриптазы, позволяет называть вирус гепатита В как скрытый ретровирус. Обращает на себя внимание общность многих эпидемиологических характеристик СПИДа и гепатита В. Они касаются, в первую очередь, способов передачи заразного начала при обеих инфекциях: половой контакт, контаминированные вирусами инструменты при парентеральных манипуляциях, контаминированная кровь и ее продукты; передача от матери плоду или новорожденному. Соответственно, СПИД и гепатит В имеют общие группы риска. В случаях заражения гепатитом В лиц, инфицированных ВИЧ, инфекция быстро переходит в активную форму.
Первичный рак печени
Исследования, проведенные в различных странах мира, выявили, что около 80% всех случаев первичного рака печени связано с вирусом гепатита В. Наиболее часто он возникает у лиц старше 40-50 лет, страдающих циррозом печени. Вместе с тем необходимо отметить тенденцию к более частой регистрации первичного рака печени среди лиц молодого возраста.
Теоретически предполагают несколько путей реализации онкогенного действия HBV. Это возможное наличие в ДНК HBV нуклеиновых последовательностей с онкогенной функцией, так называемых онкогенов. Обнаружение белков, кодированных Х-геном HBV, в крови больных с первичным раком печени косвенно свидетельствует о роли этого антигена в развитии рака. Кроме того, предполагают, что HBV имеет свойство биологического мутaгена, приводящего к развитию этой опухоли печени. Взаимосвязь вируса гепатита В и первичного рака печени позволила предположить, что вакцинация против гепатита В снизит заболеваемость и первичным раком печени.
Бессимптомное носительство вируса
О носительстве HBV судят по обнаружению HBsAg в течение более шести месяцев при отсутствии клинических, морфологических и биохимических признаков гепатита. В настоящее время носительство HBV однозначно рассматривается как патологическое состояние организма. Длительный синтез HBsAg, в ряде случаев в течение всей жизни, связан с интеграцией ДНК HBV в геном гепатоцитов. Впервые гипотеза об интегративной природе носительства HBV высказана В.М. Ждановым и С. Хиршманом в конце 70-х годов, в дальнейшем она была экспериментально подтверждена. Носители HBsAg составляют основной резервуар вируса гепатита В. В настоящее время на земном шаре проживает более 300 млн бессимптомных носителей вируса, из них около 5 млн - в нашей стране. Многочисленные исследования продемонстрировали повсеместное, но неравномерное распространение носительства HBsAg. В России частота выявления колеблется от 1,5% в европейской части страны до 4-5% в Якутии и на Дальнем Востоке.
Состояние носительства может длиться до 10 лет и более. Ежегодно 1-2% носителей HBsAg спонтанно эллиминирует антиген. Причины и механизмы этого явления до сих пор не выяснены. В настоящее время отсутствуют эффективные методы и средства, способные исключить из гепатоцита интегрированный геном ДНК HBV.
Вакцины против гепатита В
Как заражаются гепатитом С? Каков риск заражения во время секса?
Как часто мы задаемся вопросом касательно того, как можно уберечь себя от различных заболеваний? Мы постоянно рискуем, сами загоняем себя в различные неприятные ситуации, которых можно было бы избежать. Если вы будете заранее защищать себя, то многие заболевания могут вас не коснуться вовсе. В этой статье вы узнаете полезную информацию о гепатите С и о том, передается ли он половым путем? Безусловно, важно внимательно относиться к выбору партера, тогда риск заразиться чем-либо снижается в разы, но давайте обо все по порядку.
Кто находится в группе риска?
- Люди, которые употребляют наркотические препараты инъекционно, это всегда высокий риск заражения, потому как постоянно происходит повреждение кожи и соприкосновение с кровью. К сожалению, далеко не всё так красиво как фильмах, многие наркоманы используют одну иглу на несколько человек, особенно когда нет времени, сил и возможности закупить упаковку одноразовых шприцов.
- Пациенты, находящиеся на гемодиализе. Из-за постоянных переливания крови человек находится в постоянном контакте с различными инструментами. Малейшее нарушение санитарных норм, и гепатит С может проникнуть в кровь за считанные секунды. Категория таких пациентов является одной из самых опасных. Отказаться от аппарата "искусственная почка" нельзя, а снизить риск смогут только опытные и ответственные медики.
- Пациенты, которым была перелита кровь зараженного донора. Такие ситуации крайне редкие, но все-таки существуют. В принципе каждый, кому делают переливание крови, склонен к данному заболеванию.
- Работники санитарно- эпидемиологической службы. Заразиться гепатитом С можно только в том случае, если во время работы с кровью работник травмировался сам. Также крайне редкий случай, потому как должны пройти определенные химические процессы.
Для того чтоб произошло инфицирование, в организм должно попасть достаточно большое количество инфицированной крови. Многим кажется, что самый высокий процент заражения происходит во время переливания, но на самом деле это не так. По статистике во время переливания заражается не более 4 % общего количества больных. Нередко установить истинный источник не получается. Если в больницах не соблюдаются санитарные нормы, то заразиться гепатитом С можно абсолютно при любой манипуляции с кровью.
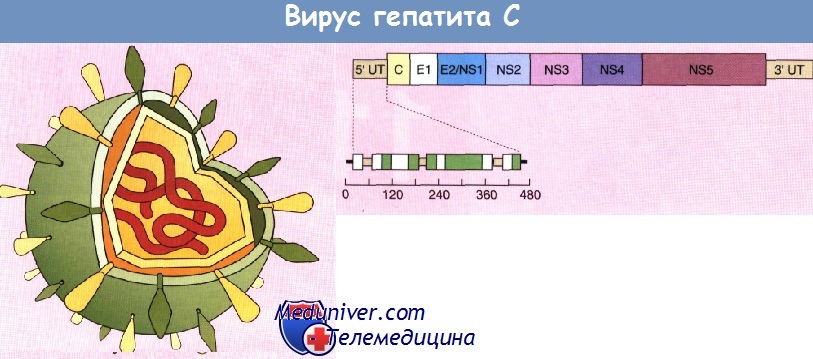
Строение вируса гепатита С
Как происходит инфицирование гепатитом С?
1. Через кровь. Вирус попадает в ваш организм путем инфицирования зараженной кровью. Нередко гепатит С передается в косметологических кабинетах, где мастера совершают различные действия с кожей и кровью. Также проблема типична для мест, где прокалывают уши, делают татуировки и пирсинг. К сожалению, всегда есть риск попасть к недобросовестному мастеру, который не тщательно обрабатывает инструменты. Если одной иглой сделать прокол больному человеку и здоровому, то риск заразиться гепатитом достаточно высокий.
2. От матери к ребенку. Заражение возможно только в тех случаях, когда ребенок проходит родовые пути. Однако, процент данного фактора также не значительный - не более 5% от общего числа больных. На сегодняшний день нет результатов исследований, в которых было бы подтверждение передачи гепатита С от матери к ребенку через грудное вскармливание.
3. Половым путем. Самый низкий процент заражения, хотя многие из-за недостатка информации считают, что таким образом заражаются многие.
Какой риск заражения гепатитом С во время секса?
Чтоб вирус смог проникнуть в кровь партнера, должен произойти достаточно активный обмен жидкостями. Одной царапины или сыпи на слизистой второго человека недостаточно. Самый низкий процент среди тех, кто не меняет партнера много лет. В принципе, это защита от многих заболеваний. Вы должны понимать, что удовольствие от полового акта может стоить вам дорого, поэтому постарайтесь позаботиться о выборе партнера и предохраняйтесь. По статистике через секс больше заражений СПИДом, чем гепатитом С. Не просто заразиться даже, если вирус попадает от больного человека через слизистую здорового человека. У вас должна быть предрасположенность. Слабый иммунитет, наличие других заболеваний половой системы, из-за которых снижается сопротивляемость.
Исследования показывают, что вирус содержится в эякуляте, выделениях женщины из влагалища, слюне, а также в любой слизистой оболочке. Но процент вируса настолько низкий, что категория риска передачи во время секса находится на последнем месте.

Методы диагностики гепатита С
В чем заключается риск?
- Повреждения во время анального секса. Это касается мужчин нетрадиционной ориентации, а также тех, сто любит разнообразить свою сексуальную жизнь. Во время анального секса образуются достаточно большие трещины и царапины, которые порой не всегда заметны. Если вы не можете отказаться от своих пристрастий, просто пользуйтесь презервативом и следите за тем, не больно вашему партнеру.
- Неаккуратность. Иногда пары настолько отдаются страсти, что забывают о возможных повреждениях. Практически всегда после секса на половых органах образуются мелкие ранки, которые как раз и могут стать путем передачи гепатита С.
- Венерические заболевания. Ткани не здоровые, они подвержены постоянному влиянию во время полового акта. Герпес в виде воспаления может стать источником распространения вируса гепатита С. Опасными также являются гонорея и трихомоноз. Своевременно лечите какие-либо заболевания и внимательно изучайте человека, с которым хотите заняться сексом.
Если вы нашли себя одной из групп риска, то раз в полгода делайте анализ на наличие вируса гепатита С, потому как заболевание порой нельзя диагностировать сразу. Пользуйтесь презервативами и укрепляйте иммунитет. Так вы создадите прочной барьер не только против гепатита С, но и против других заболеваний.
- Рекомендуем посетить библиотеку "Бесплатных книг по сексологии"
- Вернуться в оглавление раздела "Микробиология"
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Читайте также:

