На кольскопия убирают папиллому
Обновлено: 25.04.2024
Человек может долгое время быть носителем данного вируса, но даже не догадываться об этом. Зачастую наросты диагностируют случайно во время планового осмотра на гинекологическом кресле. Рассмотрим подробнее, что такое папилломы во влагалище, от чего они образуются и как от них избавиться.
Почему возникают папилломы влагалища?
Основной причиной появления папилломы во влагалище является вирус папилломы. Он проникает в организм при незащищенном половом контакте с носителем. При этом есть ряд факторов, которые увеличивают вероятность заражения. К ним относятся заболевания, передающиеся половым путем (к примеру, гонорея и хламидиоз).
Также, причинами, которые способствующими развитию папиллом, являются:
- частая смена половых партнеров;
- нарушение нормальной микрофлоры влагалища (дисбиоз);
- низкий иммунитет;
- воспаление яичников;
- сильные стрессовые ситуации;
- беременность;
- отклонения со стороны эндокринной системы;
- недостаток витаминов в организме.
При наличии нескольких вышеописанных причин, риск заражения значительно повышается. Инкубационный период составляет не более 3 месяцев, но под воздействием неблагоприятных обстоятельств для иммунитета это время может сократиться до 14-20 дней.
Как выглядят кондиломы?
Формирование наростов в интимной зоне является частой причиной у девушек для записи к врачу-гинекологу. Папилломы на половых губах представляют собой белые новообразования небольшого размера.Вагинальные папилломы могут быть 2 видов: экзофитные и эндофитные. Первые характеризуются сосочковой поверхностью и остроконечной формой, они локализируются в поверхностном слое. Как правило, они провоцируются ВПЧ с достаточно низким уровнем онкогенной активности. Вторые – плоские, обычно они разрастаются вглубь эпителиальной ткани, могут вызывать возникновение патологий здоровых тканей.
Симптомы папилломы влагалища
Схема заражения вирусом следующая: сначала возбудитель попадает в слой дермы, поражая оболочку здоровых клеток, затем случается внедрение зараженной ДНК в клетку, после чего вирус ждет благоприятных условий для активации. В той ситуации, если у зараженной девушки сильный иммунитет, папилломы во влагалище могут долгое время не образовываться.Всего существует 3 стадии болезни.Первая характеризуется отсутствием выраженной симптоматики. В соответствии с общим физическим состоянием и состоянием иммунной системы эта стадия может протекать длительный период времени, а при отсутствии провоцирующих причин, симптомы могут не выражаться несколько лет. Несмотря на это, девушка уже является носителем вируса и может заразить своего полового партнера.
Вторая стадия характеризуется изменениями в слизистой половых органов. Новообразования могут локализироваться глубоко во влагалище, поэтому самостоятельно их выявить не предоставляется возможности. Папилломы при входе во влагалище или на половых губах иногда можно обнаружить на ощупь. Также, из-за регулярного соприкосновения с одеждой или во время подмывания, они могут кровоточить, что является серьезным поводом обращения к врачу.
- появление сильной боли во время полового акта;
- зуд и жжение в интимной области;
- появление гнойных выделений.
Многие девушки интересуются, как выглядят папилломы во влагалище. К сожалению, самостоятельно обнаружить эти наросты не получится, для этого необходимо пройти тщательное диагностическое обследование.
Диагностика
При появлении вышеописанных симптомов рекомендуется своевременно обратиться за помощью к врачу-гинекологу. Чтобы обнаружить папилломы внутри влагалища, врач соберет анамнез и отправит пациентку на дальнейшую диагностику (лабораторную и инструментальную). Анамнез включает сбор информации о возможных незащищенных половых актах, примерном времени образования наростов, других беспокоящих симптомов.
Дальнейшая диагностика заключается в проведении следующих мероприятий:
- иммуноферментный анализ. При помощи него определяют присутствие y пациентки антител к вирусу. Это позволяет установить степень прогрессирования ВПЧ;
- ПЦР (полимеразная цепная реакция) — анализ. Он позволяет установить не только присутствие, но и количество, и тип возбудителя, имеющегося в организме;
- гистологический анализ. Этот метод диагностики направлен на определение изменений в структуре тканей влагалища;
- кольпоскопия. Посредством специального прибора врач осматривает влагалище и шейку матки, с целью определения пораженных зон;
- аноскопия. Этот метод подразумевает осмотр анальной области пациентки на наличие в ней папиллом;
- онкоцитология. Специалист берет соскоб с шейки матки и цервикального канала и изучает их в лабораторных условиях.
На основании данных диагностического обследования, врач устанавливает или опровергает наличие инфекции папилломавирус. При обнаружении вируса, пациентке сразу назначают лечение. Во время роста кондилом во влагалище, вирус не заразен. Риск инфицирования появляется в том случае, когда возбудитель достигает эпидермиса.
Методы лечения
Медикаментозная терапия
Часто врачи используют касторовое масло для устранения наростов. Для этого делают примочки на пораженную область 2-3 раза в сутки. Благодаря влиянию компонентов масла, новообразования высыхают и отваливаются спустя 5-8 процедур (в зависимости от сложности клинического случая). Вместо касторового масла можно использовать облепиховое масло, которое характеризуется антибактериальными свойствами. Использовать народные методы стоит с осторожностью, после консультации лечащего врача.Образование папиллом во влагалище может настигнуть и беременных женщин. В этом случае лечение должно быть более осторожным, многие противовирусные препараты запрещено принимать во время беременности.
В том случае, если недуг проявился позже первого триместра, терапию следует отложить.
Удаление
Чтобы вылечить пациентку от папилломавируса, зачастую приходится удалять наросты. Это связано с высокой вероятностью развития рака при поражении влагалища папилломами. Они доставляют девушкам не только физический, но и психологический дискомфорт.Папилломы на стенках влагалища можно удалить несколькими методами, самые распространенные из них:
- Криодеструкция. Это малоинвазивный способ устранения папиллом, его суть заключается в воздействии жидким азотом при низких температурах на поврежденную область. В результате новообразование отмирает, а полное заживление происходит спустя 10 дней. Способ подходит при наличии небольшого количества кондилом.
- Лазерная деструкция. Этот способ подразумевает воздействие лазерного луча на папилломы, что приводит к их подсушиванию и дальнейшему отмиранию. К нему прибегают при большом поражении новообразованиями.
- Электрокоагуляция. Ее применяют в запущенных ситуациях, когда кондилом много и они большого размера. Процедура заключается во влиянии электрического тока на место поражения. После удаления папиллом начинается период заживления сроком около 14 дней.
- Радиоволновая хирургия. Эта процедура пользуется спросом, поскольку отличается высоким косметическим эффектом. Устранение наростов во влагалище происходит без боли и за одно посещение врача.
Профилактика
Во избежание инфицирования ВПЧ и образования папиллом во влагалище женщинам стоит придерживаться профилактических мероприятий и рекомендаций.

Биопсия шейки матки — диагностическая процедура, назначаемая гинекологами при подозрении на онкологию.
Доктор берет участок ткани со слизистой оболочки шеечного канала матки — или участок новообразований, расположенных в этой области. Забор тканей необходим для гистологического исследования — выявления видоизмененных клеток.
Врачи тщательно рассматривают полученный материал под микроскопом и проводят ряд химических тестов, после чего делается вывод, доброкачественные это образования или нет.
В современных клиниках биопсия шейки матки проводится под контролем кольпоскопии. Эта методика предполагает наблюдение врача за своими действиями с помощью специального аппарата, который многократно увеличивает изображение. Таким образом исключается риск осложнений процедуры.
Назначение кольпоскопии с биопсией всегда вызывает вопросы у пациенток, хотя ничего опасного и сложного в этой процедуре нет.
Вопрос — ответ: кольпоскопия с биопсией это безопасно?
«Никогда не было проблем с гинекологией, и тут на медосмотре в институте доктор ошарашил — множественные плоские кондиломы шейки матки. Врач объяснил, что это, возможно, предраковое состояние и теперь нужно пройти исследования, чтобы убедиться в безопасности наростов.
Страх пациенток перед проведением биопсии шейки матки связан с тем, что процедура предполагает иссечение тканей. Женщины, которым назначили биопсию, обеспокоены возможными травматическими осложнениями — однако напрасно! Никаких рубцов и шрамов, способных повлиять на зачатие, на шейке не остается.
Напротив, своевременное проведение биопсии при выявлении кондилом, полипов и новообразований спасает здоровье и жизнь. Гинекологи гарантируют безопасность и высокую информативность этого метода.
Биопсия шейки матки под контролем кольпоскопии — для страха нет оснований!
Биопсию шейки матки проводят чаще всего при опухолях и патологических разрастаниях тканей, чтобы исключить злокачественный процесс. Показаниями для биопсии считают в первую очередь полипы, новообразования и папилломы слизистой оболочки.
Но если при осмотре шейки матки при помощи кольпоскопа доктор обнаруживает очаги эрозии, которые вызывают у него подозрение, — назначается анализ на гистологию.
Страхи пациентки относительно того, что биопсия усугубит эрозию шейки матки, не имеют оснований, ведь процедура контролируется специальным оптическим прибором — кольпоскопом. Это микроскоп с осветительным прибором, который вводят во влагалище.
При помощи кольпоскопа врач осматривает стенки и оболочки влагалища и шейки матки, не травмируя их и получая изображение, увеличенное в 300 раз. При биопсии такой контроль позволяет точно определить место расположения очага эрозии и не допустить повреждения здоровых тканей.
По результатам гистологического исследования клеток эрозии определяется тактика лечения заболевания — медикаментозный или хирургический подход.
Полное удаление опухоли основывается на точном диагнозе, ведь такая мера не всегда нужна — некоторые доброкачественные образования лечатся медикаментозно, не мешают или рассасываются самостоятельно. А вот травма при удалении обширной опухоли может даже стать причиной бесплодия.
Осмотрев новообразование визуально, врач не может достоверно определить, что это за опухоль и как ее лечить. Именно для определения тактики и необходима биопсия шейки матки.
Процедура проводится без применения анестезии, однако это не должно пугать пациентку. На слизистой оболочке шейки матки нет болевых рецепторов, и при применении щипцов женщина ощущает только легкие сокращения мышц матки.
Дискомфорт вызывает только раскрытие зева шейки для введения хирургических инструментов, при этом все ощущения описываются пациентками как терпимые и легко переносятся на практике.
Если Анастасия очень боится биопсии, гинеколог пойдет ей навстречу и применит местный наркоз. Задача врача — помочь пациентке, не нанося травм, в том числе и моральных.
Умеренные кровянистые выделения из влагалища и боли внизу живота считаются нормальной реакцией организма женщины на хирургическое вмешательство. Часто такие реакции проявляются, если для взятия тканей используются щипцы, а не радиоволновая или электрическая петля.
Эти проявления не требуют врачебного вмешательства и проходят самостоятельно через 2-5 дней после биопсии. Для облегчения болей пациенткам назначаются обезболивающие препараты.
Срочно обратиться за помощью нужно в следующих случаях — сильное маточное кровотечение, превосходящее менструацию, значительные боли и повышение температуры тела.
Исключить осложнения поможет выбор опытного и квалифицированного врача. Именно такие гинекологи работают в медицинском центре Диана. Обращайтесь к нам, если вам необходима диагностика заболевания или оперативное вмешательство врача.

Информация в статье предоставлена для ознакомления и не является руководством к самостоятельной диагностике и лечению. При появлении симптомов заболевания следует обратиться к врачу.
Что такое вирус папилломы человека?
Чем опасен вирус папилломы человека для женщин?
Есть ли риск развития онкологии из-за ВПЧ?
Причины развития папилломатоза шейки матки
Симптомы папилломы шейки матки
Диагностика папилломы шейки матки
Лечение папилломатоза шейки матки
Удаление папиллом на шейке матки
Профилактика папилломатоза шейки матки
Часто задаваемые вопросы
Папиллома шейки матки – это доброкачественное заболевание, которое проявляется в виде множественных наростов небольшого размера. В редких случаях они перерождаются в злокачественные опухоли. Основная причина болезни – инфицирование вирусом папилломы человека (ВПЧ).
Что такое вирус папилломы человека?
Согласно статистическим данным, ВПЧ инфицированы от 50 до 80% мужчин и женщин, но у многих вирус никак не проявляется. Это зависит от типа ВПЧ, состояния иммунной системы и наличия или отсутствия провоцирующих факторов.
Заражение происходит не только половым путем, но и бытовым при использовании общих полотенец и средств гигиены, посещении бассейнов, бань и т.д. Также инфекция нередко передается от матери к ребенку.
Чем опасен вирус папилломы человека для женщин?
Основная опасность, которую несет ВПЧ для женщин и в чуть меньшей степени для мужчин – это риск развития рака, хотя это не единственное осложнение. У женщин ВПЧ может спровоцировать:
рак шейки матки.
Опасность заболевания зависит от типа ВПЧ. Некоторые оказывают минимальное влияние на здоровье и быстро уничтожаются иммунной системой, тогда как другие ведут себя более агрессивно и требуют незамедлительного лечения. Определить тип ВПЧ можно с помощью лабораторных анализов.
Есть ли риск развития онкологии из-за ВПЧ?
Вирус папилломы человека действительно может вызвать рак. По данным Всемирной организации здравоохранения, ВПЧ 16 и 18 типов являются причиной злокачественных опухолей шейки матки и предраковых состояний в 70% случаев. Кроме того, подтверждена связь вируса с раком вульвы, влагалища, ануса, полового члена у мужчин и ротоглотки.
Специалисты "Оксфорд Медикал" рассказывают, что потенциально опасными в плане онкологии являются около 30 типов ВПЧ, которые передаются половым путем. К группе высокого онкогенного риска относят ВПЧ 16, 18, 31, 33, 39, 50, 59, 64, 68 и 70 типов, а среднего – 30, 35, 45, 52, 53, 56 и 58 типов. Остальные ассоциированы с низким риском рака. В частности, к их числу относят ВПЧ 6 и 11 типа, которые чаще всего провоцируют развитие генитальных бородавок.
Причины развития папилломатоза шейки матки
Причина развития папилломы шейки матки – заражение соответствующим типом ВПЧ. Инфекция может передаться при:
половом контакте с инфицированным партнером;
посещении общественных мест (бассейн, баня, солярий и пр.);
использовании общих полотенец, нестерильных медицинских инструментов и т.д.;
внутриутробном развитии плода через общую с матерью кровеносную систему или при прохождении через родовые пути и непосредственное соприкосновение с инфицированными тканями.
При этом нужно учитывать, что заражение ВПЧ может пройти незаметно и никак не сказаться на самочувствии. Многие типы вируса годами остаются в организме и не вызывают развития заболевания. Спровоцировать его могут:
воспалительные, инфекционные заболевания мочеполовой системы;
повреждения (царапины, ожоги) слизистой оболочки половых органов;
нарушение баланса влагалищной микрофлоры;
изменение гормонального фона;
прием гормональных препаратов, в том числе оральных контрацептивов;
употребление алкоголя и пр.
Симптомы папилломы шейки матки
Большинство типов ВПЧ могут существовать в организме человека бессимптомно. Что касается папилломатоза шейки матки, то основное его проявление – это изменение структуры эпителия и образование на нем большого количества мелких бородавок. Обнаружить их может только врач во время проведения осмотра. При этом визуально не всегда удается правильно поставить диагноз. Для этого рекомендуют при каждом осмотре проводить цитологический анализ – ПАП-тест.
Папилломы могут иметь разную форму – остроконечную и плоскую. Первые растут вверх и выглядят как объемные образования на тонкой ножке. Вторые – лишь слегка возвышаются над эпителием. Остроконечные папилломы чаще всего говорят об острой фазе развития инфекционного процесса, тогда как плоские – о хроническом.
При папилломатозе шейки матки бородавки могут образовываться не только на ней, но и на других участках половых органов. Появление любых новообразований – повод незамедлительно обратиться к врачу.
Кроме этого, у некоторых женщин на фоне болезни появляются такие симптомы, как:
изменение влагалищных выделений;
неприятный запах выделений;
дискомфорт и болезненность во время полового акта;
кровянистые выделения после полового акта.
Диагностика папилломы шейки матки
Очень часто папилломы шейки матки развиваются практически бессимптомно, поэтому диагностируют их случайно во время профилактических осмотров или обращения женщины к гинекологу по другому вопросу.
При подозрении на поражение шейки матки вирусом папилломы человека женщине назначают:
гинекологический осмотр с зеркалами – позволяет врачу выявить наиболее явные отклонения, новообразования, признаки воспаления;
расширенную кольпоскопию – осмотр шейки матки через кольпоскоп и проведение пробы с помощью раствора йода или уксуса, что позволяет выявить дисплазию и определить ее границы;
ПАП-тест – цитологический анализ образца (соскоба) эпителия шейки матки;
анализ влагалищной микрофлоры на урогенитальные инфекции;
УЗИ органов малого таза.
При наличии образований на шейке матки большое значение имеет дифференциальная диагностика. Они могут быть вызваны не только ВПЧ, но и эрозией, лейомиомой или нарушением целостности эпителия в результате механического или химического воздействия (использования внутриматочной спирали, тампонов, проведения спринцеваний).
Точно подтвердить или опровергнуть диагноз позволяют только лабораторные анализы. Чаще всего проводят исследование методом полимеразной цепной реакции (ПЦР), что позволяет не только выявить ВПЧ, но и установить его тип. Последнее имеет особое значение для выбора тактики лечения.
Лечение папилломатоза шейки матки

Лечение ВПЧ проводят не всегда. Если у пациентки отсутствуют какие-либо симптомы заболевания и нет изменений на эпителии шейки матки, лабораторное выявление вируса не является причиной для терапии, особенно при обнаружении типов с низкой онкогенностью. В таком случае женщине рекомендуют регулярно проходить обследования у гинеколога и тщательно следить за своим здоровьем.
Наличие папиллом на шейке матки, наоборот, свидетельствует о необходимости лечения. Сначала проводят поэтапную диагностику, чтобы подтвердить наличие инфекции, выяснить тип ВПЧ и вероятные причины развития заболевания. По результатам обследований врач разрабатывает комплексную программу лечения. Она может включать:
медикаментозное лечение инфекции;
коррекцию гормонального фона (при наличии нарушений).
Все компоненты лечения являются одинаково важными. Новообразования на шейке матки обязательно нужно удалить, чтобы они не разрастались и не переросли в рак. Но только этого недостаточно – также надо провести противовирусную терапию, укрепить иммунитет и устранить другие факторы риска, чтобы снизить вероятность рецидива заболевания. При этом полностью ее исключить нельзя. Даже после лечения женщина может остаться пассивным носителем ВПЧ.
Удаление папиллом на шейке матки
Сегодня используют несколько методов удаления папиллом на шейке матки. Отличаются они преимущественно способом воздействия на измененные клетки.
Удаление папиллом проводят с помощью:
Радиоволновой технологии – это наиболее новая и эффективная процедура, особенностью которой является бесконтактное воздействие на эпителий. Радиоволновое излучение влияет только на клетки папиллом, провоцируя их нагревание изнутри и, как следствие, разрушение. Такая методика наименее травматичная и сопровождается коротким и легким реабилитационным периодом.
Лазерной деструкции – это процедура, во время которой на измененные клетки направляют световую энергию, которая их сильно нагревает и как бы выпаривает.
Диатермокоагуляции – это метод прижигания папиллом с помощью электрического тока.
Криодеструкции – метод основан на использовании жидкого азота, охлажденного до очень низких температур. Он обеспечивает замораживание папиллом, после чего они постепенно разрушаются.
Процедуры проводят, как правило, в амбулаторных условиях под местной анестезией, то есть без госпитализации. Пациентке достаточно провести в клинике всего несколько часов.
Выбор методики зависит от размера и количества папиллом и других показаний. Но нередко определяющим фактором является наличие соответствующего оборудования в клинике. Поэтому лучше заранее изучить плюсы и минусы разных процедур и выбрать клинику, лечение в которой будет наиболее эффективным.
Кроме перечисленных методик, для удаления папиллом иногда используют медикаментозные средства. Основной причиной для этого может стать наличие противопоказаний к малоинвазивной операции. В таких случаях назначают цитостатические препараты, которые замедляют рост папиллом и вызывают их разрушение, или проводят химическую деструкцию, используя препараты на основе агрессивных кислот. Недостаток таких методик – достаточно низкая эффективность и вероятность повторного развития новообразований.
Профилактика папилломатоза шейки матки
Защититься от наиболее распространенных и опасных типов ВПЧ можно с помощью вакцинации. Для этого применяют инактивированные вакцины от 2-х, 4-х или 9-и типов ВПЧ. Они прошли тщательное тестирование и имеют подтвержденную эффективность и безопасность. Используемые сыворотки не содержат живые вирусы, благодаря чему заражение исключено.
ВОЗ рекомендует проводить вакцинацию в детском возрасте – с 9 до 14 лет. Но при желании как женщины, так и мужчины могут сделать прививку позже – оптимально до 26 лет. По статистике, потом целесообразность вакцинации значительно уменьшается.
Вакцинацию от ВПЧ проводят в 3 этапа. Вторую порцию вакцины вводят через 1-2 месяца после первой, а третью – через 2-4 месяца после второй. Точный график определяет специалист, учитывая особенности выбранной вакцины и состояние здоровья пациента.
Кроме вакцинации, есть и другие методы профилактики, которые называют вторичными. Они направлены на снижение риска инфицирования, а также рецидива заболевания.
Для профилактики ВПЧ рекомендуют:
использовать контактные методы контрацепции (однако они не гарантируют 100% защиту);
иметь постоянного полового партнера;
1 раз в 6-12 месяцев проходить осмотр у гинеколога с кольпоскопией и делать ПАП-тест;
отказаться от курения и употребления алкоголя.
Пациентам, инфицированным опасными типами ВПЧ, врач может рекомендовать индивидуальную программу профилактики. Наиболее важным в этом случае является регулярное проведение осмотров шейки матки и соответствующих анализов.
Часто задаваемые вопросы:
Можно ли забеременеть при папилломе шейки матки?
При папилломатозе шейки матки возможно естественное зачатие и беременность, но гинекологи рекомендуют сначала провести лечение, чтобы исключить риск осложнений.
Можно ли делать прививку от ВПЧ, если уже болен?
Вакцинацию от ВПЧ проводят, если пациент не инфицирован. Во втором случае применяют другие методы профилактики.
Можно ли полностью вылечить папилломавирусную инфекцию?
Эффективность лечения зависит от типа ВПЧ, которым инфицирована женщина, и правильного подбора терапии. В большинстве случаев болезнь хорошо поддается лечению и при соблюдении профилактических рекомендаций повторно не развивается. Однако полностью устранить вирус из организма человека крайне сложно – после терапии он остается пассивным носителем.
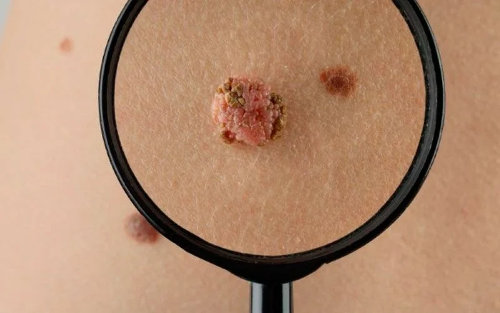
Кондиломы представляют собой новообразования маленького размера, формирующиеся на кожных покровах и слизистых оболочках. Порядка 80% населения подвержены этой проблеме. Часто ее просто игнорируют, ведь далеко не всегда это заболевание вызывает болезненные ощущения. Однако при обнаружении кондиломы следует посетить врача, ведь вероятность образования злокачественных клеток весьма высока.
Общие сведения о заболевании
Для остроконечных кондилом используется еще другое название – генитальные бородавки. Внешне они выглядят как сосочковые выросты, расположенные в паховой области и на половых органах. Обычно их обнаруживают на крайней плоти у мужчин, а также на вульве и влагалище женщин. Другими словами – там, где инфекция проникла в организм.
Болезнь вызывает вирус папилломы человека (ВПЧ, папилломавирус), передающийся во время незащищенной близости. Обычно вызывается ВПЧ шестого и одиннадцатого типов. Изначально это выросты с острыми концами, единичные. С течением времени их становится все больше – они срастаются между собой, образуя некое подобие петушиного гребня.
Заболевание у женщин локализуется в паховой области, на половых губах, в маточной шейке, влагалище, заднем проходе. У мужчин оно поражает крайнюю плоть. При прогрессировании папилломы могут проникать в кишечник и уретру. Тесный контакт с нижним бельем травмирует выросты, что чревато повторным инфицированием участка.
Заболевание приводит к снижению защитных возможностей иммунитета, тем самым делая организм более подверженным остальным половым инфекциям. Самый плохой прогноз заключается в поражении репродуктивных органов и формировании злокачественных образований.
Чтобы предотвратить осложнения, требуется в кратчайшие сроки обратиться к специалистам. Самый верный способ избавиться от кондилом и последствий от них – это удаление.
Причины появления
Врачи выделяют несколько причин, приводящих к образованию кондилом:
- активная и беспорядочная половая жизнь;
- незащищенный половой акт;
- применение средств гигиены других людей, включая полотенца и мочалки;
- хронические болезни (ВИЧ, туберкулез, диабет);
- недостаток витаминов и минеральных веществ, ослабленная иммунная система.
Часто к причинам кондиломатоза (патологическое состояние, характеризующееся разрастанием остроконечных кондилом) относят переутомление на постоянной основе. Негативно на иммунитете сказываются также вредные привычки, стрессы, нарушения в работе гормональной системы. Риск заражения от партнера, страдающего этой проблемой, составляет более 80%. Первые симптомы могут проявиться в период от одного до восьми месяцев.
Симптоматика кондиломатоза
Новообразование на ножке характеризуется такими признаками:
- неровности и бугорки на коже;
- различные оттенки новообразований – от розового до коричневого;
- диаметр 1–20 мм.
Кондиломы обычно формируются на участках, подвергающихся травматическому воздействию при половом акте. Маленькие наросты обычно не приносят болезненных ощущений. Жалобы начинаются после того, как число наростов начинает увеличиваться.
При этом кондиломатоз приобретает выраженную симптоматику:
- болевые ощущения, зуд и жжение при повреждении новообразований;
- увеличение выработки слизистого секрета из половых органов;
- появление неприятного запаха в паховой области;
- дискомфорт при ходьбе и простейших действиях, в промежности ощущаются инородные тела;
- поражение уретры/кишечника может приводить к затруднениям опорожнения.
Диагностика
Перед тем как приступить к удалению, требуется пройти ряд обследований, чтобы точно установить диагноз и наличие/отсутствие других заболеваний, таких как ЗППП или герпес.
- Мазок на ПЦР из влагалища или полового члена. Необходим для обнаружения ВПЧ, его количества и штаммов.
- Анализы на сифилис и ВИЧ. Их сдача обеспечивает точное диагностирование и выявление дополнительных заболеваний.
- Анализы на ЗППП. Развитие кондилом часто провоцируется половыми инфекциями, которые стоит учитывать при подборе эффективного метода терапии.
- Иммунограмма. Исследование направлено на определение состояния иммунитета и текущей стадии заболевания.
- Онкоцитология. Мазок берется с поверхности новообразования. Он позволяет исключить переход клеток в злокачественные.
Также существуют дополнительные исследования:
- Биопсия новообразования. Требуется, когда есть подозрения в образовании злокачественной опухоли. Специалист берет для гистологического анализа часть пораженной ткани.
- Кольпоскопия. Проведение процедуры необходимо при наличии патологий при гинекологическом осмотре. Подразумевает под собой исследование влагалищных стенок и матки с использованием специализированного микроскопа. Также может выполняться прицельная биопсия.
- Уроцистоскопия. Представляет собой исследование мочеиспускательного канала при помощи эндоскопа. Это специальная тонкая трубка, оборудованная подсветкой и оптической линзой, которая вводится в канал. Дает возможность осуществить осмотр, а также провести биопсию.
Показания для удаления кондилом
Удаление кондилом необходимо при наличии следующих признаков:
- количество кондилом и занимаемая ими область постепенно растут;
- присутствие кондилом большого размера, которые не поддаются местной терапии лекарственными средствами;
- частое травмирование наростов;
- беременность (высока вероятность передачи заболевания будущему ребенку);
- испытываемый дискомфорт на физическом и психическом уровнях.
Удаление генитальных кондилом лучше провести как можно скорее. Если наросты образуются на теле, а не в интимных местах, то их лучше удалять, если они приносят дискомфорт и мешают нормальной жизни.
Подготовка к удалению
Подготовка к операции заключается в проведении обследований и сдаче анализов, о которых было написано выше. После этого врач разрабатывает индивидуальный план терапии, включающий необходимые препараты, курс которых нужно будет пройти после операции.
В день, когда будет проводиться хирургическое вмешательство, советуют принять душ и сменить нательное белье. После операции удаленные ткани отправляются на дополнительное обследование для исключения их онкологического характера.
Методы удаления генитальных кондилом
Радиоволновая деструкция
Использование бесконтактного радиоволнового ножа является отличной альтернативой распространенному лазерному методу. Его обычно применяют для удаления выростов на внешней части половых органов и в области заднего прохода. Для проведения радиоволновой деструкции необходим местный анестетик. После завершения процедуры поврежденные ткани самостоятельно отторгаются, а кожные покровы начинают заживляться. На восстановление потребуется порядка 12 дней в зависимости от размеров обрабатываемого участка.
Криодеструкция
Иногда можно использовать криодеструкцию, предполагающую химическое воздействие на пораженные ткани. Удаление новообразований осуществляется при помощи их заморозки жидким азотом. Использование данного способа позволяет эффективно избавиться от выростов за одну процедуру, значительно снижает риск повторного появления.
Эта процедура используется при необходимости удаления кондиломы, расположенной на половых губах. Применение данного способа позволяет избежать рубцов. Восстановление также занимает не более двух недель.
Лазерное удаление
Этот метод используется для удаления кондилом, расположенных во влагалище и около шейки матки. Преимущества – минимальное время проведения и низкая кровопотеря. Края раны коагулируются при помощи лазерного воздействия, из-за чего там сразу образуется сухая корочка. Использование местного обезболивающего позволяет провести процедуру без болезненных ощущений. Ткани восстанавливаются около 7 дней.
Методы физического воздействия имеют ряд значимых преимуществ:
- минимальный дискомфорт, достигаемый за счет использования обезболивающих средств местного назначения;
- быстрота проведения (время операции не превышает 30 минут);
- отсутствие кровотечений;
- раны защищены от инфекций;
- восстановление проходит в короткие сроки (не более 14 дней).
Важно! Некоторые пациенты стесняются своей проблемы и предпринимают попытки самостоятельного лечения, прижигая новообразования при помощи разных препаратов. Не стоит этого делать, так как существует риск перехода заболевания в злокачественную форму. При обнаружении кондилом необходимо как можно быстрее обратиться к врачу и пройти все необходимые анализы и обследования.
Период восстановления
После операции может возникать дискомфорт в паховой области, затруднения с мочеиспусканием и опорожнением кишечника. Это состояние пройдет самостоятельно через пару дней, по мере заживления кожи.
Для более быстрой реабилитации следует придерживаться таких рекомендаций:
- избегать тяжелых физических нагрузок;
- не находиться в стоячем или сидячем положении более часа;
- тщательно следить за интимной гигиеной;
- отказаться от обтягивающего нижнего белья.
Врач также может посоветовать принимать сидячие ванночки для паховой области, а также назначить медикаментозный курс, включающий несколько групп препаратов. Проведение комплексной терапии и дополнительные мероприятия по укреплению иммунной системы позволят свести к минимуму риск рецидивов.
По истечении 10 дней пациенты увидят положительные изменения:
- кожа стала гладкой, исчезли неровности;
- пропал неприятный запах, исходящий от половых органов;
- появилась свобода в движениях – теперь не нужно бояться, что можно случайно травмировать кондиломы.
После реабилитации человек чувствует себя свободнее. Исчезает психологический дискомфорт. Теперь можно свободно двигаться и не стесняться своей болезни.
В лечебном центре работают опытные сотрудники. Рабочий стаж многих специалистов превышает 30 лет
Наша клиника предлагает широкий спектр обследований и анализов, которые вы можете пройти в удобное время
Передовые методы лечения
В клинике есть все условия для использования современных методов удаления кондилом, таких как лазерное или радиоволновое воздействие
При высоком качестве услуг и использовании передовых технологий мы следим за своей ценовой политикой. Цены на услуги являются средними по Москве
Записаться на прием к специалисту вы можете по указанному на сайте номеру телефона или заполнив онлайн-форму.
Читайте также:

