Нейропатия от вирусов герпеса нерва у женщин
Обновлено: 19.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Постгерпетическая невралгия: причины появления, симптомы, диагностика и способы лечения.
Определение
Постгерпетическая невралгия - это боль или аномальные чувствительные ощущения, связанные с поражением нервной системы вирусом ветряной оспы.
Причины постгерпетической невралгии
После перенесенной ветряной оспы (ветрянки) вирус герпеса человека 3-го типа – вирус Варицелла Зостер (Varicella zoster) - из высыпаний на коже и слизистых может перемещаться в чувствительные ганглии (узлы, состоящие из скопления нейронов) спинномозговых нервов грудного, поясничного уровней или тройничного нерва. Там вирус в течение десятилетий способен оставаться в латентном (неактивном) состоянии. При снижении иммунитета (например, на фоне вирусных заболеваний, химиотерапии, онкологических заболеваний, терапии глюкокортикостероидными гормонами системных заболеваний соединительной ткани (ревматических болезней)) вирус может активироваться и вызывать развитие опоясывающего герпеса (опоясывающего лишая, Herpes zoster) или невралгии тройничного нерва.
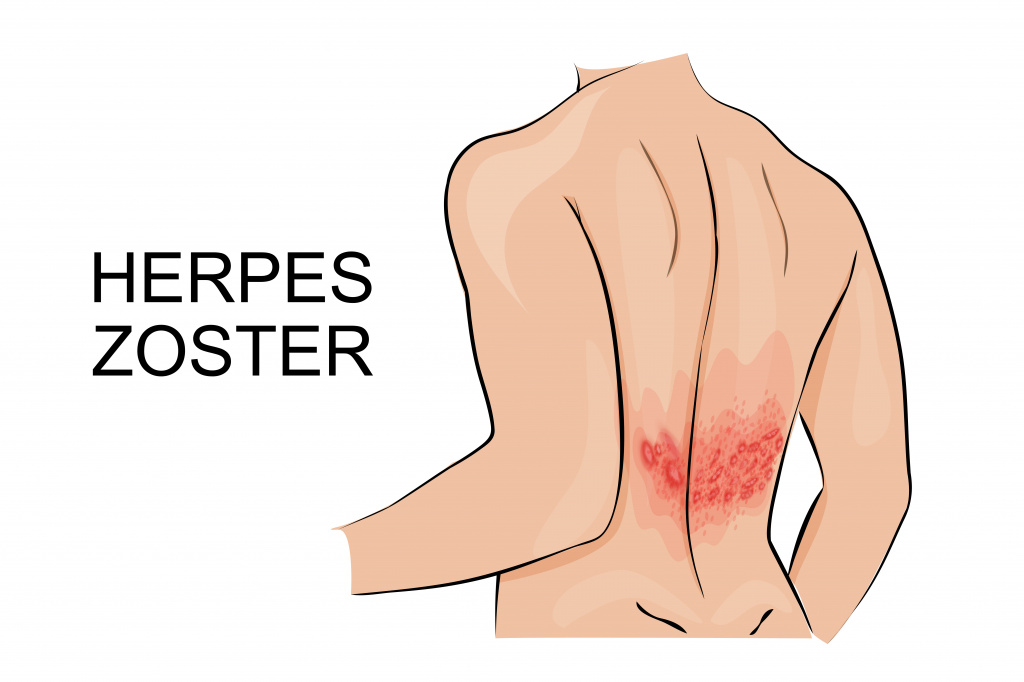
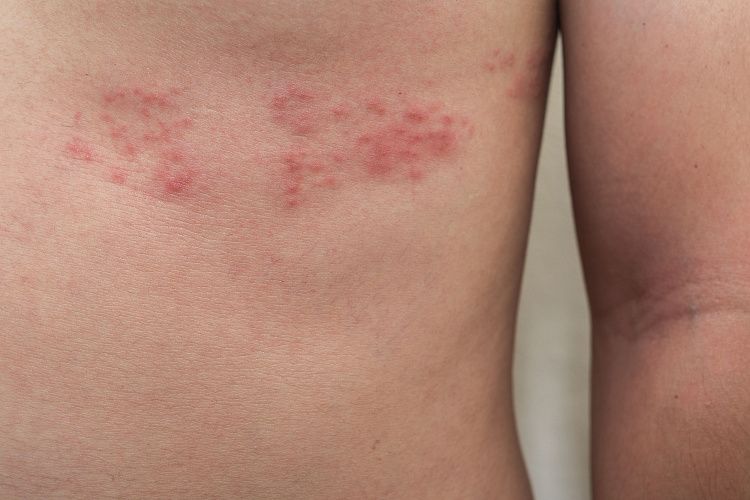
Заболевание начинается с односторонней боли, чувства жжения, повышенной кожной чувствительности, после чего, иногда спустя 1-2 недели появляется покраснение, а затем - пузырьковые высыпания на коже. У 50% больных высыпания локализуются на туловище (как правило, вдоль межреберных промежутков на уровне грудного отдела позвоночника, иногда – в области поясницы, крестца), у 20% - на голове (при поражении тройничного нерва, возможно поражение глаз, ушей), у 15% - на руках, и у 15% - на ногах. В большинстве случаев с течением времени боль проходит самостоятельно - выздоровление происходит через 2-3 недели, но иногда (примерно у 20% больных) развивается осложнение опоясывающего герпеса - постгерпетическая невралгия.
Постгерпетическая невралгия редко наблюдается у детей и молодых людей, но ее частота значительно увеличивается в пожилом возрасте.
Реальная распространенность постгерпетической невралгии неизвестна, поскольку нет единой точки зрения на временной промежуток между высыпаниями, появлением боли и продолжительностью болевого синдрома.
Классификация постгерпетической невралгии
Ряд авторов предлагают различать три временные фазы болевого синдрома, связанного с Herpes zoster.
- Острая герпетическая невралгия, при которой боль длится до 30 дней с момента появления сыпи.
- Подострая герпетическая невралгия, продолжающаяся 30-120 дней после возникновения сыпи.
- Постгерпетическая невралгия, при которой боль сохраняется более 120 дней после возникновения сыпи.
Симптомы постгерпетической невралгии
Основной жалобой пациентов является боль. Она характеризуется различной интенсивностью и частотой – от легкой до крайне мучительной, от кратковременной до постоянной. При опоясывающем герпесе болевые ощущения могут распространяться за пределы локализации высыпаний. В клинической картине постгерпетической невралгии можно выделить следующие типы боли:
- постоянная боль, которую пациенты описывают как тупую, давящую или жгучую;
- пароксизмальная (приступообразная) боль, которая возникает внезапно, острая, стреляющая, пронзающая;
- аллодиния – боль, возникающая в ответ даже на очень слабые раздражители, которые при обычных обстоятельствах боль не вызывают, – например, на легкое прикосновение холодной рукой.
Некоторые пациенты жалуются на интенсивный зуд, который локализуется, как правило, в области головы и шеи.
Диагностика постгерпетической невралгии
В начале заболевания опоясывающим герпесом, когда пациентов беспокоит только боль, врач может подозревать заболевание сердца, межреберную невралгию, остеохондроз. Однако с появлением высыпаний диагноз становится очевидным.
Инструментальная и лабораторная диагностика, как правило, не проводятся.
В нетипичных случаях может быть назначен серологический тест 256 в комплексе с тестом № 257 (IgM антитела) для диагностики ветряной оспы. Кроме того, эти исследования могут потребоваться для оценки иммунитета к вирусу.
Синонимы: Анализ крови на антитела к вирусу ветрянки; Ветряная оспа; Вирус герпеса человека 3-го типа; ВГВ-3 типа; Вирус varicellae-zoster; Опоясывающий герпес. Chickenpox; Human herpesvirus 3 IgG; Varicellazoster virus IgG; Herpeszoster IgG. Краткое описание исследования Антитела.
Кафедра оториноларингологии с клиникой Первого Санкт-Петербургского государственного медицинского университета им. акад. И.П. Павлова, Санкт-Петербург, Россия, 197022
Городской клинический онкологический диспансер, Санкт-Петербург, Россия, 197044
Кафедра оториноларингологии с клиникой Первого Санкт-Петербургского государственного медицинского университета им. акад. И.П. Павлова, Санкт-Петербург, Россия, 197022
Поражение тройничного нерва при герпетической инфекции в оториноларингологии
Журнал: Вестник оториноларингологии. 2016;81(4): 19‑21
Кафедра оториноларингологии с клиникой Первого Санкт-Петербургского государственного медицинского университета им. акад. И.П. Павлова, Санкт-Петербург, Россия, 197022
Нейротропизм герпетической инфекции обусловливает разнообразный спектр ее клинических проявлений. Цель - исследование особенностей поражения тройничного нерва при герпетической инфекции. Проведено обследование и этиопатогенетическое лечение 36 больных с невропатией тройничного нерва, обусловленной ВПГ 1-го типа, и 21 больного с невропатией тройничного нерва, обусловленной Herpes zoster oticus. Помимо традиционных клинических методов использованы вирусологическая диагностика для верификации герпетической инфекции и электронейрография. Выздоровление отмечено у 23 больных 1-й группы и у 11 - 2-й группы.
Кафедра оториноларингологии с клиникой Первого Санкт-Петербургского государственного медицинского университета им. акад. И.П. Павлова, Санкт-Петербург, Россия, 197022
Городской клинический онкологический диспансер, Санкт-Петербург, Россия, 197044
Кафедра оториноларингологии с клиникой Первого Санкт-Петербургского государственного медицинского университета им. акад. И.П. Павлова, Санкт-Петербург, Россия, 197022
Герпетическая инфекция (ГИ) является одной из актуальных медицинских проблем 1. На территории России и стран СНГ различными формами герпетической инфекции ежегодно страдают 20 млн человек [1]. В Санкт-Петербурге регистрируется 23 000-25 000 случаев поражений нервной системы при герпетической инфекции ежегодно [1]. Нейротропизм Г.И. обусловливает разнообразный спектр ее клинических проявлений [1, 4-6]. Например, только при Herpes zoster oticus (ушной герпес) выделяют 12 клинических форм. Возможность поражения герпес-вирусами черепно-мозговых нервов и последующего периневрального распространения приводит к тяжелым функциональным, органическим и косметическим расстройствам. После инфицирования низковирулентные штаммы вируса простого герпеса (ВПГ) в организме человека переходят в латентное состояние и находятся в стадии провируса в чувствительных ганглиях ЦНС: тройничном, пояснично-крестцовом, крестцовом [1, 7-9].
В большинстве случаев распространение ВПГ начинается из самого крупного ганглия - гассерова узла, который расположен между листками твердой мозговой оболочки в одноименной выемке передней грани пирамиды височной кости. Общность строения сенсорных ганглиев, анатомические предпосылки, развитая сосудистая сеть и множественные коллатерали нервных волокон позволяют предполагать возможность распространения ВПГ с поражением вестибулярного, спирального, тройничного и коленчатого ганглиев [4-6, 10].
Цель - исследование особенностей поражения тройничного нерва при герпетической инфекции.
Среди проходивших обследование и лечение в клинике оториноларингологии Первого Санкт-Петербургского государственного медицинского университета им. акад. И.П. Павлова за период с 2010 по 2015 г. поражение тройничного нерва было выявлено у 21 больного с Herpes zoster oticus и у 36 - с невралгией тройничного нерва, вызванной ВПГ 1-го типа. Всем пациентам проводились неврологическое обследование и лабораторная вирусологическая диагностика для верификации ВПГ 1-го и вируса герпеса человека (ВГЧ) 3-го типов. В исследование были включены пациенты с высоким (более 1:800) титром специфических IgG. Также проводилось исследование на авидность (определение высокоспециализированных и низкоспециализированных антител). У всех в последующем подтвердилась либо первичная герпетическая инфекция (положительная полимеразная цепная реакция (ПЦР) крови и слюны при показателе авидности <30%), либо рецидив хронической герпетической инфекции (положительная ПЦР крови и слюны при авидности >40%).
Из 36 пациентов с невралгией тройничного нерва (23 женщины и 13 мужчин в возрасте от 21 года до 68 лет) большинство пациентов обращались в начальной стадии заболевания в связи с выраженным болевым синдромом и с подозрением на острый синусит, острый отит. 26 больных связывали появление головных болей с перенесенным ОРВИ или переохлаждением. У 12 больных в этот период имелись признаки Herpes labialis, у 6 - Herpes nasalis. Как известно, при раздражении тройничного нерва возникают интенсивные приступообразные боли в лице. По своей локализации боли совпадают обычно с проекцией одной из трех ветвей нерва. Из 32 больных у 30 пациентов болевой синдром соответствовал поражению n. ophtalmicus и n. maxillaris, у 6 - n. mandibullaris.
Из 21 больного с Herpes zoster oticus было 11 женщин и 10 мужчин в возрасте от 32 до 70 лет. 11 пациентов обратились в течение первой недели от момента заболевания, остальные спустя 7-8 дней, когда появлялись первые симптомы неврита лицевого нерва. 13 больных связывали развитие заболевания с переохлаждением, 8 - со стрессовой ситуацией. Как правило, заболевание начиналось с появления везикулярных высыпаний на ушной раковине, головных болей, недомогания, в последующем появлялись симптомы поражения лицевого, тройничного и слухового нервов. Все пациенты обследовались в острой стадии заболевания и наблюдались до стойкой стабилизации состояния.
Больным проводилось исследование тригеминофациального рефлекса. Как известно, лицевой нерв, являясь преимущественно двигательным нервом, обеспечивающим мимические движения, имеет тесные связи с чувствительными центрами тройничного нерва. Это взаимодействие получило название тригеминофациального рефлекса (ТФР). Впервые, используя методику электронейрографии, данный рефлекс зарегистрировал E. Kugelberg в 1952 г., описав его как рефлекс мигания при раздражении нижнеглазничной ветви тройничного нерва (регистрация осуществлялась с круговой мышцы глаза). Позднее исследования были проведены и для других мимических мышц при электростимуляции ветвей тройничного нерва. В отличии от прямого ответа круговой мышцы глаза, регистрируемого при стимуляции лицевого нерва, ТФР является рефлекторным ответом и состоит из двух компонентов: раннего (R1) и позднего (R2).

Таблица 1. Параметры ТФР в контрольной группе, М±m

Таблица 2. Параметры ТФР у больных с невропатиями тройничного нерва герпетической этиологии, М±m
При сравнении параметров ТФР больных с невропатиями тройничного нерва с показателями в контрольной группе выявлено статистически достоверное увеличение значений латентного периода R1-ответа и ипсилатерального R2 (р<0,001) по сравнению с контрольной группой, что свидетельствует о нарушении проведения возбуждения по системе тройничного нерва. Таким образом, исследование ТФР при поражениях тройничного нерва позволяет выявлять нарушения нервной проводимости.
При лечении герпетических невропатий тройничного нерва была использована следующая схема комплексной терапии:
1. Ацикловир в течение 3 нед по 800 мг 4 раза в сутки или валтрекс по 500 мг 2 раза в день в течение 7 дней.
3. Ибупрофен по 200 мг 4 раза в день или карбамазепин 200 мг 2 раза в день.
4. Мильгамма по 2 мл внутримышечно ежедневно в течение 10 дней, затем мильгамма композитум - внутрь по 1 драже 3 раза в день в течение 6 нед.
Все больные с Herpes zoster oticus получали пролонгированный курс лечения ацикловиром. Пациенты с герпетической невропатией тройничного нерва, обусловленной ВПГ 1-го типа, получали недельный курс валтрекса (валацикловира) гидрохлорида. В организме человека валацикловир быстро и полностью превращается в ацикловир под воздействием валацикловиргидролазы. Ацикловир in vitro обладает специфической ингибирующей активностью в отношении вирусов Herpes simplex типа 1 и 2, Varicella zoster и Эпштейна-Бар, цитомегаловируса и вируса герпеса человека типа 6. У пациентов с сохраненным иммунитетом вирусы Herpes simplex и Varicella zoster с пониженной чувствительностью к валацикловиру встречаются крайне редко. Для лечения заболеваний, вызванных вирусом Herpes simplex, взрослым назначали валтрекс по 500 мг 2 раза в сутки в течение 7 дней.
Основная сложность лечения больных с герпетическими невропатиями тройничного нерва обусловлена недостаточной эффективностью применения обычных анальгетических средств (производные метамизола, ибупрофена), что нередко является показанием к применению препаратов иных групп, в частности - карбамазепина, габапентина или амитриптилина. Для купирования болевого синдрома при невропатиях тройничного нерва, обусловленных ВПГ 1-го типа, в основном назначался нурофен (ибупрофен) по 200 мг 4 раза в день. При невропатиях тройничного нерва, обусловленных Herpes zoster oticus, как правило, назначался карбамазепин. Карбамазепин на протяжении последних нескольких десятилетий остается наиболее эффективным и доступным лекарственным средством при лечении больных с невралгией тройничного нерва. При этом максимальная эффективность карбамазепина (в качестве средства монотерапии) проявляется в начальном периоде заболевания. Основным показанием к назначению карбамазепина является приступообразно возникающая боль, охватывающая область иннервации тройничного нерва. Суточная доза карбамазепина при тригеминальной невропатии обычно составляет 200 мг 2 раза в день. Дозу препарата можно увеличивать до 800 мг в сутки и в последующем переходить на поддерживающие дозы по 200 мг 2 раза в день по мере регресса невропатии. Лечение больных с поражением тройничного нерва включало также применение высоких доз витаминов группы В в форме поликомпонентных препаратов мильгамма и мильгамма композитум.
Результаты лечения больных с невропатией тройничного нерва, обусловленного ВПГ 1-го типа, оказались достаточно оптимистичными: из 36 больных у 23 пациентов на фоне противогерпетической терапии и приема ибупрофена болевой синдром претерпел обратное развитие в течение первых 10 дней. У 8 пациентов явления невропатии сохранялись в течение 11-17 дней, болевой синдром был купирован при переходе на лечение карбамазепином. У 5 больных лечение оказалось малоэффективным.
Из 21 больного с невропатиями тройничного нерва, обусловленными Herpes zoster oticus, полностью купировать болевой синдром удалось только у 11 пациентов, у 6 удалось достичь значительного улучшения, у 4 пациентов существенной динамики от проводимого лечения не было отмечено (пациенты были выписаны с рекомендацией продолжить прием карбамазепина).
Таким образом, несмотря на успехи в лечении герпетических поражений современными противогерпетическими препаратами, проблема постзостерной невропатии тройничного нерва остается актуальной, что, вероятнее всего, связано с демиелинизирующими процессами, которые происходят при Herpes zoster oticus как в стволе тройничного нерва, так и в гассеровом узле.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Полинейропатия: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Полинейропатия – группа состояний, для которых характерно диффузное, относительно симметричное поражение периферических нервных волокон невоспалительного характера, проявляющееся моторными, сенсорными и вегетативными симптомами.
Разновидности полинейропатии
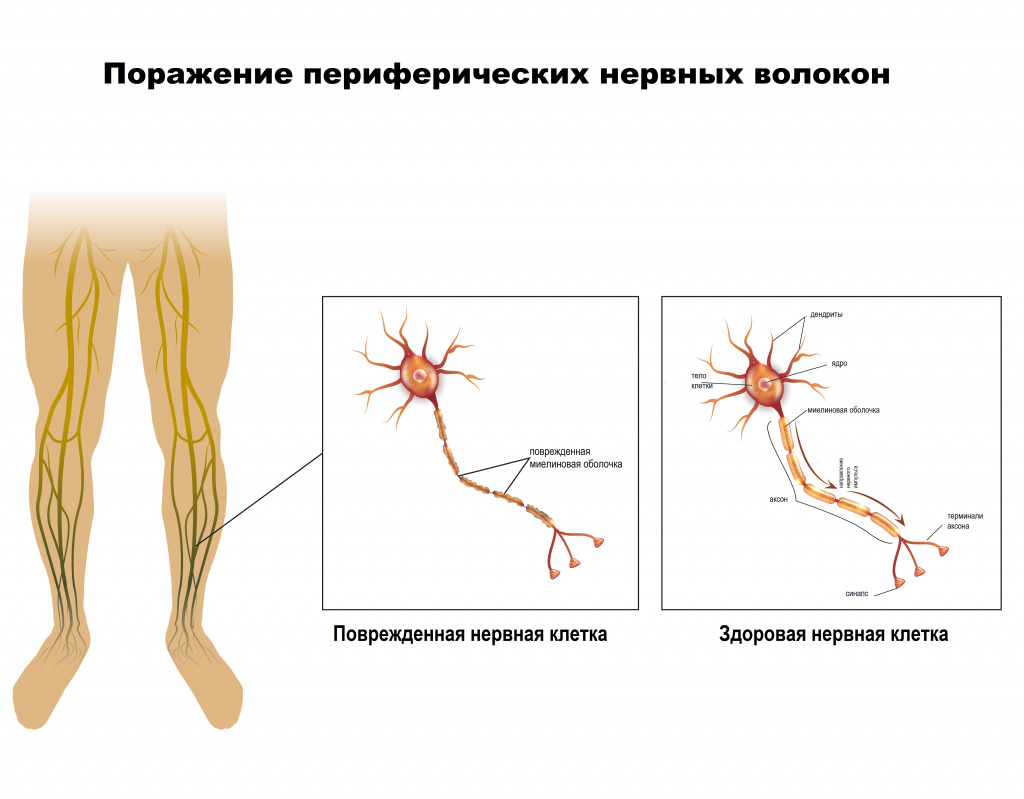
Периферическая нервная система соединяет головной и спинной мозг с другими системами с помощью двух видов нервных волокон. Первая группа волокон называется чувствительными и проводит импульсы от периферии к центральной нервной системы (ЦНС). Вторая проводит импульсы от ЦНС к органу – это двигательные нервные волокна.
Нервы состоят из нейронов – клеток нервной системы, которые способны возбуждаться (генерировать потенциалы действия) и проводить возбуждение. В нейроне выделяют тело (сому) и отростки. Одни отростки короткие, сильно ветвятся и называются дендритами. Их основная функция – сбор информации от множества других нейронов. Другие длинные отростки – аксоны, ветвящиеся только на дальнем от сомы конце. Часть аксонов центральной нервной системы покрывается специальным электроизолирующим веществом миелином, которое состоит из плотно упакованных, перемежающихся липидных и белковых мембранных слоев.
В результате какого-либо патологического процесса происходит поражение двигательных и/или чувствительных и/или вегетативных волокон.
По характеру клинической картины выделяют:
- моторные полинейропатии (нарушение иннервации мышц конечностей с развитием атрофии);
- сенсорные (нарушения поверхностной, двигательной и вибрационной чувствительности);
- вегетативные (нарушения, которые влияют на рефлекторные функции организма: сердцебиение, поддержание артериального давления, потоотделение, пищеварение).
Поражение моторных волокон может приводить к развитию вялых парезов, мышечной слабости, мышечной атрофии. При тяжелом течении нередко отмечается поражение черепных нервов и дыхательных мышц. Обычно снижаются или выпадают сухожильные рефлексы (непроизвольное сокращение мышцы в ответ на раздражение).
Нарушение глубокой мышечной и вибрационной чувствительности возникает при поражении толстых миелинизированных волокон; нарушение болевой и температурной чувствительности – при поражении тонких миелинизированных волокон.
О патологии висцеральных вегетативных волокон могут говорить снижение артериального давление при смене положения тела, учащенное сердцебиение, повышенная потливость, нарушение работы желудочно-кишечного тракта, эректильная дисфункция. Нарушение вегетативной регуляции сердца может стать причиной внезапной смерти.
По локализации процесса выделяют полинейропатии:
- с преимущественным вовлечением верхних конечностей;
- с преимущественным вовлечением нижних конечностей;
- с преимущественным вовлечением краниальных нервов (нервов, отходящих от ствола мозга и обеспечивающих двигательную функцию мышц лица, глазных яблок, мягкого неба, глотки, голосовых связок и языка, а также чувствительность кожи лица, слизистых оболочек глаза, ротовой полости, носоглотки, гортани).
- острые (симптомы достигают максимальной выраженности в течение нескольких дней или недель);
- подострые (симптомы нарастают в течение нескольких недель);
- хронические (симптомы развиваются на протяжении многих месяцев и лет).
- наследственные полинейропатии (наследственная моторно-сенсорная невропатия (НМСН) типа 1, синдром Русси-Леви, НМСН типа 2, НМСН типа 3, НМСН типа 4, порфирийная полинейропатия и др.);
- приобретенные полинейропатии:
- аутоиммунные полинейропатии (острые воспалительные демиелинизирующие полинейропати, парапротеинемические, паранеопластические и др.);
- метаболические полинейропатии (диабетическая полинейропатия; уремическая полинейропатия; печеночная полинейропатия; полинейропатия при первичном системном амилоидозе);
- полинейропатии, связанные с дефицитом витаминов (витамин В1-дефицитная полинейропатия; витамин В6-дефицитная полинейропатия; витамин В12-дефицитная полинейропатия; витамин Е-дефицитная полинейропатия);
- токсические полинейропатии (алкогольная, лекарственная, при отравлении тяжелыми металлами, органическими растворителями и другими токсичными веществами);
- полинейропатии при системных заболеваниях (при системной красной волчанке, склеродермии, ревматоидном артрите, синдроме Шегрена, саркоидозе, васкулитах);
- инфекционно-токсические полинейропатии (дифтерийная, после гриппа, кори, эпидемического паротита, инфекционного мононуклеоза).
Полинейропатии, вызванные дефицитом витаминов группы В чаще всего возникают у пациентов, страдающих алкоголизмом, наркоманией, ВИЧ-инфекцией, нарушением функций желудочно-кишечного тракта, недостаточным питанием. Полинейропатия начинается с нижних конечностей. Врачи выявляют гипостезию в дистальных отделах конечностей, слабость дистальных мышц ног, боль и жжение в стопах, нарушение глубокой мышечной чувствительности, возможны снижение памяти и умственной работоспособности.
Диабетическая полинейропатия встречается у больных сахарным диабетом. Риск ее развития зависит от уровня гликемии и длительности заболевания. Заболевание в типичных случаях начинается с чувства онемения I либо III-V пальцев одной стопы, присоединяется чувство онемения пальцев второй стопы, затем процесс охватывает стопы целиком и может подниматься до уровня колен. Присоединяется чувство онемения кончиков пальцев рук. Нарушаются болевая, температурная, вибрационная чувствительность. Боли присоединяются через несколько лет после начала полинейропатии и плохо поддаются лечению. Развиваются трофические нарушения кожи голеней (сухость кожи, выпадение волос, язвы). Вегетативная дисфункция проявляется снижением вариабельности сердечного ритма, снижением артериального давления при смене положения тела, импотенцией, нарушением работы желудочно-кишечного тракта.
При хронической почечной недостаточности, когда скорость клубочковой фильтрации менее 20-10 мл/мин., возникает уремическая полинейропатия. Тяжесть ее течения зависит от длительности и выраженности основного заболевания.
Уремическая полинейропатия обычно начинается с нарушения чувствительности в нижних конечностях, затем присоединяются слабость и атрофии дистальных мышц ног, а потом и рук.
Снижается вибрационная чувствительность, отсутствуют сухожильные рефлексы, периодически возникают судороги в икроножных мышцах, отмечается умеренная мышечная слабость. Почти у половины пациентов с уремической полинейропатией развивается вегетативная дисфункция.Парапротеинемические полинейропатии проявляются преимущественно нарушениями чувствительности, а двигательные нарушения чаще всего выражены умеренно. Течение симптома – прогрессирующее.
При полинейропатиях происходит поражение аксона и демиелинизация нервного волокна. Оба процесса тесно взаимосвязаны.
По механизму зарождения и развития полинейропатии разделяют:
- на аксональные, при которых первично поражается осевой цилиндр;
- демиелинизирующие, в основе которых лежит патология миелина;
- смешанные (аксонально-демиелинизирующие).
Известно более 200 причин полинейропатий, среди которых – интоксикации (алкоголь, промышленные токсины, соли тяжелых металлов и др.), вирусные и бактериальные инфекции, заболевания соединительной ткани, авитаминозы (дефицит витаминов В6, В12 др.), злокачественные новообразования, эндокринные заболевания (сахарный диабет, гипер- и гипотиреоз и др.), применение сывороток и вакцин, лекарственных препаратов (антибиотиков, амиодарона, дигоксина, гиполипидемических средств и др.). В некоторых случаях причина не может быть установлена.
Из дисметаболических полинейропатий наиболее часто встречается диабетическая. Среди токсических преобладает алкогольная полинейропатия. У пациентов с инфекционными заболеваниями полинейропатия наиболее часто возникает у ВИЧ-инфицированных. Полинейропатия может развиваться при тяжелых хронических заболеваниях печени, почек, желудочно-кишечного тракта, легких.
К каким врачам обращаться
Диагностикой и терапией полинейропатий занимается врач-невролог. Лечением основного заболевания, на фоне которого развилась полинейропатия, должен заниматься соответствующий специалист:
Диагностика и обследования при полинейропатии
Полинейропатия может напоминать различные болезни нервно-мышечной системы, поэтому ее диагностика бывает затруднена. Для уточнения причины возникновения полинейропатии проводится комплексное обследование пациента:
-
клинический анализ крови: общий анализ, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов);
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Постгерпетическая невралгия — одно из осложнений герпесной инфекции. Чаще развивается после опоясывающего лишая. Заболевание не несет смертельной опасности, однако симптомы доставляют большой дискомфорт больному. Ухудшается качество жизни. Развивается у 1 из 5 больных опоясывающим лишаем. Вирус герпеса сохраняется в организме после лечения. При ослаблении иммунной системы провоцируется невралгия.
![изображение]()
Симптомы постгерпетической невралгии
Синдром подразумевает болезненные ощущения после исчезновения высыпаний вируса герпеса. Боль может сопровождать человека несколько лет. Средняя продолжительность синдрома — 12 месяцев. Болезненные ощущения распространяются по нервным окончаниям. Выделяют ряд дополнительных симптомов:
- чувство зуда и онемения кожных покровов;
- мурашки;
- чувство присутствие инородного предмета.
Пораженный участок характеризуется повышенной степенью чувствительности. Болезненные ощущения приводят к ухудшению качества жизни:
- снижается физическая активность;
- нарушается режим сна;
- развивается быстрая утомляемость;
- у больного снижается аппетит, уменьшается масса тела;
- появляется постоянное чувство тревоги, возможен депрессивный синдром;
- уменьшается социальная активность.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 22 Апреля 2022 года
Содержание статьи
Причины
Болезнь развивается при воспалении нервных окончаний под воздействием вируса. Нарушается контроль нейронов в центральной нервной системе. Выделяют несколько факторов, увеличивающих вероятность прогрессирования постгерпетической невралгии:
Болезнь чаще диагностируется у представительниц женского пола.
Стадии развития постгерпетической невралгии
Выделяют несколько стадий прогрессирования невралгии:
- острая, характеризуется возникновением высыпаний на кожном покрове;
- подострая, отличается исчезновением высыпаний с сохранением симптоматики, длится на протяжении 2 — 3 месяцев;
- невралгия, характеризуется сохранением симптомов после прохождения курса лечения лишая, длится около 6 месяцев.
Разновидности
Заболевание классифицируют в зависимости от характера болезненных ощущений:
Постоянная постгерпетическая невралгия
Пациенты жалуются на постоянные болезненные ощущения давящего тупого характера, а также чувство жжения кожных покровов.
Периодическая постгерпетическая невралгия
Характеризуется колющими болезненными ощущениями, которые появляются внезапно для больного. В состоянии покоя отсутствуют. Боль развивается при движении.
Аллодиническая постгерпетическая невралгия
Болезненные ощущения имеют жгучий характер, развиваются при соприкосновении с пораженной кожей, например, при касании одежды.
У некоторых больных диагностируют все 3 разновидности одновременно.
Диагностика
После обращения к врачу пациенту проводят осмотр тела, собирают анамнез. Доктор учитывает характер развития герпеса, особенности проявлений. Для установки точного диагноза требуется прохождение инструментальных методов обследования. Назначают ультразвуковое исследование, компьютерную томографию, магнитно-резонансную терапию, ЭМГ.
![mrt-card]()
МРТ (магнитно-резонансная томография)
![mrt-card]()
УЗИ (ультразвуковое исследование)
![mrt-card]()
Дуплексное сканирование
![mrt-card]()
Компьютерная топография позвоночника Diers
![mrt-card]()
Чек-ап (комплексное обследование организма)
![mrt-card]()
К какому врачу обратиться
Постгерпетическую невралгию лечит невролог. Он дает рекомендации по снижению боли или назначает комплексное лечение, если пациент жалуется на выраженные клинические признаки.
Лечение постгерпетической невралгии
Курс лечения зависит от индивидуальных особенностей развития заболевания. Чаще используют лекарства и народные методики, в сравнении с оперативными способами. Чтобы избавиться от боли назначают анальгетики, пластыри. Вылечить заболевание помогают физиотерапевтические процедуры, лечебные мази, иглоукалывание. При необходимости вводят анестетические средства в эпидуральное пространство, используют электростимуляцию, проводят сеансы гипноза. В случае прогрессирования депрессивного синдрома используют антидепрессанты.
Осложнения
При отсутствии своевременного лечения увеличивается риск ухудшения качества жизни больного:
- развивается бессонница;
- уменьшается масса тела;
- усиливаются боли;
- развивается депрессивный синдром;
- ухудшается концентрация внимания;
- развиваются неврозы на фоне постоянных болевых ощущений;
- прогрессирует быстрая физическая утомляемость.
Профилактика постгерпетической невралгии
Чтобы снизить риск возникновения осложнений и предотвратить прогрессирование заболевания рекомендуется:
- своевременно заниматься лечением герпесной инфекции;
- пройти вакцинацию против ветряной оспы;
- своевременно обращаться к неврологу при обнаружении признаков герпесной инфекции или постгерпетической невралгии;
- соблюдать инструкцию по применению при употреблении противовоспалительных лекарственных препаратов;
- избегать стрессовых ситуаций;
- проходить профилактические осмотры у врача раз в 6 месяцев;
- придерживаться здорового рациона питания;
- раз в полгода пропивать курс витаминов;
- чаще гулять на свежем воздухе;
- своевременно лечить простудные заболевания;
- избегать переохлаждений;
- ежедневно заниматься физической культурой;
- закаляться;
- отказаться от употребления алкогольных напитков, курения, приема наркотических препаратов.
Статью проверил
![img]()
Публикуем только проверенную информацию
Размещенные на сайте материалы написаны авторами с медицинским образованием и специалистами компании ЦМРТ
Читайте также: